Наследственные гемолитические анемии. Наследственный микросфероцитоз (болезнь Минковского-Шоффара). Голова ребёнка. Изменение формы Башенный череп причины
Наследственные гемолитические анемии. Наследственный микросфероцитоз (болезнь Минковского-Шоффара). Голова ребёнка. Изменение формы Башенный череп причины
Наследственный сфероцитоз (микросфероцитоз или болезнь Минковского-Шоффара) характеризуется гемолитической анемией внутриэритроцитного вида, ахолурической желтухой, высоким показателем ретикулоцитоза и спленомегалией.
К тому же отмечаются характерные эритроцитные признаки, в том числе микросфероцитоз, ослабление устойчивости эритроцита к гипотонному солевому раствору, повышение показателя самопроизвольного гемолиза (который выравнивается после назначения глюкозы), секвестрация эритроцитов в селезенке и положительный результат после удаления последней.
История изучения наследственного сфероцитоза – микросфероцитоза
Болезнь была описана Минковским в 1900 г., который, на сессии Общества врачей в Висбадене, сделал сообщение о 8 случаях, наблюдаемых на 3 поколениях с выявлением характерной для этого заболевания симптоматологии. Десятками лет раньше была описана, в определенных видах, одинаковая симптоматология.
Ценный вклад внес Шоффар, который, в 1907 г., определил наследственный характер гематологического расстройства, при котором развивается микроцитоз эритроцитов и понижение их устойчивости.
В 1911 г., по совету Micheli, Банти, Эпингер и др. провели первые операции по удалению селезенки. В последующие годы число сообщений увеличилось. Однако и в настоящее время продолжается описание болезни под различными, более или менее новыми аспектами.
Географическое распространение и частота наследственного сфероцитоза – микросфероцитоза
Распространение болезни носит повсеместный характер — встречается на всех материках, среди всех рас и лиц обоего пола. Наблюдаются некоторое преобладание среди белой расы, в частности у северноевропейских народов и относительная редкость случаев заболевания среди негров Африки и Америки. У нас в стране представляется как гемолитическая болезнь внутриэритроцитного вида наибольшого распространения.
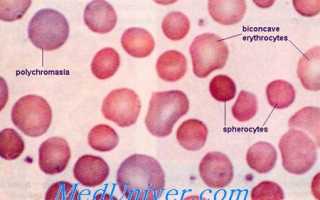
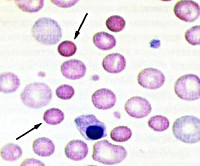
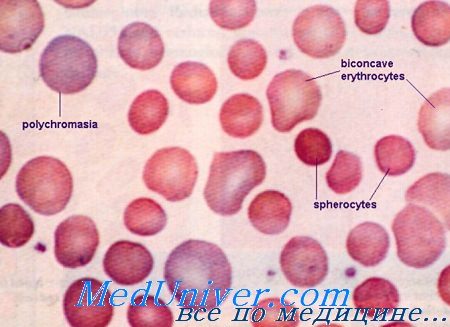 Мазок крови при наследственном сфероцитозе
Мазок крови при наследственном сфероцитозе
Этиология наследственного сфероцитоза – микросфероцитоза
Болезнь передается преобладающим аутосомальным менделеевским способом (переходит по наследтсву от одного из родителей, независимо от пола, причем поражаемые лица гетерозиготные в отношении отягчений, болезнь выявляется у 50% потомства). Описаны и отдельные случаи, объяснение которых следует искать в мутациях, рождении незаконных детей или невысокой проницаемости отягчений у предшественников.
Наличие гомозиготных форм еще не доказано; видимо подобный продукт зачатия нежизнеспособный (Израель).
Клинические признаки наследственного сфероцитоза – микросфероцитоза
Начало наследственного сфероцитоза – микросфероцитоза. Несмотря на наследственный характер болезни лишь в редких случаях она выявляется вскоре после рождения или в раннем детстве. Чаще заболевание обнаруживается в условиях соматических преобразований на втором периоде детского возраста (7—8 лет) или у подростков. В отдельных случаях, при купании матерями обнаруживалось наличие отягчения уже на первый месяцах жизни ребенка, когда нашупывалась увеличенная селезенка (личные неопубликованные случаи).
Однако описаны и случаи проявления характерной картины заболевания лишь в возрасте 75 или даже 80 лет, что говорит о различном проникновении отягчения и хорошей компенсации на весьма продолжительный период времени. Конечно, болезнь выявима и раньше, но при условии проведения семейного исследования в попытке обнаружения скрытых случаев.
Формы проявления мало убедительны, в основном это признаки строения и общего характера (задержка физического развития с заниженной сосредоточенностью у детей школьного возраста, а у взрослых — неуспеваемость в работе коллектива; также описаны нехарактерные явления диспепсии). Вот почему период начала следует рассматривать больше как период отождествления наличия болезни.
Период разгара наследственного сфероцитоза – микросфероцитоза определяется по следующим характерным признакам:
а) Нарушения соматопсихического развития — отмечающиеся в большинстве случаев. У больных нередко coxpai яется детский аспект, в наступлении половой зрелости отмечается задержка (недоразвитие роста и веса и слабое половое развитие); при этом инфантилизм сопровождается и другими эндокринными растройствами ((Wintrobe).
б) Аспект покровов и слизистых оболочек. Бледность и желтушная окраска два элемента, которые, нередко, чередуются или проявляются одновременно. Тем не менее бледность покровов не чрезмерно резкая, поскольку костный мозг располагает большой способностью компенсации. Составляют исключение тяжелые анемии, при которых продолжительность жизни эритроцитов сокращается до менее 18—20 дней и процесс кроветворения не покрывает высокую степень разрушения красных кровяных клеток.
Желтуха наблюдается в 2/3 случаев, причем она локализуется на белковых оболочках, либо принимает характер общего распространения. Больные хорошо переносят эту желтуху, которая, в отдельных случаях, не проходит всю жизнь; тем не менее они проявляют физическую трудоспособность («больше желтушные, чем больные»). Интенсивность желтухи зависит не только от разрушения красных кровяных клеток, но и от работоспособности печени. В отличие от печеночной желтухи, при наследственном сфероцитозе в любом случае отсутствуют зуд, брадикардия, поскольку желтуха носит исключительно пигментный характер и отсутствует явление задержки желчных солей (ахолируческая желтуха).
в) Спленомегалия. Кроме бледности и желтухи спленомегалия составляет третий основной признак заболевания. Ее размеры колеблятся от едва ли прощупываемой селезенки до занимающей всю левую часть брюшной полости. В принципе она не чувствительна при прощупывании и хотя может быть обнаружена уже на первом году жизни, она постепенно увеличивается, достигая максимальной величины у взрослого человека. Вопреки тому факту, что спленомегалия последствие гемолитической гиперактивности, не установлена какая-либо взаимосвязь ее размера и клинического состояния.
Гигантская спленомегалия обусловливает нарушения, связанные с компрессией, а иногда болезненный периспленит, способствующий образованию распространенной спайки с прилегающими зонами, (Heilmeyer L., Busch D.).
г) Хроническое изъязвление голеней отмечается примерно в 1/3 случаев. В основном оно локализуется в дистальной части, возможно одной или обеих голенях. Изъязвление длится месяцы и даже годы, после выздоровления остаются зоны гиперпигментации, которые перемежаются с перламутровыми участками. Травма, будь она и небольшая, способствует развитию изъязвления. Наличие этого трофического нарушения составляет ценное доказательство внутриэритроцитной гемолитической анемии.
Поздний период наследственного сфероцитоза – микросфероцитоза. Поскольку болезнь наследственного характера ее течение отличается чередованием периодов улучшения и обострения болезни. Существенным элементом для течения болезни представляется сохранение или нарушение равновесия между повышенным расплавлением крови и высоким показателем восстановления красных кровяных клеток. В результате этих колебаний анемия и желтуха исчезают или обостряются. Когда оба явления клинически исчезают, лишь спленомегалия свидетельствует о наличии болезни и трофические расстройства голеней, естественно когда в прошлом бывали изъязвления.
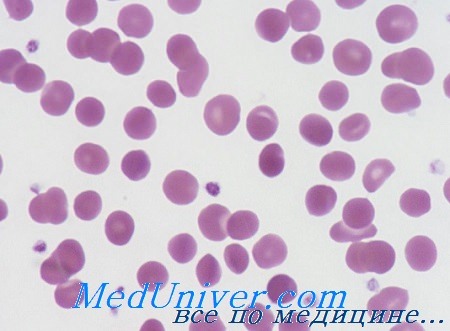 Мазок крови при наследственном сфероцитозе
Мазок крови при наследственном сфероцитозе
Осложнения наследственного сфероцитоза гематологические или желчнопеченочные
а) Гематологические осложнения наследственного сфероцитоза — приступообразное усугубление анемии (деглобулизация) весьма важное событие в эволюции наследственного сфероцитоза. Они развиваются в результате нарушения равновесия между образованием и разрушением эритроцитов. У большинства больных, с явными клиническими явлениями наблюдается приступоподобное ухудшение анемии, явление, получившее, частично несоответствующее название «приступа деглобулизации». Патогенетический механизм явления подсказывает термин «апластический приступ».
Наступление приступа обусловливают весьма разнообразные причины, в том числе, инфекция, чрезмерное потребление спиртных напитков, физическое усилие, беременность, послеродовой период, менструация. В отдельных случаях диспептическое состояние, психическая травма или даже метеорологическое влияние благоприятствуют подобным приступам, а иногда и переливание совместимой крови. Однако нередко отсутствует какая-либо видимая причина, за счет которой можно отнести развитие приступа.
В принципе больные жалуются на общее плохое состояние, к которому относятся слабость (вплоть до прострации), сердцебиение, головная боль, тошнота, боль в животе и даже рвота, озноба и лихорадочное состояние (с повышением температуры до 39—40°С). Иногда наблюдается быстрое увеличение объема селезенки. В тяжелых случаях отмечаются коллапс и кома, требующих срочное определение в больницу, массивные переливания крови, за отсутствием которых может наступить летальный исход. Однако, помимо тяжелых форм, значительно чаще развиваются умеренные приступы, проявляющиеся усилением анемии и желтухи, которым сопутствуют слабость, явления диспепсии, гиперхромная моча и пр.
Длительность регенеративной фазы также колеблется. Так, при легких формах она составляет 3—4 дня, в то время как в тяжелых — 10—15 дней. С клинической точки зрения состояние больных возвращается к исходному — предприступному.
б) Желчно-печеночные осложнения наследственного сфероцитоза наблюдаются, в основном, у лиц в возрасте, отнюдь не составляя исключение даже у детей. У взрослых поражение желчного пузыря составляет 1/2 случаев, оно проявляется простым воспалением желчного пузыря, но наиболее часто желчнокаменным пигментным заболеванием (причем камни образованы из билирубината кальция). В некоторых случаях каменная болезнь осложняется резью в печени и явлениями ангиоколита.
В результате чрезмерной нагрузки печени в связи с необходимостью сопряжения косвенного билирубина на протяжении десятилетий, печень «ослабевает» развивается печеночная желтуха (помимо желтухи, за счет задержки) и осуществляется смешанная желтуха.
Наследственный микросфероцитоз ( Болезнь Минковского-Шоффара )
Наследственный микросфероцитоз – это гемолитическая анемия, обусловленная генетическим дефектом мембран эритроцитов и характеризующаяся постоянным гемолизом. Клинические признаки включают бледность, желтушность кожи, слизистых, боли в левой части живота за счет увеличения селезенки, а также деформацию скелета. В раннем возрасте развивается желчнокаменная болезнь. Диагностика осуществляется с помощью общего анализа крови, определения осмотической резистентности эритроцитов. Иногда требуется проведение электрофореза мембранных белков. Основным лечением является удаление селезенки (спленэктомия).
МКБ-10
Общие сведения
Наследственный микросфероцитоз (НМС, болезнь Минковского-Шоффара) – врожденное гематологическое заболевание из группы мембранопатий. Впервые болезнь подробно была описана немецким терапевтом Оскаром Минковским в 1900 г., спустя 7 лет французский терапевт Анатоль Шоффар установил снижение осмотической резистентности красных кровяных телец при НМС. Распространенность данной патологии в среднем составляет 1: 2500 человек, несколько чаще она встречается в Японии, странах Африки, Северной Европы. Клиническая манифестация может произойти в любом возрасте, но чаще наступает в юношеском или зрелом возрасте. Больше страдают лица мужского пола.

Причины
В основе наследственного микросфероцитоза лежит мутация гена, кодирующего синтез одного из белков цитоскелета мембраны эритроцитов. В разных семьях обнаруживаются мутации различных генов. Ген альфа-цепи спектрина расположен на 1 хромосоме (локус Iq21), ген бета-цепи – на 14 хромосоме (локус q22-q23), а ген анкирина – на 8 хромосоме (локус 8p 11.2). Болезнь характеризуется аутосомно-доминантным типом наследования.
К предрасполагающим факторам можно отнести наличие среди близких родственников больного наследственным микросфероцитозом или бессимптомного носителя мутантных генов. Спровоцировать резкое обострение (гемолитический криз) или первое проявление НМС у лиц с легкой формой могут инфекционные патологии, вакцинация, сильный стресс. У женщин обострения нередко возникают при наступлении беременности.
Патогенез
В результате подавления выработки мембранного протеина повышается проницаемость клеточной стенки эритроцитов для ионов натрия, что приводит к набуханию, накоплению в них воды. Красные кровяные тельца меняют свою форму с двояковогнутой на сферическую, уменьшаются в размерах. Продолжительность их жизни сокращается до 8-10 дней (в норме от 90 до 120). Из-за потери эластичности и неспособности деформироваться микросфероциты значительно подвержены внутриклеточному гемолизу. Они не могут пройти через суженные участки синусоидов селезенки и подвергаются разрушению макрофагами.
Вследствие постоянной деструкции красных клеток компенсаторно усиливаются процессы костномозгового кроветворения. Из-за хронического гемолиза высвобождается большое количество неконъюгированного билирубина, который направляется в печень для секреции в желчь. Поэтому желчный пузырь начинает заполняться пигментными камнями. При патологоанатомическом исследовании обнаруживают гиперплазию эритроидного ростка костного мозга трубчатых, плоских костей. Кровенаполнение пульпы резко выражено. Также нередко отмечается гемосидероз внутренних органов.
Классификация
Яркость клинической картины зависит от того, дефицит какого белка наблюдается у пациента, и является он гетерозиготным или гомозиготным носителем мутантных генов. По этим критериям различают следующие степени тяжести наследственного микросфероцитоза:
- Легкая. Небольшой гемолиз, развивающийся у взрослых людей под влиянием провоцирующих факторов. Селезенка увеличена незначительно. Уровень гемоглобина 100-120 г/л.
- Средняя. Умеренный гемолиз и спленомегалия. Кожа желтушной окраски. Уровень гемоглобина 80-100 г/л.
- Тяжелая. Редкая форма. Выраженный гемолиз, большие размеры селезенки, скелет деформирован. Характерно кризовое течение с большим количеством осложнений и вероятностью летального исхода. Уровень гемоглобина 60-80 г/л. Имеется потребность в постоянных гемотрансфузиях.
- Бессимптомная (латентная). При этой разновидности человек даже не подозревает, что болен. Данная форма характерна для гетерозиготных лиц. Единственным признаком может быть наличие небольшого количества микросфероцитов, высокий ретикулоцитоз. Истинная частота распространенности неизвестна.
Симптомы наследственного микросфероцитоза
Начало заболевания обычно постепенное. При латентной и легкой форме усиленное костномозговое кроветворение компенсирует постоянное разрушение эритроцитов, что позволяет поддерживать уровень гемоглобина на должном уровне. Тяжесть клинической картины определяется степенью гемолиза. На первый план обычно выступает желтушность кожных покровов, склер, слизистой оболочки рта с лимонно-шафрановым оттенком. Долгое время желтуха может быть единственным признаком наследственного микросфероцитоза.
Анемичный синдром проявляется бледностью кожи, слизистых, симптомами пониженного артериального давления (слабостью, головокружением, тахикардией). Практически всегда увеличена селезенка, из-за чего больной испытывает тянущую или ноющую боль в левом подреберье. Желтуха, спленомегалия, анемия составляют гемолитическую триаду. Нередко увеличена печень, но не так сильно, как селезенка, поэтому тяжесть и боль в правом подреберье незначительны.
Если заболевание манифестирует с раннего детского возраста, то развивается деформация костного скелета (стигмы дизэмбриогенеза) – башенный череп, укорочение мизинцев, широкая переносица и т. д. У взрослых больных с тяжелой формой НМС, которым не была проведена спленэктомия, иногда наблюдаются трофические язвы нижних конечностей (область голени, лодыжек), что обусловлено ухудшением микроциркуляции.
Особо яркую клинику имеет гемолитический криз, возникающий под влиянием различных провоцирующих факторов. Вследствие массивного гемолиза у больного повышается температура тела, нарастает интенсивность желтухи. Присоединяются симптомы билирубиновой интоксикации (потеря аппетита, рвота, боли в мышцах, суставах). Из-за резкого увеличения селезенки боли усиливаются, приобретают распирающий характер. Уровень гемоглобина падает до критических значений, пациент может потерять сознание.
Осложнения
Наиболее частыми осложнениями (50%) считаются желчнокаменная болезнь и калькулезный холецистит, возникающие по причине высвобождения из разрушенных эритроцитов большого количества билирубина, секретирующегося в желчь. Длительные переливания крови могут привести к перегрузке железом, вторичному гемохроматозу (цирроз печени, кардиомиопатия, сахарный диабет 2 типа). Трофические язвы ног в редких случаях способствуют развитию бактериальных воспалительных процессов в подкожной, межмышечной клетчатке (флегмона, некротизирующий фасциит).
Самое опасное состояние, которое возникает при наследственном микросфероцитозе, – апластический криз, вызванный инфицированием парвовирусом В19. В костном мозге прекращаются процессы кроветворения, резко снижается содержание в крови всех форменных элементов (эритроцитов, лейкоцитов, тромбоцитов). Появляются кровотечения, глубокая анемия, высокая чувствительность к инфекционным агентам.
Диагностика
Пациенты с болезнью Минковского-Шоффара подлежат обследованию у врача-гематолога. При осмотре пациента учитывается степень выраженности гемолитической триады, наличие деформации лицевого скелета. Уточняется, есть ли данное заболевание у кого-либо из близких родственников. С целью подтверждения диагноза назначается дополнительное обследование, которое включает:
- Анализы крови. В общем анализе крови обнаруживаются снижение уровня эритроцитов, гемоглобина, увеличение ретикулоцитов (до 20%). Размер эритроцитов уменьшен (меньше 7 мкм). При морфологической оценке мазка крови выявляются микросфероциты. Биохимический анализ крови показывает признаки гемолиза – высокую концентрацию непрямого билирубина, лактатдегидрогеназы.
- Верифицирующие тесты. Выявляется уменьшение осмотической устойчивости эритроцитов в виде повышенной чувствительности к лизису в гипотонических растворах NaCl (0,4-0,6%). Также характерна слабая способность красных клеток крови к фиксации флуоресцентного красителя эозин-5-малеимида при ЭМА-тесте. Электрофорез мембранных белков эритроцитов позволяет точно определить дефицит конкретного протеина (спектрин, анкирин).
- Инструментальные исследования. При УЗИ органов брюшной полости у пациента с любой формой наследственного микросфероцитоза обнаруживается увеличение селезенки, а иногда и печени. Часто находят камни в желчном пузыре. На рентгенографии костей черепа, трубчатых костей видны признаки разрастания костного мозга – расширение костномозгового канала, участки остеопороза, истончение кортикального слоя.
Спектр исключаемых патологий при болезни Минковского-Шоффара довольно широк. Наиболее часто приходится дифференцировать НМС от аутоиммунных гемолитических анемий. С этой целью для исключения иммунной природы гемолиза проводят антиглобулиновый тест (реакцию Кумбса). При НМС результат отрицательный. Легкие формы, сопровождающиеся лишь желтухой и небольшой спленомегалией, нужно отличать от доброкачественных гипербилирубинемий (синдрома Жильбера). Перегрузку железом дифференцируют с первичным (наследственным) гемохроматозом.
Лечение наследственного микросфероцитоза
Пациенты с легкой и бессимптомной формой не нуждаются в лечении. Им необходимо лишь регулярно посещать врача, сдавать клинический анализ крови. Больные средне-тяжелым и тяжелым НМС должны проходить лечение в отделении гематологии. Развитие гемолитического, апластического кризов из-за большого риска летального исхода являются показанием для перевода в отделение реанимации и интенсивной терапии.
Консервативная терапия
При уровне гемоглобина ниже 70 г/л производится переливание эритроцитарной массы, взвеси или отмытых эритроцитов. При гемоглобине меньше 50 г/л прибегают к переливанию цельной крови. Гемотрансфузию стоит выполнять медленно во избежание гемолитических реакций. При длительных гемотрансфузиях с целью выведения избытка железа обязательно используется хелатирующая терапия – дефероксамин, аскорбиновая кислота.
Для поддержания ремиссии (предотвращения кризов) больным тяжелым и средне-тяжелым НМС назначается постоянный прием профилактической дозы фолиевой кислоты. При апластическом кризе требуется дополнительное введение тромботического концентрата, стимуляторов лейкопоэза (филграстим), антибиотиков широкого спектра действия (цефтриаксон). Трофические язвы обрабатываются антисептическими растворами (фурацилин), мазями, содержащими антибиотики.
Хирургическое лечение
Основной радикальный вид лечения, обеспечивающий выздоровление больного, – тотальная спленэктомия (полное удаление селезенки). Она показана пациентам с частыми гемолитическими кризами, глубокой анемией, выраженной гипербилирубинемией и спленомегалией. Оптимальный возраст для операции – 6 лет. Предпочтение отдается лапароскопическому вмешательству как менее травматичному. Субтотальная резекция и эмболизация селезеночной артерии не рекомендуются, так как ассоциированы с высокой частотой рецидивов. При желчнокаменной болезни показана холецистэктомия.
Профилактика и прогноз
В целом наследственный микросфероцитоз является доброкачественным заболеванием. Подавляющее число пациентов имеет легкую или бессимптомную форму с незначительной спленомегалией и компенсированным гемолизом. Летальные исходы крайне редки (1-2%) и связаны с кризами (гемолитическими и апластическими). После спленэктомии продолжительность жизни не отличается от таковой у общей популяции. Первичная профилактика не разработана.
Отсутствие селезенки увеличивает риск инфицирования инкапсулированными микроорганизмами. Поэтому перед операцией (за 2-3 недели) обязательно проведение вакцинации против пневмококка, менингококка и гемофильной палочки. Дети до 6 лет должны получать профилактические дозы пенициллиновых антибиотиков (амоксициллин). Также с целью предотвращения постспленэктомического тромбоза назначаются антикоагулянты (низкомолекулярные гепарины).
Наследственный микросфероцитоз
Наследственный микросфероцитоз, известный под названием болезни Минковского — Шоффара, передается по аутосомно-доминантному типу наследования. При этом виде анемии происходит изменение формы и укорочение продолжительности жизни эритроцитов. При этом эритроциты приобретают вид микросфероцитов. Заболевание описано более 100 лет назад. В конце XIX в. установлен тип наследования болезни. Болезнь широко распространена в различных странах Европы с частотой 1 случай на 5000 населения. Значительно реже болезнь встречается в Японии и странах Африки. В большинстве случаев у одного из родителей удается обнаружить микросфероцитоз. Иногда у ребенка заболевание протекает тяжело, а у отца или матери болезнь выявляется лишь после исследования мазка крови. Однако у родителей 20—25% детей с микросфероцитозом самый тщательный анализ не выявляет никаких признаков заболевания.
В основе нарушений при микросфероцитозе лежит дефект структуры мембраны эритроцитов (красных кровяных клеток). Установлено, что у мышей с наследственным микросфероцитозом отсутствует особый белок мембраны эритроцитов — спектрин. Изменения в структуре данного белка приводят к повышению проницаемости мембраны красных кровяных клеток и избыточному поступлению в эритроциты ионов натрия. Ионы натрия, в свою очередь, являются осмотически активными, т. е. «тянут» за собой воду. Это приводит к избыточному ее накоплению внутри эритроцитов. Сферическая форма эритроцитов и особенности структуры белка спектрина нарушают способность эритроцитов деформироваться в узких участках кровотока, например в мелких капиллярах селезенки.
Способность селезенки разрушать эритроциты связана со своеобразием селезеночного кровообращения. При прохождении через узкие капилляры селезенки патологически измененные эритроциты не могут деформироваться. Это ведет к замедленному их продвижению и застою в селезеночных связках. В конечном итоге каждый эритроцит проходит через узкий капилляр, но при этом может потерять часть своей поверхности. При микросфероцитозе утрата части оболочки и поверхности клетки приводит к постепенному уменьшению эритроцита. Для разрушения необходимо, чтобы эритроцит вновь попал в узкий капилляр селезенки. Несколько таких оборотов приводят эритроцит к гибели.
Как и при многих других формах наследственной гемолитической анемии, при микросфероцитозе происходит распад эритроцитов. Это обусловливает появление характерных признаков болезни: желтуха, увеличение размеров селезенки, выраженная в той или иной степени анемия, склонность к образованию камней в желчном пузыре, морфологические изменения эритроцитов, ретикулоцитоз (увеличение в крови количества ретикулоцитов, являющихся молодыми, еще незрелыми формами эритроцитов, усиленное образование которых происходит в красном костном мозге при быстрой и обильной гибели эритроцитов для восстановления их количества в крови — механизм компенсации избыточной потери красных кровяных клеток).
Наиболее тяжелые формы микросфероцитоза проявляются в подростковом периоде или у взрослых, а у детей его находят тогда, когда обследуют семьи. Если болезнь с детства имеет выраженные проявления, то могут возникать различные деформации скелета, особенно черепа. У людей с данным заболеванием можно заметить башенный квадратный череп, уменьшенные размеры глаз, высокое небо, изменяется расположение зубов. У некоторых людей укорочены мизинцы. Эти признаки наблюдаются и при других формах наследственных гемолитических анемий.
Увеличение селезенки (от незначительного до выраженного) очень характерно для микросфероцитоза. В большинстве случаев неосложненный микросфероцитоз не приводит к увеличению печени. У подавляющего большинства лиц, страдающих данным заболеванием, появляются боли в правом подреберье, что связано с образованием камней в желчном пузыре и желчевыводящих путях. Это одно их самых частых осложнений микросфероцитоза. Образование камней связано с высоким содержанием билирубина в желчи. Камни чаще билирубиновые, но встречаются и смешанные, в которых содержится холестерин. Сравнительно редкое осложнение микросфероцитоза — трофические язвы голени.
Выраженность анемии при микросфероцитозе различная, хотя в большинстве случаев она небольшая. Содержание гемоглобина обычно составляет 90—100 г/л, в период обострения снижается до 40—50 г/л, особенно у маленьких детей. Гемолитические кризы при микросфероцитозе чаще всего провоцируются инфекционным заболеванием. В мазках крови при осмотре их под электронным микроскопом определяют характерные формы эритроцитов — сфероциты. Содержание ретикулоцитов (молодых форм эритроцитов) при микросфероцитозе может быть различным, в зависимости от тяжести заболевания, времени обследования, и обычно не превышает 10%. Однако бывают случаи, когда количество ретикулоцитов повышается до 50—60% (после обострения заболевания).
Уровень билирубина в крови при микросфероцитозе зависит от тяжести заболевания и периода обследования. Вне обострений содержание билирубина может быть в пределах нормы, в период обострения сильно повышается.
Многим людям с микросфероцитозом долго ставят диагноз хронического гепатита или даже цирроза печени, а анемию считают следствием этих заболеваний. Во всех случаях желтуха с увеличением селезенки требует проведения тщательного обследования больного, независимо от уровня гемоглобина.
Лечение. Основным методом лечения микросфероцитоза является удаление селезенки. При микросфероцитозе резко укорочена продолжительность жизни эритроцитов. Разрушение этих клеток крови происходит преимущественно в селезенке. Показанием к удалению селезенки при микросфероцитозе являются постоянная или возникающая в виде обострений анемия, значительное увеличение уровня билирубина в сыворотке крови даже без анемии, появление болей в правом подреберье, отставание детей в развитии. После удаления селезенки практически у всех лиц, страдающих микросфероцитозом, нормализуются общее состояние и уровень гемоглобина в крови. Уровень билирубина и содержание молодых форм эритроцитов значительно снижаются.
Наиболее серьезными, хотя и редкими осложнениями послеоперационного периода, не связанными с техникой операции, являются тромбозы легочных и кишечных кровеносных сосудов. Повышение содержания тромбоцитов (белых кровяных телец) в послеоперационном периоде выше 700—800 X 10 9 /л требует приема препаратов, способных уменьшать «склеивание» тромбоцитов, что приводит к закупорке сосудов (например, курантил). Целесообразным также является использование такого препарата, как гепарин в виде инъекций в кожу живота. Данный препарат также препятствует свертыванию крови и образованию тромбов, закрывающих просвет кровеносных сосудов.
При выявлении микросфероцитоза у беременных при умеренной анемии и спокойном течении болезни беременность можно сохранить и не прибегать к кесареву сечению. В дальнейшем у таких женщин, если имеется необходимость, проводится удаление селезенки.
Прогноз для жизни всегда хороший при своевременном удалении селезенки.
Гемолитическая анемия Минковского-Шоффара
Анемия характеризуется снижением уровня гемоглобина в крови. Это заболевание имеет широкое распространение. От него страдают люди самых разных возрастов. Нередко анемия диагностируется в детском возрасте.
Анемия – это не какое-то одно заболевание. Существует множество разновидностей патологии. Самой частой причиной анемии выступают погрешности в питании, когда организм человека испытывает дефицит витаминов и питательных веществ. Устранить такое состояние можно с помощью медикаментозной коррекции, однако, предварительно нужно уточнить причину его развития.
Гемолитическая анемия Минковского-Шоффара является серьезной патологией. Она представляет опасность для здоровья и жизни человека. Именно об этой разновидности анемии речь пойдет далее.
Анемия – что это?
Анемия характеризуется снижением уровня эритроцитов и гемоглобина в крови. В ряде случаев ниже нормы падает не только численный состав эритроцитов, но и изменяется их форма. По мере прогрессирования заболевания, красные кровяные тельца не в состоянии выполнять свои функции.
Анемия развивается на фоне иных нарушений в организме, сама по себе она не манифестирует. Поэтому для избавления от болезни следует установить причину, которая привела к изменению в составе крови.
В чем отличительная особенность гемолитической анемии?
Гемолитическая анемия объединяет в себе сразу несколько заболеваний, но причины их развития едины. Эритроциты в крови разрушаются слишком быстро, поэтому красный костный мозг начинает их усиленно вырабатывать. В результате, цикл их роста нарушается. По мере прогрессирования анемии, эритроциты подвергаются массовой гибели.
Гемолитические анемии могут передаваться от родителей детям, а могут развиваться в течение жизни. Анемия Минковского-Шоффара является наследственной патологией.
Также это заболевание называют микросфероцитарной анемией и наследственным сфероцитозом. Однако чаще всего используется термин «анемия Минковского-Шоффара» по имени ученых, которые впервые открыли эту патологию.
Нельзя назвать данную разновидность анемии редкой, она поражает каждого 5000-ого жителя планеты. Чаще всего от нее страдает люди, населяющие Северную Европу. Впервые анемия Минковского-Шоффара дает о себе знать еще в детстве. Если оставить это нарушение без лечения, то пострадает организм в целом.
Причины анемии Минковского-Шоффара
При анемии Минковского-Шоффара структура эритроцитов претерпевает патологические изменения, что отражается на их функционировании. Красные кровяные тельца становятся хрупкими и гораздо легче разрушаются. Из них выходит гемоглобин, который в свободной форме циркулирует в крови.
Если в норме эритроциты имеют форму двояковыпуклого диска, то при анемии Минковского-Шоффара они становятся круглыми, что не позволяет им проникать в мелкие кровеносные сосуды. При попытке сделать это, эритроциты сильно повреждаются и разрушаются. Их уровень в крови снижается, что становится причиной развития анемии.
Если от анемии Минковского-Шоффара страдал один из родителей, то это заболевание будет унаследовано ребенком. Редко больные дети появляются на свет от абсолютно здоровых родителей. Если это случается, то причиной специалисты называют повреждения в структуре ДНК. Гены мутируют в то время, когда малыш находится в утробе женщины.
Патогенными факторами выступают:
Воздействие на организм женщины радиоактивного или рентгеновского излучения.
Отравление организма беременной женщины солями тяжелых металлов, наркотиками, табачным дымом.
Перенесенные вирусные заболевания.
Следует принять во внимание, что эти патогенные факторы способны спровоцировать не только анемию, но и иные серьезные нарушения в организме растущего плода. Поэтому относиться к своему здоровью нужно очень бережно.
Симптомы анемии Минковского-Шоффара

Чем ниже в крови уровень нормальных эритроцитов, тем сильнее будут симптомы болезни. Первые признаки патологии развиваются у ребенка еще в дошкольный период, либо во время раннего школьного возраста. Анемия имеет волнообразное течение, периоды ремиссии сменяются периодам обострения.
Во время гемолитического криза происходит массовая гибель эритроцитов. При этом все симптомы набирают силу. Когда криз минует, человек будет чувствовать себя удовлетворительно. Возможно чрезмерная бледность кожных покровов и слизистых оболочек.
Симптомами криза являются:
Общая слабость и недомогание.
Желтушность кожных покровов.
Спазмы и боли в животе.
Увеличение печени в размерах.
Развиваться заболевание может также и во взрослом возрасте. Первым признаком на который человек чаще всего обращает внимание – это пожелтение кожных покровов. Хотя в ряде случаев объективные симптомы нарушения могут вовсе отсутствовать. Зачастую диагностировать анемию удается только во время случайного осмотра, когда человек сдает кровь на анализ.
Диагностика анемии Минковского-Шоффара
Выявить заболевание, как правило, не составляет труда. Доктор выслушает жалобы пациента и осуществит его осмотр. Обязательно нужно уточнить, страдали ли от анемии ближайшие кровные родственники человека. Кроме внешнего осмотра кожи и слизистых оболочек, доктор пальпирует живот, чтобы уточнить, увеличена ли печень и селезенка больного в размерах. В обязательном порядке назначают УЗИ этих органов.
Без лабораторных исследований подтвердить диагноз не удастся, поэтому врач направляет пациента сдать следующие анализы:
Анализ мочи. В ней может быть выявлен билирубин, белок и уробилин в высоких концентрациях.
Кровь на биохимический анализ. При этом удастся обнаружить снижение уровня холестерина, повышение уровня непрямого билирубина и лактатдегидрогеназы.
Кровь на клинический анализ. При этом будет обнаружено повышение уровня ретикулоцитов, сами эритроциты уменьшаются в размерах. Кроме того, повышается СОЭ, может отмечаться снижение уровня тромбоцитов и лейкоцитов. Цветовой показатель крови будет ниже нормы.
Чтобы подтвердить диагноз, потребуется изучить белки мембран эритроцитов методом двумерного электрофореза.
Обязательно нужно проводить дифференциальную диагностику анемии Минковского-Шоффара с аутоиммунными заболеваниями. В первую очередь, необходимо тщательно изучить семейный анамнез, так как анемия Минковского-Шоффара чаще всего передается по наследству. Кроме того, у больных детей имеются определенные изменения в строении черепа. Если у доктора остаются сомнения, то пациенту выполняют пробу Кумбса. Когда эта проба дает отрицательный результат, диагноз подтверждают.
Лечение анемии Минковского-Шоффара

В зависимости от тяжести течения болезни, будут различаться способы его медикаментозной коррекции. В период ремиссии анемии терапию не проводят. Во время обострения патологии пациента необходимо госпитализировать.
Лечение сводится к следующим мероприятиям:
При снижении уровня гемоглобина до 70 г/л пациенту переливают эритроцитарную массу.
При высоком уровне билирубина в крови больному вводят альбумин.
Для снятия интоксикации с организма больному проводят инфузионную терапию.
Желчегонные препараты позволяют улучшить самочувствие пациента при гемолитическом кризе.
Тяжелое течение анемии Минковского-Шоффара требует оперативного вмешательства. Для этого больному удаляют селезенку. Это не даст возможности полностью избавиться от анемии, но состояние человека улучшается, так как жизненный цикл эритроцитов удается продлить.
После удаления селезенки больному больше не будут грозить гемолитические кризы. Однако эта процедура противопоказана в возрасте младше 5 лет, так как малышам спленэктомия грозит летальным исходом. Кроме того, отсутствие в организме селезенки способствует снижению иммунитета. Человек становится восприимчивым к различным инфекциям.
Еще один оперативный метод лечения анемии – это эндоваскулярная окклюзия. Данная процедура является альтернативой спленэктомии. Во время процедуры пациенту вводят препарат, который вызывает инфаркт селезенки. Ее определенная часть не погибает, а продолжает функционировать, поэтому состояние больного улучшается, но иммунитет при этом не падает.
Если заболевание протекает легко и больной получает качественное и своевременное лечение, то прогноз на жизнь благоприятный. Удаление селезенки позволяет избежать кризов. Без проведения операции средняя продолжительность ремиссии между гемолитическими кризами составляет 2 года.
Осложнения анемии Минковского-Шоффара

В детском возрасте анемия Минковского-Шоффара способна стать причиной задержки умственного и физического развития. Чаще всего это наблюдается в том случае, когда ребенок не получает лечения, либо его начинают слишком поздно.
Во взрослом возрасте самым частым осложнением анемии Минковского-Шоффара является желчнокаменная болезнь, которая развивается на фоне повышенного уровня билирубина в крови. Зачастую гемолитический криз путают с механической желтухой, поэтому адекватную терапию больному не проводят. Если у пациента в желчном пузыре обнаруживаются камни, то его удаляют вместе с селезенкой.
Меры профилактики
Анемия Минковского-Шоффара – это заболевание, которое передается по наследству, поэтому предотвратить его развитие невозможно. Людям, страдающим от данной патологии нужно состоять на учете у гематолога.
Вероятность появления на свет ребенка с гемолитической анемией у больной матери приравнивается к 50%. Поэтому такие дети должны с рождения быть качественно обследованы.

Образование: В 2013 году закончен Курский государственный медицинский университет и получен диплом «Лечебное дело». Спустя 2 года окончена ординатура по специальности «Онкология». В 2016 году пройдена аспирантура в Национальном медико-хирургическом центре имени Н. И. Пирогова.