Лапароскопия у детей раннего возраста. Лапароскопическая пиелопластика у детей раннего возраста. Вот почему хирурги детской практики, когда вводят инструменты, применяют небольшие хитрости
Лапароскопия у детей – преимущества лапароскопических операций новорожденным и детям старше
В последнее время медики все больше стали применять лапароскопический метод при проведении операций у детей. Многие думают, что лапароскопическую операцию сделать проще, чем полостную операцию.
Так ли это? Каковы преимущества лапароскопии в детской хирургической практике, и есть ли у этих операций существенные минусы?
При малом доступе – очень большое количество выгод
Чтобы провести лапароскопическую операцию, необходимо сделать в определенной части тела одно или несколько небольших отверстий, сквозь которые вставляются манипуляторы, необходимые в районе операции.
Раньше эта операция считалась фантастической. Сейчас такие операции назначаются все чаще, их делают и взрослым, и детям — начиная с периода новорожденности.
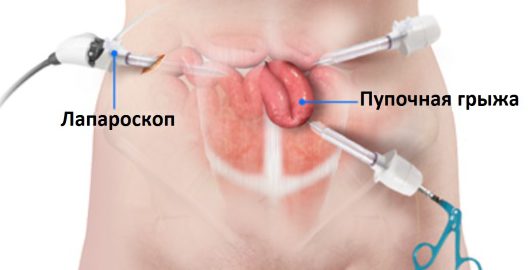
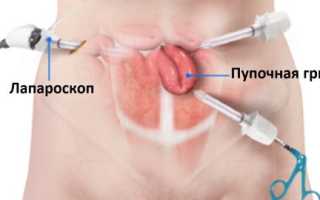
Лапароскопическая операция при пупочной грыже
Но, на сегодняшний день, это высказывание актуальным уже не считается. В клиниках повсеместно внедряются щадящие (малоинвазивные) хирургические методы.
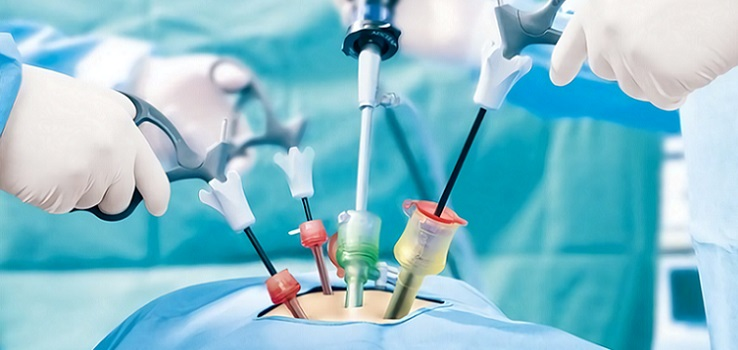
При лапароскопических операциях в брюшной полости не делаются большие разрезы, а производятся три или четыре прокола, которые еле заметны и располагаются на передней стенке брюшины. Хирург проводит хирургические действия инструментами-манипуляторами с миниатюрными размерами, которые вводят в полость живота через сделанные проколы.
Еще один прокол делают, чтобы вставить источник света, расположенный в оптическом приборе. Современную оптику соединяют с монитором, на его экране появляется изображение органа, чтобы детально и всесторонне, со всеми подробностями, его рассмотреть. У прибора, кроме того, имеется функция для увеличения изображения, поэтому хорошо обозреваемое операционное поле улучшает качество работы хирурга — и удобно, как для него, так и для ассистентов.
Пациент при лапароскопической операции тоже имеет неоспоримые преимущества. Он теряет меньше крови, болевые проявления в периоде реабилитации — не сильные, косметический показатель (остающиеся рубцы и шрамы) – лучше.
Место прокола заживает быстрее, реабилитация пациента происходит за меньший период времени, так как меньше вероятных осложнений.
Кажется, что такие операции наиболее выгодны и врачу, и пациенту. Но — так ли это на самом деле?
Принципиальный вопрос
Используя в детской хирургии лапароскопическую технику, необходимо придерживаться важных принципов.
Помещение самих инструментов с оптикой внутрь брюшной полости пациента считается наиболее опасным моментом при проведении операции, потому что хирург проводит эту манипуляцию практически вслепую.
Особенно осторожными должны быть врачи, когда маленький пациент имеет анатомические аномалии и пороки развития органов, так как важные органы, либо отдельные ткани, могут быть повреждены. Данные, полученные на УЗИ и при МРТ, совершенно не гарантируют последующую безопасность манипуляции.
Проводя лапароскопию взрослым людям, в полость брюшины нагнетают воздушную смесь, чтобы приподнялась брюшная стенка, а инструменты легко вводились. Но детям этого делать нельзя, так как давление более 7-8 мм ртутного столба в полости живота может навредить ребенку.
Подобные действия могут отрицательно повлиять на работу сердца, системы дыхания, мозга ребенка.
Вот почему хирурги детской практики, когда вводят инструменты, применяют небольшие хитрости:
- Например, используется техника «открытого порта». Перед введением инструментов делается 5-6 мм разрез. Для врача он нужен, чтобы хорошо могли рассматриваться все анатомические подробности оперируемой зоны.
- Второй способ обеспечить безопасность — провести иглу Вереша. Это — полый инструмент, а внутри него расположены пружина и канюля. Когда такая игла попадает в брюшную полость, то выдвигается защитная часть данного инструмента, прикрывая острую, чтобы защитить органы и ткани, которые там находятся, от повреждений.
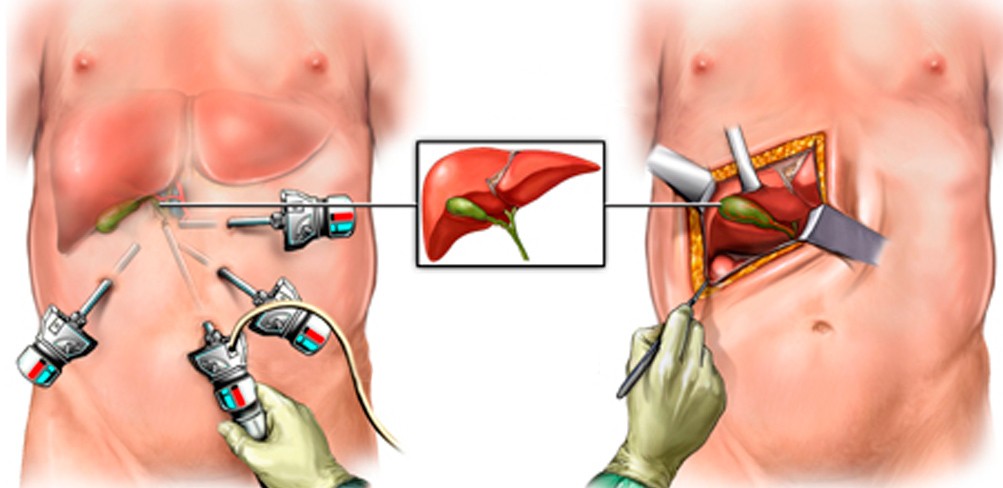
Операция на желчном пузыре — открытая и лапароскопическим методом
Ювелирная работа детских хирургов
Врачи считают, что ограниченный доступ должна дополнять малоинвазивная хирургия, тогда такое вмешательство оправдано, и поможет пациенту обойтись без послеоперационных травм. Вот почему врачи стараются проводить лапароскопические операции очень осторожно, с ювелирной точностью.
При операции этот принцип гарантирует бережное отношение к близлежащим тканям, органам, которые у малыша здоровы. Сделать это при открытой операции невозможно, так как глаза хирурга не способны рассмотреть все стороны органа, тогда как видеокамера может подробно рассмотреть органы внутри.
Кроме того, работа высокоточными инструментами менее травматична, чем манипуляции руками хирурга. Поэтому лапароскопия имеет больше преимуществ.
Опасный повтор
Особое внимание следует уделять повторным операциям.
Проблема заключается в том, что хирург не знает, как шел рубцовый процесс, который у малыша остался после предыдущей операции. Как известно, при заживлении образуется рубцовая ткань, которая может быть разной по степени рубцевания.
В повторной операции самое сложное – выделить орган, так как иссечь рубцы вокруг него довольно проблематично, в их ткань могут быть включены сосуды, которые питают органы.
Поэтому немногие хирурги способны повторно делать лапароскопию — не только из-за технической сложности, операции тяжело делать и физически, и психоэмоционально.
Врачи все же применяют лапароскопию в урологии, и довольно часто получают отличные результаты.
 Загрузка.
Загрузка.
Диагностическая лапароскопия при остром аппендиците у детей
Исследование во всех случаях проводится в операционной под общей анестезией с искусственной вентиляцией легких, так как пневмоперитонеум может значительно ограничить движения диафрагмы, особенно у детей раннего возраста.
Перед началом манипуляции во всех случаях проводится тщательная глубокая пальпация брюшной полости под наркозом, что нередко позволяет более четко определиться в наличии и месторасположении раздутых петель кишок, опухолевидных образований, воспалительных инфильтратов, инвагината и др. Кроме того, во время пальпации контролируется достаточность опорожнения желудка и мочевого пузыря.
Для первичного вхождения в брюшную полость мы широко используем специальный метод прямой пункции тупоконечным троакаром. Выполняется разрез кожи длиной чуть меньше диаметра троакара, который предполагается ввести в этом месте (как правило, 5,5 мм, при наличии перитонита -11 мм) – чаще в области пупочного кольца по верхнему его краю (рисунок 7а). Затем хирург у детей раннего возраста левой рукой приподнимает переднюю брюшную стенку. Через указанный разрез вводится острый зажим типа “москит”, которым расслаивается фасция и апоневроз без вскрытия брюшной полости (рисунок 7б). В том же положении, но уже с помощью тупоконечного зажима (типа “бильрот”) вскрывается брюшина (рисунок 7в).

Момент проникновения в брюшную полость обычно четко ощущается хирургом. При этом практически всегда можно отметить характерный звук “всасывания” воздуха в брюшную полость. Не меняя положения левой руки, приподнимающей переднюю брюшную стенку, через разрез вводится тупоконечный троакар (рисунок 7г). У детей старшего возраста, особенно при выраженной подкожно-жировой клетчатке, помогает поднять переднюю брюшную стенку также и ассистент хирурга (рисунок 8).

Правильность положения троакара всегда контролируется с помощью введенного в него 5 мм телескопа с углом обзора 30° с миниатюрной эндовидеокамерой. Тщательное соблюдение всех перечисленных правил проведения первой пункции брюшной полости позволяет избежать серьезных осложнений -кровотечений или травм внутренних органов. Удостоверившись в правильном расположении троакара, начинают инсуфляцию C02 с помощью электронного инсуфлятора. Объем использованного при этом газа составляет 1-1,5 л у маленьких детей, до 3-5 л у подростков. Уровень внутрибрюшного давления колеблется от 5-8 мм рт. ст. у новорожденных и грудных детей до 10-14 мм рт. ст. в старшем возрасте.
Второй троакар (3-5,5 мм) вводится в левой подвздошной области уже под контролем эндовидеосистемы. С помощью видеолапароскопа и зонда пальпатира (или атравматического зажима), введенного через гильзу троакара в левой подвздошной области (рисунок 9) проводится ревизия брюшной полости. Прежде всего, осматривается место вхождения в брюшную полость манипулятора, который при необходимости освобождается от прядей сальника. Затем производится панорамный осмотр всей брюшной полости, в ходе которого оценивается наличие выпота, состояние кишечных петель и брюшины.

Ревизия начинается с поиска купола слепой кишки. У детей раннего возраста купол обычно располагается выше, в правом латеральном канале, иногда под правой долей печени. Встречается также повышенная подвижность слепой кишки – в этих случаях ее купол может быть обнаружен медиально, среди петель тонкой кишки в среднем этаже брюшной полости. Нередко обнаруживается длинная слепая кишка с локализацией купола в области малого таза Таким образом, если слепая кишка в правой подвздошной ямке отсутствует, и имеются трудности в ее обнаружении, осмотр целесообразно начинать с поперечно-ободочной кишки.
Последовательно перемещая лапароскоп вдоль тении в направлении к илеоцекальному углу, используя манипулятор и перемену положения тела больного, определяют локализацию купола слепой кишки. Выведение в поле зрения червеобразного отростка при использовании манипулятора не представляет трудностей. Некоторые сложности могут возникнуть при наличии врожденных спаек в илеоцекальной области Это связка Лейна, фиксирующая дистальную петлю подвздошной кишки к подвздошно-поясничной мышце. В этом случае аппендикс может располагаться за подвздошной кишкой. Затрудняет осмотр также мембрана Джексона, представляющая собой пленчатые тяжи, фиксирующие слепую и восходящую кишки к париетальной брюшине правого латерального канала. При выраженности этих спаек в области купола слепой кишки червеобразный отросток может располагаться в узком ретроцекальном кармане.
При трудностях такого рода необходимо повернуть больного на левый бок, найти основание отростка, и, осторожно поддев его манипулятором (или захватив мягким зажимом), произвести его легкую тракцию. Обычно в таком положении его удается вывести в поле зрения.
После обнаружения червеобразного отростка производится его осмотр. Нормальный червеобразный отросток подвижный, легко смещается манипулятором, серозная оболочка его блестящая, цвет бледно-розовый (рисунок 10). О наличии или отсутствии в нем воспаления судят по прямым и косвенным признакам. К косвенным признакам мы относим наличие мутного выпота в непосредственной близости от отростка, реакцию брюшины в виде гиперемии, исчезновение ее естественного блеска, наличие налетов фибрина.

Прямые признаки обнаруживаются при непосредственном осмотре червеобразного отростка. К ним мы относим инъекцию серозы, ее гиперемию, исчезновение естественного блеска серозы, изменение его естественного цвета как на отдельных участках, так и в целом, инфильтрацию как стенки отростка, так и его брыжейки, наличие налетов фибрина. При этом удается “пропальпировать” напряжение отростка и наблюдать его ригидность (рисунок 11). Воспалительные изменения чаще выражены в ди стальном отделе отростка. Кроме того, нередко можно обнаружить наличие рыхлых спаек и между отростком и окружающими тканями. В некоторых случаях при наличии гангренозных изменений стенки отростка, обнаруживается перфоративное отверстие.

Наибольшие сложности возникают при дифференциальной диагностике начальных стадий деструктивного воспаления и поверхностного воспаления червеобразного отростка. В этом случае из всех описанных признаков удается выявить только легкую гиперемию серозы, инъекцию ее сосудами. Единственным дифференциально-диагностическим признаком, который позволяет нам отличить начальную стадию деструктивного воспаления в отростке от поверхностной воспалительной реакции, является его ригидность.
С помощью этого признака удается выявить деструктивное воспаление в червеобразном отростке даже на ранних его стадиях. Данный признак определяется следующим образом: червеобразный отросток приподнимается манипулятором, подведенным под него в средней трети Если при этом червеобразный отросток провисал, как бы ниспадая с манипулятора, данный признак считался отрицательным (рисунок 10) Если же он удерживает форму стержня либо весь, либо на отдельном участке, этот признак считается положительным (рисунок 11).
Следует отметить, что указанный признак является наиболее достоверным из всех существующих и используется нами как патогномоничный эндоскопический симптом.
Значительные трудности возникают при дифференциальной диагностике выраженных вторичных изменений в червеобразном отростке от истинно деструктивных изменений в нем. Так, при первичном пельвиоперитоните, выраженном мезадените или другом источнике воспаления брюшной полости обнаруживаются вторичные изменения червеобразного отростка.
Отмечается отечность серозной оболочки, сосуды его полнокровны, расширены, представляются в виде сети, окутывающей отросток. В отличие от первичного воспаления, отсутствует ригидность (в процесс не вовлекаются глубокие слои), нет также равномерной гиперемии и уплотнения отростка. Таким образом, видимые вторичные изменения червеобразного отростка представляют собой серозит и являются следствием контакта с воспалительным выпотом.
Если деструктивное воспаление в червеобразном отростке отсутствует, производится тщательная щадящая ревизия органов брюшной полости по следующей методике.
Поскольку пациент во время осмотра червеобразного отростка находится в положении Тренделенбурга с поворотом на левый бок, то в первую очередь бывает удобно осматривать илеоцекальный угол и брыжейку этого отдела кишечника (рисунок 12). В детском возрасте частой причиной болей в животе является острый мезентериальный лимфаденит. В брыжейке илеоцекального угла, в брыжейке тонкой кишки выявляются увеличенные, отечные и гиперемированные лимфатические узлы.

Иногда увеличенные пакеты лимфоузлов напоминают “грозди винограда”. Затем осматривается ретроградно подвздошная кишка на расстоянии не менее 60-80 см от илеоцекального угла. При этом мы пользуемся зондом-пальпатором, осматривая петлю за петлей тонкую кишку. Это позволяет выявить самую разнообразную патологию: дивертикул Меккеля. ангиоматоз. воспалительные заболевания, новообразования и пр.
Увеличив угол наклона стола в положении Тренделенбурга. осматриваются органы малого таза, где у девочек обращается внимание на матку с придатками. Сначала осматривается правый придаток, затем, установив боковой наклон стола, но, сохраняя положение Тренделенбурга, осматривается левый придаток матки.
В этом же положении осматриваются внутренние кольца правого и левого паховых каналов. Обращается внимание на их состоятельность, кроме того, у мальчиков в этих областях иногда обнаруживается яичко, свидетельствующее о наличии абдоминальной формы крипторхизма. Здесь осматриваются семя-выводящие протоки и сосуды яичек.
Затем пациенту придается положение Фовлера с поворотом на левый бок, в котором осматривается правая доля печени, желчный пузырь, область печеночно-двенадиатиперстной связки, пилорический отдел желудка, луковицы двенадцатиперстной кишки, контуры нижнего полюса правой почки. Устранив боковой поворот стола, но, сохраняя положение Фовлера, осматривают левую долю печени, круглую и серповидную связки печени, переднюю стенку желудка, область малого сальника и желудочно-ободочной связки.
Более сложен осмотр селезенки, которая располагается высоко под диафрагмой прикрыта сальником, а у маленьких детей – еще и левой долей печени. Больного необходимо повернуть на правый бок и приподнять головной конец стола. Смещая манипулятором сальник и кишечные петли, в поле зрения выводят селезенку. Подвижность ее зависит от выраженности связочного аппарата, однако, обычно удается хорошо рассмотреть передний конец, верхний край, диафрагмальную поверхность и область ворот. В норме область левой почки не видна. Ревизия верхнего и среднего этажей брюшной полости завершается осмотром петель тонкой кишки. Используя манипулятор, можно методично осмотреть весь кишечник, его брыжейку, брюшную часть аорты, место ее бифуркации.
Щадящая методика лапароскопии с учетом возрастных особенностей у детей, применение современных педиатрических моделей лапароскопов позволяют принципиально по-новому подойти к диагностике аппендицита. Применение пункционной лапароскопии при сомнительных результатах других методов исследования позволяет не только безошибочно установить наличие или отсутствие воспаления в червеобразном отростке, но и при исключении диагноза острого аппендицита провести щадящую ревизию органов брюшной полости и более чем у 1/3 больных выявить истинную причину болевого абдоминального синдрома. Чаще всего обнаруживаются неспецифический мезаденит, гинекологические заболевания у девочек, криптогенный пельвиоперитонит, заболевания желчевыделительной системы и илеоцекальногоугла.
Анализируя полученные данные диагностической лапароскопии можно выделить следующие варианты дальнейшей тактики:
1. Исследование заканчивается на диагностическом этапе, при этом не выявляется никакой патологии.
2. Исследование заканчивается на диагностическом этапе, при этом выявляется патология органов брюшной полости, требующая консервативного лечения.
3. В результате диагностического этапа лапароскопического вмешательства выявляются заболевания органов брюшной полости, лечение которых можно произвести с помощью лапароскопических вмешательств.
4. На диагностическом этапе лапароскопического вмешательства выявляются заболевания, лечение которых невозможно произвести лапароскопически. Эти больные подвергаются лапаротомии.
Д.Г. Кригер, А.В.Федоров, П.К.Воскресенский, А.Ф.Дронов
Лапароскопическая пиелопластика у детей раннего возраста
Ежегодный конгресс специалистов перинатальной медицины
Современная перинатология: организация, технологии, качество.
Доклад на секции – Актуальные вопросы неонатальной хирургии.
Авторы: Шмыров О.С., Врублевский С.Г.
Москва, 23 сентября 2014г.







Эндохирургическая резекционная пиелопластика в настоящее время рассматривается как золотой стандарт хирургического лечения гидронефроза у детей. Появление педиатрических инструментов малого размера, улучшение эндоскопической визуализации, накопление опыта и, совершенствование хирургических навыков позволили снизить возрастные ограничения для лапароскопической коррекции обструкции лоханочного-мочеточникового сегмента.
Тем не менее, целесообразность и безопасность применения эндохирургических методик у детей раннего возраста периодически ставится под сомнение, вследствие малого размера операционной зоны, опасностей анестезиологического пособия в условиях карбоксиперитонеума, увеличения продолжительности вмешательства по сравнению с открытыми операциями.

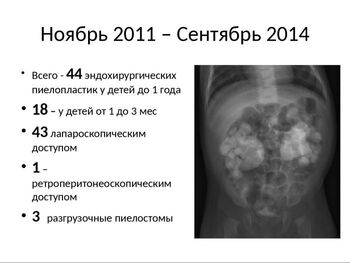
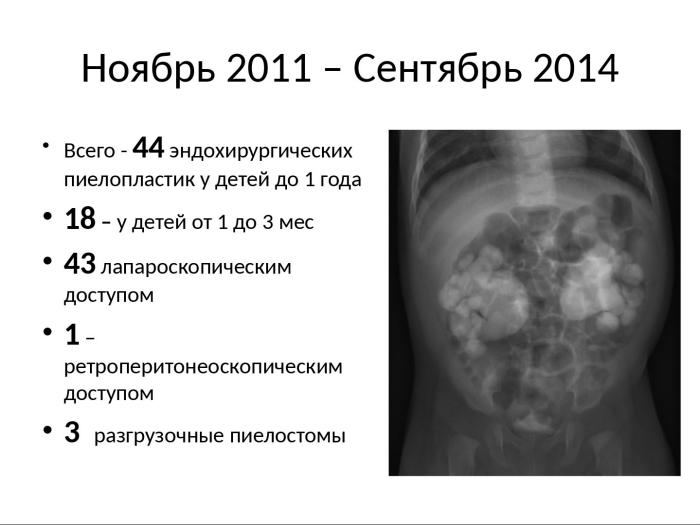
В Морозовской детской больнице с ноября 2011 по сентябрь 2014 г выполнено 44 пиелопластики 43 детям с гидронефрозом в возрасте до 1 года. Из них 18 детям в возрасте от 1 до 3 мес. Одному ребёнку пиелопластика выполнена последовательно с 2х сторон. Лапароскопическим доступом оперативное вмешательство выполнено 42 детям. Одной девочке 11 мес с гидроцефалией, ВПШ и перенесённой шунт-инфекцией пиелопластика произведена ретроперитонеоскопическим доступом.
Поводом к проведению рентген-урологического обследования служила отрицательная динамика пре и постнатальных эхографических показателей у 20 детей, выявление расширения ЧЛС на скрининговом ультразвковом исследовании постнатально у 12 пациентов, эхографические находки с эпизодами беспокойства и лейкоцитурии у 11 детей.
Стандартное обследование включало в себя УЗДГ почек, экскреторную урографию, микционную цистографию.
В качестве дополнительных методов диагностики использовали Диуретическую сонографию и КТ с вв контрастированием.

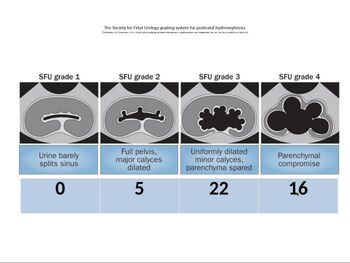
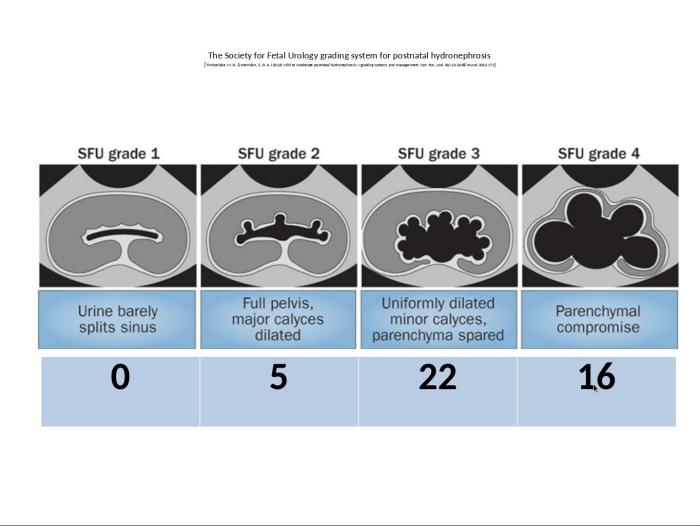
Показанием к оперативному лечению считали увеличение в динамике размеров ЧЛС при Гидронефрозе 2 степени, Гидронефроз 3 и 4 ст, соответсвенно классификации Society of fetal urology.
Трём детям с гидронефрозом 4 степени за 2 мес до операции выполнено дренирование коллекторной системы почки с последующей оценкой её функции.
Предоперационная подготовка включала в себя препараты снижающие газзобразование в кишечнике в теч 2 суток и микроклизмы вечером и утром перед операцией.

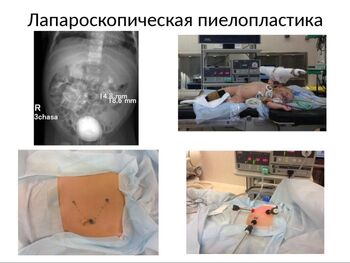
Техника лапароскопической пиелопластики представлена на слайдах. Мы использовали 5 мм оптику и 3 мм лапароскопические инструменты. В большинстве случаев доступ к пиелоуретеральному сегменту осуществлялся путём мобилизации петли кишки. Классически лоханка пересекалась в косом направлении, мочеточник в продольном по противобржеечному краю. Дренирование применялось различными способами, на этом остановлюсь чуть позже. В данном случае провести антеградно внутренний стент не удалось, и дренирование осуществлялось установленной предварительно нефростомой. При формировании анастомоза использовали монофиламентный шовный материал монокрил 6�. Изображение высокой чёткости и 3мм инструменты позволили создать герметичный анастомоз аккуратно, тщательно сопоставив края лоханки и мочеточника.
На следующем видео представлена техника выполнения ретроперитонеальной эндопиелопластики.
Оптический 5 мм троакар установлен забрюшинно, первичная рабочая полость сформирована при помощи оптики, затем установлены 3 мм манипуляционные троакары. Выполнена классическая пиелопластика по Хайнс-Андерсену, с формированием уретеропиелоанастомоза непрерывным швом нитью монокрил 6�. Дренаж обеспечен интраоперационной пиелостомией.
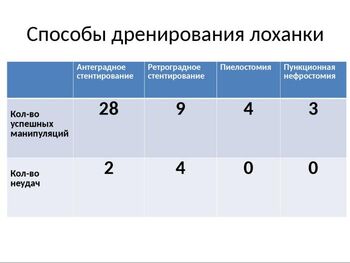
В настоящее время остаётся дискуссионным вопрос об оптимальном способе дренирования лоханки. Мы имеем опыт ретроградного стентирования, антеградного стентирования, пиелостоми и предварительной пункционной нефростомии.
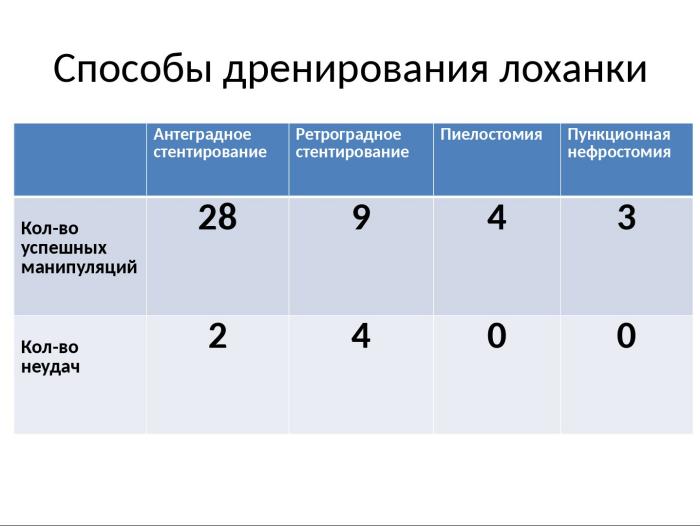
Соотношение способов дренирования коллекторной системы почки у наших пациентов представлено на слайде.
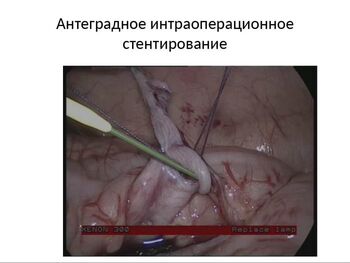
Как видно из представленных данных большинству пациентов выполнено антеградное интраоперационное дренирование дабл-джей стентом.
Система внутреннего дренирования устанавливалась после формирования одной из полуокружностей анастомоза через отдельный прокол брюшной стенки или через манипуляционный троакар. Предварительно мочевой пузырь заполнялся водным раствором индигокармина. Поступление красителя через проксимальный отдел стента указывало на его корректное положение.
Стент удалялся через 1-1,5 мес после операции во время цистоскопии. Длительность дренирования определялась сроками завершения репаративных процессов в области анастомоза.
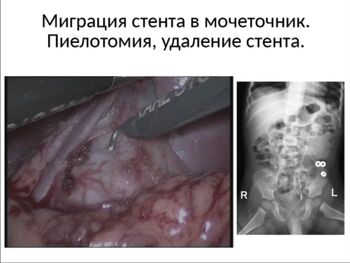
Невозможность антеградного проведения стента отмечена нами у 2 детей. В обоих случаях препятствие локализовалось на уровне уретеро-везикального сегмента.
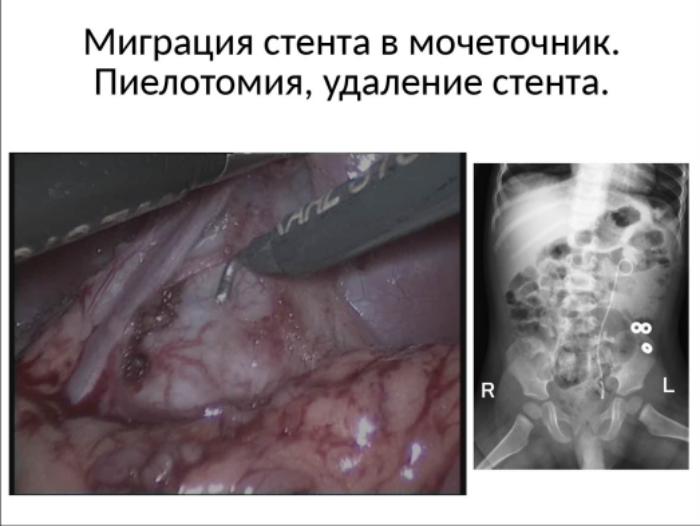
У одного ребёнка проксимальный отдел стента мигрировал в дистальный отдел мочеточника не вызвав нарушения оттока мочи. Попытка внутрипросветного удаления стента не увенчалась успехом. Через 4 мес после первичной операции выполнена лапароскопическая пиелотомия и удаление дренажной системы.
Ретроградное предоперационное стентирование у маленьких детей не всегда успешно в связи с особенностями патологического процесса в области пиелоуретерального сегмента. Невозможность установки стента у 3 пациентов и перфорация мочеточника в проксимальном отделе у одного пациента заставили нас в дальнейшем отказаться от подобной методики.
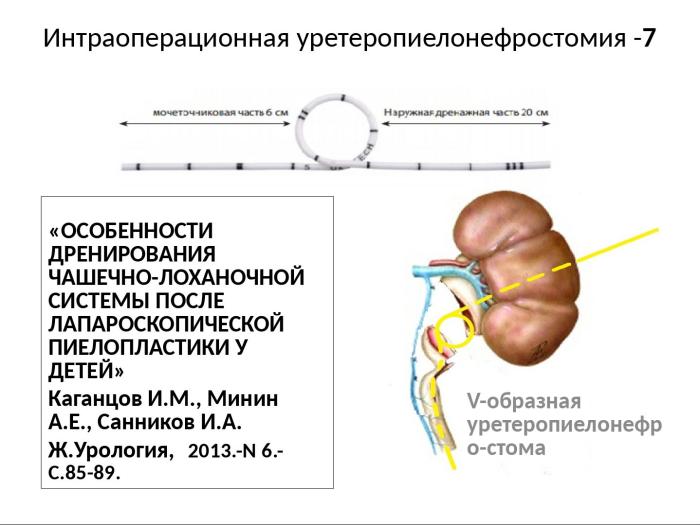
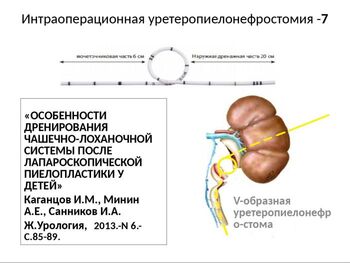
Появились публикации о применении V- образного уретеро-пиелонефростомического дренажа. Количество наблюдений, указанное авторами, невелико. Единственное отмеченное осложнение – интраоперационное паренхиматозное кровотечение – потребовало удаления дренажа и изменения схемы дренирования.

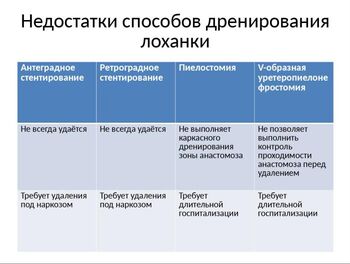
На слайде представлена сравнительная таблица нашего представления о недостатках различных вариантов дренирования лоханки.
Недостатком пиелостомического дренажа можно считать удлинение сроков пребывания пациента в стационаре и отсутствие каркасного дренирования зоны анастомоза.
Так же недостатком данного способа можно считать невозможность проверки проходимости анастомоза до удаления уретеропиелонефростомы.
Как следует из представленных данных, вопрос оптимального интраоперационного дренирования лоханки остаётся дискуссионным. На наш взгляд идеального способа пока не существует. Мы отдаём предпочтение антеградному интрооперационному стентированию.
В представленном материале длительность оперативных вмешательств составила от 75 до 180 мин.
Конверсий не было.
Интраоперционных осложнений не отмечено.
Рецидив гидронефроза отмечен у одного пациента в возрасте 7 мес, который в послеоперационном периоде перенёс тяжёлый пиелонефрит бактериально-грибковой этиологии, с продлённым внутренним стентированием. Повторная лапароскопическая пиелопластика выполнена успешно через 6 мес.
У остальных пациентов отмечены положительные эхографические признаки разрешения обструкции, в виде сокращения коллекторной системы почки, увеличения толщины паренхимы и улучшения параметров паренхиматозного кровотока. Признаки рецидивирования ИМВП отсутствовали.
Таким образом, на наш взгляд эндохирургическая пиелопластика у детей раннего возраста с гидронефрозом представляется эффективным и безопасным способом коррекции порока, соответствующим принципам минимально-инвазивной хирургии. Необходимым условием высокой эффективности методики являются достаточные опыт и профессиональные навыки оператора и использование качественного эндохирургического интрументария.
Лапароскопия у детей
Сегодня лапароскопия в детском возрасте относится к одному из ведущих методов лечения, ввиду ее несомненных плюсов в сравнении с обычным вмешательством. Операции при помощи проколов, с введением в полости инструментов, позволяют проводить даже сложные операции с минимальным травмированием тканей и кровопотерей. Сегодня лапароскопия помогает в устранении большинства пороков развития и острой хирургической патологии у детей разного возраста, начиная от новорожденных и заканчивая подростками. Но, эта отрасль хирургии не стоит на месте, проводится разработка все новых и новых методик, применяются все более безопасные методы наложения швов и остановки кровотечений.
Операция у детей: лапароскопия

На сегодняшний день все больше хирургов при лечении хирургических патологий у детей отдают предпочтение операции лапароскопии. Эти методики хорошо зарекомендовали себя в гинекологической и урологической практике, при операциях на кишечнике и желчных путях. Кроме того, операция лапароскопия помогает в устранении у новорожденных многих пороков развития, при этом дает малое травмирование тканей и позволяет детям быстро и активно восстановиться после вмешательства. Однако, когда встает вопрос о лечении определенных заболеваний при помощи операции, родители всегда переживают — поможет ли именно это вмешательство полностью устранить болезнь, не опасно ли такое вмешательство?
Операция лапароскопия в детском возрасте проводится только под общим наркозом, но продолжительность операции в сравнении с традиционным методом (разрез скальпелем) обычно намного короче, в среднем, от получаса до нескольких часов. Длительность во многом зависит от патологии и объема операции, а также — плановая это операция или экстренная. Снижение длительности вмешательства существенно снижает риски негативного влияния наркоза и осложнений после операции.
Вмешательство проводится с минимальными повреждениями тканей. Для проведения операции при помощи лапароскопии делаются несколько небольших надрезов в области передней брюшной стенки для введения инструментов. Обычно это 2-3 прокола размерами до 3-5 мм. Через них хирурги вводят камеру, инструменты и подают воздух для растяжения брюшной полости и облегчения доступа к пораженным органам. Данные с камеры передаются на монитор, по которому врач следит за всеми манипуляциями внутри живота и проводит операцию.
В зависимости от объема вмешательства, после операции дети могут находиться в стационаре от нескольких часов до 2-3 суток.
Боли и швы после лапароскопии

Было бы неверно сказать о том, что данная операция совсем бескровная и безболезненная. Хотя разрезы и проколы и небольшого размера, но швы после лапароскопии все равно накладываются. Прежде всего, это будут внутренние швы после лапароскопии, которые выполняют при ушивании органов или при проведении манипуляций. Они выполнятся особыми материалами, не вызывающими отторжения, воспаления и иных реакций организма. Шовчики постепенно, по мере заживления тканей рассасываются, снимать их не нужно. Для каждого типа вмешательства хирурги подбирают свои виды материалов и способы наложения швов. Кроме того, после удаления инструментов из брюшной полости, в области разрезов кожи также накладывают швы после лапароскопии. Они требуют правильной обработки и снимаются обычно через несколько дней, при посещении хирурга.
Также отдельно стоит поговорить и о боли после лапароскопии. Естественно, любая операция, даже с минимальными разрезами и швами, приводит к повреждению тканей и нервов, что дает боли после лапароскопии. Однако, в сравнении с полосными операциями, период болезненности и степень выраженности ощущений гораздо ниже. Для облегчения состояния детям после операции применяются обезболивающие, а сами боли после лапароскопии стихают через 2-3 дня, оставляя лишь легкую болезненность и дискомфорт в области заживающих ранок. В силу этих особенностей, дети переносят такие операции гораздо легче.
Проведение наркоза у детей при лапароскопии
Все дети без исключения, оперируются при лапароскопических вмешательствах только под общим наркозом. Обычно это эндотрахеальная анестезия. Использовать какие-либо другие методы обезболивания в данном случае нет возможности, так как при проведении операции в брюшную полость вводится газ, который снизу поддавливает диафрагму и в том числе приводит к невозможности самостоятельного легочного дыхания. Сама же методика наркоза ничем принципиально не отличается от таковой при обычных, полостных операциях. Дети готовятся к операции и наркозу так же, как при обычных вмешательствах — после 18 часов вечера (если операция на утро) запрещается прием пищи, перед самой операцией после подъема утром нельзя даже пить воду. При наличии показаний к экстренной операции подготовка минимальная, но и риски осложнений выше, о чем знают врачи и следят за состоянием маленьких пациентов.
Сегодня дети оперируются с использованием самых безопасных и качественных средств для наркоза, что снижает риски неблагоприятной на них реакции. После операции обеспечивается ранний выход из наркоза с небольшой вероятностью таких побочных эффектов, как головокружения с тошнотой или рвотой.
Лапароскопия или полостная операция?
Если отсутствуют противопоказания, врачи всегда отдают предпочтение именно лапароскопическим вмешательствам. Такие операции дети переносят гораздо легче, они обладают хорошими косметическими эффектами, мало травмируют ткани, и крови при них теряется гораздо меньше. Осложнения лапароскопии гораздо менее вероятны, чем при полостной операции, а риск рецидивов также снижается до минимального. Однако, существуют определенные состояния и клинические ситуации, когда лапароскопическое вмешательство может быть противопоказано. Тогда проводится традиционная операция при помощи скальпеля. Однако, окончательное решение о методе хирургического лечения маленького пациента принимается врачом совместно с родителями, учитывая все аргументы за и против.