Что такое гбн у новорожденных. Гемолитическая болезнь новорожденных (ГБН). Почему АВ0-конфликт реже, чем Rh -конфликт, выливается в манифестную тяжелую форму ГБН
ГЕМОЛИТИЧЕСКАЯ БОЛЕЗНЬ НОВОРОЖДЕННЫХ (ГБН)

У семи из десяти появившихся на свет детей врачи родильных домов выявляют желтушность кожи. Одни малыши уже рождаются с желтухой, а другие желтеют спустя часы или даже дни после рождения.
В 90% случаев все заканчивается благополучно: подтверждается диагноз физиологической желтухи новорожденных. Но в 10% случаев врачи вынуждены констатировать факт наличия у младенца врожденного или приобретенного, часто тяжелого заболевания, ставшего причиной окрашивания кожи и слизистых оболочек в желтый цвет. Одним из таких заболеваний является гемолитическая болезнь новорожденных.
ПОНЯТИЕ ГЕМОЛИТИЧЕСКОЙ БОЛЕЗНИ НОВОРОЖДЕННЫХ (ГБН)
Гемолитическая болезнь плода и новорожденного – это врожденное заболевание, которое может заявить о себе и когда младенец еще находится в утробе матери, и когда он уже появился на свет.
По своей сути это иммунологическое противостояние двух родственных организмов – организма матери и организма ребенка. Причина этого конфликта, как ни парадоксально, – несовместимость крови матери с кровью плода, в результате которой разрушаются эритроциты ребенка.
Механизм развития ГБН
Оболочка эритроцита человека «заселена» различными антигенами (АГ), их более 100 видов. Ученые сгруппировали все АГ в эритроцитарные системы, которых известно уже более 14 (АВ0, Rh, Кид, Келл, Даффи и др.).
В систему резус (Rh) входят АГ, ответственные за резусную принадлежность крови: Rh (+) или Rh (-). В систему АВ0 – АГ, определяющие групповую принадлежность крови человека: В и А. Антигены обеих этих систем способны и готовы при встрече с соответствующими антителами (АТ) мгновенно запустить иммунный ответ. В крови в норме АТ к АГ своих родных эритроцитов отсутствуют.
Что же происходит при гемолитической болезни плода и новорожденного? В кровь ребенка через плаценту из крови матери проникают АТ, подходящие, как ключ к замку, к антигенам эритроцитов плода. Их встреча дает старт иммунной реакции, результат которой – гемолиз (разрушение) эритроцитов ребенка. Но откуда в крови матери взялись АТ к эритроцитарным АГ ребенка?
ПРИЧИНЫ РАЗВИТИЯ ГЕМОЛИТИЧЕСКОЙ БОЛЕЗНИ
Гемолитическая болезнь: причины при конфликте по системе резус
Эта форма ГБН развивается в том случае, если сенсибилизированная женщина с Rh (-) кровью беременна плодом с Rh (+) кровью.
Что означает термин «сенсибилизированная»? Это означает, что в кровь женщины уже хотя бы однажды попадали Rh (+) эритроциты, например, при предыдущих беременностях Rh (+) плодом, закончившихся родами, абортом или выкидышем. Эритроциты плода проникают через плаценту в кровеносное русло матери и во время беременности (особенно активно на 37–40 неделях), и во время родов. Сенсибилизация могла произойти при переливании крови, пересадке органов.
В таблице представлена вероятность развития Rh-конфликта между матерью и плодом.
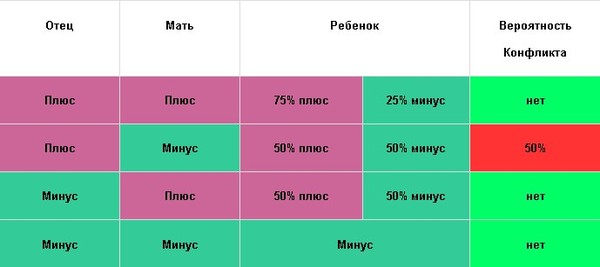 На первое «знакомство» с чужими эритроцитами организм матери реагирует выработкой соответствующих антител. С этого момента антитела циркулируют в крови матери и «ждут новой встречи» с чужеродными Rh (+) эритроцитами. И если первая встреча антител с антигенами могла закончиться вполне благополучно, то вторая и все последующие будут представлять собой агрессивное, обостряющееся с каждым разом противостояние, поражающее ребенка.
На первое «знакомство» с чужими эритроцитами организм матери реагирует выработкой соответствующих антител. С этого момента антитела циркулируют в крови матери и «ждут новой встречи» с чужеродными Rh (+) эритроцитами. И если первая встреча антител с антигенами могла закончиться вполне благополучно, то вторая и все последующие будут представлять собой агрессивное, обостряющееся с каждым разом противостояние, поражающее ребенка.
Гемолитическая болезнь: причины при конфликте по системе АВ0
Конфликт по системе АВ0 встречается гораздо чаще резус-конфликта, но протекает, как правило, легче последнего.

В таблице: агглютиногены – это групповые антигены (в эритроцитах), агглютинины – групповые антитела (в плазме крови). Кровь каждой группы – это определенный набор АГ и АТ. Заметьте, если в крови присутствуют антигены А, то всегда отсутствуют антитела α, а если есть В, то нет β. Почему? Потому что их встреча запускает иммунную реакцию агглютинации (склеивания) эритроцитов с последующим их разрушением. Это и есть конфликт по системе АВ0, при котором развивается гемолитическая болезнь крови новорожденных.
Сенсибилизация женщины по АВ0-системе может произойти как при беременности, так и до нее, например, при насыщенности пищевого рациона животными белками, при вакцинации, при инфекционном заболевании.
В таблице представлена вероятность развития конфликта между матерью и плодом по группе крови.

ФОРМЫ ГБН И ИХ КЛИНИЧЕСКИЕ ОСОБЕННОСТИ
По тяжести течения в 50% случаев гемолитическая болезнь крови новорожденных протекает легко, в 25–30% случаев ее течение расценивается как средней тяжести, в 20–30% – как тяжелое.
По виду конфликта бывают ГБН по системе резус, по АВ0 системе и по антигенам, относящимся к другим эритроцитарным системам. Клинические формы гемолитической болезни новорожденных во многом определяются видом возникшего конфликта.
Водянка плода
Если имеет место Rh-конфликт, и на 20–29 неделях беременности антитела массово атакуют незрелый плод, развивается водянка плода.
При этой форме гемолитической болезни новорожденных малыш рождается без желтухи, но с выраженными отеками тела и всех внутренних органов. У ребенка имеют место признаки незрелости, снижен тонус мышц, слабые рефлексы, он мало двигается. Кожа бледная, на ней могут быть кровоизлияния. Регистрируются расстройства дыхания и признаки острой сердечной недостаточности.
В анализе крови – тяжелая анемия и очень низкое содержание общего белка.
Если антитела начинают атаковать малыша после 29-й недели, то клиническая форма ГБН и то, будет она врожденной или приобретенной, зависят от того, в каком количестве и когда (внутриутробно и (или) в родах) материнские антитела проникли к малышу.
Желтушная форма
 Эта форма – результат массивного попадания Rh-антител матери к ребенку с 37-й недели до родов (врожденная) и во время родов (приобретенная). Отличительная особенность самой частой (90% всех случаев) желтушной формы – раннее (в первые часы или сутки) появление желтухи. Она достигает своего максимума ко 2–4 дню, сопровождается нетяжелой анемией, некоторой отечностью тканей, увеличением печени и селезенки. Чем раньше появляется желтуха, тем тяжелей течение болезни.
Эта форма – результат массивного попадания Rh-антител матери к ребенку с 37-й недели до родов (врожденная) и во время родов (приобретенная). Отличительная особенность самой частой (90% всех случаев) желтушной формы – раннее (в первые часы или сутки) появление желтухи. Она достигает своего максимума ко 2–4 дню, сопровождается нетяжелой анемией, некоторой отечностью тканей, увеличением печени и селезенки. Чем раньше появляется желтуха, тем тяжелей течение болезни.
Анемическая форма
Эту форму диагностирую у 10% всех детей с гемолитической болезнью, причина ее – длительное воздействие на плод, начиная с 29-й недели, небольших «порций» Rh-антител. Ребенок рождается очень бледным, желтухи или нет, или она очень слабо выражена. Отмечаются постепенно нарастающие признаки билирубиновой интоксикации (адинамия, вялость, «плохие» рефлексы).
Отечная форма
Если после 29-й недели беременности Rh-антитела начинают массовую атаку плода, развивается отечная форма ГБН. Клинические проявления ее схожи с симптомами водянки плода.
ГБН по системе АВ0: клинические особенности:
- поздно (на 2–3 день) появляется желтухи;
- редко увеличиваются печень и селезенка;
- крайне редко развиваются врожденная желтушная и отечная формы;
- часто имеют место приобретенные желтушно-анемические формы;
- близится к нулю частота развития грозных осложнений.
Почему АВ0-конфликт реже, чем Rh-конфликт, выливается в манифестную тяжелую форму ГБН?
- Для АВ0-сенсибилизации женщины необходимо, чтобы в ее кровь попало гораздо больше крови плода, чем при Rh-сенсибилизации.
- В отличие от Rh-антигенов групповые АГ помимо эритроцитов содержатся во всех других тканях плода, в плаценте и в околоплодных водах. При встрече с материнскими АТ иммунный «удар» приходится не только на эритроциты, а распределяется на все эти ткани.
- В организме матери имеются собственные групповые антитела, способные справиться с попавшими в кровь эритроцитами плода.
ГЕМОЛИТИЧЕСКАЯ БОЛЕЗНЬ: ПОСЛЕДСТВИЯ И ОСЛОЖНЕНИЯ
- Синдром диссеминированного внутрисосудистого свертывания или ДВС-синдром развивается вследствие резкого повышения свертываемости крови. В мелких и крупных сосудах образуются тромбы, возникают инфаркты и некрозы органов, кровоизлияния в органы. Причина – массивное поступление в кровь тканевого тромбопластина из подвергшихся гемолизу эритроцитов.
- Гипогликемия – снижение уровня глюкозы в крови.
- Билирубиновая энцефалопатия – результат ядерной желтухи, при которой чрезвычайно токсичный непрямой билирубин «пропитывает» структуры головного, разрушая тем самым нейроны. Проявляется это неврологической симптоматикой и формированием впоследствии билирубиновой энцефалопатии (параличи, глухота и др.).
- Синдром сгущения желчи, при котором желчевыводящие протоки закупориваются слизистыми и желчными пробками.
- Вторичные поражения сердечной мышцы, печени, почек.
- Вторичный иммунодефицит – развивается из-за поражения компонентов иммунной системы непрямым билирубином и иммунными комплексами.
ПРЕ- И ПОСТНАТАЛЬНАЯ ДИАГНОСТИКА ГБН
Пренатальная диагностика направлена на выявление женщин с высоким риском развития у плода гемолитической болезни, последствия которой не менее опасны, чем она сама.
Поэтому акушер-гинеколог тщательно и прицельно в плане ГБН расспрашивает пациентку, выясняет необходимые подробности анамнеза (аборты, число беременностей и пр.). На протяжении всей беременности у женщин из группы риска по ГБН врачи контролируют титр антител в крови и в околоплодных водах, проводят УЗИ плода и плаценты, КТГ плода, доплерометрию.
Постнатальная диагностика подразумевает выявление среди новорожденных тех, у кого высок риск развития ГБН и тех, у кого уже имеет место ГБН. Для этого неонатолог регулярно осматривает всех новорожденных на предмет желтухи, отеков и других признаков болезни.
Лабораторные исследования – это контроль уровня билирубина и глюкозы в крови ребенка в динамике, определение группы крови и резус-фактора, иммунологические исследования на наличие антител в крови ребенка, в крови и молоке матери.
ГЕМОЛИТИЧЕСКАЯ БОЛЕЗНЬ НОВОРОЖДЕННЫХ: ЛЕЧЕНИЕ И ПРОФИЛАКТИКА
При гемолитической болезни новорожденных лечение может быть оперативным и консервативным. При выборе лечебной тактики врачи руководствуются тяжестью состояния малыша и уровнем гипербилирубинемии.
Оперативное лечение – это операция заменного переливания крови. Назначается при наличии у новорожденного признаков тяжелой ГБН, отягощенного анамнеза, при появлении симптомов интоксикации билирубином. Применяются гемосорбция и плазмаферез.
Консервативное лечение – это в первую очередь фототерапия, облучение специальной лампой, лучи которой токсичный билирубин делают нетоксичным.
Назначаемая инфузионная терапия (альбумин, физиологический раствор, раствор глюкозы) направлена на снятие билирубиновой интоксикации и скорейшее выведение билирубина из организма.
Применяются медикаментозные средства (зиксорин и др.), активирующие ферментную систему печени. Используются адсорбенты (карболен, агар-агар и др.), желчегонные (посредством электрофореза), витамины (Е, АТФ,А), стабилизирующие клеточные мембраны, гепатопротекторы (эссенциале и др.), антигеморрагические средства (адроксон и др.).
Залужанская Елена, педиатр
16,053 просмотров всего, 6 просмотров сегодня
Что такое ГБН (гемолитическая болезнь новорожденных), причины и лечение

 Гемолитическая болезнь новорожденных является одной из наиболее часто встречаемых причин возникновения жизнеугрожающих желтух и анемий у новорожденных. Данный диагноз на территории Российской Федерации встречается у 0.83% новорожденных. Даже в наше время, когда это заболевание досконально изучено, летальность при возникновении ядерной желтухи на фоне ГБН, составляет 2.5%.
Гемолитическая болезнь новорожденных является одной из наиболее часто встречаемых причин возникновения жизнеугрожающих желтух и анемий у новорожденных. Данный диагноз на территории Российской Федерации встречается у 0.83% новорожденных. Даже в наше время, когда это заболевание досконально изучено, летальность при возникновении ядерной желтухи на фоне ГБН, составляет 2.5%.
Чтобы предупредить развитие тяжелых осложнений, все беременные в обязательном порядке должны наблюдаться у врача. Повышенное внимание уделяется женщинам с Rh- кровью, 1-ой группой крови и ГБH в прошлых родах.
ГБН – что это такое
Для возникновения конфликта несовместимости, необходимо присутствие в материнской крови высоко специфичных антител, работающих против отсутствующих у нее эритроцитарных Д-антигенов (Rh-фактора). Несочетаемость по резусной системе развивается у трети пациентов с ГБН и носит название Rh-эритробластоза.
Гемолитическая болезнь возникает также из-за несочетаемости материнской и плодной крови по АBO системе. Конфликтность по антителам к группам крови носит название АBO-эритробластоза и встречается у двух третей пациентов.
Как наследуется Д-антиген
Для того, чтобы возникла гемолитическая болезнь, материнская кровь должна быть резусно-отрицательной, а отцовская, иметь резус+.
Rh+ мужчина может иметь гомозиготный (ДД) или гетерозиготный (Дд) набор генов резус системы.
У гомозиготного мужчины, все дети будут иметь + резус (стопроцентная наследуемость Д-антигена).
У гетерозиготного мужчины – семьдесят пять процентов детей будут резус + и двадцать пять процентов —.
Гемолитическая болезнь новорожденных по резусной системе
По наличию Rh-фактора, всех пациентов разделяют на резус + и -.
Rh или Д-антиген является липопротеином со сложной структурой антигенов. Он располагается только на внутренней поверхности эритроцитарной мембраны. Присутствие Д-антигенов на эритроцитарных мембранах свидетельствует о том, что кровь пациента резус +. У резус отрицательных людей, Д-антигена нет.
Д-антиген могут содержать только эритроцитарные мембраны, в других клетках и тканях организма его быть не может. Также, у человека не существует собственных, естественных антител к резусу -антигену.
Процессы дифференцировки Д-антигена начинаются у плода на пятой неделе развития. Максимальная активность резус фактора наблюдается к пятому-шестому месяцу. Иммунизация резусно-отрицательной крови матери (образование анти-О-антител) происходит при попадании в Rh- кровь Rh+ эритроцитов.
Однако, для образования иммунного ответа необходимо несколько антигенных стимулов. То есть, изоиммунизация (образование анти-О-антител) при первой беременности возможна только в 2% случаев.
Как правило, после рождения от резуса – матери резус + ребенка, организм матери первично сенсибилизируется. Это происходит в результате процесса микро-трансфузии в отрицательную кровь матери, положительных эритроцитов ребенка.
Усиливают микро-трансфузию аборты, отслойка плаценты, гестозы беременности, воспалительные болезни, сопровождающиеся нарушением плацентарной проницаемости и т.д. Все эти факторы усиливают проникновение в материнскую кровь Rh+ эритроцитов и увеличивают образование направленных против них анти-О-антител.
Поражение плода развивается при проникновении в кровь плода достаточного количества анти-О-антител, вызывающих гемолиз (разрушение) эритроцитов .
Каждая следующая беременность, усиливает материнскую специфическую иммунную реакцию и усиливает риск появления гемолитической болезни новорожденного по Rh.
При 1-ой беременности резусный конфликт возможен, если женщина уже иммунизирована в результате переливания ей резус- или АВО-несовместимой крови.
Гемолитическая болезнь новорожденных является результатом иммуноагрессивной реакции организма матери на собственный плод.
Как происходит гемолиз
После повреждения эритроцитов антителами, они распадаются в печени и селезенке.
Первичный гемолиз является внесосудистым. Вследствие этого процесса, гемоглобин из распавшихся эритроцитов не поступает в кровоток, а трансформируется тканевыми макрофагами в желчный пигмент – билирубин.
ГБН при резус конфликте. Причины
Риск развития несочетаемости по Rh возрастает с каждой следующей беременностью.
Возникновению ГБН способствует наличие у женщины:
- одного или нескольких абортов;
- самопроизвольных прерываний (выкидышей);
- беременности и родов Rh+ плодом;
- переливаний крови;
- отслойки плаценты, гестозов и тяжелых инфекционно-воспалительных патологий в анамнезе матери;
- инфицировании околоплодных вод;
- трансплантаций органов и тканей;
- ГБН во время предыдущих родов.
Гемолитическая болезнь новорожденных по группе крови
Для развития групповой несочетаемости, у матери должна быть группа 0 (1-я группа крови), а у малыша вторая (A) или третья (B) группа.
Наиболее часто несовместимость возникает у матерей с первой (0) и плодом с второй (A) группой. Антиген B и в-агглютинины третьей группы обладают значительно меньшей антигенной активностью, чем антиген A и а-агглютинины.
Гемолитическая болезнь новорожденных
Одной из тяжелейших детских патологий является гемолитическая болезнь новорожденных (ГБН), происходящая при конфликте иммунных систем мамы и ребенка, которая сопровождается массовым разрушением красных кровяных телец. Поэтому, данная болезнь плода и новорожденного еще известна как эристобластоз – это печальный итог категоричных различий крови мамы и малыша по системе резус либо АВО.

Причины
Главная причина эритробластоза младенца – противоположное различие крови мамы и малыша, чаще по резус-фактору. Более редко виновниками являются антигены групп крови (в системе АВО), и реже всего сталкиваются с противопоставлением иного характера.
В чем состоит предрасположенность к резус-конфликту мамы и малыша? Когда мама с минус-резусом беременна малышом с плюс-резусом. Чаще всего, именно поэтому проявляется гемолитическая болезнь новорожденных, начиная развитие уже в утробе матери.
Причиной столкновения иммунитетов по системе АВО является несовпадение по группам крови: О(1)-группе крови у матери и А(2) или B(3) у плода.
Стоит отметить, что не всегда ребенок появляется на свет больным. И лишь тогда, когда у матери до этого произошла так называемая сенсибилизация, то есть повысилась чувствительность к чужеродным компонентам крови, с которыми она столкнулась по тем или иным причинам.

Сенсибилизация матери может иметь разные источники. Например, мать с отрицательным резус-фактором сенсибилизируется после того, как ей сделали переливание крови с положительным резусом (это могло произойти очень давно, даже когда она была ребенком). Помимо этого, сенсибилизация происходит при выкидыше, и если был искусственный аборт. Также, главными виновниками сенсибилизации матери выступают роды. Поэтому, с каждым последующим ребенком риск увеличивается.
Если речь идет об иммунной несовместимости по системе АВО, не важно, какая у женщины по счету беременность, поскольку мы ежедневно сталкиваемся с сенсибилизацией к антигенам – при приеме пищи, с прививками, во время некоторых инфекций.
Кроме вышеупомянутых несовпадений по резус-фактору и системе АВО особое место занимает плацента, поскольку она обеспечивает непосредственный контакт организмов мамы и малыша, когда он находится в утробе. При нарушении барьера как такового, легче происходит обмен антител и антигенов в кровотоках мамы и малыша.
В пренатальный период, вместе с эритроцитами внутрь проникают враждебные кровяные тела. Эти тела (резус-фактор, антигены А и В) способствуют образованию в крови антител, а они затем проникают сквозь защитный барьер в кровоток вынашиваемого малыша. Итогом такого обмена являются объединения антигенов и антител, вызывающих патологическое разрушение красных кровяных телец.
Последствия такого разрушения при участии враждебных тел оказывают губительное влияние на развитие организма плода. Как одно из следствий такого распада – рост концентрации токсичного билирубина и развитие анемии (малокровия).
Не прошедший через печень билирубин является токсичным для человека, и тем более, для младенца. Он имеет свойство преодолевать препятствие, разделяющее кровеносную систему и ЦНС, а также вызывает повреждения подкорковых ядер и коры головного мозга, что является причиной «ядерной желтухи».
Если развилась анемия, то в итоге разрушения эритроцитов образуются новые кровяные тельца – эритробласты. Поэтому данная болезнь также называется эритробластоз.
Формы
В зависимости от типа иммунологического конфликта выделяют следующие формы
- Гемолитическая болезнь новорожденных вследствие конфликта по резус-фактору;
- Гемолитическая болезнь новорожденных вследствие конфликта по группе крови (АВО-несовместимость);
- Более редкие формы (конфликт по другим антигенным системам).
- Отечная;
- Желтушная;
- Анемичная.
По степени тяжести выделяют следующие формы заболевания:
- Легкая: симптомы выражены умеренно или есть только лабораторные показатели.
- Среднетяжелая: билирубин в крови повышен, однако интоксикация и осложнения не выявлены. В первые 5–11 часов после рождения младенца проявляется желтуха (зависит от резус-конфликта или АВО-конфликта), уровень гемоглобина в 1й час жизни менее 140 г/л, билирубин в крови из пуповины превышает 60 мкмолль/л, печень и селезенка увеличены в размерах.
- Тяжелая: отечная форма недуга, симптомы ядерной желтухи, расстройства дыхания и сердечной функции.
Симптомы
Клинические симптомы различны в при той или иной форме патологии: отечной, анемической или желтушной.
Отечная
Отечная форма, аналогично называемая водянкой плода, является наиболее редкой, при этом по тяжести протекания болезни превосходит все остальные. Вот ее признаки и симптомы:
- Начало развития – внутриутробное;
- Высокая вероятность выкидыша в первом триместре беременности;
- Реже – более поздняя гибель плода или рождение в отягченном положении с отеками, характерными для этой формы, глубокий дефицит гемоглобина и эритроцитов в кровотоке, с кислородным голоданием и сердечной недостаточностью;
- Сильная, почти восковая, бледность кожи младенца;
- Резкое усиление гипотрофии мышц, рефлекторное угнетение;
- Большой живот из-за увеличения печени и селезенки;
- Обширные отеки тканей.
[veo class=»veo-yt» string=»-XWIaMSSbIE»]
Анемическая
Анемическая форма – самая легкая из возможных. Ее симптомы:
- Можно распознать в ближайшее время (до четырех-пяти суток) после рождения ребенка;
- Поступательно развивается малокровие, кожные и слизистые покровы бледнеют, увеличивается живот;
- В целом не сильно влияет на самочувствие ребенка.
Желтушная
Желтушная форма – наиболее распространенная. Ее симптомы:
- Ткани приобретают ярко выраженный желтый оттенок из-за гипернакопления в кровотоке пигмента билирубина и его производных;
- Дефицит красящего пигмента и красных телец в единице объема крови;
- Значительное увеличение селезенки и печени в размерах.
Развитие желтухи происходит вскоре после рождения младенца, иногда – через 24 часа. Со временем прогрессирует.
Кожные покровы и слизистые ребенка становятся желтыми, даже оранжевыми. Тяжесть течения болезни зависит от того, насколько рано она проявилась. Чем больше накапливается билирубин в крови, тем у ребенка сильнее проявляется вялость и сонливость. Наблюдается угнетение рефлексов и снижение мышечного тонуса.
На 3–4 сутки концентрация токсичного билирубина становится критической – более 300 микромоль на литр.
Желтуха приобретает ядерную форму, когда поражаются подкорковые ядра мозга. Это можно понять по ригидности затылочных мышц и опистотонусу, симптому «заходящего солнца», пронзительному мозговому крику. К концу недели кожа становится зеленоватого оттенка, кал – бесцветным, растет показатель прямого билирубина.
Диагностика
Необходимо проводить дородовую диагностику конфликта иммунной системы матери и плода. В зоне риска находятся женщины с выкидышами, мертворождением, умершими детьми в первые сутки от желтухи, если матери делали переливание крови без учета резус-фактора.
- Необходимо определить резус и АВО-группу родителей ребенка. Мать с отрицательным, а плод с положительным резусом входят в группу риска. Проверяют генотип отца с прогнозом резуса будущих детей. В опасном положении также находятся женщины с I группой крови.
- Проверяют динамику титра противорезусных антител, если женщина имеет отрицательный резус, минимум три раза в период вынашивания.
- Делают забор околоплодной жидкости на 34-й неделе, если присутствует риск.
- Обязательно проводится ультразвуковое исследование на предмет утолщения плаценты и многоводия.
Также проводят послеродовую диагностику на основании клинически проявленных симптомов при родах и сразу после них, а также при лабораторных показателях болезни. Назначается консультация детского гематолога, который будет курировать лечение в случае, если патология выявлена.
Лечение
При тяжелых формах недуга лечение происходит следующим образом:
- Проводят переливание крови с заменой (выпускают «плохую» кровь и проводят переливание донорской);
- Проводят гемосорбцию – кровь пропускают через активированный уголь или смолы, способные к поглощению токсических веществ;
- Забирают некоторое количество крови и удаляют из нее плазму, содержащую токсические компоненты.
Переливание с заменой помогает избавиться от непрямого билирубина и губительных антител из крови младенца и повысить количество красных кровяных телец.

Чтобы провести такое переливание, применяют кровь с отрицательным резусом и той же АВО-группой, как у младенца. Сейчас стараются не переливать цельную кровь, чтобы не снизить опасность передать ВИЧ или гепатита, а использовать массу эритроцитов с отрицательным резусом или плазму, в зависимости от группы системы АВО.
В случае, если заболевание имеет легкую форму или проводилось оперативное лечение, делают следующее:
- Вливают внутривенно глюкозу и препараты на основе белка;
- Назначают индукторы микросомальных ферментов печени;
- Витамины С, Е, группы В, кокарбоксилазу, улучшающие функционирование печени и нормализующие процессы метаболизма.
Если наблюдается синдромное сгущение желчи, назначаются внутрь желчегонные. Если выражена анемия, делают эритроцитарное переливание. Параллельно назначается фототерапия, то есть тело ребенка облучается флуоресцентной лампой белого либо синего света. Непрямой билирубин, находящийся в коже, окисляется, из него образуются водорастворимые компоненты, которые выводятся естественным образом.
Осложнения и последствия
Если болезнь носит тяжелые формы, осложнения могут быть самыми неутешительными, несмотря на лечение:
- Плод может погибнуть во время беременности или в первую неделю после рождения;
- Ребенок может стать инвалидом, в том числе церебрально парализованным;
- Может полностью утратить слух или ослепнуть;
- Могут наблюдаться психомоторные нарушения;
- Может развиться гепатит из-за застоя желчи;
- Часто наблюдаются нарушения психики.
Красные кровяные тельца ребенка могут иметь различия в свойствах с аналогичными клетками мамы. В случае, если плацента пропускает такие эритроциты, они превращаются в чужеродных антигенов, и ответной реакцией является выработка антител организмом мамы. Проникновение антител в организм плода может вызвать:
- Гемолиз (распад эритроцитов);
- Анемию;
- Крайне опасную желтуху.
Профилактика
Профилактика гемолитической болезни делится на специфическую и неспецифическую:
- При неспецифической профилактике проводят переливание с учетом группы и резус-фактора и сохраняют беременности;
- При специфической профилактике вводят иммуноглобулин анти-Д в первые-вторые сутки сразу после родов (если есть резус конфликт мамы и ребенка) или аборта.
В том случае, если во время беременности увеличивается концентрация антител в крови, применяют:
- Гемосорбцию;
- 3–4-кратное внутриутробное заменное переливание крови на 27-й неделе с использованием отмытых эритроцитов О(I) группы с отрицательным резусом и последующее родоразрешение с 29-й недели беременности.

Гемолитическая болезнь плода и новорожденного – опасное заболевание, которое можно и необходимо предотвратить вовремя, еще на первых сроках беременности, наблюдаться у специалистов.
Гемолитическая болезнь новорожденных. Что это?
Гемолитическая болезнь новорожденных – это тяжелое состояние плода или только что рожденного ребенка, которое возникает, как результат иммунного конфликта.
 Этот конфликт возникает из-за несовместимости крови плода и его мамы по некоторым антигенам. Такими антигенами могут быть разные группы крови или резус-фактор плода и матери.
Этот конфликт возникает из-за несовместимости крови плода и его мамы по некоторым антигенам. Такими антигенами могут быть разные группы крови или резус-фактор плода и матери.
В результате, эритроциты плода подвергаются атаке антител матери, которые преодолевают барьер плаценты, что приводит к их гемолизу (клетки лопаются).
Проявления гемолитической болезни новорожденных могут быть разной степени и формы, но всегда опасны для здоровья и жизни малыша, вплоть до гибели его в утробе мамы.
Поэтому, при выявлении факторов риска и патологии течения беременности за плодом и мамой тщательно следят, и при наличии отрицательного резус-фактора у мамы, вводят ей специальные препараты – антирезус-глобулины.
Гемолитическая болезнь новорожденных: причины
Причинами гемолитической болезни новорожденных могут становиться иммунологические конфликты, которые развиваются при наличии:
- несовместимости крови матери и плода по резус-фактору. Обычно такое бывает, если у мамы резус-отрицательная кровь, а плод наследует папин положительный резус-фактор. Это состояние в медицине называют резус-конфликтом. Обычно он возникает при повторных беременностях, или если ранее женщине переливалась кровь или эритроциты с не своим резус-фактором. Накопление антител идет от беременности к беременности (даже если это был аборт или выкидыш), и риски возрастают, если не проводить адекватной терапии.
- несовместимость крови матери и плода по группе крови, если у матери первая группа крови, а у плода любая другая. Протекает не так тяжело, как при резус-несовместимости, может возникать при первой же беременности. В кровь ребенка проникают особые антитела матери, направленные к эритроцитам плода.
- редкие варианты несовместимости по разным антигенам на поверхности эритроцитов плода, не связанные с группой крови или резус-фактором.
Как будет проявляться?
Во время беременности особых проявлений не возникает, могут проявиться симптомы, сходные с гестозами. А вот для плода гемолитическая болезнь новорожденных может проявиться в вариантах:
- внутриутробной гибели после 20 недель и более из-за атаки маминых антител на ткани плода
- анемической формы
- желтушной формы
- отечной формы болезни.
Гемолитическая болезнь новорожденных по группе крови ничем принципиально в клиническом течении не отличается от таковой по резус-фактору, но проявления будут не столь яркими и тяжелыми, а прогнозы будут более позитивными.
При отечной форме болезни резко увеличены печень и селезенка, все железы и сердце, снижено количество белка в крови, сильно отекает кожа и подкожная клетчатка, в животике и грудной клетке, в сердечной сумке также копится жидкость, что приводит к увеличению веса малыша в два и более раза.
Именно отечная форма наиболее тяжело протекает из-за резких нарушений работы всех органов и систем, сильной гипоксии тканей из-за очень низкого количества эритроцитов и гемоглобина, поражения нервной системы, что часто ведет к гибели малыша вскоре после родов.
Желтушный вариант протекает легче, ребенок рождается в срок и с нормальным весом, кожные покровы также нормального цвета, но спустя несколько часов ребенок резко начинает желтеть, реже могут быть врожденные желтухи.
Увеличиваются селезенка и печень, сердце и лимфоузлы, резко возрастает уровень токсично билирубина в крови.
Такой уровень билирубина повреждает клетки печени и сердца, почки, но особенно он опасен для мозга, проявляясь энцефалопатией и ядерной желтухой.
Мозг буквально пропитывается билирубином и прокрашивается в желтый цвет.
Дети вялые и плохо кушают, сильно срыгивают и не набирает вес, у них снижены рефлексы, возможны судороги и рвоты.
Критическим будет уровень билирубина выше 340 мкмольл, если ребенок не доношен, уровень билирубина, повреждающего мозг, для него будет еще ниже.
Последствия такого состояния могут быть опасными – от гибели малыша до тяжелых неврологических расстройств и отставания в развитии в дальнейшем.
Анемическая форма протекает легче всего, при ней отмечается бледность ребенка, увеличение печени и селезенки и плохое сосание, набор веса и отставание в физическом и психическом развитии.
При этом стоит помнить, чем больше в крови матери будет антител к эритроцитам плода, тем серьезнее будет прогноз для ребенка. Диагноз ставят порой еще на этапе беременности, и заранее готовятся к оказанию помощи малышу сразу после его рождения.
Гемолитическая болезнь новорожденных: лечение
Основными задачами в лечении гемолитической болезни новорожденных является удаление из крови материнских антител, разрушающих клетки малыша и продуктов метаболизма, которые токсичны – билирубина и других.
 Кроме того, нужно активно повысить уровень гемоглобина и количество эритроцитов, поддержать работу внутренних органов.
Кроме того, нужно активно повысить уровень гемоглобина и количество эритроцитов, поддержать работу внутренних органов.
Обычно при подозрении на ГБН:
- Решают вопрос о сроке и способе родов, при тяжелом состоянии плода делают экстренное кесарево для спасения его жизни. Особенно это важно при большой массе плода из-за отека, он просто не сможет родиться естественным путем.
- Малышу ежедневно замеряют гематокрит, билирубин и уровень гемоглобина.
- При необходимости вводят эритроцитарную массу только своей группы крови.
- ставят капельницы с питательными (раствор глюкозы с витаминами группы В, физраствор, раствор рингера) и детоксикационными растворами (гемодез, полиглюкин).Не менее важной частью лечения при наличии желтухи будет фототерапия под лампой, которая помогает в разрушении и выведении из кожи ребенка билирубина. Малыша помещают под лампу несколько раз в день на строго ограниченное время, следя за реакциями. Для защиты глаз от УФ-лучей надевают специальную повязку. Облучение разрушает в коже токсичный билирубин и выводит его с мочой.
- При тяжелых проявлениях гемолитической болезни новорожденных нужно будет проведение зондового капельного введения питательных жидкостей (глюкоза, растворы белка, альбумин, физраствор) в животик ребенка с заменным переливанием крови. Это полное замещение собственной крови ребенка одногруппной кровью на весь объем через сосуды пупка. При резус-конфликте при заменном переливании крови применяют одногруппную кровь резус-отрицательную, а при несовместимости по группе крови переливают эритроциты первой группы крови в соответствии с резусом ребенка и одногруппную плазму крови ребенка.
- Если ребенок в тяжелом состоянии, его помещают в условия детской реанимации и подключают к аппаратам ИВЛ и проводят все необходимые мероприятия по лечению и выхаживанию.
Гемолитическая болезнь новорожденных: последствия
Последствия гемолитической болезни новорожденных могут быть различны в зависимости от степени тяжести патологии.
Тяжелые формы ГБН могут давать впоследствии тяжелые физические и психические отставания в развитии, вплоть до развития детского церебрального паралича.
Легкие формы патологии могут оставлять после себя умственную отсталость или задержку психического развития, нарушение функций движения, косоглазие и поражения слуха.
С целью снижения риска подобных осложнений при беременности, у женщин с отрицательным резус-фактором нужно строгое слежение за уровнем антител и введением им особых антирезус-иммуноглобулинов в определенные сроки беременности (обычно в третьем триместре беременности и сразу в родах).
Таким женщинам крайне не рекомендованы аборты, опасны внематочные беременности и выкидыши.