Эмбриогенез сердца и магистральных сосудов у плода. Эмбриогенез нормального сердца. Плацентарное кровообращение. Иннервация сердца плода. Давление в сосудах пуповины Развитие сердца и кровеносных сосудов в эмбриогенезе
Эмбриогенез сердца и магистральных сосудов у плода. Эмбриогенез нормального сердца. Плацентарное кровообращение. Иннервация сердца плода. Давление в сосудах пуповины Развитие сердца и кровеносных сосудов в эмбриогенезе
Сердечно-сосудистая система человека представлена во всех отделах – от сердца до капилляров – слоистыми трубками. Такая структура, основы которой возникают уже на ранних этапах эмбрионального развития, сохраняется на всех и последующих этапах.

Первые кровеносные сосуды появляются вне тела эмбриона, в мезодерме стенки желточного пузыря (рис. 1). Закладка их обнаруживается в виде скоплений клеточного материала внезародышевой мезодермы – так называемых кровяных островков. Клетки, находящиеся на периферии этих островков – ангио-бласты, активно митотически размножаются. Они уплощаются, устанавливают более тесные контакты друг с другом, образуя стенку сосуда. Так возникают первичные сосуды, представляющие собой тонкостенные трубочки, содержащие первичную кровь. На первых порах стенка новообразующихся сосудов не сплошная: на больших участках кровяные островки длительное время не имеют сосудистой стенки. Несколько позже сходным образом возникают сосуды и в мезенхиме тела эмбриона. Отличия заключаются в том, что в кровяных островках вне тела эмбриона ангио- и гематогенные процессы идут параллельно, в теле же эмбриона мезенхима, как правило, образует свободные от крови эндотелиальные трубочки. Вскоре между возникшими таким образом эмбриональными и внеэмбриональными сосудами устанавливается сообщение. Только в этот момент внеэмбрионально образованная кровь поступает в тело эмбриона. Одновременно регистрируются и первые сокращения сердечной трубки. Тем самым начинается становление первого, желточного, круга кровообращения развивающегося зародыша.

Первые закладки сосудов в теле эмбриона отмечены в период формирования первой пары сомитов. Они представлены тяжами, состоящими из скоплений мезенхимных клеток, расположенных между мезодермой и энтодермой на уровне передней кишки. Эти тяжи образуют с каждой стороны два ряда: медиальный („аортальная линия”) и латеральный („сердечная линия”). Краниально эти закладки сливаются, образуя сетевидное „эндотелиальное сердце”. Одновременно из мезенхимы по бокам тела зародыша между энтодермой и мезодермой образуются закладки пупочных вен. Далее отмечается преимущественное развитие сердца, обеих аорт и пупочных вен. Только после того, как эти главные магистрали желточного и хорионального (аллантоидного) кровообращения в основном сформируются (стадия 10 пар сомитов) начинается, собственно, развитие других сосудов тела эмбриона (Clara, 1966).
У человеческого зародыша кровообращение в желточном и аллантоидном кругах начинается практически одновременно у 17-сегментного эмбриона (начало сердцебиений). Желточное кровообращение существует у человека недолго, аллантоидное преобразуется в плацентарное и осуществляется вплоть до конца внутриутробного периода.
Описанный способ образования сосудов имеет место в основном в раннем эмбриогенезе. Сосуды, образующиеся позже, развиваются несколько иным путем. Со временем все большее распространение получает способ новообразования сосудов (сначала типа капилляров) путем почкования. Этот последний способ в постэмбриональном периоде становится единственным.

В эмбриогенезе человека сердце закладывается очень рано (рис. 2), когда зародыш еще не обособлен от желточного пузыря и кишечная энтодерма одновременно представляет собой крышу последнего. В это время в кардиогенной зоне в шейной области, между энтодермой и висцеральными листками спланхнотомов слева и справа, скапливаются выселяющиеся из мезодермы клетки мезенхимы, образующие справа и слева клеточные тяжи. Эти тяжи вскоре превращаются в эндотелиальные трубки. Последние вместе с прилегающей к ним мезенхимой составляют закладку эндокарда. Сразу же нужно отметить, что закладки эндокарда и сосудов в принципе тождественны. Отсюда вытекает и принципиальное сходство процессов гистогенеза и их результата- дефинитивных структур. Одновременно с образованием эндотелиальных трубок происходят процессы, приводящие к образованию остальных оболочек сердца – миокарда и эпикарда. Такие процессы разыгрываются в примыкающих к зачаткам эндокарда листках спланхноплевры. Эти участки утолщаются и разрастаются, окружая зачаток эндокарда мешком, вдающимся в полость тела. Здесь содержатся как элементы, образующие в дальнейшем миокард, так и элементы, строящие эпикард. Все образование в связи с этим называют миоэпикардиальной мантией, или, чаще, миоэпикардиальной пластинкой.

Тем временем в области глотки происходит замыкание кишечной трубки. В связи с этим левый и правый зачатки эндокарда все более сближаются, пока не сливаются в единую трубку (рис.3) Немного позже объединяются также левая и правая миоэпикардиальные пластинки.
На первых порах миоэпикардиальная пластинка отделяется от эндокардиальной трубки широкой щелью, заполненной желеобразной субстанцией. Впоследствии происходит их сближение. Миоэпикардиальная пластинка накладывается непосредственно на закладку эндокарда сначала в области венозного синуса, затем предсердий и, наконец, желудочков. Только в тех местах, в которых впоследствии происходит образование клапанов, желеобразная субстанция сохраняется относительно долго.
Образовавшаяся непарная закладка сердца соединяется с дорсальной и вентральной стенками полости тела зародыша, соответственно дорсальной и вентральной брыжейками, которые в дальнейшем редуцируются (сначала редуцируется вентральная, а затем дорсальная), и сердце оказывается свободно лежащим, как бы подвешенным, на сосудах, во вторичной полости тела, в полости перикарда.
Следует отметить, что наряду с широко распространенным представлением о единстве образования целомических полостей в отношении человека существует мнение о том, что образование полости перикарда происходит ранее формирования брюшной полости и независимо от нее путем слияния отдельных лакун, возникающих в мезодерме головного конца зародыша (Clara, 1955, 1962).

Первоначально сердце представляет собой прямую трубку, затем каудальное расширение сердечной трубки, принимающее венозные сосуды, образует венозный синус. Головной конец сердечной трубки сужен. В это время обнаруживается четкое метамерное строение сердечной трубки. Хорошо различаются метамеры, содержащие материал основных дефинитивных отделов сердца. Расположение их – обратное топографии соответствующих отделов окончательно сформированного сердца.
Показано (De Haan, 1959), что в раннем трубчатом сердце эндокард представлен одним слоем рыхло расположенных эндотелиальных клеток, в цитоплазме которых обнаруживается значительное количество электронноплотных гранул. Миокард состоит из рыхло расположенных полигональных или веретеновидных миобластов, образующих слой толщиной в 2-3 клетки. Цитоплазма их богата водой, содержит большое количество гранулярного материала (предположительно РНК, гликоген), относительно небольшое количество равномерно распределенных митохондрий.

Одним из факторов, характеризующих ранние этапы развития сердца, является быстрый рост первичной сердечной трубки, увеличивающейся в длину быстрее, чем полость, в которой она расположена. Это обстоятельство является одной из причин того, что сердечная трубка, увеличиваясь в длину, образует ряд характерных изгибов, расширений (рис. 4). При этом венозный отдел смещается краниально и охватывает с боков артериальный конус, а артериальный отдел сильно разрастается и смещается каудально. В результате в развивающемся сердце эмбриона можно видеть контуры его основных дефинитивных отделов – предсердий и желудочков (рис. 5).
Эмбриогенез сердечно-сосудистой системы
Развитие сердца начинается у эмбриона с 3-й недели внутриутробного развития. Сначала сердце однокамерное, потом оно делится на две камеры – предсердие и желудочек, из которых в дальнейшем формируются правое и левое предсердие и правый и левый желудочки. Нарушение нормального процесса эмбриогенеза сердца приводит к формированию врожденных пороков сердца.
Кровообращение плода имеет определенные особенности.
Кислород из атмосферного воздуха проникает сначала в кровь матери через легкие. Второй раз газообмен и происходит в плаценте. Во внутриутробном периоде дыхание плода осуществляется через плаценту – плацентарное дыхание. При этом кровь плода и кровь матери не смешиваются. Через плаценту плод получает питательные вещества и удаляет шлаки. От плаценты кровь поступает к плоду через пупочную вену. Как мы знаем, вены – это сосуды, приносящие кровь. В данном случае по пупочной вене течет не венозная, а артериальная кровь – это единственное исключение из правил. В организме плода от пупочной вены отходят сосуды (венозные капилляры печени), питающие печень, которая получает наиболее богатую кислородом и питательными веществами кровь. Основная часть крови из пупочной вены через венозный проток (Аранциев) попадает в нижнюю полую вену. Здесь артериальная кровь смешивается с венозной кровью нижней полой вены – первое смешивание. Затем смешанная кровь попадает в правое предсердие и практически не смешиваясь с кровью, поступающей из верхней полой вены, попадает в левое предсердие через открытое овальное отверстие (окно) между предсердиями. Препятствует смешиванию крови в правом персердии заслонка нижней полой вены. Далее смешанная кровь поступает в левый желудочек и аорту. От аорты отходят венечные артерии, питающие сердце. В восходящей части аорты отходят плечеголовной ствол, подключичные и сонные артерии. Головной мозг и верхние конечнисти получают дастаточно оксигенированную и богатую питательными веществами кровь. В нисходящей части аорты расположено второе соединение (коммуникация) между большим и малым кругами кровообращения – артериальный проток (Боталлов), который соединяет аорту и легочную артерию. Здесь происходит сброс крови из легочной атрерии (кровь из верхней полой вены – правое предсердие – правый желудочек) в аорту – второе смешивание крови. Внутренние органы (кроме печени и сердца) и нижние конечности получают наименее оксигенированную кровь с низким содержанием питательных веществ. Поэтому нижняя часть туловища и ноги развиты у новорожденного ребенка в меньшей степени. От общих подвздошных артерий отходят пупочные артерии, по которым течет венозная кровь к плаценте.
Между большим и малым кругами кровообращения имеются два анастомоза (соединения) – венозный (Аранциев) проток и артериальный (Боталлов) проток. По этом анастомозам кровь сбрасывается по градиенту давления из малого круга кровообращения в большой. Так как во внутриутробном периоде легкие плода не функционируют, они находятся в спавшемся состоянии, в том числе и сосуды малого круга кровообращения. Поэтому сопротивление току крови в этих сосудах большое и давление крови в малом круге кровообращения выше, чем в большом.
После рождения ребенок начинает дышать, с первыми вдохами легкие расправляются, сопротивление сосудов малого круга кровообращения снижается, давление крови в кругах кровообращения выравнивается. Поэтому сброса крови уже не происходит, анастомозы между кругами кровообращения закрываются сначала функционально, а затем и анатомически. Из пупочной вены образуется круглая связка печени, из венозного (Аранциева) протока – венозная связка, из артериального (Боталлова) протока – артериальная связка, из пупочных артерий – медиальные пупочные связки. Овальное отверстие зарастает и превращается в овальную ямку. Анатомически артериальный (Боталлов) проток закрывается к 2 месяцам жизни, овальное окно – к 5-7 месяцу жизни. Если закрытия этих анастомозов не происходит, формируется порок сердца.
Сердце у новорожденного занимает достаточно большой объем грудной клетки, и более высокое положение, чем у взрослых, что связано с высоким стоянием диафрагмы. Желудочки развиты недостаточно по отношению к предсердяиям, толщина стенок левого и правого желудочков одинаковая – соотношение 1:1 (в 5 лет – 1:2,5, в 14 лет – 1:2,75).
Миокард у новорожденных имеет признаки эмбрионального строения: мышечные волокна тонкие, плохо разделены, имеют большое количество овальных ядер, исчерченность отсутствует. Соединительная ткань миокарда выражена слабо, эластических волокон практически нет. Миокард имеет очень хорошее кровоснабжение с хорошо развитой сосудистой сетью. Нервная регуляция сердца несовершенна, что обуславливает достаточно частые дисфункции в виде эмбриокардии, экстрасистолии, дыхательной аритмии.
С возрастом появляется исчерченность миофибрилл, интенсивно развивается соединительная ткань, мышечные волокна утолщаются, и к началу полового созревания развитие миокарда, как правило, заканчивается.
Артерии у детей относительно шире, чем у взрослых. Их просвет даже больше, чем просвет вен. Но, так как вены растут быстрее, чем артерии, к 15 годам просвет вен становится вдвое больше, чем артерий. Развитие сосудов в основном заканчивается к 12 годам.
План обследования сердечно-сосудистой системы
Эмбриогенез сердца и магистральных сосудов у плода. Эмбриогенез нормального сердца. Плацентарное кровообращение. Иннервация сердца плода. Давление в сосудах пуповины Развитие сердца и кровеносных сосудов в эмбриогенезе
В период внутриутробного развития кровообращение плода проходит три последовательные стадии: желточное, аллантоидное и плацентарное.
Желточный период развития системы кровообращения у человека очень короткий — от момента имплантации до 2-й недели жизни зародыша. Кислород и питательные вешества поступают к зародышу непосредственно через клетки трофо-бласта, которые в этот период эмбриогенеза еще не имеют сосудов. Значительная часть питательных веществ скапливается в желточном мешке, который имеет также собственные скудные запасы питательных веществ. Из желточного мешка кислород и необходимые питательные вещества по первичным кровеносным сосудам поступают к зародышу. Так осуществляется желточное кровообращение, присущее самым ранним этапам онтогенетического развития.
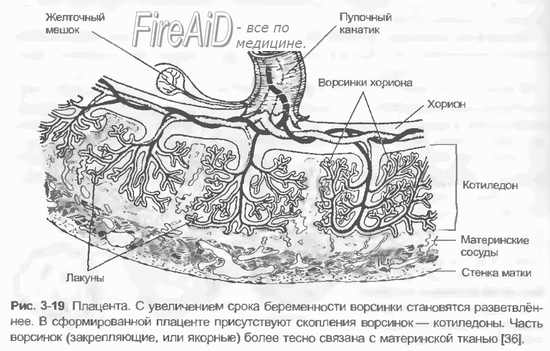
Аллантоидное кровоообращение начинает функционировать приблизительно с конца 8-й недели беременности и продолжается в течение 8 нед, т.е. до 15—16-й недели беременности. Аллантоис, представляющий собой выпячивание первичной кишки, постепенно подрастает к бессосудистому трофобласту, неся вместе с собой фетальные сосуды. При соприкосновении аллантоиса с трофобластом фетальные сосуды врастают в бессосудистые ворсины грофобласта, и хорион становится сосудистым. Установление аллантоидного кровообращения является качественно новой ступенью внутриутробного развития эмбриона, поскольку оно дает возможность более широкого транспорта кислорода и необходимых питательных вешеств от матери к плоду. Нарушения аллантоидного кровообращения (нарушения васкуляризации трофобласта) лежат в основе причин гибели зародыша.
Плацентарное кровообращение приходит на смену аллантоидному. Оно начинается на 3—4-м месяце беременности и достигает расцвета в конце беременности. Формирование плацентарного кровообращения сопровождается развитием плода и всех функций плаценты (дыхательной, выделительной, транспортной, обменной, барьерной, эндокринной и др.). Именно при гемохориальном типе плаиентации возможен наиболее полный и адекватный обмен между организмами матери и плода, а также осуществление адаптационных реакций системы мать—плод.
Система кровообращения плода во многом отличается от таковой новорожденного. Это определяется как анатомическими, так и функциональными особенностями организма плода, отражающими его адаптационные процессы в период внутриутробной жизни.
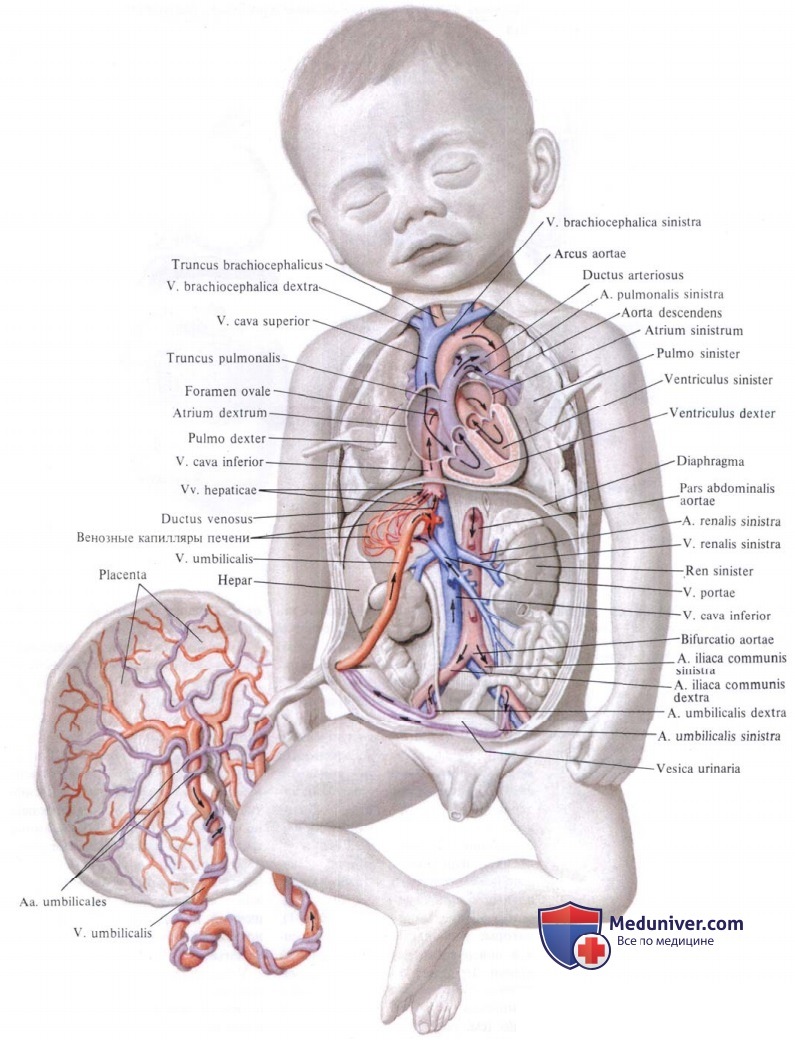
Анатомические особенности сердечно-сосудистой системы плода прежде всего заключаются в существовании овального отверстия между правым и левым предсердиями и артериального протока, соединяющего легочную артерию с аортой. Это позволяет значительной массе крови миновать нефункиионирующие легкие. Кроме того, имеется сообщение между правым и левым желудочками сердца. Кровообращение плода начинается в сосудах плаценты, откуда кровь, обогащенная кислородом и содержащая все необходимые питательные вещества, поступает в вену пуповины.
Затем артериальная кровь через венозный (аранциев) проток попадает в печень. Печень плода представляет собой своеобразное депо крови. В депонировании крови наибольшую роль играет ее левая доля. Из печени через тот же венозный проток кровь поступает в нижнюю полую вену, а оттуда — в правое предсердие. В правое предсердие поступает также кровь из верхней полой вены. Между местом впадения нижней и верхней полых вен находится заслонка нижней полой вены, которая разделяет оба кровотока Эта заслонка направляет ток крови нижней полой вены из правого предсердия в левое через функционирующее овальное отверстие. Из левого предсердия кровь поступает в левый желудочек, а оттуда — в аорту. Из восходящей дуги аорты кровь попадает в сосуды головы и верхней части туловища.
Венозная кровь, поступающая в правое предсердие из верхней полой вены, оттекает в правый желудочек, а из него — в легочные артерии. Из легочных артерий только небольшая часть крови поступает в нефункциони-рующие легкие. Основная масса крови из легочной артерии через артериальный (боталлов) проток направляется в нисходящую дугу аорты. Кровь нисходящей дуги аорты снабжает нижнюю половину туловища и нижние конечности. После этого кровь, бедная кислородом, через ветви подвздошных артерий поступает в парные артерии пуповины и через них — в плаценту.
Объемные распределения крови в фетальном кровообращении выглядят следующим образом: приблизительно половина общего объема крови из правых отделов сердца поступает через овальное отверстие в левые отделы сердца, 30 % через артериальный (боталлов) проток сбрасывается в аорту, 12 % попадает в легкие. Такое распределение крови имеет очень большое физиологическое значение с точки зрения получения отдельными органами плода крови, богатый кислородом, а именно чисто артериальная кровь содержится только в вене пуповины, в венозном протоке и сосудах печени; смешанная венозная кровь, содержащая достаточное количество кислорода, находится в нижней полой вене и восходящей дуге аорты, поэтому печень и верхняя часть туловища у плода снабжаются артериальной кровью лучше, чем нижняя половина тела. В дальнейшем по мере прогрессирования беременности происходит небольшое сужение овального отверстия и уменьшение размеров нижней полой вены. Вследствие этого во второй половине беременности дисбаланс в распределении артериальной крови несколько уменьшается.
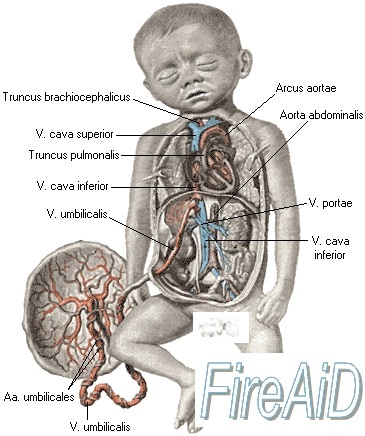
Физиологические особенности кровообращения плода важны не только с точки зрения снабжения его кислородом. Не меньшее значение фетальное кровообращение имеет и для осуществления важнейшего процесса выведения из организма плода СО2 и других продуктов обмена. Описанные выше анатомические особенности кровообращения плода создают предпосылки к осуществлению очень короткого пути выведения С02 и продуктов обмена: аорта — артерии пуповины — плацента.
Сердечно-сосудистая система плода обладает выраженными адаптационными реакциями на острые и хронические стрессовые ситуации, обеспечивая тем самым бесперебойное снабжение крови кислородом и необходимыми питательными веществами, а также выведение из его организма СО2 и конечных продуктов обмена веществ. Это обеспечивается наличием различных механизмов нейрогенного и гуморального характера, которые регулируют частоту сердечных сокращений, ударный объем сердца, периферическую констрикцию и дилатацию артериального протока и других артерий. Кроме того, система кровообращения плода находится в тесной взаимосвязи с гемодинамикой плаценты и матери. Эта взаимосвязь отчетливо видна, например, при возникновении синдрома сдавления нижней полой вены. Сущность этого синдрома заключается в том, что у некоторых женщин в конце беременности происходит сдавление маткой нижней полой вены и, по-видимому, частично аорты. В результате этого в положении женщины на спине у нее происходит перераспределение крови, при этом большое количество крови задерживается в нижней полой вене, а артериальное давление в верхней части туловища снижается. Клинически это выражается в возникновении головокружения и обморочного состояния. Сдавление нижней полой вены беременной маткой приводит к нарушениям кровообращения в матке, что в свою очередь немедленно отражается на состоянии плода (тахикардия, усиление двигательной активности). Таким образом, рассмотрение патогенеза синдрома сдавления нижней полой вены наглядно демонстрирует наличие тесной взаимосвязи сосудистой системы матери, гемодинамики плаценты и плода.
Эмбриогенез сердца и магистральных сосудов у плода
К концу 2-й недели эмбрионального развития в мезодерме зародышевого листка появляются скопления клеток, образующие кровяные островки, которые в дальнейшем превращаются в первичные сосуды. Сердце развивается из удвоенной складки мезодермы. Вначале формируются два самостоятельных зачатка – первичные эндокардиальные трубки. В дальнейшем они сливаются в одну двухслойную первичную сердечную трубку, из которой формируются желудочки. Из внутреннего ее слоя развивается эндокард, а из наружного – миокард и эпикард. Первичная сердечная трубка располагается в полости перикарда вертикально впереди кишечной трубки. Она состоит из луковицы, или бульбуса (закладки артериального ствола), желудочковой и предсердной частей, венозного синуса, собирающего кровь из вен.
На 3-й неделе развития эмбриона происходит бурный рост трубки. В дальнейшем он замедляется, из-за чего трубка S-образно изгибается, ее венозный синус и предсердная часть поворачиваются влево, вверх и назад. В этой стадии первичное предсердие, включающее и венозный синус, растягивается, образуя два ушка. От общего желудочка оно отделено предсердно-желудочковой бороздой, в свою очередь желудочек отделен от луковицы вентрикуло-бульбарной бороздой. У этих борозд первичная сердечная трубка имеет сужения, на внутренней поверхности которых закладываются эндокардиальные подушечки, служащие в последующем основой для развития сердечных перегородок и клапанов.
Разделение сердца на правую и левую половины начинается с конца 3-й недели благодаря одновременному росту двух перегородок – одной из предсердия, другой – из верхушки желудочка. Растут они с противоположных сторон в направлении первичного предсердно-желудочкового отверстия. В предсердии сперва образуется первичная перегородка, разделяющая его на левую и правую половины. В задней ее части имеется овальное отверстие. В передненижнем отделе перегородка срастается с предсердно-желудочковыми клапанами. Вскоре начинает развиваться и вторичная перегородка. Со временем обе перегородки сливаются и только овальное отверстие остается открытым. Первичная перегородка прикрывает его в виде занавески, поэтому сброс крови происходит в одном направлении – справа налево. В таком виде овальное отверстие сохраняется до рождения ребенка. С началом дыхания и легочного кровообращения повышается давление в предсердиях (особенно в левом), перегородка прижимается к краю отверстия и сброс крови из правого предсердия в левое прекращается. В начале внеутробной жизни овальное отверстие закрыто только функционально, анатомическое закрытие происходит значительно позже.
Межжелудочковая перегородка начинает развиваться на 5-й неделе из мышечной части первичного желудочка, от верхушки в направлении общего предсердно-желудочкового отверстия, снизу вверх, разделяя его на две части. В ее образовании принимают участие эндокард и миокард. У границы предсердно-желудочкового отверстия она имеет круглое отверстие, которое в дальнейшем закрывается перегородкой, прорастающей из луковицы. В последующем из этого отдела образуется мембранозная часть перегородки. К концу 7-8-й недели сердце из двухкамерного превращается в четырехкамерное.
В луковице на 4-й неделе образуется перегородка, в результате чего возникает устье легочной артерии и аорты. При прорастании перегородки в головной отдел луковицы общий артериальный ствол делится на легочную артерию и аорту, которые между собой сообщаются с помощью артериального протока.
Миокард образуется из наружного (эпикардиального) слоя первичной сердечной трубки. На 2-м месяце на границе предсердно-желудочковой борозды в мышцу врастает соединительная ткань, из которой формируется фиброзное кольцо предсердно-желудочкового отверстия. Мышца предсердий в ходе развития остается тоньше, чем мышца желудочков.
В первые недели эмбриогенеза (до S-образного изгиба сердечной трубки) в мышце сердца закладываются основные элементы проводящей системы: синусно-предсердный узел, предсердно-желудочковый узел, пучок Гиса и миоциты сердечные проводящие (волокна Пуркинье). Проводящая система обильно снабжена кровеносными сосудами и между ее волокнами имеется большое количество нервных элементов.
Перикард образуется из наружных клеток первичной трубки сердца.
В процессе закладки и формирования сердце перемещается из шейного отдела в грудной. Структурное оформление сердца и крупных сосудов заканчивается на 7-8-й неделе развития эмбриона. Поэтому все аномалии развития сердечно-сосудистой системы возникают от 3-й до 8-й недели гестации.
В плацентарный период развития зародыша основные изменения сводятся к увеличению размеров сердца и объема мышечного слоя, дифференциации сосудов. В этот период из отдельных частей сердца и сосудов образуется сложная функциональная система – сердечно-сосудистая.
Первый триместр беременности (эмбриональная фаза развития зародыша) является критическим, так как в это время закладываются важнейшие органы человека. При воздействии на зародыш неблагоприятных факторов (генетических, физических, химических и биологических) может нарушиться сложный механизм эмбриогенеза сердечно-сосудистой системы, в результате чего возникают различные врожденные пороки сердца и магистральных сосудов.



