Кровообращение у плода и новорожденного. Особенности кровообращения плода. Нарушения кровообращения плода
Кровообращение плода и новорожденного
Анатомическими особенностями сердечно-сосудистой системы плода являются наличие овального отверстия между правым и левым предсердием и артериального (боталлова) протока, соединяющего легочную артерию с аортой.
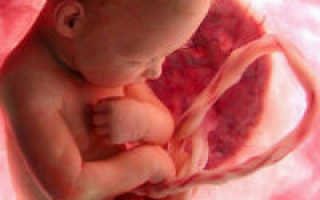
Кровь, обогащенная в плаценте кислородом и питательными веществами, попадает в организм по вене пуповины. Проникнув через пупочное кольцо в брюшную полость плода, вена пуповины подходит к печени, отдает ей веточки, далее направляется к нижней полой вене, в которую изливает артериальную кровь. В нижней полой вене артериальная кровь смешивается с венозной, поступающей из нижней половины тела и внутренних органов плода. Участок вены пуповины от пупочного кольца до нижней полой вены называется венозным (аранциевым) протоком.
Кровь из нижней полой вены поступает в правое предсердие, куда вливается также венозная кровь из верхней полой вены. Между местом впадения нижней и верхней полых вен находится заслонка (евстахиева), которая препятствует смешиванию крови, поступающей из верхней и нижней полых вен. Заслонка направляет ток крови нижней полой вены из правого предсердия в левое через овальное отверстие, располагающееся между обоими предсердиями. Из левого предсердия кровь поступает в левый желудочек, из желудочка – в аорту. Из восходящей аорты кровь, содержащая сравнительно много кислорода, попадает в сосуды, снабжающие кровью голову и верхнюю часть туловища.
Венозная кровь, поступающая в правое предсердие, из верхней полой вены направляется в правый желудочек, а из него – в легочные артерии. Из легочных артерий только небольшая часть крови поступает в нефункционирующие легкие. Основная же масса крови из легочной артерий поступает через артериальный (боталлов) проток в нисходящую аорту. Нисходящая аорта, в которой содержится значительное количество венозной крови, снабжает кровью нижнюю половину туловища и нижние конечности. Кровь плода, бедная кислородом, поступает в артерии пуповины (ветви подвздошных артерий) и через них – в плаценту. В плаценте кровь получает кислород и питательные вещества, освобождается от углекислоты и продуктов обмена и возвращается в организм плода по вене пуповины.
Чисто артериальная кровь у плода содержится только в вене пуповины, в венозном протоке и веточках, идущих к печени. В нижней полой вене и восходящей аорте кровь смешанная, но содержит больше кислорода, чем кровь в нисходящей аорте. Вследствие этих особенностей кровообращения печень и верхняя часть туловища плода снабжаются артериальной кровью лучше по сравнению с нижней половиной тела. В результате печень плода достигает больших размеров, головка и верхняя часть туловища в первой половине беременности развиваются быстрее, чем нижняя часть тела. По мере развития плода происходит некоторое сужение овального отверстия и уменьшение заслонки. В связи с этим артериальная кровь более равномерно распределяется по всему организму плода и выравнивается отставание в развитии нижней половины тела.
Сразу после рождения плод делает первый вдох, при котором расправляются легкие. С этого момента начинается легочное дыхание и внеутробный тип кровообращения. Кровь из легочной артерии поступает теперь в легкие, артериальный проток спадается, запустевает нижний венозный проток. Кровь новорожденного, обогащенная в легких кислородом, поступает по легочным венам в левое предсердие, потом в левый желудочек и аорту. Овальное отверстие между предсердиями закрывается. Таким образом, у новорожденного устанавливается внеутробный тип кровообращения.
Сердцебиение плода при аускультации через брюшную стенку начинает прослушиваться с начала второй половины беременности, иногда с 18-20 нед. Его частота в среднем составляет 120-140 ударов в минуту и может варьироваться в больших пределах. Это зависит от многих физиологических (движение плода, действие на мать тепла, холода, мышечной нагрузки и др.) и патологических (недостаток кислорода и питательных веществ, интоксикация и др.) факторов. Особенно значительно изменяются ритм, частота и характер сердечных тонов при гипоксии. С помощью фонокардиографии сердечные тоны плода можно фиксировать с 16-17 нед беременности, а ультразвуковое сканирование дает возможность установить наличие сердечной деятельности с 8-10 нед внутриутробного развития.
Нарушение маточно-плацентарного кровотока при беременности

Беременные женщины и их родные обычно ожидают от УЗИ-обследования одного ответа — каков пол ребенка. Для врача акушера-гинеколога метод исследования необходим, чтобы вовремя выявить нарушение кровотока при беременности, неправильное развитие плода.
От этого зависит план ведения и тактика родоразрешения. Чтобы понять механизмы нарушения, необходимо рассмотреть возможности системы кровообращения между матерью и ребенком.

Структура маточно-плацентарного кровотока
Мать и дитя соединены не только плацентой, но и сложной системой кровеносных сосудов. Поэтому все совместное кровообращение принято делить на уровни, которые не могут существовать изолированно, а работают только в комплексе.
- Центральным отделом системы считается плацента. Она обеспечивает «всасывание» продуктов из материнской крови через ворсинки, проросшие вглубь стенки матки. При этом не перемешивается кровь матери и ребенка. Несколько рядов специальных клеток образуют гематоплацентарный барьер, являющийся серьезным препятствием для ненужных плоду веществ. Через него отработанная кровь возвращается в венозную систему матери.
- Вторую часть кровотока составляют ветви маточных артерий. Если до беременности в женском организме они находятся в спавшемся состоянии и называются спиральными, то со срока 1 месяц в них происходит потеря мышечного слоя, способного вызывать спазм. А к четырем месяцам артерии преображаются в полноценные стволы, наполненные кровью и направляющиеся в зону плаценты. Именно этот механизм, полезный для питания плода, может оказаться роковым при маточных кровотечениях: стенки сосудов уже не могут сокращаться.
- Сосуды в пуповине образуют третий путь кровотока. Здесь проходит 2 артерии и вена. Они связывают ребенка с плацентой и образуют плодово-плацентарный круг. Снижение кровотока на этом уровне наносит наиболее тяжелые поражения плоду.
Как нарушается плацентарное кровообращение
Плохой кровоток, связанный с плацентой, называют плацентарной недостаточностью. Она может возникнуть на любом сроке беременности в двух формах.
Острая появляется внезапно, даже в родах, не зависит от срока беременности. Плод впадает в состояние гипоксии (кислородной недостаточности), что угрожает ему гибелью.
Основные патологические механизмы этого состояния:
- преждевременная отслойка плаценты;
- инфаркт в связи с тромбообразованием.
Хроническая чаще осложняет течение беременности после 13-недельного срока. Симптомы проявляются в третьем триместре. Механизм формирования — раннее старение плаценты из-за отложения фибрина на ворсинах.
Негативные последствия в таких условиях в зависимости от степени нарушения могут привести к неминуемой гибели плода.
Причины нарушения кровотока при беременности
Вызвать нарушение маточно-плацентарного кровотока могут различные причины. К ним относятся общие заболевания матери:
- патология нейроэндокринной системы (сахарный диабет, болезни щитовидной железы и надпочечников, изменения в области гипоталамуса ствола мозга);
- заболевания легких (эмфизема, бронхиальная астма);
- нарушения в сердечно-сосудистой системе, вызванные пороками развития, последствиями гипертензии, склонностью к гипотонии;
- почечная патология (хронический нефрит, пиелонефрит, особенно в стадии почечной недостаточности;
- малокровие (анемии), связанные с дефицитом железа, витаминов;
- состояния, сопровождающиеся повышенной свертываемостью крови, способствуют повышенному тромбообразованию в сосудах плаценты;
- острые и обострение хронических инфекционных процессов —вызывают соответствующее воспаление в плаценте, отек сосудов и сокращение кровотока, в первом триместре это может закончиться выкидышем.
Патология матки создает локальные условия для неполноценного кровотока:
- любые изменения слоев матки (миометрия, эндометрия);
- пороки развития (например, по типу «двурогой», «седловидной» матки);
- недоразвитие (гипоплазия);
- опухолевые образования из мышечной ткани (миомы), особенно у первородящей женщины в возрасте старше 35 лет, в более молодом возрасте небольшие миомы позволяют компенсировать кровоток.
К причинам недостаточного кровотока относятся неблагоприятные условия протекающей беременности в случаях:
- многоплодия;
- резус-конфликта;
- гестоза;
- тазового предлежания плода;
- патологического предлежания плаценты.
Риск возникновения нарушенного кровотока возникает при:
- предшествующих абортах;
- курении, алкоголизме и наркомании матери;
- постоянной нервозной обстановке, связанной с социальной или бытовой неустроенностью;
- нарушением правильного питания женщины.
Виды хронической плацентарной недостаточности
В зависимости от развития последствий для плода и способностей организма матери к приспособлению различают 4 формы или стадии хронической плацентарной недостаточности:
- компенсации — материнский организм вполне защищает плод улучшением кровотока по другим путям, и ребенок не ощущает недостатка в кислороде, развивается нормально, рождается в срок и хорошо развивается;
- субкомпенсации — мать не в состоянии полностью компенсировать недостаток питания, и плод отстает в развитии, появляется риск осложнений, врожденных пороков;
- декомпенсации — сопровождается полным нарушением механизмов приспособления, нормальная беременность невозможна, у плода возникают серьезные пороки, несовместимые с жизнеспособностью, очень вероятна гибель во внутриутробном состоянии;
- критическая — из-за тяжелых изменений в строении плаценты дальнейшее вынашивание плода невозможно, происходит неизбежная гибель, любое лечение неэффективно.
Какие степени нарушения кровотока вызывает плацентарная недостаточность?
Сопоставление клинических проявлений и результатов УЗИ-обследования позволило выделить 3 степени нарушения кровотока между матерью и плодом.
Первая характеризуется минимальными изменениями на маточно-плацентарном уровне, предоставляет «запас» времени около месяца для лечения и полного восстановления без последствий, выделяют 2 разновидности:
- Iа — снижен только маточно-плацентарный кровоток, при неизмененном плодово-плацентарном. Проявляется отставанием в развитии плода в 90% случаев.
- Iб — страдает плодово-плацентарное кровообращение, а маточно-плацентарное остается в норме. Задержка формирования и развития плода страдает несколько меньше (в 80% случаев).
Вторая — нарушение происходит как на уровне маточных, так и в пуповинных сосудах, гипоксия может стать гибельной для плода.
Третья — показатели кровообращения находятся на критическом уровне, даже возможно обратное направление кровотока (реверсное).
Для врачей-клиницистов подобная классификация представляет возможность точно определить уровень нарушений, выбрать наиболее приемлемую тактику лечения.
Симптомы нарушения кровотока
Если нарушенный кровоток компенсируется, то женщина не ощущает никаких отклонений, а узнает о них только после обследования.
Выраженные проявления возникают при острой форме и хронической декомпенсации:
- двигательная активность плода резко возрастает или совершенно исчезает (при сроке в 28 недель нормальное развитие сопровождается десятью шевелениями за сутки), этот симптом требует немедленного обращения к акушеру-гинекологу;
- медленное увеличение окружности живота, выявляемое при ежемесячном осмотре и измерении в женской консультации (связан с излишним образованием или недостатком околоплодных вод);
- поздний токсикоз;
- повышенное артериальное давление;
- большая прибавка в весе;
- отеки на голенях;
- появление белка в моче.
Диагностика
Наиболее полноценную картину кровообращения между маткой и плодом получают при допплерографическом исследовании, которое проводится всем женщинам трижды за срок беременности.
- измерить кровоток по скорости движения форменных элементов;
- определить его направление в артериях и венах;
- зафиксировать изменения до клинических проявлений.
Все изменения регистрируются на мониторе, замеряются специальными датчиками, могут фотографироваться в необходимом формате.
Путем сравнения с нормальными показателями делается вывод о степени патологии. Нарушения могут быть выявлены на любом уровне, в сосудах:
Врач имеет время назначить лечение и проверить его при следующем обследовании.
Разновидностью допплерографии является допплерометрия. Она назначается при:
- сопутствующей патологии матери;
- подозрении на преждевременное старение и нарушение плацентарного барьера;
- признаки много- или маловодия;
- предварительных данных о внутриутробной задержке развития, формировании врожденных пороков плода;
- наличии генетических заболеваний в семье;
- клинических симптомах гипоксии плода.
При обследовании можно выявить:
- истончение плаценты;
- увеличение площади разрастания;
- внутриутробное инфицирование.
Лечение патологии
Возможность сохранить беременность с помощью консервативного лечения остается при степени нарушенного кровотока Iа и б. Вторая степень считается пограничной, третья — требует срочного оперативного родоразрешения.
Лечение учитывает патогенез нарушений. Чтобы добиться результатов необходимо воздействовать на все звенья:
- При легком нарушении микроциркуляции назначается Хофитол (с минерально-растительным составом), в более выраженных случаях — Актовегин, Петоксифилин.
- Если выявляется склонность матери к тромбообразованию и нарушению агрегационных свойств крови, то показаны такие препараты, как Курантил, Трентал. Они способны улучшить проходимость крови по сосудам.
- При обнаружении пониженного артериального давления используют Венофундин, Стабизол, РеоХЕС.
- Сосудорасширяющие средства – Но-шпа, Эуфиллин в инъекциях –устраняют спастическое сокращение сосудов.
- Рекомендуется снизить тонус матки с помощью Магнезии, препарата Магне В6, это действует как антигипоксический способ улучшения кровотока.
- Группа витаминов с антиоксидантным действием устраняет негативные последствия (витамин Е, аскорбиновая кислота).
Лечебные препараты назначаются врачом. Женщине при необходимости предлагают госпитализацию. Это позволяет:
- обеспечить постельный режим;
- постоянно наблюдать течение беременности.
Что делать для предупреждения нарушений кровотока?
Гинекологи призывают женщин из групп риска заранее готовить себя к беременности, не допускать внеплановое зачатие.
На фоне уже возникшей беременности рекомендуется:
- избегать эмоциональных и физических перегрузок;
- исключить вредные привычки;
- организовать для беременной полноценное питание;
- следить за ежедневными прогулками, пребыванием в проветренном помещении;
- заниматься специальной гимнастикой для беременных, упражнениями из йоги;
- контролировать массу тела, проводить ежемесячное взвешивание и измерение окружности живота;
- считается более полезным сон на левом боку, это положение позволяет снизить давление на нижнюю полую вену, которая проходит справа от матки, но в некоторых случаях при застое в почках сон на правом боку улучшает отток от этих важных органов.
Современные методы диагностики и подхода к ведению беременных позволяют предупредить тяжелые степени нарушений. Однако немало возможностей зависит от самой женщины и ее желания иметь здорового наследника.
Особенности кровообращения у новорожденного


Особенностью кровообращения плода является наличие одного круга кровообращения, а кислород развивающийся организм получает через плаценту. Для того чтобы обойти нефункционирующие легкие, работает овальное окно и артериальный проток. После рождения происходит структурная перестройка для перехода легочному дыханию. При наличии пороков сердца кровоток в сердце, легких, головном мозге и внутренних органах нарушается.
Кровообращение плода
Основные отличия гемодинамики у плода заключаются в том, что у него функционирует:
- кровообращение через плаценту;
- низкоинтенсивный легочной кровоток;
- дополнительное движение крови через овальное окно и артериальный проток.
Плацента является основным источником питательных веществ, в ее крови содержится около 70% кислорода. В норме, по мере развития плода, плацента увеличивает свою дыхательную поверхность, а гемоглобин приобретает большую способность связывать кислород.

Овальное окно располагается в межпредсердной части перегородки, сквозь него часть крови из плаценты идет в левые камеры сердца в обход легких, которые не функционируют. Этот кровеносный поток питает шею, головной и спинной мозг. После родов надобность в шунтировании отпадает, и отверстие вначале закрывается, а потом и полностью зарастает к концу года.
Боталлов проток соединяет главную артерию легких и аорту. Основная нагрузка у плода приходится на правый желудочек (в него приходит плацентарная и собственная кровь), поэтому легочная артерия принимает большое количество крови и сбрасывает ее сквозь проток в аорту. В норме он закрывается на первые сутки.
А здесь подробнее о транспозиции магистральных сосудов у малышей.
Особенности кровообращения новорожденного
Главные гемодинамические отличия после рождения младенца связаны с началом легочного дыхания и перераспределением нагрузки в сердце – с правых на левые отделы.
Изменения кругов кровообращения
После первого вдоха кровоток в сосудах легких увеличивается в 5 — 7 раз и примерно во столько же понижается сопротивление артерий и вен в них. Так как объем кровотока в левом предсердии нарастает, а в нижней полой вене снижается, то давление между предсердиями меняется – в левом становится выше. Под влиянием этих факторов заслонка овального окна прикрывает отверстие и останавливает перемещение крови.

У большинства детей в дальнейшем происходит полное зарастание окна соединительной тканью, что ведет к его полному исчезновению, но иногда это бывает только частично, или отверстие не перекрывается. Тогда при сильном натуживании (плач, крик, кашель) возобновляется сброс крови.
Спазм аортального протока возникает в первые часы после рождения под влиянием нарастания давления кислорода в крови. Если дыхание новорожденного по каким-то причинам слабеет, то стенки сосуда вновь расправляются. Полное зарастание его происходит к окончании 2 месяца жизни.
Таким образом, система кровообращения младенца приобретает черты взрослого человека благодаря следующим изменениям:
- прекращение плацентарного кровотока после пережатия пуповины;
- отключение главных сообщений – Боталлова протока, овального окна;
- желудочки направляют кровь в разные круги кровообращения;
- включение дыхания через легкие и расширение сосудов в них;
- повышение потребности в кислороде;
- усиление выброса крови;
- увеличение артериального давления.

Фетальное транзиторное кровообращение
Гемодинамический тип движения крови, который был у плода, называется фетальным. Он функционирует на протяжении нескольких часов после рождения. В это время сохраняется незначительный кровоток через овальное окно и артериальный проток. Интересной особенностью является двустороннее прохождение крови, синхронизированное с фазами сердечного цикла.
Эти частичные коммуникации между отделами сердца предназначены для снижения нагрузки на миокард и сосуды легких, они дают возможность ребенку приспособиться к новому типу кровообращения. Особенностями переходного периода является возможность возникновения таких симптомов:
- посинение кончиков пальцев, губ, носогубного треугольника, которые нарастают при плаче или физический активности младенца;
- шум над областью сердца вначале систолы или перед окончанием сокращения желудочков.

Нарушение кровообращения у новорожденного
Из-за отягощенной наследственности, сахарного диабета, воздействия на беременную инфекций, радиации, интоксикаций, в том числе и никотином, алкоголем или медикаментами возникают аномалии строения сердца. Это может проявляться в виде:
- несвоевременного закрытия отверстий и физиологических протоков;
- неправильного формирования клапанов;
- недоразвития частей сердца;
- аномального расположения главных сосудов.
Из-за того, что кровообращение плода и новорожденного имеют принципиальные отличия, в период вынашивания развитие ребенка может не вызывать опасений, но после родов отклонения возникают сразу либо через время. На выраженность и скорость появления нарушений кровообращения оказывают влияние:
- сроки закрытия овального окна и Боталлова протока;
- выраженность легочной гипертензии;
- направление и количество сброса крови сквозь клапаны;
- состояние младенца (доношенность, вес, наличие кислородного голодания, сопутствующих болезней, инфекций).
Основной признак порока сердца – неестественная бледность кожных покровов или их посинение (цианоз). Поэтому все пороки разделены на «белые» и «синие».
Первые характеризуются сбросом крови из артериальной сети в венозную – из левых в правые отделы сердца. Легочной круг кровообращения переполняется кровью, в нем нарастает гипертензия, а артерии большого круга наполнены слабо, что вызывает понижение питания внутренних органов и головного мозга. Нарастающая сердечная недостаточность приводит к гибели без операции почти половины детей на первом году жизни.
Смотрите на видео о кровообращении у новорожденных:
При «синих» пороках сброс крови отмечается в противоположном направлении, в легких снижается кровообращение и, соответственно, насыщение кислородом крови. Из-за кислородного дефицита и появляется синюшный оттенок кожных покровов и слизистых оболочек. Для улучшения газообмена и питания тканей достаточно быстро формируется дополнительная сеть сосудов.
Поэтому при таких аномалиях строения сердца, несмотря на то, что имеется существенное изменение внутрисердечной и системной гемодинамики, состояние ребенка может быть удовлетворительным до тех пор, пока миокард справляется с повышенной нагрузкой.
Кровообращение у плода и новорожденного. Особенности кровообращения плода. Нарушения кровообращения плода
В период внутриутробного развития кровообращение плода проходит три последовательные стадии: желточное, аллантоидное и плацентарное.
Желточный период развития системы кровообращения у человека очень короткий — от момента имплантации до 2-й недели жизни зародыша. Кислород и питательные вешества поступают к зародышу непосредственно через клетки трофо-бласта, которые в этот период эмбриогенеза еще не имеют сосудов. Значительная часть питательных веществ скапливается в желточном мешке, который имеет также собственные скудные запасы питательных веществ. Из желточного мешка кислород и необходимые питательные вещества по первичным кровеносным сосудам поступают к зародышу. Так осуществляется желточное кровообращение, присущее самым ранним этапам онтогенетического развития.
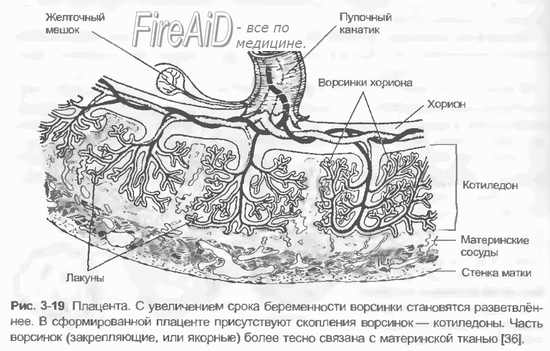
Аллантоидное кровоообращение начинает функционировать приблизительно с конца 8-й недели беременности и продолжается в течение 8 нед, т.е. до 15—16-й недели беременности. Аллантоис, представляющий собой выпячивание первичной кишки, постепенно подрастает к бессосудистому трофобласту, неся вместе с собой фетальные сосуды. При соприкосновении аллантоиса с трофобластом фетальные сосуды врастают в бессосудистые ворсины грофобласта, и хорион становится сосудистым. Установление аллантоидного кровообращения является качественно новой ступенью внутриутробного развития эмбриона, поскольку оно дает возможность более широкого транспорта кислорода и необходимых питательных вешеств от матери к плоду. Нарушения аллантоидного кровообращения (нарушения васкуляризации трофобласта) лежат в основе причин гибели зародыша.
Плацентарное кровообращение приходит на смену аллантоидному. Оно начинается на 3—4-м месяце беременности и достигает расцвета в конце беременности. Формирование плацентарного кровообращения сопровождается развитием плода и всех функций плаценты (дыхательной, выделительной, транспортной, обменной, барьерной, эндокринной и др.). Именно при гемохориальном типе плаиентации возможен наиболее полный и адекватный обмен между организмами матери и плода, а также осуществление адаптационных реакций системы мать—плод.
Система кровообращения плода во многом отличается от таковой новорожденного. Это определяется как анатомическими, так и функциональными особенностями организма плода, отражающими его адаптационные процессы в период внутриутробной жизни.
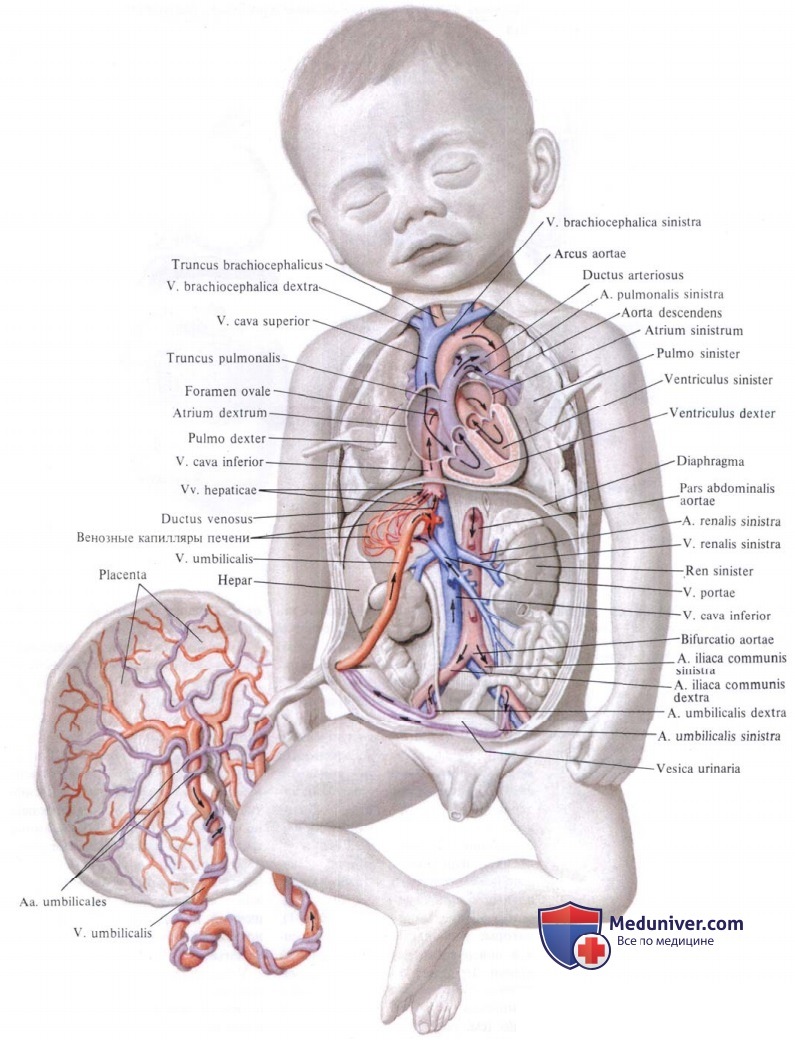
Анатомические особенности сердечно-сосудистой системы плода прежде всего заключаются в существовании овального отверстия между правым и левым предсердиями и артериального протока, соединяющего легочную артерию с аортой. Это позволяет значительной массе крови миновать нефункиионирующие легкие. Кроме того, имеется сообщение между правым и левым желудочками сердца. Кровообращение плода начинается в сосудах плаценты, откуда кровь, обогащенная кислородом и содержащая все необходимые питательные вещества, поступает в вену пуповины.
Затем артериальная кровь через венозный (аранциев) проток попадает в печень. Печень плода представляет собой своеобразное депо крови. В депонировании крови наибольшую роль играет ее левая доля. Из печени через тот же венозный проток кровь поступает в нижнюю полую вену, а оттуда — в правое предсердие. В правое предсердие поступает также кровь из верхней полой вены. Между местом впадения нижней и верхней полых вен находится заслонка нижней полой вены, которая разделяет оба кровотока Эта заслонка направляет ток крови нижней полой вены из правого предсердия в левое через функционирующее овальное отверстие. Из левого предсердия кровь поступает в левый желудочек, а оттуда — в аорту. Из восходящей дуги аорты кровь попадает в сосуды головы и верхней части туловища.
Венозная кровь, поступающая в правое предсердие из верхней полой вены, оттекает в правый желудочек, а из него — в легочные артерии. Из легочных артерий только небольшая часть крови поступает в нефункциони-рующие легкие. Основная масса крови из легочной артерии через артериальный (боталлов) проток направляется в нисходящую дугу аорты. Кровь нисходящей дуги аорты снабжает нижнюю половину туловища и нижние конечности. После этого кровь, бедная кислородом, через ветви подвздошных артерий поступает в парные артерии пуповины и через них — в плаценту.
Объемные распределения крови в фетальном кровообращении выглядят следующим образом: приблизительно половина общего объема крови из правых отделов сердца поступает через овальное отверстие в левые отделы сердца, 30 % через артериальный (боталлов) проток сбрасывается в аорту, 12 % попадает в легкие. Такое распределение крови имеет очень большое физиологическое значение с точки зрения получения отдельными органами плода крови, богатый кислородом, а именно чисто артериальная кровь содержится только в вене пуповины, в венозном протоке и сосудах печени; смешанная венозная кровь, содержащая достаточное количество кислорода, находится в нижней полой вене и восходящей дуге аорты, поэтому печень и верхняя часть туловища у плода снабжаются артериальной кровью лучше, чем нижняя половина тела. В дальнейшем по мере прогрессирования беременности происходит небольшое сужение овального отверстия и уменьшение размеров нижней полой вены. Вследствие этого во второй половине беременности дисбаланс в распределении артериальной крови несколько уменьшается.
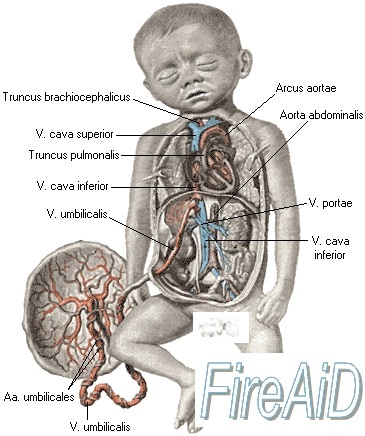
Физиологические особенности кровообращения плода важны не только с точки зрения снабжения его кислородом. Не меньшее значение фетальное кровообращение имеет и для осуществления важнейшего процесса выведения из организма плода СО2 и других продуктов обмена. Описанные выше анатомические особенности кровообращения плода создают предпосылки к осуществлению очень короткого пути выведения С02 и продуктов обмена: аорта — артерии пуповины — плацента.
Сердечно-сосудистая система плода обладает выраженными адаптационными реакциями на острые и хронические стрессовые ситуации, обеспечивая тем самым бесперебойное снабжение крови кислородом и необходимыми питательными веществами, а также выведение из его организма СО2 и конечных продуктов обмена веществ. Это обеспечивается наличием различных механизмов нейрогенного и гуморального характера, которые регулируют частоту сердечных сокращений, ударный объем сердца, периферическую констрикцию и дилатацию артериального протока и других артерий. Кроме того, система кровообращения плода находится в тесной взаимосвязи с гемодинамикой плаценты и матери. Эта взаимосвязь отчетливо видна, например, при возникновении синдрома сдавления нижней полой вены. Сущность этого синдрома заключается в том, что у некоторых женщин в конце беременности происходит сдавление маткой нижней полой вены и, по-видимому, частично аорты. В результате этого в положении женщины на спине у нее происходит перераспределение крови, при этом большое количество крови задерживается в нижней полой вене, а артериальное давление в верхней части туловища снижается. Клинически это выражается в возникновении головокружения и обморочного состояния. Сдавление нижней полой вены беременной маткой приводит к нарушениям кровообращения в матке, что в свою очередь немедленно отражается на состоянии плода (тахикардия, усиление двигательной активности). Таким образом, рассмотрение патогенеза синдрома сдавления нижней полой вены наглядно демонстрирует наличие тесной взаимосвязи сосудистой системы матери, гемодинамики плаценты и плода.