Органов измерения скорости кровотока спинномозговой. Кровообращение. Хронические артериальные стенозы и окклюзии
Норма линейной скорости кровотока по позвоночным артериям
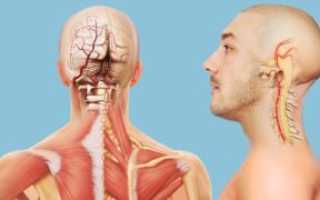
Позвоночные артерии кровоснабжают головной и спинной мозг, это жизненно важные сосуды. Стабильный кровоток в них возможен при здоровом шейном отделе позвоночника – имеют значение не только позвонки, но и связочно-мышечный аппарат.
Анатомия позвоночных артерий
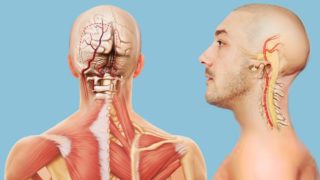
Две симметричные a. Vertebralis являются ветвями подключичных артерий с обеих сторон. Они проходят через каналы, образованные отверстиями в поперечных отростках шейных позвонков. Каждая из них дает по пять ветвей. Нисходящие ветви кровоснабжают верхние отделы спинного мозга и продолговатый мозг, восходящие – входят в полость черепа и участвуют в образовании артериального кольца. Кольцо объединяет ветви сонной артерии (система сонной артерии) и позвоночной артерии (система подключичной артерии) с обеих сторон. В результате жизненно важные отделы головного мозга кровоснабжаются бесперебойно, даже если одна из четырех основных артерий повреждена.
Риск повреждения позвоночных артерий возникает при различных патологиях шейного отдела позвоночника. Симптомы патологии обычно связаны с нарушением работы мозга.
Измерение скорости кровотока, нормальные параметры
Для оценки состояния кровотока в этих сосудах важны два параметра – скорость кровотока и диаметр просвета. Они показывают, насколько хорошо артерия справляется со своими функциями. Если показатели в норме, но присутствуют симптомы нарушенного кровоснабжения головного мозга, патологию следует искать в другой области.
Оба параметра измеряют во время УЗИ с допплерографией или МРТ. Первое обследование совершенно безвредно, не требует специальной подготовки, разрешено для любых пациентов, проводится быстро. К МРТ могут быть противопоказания, но их немного. Специальной подготовки не требуется, полученная информация более подробна.
Показатели кровотока у здорового человека:
- систолическая скорость кровотока – 30-85см/с;
- средняя скорость кровотока – 15-51см/с;
- диастолическая скорость кровотока – 11-41см/с;
- диаметр просвета – 5,0-6,8мм.
Норма линейной скорости кровотока по позвоночным артериям составляет 12,0-19,5 см/с для левой и 10,7-18,5смс для правой. Этот параметр учитывает соотношение диаметра артерии и скорости продвижения крови в ней.
Скорость кровотока в левой позвоночной артерии чуть выше, чем в правой. Это связано с тем, что левая подключичная артерия отходит непосредственно от аорты, а правая – от плечеголовного ствола. Разница составляет 1,5-2,0см/с. Чем моложе пациент, тем быстрее движется кровь в позвоночных артериях. Диаметр может изменяться во время обследования – это говорит о высокой эластичности сосудов, они подстраиваются под сердечные сокращения.
Причины и виды нарушений скорости кровотока
Чаще встречается замедление позвоночного кровотока, которое приводит к недостаточному кровоснабжению головного мозга. Его причины:
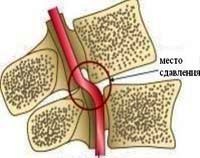
- Шейный остеохондроз. Дегенеративный процесс в хрящевой ткани приводит к смещению позвонков, канал артерии деформируется и сужается, из-за чего полноценный кровоток невозможен. К этой же группе причин относятся шейные грыжи, смещения позвонков.
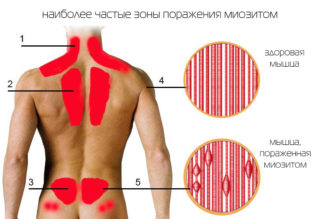
- Патологии шейных мышц – миозиты, спазмы, нарушения тонуса. Мышцы шеи – очень мощные, они могут вызывать смещение позвонков и пережимать позвоночную артерию с одной или обеих сторон.
- Сосудистые патологии – атеросклероз, спазмы, врожденные нарушения строения. При этих заболеваниях сужается просвет артерии.
- Травмы шеи и их последствия могут приводить ко всем перечисленным состояниям или к острым нарушениям кровотока.
Процесс может затронуть артерии в разной степени – в таком случае говорят об асимметрии кровотока. В норме скорость движения не будет строго симметричной, но при односторонней патологии различия будут более существенными, чем у здорового человека. Асимметрия кровотока говорит о том, что патологический процесс более выражен с одной стороны.
Все состояния, связанные с нарушением кровотока в позвоночной артерии, называют синдромом позвоночной артерии (СПА). Это общее понятие, не уточняющее, что именно происходит в каждом конкретном случае.
Симптомы патологии

Ранние симптомы нарушений неспецифичны. Пациенты отмечают стойкое снижение работоспособности, бессонницу, повышенную раздражительность. Часто подобные проявления остаются незамеченными, или на них обращают внимание близкие больного, но не сам пациент. Их редко связывают с нарушением кровотока, и чаще приписывают совсем другим причинам. Более того, о снижении ЛСК по позвоночным артериям пациент и его окружение думают в последнюю очередь.
Характерный симптомокомплекс формируется в течение нескольких лет заболевания:
- головная боль в затылочной области;
- появление ярких точек, кругов и зигзагов перед глазами, в том числе при закрытых веках;
- снижение остроты зрения на пике головной боли, затем постоянное;
- пелена перед глазами на пике головной боли;
- нестойкое сужение полей зрения;
- двоение в глазах;
- неустойчивость при ходьбе, пошатывание;
- преходящие нарушения мелкой моторики;
- головокружение;
- болезненность движения;
- дроп-атаки – внезапная потеря равновесия без потери сознания.
Для определения этих нарушений используются неврологические пробы. Если имеются нарушения двух из трех групп, врач вправе поставить предварительный диагноз СПА, который должен быть подтвержден УЗИ.
Все симптомы на ранних стадиях болезни имеют транзиторный характер – появляются внезапно и самостоятельно проходят. Для улучшения самочувствия помогает некоторое время побыть в покое, лучше всего в полусидячем положении. С развитием болезни появляются новые симптомы, приступы головной боли учащаются, некоторые симптомы приобретают постоянный характер.
Диагностика и лечение
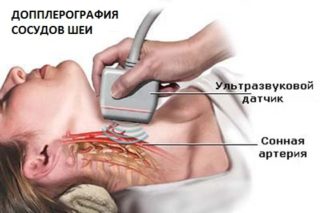
Чтобы подтвердить диагноз СПА, врачу потребуется провести несколько анализов:
- неврологические пробы на равновесие, фиксацию взора, вестибулярные нарушения;
- измерение артерий на правой и левой руке – значительная разница говорит о патологиях в системе подключичной и позвоночной артерий;
- аускультация (выслушивание) шумов в надключичной области – в норме их быть не должно;
- УЗИ позвоночных артерий;
- МРТ позвоночника пи необходимости.
Все эти методы безвредны для пациента, позволяют подтвердить или опровергнуть диагноз.
Лечебные меры направлены на устранение факторов риска заболевания. Обратить патологический процесс вспять не получится, но можно остановить прогрессирование и избежать инсульта. Основное лечебное средство – образ жизни.
Пациенту следует отказаться от вредных привычек – алкоголь и курение значительно усиливают риск атеросклероза. Диета нестрогая, но требуется ограничивать количество животных жиров, соли и кофеина, нежелательно переедать. На пользу пойдет наличие в рационе свежих фруктов и овощей, но это не обязательно. Физические нагрузки полезны, если они умерены – назначается гимнастика для шейного отдела, рекомендуется делать небольшие упражнения в перерывах, если работа сидячая.
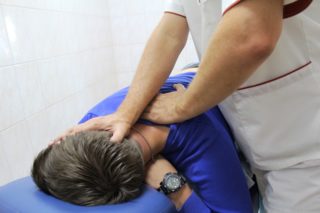
Важное значение отводится борьбе с патологиями позвоночника и шейных мышц. Для их лечения назначают обезболивающие, противовоспалительные препараты, хондропротекторы. При спазмах мышц полезны физиопроцедуры с умеренным прогреванием, при остеохондрозе – мануальная терапия. Проводить все манипуляции должен только специалист, иначе есть риск ухудшить состояние пациента. Важный критерий эффективности процедур – самочувствие. Если возникла боль или другой дискомфорт, следует немедленно прекратить все действия и занять комфортное положение.
Если процесс носит односторонний характер – например, отмечается снижение кровотока по правой позвоночной артерии при нормальном кровотоке в левой, следует учитывать неравномерность кровоснабжения верхних конечностей. Это значит, что одна и та же нагрузка для левой руки будет нормальной, а для правой – чрезмерной. Пациенту приходится ограничивать вес, поднимаемый пострадавшей рукой, выполнять ей меньше манипуляций.
СПА – неоднозначное заболевание. При своевременной диагностике оно поддается коррекции, образ жизни пациента страдает незначительно. Если же пустить процесс на самотек, нарушенное кровообращение в головном мозге приведет к инсультам, в том числе с летальным исходом.
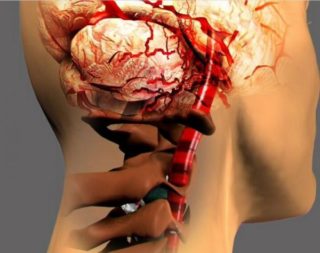
Нарушения спинномозгового кровообращения
Нарушения спинномозгового кровообращения – острые и хронические циркуляторные расстройства, обусловленные патологией или экстравазальной компрессией сосудов, кровоснабжающих спинной мозг. Клиническими проявлениями нарушения спинномозгового кровообращения могут служить пара- и тетраплегии, парезы, нарушение различных видов чувствительности, расстройство мочеиспускания и дефекации. В диагностике сосудистых нарушений используются КТ и МРТ позвоночника, ангиография, электрофизиологические исследования. Для нормализации спинального кровообращения проводится медикаментозная терапия, иногда – хирургическая реваскуляризация спинного мозга. Для восстановления нарушенных функций показана реабилитация.
Общие сведения
Сосудистые поражения спинного мозга, сопровождающиеся нарушением спинномозгового кровообращения, могут иметь различную этиологию. Различная патология сосудов спинного мозга или их сдавление извне приводят к нарушению нормального кровотока и поражению кровоснабжаемого ими участка спинного мозга. В большинстве случаев нарушения спинномозгового кровообращения встречаются в виде миелоишемии (ишемический спинальный инсульт). Реже наблюдаются кровоизлияния в спинной мозг (гематомиелия).
В одних случаях нарушения спинномозгового кровообращения могут носить обратимый характер, в других – приводить к необратимым неврологическим нарушениям и стойкой инвалидизации. В неврологии их принято рассматривать, как критические неотложные состояния, требующие немедленного реагирования.

Причины нарушения спинномозгового кровообращения
Среди причин ишемического нарушения спинномозгового кровообращения выделяют 3 группы факторов:
1. Патологические изменения сосудов, кровоснабжающих спинной мозг, являются причиной 20% миелоишемий.
- врожденные: гипоплазия сосудов, аневризмы, коарктация аорты;
- приобретенные: атеросклероз, тромбоз, эмболия, варикоз, артериит, флебит, недостаточность кровообращения при сердечной недостаточности
2. Сдавление сосудов, кровоснабжающих спинной мозг, извне наиболее распространенная причина ишемических нарушений спинномозгового кровообращения, она встречается в 75% случаев миелоишемий. Так опухоли или увеличенные лимфоузлы грудной и брюшной полости могут сдавливать аорту и ее ветви; межпозвоночная грыжа, опухоль, воспалительный инфильтрат, обломки позвонка при его переломе могут приводить к сдавлению артерий и корешковых вен спинного мозга.
3. Влияние ятрогенных факторов является этиологическим фактором 5% миелоишемий. Это осложнения оперативных вмешательств на позвоночнике или аорте, диагностических операций (люмбальная пункция), спинномозговой анестезии, локального введения лекарственных препаратов в позвоночник, мануальной терапии и др.
Нарушения спинномозгового кровообращения в виде спинального кровоизлияния, как правило, вызваны разрывом аневризмы спинального сосуда или повреждением сосуда при травме позвоночника. К развитию гематомиелии могут привести такие заболевания, как инфекционный васкулит, геморрагический диатез и другие.
Классификация нарушения спинномозгового кровообращения
Нарушения спинномозгового кровообращения разделяют на:
- острые — внезапно возникающие: ишемический и геморрагический спинальный инсульт;
- преходящие (транзиторные) — внезапные нарушения спинномозгового кровообращения, при которых все симптомы исчезают в течение первых суток от момента их появления, к ни относятся: синдром «падающей капли», синдром Унтерхарншейдта, миелогенная перемежающаяся хромота, каудогенная перемежающаяся хромота;
- хронические — длительно протекающие и медленно прогрессирующие: хроническая миелоишемия.
Симптомы нарушения спинномозгового кровообращения
Ишемический спинальный инсульт. Острые ишемические нарушения спинномозгового кровообращения чаще развиваются в течение нескольких минут или 1-2 часов, но в отдельных случаях симптомы могут нарастать постепенно в течение нескольких суток. Приступы преходящих ишемий могут быть предвестниками развития ишемического спинального инсульта. Если инсульт развивается быстро, у пациента может наблюдаться повышение температуры тела и озноб. В остальном клиническая картина инсульта зависит от локализации и степени распространения ишемии по поперечнику спинного мозга.
При ишемическом инсульте на уровне С1-С4 сегментов спинного мозга (верхнешейный отдел) отмечается отсутствие движений во всех конечностях (тетраплегия), повышение мышечного тонуса, нарушение всех видов чувствительности (болевой, тактильной, температурной) ниже уровня поражения, задержка мочеиспускания. Возможно развитие паралича дыхательной мускулатуры, а при быстром развитии ишемии — спинальный шок.
Ишемическое поражение шейного утолщения (С5-С6) характеризуется мышечной слабостью всех конечностей (тетрапарез или тетраплегия) с понижением мышечного тонуса в руках и повышением его в ногах, нарушением всех видов чувствительности ниже уровня поражения, задержкой мочеиспускания. Характерен синдром Горнера — энофтальм, сужение зрачка и глазной щели.
Для острого ишемического нарушения спинномозгового кровообращения в грудном отделе характерны слабость в ногах с повышением мышечного тонуса (нижняя спастическая параплегия), нарушение чувствительности, задержка мочеиспускания. При этом брюшные рефлексы не выявляются.
При ишемии на поясничном уровне развивается периферический (вялый) паралич верхних отделов ног, характеризующийся снижением мышечного тонуса. При этом мышечная сила в ступнях сохранена, ахилловы рефлексы повышены, а коленные – не определяются. Нарушены все виды чувствительности от паховой складки и ниже. Происходит задержка мочеиспускания. При ишемическом нарушении спинномозгового кровообращения в области мозгового конуса (нижние поясничные и копчиковый сегменты) наблюдается нарушение чувствительности в промежности, недержание мочи и кала. При нарушении спинномозгового кровообращения на любом уровне спинного мозга происходят трофические изменения иннервируемых тканей и образуются пролежни.
Геморрагический спинальный инсульт развивается остро при травме позвоночника или после значительной физической нагрузки (например, подъем тяжестей). Клинические симптомы зависят от уровня расположения гематомы, образовавшейся в результате кровоизлияния. Появляется мышечная слабость, развиваются нарушения чувствительности и изменения мышечного тонуса, как и при ишемическом инсульте, соответствующие уровню поражения. Может произойти нарушение мочеиспускания и дефекации. При кровоизлиянии в верхнешейные сегменты спинного мозга возможен паралич мышц диафрагмы, приводящий к нарушению дыхания.
Синдром «падающей капли» – это транзиторное нарушение спинномозгового кровообращения, происходящее при запрокидывании головы назад или ее резком повороте. При этом пациент внезапно падает из-за резкой слабости в конечностях, потери сознания не происходит. Часто отмечается боль в шее и затылке. Через несколько минут приступ проходит и сила в мышцах конечностей восстанавливается. Но при очередном резком повороте головой приступ может повториться. Такие состояния происходят из-за ишемии шейных сегментов спинного мозга и наблюдаются при тяжелых дегенеративно-дистрофических изменениях позвоночника в шейном отделе, выраженных атеросклеротических поражениях позвоночных артерий.
Синдром Унтерхарншейдта имеет клиническую картину, сходную с синдром «падающей капли», но для него характерна потеря сознания. Приступ внезапной слабости в конечностях возникает при резких поворотах головой и сопровождается отключением сознания на 2-3 минуты. После приступа сознание восстанавливается несколько раньше, чем мышечная сила, и пациент очнувшись не может двигать ни рукой, ни ногой. Через 3- 5 минут движения восстанавливаются, остается чувство слабости во всем теле. Синдром Унтерхарншейдта возникает, когда ишемические нарушения спинномозгового кровообращения затрагивают не только шейные сегменты спинного мозга, но и примыкающий к ним сверху ствол головного мозга.
Миелогенная перемежающаяся хромота — это приступообразно возникающая слабость в нижних конечностях, сопровождающаяся их онемением, а в некоторых случаях — внезапным и сильным позывом к мочеиспусканию или дефекации. Приступы возникают при физической нагрузке или ходьбе на большие расстояния. После 10-минутного отдыха все симптомы проходят и пациент идет дальше. Такие больные отмечают частое подворачивание ног при ходьбе. Этот вариант нарушения спинномозгового кровообращения зачастую развивается на фоне сопутствующих болей в пояснице (люмбалгия) или болей по ходу седалищного нерва (люмбоишиалгия). В таком случае он обусловлен остеохондрозом и сдавлением одной из корешково-спинномозговых артерий поясничного отдела грыжей диска. Реже перемежающая хромота возникает при атеросклеротическом поражении ветвей брюшной аорты или спинальном васкулите.
Каудогенная перемежающаяся хромота проявляется появляющимися при ходьбе приступами парестезий в виде онемения, покалывания, ползанья мурашек. Парестезии начинаются в дистальных отделах ног, поднимаются выше, захватывают паховую область и половые органы. Если пациент пытается продолжить ходьбу, то он отмечает резкую слабость в ногах. После непродолжительного отдыха все эти симптомы проходят. Такой вид нарушения спинномозгового кровообращения характерен для сужения позвоночного канала на поясничном уровне. В некоторых случаях встречается сочетанная миелогенная и каудогенная хромота, для которой характерна как слабость в ногах, так и выраженные парестезии.
Хроническая недостаточность спинального кровообращения, как правило, начинается с возникновения преходящих нарушения спинномозгового кровообращения. Постепенно развиваются стойкие и часто прогрессирующие нарушения двигательной сферы и чувствительности. В зависимости от уровня поражения они могут проявляться мышечной слабостью в руках и ногах (тетрапарез) или только в ногах (нижний парапарез), снижением или выпадением чувствительности, изменением мышечного тонуса, нарушенем мочеиспускания и дефекации.
К неврологическим осложнениям нарушений спинномозгового кровообращения относится отек спинного мозга, к соматическим — пролежни, вторичные инфекционные заболевания мочевыводящих путей, сепсис.
Диагностика нарушения спинномозгового кровообращения
Для постановки точного диагноза, дифференцировки нарушений спинномозгового кровообращения от опухолевых и воспалительных процессов, определения ишемического или геморрагического характера спинального инсульта применяется магнитно-резонансная томография (МРТ позвоночника), а при невозможности ее проведения – компьютерная томография (КТ позвоночника).
Для диагностики патологических изменений в сосудах и при решении вопроса об оперативном вмешательстве проводят спинальную ангиографию. Электрофизиологические методы исследования (электронейрография, электромиография, вызванные потенциалы, транскраниальная магнитная стимуляция) назначаются для определения степени и уровня поражения проводящих нервных волокон и состояния нервно-мышечной передачи.
Лечение нарушения спинномозгового кровообращения
Пациент с острым нарушением спинномозгового кровообращения должен быть как можно скорее госпитализирован в отделение неврологии. При транспортировке больной лежит на спине на специальном щите. Медикаментозная терапия ишемического спинального инсульта сходна с лечением ишемического инсульта головного мозга. Применяют препараты, расширяющие мозговые сосуды (винпоцетин, ницерголин, циннаризин); сосудорасширяющие препараты, улучшающие коллатеральное кровобращение (бендазол, эуфиллин, папаверин, никотиновую кислоту, дротаверин); препараты, стимулирующие работу сердечно-сосудистой системы (никетамид, скополамин) и препараты, разжижающие кровь (пентоксифиллин, дипиридамол, декстраны). Под контролем свертывания назначают антикоагулянты (гепарин, надропарин, аценокумарол, фениндион и др.).
Медикаментозная терапия геморрагического спинального инсульта соответствует лечебным мероприятиям при геморрагическом инсульте головного мозга. Это препараты, способствующие формированию тромба и прекращению кровотечения, направленные на укрепление стенки сосуда и понижение ее проницаемости.
Независимо от вида инсульта пациенту необходим постельный режим, регулярное опорожнение мочевого пузыря, предупреждение пролежней. Для профилактики отека мозга проводится дегидратационная терапия (маннитол, фуросемид). Медикаментозную терапию, направленную на восстановление утраченных функций, обычно начинают на вторые или третьи сутки. В нее входят неостигмин, галантами. Через неделю назначают нейропротекторы (препарат из мозга свиньи), ноотропы (пирацетам, экстракт гинко билоба), антигипоксанты (гопантеновая кислота, фенибут, мельдоний), антиоксиданты (карнитин, витамин Е), витамины группы В и др. Наряду с медикаментозным лечением применяют лечебную физкультуру, физиотерапию и массаж пораженных конечностей.
Хирургическое лечение проводится нейрохирургами. Операция реваскуляризации спинного мозга показана при неэффективности консервативной терапии. Операции на позвоночнике необходимы и в случаях, когда нарушение спинномозгового кровообращения вызвано сдавлением артерии опухолью, межпозвонковой грыжей, очагом воспаления и т. п. Вмешательство необходимо при выявлении аневризмы сосуда, поскольку позволяет предупредить ее разрыв и кровоизлияние в спинной мозг.
Прогноз и профилактика нарушения спинномозгового кровообращения
Прогноз нарушения спинномозгового кровообращения зависит от его вида, локализации и обширности поражения вещества спинного мозга. Раннее прекращение повреждающего воздействия этиологического фактора и начало лечения улучшают прогноз. Однако даже в случае благоприятного исхода часто сохраняются стойкие нарушения двигательной и чувствительной сферы. Пролежни и инфекционные осложнения могут привести к развитию сепсиса и летальному исходу.
Профилактика нарушений спинномозгового кровообращения предусматривает раннее выявление факторов, приводящих к их развитию (например, аневризм).
Острое нарушение артериального кровообращения


Расстройства артериального кровотока играют чрезвычайно важную роль в общей и частной патологии человека. Практическим врачам многих медицинских специальностей приходится часто встречаться с теми больными, у которых патологический процесс связан со стенозом или окклюзией магистрального сосуда. Эти процессы ведут к ухудшению кровоснабжения внутренних органов и лежат в основе патогенеза ишемических повреждений сердца, головного мозга, почек, кишечника и конечностей, приводят к нарушению зрения и работы вестибулярного аппарата.
Причины нарушения артериального кровотока
Нарушения артериального кровотока могут развиваться как постепенно, так и внезапно. Наиболее распространенными заболеваниями, ведущими к постепенному сужению магистральных артерий являются облитерирующий атеросклероз, неспецифический аортоартериит, облитерирующий тромбангиит и фиброзно-мышечная дисплазия. Достаточно редкими причинами хронических нарушений артериального кровотока служат постэмболическая окклюзия, патологическая извитость, гипоплазия и аплазия артериальных сосудов. К острым нарушениям регионарного артериального кровотока обычно приводят тромбоз, эмболия и ранение сосудов. Несмотря на различную их природу, все они проявляются синдромом ишемии внутренних органов или конечностей.
Самым распространенным системным заболеванием, приводящим к нарушению регионарного артериального кровоообращения в настоящее время служит атеросклероз (80-85%). При атеросклерозе развиваются дегенеративные изменения сосудистой стенки с образованием атером в субинтимальном слое. Выделяют две фазы атерогенеза. На первом этапе формируется «стабильная» атеросклеротическая бляшка, которая суживает просвет сосуда и нарушает, таким образом кровоток, приводя к недостаточности артериального кровообращения. На втором этапе происходит «дестабилизация» бляшки, вследствие быстрого роста липидного ядра или развития воспаления в ее соединительнотканном покрытии. При этом ее капсула истончается и возрастает угроза образования трещин и разрывов. Результатами нарушения целостности капсулы являются быстрое «вспухание» бляшки, увеличение выраженности обструкции артерии и образование внутрисосудистого тромба. Тромбоз магистральной артерии закономерно приводит к развитию острых жизнеугрожающих осложнений – инфаркту миокарда, инсульту, гангрене кишечника или конечностей.
Наряду с атеросклерозом в клинической практике все чаще (9%) диагностируют неспецифический аортоартериит (болезнь Такаясу) – системное аутоиммунное заболевание аорты и магистральных артерий, обусловленное воспалительными изменениями всех слоев сосудистой стенки с последующим развитием фиброза и кальциноза и образованием стенозов, окклюзий и реже аневризм. Среди пациентов преобладают женщины молодого возраста (10-30 лет) (в 15 раз чаще мужчин) . Реже бывает специфический аортоартериит, например сифилитический. Нередко ведущим признаком неспецифического аортоартериита служит облитерация ветвей дуги аорты, которая приводит к хронической ишемии головного мозга и верхних конечностей. Этот синдром носит название «синдром Такаясу» – японского окулиста, впервые его описавшего. Офтальмогические расстройства отмечают у 60% больных. Диагностические критерии приведены в табл. 16. 1. Диагноз считают достоверным при наличии 3 критериев и более. Чувствительность этих критерниев составляет 90, 5%, а специфичность – 97, 8;%.
В крупных артериях также встречается фиброзно-мышечная дисплазия. Причина ее неизвестна. Заболевание характеризуется множественными зонами эксцентрического сужения артерии, чередующихся с сегментарными дилятациями. На ангиограмме пораженные сосуды выглядят в виде «стеклянных бус». Редко бывает отдельный стеноз. Более 90% больных с фиброзно-мышечной дисплазией составляют женщины. Данное заболевание чаще поражает почечные артерии. В 80% случаев поражается правая почечная артерия. Далее следуют сонные и подвздошные артерии. Брыжеечные, подключичные, позвоночные, подмышечные, артерии предплечья и коронарные артерии поражаются редко. При фиброзно-мышечной дисплазии чаще всего развиваются два клинических синдрома: вазоренальная гипертония, связанная со стенозом почечной артерии и транзиторное нарушение мозгового кровообращения, связанное со стенозом внутренней сонной артерии.
Острый тромбоз обычно развивается на месте поражения патологическим процессом сосудистой стенки и возникает при сочетании трех факторов, так называемой триаде Вирхова:
- повреждение сосудистой стенки;
- повышение активности свертывающей системы крови;
- нарушение регионарного или системного кровотока.
Ведущую роль в развитии острого артериального тромбоза играет все же поражение или дисфункция сосудистой стенки. При нормальной стенке тромбоз как правило не возникает, поскольку эндотелий выделяет мощные противотромботические вещества, такие как простациклин, оксид азота, тромбомодулин, ингибитор пути тканевого фактора, тканевой активатор плазминогена, сочетанное действие которых и обеспечивает атромбогенность интимы сосудов. Артериальный тромб формируется в условиях высокой скорости кровотока и состоит преимущественно из агрегированных тромбоцитов, связанных нитями фибрина. Из-за большой скорости кровотока и относительно малых количеств фибрина, который обычно укрепляет тромб, артериальные тромбы легко отрываются и вызывают эмболию малыми фрагментами. Это проявляется нестабильной ишемией и транзиторными ишемическими атаками.
Эмболия обычно является осложнением ишемической болезни и пороков сердца, атеросклероза и аневризм аорты и крупных артерий. Основной причиной (95% больных) артериальных эмболий являются заболевания сердца и в первую очередь инфаркт миокарда, особенно в первые 10 суток заболевания, и его последствия – постинфарктный кардиосклероз и аневризма левого желудочка. Внутрисердечные тромбы первично обычно формируются на поврежденном эндокарде при инфаркте миокарда, на поврежденных сердечных клапанах или протезах клапанов. Общим для этих состояний является дисфункция эндотелия. Нарушения гемодинамики с застоем крови при пороках клапанов, локальных дисфункциях миокарда, аневризмах желудочков или аритмиях также этому способствуют. Причиной эмболий может быть ревматический комбинированный порок сердца с преобладанием стеноза, осложненный внутрипредсердным тромбозом. Образованию тромбов в левом предсердии или его ушке при митральном пороке способствует мерцательная аритмия. Реже к артериальной эмболии ведут подострый бактериальный эндокардит и врожденные пороки сердца.
Источником эмболов могут быть и заболевания сосудов – аневризмы брюшной аорты и крупных магистральных артерий, язвенный атероматоз аорты и артерий. Парадоксальная артериальная эмболия венозным тромбом возможна при дефекте межпредсердной перегородки, открытом овальном окне или функционирующем Боталловом протоке.
Внутрисердечные тромбы обычно ничем себя не проявляют пока не вызывают эмболии того или иного отдела сердечно-сосудистой системы. Куда же может попасть эмбол? Эмбол напоминает шарик рулетки и с током крови он может попасть куда угодно, в любой из органов человеческого тела. Но тем не менее в отличие от рулетки при эмболиях все же имеется определенная закономерность в локализация эмболий связанная с архитектоникой сосудистого русла:
¨ Коронарные сосуды сердца – 2%
Окклюзия сосудов

Экологическая ситуация и качество еды негативно сказывается на здоровье человека. Страдает весь организм и отдельные органы. Одна из проблем — окклюзия сосудов. Что это за нарушение и как с ним бороться?
Что это такое
Окклюзия сосудов – это полное отсутствие свободного пространства внутри вены (артерии, аорты) снижение ее пропускной способности. Иначе говоря, это закупорка в кровеносной системе. Свободное пространство замещают холестериновые бляшки, частицы жира, воздушные пробки, деформированный сосуд.
Виды и классификация

Окклюзионные заболевания по степени проявления и скорости развития разделяются на:
Острые формы проявляют себя внезапно и стремительно развиваются. Их легче диагностировать. Назначения врача направлены на устранение очага и причины его появления и имеют реанимационный характер.
Действовать нужно быстро и безотлагательно. Отсутствие своевременной терапии приводит к фатальным последствиям.
Вялотекущие тромбозы, длящиеся более трех месяцев, врачи характеризуют, как хронические. Они требуют периодической реабилитации после периода терапии.
Имеется классификация по локализации очага. Выделяют такие как:
- окклюзия вен, артерий нижних конечностей;
- закупорка коронарных артерий;
- тромбоз сердца;
- непроходимость легких;
- ЦНС и головного мозга.

В медицине их условно делят на 4 группы.
- Непроходимость сосудов в питающих органах.
- Закупорка магистральных кровеносных сосудов (вены, артерии).
- Патологии головного мозга и ЦНС.
- Окклюзия сосудов нижних конечностей.
Последняя, 4 группа – частая у пациентов в возрасте от 35 до 70 лет. На их долю приходится около половины всех подобных заболеваний.
Причины появления
Причинами отклонений служат ранее перенесенные патологии, травмы и генетическая предрасположенность к тромбозам, обморожения.

Зарождении проблемы предшествуют:
Нарушение кровотока и развитие артериальной недостаточности, травматическое поражение кровеносной системы – это приводит к заполнению свободного пространства и образованию тромба или воздушного клапана.
Развитие и локализация
Проблемы непроходимости артерий развиваются из-за закупорки бляшками. Бляшки образуются из жировых, х-тканевых, микробных и опухолевых частиц.
При постепенном их накапливании происходит заполняется свободное пространство и снижение проходимости в данном участке. При таком механизме зарождается хроническая форма.
Жировые и опухолевые тромбозы характерны для питающих органов и магистральных сосудов. Воздушные и тканевые пробки чаще локализуются в ЦНС и головном мозге.

Нередко нарушение локализуется в нижних конечностях в результате перенесенных травм. Острая форма, как правило, образуется в результате ишемии или аритмии сердца.
Нередко болезнь обусловлена попаданием тромба в просвет артерий большого круга. Кроме этого, она может возникнуть после хирургического вмешательства в кровеносную систему, при электроожогах и обморожениях, из-за системных поражений крови.
Скрытые и открытые переломы нижних конечностей так же приводят к нарушению проходимости кровеносной системы, в частности – окклюзии бедренного подколенного сегмента. Данный вид среди патологий сосудов ног наиболее частый. Это происходит из-за особенностей липидного обмена и густотой артериальной сети данного участка.
Последствия и возможные осложнения
Сама по себе окклюзия есть патология, но она же является причиной еще более серьезных отклонений. Так, например, окклюзия артерий, питающих сетчатку глаза, приводит к потере зрения или его нарушению. Зачастую после лечения восстановить зрение не представляется возможным.
Последствия и возможные осложнения напрямую зависят от локализации болезни и стадии ее развития. Чем позже будет назначено лечение, тем более серьезными будут осложнения.
При поражении ЦНС нарушается питание головного мозга, что приводит к серьезным осложнениям. Это инфаркт, слабоумие, паралич частичный или полный, потеря координации, амнезия и прочие.

В 30 % случаев, касающихся кровообращения в конечностях, лечение заканчивается ампутацией пораженной области.
Симптомы
Симптоматика дисфункции зависит от ее локализации. При поражении нижних конечностей наиболее ярким симптомом служит онемение тканей и бледность кожных покровов в начальной стадии. При ее развитиях цвет кожи преображается в синюшный, а далее приобретает мраморный окрас.
Болезнь сопровождается болью в околотомбозном участке. Болевые ощущения прогрессируют с течением нарушения и из рассеянного типа переходят в разряд резких хронических.
Главный признак заболевания – это отсутствие пульсации артерии ниже места локализации очага.
Затрудненное кровообращение ведет к понижению температуры отдельного участка, сухости кожи и ломкости ногтей, на участке ниже расположения тромба.

Симптоматика окклюзии головного мозга и ЦНС отличается от ранее названых проявлений. При патологии сонной артерии наблюдается:
- общая бледность;
- головокружение;
- обмороки.
Возможна кратковременная потеря памяти. Также возможно онемение части лица.
Внезапной является окклюзионная болезнь сетчатки глаза. Так как не сопровождается болью и другими признаками, но приводит к ухудшению или полной потере зрения.
Диагностика
Диагностирование происходит комплексно.
Клинические данные
При осмотре и разговором с клиента врач получает сведения о проявлениях признаков болезни.
Аппаратная диагностика

Комплексное использование клинической и аппаратной диагностики позволяет определить проблему и место ее расположения, назначить эффективную терапию. В зависимости от степени тяжести выделяют 3 типа лечения – консервативное, фармакотерапия, хирургическое вмешательство.
Группа риска
К группе риска относят люди с проблемами эндокринной и сердечно-сосудистой системы, люди с вредными привычками. Статистические сведения научных исследований показали, что подвержены окклюзиям люди, имеющих следующие показатели:
- курение;
- сахарный диабет;
- дисфункия липидного обмена;
- артериальная гипертензия;
- высокий показатель гомоцистеина;
- повышенный уровень с-реактивного белка;
- воспаления;
- повышенная вязкость крови, и гиперкоагуляция;
- почечная недостаточность.

Непроходимость части кровеносной системы – распространенная патология и имеет ряд осложнений, тяжелых и часто необратимых. Оперативная терапия – единственно правильное разрешение ситуации. Стоит соблюдать меры профилактики:
- ведение здорового образа жизни;
- умеренные нагрузки и ЛФК;
- употребление антикоагулянтов.
При эффективном лечении все негативные последствия сводят к минимуму. Лечение проводится под наблюдением врача.
Материал подготовлен
специально для сайта venaprof.ru
под редакцией врача Глушаковой Н.А.
Специальность: терапия, кардиология, семейная медицина.