Формирование обходного анастомоза кишечника. Обходной желудочный анастомоз Желудочный анастомоз
Обходной анастомоз желудка по Ру
 Обходной анастомоз желудка по Ру (ОАЖР; англ. Roux-en-Y gastric bypass) — хирургическая операция, уменьшающая объем желудка и разделяющая тонкую кишку на два параллельно идущих участка. В результате операции значительно уменьшается объем желудка, объем всасываемых питательных веществ, что приводит к уменьшению веса пациента. Является одной из основных операций бариатрической хирургии.
Обходной анастомоз желудка по Ру (ОАЖР; англ. Roux-en-Y gastric bypass) — хирургическая операция, уменьшающая объем желудка и разделяющая тонкую кишку на два параллельно идущих участка. В результате операции значительно уменьшается объем желудка, объем всасываемых питательных веществ, что приводит к уменьшению веса пациента. Является одной из основных операций бариатрической хирургии.
На первом этапе в ходе операции с помощью скоб в желудке создается небольшой малый желудок. Остальную, большую часть желудка, затем отделяют от малого желудка, но не удаляют. На втором этапе операции тонкая кишка, там, где к первому её отделу — двенадцатиперстной кишке примыкает второй отдел тонкой кишки — тощая кишка, разделяется на две части. Тощая кишка поднимается и присоединяется к заново созданному малому желудку. Двенадцатиперстная кишка после этого присоединяется к новой кишечной ветке, придавая кишечнику форму буквы Y. За счет обхода двенадцатиперстной кишки значительно уменьшается объем всасывания питательных веществ, что приводит к существенному снижению веса больного.
Операция обходного анастомоза желудка по Ру приводит к потери 56,7–66,5% лишнего веса в первые 24 месяца после операции (K. Novak).
Осложнения после операции обходного анастомоза по Ру
Операция может вызвать осложнения, такие как тошнота, рвота и боли в животе. Желудочно-кишечное кровотечение развивается чаще после обходного анастамоза по Ру. По американскиим данным, в 1,9 % случаев развивается желудочно-кишечное кровотечение. Оно может происходить в разных местах, в том числе, в малом желудке, анастомозах, неоперированном участке тонкой кишки, основном желудке или обходной тонкой кишке. У примерно 20% пациентов, у которых была сделана операция обходного анастомоза по Ру, появляются язвы на гастроеюнальном анастомозе — наиболее часто в первые 3 месяца после операции, но возможно и в любое другое время.
Послеоперационные язвы анастомозов лечатся ингибиторами протонной помпы. Желчный рефлюкс лечится с помощью гиполипидемических препаратов (холестирамин и другие). Пациенты должны прекратить, если возможно, приём нестероидных противовоспалительных препаратов или сочетать их с приёмом ингибиторов протонной помпы.
Одним из самых серьёзных осложнений после операции является набор веса. Около 20 % пациентов не теряют 50 % своего избыточного веса в течение года после операции. Кроме того, 30 % пациентов набирают вес обратно за 2 года после операции, и 63,6 % — в течение 4 лет.
Формирование обходного анастомоза кишечника. Обходной желудочный анастомоз Желудочный анастомоз
Вмешательство можно выполнить либо через двусторонний подрёберный доступ, либо через верхнюю срединную лапаротомию. Мы предпочитаем выполнение позадиободочной гастроеюностомии. В прошлом основным обходным желудочным анастомозом при неоперабельном периампулярном раке была впередиободочная гастроеюностомия.
После такой операции нередко возникала задержка опорожнения желудка, вследствие чего больные, не имевшие дуоденальной обструкции или застоя желудочного содержимого до операции, вынуждены были оставаться в стационаре на долгое время для лечения этого осложнения. Позже мы стали выполнять позадиободочную гастроеюностомию. Прооперировав более 200 больных, мы лишь в немногих случаях столкнулись с задержкой опорожнения желудка.
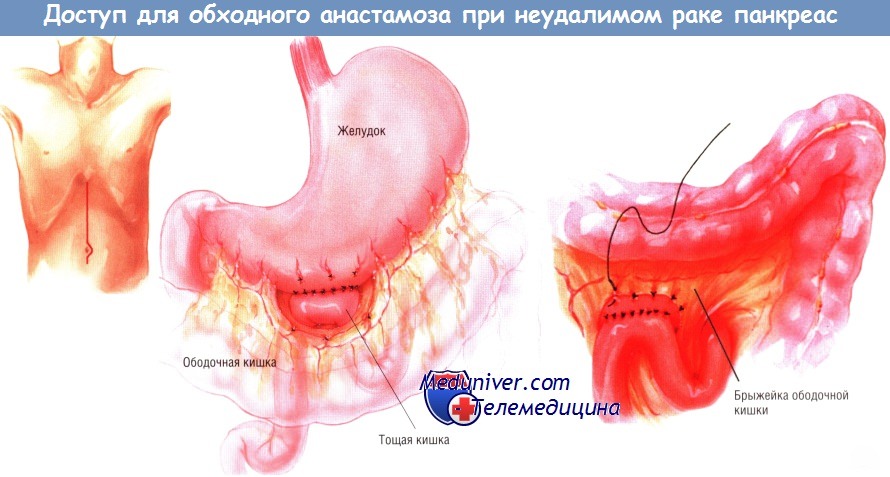
Большую кривизну желудка отделяют от сальника в наиболее свисающей области. После этого проксимальную петлю тощей кишки, расположенную чуть ниже связки Трейтца, протягивают кверху через отверстие в брыжейке поперечной ободочной кишки и накладывают гастроеюноанастомоз «бок в бок».
Внутренний непрерывный ряд швов создают синтетической рассасывающейся нитью № 3/0, тогда как наружный ряд отдельных узловых швов делают шёлком № 3/0. Соустье прикрепляют к отверстию в брыжейке ободочной кишки со стороны желудка, чтобы исключить образование внутренней грыжи, в которой могут ущемиться петли тонкой кишки.
Следующую петлю тощей кишки проводят наверх через отдельное отверстие в брыжейке поперечной ободочной кишки. Выполняют холецистэктомию, если она не была сделана ранее. Пересекают общий желчный проток и прошивают дистальный конец желчного дерева. После этого выполняют гепатикоеюностомию «конец в бок» одним рядом одиночных узловых швов синтетической рассасывающейся нитью № 4/0. Эта петля должна быть не меньше 45 см длиной.
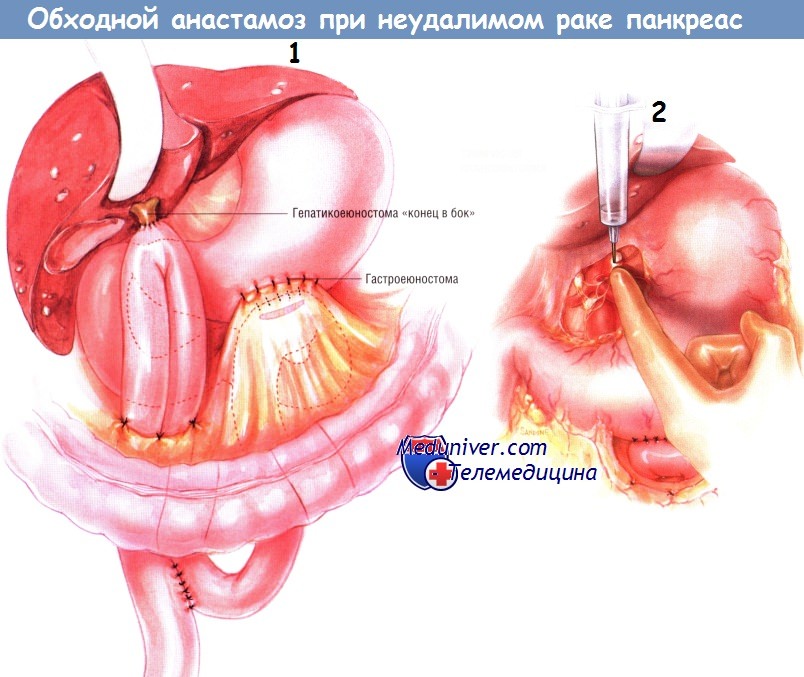
В её основании, между приводящей и отводящей кишками, делают анастомоз «бок в бок», расположенный ниже отверстия в брыжейке ободочной кишки. Внутреннюю линию швов этого соустья делают рассасывающейся синтетической нитью № 3/0, а наружную — одиночными узловыми шёлковыми швами № 3/0. Обе (приводящую и отводящую) ветви кишечника прикрепляют к отверстию в брыжейке поперечной ободочной кишки и друг к другу серией одиночных узловых швов шёлком № 4/0.
Химическая спланхнэктомия — рутинный этап данной операции. Её выполняют, инъецируя 20 мл 50% спирта по бокам от аорты на уровне чревного ствола. В результате происходит перерыв чревных нервов, идущих к чревному сплетению. Результаты химической спланхнэктомии были оценены в проспективном рандомизированном двойном слепом исследовании и свидетельствуют о том, что она уменьшает боли или предупреждает их возникновение в последующем.
Альтернативный способ создания двойного обходного соустья — создание У-образного анастомоза по Ру дистальнее гастроеюностомы. Целостность пищеварительного тракта восстанавливают еюноеюностомией «бок в бок», её внутренний шов — непрерывный, из рассасывающегося синтетического материала, а наружный — из одиночных узловых швов шёлком № 3/0. Бранша анастомоза по Ру должна быть около 60 см длиной. Повторим вновь, что выполняют холецистэктомию и пересечение общего желчного протока. Дистальный отдел протока прошивают и перевязывают.
Гепатикоеюноанастомоз «конец в бок» выполняют одним рядом одиночных узловых швов синтетической рассасывающейся нитью № 4/0. Браншу анастомоза по Ру подшивают к отверстию в брыжейке поперечной ободочной кишки одиночными швами шёлком № 4/0.
Кишечные анастомозы

В анатомии естественными анастомозами называются соустья крупных и мелких сосудов с целью усиления кровоснабжения органа или его поддержки при тромбозе одного из направлений кровотока. Анастомоз кишечника — искусственное соединение, созданное хирургом, двух концов кишечной трубки или кишки и полого органа (желудка).
Цель создания такой структуры:
- обеспечение прохождения пищевого комка в более нижние отделы для непрерывности пищеварительного процесса;
- формирование обходного пути при механическом препятствии и невозможности его удаления.
Операции позволяют спасти множество пациентов, обеспечить им довольно хорошее самочувствие или оказать помощь для продления жизни в случае неоперабельной опухоли.
Какие виды анастомозов используются в хирургии?
По соединенным частям различают анастомоз:
- пищеводнокишечный – между концом пищевода и двенадцатиперстной кишкой минуя желудок;
- желудочнокишечный (гастроэнтероанастомоз) – между желудком и кишкой;
- межкишечные.
Третий вариант – обязательный компонент большинства операций на кишечнике. Среди этого вида выделяют анастомозы:
- тонкотолстокишечный,
- тонкотонкокишечный,
- толстотолстокишечный.
Кроме того, в абдоминальной хирургии (раздел связанный с операциями на органах живота) принято в зависимости от техники выполнения соединения приводящего и отводящего участков различать определенные виды анастомозов:
- конец в конец;
- бок в бок;
- конец в бок;
- бок в конец.
Каким должен быть анастомоз?
Созданный анастомоз должен соответствовать ожидаемым функциональным целям иначе нет смысла оперировать больного. Основными требованиями являются:
- обеспечение достаточной ширины просвета, чтобы сужение не препятствовало прохождению содержимого;
- отсутствие или минимальное вмешательство в механизм перистальтики (сокращения мышц кишечника);
- полная герметичность швов, обеспечивающих соединение.
Хирургу важно не только определить, какой вид анастомоза будет наложен, но и каким швом скреплять концы. При этом учитываются:
- отдел кишечника и его анатомические особенности;
- наличие воспалительных признаков в месте операции;
- кишечные анастомозы требуют предварительной оценки жизнеспособности стенки, врач внимательно исследует ее по цвету, возможности сокращаться.
Наиболее часто используются классические швы:
- Гамби или узловой – проколы иглы делают через подслизистый и мышечный слои, не захватывая слизистый;
- Ламбера – сшивается серозная оболочка (наружная по отношению к кишечной стенке) и мышечный слой.
Описание и характеристика сути анастомозов
Формированию анастомоза кишечника, как правило, предшествует удаление части кишки (резекция). Далее возникает необходимость соединить приводящий и отводящий концы.
Тип «конец в конец»
Используется для сшивания двух одинаковых отрезков толстой кишки или тонкой. Выполняется двух– или трехрядным швом. Считается наиболее выгодным с точки зрения соблюдения анатомических особенностей и функций. Но технически сложен для выполнения.
Условием соединения является отсутствие большой разницы в диаметре сопоставляемых участков. Тот конец, который меньше по просвету, надрезается для полного соответствия. Способ используется после резекции сигмовидной кишки, в лечении кишечной непроходимости.
Анастомоз «конец в бок»
Метод применяется для соединения участков тонкой кишки или с одной стороны – тонкой, с другой – толстой. Обычно подшивается тонкая кишка к боковой стороне стенки толстого кишечника. Предусматривает 2 этапа:
- На первом этапе образуют плотную культю из конца отводящей кишки. Другой (открытый) конец прикладывается к предполагаемому месту анастомоза сбоку и подшивается по задней стенке швом Ламбера.
- Затем делается надрез вдоль отводящей кишки по длине равной диаметру приводящего участка и прошивают непрерывным швом переднюю стенку.
Тип «бок в бок»
Отличается от предыдущих вариантов предварительным «глухим» закрытием двухрядным швом и формированием культей из соединяемых кишечных петель. Конец, выше расположенной культи, боковой поверхностью соединяется с нижележащим участком швом Ламбера, который по длине в 2 раза больше диаметра просвета. Считается, что технически выполнение такого анастомоза наиболее легкое.
Может применяться как между однородными отделами кишечника, так и для связи разнородных участков. Основные показания:
- необходимость резекции большого участка;
- опасность перерастяжения в зоне анастомоза;
- малый диаметр соединяемых участков;
- формирование соустья между тонкой кишкой и желудком.
К преимуществам метода относят:
- отсутствие необходимости в зашивании брыжеек разных участков;
- плотное соединение;
- гарантированное предупреждение образования кишечного свища.
Тип «бок в конец»
Если выбирается этот вид анастомоза, это означает, что хирург предполагает вшить конец органа или кишечника после резекции в созданное отверстие на боковой поверхности приводящей кишечной петли. Чаще применяют после резекции правой половины толстого кишечника для соединения тонкой и толстой кишки.
Соединение может иметь продольное или поперечное (более предпочтительное) направление по отношению к главной оси. В случае поперечного анастомоза пересекается меньше мышечных волокон. Это не нарушает волну перистальтики.
Предупреждение осложнений
Осложнениями анастомозов могут быть:
- расхождение швов;
- воспаление в зоне анастомоза (анастомозит);
- кровотечение из поврежденных сосудов;
- формирование свищевых ходов;
- образование сужения с кишечной непроходимостью.

Чтобы избежать спаек и попадания кишечного содержимого в брюшную полость:
- участок операции обкладывается салфетками;
- разрез для сшивания концов осуществляется после пережатия кишечной петли специальными кишечными жомами и выдавливания содержимого;
- ушивается надрез брыжеечного края («окна»);
- пальпаторно определяется проходимость созданного анастомоза до завершения операции;
- в послеоперационном периоде назначаются антибиотики широкого спектра;
- в курс реабилитации обязательно входит диета, лечебная физкультура и дыхательная гимнастика.
Современные способы защиты анастомозов
В ближайшем послеоперационном периоде возможно развитие анастомозита. Его причиной считают:
- воспалительную реакцию на шовный материал;
- активацию условно патогенной флоры кишечника.
Для лечения последующего рубцового сужения пищеводного анастомоза применяют установку с помощью эндоскопа полиэстеровых стентов (расширяющихся трубок, поддерживающих стенки в расширенном состоянии).
С целью укрепления швов в абдоминальной хирургии используются аутотрансплантаты (подшивание собственных тканей):
- из брюшины;
- сальника;
- жировых подвесок;
- брыжеечного лоскута;
- серозно-мышечного лоскута стенки желудка.
Однако, многие хирурги ограничивают использование сальника и брюшины на питающей ножке с кровоснабжаемым сосудом только последним этапом резекции толстой кишки, поскольку считают приведенные способы причиной послеоперационных гнойных и спаечных процессов.
Большим одобрением пользуются различные протекторы с лекарственным наполнением для подавления местного воспаления. К ним относится клей с биосовместимым антимикробным содержимым. В него для защитной функции включены:
- коллаген;
- эфиры целлюлозы;
- поливинилпирролидон (биополимер);
- Сангвиритрин.
А также антибиотики и антисептик:
Хирургический клей становится жестким при отвердевании, поэтому возможно сужение анастомоза. Более перспективными считаются гели и растворы гиалуроновой кислоты. Это вещество представляет собой природный полисахарид, выделяется органическими тканями и некоторыми бактериями. Входит в состав клеточной стенки кишечника, поэтому идеально для ускорения регенерации тканей анастомоза, не вызывает воспаления.
Гиалуроновая кислота включена в биосовместимые саморассасывающиеся пленки. Предлагается модификация ее соединения с 5-аминосалициловой кислотой (вещество относится к классу нестероидных противовоспалительных средств).
Послеоперационный атонический запор
Особенно часто копростаз (застой кала) появляется у пожилых больных. Даже недлительный постельный режим и диета у них нарушают функцию кишечника. Запор может носить характер спастического или атонического. Потеря тонуса снимается по мере расширения диеты и повышения физической активности.
Для стимуляции кишечника на 3–4 день назначают очистительную клизму в небольшом объеме с гипертоническим солевым раствором. Если пациенту необходимо длительное исключение приема пищи, то применяют внутрь вазелиновое масло или Мукофальк.
При спастическом запоре необходимо:
- снять боль медикаментами с анальгезирующим действием в виде ректальных свечей;
- понизить тонус сфинктеров прямой кишки с помощью препаратов спазмолитической группы (Но-шпы, Папаверина);
- для размягчения каловых масс делают микроклизмы из теплого вазелинового масла на растворе фурацилина.
- листья сенны,
- кора крушины,
- корень ревеня,
- Бисакодил,
- касторовое масло,
- Гуталакс.
Осмотическим действием обладают:
- глауберова и карловарская соль;
- сульфат магния;
- лактоза и лактулеза;
- Маннитол;
- Глицерин.
Слабительные, увеличивающие количество клетчатки в толстой кишке — Мукофальк.
Раннее лечение анастомозита
Для снятия воспаления и отечности в зоне швов назначают:
- антибиотики (Левомицетин, аминогликозиды);
- при локализации в прямой кишке – микроклизмы из теплого фурацилина или путем установки тонкого зонда;
- мягкие слабительные на основе вазелинового масла;
- пациентам рекомендуется прием до 2 л жидкости, включая кефир, морс, кисель, компот для стимуляции пассажа кишечного содержимого.
Если формируется непроходимость кишечника
Возникновение непроходимости может вызвать отечность зоны анастомоза, рубцовое сужение. В случае острых симптомов проводится повторная лапаротомия (разрез в области живота и вскрытие брюшной полости) с устранением патологии.
При хронической непроходимости в отдаленном послеоперационном периоде назначается интенсивная антибактериальная терапия, снятие интоксикации. Пациент обследуется с целью решения вопроса о необходимости оперативного вмешательства.
Технические причины
Иногда осложнения связаны с неумелым или недостаточно квалифицированным проведением операции. К этому приводит чрезмерное натяжение шовного материала, лишнее наложение многорядных швов. В месте соединения выпадает фибрин и формируется механическая непроходимость.
Анастомозы кишечника требуют соблюдения техники операции, внимательного учета состояния тканей, мастерства хирурга. Их накладывают в результате хирургического вмешательства только при отсутствии консервативных способов лечения основного заболевания.
Обходной желудочный анастомоз
Rating: 4.6 / 5 ( 469 )


Проф., д.м.н. Ф. Кёкерлинг
.jpg)
Проф., д.м.н. П. Стайков
Общая информация по теме “Обходной желудочный анастомоз”
Обходной желудочный анастомоз — это хирургическая процедура для лечения ожирения, которая используется для обхода и, таким образом, исключения большой части желудка и тонкого кишечника из пищеварительного процесса. С оставшейся частью желудка пациент чувствует сытость, съев даже небольшое количество еды. В результате пациент быстро и эффективно теряет вес.
Обходной желудочный анастомоз (точнее, обходной анастомоз желудка по Ру, Roux-en-Y gastric bypass) очень часто применяемая операция для снижения веса. Она названа в честь швейцарского хирурга Сезара Ру, который разработал базовую технику этого вмешательства. Y в английском названии обозначает то, как сшиваются части кишечника.
Успешность обходного желудочного анастомоза основана на следующих двух принципах:
- Уменьшение желудка снижает количество употребляемой пищи (рестриктивный принцип)
- Из-за удаления верхней части тонкого кишечника (двенадцатиперстной кишки) желудочные соки, которые нужны для расщепления пищи, смешиваются с пищевым комком гораздо позже (уменьшение поглощаемых питательных веществ = мальабсорбция)
Потеря лишнего веса после обходного желудочного анастомоза очень выраженная и надёжная, но она связана с некоторыми ограничениями на всю жизнь: пациенты с анастомозом желудка могут есть только малыми порциями, так как часть желудка, оставшаяся в результате операции (желудочный мешочек), имеет очень малый объём. Из-за плохого усвоения питательных веществ пациенты вынуждены всю жизнь принимать диетические добавки и витамины (особенно витамин B12, микроэлементы и белковые препараты), чтобы избежать симптомов их дефицита. Некоторые питательные вещества так и остаются непереваренными, вызывая процесс брожения в прямой кишке. Тем не менее, операция является необратимой даже после успешного снижения веса.
Подготовка к обходному желудочному анастомозу
Необходимо исключить все возможные патологические изменения в желудке перед проведением операции. Поэтому необходимо провести исследования желудка на предмет таких заболеваний, как гастрит, язва желудка, а также на возможное заражение бактериями Helicobacter pylori, которые могут вызывать язвы желудка. Помимо гастроскопии и исследования желудочных соков проводится также ультразвуковое исследование верхней части брюшной полости для обнаружения камней в желчном пузыре. Камни удаляются во время проведения обходного желудочного анастомоза, так как они могут повлечь за собой воспаление желчного пузыря и желчевыводящих путей.
Процедура проведения обходного желудочного анастомоза
Обходной желудочный анастомоз длится от 90 до 150 минут в зависимости от конкретного пациента и проводится под общим наркозом. Пациент остаётся в клинике, как правило, один день до операции (подготовка к вмешательству и анестезии) и пять-семь дней после неё. После обходного желудочного анастомоза вернуться на работу можно приблизительно через три недели.
Обходной желудочный анастомоз в настоящее время проводится почти всегда с применением минимально инвазивных техник. Эти техники, также известные как методы замочной скважины, не требуют больших разрезов брюшной полости. Вместо этого все инструменты и небольшая камера вводятся в брюшную полость через несколько разрезов в брюшной полости длиной два сантиметра. Минимально инвазивная хирургия обычно связана с меньшими рисками осложнений по сравнению с открытыми операциями, что делает её более подходящей для пациентов с ожирением, которые и без того больше подвержены осложнениям во время и после операции.
Обходной желудочный анастомоз проводится в несколько этапов:
- После того, как пациент был помещён под наркоз, хирург делает несколько разрезов на коже, чтобы через них вставить инструменты и камеру с источником света в брюшную полость. После этого газ (обычно CO₂) запускается в брюшную полость, чтобы приподнять её стенки над органами, что даёт врачу больше пространства в брюшной полости и лучшую видимость внутренних органов.
- После этого желудок отсекается непосредственно под пищеводом при помощи специального хирургического степлера. Степлер одновременно режет и сшивает, поэтому края раны закрываются сразу же. Таким образом остаётся только небольшая часть желудка (так называемый желудочный мешочек) в конце пищевода. Его объём менее 50 миллилитров. Оставшаяся часть желудка остаётся в теле, но закрывается в верхней части, то есть как бы “выключается”.
- На следующем этапе тонкий кишечник разрезается в районе так называемой тощей кишки. Нижняя часть разреза подтягивается вверх и сшивается с желудочным мешочком. Это соединение иногда называют желудочно-тощекишечный анастомоз.
- Затем ещё ниже оставшаяся часть тощей кишки сшивается с третьей частью тонкого кишечника (подвздошной кишкой), образовывая тем самым У-образую форму. И только здесь желудочный сок из двенадцатиперстной кишки (секреция поджелудочной железы и желчь) соединяются с пищевым комком
Для кого предназначен обходной желудочный анастомоз?
Обходной желудочный анастомоз подходит для людей с индексом массы тела (ИМТ) более 40 кг/м² (ожирение III степени или патологическое ожирение). В любом случае, условием для проведения желудочного шунтирования является то, что все неоперативные меры снижения веса были недостаточно эффективны в течение 6-12 месяцев. Эти меры включают в себя, например, профессиональные рекомендации по питанию, упражнения и поведенческую терапию (мультимодальная концепция для лечения ожирения, ММК).
Чтобы Вам провели обходной желудочный анастомоз, Вы должны быть старше 18 и моложе 65 лет. Однако в отдельных случаях проведение операции возможно и на более молодых или пожилых людях. Обходной желудочный анастомоз особенно рекомендован людям, чей лишний вес вызван потреблением богатой калориями еды (сладкое, жирное) и напитков. Этот тип пищи плохо переваривается, поэтому организм может использовать только малую её часть, сохраняя её в виде жировой ткани.
Если метаболические нарушения, такие как диабет, гипертония или апноэ во сне, вызваны ожирением, то обходной желудочный анастомоз может быть назначен пациентам с ИМТ 35 кг/м².
Различные психические и физические заболевания запрещают проведение таких бариатрических операций, как обходной желудочный анастомоз. Обходной желудочный анастомоз нельзя проводить после предыдущих операций или в случае дефектов желудка, язв желудка и зависимостей, а также при расстройствах пищевого поведения, таких как компульсивное переедание или булимия. Беременным женщинам также запрещено проводить шунтирование желудка.
Эффективность обходного желудочного анастомоза
Обходной желудочный анастомоз является очень эффективной процедурой, хотя лишь небольшой процент пациентов возвращаются к нормальному весу (ИМТ ≤ 25 кг/м²). Исследования показывают, что возможна долговременная потеря 60-70% лишнего веса после желудочного шунтирования, то есть это тот вес, что отделяет пациента с ожирением от людей с нормальным весом.
Потеря веса после обходного желудочного анастомоза имеет не только косметический эффект, но и благоприятно влияет на обмен веществ. Например, во многих случаях наблюдается значительное улучшение диабета, иногда вплоть до полного выздоровления. Во многих случаях уровень глюкозы в крови падает почти сразу после операции, хотя пациент сбросил совсем мало веса. Причины этого явления пока неясны. Предполагается, что различные гормональные изменения, происходящие в результате операции (например, такие гормоны, как грелин, глюкагон, ГИП и др.), благоприятно влияют на метаболизм.
Преимущества обходного желудочного анастомоза
Так как обходной желудочный анастомоз совмещает два принципа (рестрикцию и мальабсорбцию, см. выше), процедура очень эффективна, даже если ожирение у пациента вызвано потреблением большого количества жидкой или мягкой калорийной пищи. Для таких “сладкоежек” одно только уменьшение объёма желудка, достигнутое при помощи бандажирования желудка, внутрижелудочного баллона или рукавной резекции желудка будет недостаточно.
Побочные эффекты
С обходным желудочным анастомозом связаны некоторые побочные эффекты. Их сила может быть разной в каждом отдельном случае, поэтому их нельзя точно предсказать. Самыми важными побочными эффектами являются:
- Расстройства пищеварения, вызванные мальабсорбцией: метеоризм, боль в животе, тошнота, вздутие
- Дефицит железа и анемия: Большая часть железа, поступаемого с пищей, обычно всасывается в двенадцатиперстной кишке. Обходной желудочный анастомоз отводит пищу из двенадцатиперстной кишки, что осложняет всасывание железа. Дефицит железа можно предотвратить вводом в рацион дополнительного железа.
- Дефицит витамина B12 (особая форма анемии): Витамин B12 всасывается в последней части тонкого кишечника (терминальном отделе подвздошной кишки) Тем не менее, этот процесс требует наличия специального фермента, так называемого желудочного мукопротеида (фактор Касла), который производится желудком. При обходном желудочном анастомозе пища не задерживается в желудке, поэтому производится меньше желудочного мукопротеида. Поэтому витамин B12 должен регулярно вводиться внутримышечно или внутривенно. Имеются также пищевые добавки с витамином B12, которые всасываются непосредственно слизистой оболочкой полости рта (сублингвальный приём). Тем не менее, их эффективность всё ещё обсуждается.
- Дефицит витамина D: до сих пор неизвестно, по какой причине шунтирование желудка вызывает дефицит витамина D. Витамин D можно легко принимать внутрь с пищей (орально).
- Синдром сбрасывания: Некоторые симптомы (головокружение, тошнота, потоотделение или учащённое сердцебиение), которые могут быть вызваны мгновенным (внезапным) сбросом еды из пищевода напрямую в тонкий кишечник, называют синдромом сбрасывания. Это происходит потому, что желудочный мешочек не имеет нижнего желудочного сфинктера (привратник желудка). В тонком кишечнике благодаря осмотической силе пищевой комочек всасывает воду из окружающей ткани и кровеносных сосудов. Это сокращает количество жидкости в системе кровообращения, что может привести к резкому понижению давления. Синдром сбрасывания чаще всего случается после употребления очень сладких напитков или жирной пищи.
- Язва желудочного мешочка: После обходного желудочного анастомоза резко возрастает риск возникновения язвы желудочного мешочка. Чтобы справиться с этим, пациенту необходимо принимать лекарства, снижающие кислотность, так называемые ингибиторы протонной помпы (ИПП), и принимать их постоянно, если язва возникла после обходного желудочного анастомоза.
- Потеря мышечной массы: Быстрая потеря веса часто тесно связана с потерей мышечной массы, так как организм пытается компенсировать недостаток углеводов путём разложения белков тела (как правило, менее важных клеток мускулатуры). Регулярные физические нагрузки помогают преодолеть этот побочный эффект. Спорт, не травмирующий суставы, например тренировки с малым весом, езда на велосипеде, плавание или бег в воде, особенно рекомендован пациентам с ожирением.
Обходной желудочный анастомоз Риски и осложнения
Обходной желудочный анастомоз является серьёзной операцией на брюшной полости, которая сильно изменяет анатомию желудочно-кишечного тракта. В принципе, хирургические риски невелики, но осложнения нельзя исключать, как и при любом хирургическом вмешательстве.
Неспецифические хирургические риски:
- Осложнения, связанные с анестезией
- Повреждение органов и сосудов с кровотечением
- Инфекции внутренних и наружных швов
- Утечки в искусственных соединениях (анастомозах), с риском воспаления брюшной полости (перитонит)
- Плохое заживление ран
- Нарушения подвижности желудочно-кишечного тракта (атония кишечника)
Обходной желудочный анастомоз. Питание после операции
Чтобы избежать проблем с пищеварением, люди с обходным желудочным анастомозом должны на протяжении всей жизни придерживаться следующих правил питания:
- Тщательно пережевывать пищу
- Есть небольшими порциями
- Избегать сладкой еды и напитков
- Не есть мясо и овощи с длинными волокнами
- Принимать диетические добавки
Обходной желудочный анастомоз Стоимость
Стоимость обходного желудочного анастомоза может значительно отличаться в зависимости от лечебного заведения. Его стоимость разнится от 6,5 до 15 тыс. евро.


![Анемия у новорожденных детей: причины, лечение, степени, последствия, симптомы, признаки. Как не пропустить анемию у новорожденных? Изучаем симптомы, выясняем причины Железодефицитная анемия у грудничкаДругие][](http://ogemoglobine.com/wp-content/uploads/2016/07/21-205x300.jpg)