Предсердные экстрасистолы. Желудочковые экстрасистолы. Полная и неполная компенсаторная пауза Возникновение компенсаторной паузы сердца обусловлено
Экстрасистолия: понятие, формы, ЭКГ-признаки
Экстрасистолия — это форма нарушения сердечного ритма, характеризующаяся преждевременными внеочередными сокращениями сердца в целом ели его отделов, обусловленная, преимущественно, механизмом re-entry (повторного входа возбуждения) или повышенной осцилляторной активностью клеточных мембран различных атипичных кардиомиоцитов, образующих проводящую систему сердца.
Экстрасистолия относится к категории самых частых форм аритмии. Единичные эпизодические экстрасистолы могут возникать даже у практически здоровых людей (имеются сведения о том, что экстрасистолия возникает у70-80% людей старше 50 лет) в условиях стресса, употребления наркотиков, злоупотребления крепким кофе, алкогольными напитками, табакокурением их д. Такая экстрасистолия, как правило: а) проявляется ощущением сильного улара (сердечного толчка) в грудную клетку изнутри, обусловленного энергичным сокращением желудочков после компенсаторной паузы, чувством замирания сердца, тревоги, нехватки воздуха; б) носит функциональный характер (такую эксграсистолию иногда называют идиопатической); в) не требует применения специальных противоаритмических препаратов, т. к. прекращается самостоятельно после устранения провоцирующих ее факторов.
По клинически проявлениям и негативным последствиям наибольшее значение имеют экстрасистолы органического происхождения. При разнообразных выраженных повреждениях сердца в условиях развития гипоксии, дистрофии, некроза миокарда, а также кардиосклероза и т.п. формируется патогенетически значимая электрическая гетерогенность в электровозбуди-мых кардиальных структурах, что детерминирует возникновение аритмий, включая эксграсистолию. Ударный объем сердца при экстрасистоле уменьшает; при этом, чем раньше в период диастолического наполнения возникает экстрасистола, тем меньше ее гемодинамическая эффективность. Поэтому повторяющиеся, достаточно частые (более 6—8 в мин) экстрасистолы характеризуются заметным снижением сердечного выброса, что может приводить к уменьшению коронарного и мозгового кровотока, т. е. к развитию, например, стенокардии (особенно у пациентов с ИБС) или обмороку, парезам при преходящих нарушениях мозгового кровообращения.
Патогенетической основой экстрасистолии считают появление эктопических очагов повышенной активности, локализующихся, как правило, вне синусового узла — в различных отделах проводящей системы. Возникающие при этом внеочередные импульсы распространяются по сердечной мышце, вызывая преждевременные сокращения кардиомиоцитов в предсердиях и/или желудочках в фазу диастолы.
По локализации эктопических очагов возбуждения выделяют желудочковые (62,6%), предсердно-желудочковые (из атриовентрикулярного соединения — 2%), предсердные экстрасистолии (25%) и различные варианты их сочетания (10,2%). В исключительно редких случаях внеочередные импульсы исходят из физиологического водителя ритма — синусно-предсердного узла (0,2% случаев).
Различают бигеминию — ритм с чередованием нормальной систолы и экс-трасистолы, тригеминию — чередование двух нормальных систол с экстрасистолой, квадригеминию — следование экстрасистолы после каждого третьего нормального сокращения. Регулярно повторяющиеся бигеминия, тригеми-ния и квадригеминия называются аллоритмией.
Групповые (или залповые — более двух в минуту) экстрасистолы могут трансформироваться в более опасные нарушения ритма: трепетание предсердий, пароксизмальную тахикардию и, в том числе, мерцания желудочков, повышающего риск внезапной смерти.
По количеству эктопических очагов возбуждения встречаются экстрасистол и и монотопные (с одним очагом) и политопные (с несколькими очагами возбуждения).
Развитие экстрасистолии бывает обусловлено нарушением соотношения ионов натрия, калия, магния и кальция в клетках миокарда, отрицательно влияющим на проводящую систему сердца.
Некоторые общие понятия и термины, которые используются при описании экстрасистол:
Интервал сцепления — расстояние от предшествующего экстрасистоле очередного цикла P-QRST основного ритма до экстрасистолы. При предсердной экстрасистолии интервал сцепления измеряется от начала зубца Р цикла, предшествующего эксграсистоле, до начала зубца Р экстрасистолы; при экстрасистолии желудочковой и из АВ-соединения — от начала комплекса QRS, предшествующего эксграсистоле, до начала комплекса QRS экстрасистолы.
Ранние экстрасистолы
Так называют экстрасистолы, начальная часть которых наслаивается на зубец Т цикла P-QRST, предшествующего эксграсистоле цикла основного ритма, или отстоит от конца этого зубца Т не более чем на 0,04 с. Выделение ранних эксграсистол имеет важное прогностическое значение ввиду их низкой гемодинамической эффективности.
Компенсаторная пауза
Так называют расстояние от эксграсистолы до следующего за ней цикла P-QRST основного (например, синусового) ритма. Компенсаторная пауза — это один из диагностических критериев эксграсистол, который отражает время подготовки очередного синусового импульса, т.е. процесса деполяризации, детерминирующего развитие сердечного цикла, аналогичного тому, который предшествовал экстрасистоле. На протяжении компенсаторной паузы кардиомиоциты находятся в состоянии рефрактерности. Различают неполные и полные компенсаторные паузы. Неполная пауза немного больше нормального интервала Р-Р (R-R); характерна для предсердных и узловых экстрасистол. Она включает время, необходимое для достижения эктопического сигнала синусового узла, «разрядки» его и подготовки очередного синусового импульса. Полная компенсаторная пауза равна удвоенному интервалу
Формы экстрасистолии
Предсердная (наджелудочковая) экстрасистолия
1. преждевременное появление сердечного цикла (комплекса PQR5T);
2. деформация или изменение полярности зубца Р экстрасистолы; деформация происходит при локализации эктопического очага в средних отделах предсердий;
3. форма комплекса QRS экстрасистолы (его ширина не более 0,10 с) похожа на синусовый QRS комплекс;
4. наличие неполной компенсаторной паузы, которая, как правило, больше интервала R-R.

Атриовентрикулярная (узловая) экстрасистолия
1. преждевременное появление комплекса QRS (ширина не более 0,10с), по форме похожего на синусовый комплекс;
2. зубец Р отрицательный до QRS комплекса, после QRS отсутствует или отрицательный; негативность зубца Р связана с ретроградным распространением возбуждения на предсердия из узловой экстрасистолы, отсутствие зубца Р обусловлено его наложением на QRS комплекс;
3. наличие неполной компенсаторной паузы

Желудочковая экстрасистолия
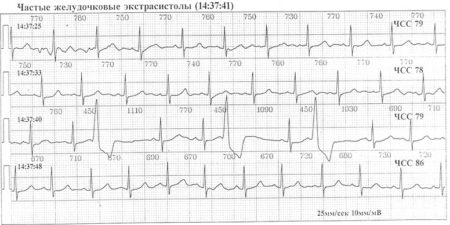
Правожелудочковая экстрасистолия:
1. преждевременное появление расширенного (более 0,10 с) и деформированного QRS комплекса;
2. дискордантность интервала ST и зубца Т относительно QRS;
3. отсутствие перед экстрасистолой зубца Р;
4. наличие полной компенсаторной паузы.
Характерные ЭКГ проявления экстрасистол
Характерными ЭКГ проявлениями экстрасистол являются:
а) преждевременное возникновение зубца Р или комплекса QRST — признак укорочения предэкстрасистолического интервала сцепления: при предсердных экстрасистолиях расстояния между зубцом Р основного ритма и зубцом Р эксграсистолы, при желудочковой и узловой экстрасистолиях — между комплексами QRS основного ритма и QRS экстрасистолы;
б) выраженная деформация, расширение и высокая амплитуда экстраси-столического QRS-комплекса при желудочковой экстрасистолии;
в) отсутствие зубца Р перед желудочковой экстрасистолой;
г) полная компенсаторная пауза после желудочковой экстрасистолы.
Похожие материалы:
Комментарии Отменить ответ
Рейтинг записей





Антиаритмические препараты: обзор





Сердечная недостаточность: понятие, формы, патогенез, проявления





Желудочковая экстрасистолия (преждевременное сокращение желудочка сердца)





Брадикардия: понятие, виды
Предсердные экстрасистолы. Желудочковые экстрасистолы. Полная и неполная компенсаторная пауза Возникновение компенсаторной паузы сердца обусловлено
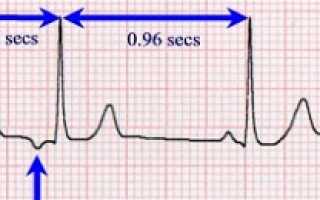
На рисунке показана единичная предсердная экстрасистола. Зубец Р внеочередного комплекса возникает раньше времени в цикле сердца. Интервал P-R укорочен, указывая на то, что эктопический очаг расположен в предсердии вблизи А-В узла. Интервал между внеочередным комплексом и следующим очередным слегка удлинен. Это так называемая компенсаторная пауза. Одна из причин появления компенсаторной паузы следующая: внеочередной импульс возникает на некотором удалении от синусного узла, распространяется к нему по миокарду предсердия и вызывает его возбуждение. Следовательно, во внеочередном цикле синусный узел возбуждается позднее, поэтому следующее очередное возбуждение также возникнет позднее.
Предсердные экстрасистолы часто возникают у практически здоровых людей. В частности, они встречаются у спортсменов, чьи сердца находятся в отличном состоянии. Способствуют появлению экстрасистол такие факторы, как курение, недосыпание, потребление большого количества кофе, алкоголя, а также прием различных лекарственных препаратов.
Дефицит пульса. Если сердце сокращается преждевременно и желудочки не успевают наполниться кровью, ударный объем во время внеочередного сокращения уменьшен или даже почти отсутствует. В этом случае пульсовая волна, проходящая по периферическим артериям, настолько слаба, что пульс на лучевой артерии не пальпируется. Частота пульса оказывается меньше, чем частота сердечных сокращений.
На рисунке показано внеочередное возбуждение желудочков за счет импульса, возникшего в А-В узле или А-В пучке. Зубец Р на его привычном месте отсутствует. На электрокардиограмме видно, что он накладывается на комплекс QRS-T. Дело в том, что импульс из эктопического очага распространяется одновременно и в сторону предсердий, и в сторону желудочков, поэтому зубец Р вызывает некоторое искажение комплекса QRS-T, хотя сам как таковой не выявляется. В общем, этот тип экстрасистол имеет те же причины и такое же значение, что и предсердные экстрасистолы.
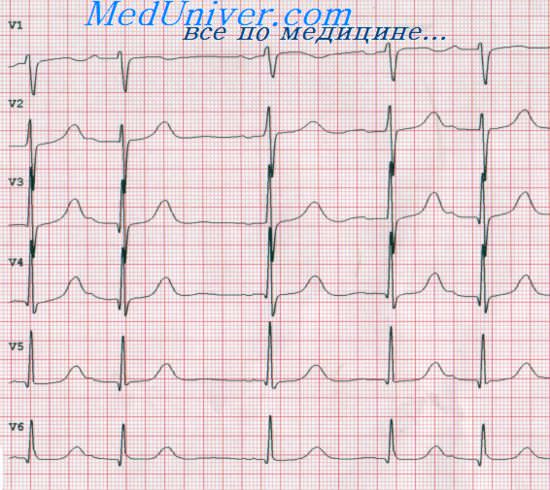
Желудочковые экстрасистолы
На рисунке представлена электрокардиограмма, на которой желудочковые экстрасистолы перемежаются с нормальными циклами возбуждения. Желудочковые экстрасистолы характеризуются следующими электрокардиографическими признаками.
1. Комплекс QRS обычно удлинен, т.к. импульс распространяется по сократительным волокнам, скорость проведения в которых меньше, чем в волокнах Пуркинье.
2. Комплекс QRS имеет высокую амплитуду. Это объясняется следующим образом: в норме возбуждение распространяется в обоих желудочках практически одновременно. Следовательно, волны деполяризации в двух частях сердца — противоположной полярности по отношению друг к другу — частично нейтрализуют друг друга на электрокардиограмме. При появлении желудочковой экстрасистолы волна деполяризации почти всегда распространяется только в одном направлении (один желудочек деполяризуется раньше другого); эффект нейтрализации не возникает; регистрируются высокоамплитудные потенциалы.
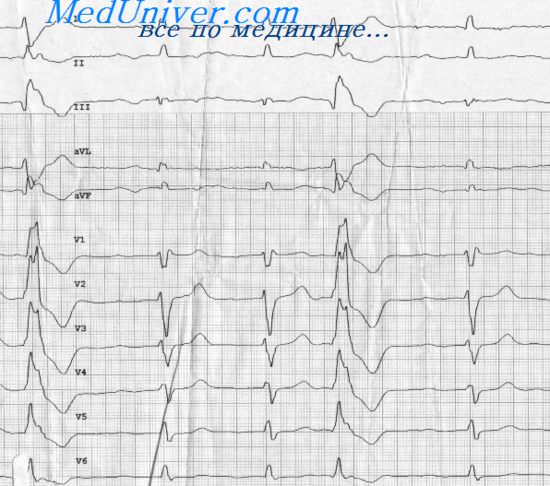
3. Зубец Т желудочковой экстрасистолы практически всегда имеет полярность, противоположную комплексу QRS. Медленное распространение импульса по миокарду приводит к тому, что участки сердечной мышцы, которые деполяризовались первыми, первыми же начинают реполяризоваться. В этом случае вектор реполяризации направлен в сторону, противоположную вектору деполяризации.
В ряде случаев желудочковые экстрасистолы не оказывают существенное влияние на насосную функцию сердца. Они могут возникнуть при курении и других видах легкой интоксикации, употреблении кофе, нарушениях сна и даже эмоциональном возбуждении. Опасность представляют собой желудочковые экстрасистолы, которые возникают за счет импульсации и циркуляции сигналов вокруг ишемических и инфарктных зон. В этих случаях, как показывает статистика, у больных наблюдается высокая вероятность развития спонтанной фибрилляции желудочков, приводящей к летальному исходу. Иногда одна только желудочковая экстрасистола может вызвать фибрилляцию желудочков и смерть. Это касается, прежде всего, экстрасистол, возникающих в так называемый уязвимый период — во время зубца, когда идет восстановление кардио-миоцитов после рефрактерности.
Исследуя ЭКГ можно определить источник внеочередного возбуждения желудочков. Прежде всего, обращаем внимание, что экстрасистолические потенциалы в отведениях II и III положительные. Отложим величину этих потенциалов на оси отведений II и III и построим результирующий QRS-вектор. Отрицательный конец QRS-вектора экстрасистолического комплекса соответствует основанию сердца, а положительный конец направлен в сторону верхушки сердца. Следовательно, деполяризация во время экстрасистолы начиналась в миокарде основания желудочков — и именно там находится очаг эктопического возбуждения.
Как проявляется предсердная экстрасистолия и нужно ли ее лечить
Предсердная экстрасистолия является распространенным нарушением ритма сердца, при котором наряду с регулярными сердечными сокращениями возникают внеочередные импульсы.
Единичные редкие предсердные экстрасистолы не опасны и не требуют специального медикаментозного лечения, достаточно соблюдения правильного образа жизни и отказа от вредных привычек.
Заслуживают внимания частые и влияющие на гемодинамику экстрасистолы, имеющие тенденцию переходить в суправентрикулярную тахикардию.
Описание заболевания
Предсердные экстрасистолы возникают из-за преждевременного возбуждения и сокращения кардиомиоцитов мышечной оболочки предсердий. Обусловлена такая активность электрическим импульсом, возникающим вне синусового узла, но выше атриовентрикулярного соединения.

Три и более экстрасистолы называют групповыми, а часто повторяющиеся внеочередные комплексы носят название предсердная экстрасистолия. При данном виде нарушения ритма сердца компенсаторная пауза будет полной, в отличие от экстрасистол из желудочков.
Нормальным считается появление не более 200 предсердных экстрасистол за сутки. Данная патология не редко может встречаться у здоровых людей.
В отличие от желудочковой и ав-узловой экстрасистолии, при предсердной электрокардиографические комплексы мало отличаются от нормальных, и выраженных гемодинамических нарушений нет.
Распространенность и развитие болезни
По статистике, единичные экстрасистолы встречаются у 70% людей, и чаще всего остаются незамеченными и проходят самостоятельно. Из всех видов экстрасистолий предсердные составляют около четверти случаев.
Зачастую их могут спровоцировать стрессовые ситуации, прием крепких алкогольных напитков или кофе.
Экстрасистолия развивается при слишком ранней деполяризации миокарда. При предсердной экстрасистолии импульс генерируется в предсердиях, возникает очаг триггерной активности и повторное вхождение возбуждения в клетки миокарда – кардиомиоциты.
Классификация и различия видов, стадии
По количеству возникающих одна за другой экстрасистолических сокращений выделяют единичные предсердные экстрасистолии, парные и триплеты, когда появляются три внеочередных сокращения подряд. Триплеты рассматривают как неустойчивую тахикардию.
Экстрасистолы, которые возникают с определенной закономерностью, называют аллоритмией, которую подразделяют на следующие виды:
- бигеминия, при которой патологический импульс следует за каждым нормальным;
- тригеминия, когда экстрасистолическое сокращение является каждым третьим;
- квадригеминия – каждый четвертый.
По месту возникновения выделяют монотопные – из одного и того же участка, и политопные – из разных.
По степени экстрасистолию различают, ориентируясь на взаимоотношение с предшествующим желудочковым комплексом, различают раннюю и позднюю.
Стадии предсердной экстрасистолы отражают количество возникающих ранних сокращений за один час: при первой допускается появление не более 30 , при второй – свыше 30, далее рассматриваются политопные и парные экстрасистолы.
Причины возникновения и факторы риска
Этиология предсердной экстрасистолии разнообразна, она может быть связана с заболеванием каких-либо структур сердца или слоев сердечной стенки, приемом различных лекарственных средств или злоупотреблением вредными привычками.
Все причины подразделяют на такие группы:

- внесердечные причины: курение, чрезмерный прием крепких кофейных напитков, алкоголя, недостаточная концентрация в крови ионов калия, низкое содержание гемоглобина, повышенное количество тиреоидных гормонов, вызванное тиреотоксикозом, токсическим зобом;
- прием лекарственных препаратов: психостимулирующие средства, наркотики, метилксантины, пирацетам, амитриптилин, циталопрам, комбинированные оральные контрацептивы;
- сердечные причины: пороки, ИБС (состояние после инфаркта миокарда, различные виды стенокардий), артериальная гипертензия, кардиомиопатиии, инфекционный эндакардит, воспалительные заболевания миокарда и перикарда, гипетрофия правых отделов сердца на фоне легочной патологии;
- идиопатическая – по неустановленным причинам.
Людям среднего возраста следует обратить внимание на количество употребляемого кофе, снизить количество выкуриваемых сигарет в день или отказаться от курения, не подвергать себя стрессовым ситуациям.
Среди пожилых пациентов в зоне риска больные, перенесшие инфаркты, имеющие длительную гипертонию, которая ведет к гипертрофии левого желудочка.
Симптомы и признаки
Клиническая картина предсердной экстрасистолии складывается из жалоб, связанных с непосредственным ощущением перебоев, возникающих раньше положенного сокращений сердца и из симптоматики нарушений сердечной функции.
 Пациент может замечать изменение ритмичности работы сердца, внеочередные удары, периоды остановки.
Пациент может замечать изменение ритмичности работы сердца, внеочередные удары, периоды остановки.
Иногда возникают боли в груди различного характера и интенсивности.
Аритмия вызывает недостаточность выброса крови в кровеносную систему, так как из-за нарушения правильного ритма сокращений камеры не успевают заполниться необходимым количеством крови.
Недостаточный выброс крови в малый круг и большой круги кровообращения могут спровоцировать возникновение головокружения из-за недостаточного поступления кислорода к головному мозгу, общее недомогание и одышку.
Несоответствие между совершаемой работой сердца и несоответствием кровоснабжения миокарда венечными артериями вызывает ишемию сердечной ткани и ангинозную боль по типу стенокардии. Компенсаторно возможно увеличение частоты сокращений, ускорение пульса.
Диагностические мероприятия
Признаки предсердной экстрасистолии выявляются при выслушивании сердечных тонов. Аускультативные данные выявляют преждевременные сокращения сердца на фоне нормального регулярного ритма.
Электрокардиографическая картина подтверждает наличие преждевременного зубца Р, который немного отличается от нормальных, и следующего за ним неизмененного желудочкового комплекса.
При редких экстрасистолах следует использовать мониторирование ЭКГ по Холтеру, которое позволит отследить активность миокарда в течение суток. Лабораторные исследования крови и гормонов позволяют выяснить возможные внесердечные причины заболевания.
Дифференциальная диагностика на ЭКГ
При дифференциальной диагностике обращаются к методу ЭКГ. Предсердную экстрасистолию отличает наличие зубца Р, которые изменен по отношению к синусовому.
В отличие от импульсов из атриовентрикулярного соединения, зубец Р предшествует желудочковому комплексу. Если сокращение возникло в верхнепредсердной области, Р будет положительным в II отведении, из нижнепредсердной – отрицательным.

Первая помощь
В первую очередь при возникновении заболевания следует прекратить воздействие провоцирующего фактора, усадить больного, успокоить. Возможно применение психотерапии.
Антиаритмики применяются при частых предсердных экстрасистолиях и при риске перехода в тахикардию. В качестве первой помощи может быть использован бисопролол, пропафенон.
При остро возникшей патологии и у больных с заболеваниями сердца показана госпитализация в специализированный стационар.
Тактика лечения
Немедикаментозное лечение заключается в устранении факторов риска, внесердечных заболеваний, вызвавших предсердную экстрасистолию. Отмена провоцирующих лекарственных препаратов, нормализация работы щитовидной железы, коррекция анемии, уровня калия.
Показания к назначению антиаритмических препаратов:
- плохая переносимость предсердной экстрасистолии;
- наличие пороков сердца, органических поражений, перенесенный инфаркт миокарда;
- риск развития мерцательной аритмии, трепетания предсердий;
- более 700 экстрасистол за сутки.
Для лечения используются бетаблокаторы: бисопролол 2,5 мг 1 раз в день, антагонисты кальция: верапамил 40 мг 3 раза в сутки. Для поддержания синусового ритма применяется пропанорм в дозировке 150 мг. Для быстрого купирования в стационарных условиях используют 300 мг кардорона.
Хирургическое лечение заключается в выполнении радиочастотной абляции очагов возникновения экстрасистол. Чаще всего она выполняется при монотопной экстрасистолии у молодых пациентов без выраженной сопутствующей хронической патологии.
Реабилитация
Обычно не требуется, так как заболевание не вызывает выраженного снижения сердечной функции. Пребывание в кардиологических санаториях показано пациентам с органической патологией сердца.
При нормализации сердечного ритма следует постепенно отменять антиаритмические препараты для предотвращения осложнений и побочных реакций.
Прогноз, осложнения и последствия

Прогноз зависит от вида, частоты экстрасистол и от тяжести заболевания, которое послужило причиной для экстрасистолии. В целом при незначительной симптоматике и при отсутствии влияний на работу органов и систем прогноз благоприятный.
Частые, парные и групповые экстрасистолы могут осложниться возникновением суправентрикулярной тахикардии, фибрилляции и трепетания предсердий. Такие нарушения ритма могут существенно повлиять на гемодинамику и иметь серьезные последствия.
При политопных беспорядочных сокращениях миокарда предсердий возможны завихрения тока крови и образование тромбов в полостях камер сердца, возникновение тромбоэмболического синдрома.
Предотвращение рецидивов и меры профилактики
Необходим отказ от вредных привычек, от приема наркотических веществ, уменьшение количества потребляемого кофе, крепкого чая и алкогольных напитков. Важно умение противостоять эмоциональным нагрузкам.
Пациентам с перенесенными коронарными событиями следует ежедневно контролировать артериальное давление и пульс (рекомендуется всегда иметь под рукой прибор для измерения артериального давления и пульсометр), своевременно проходить необходимые обследования. Для профилактики рецидивов необходимы низкие дозы антиаритмиков по назначению врача.
В целом при своевременной диагностике аритмий, модификации факторов риска и предотвращении перехода предсердной экстрасистолии в осложненные формы заболевание протекает благоприятно, с редкими клиническими проявлениями.
Полная и неполная компенсаторная пауза
В латинском языке существует слово compensatum, что в переводе означает «уравновешивать». Компенсаторная пауза — это термин, который характеризует диастолическую паузу, наступающую после нарушения сердечного ритма. По времени такая пауза удлиненная. Ее длительность приравнивается к двум обычным для сердечного ритма паузам.
Наступает компенсаторная пауза после желудочковой экстрасистолы и длится до очередного самостоятельного сокращения.
Причины возникновения компенсаторной паузы
После экстрасистолы желудочка наблюдается рефрактерный период, характеризующийся тем, что желудочек не реагирует на следующий импульс, исходящий из синуса. Это приводит к тому, что желудочек сокращается не после первого, а после второго импульса синуса. Бывают случаи, когда сердцебиение очень редкое, конец рефрактерного периода наблюдается после экстрасистолы и до очередного импульса синуса. Такие изменения в ритме сердца могут привести к отсутствию компенсаторной паузы.
Сердечный ритм бывает номотопный и гетеротопный. Их одновременное наличие у человека называется парасистолией, которая нередко может быть причиной появления компенсаторных пауз.
Еще одной причиной их появления может стать экстрасистолическая аллоритмия, которая представляет собой серьезную патологию, связанную с нарушениями функции кровообращения и сердечного ритма.
Виды компенсаторных пауз
Компенсаторные паузы бывают двух видов:
Полная компенсаторная пауза после желудочковых экстрасистол появляется как следствие того, что не наблюдается прохождения внеочередного импульса сквозь атриовентрикулярный узел. Заряд синусового узла при этом не уничтожается.
Следующий синусовый импульс доходит до желудочков в то время, когда в них происходит внеочередное сокращение. Этот период называется рефрактерным. Происходит ответ желудочков лишь на очередной синусовый импульс, что по времени равно двум сердечным циклам.
Это значит, что время, обозначающее интервалы до и после экстрасистол, приравнивается к двум нормальным интервалам R – R.
Неполная компенсаторная пауза характеризуется появлением возбуждения в эктопическом очаге. Импульс доходит до ретроградного синусового узла, после чего происходит уничтожение образовавшегося в нем заряда. В этот момент образуется очередной нормальный синусовый импульс. Это означает, что промежуток, появившийся после экстрасистолы, приравнивается к одному обычному интервалу R – R и времени, за которое экстрасистолический импульс проходит от эктопического очага до синусового узла. То есть такая ситуация говорит о том, что расстояние от синусового узла до эктопического очага влияет на паузу после экстрасистолы.
Расположение эктопического очага и атриовентрикулярного узла влияет на интервал предсердной экстрасистолы P – Q. Нахождение узла недалеко от очага значительно укорачивает P – Q.

Чем подобное явление грозит здоровью человека?
Компенсаторная пауза — повод для волнения, и ее появление всегда негативно влияет на насосную функцию сердца. Такое состояние может появиться после эмоционального возбуждения, большого количества выпитого кофе, злоупотребления никотином, нарушения сна.
Особую опасность представляют собой компенсаторные паузы, возникающие в результате сигналов в районе ишемических и инфарктных зон. Такие случаи, судя по статистическим данным, нередко приводят к развитию спонтанной фибрилляции желудочков, что, в свою очередь, заканчивается смертью пациента.
Компенсаторная пауза может быть свидетельством серьезных заболеваний:
Лечение
Для того, чтобы избавиться от компенсаторных пауз, важно излечить основное заболевание, которое их спровоцировало. Для этого применяются бета-адреноблокаторы, седативные препараты и транквилизаторы, с помощью которых уменьшаются экстрасистолы. Отлично справляются с аритмией препараты, основанные на хинидине.
Кроме этого иногда необходимо прибегнуть к помощи психотерапевта.
Профилактика
Важно соблюдать режим сна и отдыха, регулярно заниматься спортом и акцентировать свое внимание на режиме питания.
Очень важно отказаться от всех вредных привычек, пагубно влияющих на здоровье человека, и стараться избегать стрессовых ситуаций.

Заключение
Любое заболевание имеет положительные прогнозы, если оно диагностируется вовремя. Каждый человек должен научиться прислушиваться к своему организму и обращать внимание на все его сигналы. «Замирание сердца» должно послужить поводом для беспокойства, если оно случилось не раз и не два. Своевременное и адекватное лечение гарантирует благоприятный прогноз.


![Анемия у новорожденных детей: причины, лечение, степени, последствия, симптомы, признаки. Как не пропустить анемию у новорожденных? Изучаем симптомы, выясняем причины Железодефицитная анемия у грудничкаДругие][](http://ogemoglobine.com/wp-content/uploads/2016/07/21-205x300.jpg)