Что такое скрининговый осмотр. Скрининг рака: какие исследования необходимо пройти. Скрининговые лабораторные исследования
Проверка на рак. Какие заболевания обнаруживает скрининг
Польза ранней диагностики различных заболеваний у человека, в том числе и онкологических, неоспорима. Ведь чем раньше обнаружена болезнь, тем легче ее полностью излечить. Правда, сегодня нередко путают понятия скрининга и ранней диагностики, ставя между ними знак равенства, но это разные понятия. Ведь далеко не все виды злокачественных опухолей можно обнаружить в самом начале их развития. О том, почему скрининг распознает не все виды рака, какие привычные методы диагностики нельзя отнести к методам скрининга, «АиФ» рассказал д.м.н., доцент, заведующий онкохирургическим отделением опухолей кожи и мягких тканей Московского клинического научного центра им. А.С. Логинова ДЗМ Константин Титов.
 Фото: burst.shopify.com
Фото: burst.shopify.com
Что такое скрининг и ранняя диагностика рака?
Скрининг — это массовое обследование практически здорового населения без всяких симптомов (признаков) опухоли с целью максимально раннего выявления рака на самой начальной стадии или предрака.
Метод скрининга должен быть дешевым, точным и доступным для широкого обхвата населения.
Ранняя диагностика рака — это выявление опухоли на приеме у врача на ранней стадии при наличии начальных клинических симптомов болезни.
Всего пять вариантов
На сегодняшний день доказанный эффективный скрининг есть только для четырех определенных видов рака. Это рак толстой и прямой кишки (колоректальный рак), рак молочной железы, рак шейки матки и частично рак легкого (для курильщиков со стажем). В каждом из этих случаев можно выделить группу риска — таким людям скрининг поможет больше, чем навредит. И в этом случае польза от поиска на бессимптомных и ранних стадиях будет более высокой.
Ранние стадии рака шейки матки выявляют во время осмотра у гинеколога в поликлинике или женской консультации. Для этого врач берет два анализа — мазок с шейки матки и цервикального канала по Папаниколау для цитологического исследования, а также тест на определение наличия онкогенных типов вирусов папилломы человека. Периодичность выполнения таких процедур следующая: мазок с шейки матки один раз в три года женщинам в возрасте 21-29 лет. В возрасте 30-65 лет к этому мазку надо выполнять тест на выявление онкогенного вируса папилломы человека. Такой подход может снизить смертность от рака шейки матки на 70%.
Для скрининга рака молочной железы достаточно проходить регулярно маммографию. Большинство врачей мира советуют начинать регулярные аппаратные исследования с 40 лет, периодичность проверок должна быть не реже раза в год. Стоит помнить, что УЗИ или осмотр врачом к методам скрининга не относятся. Такой подход может снизить смертность от рака молочной железы на 30%.
При выявлении высокого риска наследственного рака молочной железы, при наличие мутаций в онкогенах ВRCA-1, ВRCA-2 или СНЕК-2, может быть назначена МРТ молочных желез с внутривенным контрастированием.
Для скрининга колоректального рака с 50 лет рекомендована колоноскопия (эндоскопическое внутрипросветное исследование толстой кишки), каждые 5-10 лет и сдачей анализа кала на скрытую кровь. Второе обследование надо выполнять с периодичностью 1 раз в год. Если скрытая кровь в кале будет обнаружена, надо обязательно пройти колоноскопию. Этот простой алгоритм поможет снизить смертность от данного вида рака на 15%.
Скрининг рака легкого осуществляется при проведении низкодозовой компьютерной томографии органов грудной клетки. Скрининг рекомендуют проходить людям в возрасте 55-74 года, у которых риск рака легкого выше среднего. Обычно к группе риска относят заядлых курильщиков со стажем курения 30 пачко-лет (1 пачка сигарет в день на протяжении 30 лет). Флюорография или рентгенография органов грудной клетки методами скрининга ни в одной стране мира не являются!
Меланома кожи — одна из агрессивных и быстро развивающихся форм злокачественных опухолей. С одной стороны, казалось бы, это опухоль наружной локализации и поэтому не должно возникать проблем с ее распознаванием, т.к. все родинки и пигментные пятна на виду и хорошо видны при осмотре. С другой, ее нередко можно и не заметить. К группе риска по меланоме кожи можно отнести людей со светлой кожей, блондинов и рыжеволосых с серо-голубыми и зелеными глазами, со множеством родинок и веснушек на коже, а также тех, кто хотя бы раз получал солнечные ожоги кожи, особенно в детском и молодом возрасте и тех, чьи кровные родственники болели меланомой. Раннюю диагностику меланомы можно проводить у всех людей со светлой кожей, вне зависимости от того, в группе риска они или нет.
При этом основное место в ранней диагностике меланомы занимает самообследование. Надо очень внимательно изучать все свои участки тела, включая кожу спины, задней поверхности ног и головы, используя зеркало или привлекая к осмотру родственников. Меланому при внимательном осмотре можно найти на ранней стадии, что снижает смертность сразу на 63%.
Предварительно стоит изучить фотографии ранней меланомы в интернете на специальных медицинских порталах. Визуальный осмотр родинки должен учитывать 5 факторов:
- асимметрию пигментного образования
- неровность его границ,
- неравномерность окраски (разные цвета),
- диаметр 6 мм и более
- изменение образования в размерах, форме и цвете.
Если есть 4-5 признаков, надо как можно быстрее обращаться к врачу. Дерматолог или онкодерматолог проведет визуальный осмотр, выполнит дерматоскопию всех подозрительных образований (исследование с помощью оптического прибора, увеличивающий изображение родинки в 10 и более раз). Это повышает вероятность обнаружить раннюю форму меланомы до 90%. Также по показаниям можно взять биопсию для морфологического исследования.
Семейный наследственный фактор
Раннюю диагностику надо практиковать и подбирать соответствующие методы в первую очередь тем, у кого в семье у кровных родственников первой и второй линии, т.е. мамы и папы, брата и сестры, бабушки и дедушки, были случаи онкологических заболеваний. План действий стоит обсудить с генетиком (сдать кровь на мутации онкогенов) и онкологом (подобрать индивидуальный план обследований), не дожидаясь появления первых симптомов опухоли.
Спорный скрининг
Сегодня нередко мужчинам приписывают необходимость проходить скрининг на рак простаты — его пытаются определить сдачей анализа на ПСА. При этом исследования по данному вопросу показывают, что эффективность данного метода на самом деле небольшая и к снижению смертности от этого рака не приводит. Гипердиагностика по данному вопросу не всегда на пользу. Потому что выявление тех опухолей, которые, весьма вероятно, не стали бы проявляться клинически, не стоит потенциального риска напрасной биопсии (когда обследуют доброкачественное образование) и последующего сложного лечения — операций, лучевой терапии и т.д.
Поэтому большинство специалистов сегодня рекомендует обсудить с мужчинами в возрасте от 50 до 70 лет возможность скрининга, учитывая все индивидуальные риски. Если о рисках вам не было рассказано и решение о такой диагностике было принято не вами, то назвать это скринингом на рак не совсем правильно.
Скрининг и раннее выявление рака

Почему важно раннее выявление рака?
Рак – заболевание с плохим прогнозом. Без своевременного лечения злокачественные опухоли прогрессируют и приводят к смерти пациента.
Самым важным критерием прогноза при всех злокачественных новообразованиях является степень их распространенности.
Так, большинство локализованных форм опухолей, не выходящих за пределы органа, полностью излечимы при использовании имеющихся в настоящее время методов. При местно-распространенных опухолях, вышедших за пределы органа, но не распространившихся на отдаленные органы, удается излечить только часть пациентов.
Большинство распространенных форм рака неизлечимо, а терапия проводится с целью продления жизни. Поэтому выявление и лечение опухоли на ранних стадиях, до ее распространения, является наиболее эффективным путем к снижению смертности от злокачественных новообразований даже по сравнению с разработкой новых и дорогостоящих методов лечения.
Что такое скрининг рака?
Злокачественные опухоли не всегда удается выявить рано, поскольку ранние формы опухолей обычно не вызывают симптомов, пациент не ощущает изменений в своем самочувствии и не обращается к врачам для обследования.
Чтобы исправить ситуацию предложено проводить профилактическое обследование пациентов без каких-либо симптомов, что получило название скрининга.
Скрининг – проведение массовых обследований на предмет выявления того или иного злокачественного новообразования у пациентов без симптомов этого заболевания. В отличие от скрининга так называемая “ранняя диагностика” заключается в выявлении рака у пациентов, обратившихся к врачу с какими-либо жалобами.
Различием этих двух подходов является то, что при скрининге пациенты обследуются по инициативе медицинских работников, а при раннем выявлении – по собственной инициативе.
Имеются ли у скрининга недостатки?
Проведение скрининга имеет ряд определенных недостатков. Так, в ходе скрининга рак выявляется у существенно большего количества пациентов по сравнению с обычным выявлением. Поэтому скрининг может привести к так называемой гипердиагностике, которая связана с выявлением маленьких и неактивных опухолей, которые настолько медленно развиваются, что никогда бы не были выявлены и не привели к каким-либо проблемам при обычном подходе.
Поскольку лечение опухолей травматично и может приводить к стойким последствиям, часть пациентов с опухолями, выявленными в ходе скрининга получает это “ненужное” лечение. Другие недостатки скрининга обусловлены несовершенством скрининговых тестов.
В качестве скринингового теста обычно используется простой и недорогой метод обследования, однако он, как правило, недостаточно точен, что при положительном его результате требует подтверждения более точным, но и более травматичным методом.
Это приводит к тому, что часть пациентов с положительным тестом (“ложно-положительным”) подвергаются ненужному дообследованию, в то время как часть пациентов с отрицательным (“ложно-отрицательным”) – не получают необходимого лечения.
Как установить пользу от проведения скрининга?
Для того, чтобы скрининговая программа приносила пользу, а не вред необходимо доказать, что она существенно снижает смертность от рака. Это можно доказать только путем сравнения результатов многолетнего скрининга и обычного выявления в двух больших группах населения.
Предложено много различных методов профилактического обследования на предмет раннего выявления рака. Однако оказалось, что не все из них приносят пользу. Так, регулярное выполнение обычной рентгенографии легких не приводит к снижению смертности от рака легкого, а пальпация молочных желез не снижает смертность от рака молочной железы.
Доказана эффективность цитологического исследования мазков для выявления рака шейки матки, маммографии – для выявления рака молочной железы и колоноскопии или анализа кала на скрытую кровь – для выявлении рака толстого кишечника.
Скрининг каких злокачественных образований доказал свою пользу?
Доказана эффективность скрининга трех злокачественных новообразований:
- рака шейки матки;
- рака молочной железы;
- колоректального рака.
Какие существуют способы раннего выявления остальных видов рака?
Остальные злокачественные новообразования в настоящее время принято выявлять, основываясь на симптомах. В этой ситуации при развитии симптомов опухоли важно обратиться за медицинской помощью как можно раньше для прохождения дополнительного обследования.
Информацию о раннем выявлении опухолей разных локализаций можно найти в соответствующих пунктах раздела “Лечение”.
Что делать в случае генетической предрасположенности к развитию опухоли?
Все вышеперечисленные рекомендации относятся к лицам с обычным риском развития рака. При наличии генетической предрасположенности к развитию опухоли, как правило, скрининг необходимо начинать в более раннем возрасте и проводить его более интенсивно. Режим обследования и его кратность должен определить специалист.
Что такое скрининг рака?

Могут быть использованы различные методы диагностики для выявления различных типов рака. Возраст, с которого начинается скрининг, варьируется в зависимости от типа рака, на который проводится скрининг. Это потому, что разные виды рака имеют тенденцию возникать в разное время в жизни человека.
Почему я должна (должен) пройти обследование на рак?
Рак, который обнаруживается на ранней стадии, как правило может быть легко или полностью излечен. Иногда при скрининге обнаруживаются ситуация, когда еще нет рака, но в некоторых случаях образования может переродиться в злокачественное. Врачи часто лечат это «предраковое заболевание», для того чтобы предотвратить онкологическое заболевание (лекарственная профилактика).
У всех одинаковый скрининг на рак?
Нет. Не все проверяются на одинаковые виды рака. И не все начинают скрининг рака в одном возрасте. Например, люди с семейной историей некоторых видов рака (наличие кровных родственников) могут начать скрининг в более молодом возрасте, чем люди без семейной истории. Также, повторные скрининговые тесты могут назначаться в разное время.
Спросите своего врача:
Какие виды рака мне следует обследовать?
Есть ли выбор, какие скрининговые тесты проводить?
В каком возрасте я должен начать обследование на рак?
Как часто я должен проходить обследование?
Означает ли положительный результат скринингового исследования, что у меня рак?
Не всегда. Это не значит, что у вас есть определенное злокачественное заболевание. Если у вас есть подозрительные изменения вашему врачу нужно будет провести дополнительные обследования(вплоть до биопсии) чтобы точно определить. Старайтесь не беспокоиться о раке, пока не обратитесь за разъяснению к врачу.
На какие видов рака люди могут обследоваться?
Далее перечислены виды рака, для которых доступны скрининговые тесты (в остальных случаях нет данных о пользе скрининга, однако вы можете со своим врачом индивидуально подобрать скрининговые процедуры которые вам будут нужны):
Рак молочной железы!
Основное исследование, используемое для выявления рака молочной железы, называется «маммография». В настоящее время нет общих рекомендаций, когда и с какой периодичностью женщинам следует делать маммографию. Большинство исследователей рекомендуют начало примерно с 40 или 50 лет. Женщины, которые имеют в роду случаи рака молочной железы, яичников, могут начать скрининг раньше. Поговорите с врачом, чтобы решить, когда начинать скрининг рака молочной железы и в каком возрасте вы можете прекратить скрининг. Так же важно пройти обследование на генетическую предрасположенность к наследственным формам РМЖ. В ближайшее время мною будет дана информация о проведении подобных тестировании самым доступным образом!
Рак толстой кишки!
Есть несколько скрининговых тестов на рак толстой кишки (анализ кала на скрытую крови или колоноскопия). Выбор того или иного теста зависит от вас и вашего врача. Врачи рекомендуют большинству людей начинать скрининг рака толстой кишки в возрасте 50 лет. У некоторых людей повышен шанс заболеть раком толстой кишки из-за семейной истории (наличие в роду онкологического заболевания кишечника) или определенных заболеваний (различные виды полипов прямой кишки, полипозы, колиты, болезнь Крона и т.д., обратитесь к своему лечащему врачу для более подробной информации). Эти люди могут начать скрининг в более молодом возрасте.
Рак шейки матки!
Основной тест, используемый для выявления рака шейки матки, называется «мазок Папаниколау». Скрининг на рак шейки матки часто начинается, когда женщине исполняется 21 год. Врачи могут добавить еще один скрининг-тест (на ВПЧ) после того, как женщине исполнится 30 лет. Женщинам старше 65 лет как правило не нужно продолжать скрининг на рак шейки матки. Если вы старше 65 лет, поговорите со своим врачом о том, следует ли продолжать обследование. Обязательно обсудите возможность получения прививки от ВПЧ у своего гинеколога! Прививка от ВПЧ снижает вероятность этого заболевания!
Рак простаты!
Основной тест, используемый для скрининга на рак простаты, называется «тест PSA». Неясно, может ли обследование на рак предстательной железы продлить жизнь человека или помочь ему почувствовать себя лучше. По этой причине большинство экспертов не рекомендуют регулярный скрининг рака простаты. Вместо этого эксперты рекомендуют каждому человеку поговорить со своим врачом, чтобы решить, подходит ли ему скрининг. В большинстве случаев мужчинам следует начинать обсуждение скрининга на рак простаты в возрасте около 50 лет. Большинство врачей не рекомендуют проводить скрининг для мужчин в возрасте 70 лет и старше или для мужчин с серьезными проблемами со здоровьем.
Рак легких!
Основным тестом, используемым для скрининга рака легких, является визуальный тест, называемый «низкодозное КТ». Если вы подвержены высокому риску рака легких, например, из-за того, что курите, спросите своего врача о рисках и преимуществах скрининга. Если вы действительно хотите уменьшить свои шансы заболеть или умереть от рака легких, лучше всего бросить курить.
Рак яичников!
Для выявления рака яичников врачи могут сделать анализ крови, визуализационный исследования такие как УЗИ, МРТ или и то, и другое. Но эти тесты не всегда обнаруживают ранний рак яичников. Тем не менее, такое обследование иногда используются у женщин с семейным анамнезом яичников или рака молочной железы. Для них скрининг может начаться в возрасте с 30 до 35 лет. Скрининг не рекомендуется женщинам, у которых в семье не было яичников или рака молочной железы.
Скрининг рака
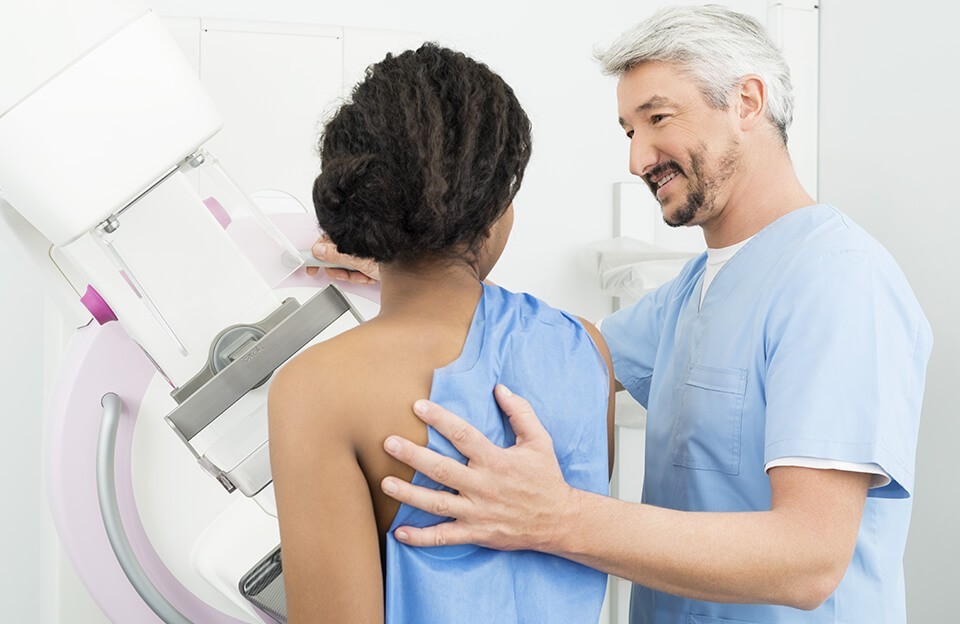
Что такое скрининг рака?
Скрининг рака – это поиск злокачественного новообразования у человека, не имеющего никаких симптомов опухоли. Такие тесты в ряде случаев помогают обнаружить заболевания на ранней стадии, когда многие виды рака можно полностью вылечить. Появление у пациента жалоб может говорить о росте и распространении злокачественного новообразования, а, следовательно, – и об ухудшении прогноза для больного. Скрининговые исследования позволяют снизить смертность от рака.
Варианты скрининговых тестов
- врачебный опрос (анкетирование) и осмотр
- лабораторные анализы (исследование тканей, мочи, крови, кала)
- методы медицинской визуализации (обследования, которые позволяют получить картинку внутренних органов)
- генетические исследования, направленные на выявления мутаций, которые могут приводить к развитию опухолей
Минусы и риски скрининговых исследований
Не всегда скрининг помогает выявить рак на ранних стадиях, и у многих тестов есть вероятность каких-либо осложнений. Важно знать, во-первых, есть ли у исследования доказанная эффективность в снижении смертности от рака, а во-вторых, осознавать возможные риски при его проведении.
Например, в качестве скрининга рака толстой кишки проводят колоноскопию или сигмоидоскопию, но это серьезные и неприятные для пациента медицинские исследования, при которых, в частности, возможны повреждение слизистой оболочки кишечника и кровотечение.
При скрининге иногда получают ложноположительный результат, т.е. тест показывает, что рак есть, а после проведения дополнительных исследований опухоль не обнаруживают. При этом для подробного обследования назначают медицинские процедуры, которые приводят к вполне объяснимым переживаниям со стороны человека и его близких, нередко дорого стоят и сами по себе могут вызывать осложнения.
Возможен и ложноотрицательный результат, т.е. показатель теста нормальный, а между тем рак есть. При этом люди часто откладывают подробное обследование, даже при появлении симптомов.
В некоторых случаев обнаружение рака в результате скрининга не продлевает и не улучшает жизнь обследованного. Есть виды раков, которые крайне редко угрожают жизни пациента или почти не сопровождаются какими-то жалобами. Но если рак нашли в результате теста, его начинают лечить. Нет возможности установить точно – продлевает ли начатая в таких случаях терапия жизнь пациента или нет. Зато известно о повышенном количестве самоубийств среди подростков и взрослых в течение первого года после постановки онкологического диагноза. Да и при лечении рака вероятно развитие тяжелых побочных эффектов и серьезных психологических проблем. Так что в определенных случаях постановка точного диагноза и проводимое лечение не повышают вероятность излечения.
Принимать решение об участии в скрининговой программе лучше после анализа подробной информации как о самих тестах, так и о том, что их результат даст конкретному человеку. И нужно сопоставлять предполагаемую пользу от ранней диагностики опухоли и потенциальные риски гипердиагностики и перелечивания.
Цели скрининговых программ
Идеальный тест должен:
- Находить опухоль раньше, чем появятся какие-либо симптомы
- Обнаруживать те виды рака, которые хорошо поддаются терапии при диагностике на ранней стадии
- Не давать ложноположительные и ложноотрицательные результаты
- Снижать смертность от рака.
Скрининговые исследования не диагностируют рак. Если результат теста не соответствует норме, то проводят дополнительные обследования, вплоть до биопсии для точного диагноза.
Некоторые скрининговые тесты предназначены для выявления у человека факторов риска определенных видов рака. Их наличие не означает, что опухоль обязательно вырастет, как и отсутствие не говорит о том, что онкологической патологии не будет.
Есть исследования только для тех людей, у которых есть факторы риска рака:
- диагноз злокачественного новообразования в прошлом
- диагноз онкологической патологии у двух или более кровных родственников
- определенные генные мутации, связанные с раком.
Для групп риска скрининговые исследования проводят чаще или начинают их проводить в более раннем возрасте. Одна из задач – выявление новых групп риска по различным видам патологии.
Национальные программы скрининговых исследований различаются в зависимости от уровня развития медицины и экономических возможностей, а также данных по заболеваемости и смертности. Тесты меняются со временем, поскольку новые методы имеют более высокую эффективность.
Список исследований, доказанно снижающих смертность от рака
(по данным National Cancer Institute, США)
Колоноскопия, сигмоидоскопия и высокочувствительные методы обнаружения крови в кале – для рака толстой кишки. При проведении колоноскопии и сигмоидоскопии врач имеет возможность обнаружить полипы кишечника и удалить их до того, как они переродятся в раковую опухоль. Обычно проведение в качестве скрининга эндоскопических исследований кишечника рекомендуется в возрасте от 50 до 70 лет.
Низкодозированную спиральную томографию легких применяют в качестве скринингового обследования у тяжелых курильщиков в возрасте от 55 до 74 лет.
Маммографию проводят у женщин в возрасте от 40 до 74 лет для раннего выявления рака молочной железы. Метод существенно снижает смертность от этого заболевания, особенно в группе старше 50 лет.
Пап-тест и анализы на вирус папилломы человека снижают заболеваемость раком шейки матки, так как обнаруживают атипичные клетки до развития опухоли. Смертность от этой патологии неуклонно снижается. Эти исследования рекомендуют проводить регулярно, начиная с 21 года и до 64 лет.
Другие скрининговые тесты
Определение альфа-фетопротеина в крови совместно с УЗИ печени применяют в качестве скрининга рака печени при высоком риске его развития.
МРТ молочных желез используют при мутациях в генах BRCA1 или BRCA2. У этой группы очень высок риск рака груди и некоторых других злокачественных новообразований.
Определение онкомаркера CA-125 в крови часто делают вместе с трансвагинальным УЗИ женских половых органов для раннего обнаружения рака яичников, особенно при повышенном риске этого заболевания.
Самообследование молочных желез и врачебный осмотр груди не снижают смертность от рака молочной железы. Конечно, при обнаружении образования в молочной железе необходимо полное обследование для постановки диагноза.
Анализ крови на маркер ПСА совместно с пальцевым ректальным исследованием предстательной железы позволяет обнаружить опухоль простаты на ранней стадии.
Регулярно проводить осмотр кожи часто рекомендуют людям с высоким риском рака кожи. Хотя такое самообследование не снижает смертность от злокачественных новообразований кожи и приводит иногда к гипердиагностике, изменения формы и цвета родинок, появление новых или изъязвлений на коже – повод обратиться к врачу.
Трансвагинальное УЗИ позволяет получить изображение яичников и матки, что важно для женщин с повышенным риском рака яичника (с мутацией BRCA1 или BRCA2 ) или рака эндометрия (с синдромом Линча).
Раннее выявление злокачественных опухолей очень важно для снижения смертности, а при выявлении предрака – и заболеваемости.



![Что можно обнаружить на узи брюшной полости. Какие патологии органов брюшной полости выявляет узиОтеки][](https://www.syl.ru/misc/i/ai/364939/2188649.jpg)