Инфекционный мононуклеоз у детей и взрослых, симптомы и лечение. Что за болезнь мононуклеоз и как лечить Эпштейн барр вирусная инфекция мкб 10
Инфекционный мононуклеоз
Инфекционный мононуклеоз (иначе называемый доброкачественным лимфобластозом, болезнью Филатова) представляет собой острую вирусную инфекцию, характеризующуюся преимущественным поражением ротоглотки и лимфоузлов, селезенки и печени. Специфическим признаком заболевания является появление в крови характерных клеток – атипичных мононуклеаров. Возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр, относящийся к семейству герпесвирусов. Его передача от больного осуществляется аэрозольным путем. Типичными симптомами инфекционного мононуклеоза выступают общеинфекционные явления, ангина, полиаденопатия, гепатоспленомегалия; возможны пятнисто-папулезные высыпания на различных участках кожи.
МКБ-10
Общие сведения
Инфекционный мононуклеоз (иначе называемый доброкачественным лимфобластозом, болезнью Филатова) представляет собой острую вирусную инфекцию, характеризующуюся преимущественным поражением ротоглотки и лимфоузлов, селезенки и печени. Специфическим признаком заболевания является появление в крови характерных клеток – атипичных мононуклеаров. Распространение инфекции – повсеместное, сезонность не выявлена, отмечается повышенная заболеваемость в пубертатный период (девушки 14-16 лет и юноши 16-18 лет). Заболеваемость после 40 лет крайне редка, исключение составляют ВИЧ-инфицированные лица, у которых может развиться манифестация латентно существующей инфекции в любом возрасте. В случае заражения вирусом в раннем детском возрасте заболевание протекает по типу острой респираторной инфекции, в более старшем возрасте – без выраженной симптоматики. У взрослых клиническое течение заболевания практически не отмечается, поскольку у большинства к 30-35 годам сформирован специфический иммунитет.
Причины
Инфекционный мононуклеоз вызывается вирусом Эпштейна-Барр (ДНК-содержащий вирус рода Lymphocryptovirus). Вирус относится к семейству герпесвирусов, но в отличие от них не вызывает гибели клетки-хозяина (вирус преимущественно размножается в В-лимфоцитах), а стимулирует ее рост. Помимо инфекционного мононуклеоза вирус Эпштейна-Барр вызывает лимфому Беркитта и карциному носоглотки.
Резервуаром и источником инфекции является больной человек или носитель инфекции. Выделение вируса больными людьми происходит, начиная с последних дней инкубационного периода, и продолжается 6-18 месяцев. Вирус выделяется со слюной. У 15-25 % здоровых людей с положительным тестом на специфические антитела возбудитель обнаруживается в смывах из ротоглотки.
Механизм передачи вируса Эпштейна-Барр – аэрозольный, преимущественный путь передачи – воздушно-капельный, возможна реализация контактным путем (поцелуи, половые контакты, грязные руки, посуда, предметы быта). Кроме того, вирус может быть передан при переливании крови и интранатально от матери к ребенку. Люди обладают высокой естественной восприимчивостью к инфекции, но при заражении преимущественно развиваются легкие и стертые клинические формы. Незначительная заболеваемость среди детей до года говорит об имеющем место врожденном пассивном иммунитете. Тяжелому течению и генерализации инфекции способствует иммунодефицит.
Патогенез
Вирус Эпштейна-Барр вдыхается человеком и поражает клетки эпителия верхних дыхательных путей, ротоглотки (способствуя развитию умеренного воспаления в слизистой оболочке), оттуда возбудитель с током лимфы попадает в регионарные лимфоузлы, вызывая лимфаденит. При попадании в кровь вирус внедряется в В-лимфоциты, где начинает активную репликацию. Поражение В-лимфоцитов приводит к формированию специфических иммунных реакций, патологической деформации клеток. С током крови возбудитель распространяется по организму. В связи с тем, что внедрение вируса происходит в иммунные клетки и значимую роль в патогенезе играют иммунные процессы, заболевание относят в СПИД-ассоциированным. Вирус Эпштейна-Барр сохраняется в организме человека на всю жизнь, периодически активируясь на фоне общего снижения иммунитета.
Симптомы инфекционного мононуклеоза
Инкубационный период колеблется в широких пределах: от 5 дней до полутора месяцев. Иногда могут отмечаться неспецифические продромальные явления (слабость, недомогание, катаральные симптомы). В таких случаях идет постепенное нарастание симптоматики, недомогание усиливается, температура поднимается до субфебрильных значений, отмечается заложенность носа, першение в горле. При осмотре выявляется гиперемия слизистой ротоглотки, миндалины могут быть увеличены.
В случае острого начала заболевания развивается лихорадка, озноб, повышение потоотделения, отмечается симптоматика интоксикации (ломота в мышцах, головная боль), больные жалуются на боль в горле при глотании. Лихорадка может сохраняться от нескольких дней до месяца, течение (тип лихорадки) может приобретать различное.
Спустя неделю заболевание обычно переходит в фазу разгара: проявляется вся основная клиническая симптоматика (общая интоксикация, ангина, лимфоаденопатия, гепатоспленомегалия). Состояние больного обычно ухудшается (усугубляются симптомы общей интоксикации), в горле характерная картина катаральной, язвенно-некротической, пленчатой или фолликулярной ангины: интенсивная гиперемия слизистой оболочки миндалин, желтоватые, рыхлые налеты (иногда по типу дифтерийных). Гиперемия и зернистость задней стенки глотки, фолликулярная гиперплазия, возможны кровоизлияния слизистой.
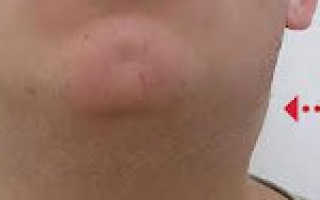
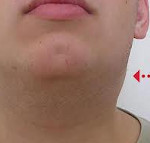
В первые же дни заболевания возникает полиаденопатия. Увеличение лимфоузлов возможно обнаружить практически в любой доступной для пальпаторного исследования группе, чаще всего поражаются затылочные, заднешейные и подчелюстные узлы. На ощупь лимфоузлы плотные, подвижные, безболезненные (либо болезненность выражена слабо). Иногда может отмечаться умеренный отек окружающей клетчатки.
В разгар заболевания у большинства больных развивается гепатолиенальный синдром – печень и селезенка увеличены, может проявляться желтушность склер, кожных покровов, диспепсия, потемнение мочи. В некоторых случаях отмечаются пятнисто-папулезные высыпания разнообразной локализации. Сыпь кратковременная, не сопровождается субъективными ощущениями (зуд, жжение) и не оставляет после себя каких-либо остаточных явлений.
Разгар заболевания занимает обычно около 2-3 недель, после чего происходит постепенное стихание клинической симптоматики и наступает период реконвалесценции. Температура тела нормализуется, признаки ангины исчезают, печень и селезенка возвращаются к своему нормальному размеру. В некоторых случаях в течение нескольких недель могут сохраняться признаки аденопатии и субфебрилитет.
Инфекционный мононуклеоз может приобретать хроническое рецидивирующее течение, в результате чего продолжительность заболевания увеличивается до полутора и более лет. Течение мононуклеоза у взрослых обычно постепенное, с продромальным периодом и меньшей выраженностью клинической симптоматики. Лихорадка редко продолжается более 2 недель, лимфоаденопатия и гиперплазия миндалин выражена слабо, однако чаще отмечаются симптомы, связанные с функциональным расстройством работы печени (желтуха, диспепсия).
Осложнения
Осложнения инфекционного мононуклеоза преимущественно связаны с развитием присоединившейся вторичной инфекции (стафилококковые и стрептококковые поражения). Может возникнуть менингоэнцефалит, обструкция верхних дыхательных путей гипертрофированными миндалинами. У детей может отмечаться тяжелый гепатит, иногда (редко) формируется интерстициальная двусторонняя инфильтрация легких. Также к редким осложнениям относят тромбоцитопению, перерастяжка лиенальной капсулы может спровоцировать разрыв селезенки.
Диагностика
Неспецифическая лабораторная диагностика включает тщательное исследование клеточного состава крови. Общий анализ крови показывает умеренный лейкоцитоз с преобладанием лимфоцитов и моноцитов и относительной нейтропенией, сдвиг лейкоцитарной формулы влево. В крови появляются крупные клетки разнообразной формы с широкой базофильной цитоплазмой – атипичные мононуклеары. Для диагностики мононуклеоза значимо увеличение содержания этих клеток в крови до 10-12%, нередко их количество превышает 80% всех элементов белой крови. При исследовании крови в первые дни мононуклеары могут отсутствовать, что, однако, не исключает диагноз. Иногда формирование этих клеток может занимать 2-3 недели. Картина крови обычно постепенно приходит в норму в периоде реконвалесценции, при этом атипичные мононуклеары нередко сохраняются.
Специфическая вирусологическая диагностика не применяется в силу трудоемкости и нерациональности, хотя возможно выделить вирус в смыве из ротоглотки и идентифицировать его ДНК с помощью ПЦР. Существуют серологические методы диагностики: выявляются антитела к VCA- антигенам вируса Эпштейна-Барр. Сывороточные иммуноглобулины типа М нередко определяются еще в период инкубации, а в разгар заболевания отмечаются у всех больных и исчезают не ранее 2-3 дней после выздоровления. Выявление этих антител служит достаточным диагностическим критерием инфекционного мононуклеоза. После перенесения инфекции в крови присутствуют специфические иммуноглобулины G, сохраняющиеся пожизненно.
Больные инфекционным мононуклеозом (или лица с подозрением на эту инфекцию) подвергаются трехкратному (в первый раз – в период острой инфекции, и с интервалом в три месяца – еще дважды) серологическому исследованию на предмет выявления ВИЧ-инфекции, поскольку при ней также может отмечаться наличие мононуклеаров в крови. Для дифференциальной диагностики ангины при инфекционном мононуклеозе от ангин другой этиологии необходима консультация отоларинголога и проведение фарингоскопии.
Лечение инфекционного мононуклеоза
Инфекционный мононуклеоз легкого и среднетяжелого течения лечится амбулаторно, постельный режим рекомендован в случае выраженной интоксикации, тяжелой лихорадки. При имеющих место признаках нарушения функции печени, назначается диета №5 по Певзнеру.
Этиотропное лечение в настоящее время отсутствует, комплекс показанных мероприятий включает дезинтоксикационную, десенсибилизационную, общеукрепляющую терапию и симптоматические средства в зависимости от имеющейся клиники. Тяжелое гипертоксическое течение, угроза асфиксии при пережатии гортани гиперплазированными миндалинами являются показанием к кратковременному назначению преднизолона.
Антибиотикотерапия назначается при некротизирующих процессах в зеве с целью подавления местной бактериальной флоры и профилактики вторичных бактериальных инфекций, а также в случае имеющихся осложнений (вторичные пневмонии и др.). В качестве препаратов выбора назначают пенициллины, ампициллин и оксациллин, антибиотики тетрациклинового ряда. Сульфаниламидные препараты и хлорамфеникол противопоказаны ввиду побочного угнетающего действия на кроветворную систему. Разрыв селезенки является показанием к экстренной спленэктомии.
Прогноз и профилактика
Неосложненный инфекционный мононуклеоз имеет благоприятный прогноз, опасные осложнения, способные его значительно усугубить, при этом заболевании возникают достаточно редко. Имеющие место остаточные явления в крови являются поводом к диспансерному наблюдению в течение 6-12 месяцев.
Профилактические мероприятия, направленные на снижение заболеваемости инфекционным мононуклеозом, сходны с таковыми при острых респираторных инфекционных заболеваниях, индивидуальные меры неспецифической профилактики заключаются в повышении иммунитета, как с помощью общих оздоровительных мероприятий, так и с применением мягких иммунорегуляторов и адаптогенов при отсутствии противопоказаний. Специфическая профилактика (вакцинация) для мононуклеоза не разработана. Меры экстренной профилактики применяются по отношению к детям, общавшимся с больным, заключаются в назначении специфического иммуноглобулина. В очаге заболевания производится тщательная влажная уборка, личные вещи подвергаются дезинфекции.
Инфекционный мононуклеоз (вирус Эпштейн Барр): симптомы, диагностика, лечение
Инфекционный мононуклеоз МКБ B27
Инфекционный мононуклеоз (ИМ), также называемый железистой лихорадкой, является клиническим синдромом, который чаще всего вызывается вирусом Эпштейн-Барр (ВЭБ).
Другие причины мононуклеозного синдрома наблюдаются значительно реже. Диагноз «инфекционный мононуклеоз» главным образом применяют, если синдром вызван вирусом Эпштейна–Барр; диагноз «мононуклеозный синдром» необходимо применять, если синдром имеет этиологию, не связанную с ВЭБ.
ИМ обычно проявляется у подростков и молодых взрослых как лихорадочное заболевание с болью в горле и увеличенными лимфатическими узлами. Обычно наблюдается атипичный лимфоцитоз и положительный тест на гетерофильные антитела. Заболевание у детей, как правило, протекает в умеренно выраженной форме, но более тяжело у взрослых. После разрешения острого заболевания обычно следует пожизненное носительство латентной инфекции, причем у более 90% взрослого населения, инфицированного во всем мире.
Инфекции, вызванные вирусом Эпштейн-Барр, могут протекать бессимптомно, вызывают незначительно выраженные, неспецифические симптомы или вызывают инфекционный мононуклеоз с симптомами и усталостью продолжительностью до 6 месяцев или более.
Этиология
Вирус Эпштейн-Барр (EBV), также известный как вирус герпеса человека 4, является этиологическим агентом примерно в 80-90% случаев инфекционного мононуклеоза. В оставшихся случаях синдром мононуклеоза, не связанный с вирусом Эпштейн-Барр, также может быть вызван вирусом герпеса человека 6 (9%), ЦМВ (5-7%), ВПГ-1 (6%) и редко стрептококковыми пиогенами, Toxoplasma gondii, ВИЧ-1, аденовирусом , а также Corynebacterium diptheriae, Francisella tularensis, вирусами гепатита A и B, краснухи или энтеровирусами. Этот синдром может быть также вызван заболеваниями соединительной ткани, злокачественными новообразованиями и медикаментозными реакциями. Этиология большинства случаев инфекционного мононуклеоза, не связанных с вирусом Эпштейн-Барр, остается неизвестной.
Заражение людей происходит главным образом через слюну, отсюда и название заболевания — «болезнь поцелуев«. В одном исследовании у всех пациентов с ИМ, вызванным EBV, вирус выделялся из ротоглотки в течение 6 месяцев после начала заболевания.
В проспективном исследовании 22 из 24 здоровых людей с прошлым анамнезом инфекции EBV выделяли вирус со слюной в течение 15 месяцев. Нет доказательств сексуального пути передачи вируса ЭБ. Было показано, что у молодых женщин, риск EBV сероконверсии возрастает с увеличением числа сексуальных партнеров. В одном исследовании риск заражения EBV был ниже среди студентов университета, которые всегда использовали презерватив, чем среди тех, кто имел половые сношения без презервативов. Поскольку в половых выделениях уровень EBV значительно ниже по сравнению со слюной, половой акт, вероятно, не самый важный путь передачи. Однако и слюна, и генитальные выделения считаются неэффективными путями передачи.
Сообщалось о редких случаях передачи EBV через продукты крови, при трансплантации органов и о внутриматочной передаче. Риск приобретения EBV инфекции при переливании крови является крайне низким. Люди и, возможно, приматы, являются единственным известным резервуаром EBV. Определение четких факторов риска невозможно из-за высокой распространенности инфекции (свыше 90% инфицированных людей являются взрослыми).
Патофизиология
Вирус Эпштейн-Барр (EBV) имеет литический и латентный жизненные циклы. Ранняя первичная инфекция (литическая), вероятно, встречается в орофарингеальных В-клетках, когда EBV напрямую контактирует с этими клетками через тонзиллярные крипты. Циркулирующие В-клетки затем переносят инфекцию в печень, селезенку и периферические лимфатические узлы, что вызывает гуморальный и клеточный иммунный ответ на вирус. Антитела, продуцируемые в ответ на инфекцию, направлены против структурных белков EBV, таких как вирусные капсидные антигены (VCA), ранние антигены (EAs) и ядерный антиген EBV (EBNA); эти антитела используются для серологического диагноза EBV-инфекции. Быстрый клеточный ответ Т-клетками имеет решающее значение для подавления первичной инфекции EBV и определяет клиническую экспрессию EBV-инфекции.
Симптоматическая первичная инфекция, вызванная вирусом ЭБ, обычно сопровождается скрытой стадией. Латентная инфекция связана с самореплицирующейся внехромосомной нуклеиновой кислотой, эписомами.
При латентной инфекции, вызванной EBV, вирус удлиняет продолжительность жизни инфицированных лимфоцитов; то есть он преобразует нормальные лимфоциты человека с ограниченным сроком жизни in vitro в непрерывные клеточные линии. У здорового серопозитивного по вирусу ЭБ взрослого приблизительно 0,005% циркулирующих В-клеток инфицированы EBV. Вполне вероятно, что при латентности наблюдаются низкие уровни продолжающейся репликации вируса и инфекции В-клеток в тонзиллярных и лимфоидных тканях, контролируемых остаточными популяциями EBV-специфических Т-клеток. Наблюдательное исследование у пациентов с бессимптомной первичной инфекцией свидетельствует о том, что симптомы могут возникать из-за гиперактивного иммунного ответа, а не самой вирусной инфекции.
Ключевые диагностические факторы
- Шейная или генерализованная лимфоаденопатия:
- Узлы обычно болезненные.
- Наиболее заметными они становятся после второй недели болезни.
- Наблюдается в 94% случаев.
- Фарингит:
- Часто напоминает фарингит, вызванный Streptococcus pyogenes.
- Проходит на второй неделе.
- Петехии могут обнаруживаться на мягком небе.
- Обнаруживаются у 84% больных.
- Лихорадка:
- Изменяется от 37,8 ° C до 41,1 ° C; обычно

Для заболевания типично постепенное развитие, но у некоторых пациентов может наблюдаться резкое начало. У детей младшего возраста могут наблюдаться симптомы, подобные таковым у взрослых, но чаще инфекция у детей является субклинической или имеет легкую степень с неспецифическими симптомами. Симптомы мононуклеозного синдрома, не связанного с ВЭБ, обычно менее выражены. Легкие продромальные симптомы, которые длятся в течение нескольких дней, включают чувство общего недомогания, утомляемость, иногда лихорадку, и переходят в острую фазу.
Клиническая картина инфекционного мононуклеоза у детей и взрослых с ослабленным иммунитетом может быть аналогичной картине заболевания у пациентов со здоровым иммунитетом. Симптомы инфекционного мононуклеоза могут разрешаться в течение нескольких дней или могут сохраняться на 3–4 недели (у некоторых пациентов до 8 недель). В отдельных случаях может возникать двухфазное заболевание с усугублением симптомов после первичного улучшения. Полное разрешение некоторых симптомов инфекционного мононуклеоза, как, например, утомляемость, может занять несколько месяцев.
В течение длительного времени необходимо проводить мониторинг людей с ИМ на предмет возможного развития осложнений, среди которых обструкция дыхательных путей, гемолитическая анемия и тромбоцитопения.
Инфекционный мононуклеоз у детей: симптомы и лечение

Инфекционный мононуклеоз – это болезнь вирусной этиологии. Инфекционный агент – герпесоподобный вирус Эпштейна-Барра, способный вызывать не только инфекционный мононуклеоз, но и провоцировать развитие носоглоточной карциномы, лимфомы Беркитта и, вероятно, ряд иных заболеваний. Статистика свидетельствует о том, что это заболевание наиболее часто встречается у детей.
Мононуклеоз у детей – это очень распространенная инфекция: до достижения пятилетнего возраста каждый второй ребенок уже заражен патологией. Однако развивается заболевание примерно у 5% детей, а во взрослом возрасте встречается крайне редко в связи с особенностями иммунной системы. Что это за болезнь, какие выделяют симптомы мононуклеоза у ребенка и что включает курс лечения мононуклеоза у детей?
Причины инфекционного мононуклеоза и пути заражения
О вирусной этиологии инфекционного мононуклеоза первым заявил Н. Ф. Филатов в конце XIX века, назвав его идиопатическим воспалением лимфоузлов. Впоследствии заболевание называлось болезнью Филатова, моноцитарной ангиной, доброкачественным лимфобластозом, железистой лихорадкой. В современной науке принято название «инфекционный мононуклеоз», нередко именуемый неспециалистами «иммуноклеозом». Вирус герпетического типа, ответственный за развитие заболевания, был выделен М. А. Эпштейном и И. Барр в середине XX века.
Мононуклеоз – это заболевание, которое передается воздушно-капельным, контактным и гемолитическим путем (внутриутробно и при трансфузии крови и тканей от донора к реципиенту). Источником инфекции являются не только больные с выраженной симптоматикой, но и люди, у которых болезнь протекает бессимптомно, а также вирусоносители. Патологию относят к группе так называемых «болезней поцелуя», так как передача вируса с частицами слюны при поцелуе относится к наиболее вероятным контактам между вирусоносителем и ребенком.
Развитие обострения мононуклеоза у детей – это периоды, когда ослаблена иммунная система. Выделяют два возрастных этапа реактивации инфекции: в детском возрасте до пяти лет и в подростковом возрасте (около 50% случаев). Оба периода характеризуются физиологическими изменениями, напряженностью иммунитета, повышенным количеством телесных контактов.
Среди детей мужского пола развитие инфекционного мононуклеоза отмечается в два раза чаще, чем у девочек. Основной пик заболеваний приходится на осенний и зимний периоды из-за снижения общего иммунитета и повышенного количества контактов в закрытых помещениях (детских садах, школах, транспорте и т. п.).
Вирус не отличается устойчивостью во внешней среде, погибая при высыхании капель слюны, воздействии УФ-лучей, дезинфекции. Чаще всего заражение происходит при тесном или длительном контакте с больным человеком или носителем возбудителя вируса.
После того, как возбудитель вируса проникает в организм человека, развитие симптоматики по типу инфекционного мононуклеоза происходит в среднем у 1 из 20 детей. После клинического выздоровления вирус сохраняется в тканях и может провоцировать рецидивы при падении активности иммунной системы, проявляясь стертой картиной инфекционного процесса, а также хроническими тонзиллитами, синдромом хронической усталости, лимфомой Беркитта, носоглоточной карциномой. Особенно опасны рецидивы на фоне состояний иммунодефицита, вызванного приемом некоторых медикаментов (иммунодепрессантов), условиями жизни или иными заболеваниями, сопровождающимися выраженной иммуносупрессией.
Инфекционный мононуклеоз у детей: симптомы и лечение
Диагностика инфекционного мононуклеоза нередко осложняется вариабельностью проявления симптомов и их времени возникновения, в слабовыраженных и атипичных формах могут отсутствовать характерные и наиболее яркие признаки, проявляющиеся в зависимости от активности сопротивления защитных сил организма. Течение заболевания может иметь волнообразный характер с попеременным усилением и ослаблением выраженности симптоматики.
Симптомы
Инкубационный период заболевания составляет в среднем от 7 до 21 дня. Начало бывает как постепенным, так и острым. При постепенном развитии инфекции в начальной стадии этот процесс отмечается общим ухудшением самочувствия, повышением температуры тела до субфебрильных показателей, катаральными проявлениями (заложенность, отечность носовых ходов, гиперемия слизистой оболочки носоглотки, отечность, покраснение небных миндалин).
Острое начало болезни характеризуется резким повышением температуры (38-39°С), лихорадочным состоянием, ознобом, повышенным потоотделением, головной болью, ощущением ломоты в скелетных мышцах, выраженной болью в горле при сглатывании. Лихорадочное состояние может длиться до месяца (иногда дольше), сопровождаясь периодами повышения и понижения температуры тела.
Характерным симптомом является отечность лимфатических узлов (затылочных, подчелюстных, заднешейных) при отсутствии болезненности или слабых болезненных ощущениях при пальпации на ранних стадиях развития болезни. При развитии болезни и отсутствии терапии возможна не только длительная (до нескольких лет) боль в лимфатических узлах, но и увеличение их количества.
К другим симптомам инфекционного мононуклеоза относят:
- проявления ангины: покраснение, фолликулярную гиперплазию, зернистость слизистой ротоглотки, возможны поверхностные кровоизлияния;
- увеличение объема печени и селезенки (более характерно для взрослого возраста, однако встречается и у детей);
- характерную мононуклеозную сыпь.
Сыпь отмечается у больного как следствие воспалительного процесса в брыжейке и проявляется на 3-5 день от начала болезни, как пигментные пятна с вариабельностью окраски от розового до бордового. Высыпания могут быть локализованы или распространены по всему телу (лицу, конечностям, туловищу). Лечения и ухода этот симптом не требует. Сыпь сохраняется на протяжении нескольких дней и затем исчезает самостоятельно. Зуд в норме отсутствует, присоединение кожного зуда на фоне антибиотикотерапии означает начало аллергической реакции и необходимость назначения антибактериального средства иной группы.
Заболевание может сопровождаться развитием полиаденита, назофарингита, тонзиллита, бронхита, трахеита, интерстициальной пневмонии, гипоплазии тканей костного мозга, увеита, клинической картины желтухи как следствия гепатоспленомегалии. Существует серьезная опасность того, что значительное увеличение селезенки при инфекционном мононуклеозе может привести к разрыву органа.
Единая систематизация симптоматики отсутствует, проявления болезни варьируются в зависимости от возраста, иммунного ответа организм, наличия сопутствующих заболеваний и формы развития болезни. Могут отсутствовать или превалировать отдельные симптомы (например, желтуха при желтушной форме мононуклеоза), поэтому этот признак заболевания вызывает ошибочную первичную диагностику.
В клиническую картину также входят ухудшение сна, тошнота, диарея, головокружения и головные боли, боль в области брюшины (при увеличении лимфатических узлов и возникновении лимфом в брюшине приводит к характерной клинической картине «острого живота» и неверной диагностике).
Период реконвалесценции наступает через 2-4 недели после манифестации заболевания. В некоторых случаях отмечается хроническое течение инфекции длительностью до полутора лет.
Лечение
Специфическая противовирусная терапия при инфицировании вирусом Эпштейна-Барра отсутствует, лечение у взрослых и детей носит симптоматический и поддерживающий характер.
При терапии, особенно в детском возрасте, запрещено использование ацетилсалициловой кислоты (аспирина) из-за высокой вероятности развития синдрома Рея и парацетамолсодержащих препаратов, негативно воздействующих на печень (это заболевание делает печень уязвимой).
Лечение проходит преимущественно дома, однако при тяжелом состоянии и присоединении осложнений рекомендуется госпитализация в стационар. К признакам необходимости госпитализации относят:
- гипертермию с показателями от 39,5°С;
- выраженные симптомы интоксикации (длительная фебрильная лихорадка, мигренозные боли, обмороки, рвота, диарея и т. п.);
- начало осложнений, присоединение иных инфекционных заболеваний;
- выраженный полиаденит с угрозой асфикции.
Во всех остальных случаях назначается строгое соблюдение постельного режима в домашних условиях.
Направления терапии детей, больных инфекционным мононуклеозом
Инфекционный мононуклеоз: симптомы у взрослых и детей, лечение
 Что это за болезнь – мононуклеозом называют инфекционное вирусное заболевание, протекающее с поражением миндалин, печени, нескольких групп лимфоузлов и селезенки; претерпевает специфические изменения и клеточный состав крови.
Что это за болезнь – мононуклеозом называют инфекционное вирусное заболевание, протекающее с поражением миндалин, печени, нескольких групп лимфоузлов и селезенки; претерпевает специфические изменения и клеточный состав крови.Клиническая картина зачастую настолько напоминает ангину, что без специфических анализов не обойтись.
Поражая преимущественно детей, вирус может оставаться в организме до конца жизни человека. Выявлена также связь этой инфекции с медленными инфекциями и неопластическими процессами (лимфома Беркитта, рак носоглотки).
Причины инфекционного мононуклеоза
Что за болезнь мононуклеоз, и почему возникает? Вызывает заболевание вирус Эпштейн-Барра, который относится к группе герпесвирусов, имеет общие с вирусом простого герпеса антигены. Проявляет особое сродство к одному из двух типов лимфоцитов (иммунных клеток) человека, в которых могут оставаться в течение всей жизни.
Единственный источник инфекции – человек, который может быть как больным, так и носителем вируса. Этот вирус выделяется со слюной уже выздоровевшего человека еще 12-18 месяцев. При этом выделение вирусов может происходить более активно, если человек-носитель переносит другое вирусное или бактериальное заболевание, которое сопровождается угнетением иммунитета, а также при проведении ему химио- или лучевой терапии.
Для того, чтобы заболевание развилось, вирус должен попасть на слизистую оболочку носоглотки или прямо в кровь здорового человека.
Возможны такие пути передачи вируса у детей и взрослых:
- 1) Капельный: при разговоре на расстоянии передача вируса не столь вероятна, как при поцелуях, чихании, кашле;
- 2) Через предметы обихода, зубные щетки, посуду, игрушки;
- 3) При переливании инфицированной крови, пересадке органов от вирусоносителя;
- 4) Через плаценту;
- 5) Половой путь – возможен, но не доказан.
Пики заболеваемости приходятся на 2-10 и 20-30 лет. Патология развивается в виде семейных вспышек, реже – небольших вспышек в закрытых коллективах.
Симптомы инфекционного мононуклеоза
 У взрослых и детей инкубационный период при мононуклеозе очень длительный – 20-60 дней.
У взрослых и детей инкубационный период при мононуклеозе очень длительный – 20-60 дней.За это время вирус из носоглотки, ЖКТ, половых путей поступает в кровь и внедряется в лимфоциты, которые становятся невольными пожизненными переносчиками вируса.
Далее развиваются продромальные симптомы инфекционного мононуклеоза:
- Изменяется от 37,8 ° C до 41,1 ° C; обычно
- слабость;
- мышечная и головная боль;
- тошнота;
- озноб;
- снижение аппетита.
Через несколько дней – 2 недели развиваются три основных симптома, которые считаются классическими для инфекционного мононуклеоза:
- 1) Повышение температуры: часто (в 85-90% случаев) – до высоких цифр, реже температура остается в пределах до 38°C. Лихорадка при этом заболевании не сопровождается сильным ознобом или потом. Присутствует гипертермия от нескольких дней до месяцев, не влияет на выраженность других симптомов.
- 2) Увеличение лимфоузлов. Первыми обычно страдают лимфоузлы шейной группы, затем увеличиваются подмышечные или паховые (в зависимости от того, каким путем проник вирус). В процесс вовлекаются и узлы, собирающие лимфу, идущую от внутренних органов – расположенные в брыжейке кишечника и возле бронхов.
Лимфоузлы:
- размером от горошины до грецкого ореха;
- умеренно болезненны;
- свободно сдвигаются относительно подлежащих тканей;
- кожа над ними имеет обычную температуру и окраску;
- при воспалении узлов брюшины человек будет ощущать боль в животе (чаще справа внизу), при вовлечении околобронхиальных лимфоузлов – кашель, затруднение дыхания.
Боль в горле вследствие воспалительных в нем изменений:
- увеличены миндалины;
- белесоватый или грязно-серый налет на миндалинах, который легко снимается;
- задняя стенка глотки покрасневшая, отечная.
Кроме вышеуказанной триады симптомов мононуклеоза выявляются:
- 1) Увеличение печени и селезенки – максимальны к 5-10 дню болезни. Может сопровождаться легкой желтушностью склер, иногда – и кожи. Этот симптом опасен в плане возможного разрыва данных органов (особенно селезенки) при малейшей травме, что обусловливает назначение строгого постельного режима данным больным. Печень и селезенка начинают уменьшаться с 3-4 дня после того, как температура нормализовалась.
- 2) Сыпь на коже в виде пятен, маленьких кровоизлияний, может быть похожа на высыпания при скарлатине. На мягком небе тоже могут появляться элементы сыпи. Этот симптом может развиваться и исчезать в любой период заболевания.
- 3) В общем анализе крови выявляются клетки – атипичные мононуклеары, которых более 10%.
Заболевание длится обычно не менее 2 недель. На 3-4 неделе могут развиваться осложнения этой болезни, может начинаться и выздоровление. В редких случаях процесс затягивается на 2-3 месяца или больше.
Диагностика инфекционного мононуклеоза
Заподозрить мононуклеоз можно не только по клинической картине, а после получения результатов общего анализа крови, в котором определяется более 10% атипичных мононуклеаров.
Для подтверждения диагноза используют такие методы:
- 1) Серологическое исследование крови на антитела к вирусу Эпштейн-Барра: при мононуклеозе отмечается повышенный титр иммуноглобулинов класса M к нему, тогда как обнаружение только лишь anti-EBV IgG являются показателем перенесенного заболевания, а не острого процесса;
- 2) В условиях серологической лаборатории проводится определение в крови антигенов (мембранного и капсидного) вируса Эпштейн-Барра;
- 3) ПЦР-исследования крови и буккального (со стороны слизистой оболочки щек) соскоба. Если это – мононуклеоз, то в соскобе и в крови будет обнаружена ДНК вируса.
УЗИ брюшной полости, рентген грудной клетки, биохимические анализы крови проводятся для уточнения тяжести течения болезни.
Лечение мононуклеоза
Профилактика мононуклеоза
Вакцины против мононуклеоза до сих пор находятся на стадии разработки. Планируется их применять в тех регионах, где часто выявляются злокачественные формы заболевания, а также в молодежных коллективах (студентов, военнослужащих).
В качестве неспецифической профилактики важно соблюдение правил личной гигиены, приобретение привычки не общаться без маски с лихорадящим больным. Также профилактика заключается в тщательном обследовании доноров на предмет носительства вируса.
Поскольку вирус не является высоко заразным, особая изоляция, проведение дезинфицирующей обработки и назначение профилактических препаратов контактным лицам не предусмотрено.
Осложнения инфекционного мононуклеоза
К какому врачу обратиться для лечения?
Если после прочтения статьи вы предполагаете, что у вас характерные для этого заболевания симптомы, то вам стоит обратиться за консультацией к терапевту.



 Что это за болезнь – мононуклеозом называют инфекционное вирусное заболевание, протекающее с поражением миндалин, печени, нескольких групп лимфоузлов и селезенки; претерпевает специфические изменения и клеточный состав крови.
Что это за болезнь – мононуклеозом называют инфекционное вирусное заболевание, протекающее с поражением миндалин, печени, нескольких групп лимфоузлов и селезенки; претерпевает специфические изменения и клеточный состав крови. У взрослых и детей инкубационный период при мононуклеозе очень длительный – 20-60 дней.
У взрослых и детей инкубационный период при мононуклеозе очень длительный – 20-60 дней.