Особенности кровоснабжения органов человека. Кровоснабжение легких: назначение, функции, строение, характерные особенности кровеносных сосудов Кровоснабжение легких
Кровоснабжение лёгких и его особенности.
Осуществляется двумя системами сосудов:
– Система легочной артерии.
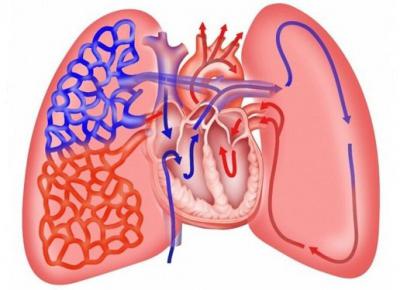
Составляет малый круг кровообращения. Цель: насыщение венозной крови кислородом. Легочная артерия приносит венозную кровь, разветвляется вплоть до капилляров, оплетающих альвеолы. В результате газообмена в лёгких кровь отдаёт углекислый газ, насыщается кислородом, превращается в артериальную, и по легочным венам выходит из легких.
– Система бронхиальной артерии.
Является частью большого круга кровообращения. Цель: кровоснабжение легочной ткани.
Бронхиальные артерии приносят в лёгкое артериальную кровь, осуществляют кровоснабжение лёгочной ткани (отдают клеткам кислород и питательные вещества, забирают углекислый газ и продукты обмена). В результате кровь превращается в венозную и по бронхиальным венам выходит из лёгкого.
Ушивание раны легкого. Трудность наложения шва на ткань легкого обусловлена анатомическими особенностями его строения. Малая толщина висцеральной плевры, отсутствие мощного соединительнотканного каркаса, выраженное развитие эластической ткани и сосудистой сети приводят к тому, что после прокола ткани раневой канал расширяется и вокруг нити, проведенной через ткань, выходит воздух, а из разрушенных сосудов просачивается кровь. Часто при попытке крепко затянуть узел нить прорезает ткани, вызывая дополнительные повреждения.
Шов, наложенный на легкое, должен обеспечивать герметичность и гемостаз. Для достижения гемостаза шов необходимо накладывать на всю глубину раны. Герметичность шва достигают путем широкого соприкосновения висцеральной плевры. Вследствие выраженных реактивных и регенеративных свойств висцеральной плевры, механическая прочность шва, наложенного на легкое, не имеет решающего значения. Шов целесообразно накладывать на малораздутое или спавшееся легкое. Для наложения шва используют атравматическую иглу. Наиболее часто выполняют 8-образный шов, при котором иглу вкалывают и выкалывают на расстоянии 3—5 см от края дефекта. При этом нить проводят на всю глубину раны.
Шов Тигеля используют при ушивании больших лисиных ран. Непосредственно под плеврой. отступя несколько миллиметров от края раны, параллельно ей проводят кетгутовую нить.
Такую же нить проводят параллельно другому краю раны. Затем накладывают отдельные узловые шелковые швы. причем иглу вка лывают и выкалывают за кетгутовыми нитями, которые предотвращают прорезывание швов при затягивании узлов.
Шов Фридриха — плевральный погружной шов выполняют при ушивании небольших ран.
Атравматическую иглу с тонкой шелковой нитью вкалывают со стороны плевры на расстоянии 5—8 мм от края раны, а выкалывают на расстоянии 1—3 мм от края раны. Затем иглу вкалывают на расстоянии 1—3 мм от противоположного края и выкалывают на расстоянии 5—8 мм. При завязывании узла достигается широкое соприкосновение поверхности висцеральной плевры. Недостатком шва является то, что он не обеспечивает надежный гемостаз.
Шов Гарре—Талька. Иглу вкалывают со стороны плевры на расстоянии 1,1 —1,3 см от края раны, выкалывают на расстоянии 0,5—0,6 см. Затем нить проводят у самого края раны со стороны плевры на всю глубину раны и выводят у противоположного края раны. Отступив от него на 0,5—0,6 см, снова прокалывают плевру и подлежащую ткань легкого, выкалывая иглу на расстоянии 1,1 —1,3 см от края paны. При завязывании узла края раны сближаются и происходит широкое соприкосновение поверхностей плевры. Шов обеспечивает хороший гемостаз и достаточную герметичность раны.
Грудная стенка. Виды торакотомии. Способы обработки бронхов. Особенности ушивания ран легких.
Послойная топография грудной стенки по среднеключичной линии
1. Кожа на передней поверхности тоньше, чем в области спины, содержит сальные и потовые железы, легко подвижна за исключением области грудины и задней срединной области.
2. Подкожно-жировая клетчаткасильнее развита у женщин, содержит густую венозную сеть, многочисленные артерии, являющиеся ветвями внутренней грудной, латеральной грудной и задних межреберных артерий, поверхностные нервы, происходящие из межреберных и надключичных нервов шейного сплетения.
3. Поверхностная фасцияу женщин образует капсулу молочной железы.
Молочная железа
5. Собственная фасция (грудная фасция) состоит из двух листков – поверхностного и глубокого (ключично-грудная фасция), образующих фасциальные футляры для большой и малой грудных мышц, а на задней стенке – для нижнего отдела трапециевидной мышцы и широчайшей мышцы спины. В области грудины фасция переходит в переднюю апоневротическую пластинку, которая сращена с надкостницей (мышечного слоя этой области нет).
Большая грудная мышца.
Поверхностное субпекторалъное клетчаточное пространство.
Малая грудная мышца.
9. Глубокое субпекторалъное клетчаточное пространство – в этих пространствах могут развиваться субпекторальные флегмоны.
10. Межреберный промежуток – комплекс образований (мышцы, сосуды, нервы), расположенных между двумя соседними ребрами.
Наиболее поверхностно располагаются наружные межреберные мышцы, которые выполняют межреберье от бугорков ребер до наружных концов реберных хрящей. В области реберных хрящей мышцы сменяются фиброзными волокнами наружной межреберной перепонки. Волокна наружных межреберных мышц идут в направлении сверху вниз и сзади наперед.
Глубже наружных располагаются внутренние межреберные мышцы, направление волокон которых обратно ходу наружных межреберных мышц, т. е. снизу вверх и сзади наперев Внутренние межреберные мышцы занимают межреберные промежутки от углов ребер до грудины. От углов ребер до позвоночного столба их заменяет тонкая внутренняя межреберная перепонка. Пространство между наружными и внутренними межреберными мышцами выполнено тонким слоем рыхлой клетчатки, в которой проходят межреберные сосуды и нервы.
Межреберные артерии могут быть разделены на передние и задние. Передние артерии являются ветвями внутренней грудной артерии. Задние межреберные артерии, кроме двух верхний которые отходят от реберно-шейного ствола подключичной артерии, начинаются от грудной аорты.
Межреберная вена расположена выше, а межрёберный нерв – ниже артерии. От углов ребер до средней подмышечной линии сосуды межреберья скрыты за нижним краем ребра, нерв проходит вдоль этого края. Кпереди от средней подмышечной линии межреберный сосудисто-нервный пучок выход из-под нижнего края ребра. Руководствуясь строением межрёберного промежутка, проколы грудной клетки целесообразно проводить в VII-VIII межреберье между лопаточной и средней подмышечной линиями по верхнему краю нижележащего ребра.
11. Внутригрудная фасцияболее выражена в передних и боковых областях грудной стенки, менее – у позвоночного столба.
Кровоснабжение легких: назначение, функции, строение, характерные особенности кровеносных сосудов
Легкие человека — это орган, обеспечивающий процесс дыхания. Но они не являются единственными, кто участвует в нем. Это заблуждение присуще многим. Дыхание обеспечивают: ноздри, ротовая полость, гортань, трахея, мышцы груди и другие. Задача же самих легких снабжать кровь, а именно эритроциты (красные кровяные клетки) в ней, кислородом, обеспечивая его переход из вдыхаемого воздуха к клеткам.
Краткая анатомия легких
Легкие расположены в грудной клетке и заполняют большую ее часть. Легкие представляют собой сложную структуру из сплетения кровеносных, воздухоносных, лимфатических и нервных путей. Между легкими и другими органами (желудок, селезенка, печень и пр.) находится диафрагма, разделяющая их.
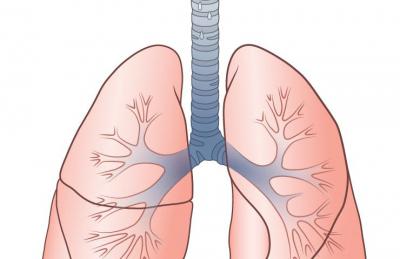
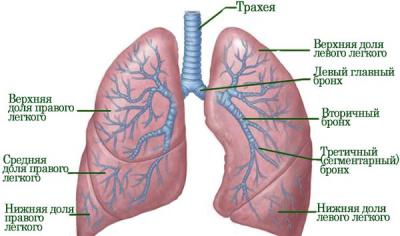
Следует отметить, что правое и левое легкое анатомически разные. Главным отличием является количество долей. Если у правого их три (нижняя, верхняя и средняя), то у левого всего две (нижняя и верхняя). Также левое легкое в длину больше правого.
Внутри легких находятся бронхи. Они разделены на сегменты, которые четко отделены друг от друга. Всего в легких 18 таких сегментов: 10 в правом и 8 в левом соответственно. В дальнейшем бронхи разветвляются на доли. Всего их насчитывается примерно 1600 – по 800 на каждое легкое.
Бронхиальные доли разделяются на альвеолярные ходы (от 1 до 4 штук), на конце которых расположены альвеолярные мешочки, из которых открываются альвеолы. Все это вместе называется собирательным названием воздухоносные пути, которые состоят из бронхиального дерева и альвеолярного дерева.
Ниже будут рассмотрены особенности кровоснабжения системы легких.
Артерии, вены, сосуды и капилляры легких
Диаметр легочной артерии и отходящих от нее ветвей (артериол) более 1 мм. Они обладают эластичной структурой, благодаря чему смягчается пульсация крови при систолах сердца, когда происходит выброс крови правым желудочком в легочный ствол. Артериолы и капилляры тесно сплетаются с альвеолами, тем самым образуя паренхиму легких. Количество таких сплетений определяет уровень кровоснабжения легких при вентиляции.
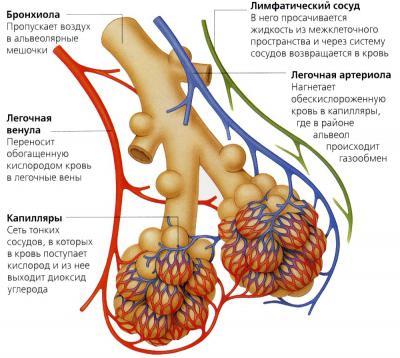
Капилляры большого круга обращения имеют размеры диаметром 7–8 микрометров. В то же время в легких имеется 2 вида капилляров. Широкие, диаметр которых находится в пределах от 20 до 40 микрометров, и узкие — диаметром от 6 до 12 микрометров. Площадь капилляров внутри человеческих легких составляет 35–40 квадратных метров. Сам переход кислорода в кровь происходит через тонкие стенки (или мембраны) альвеол и капилляров, которые работают как единое функциональное целое.
Дефицит напряжения кислорода
Главной функцией сосудов малого круга кровообращения является газообмен в легких. Тогда как бронхиальные сосуды обеспечивают питание тканей самих легких. Сеть венозных бронхиальных сосудов проникает как в систему большого круга (правое предсердие и непарная вена), так и в систему малого круга (левое предсердие и легочные вены). Поэтому по системе большого круга 70% крови, проходящей через бронхиальные артерии, не доходит до правого желудочка сердца, и проникает в легочную вену через капиллярные и венозные анастомозы.
Описанное свойство ответственно за формирование так называемого физиологического недостатка кислорода в крови большого круга. Смешивание бронхиальной венозной крови с артериальной кровью легочных вен понижает количество кислорода по сравнению с тем, каким оно было в легочных капиллярах. Хотя данная особенность почти никак не сказывается на повседневной жизни человека, она может сыграть свою роль при различных заболеваниях (эмболия, митральный стеноз), приводя к серьезной дыхательной недостаточности. Для нарушения кровоснабжения доли легкого характерны: гипоксия, синюшность кожных покровов, обморок, учащенное дыхание и пр.
Объем крови в легких
Как сказано выше, главной функцией легких является обеспечение переноса кислорода из воздуха в кровь. Легочная вентиляция и кровоток — это 2 параметра, которые определяют насыщенность кислородом (оксигенация) крови в легких. Также имеет значение соотношение вентиляции и кровотока между собой.
Количество крови, которое проходит за минуту через легкие, примерно одинаковое с МОК (минутным обращением крови) в системе большого круга. В состоянии покоя величина этого обращения равняется 5–6 литрам.
Легочным сосудам характерна большая растяжимость, так как их стенки тоньше чем у схожих сосудов, например, в мышцах. Таким образом, они выполняют роль своеобразного хранилища крови, увеличиваясь в диаметре под нагрузкой и перенося большие объемы крови.
Давление крови
Одной из особенностей кровоснабжения легких является то, что в малом круге сохраняется низкое давление. Давление в легочной артерии в среднем составляет от 15 до 25 миллиметров ртутного столба, в легочных венах — от 5 до 8 мм рт. ст. Иными словами, движение крови в малом круге определяется разницей давления и составляет от 9 до 15 мм рт. ст. И это значительно меньше давления внутри большого круга кровообращения.
Следует отметить, что при физической нагрузке, приводящей к значительному увеличению кровотока в малом круге, не происходит увеличения давления благодаря эластичности сосудов. Эта же физиологическая особенность предупреждает отек легких.
Неравномерность кровоснабжения легких
Низкое давление в малом круге является причиной неравномерного насыщения кровью легких от их верхней части к основанию. В вертикальном состояние человека наблюдается разница между кровоснабжением верхних долей и нижних, в пользу уменьшения. Это происходит из-за того, что движение крови от уровня сердца к верхним долям легких осложнено гидростатическими силами, зависящих от высоты столба крови на уровнях между сердцем и верхушкой легких. Одновременно с этим гидростатические силы, наоборот, способствуют продвижению крови вниз. Такая неоднородность движения крови разделяет легкие на три условные части (верхняя, средняя и нижняя доля), которые называются зонами Веста (первая, вторая и третья соответственно).
Нервная регуляция
Кровоснабжение и иннервация легких связаны и работают как единая система. Обеспечение сосудов нервами происходит с двух сторон: афферентной и эфферентной. Или также называемые вагусной и симпатической. Афферентная сторона иннервации происходит за счет блуждающих нервов. То есть нервными волокнами, связанных с чувствительными клетками узловатого ганглия. Эфферентная же обеспечивается шейными и верхне-грудными нервами узлами.
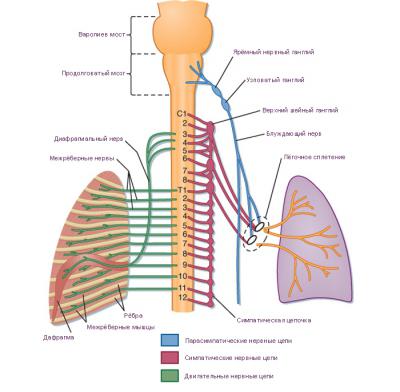
Кровоснабжение легких и анатомия этого процесса сложны, и состоят из множества органов, включая нервную систему. Наибольшее влияние она оказывает на большой круг кровообращения. Так, возбуждение нервов стимуляцией электричеством в малом круге приводит к увеличению давления только на 10–15%. Иначе говоря, несущественно.
Крупные сосуды легких (в особенности легочная артерия) обладают крайне высокой реакцией. Увеличение давления в легочных сосудах приводит к замедлению ритма сердцебиения, уменьшению артериального давления, наполнению селезенки кровью, расслаблению гладких мышц.
Гуморальная регуляция
Катехоламин и ацетилхолин в регуляции большого круга имеют большее значение, чем малого. Введение одинаковых доз катехоламина в сосуды разных органов показывает, что в малом круге вызывается меньшее сужение просвета кровеносных сосудов (вазоконстрикция). Повышение количества ацетилхолина в крови приводит к умеренному увеличению объемов легочных сосудов.
Гуморальная регуляция кровоснабжения в легких и легочных сосудах осуществляется с помощью препаратов, содержащих такие вещества, как: серотонин, гистамин, ангиотензин-II, простагландин-F. Их введение в кровь приводит к сужению легочных сосудов в малом круге кровообращения и повышению давления в легочной артерии.
Особенности кровоснабжения органов человека











- Физиология

- История физиологии

- Методы физиологии

Кровоснабжение головного мозга
Кровоснабжение головного мозга осуществляется внутренними сонными и позвоночными артериями, которые в основании мозга связаны друг с другом и образуют артериальный круг. Характерной особенностью является то, что мозговые артерии входят в ткань мозга не в одном месте, а распространяются по поверхности мозга, отдавая тонкие ветви. Данная особенность обеспечивает равномерное распределение кровотока по поверхности мозга и оптимальные условия кровоснабжения коры.
Отток крови из головного мозга происходит по поверхностным и глубоким венам, впадающим в венозные синусы твердой мозговой оболочки и далее во внутренние яремные вены. Особенностью венозных сосудов головного мозга является отсутствие в них клапанов и наличие большого числа анастомозов, препятствующих застою венозной крови.

Рис. 1. Распределение минутного объема кровообращения (МОК) в различных органах в покое
Капилляры сосудов головного мозга обладают специфической избирательной проницаемостью, что обеспечивает транспорт одних веществ из крови в ткани мозга и задержку других.
В головном мозге имеется гематоэнцефалический барьер, отделяющий нейроны головного мозга от крови и отличающийся от других гистогематических барьеров. Для эндотелиальных клеток капилляров характерны: очень малое число пор, плотные контакты между клетками, низкая способность к пиноцитозу. Также особенностью данного барьера является наличие глиального компонента: глиальные клетки, участвующие в образовании барьера, — астроциты — своими отростками образуют своеобразные футляры вокруг капилляров. Защитная функция гематоэнцефалического барьера заключается в предупреждении или ограничении поступления в головной мозг различных веществ из крови. Этот барьер непроницаем и для многих других физиологически активных соединений: серотонина, адреналина, дофамина и многих гормонов.
Регуляция кровотока в головном мозге происходит с помощью нервной и гуморальной систем. Нервная система осуществлет регуляцию по рефлекторному типу. Большое значение при этом имеют барорецепторы каротидного тельца, расположенного в месте разветвления сонной артерии. Центральное звено регуляции находится в сосудодвигательном центре продолговатого мозга. Эфферентное звено реализуется через норадренергическую и холинергическую иннервацию сосудов. Из гуморальных факторов особенно сильное влияние на мозговые сосуды оказывает диоксид углерода. Увеличение напряжения С02 в артериальной крови приводит к увеличению мозгового кровотока.

Рис. Кровообращение головного мозга
Значительно влияние на тонус сосудов и концентрации ионов водорода в межклеточной жидкости мозга. На уровень мозгового кровотока влияет также концентрация ионов калия.
Особенности мозгового кровообращения и кровоснабжения
- В покое для мозга массой 1500 г мозговой кровоток составляет 750 мл/мин или около 15 % от минутного объема кровообращения
- Интенсивность кровотока в сером веществе, богатом нейронами, в 4 раза и более выше, чем в белом
- Общий мозговой кровоток остается относительно постоянным при различных функциональных состояниях (сон, покой, возбуждение и т.д.), так как происходит в замкнутой полости, ограниченной костями черепа
- При усилении активности отдельных областей головного мозга происходит увеличение их локального кровотока за счет хорошо развитых перераспределительных механизмов
- Кровоток регулируется преимущественно местными миогенными и метаболическими механизмами, плотность иннервации сосудов мозга невелика и вегетативная регуляция сосудистого тонуса имеет второстепенное значение
- Метаболические факторы, в частности повышение pCO2, концентрации Н + , молочной кислоты, снижение pO2 в капиллярах и околососудистом пространстве вызывают вазодилатацию
- В сосудах мозга хорошо выражена миогенная ауторегуляция, поэтому при изменениях гидростатического давления в связи с переменой положения тела величина его кровотока остается постоянной
- Под влиянием норадреналина отмечается вазодилатация сосудов в связи с преобладанием β-адренорецепторов
Кровоснабжение сердца
Сердце кровоснабжается из двух венечных (коронарные) артерий, которые начинаются от луковицы аорты ниже верхних краев полулунных клапанов аорты. Во время систолы желудочков вход в венечные артерии прикрывается клапанами, а сами артерии частично пережимаются сокращенным миокардом, и кровоток через них резко ослабевает. Во время диастолы напряжение в стенке миокарда падает, входные отверстия венечных артерий не закрываются полулунными клапанами и кровоток в них увеличивается.
Регуляция коронарного кровотока происходит с помощью нервных и гуморальных влияний, а также внутриорганным механизмом.
Нервная регуляция осуществляется с помощью симпатических адренергических волокон, оказывающих сосудорасширяющий эффект. За гуморальную регуляцию ответственны метаболические факторы. Более важную роль играет напряжение кислорода в крови: при его снижении венечные сосуды расширяются. Этому также способствует повышенная концентрация в крови диоксида углерода, молочной кислоты и ионов калия. Ацетилхолин расширяет венечные артерии, адреналин вызывает сужение венечных артерий и вен.
Внутриорганные механизмы включают миогенную ауторегуляцию, осуществляемую за счет реакции гладких мышц венечных артерий на изменение давления.

Рис. Схема кровообращения сердца
Особенности кровообращения и кровоснабжения сердца:
- В покое для сердца массой 300 г коронарный кровоток составляет 250 мл/мнн или около 5 % минутного объема кровообращения
- В покое потребление кислорода миокардом составляет 8-10 мл/мин/100 г сердца
- Коронарный кровоток возрастает пропорционально нагрузке
- Хорошо выражены механизмы ауторегуляции кровотока
- Коронарный кровоток зависит от фазы сердечного цикла: уменьшается в систолу и увеличивается в диастолу. При сильных сокращениях миокарда и тахикардии (эмоциональный стресс, тяжелая физическая нагрузка) увеличивается доля систолы и условия коронарного кровотока ухудшаются
- Даже в состоянии покоя в сердце наблюдается высокая экстракция О2 (около 70 %), в результате повышенная потребность в нем удовлетворяется главным образом за счет увеличения объема коронарного кровотока, так как резерв повышения экстракции невелик
- Отмечается тесная связь между метаболической активностью миокарда и величиной коронарного кровотока, которая сохраняется даже в полностью изолированном сердце
- Наиболее мощным стимулятором для расширения коронарных сосудов служит недостаток О2 и последующее образование сосудорасширяющих метаболитов (преимущественно — аденозина)
- Симпатическая стимуляция увеличивает коронарный кровоток опосредованно путем увеличения ЧСС, систолического выброса, активации метаболизма миокарда и накопления продуктов метаболизма с вазодилататорным эффектом (СO2, Н+, К+, аденозин). Прямой эффект симпатической стимуляции может быть как вазоконстрикторным (α2-адренорецепторы), так и вазодилататорным (β1-адренорецепторы)
- Парасимпатическая стимуляция вызывает умеренное расширение коронарных сосудов

Рис. 1. Изменение коронарного кровотока в систолу и диастолу
Особенности коронарного кровообращения
Кровоток сердца осуществляется по системе коронарных сосудов (венечных сосудов). Коронарные артерии отходят от основания аорты. Левая из них снабжает кровью левое предсердие, левый желудочек и частично межжелудочковую перегородку; правая — правое предсердие, правый желудочек, а также частично межжелудочковую перегородку и заднюю стенку левого желудочка. Ветви левой и правой артерий имеют небольшое число анастомозов.
Большая часть (80-85%) венозной крови оттекает от сердца через систему вен, сливающихся в венозный синус, и передние сердечные вены. По этим сосудам кровь попадает непосредственно в правое предсердие. Остальные 10-15% венозной крови поступают через мелкие вены Тебезия в желудочки.
Миокард имеет в 3-4 раза большую плотность капилляров, чем скелетная мышца, и на один сократительный кардиомиоцит левого желудочка приходится один капилляр. Межкапиллярное расстояние в миокарде очень маленькое (около 25 мкм), что создает хорошие условия для захвата кислорода клетками миокарда. В покое через коронарные сосуды протекает 200-250 мл крови в 1 мин. Это составляет приблизительно 5% от МОК, в то время как масса сердца (300 г) составляет всего лишь 0,5% от массы тела.
Кровоток в сосудах, пронизывающих миокард левого желудочка, во время систолы снижается вплоть до полной остановки. Это обусловлено: 1) сжатием сосудов сокращающимся миокардом; 2) частичным перекрытием устьев коронарных артерий створками аортального клапана, открывающимися во время систолы желудочков. Внешнее давление на сосуды миокарда левого желудочка эквивалентно величине напряжения миокарда, создающего во время систолы давление на кровь в полости левого желудочка около 120 мм рт. ст. При таком внешнем давлении сосуды миокарда левого желудочка могут полностью пережиматься, а кровоток через миокард и доставка к его клеткам кислорода и питательных веществ на доли секунды прекращаются. Питание миокарда левого желудочка осуществляется преимущественно во время его диастолы. В правом желудочке отмечается лишь небольшое снижение кровотока, так как величина напряжения миокарда в нем небольшая и внешнее давление на сосуды составляет не более 35 мм рт. ст.
Потребление энергии и кислорода миокардом возрастают при увеличении частоты сердечных сокращений. При этом уменьшение длительности сердечного цикла идет главным образом за счет укорочения длительности диастолы. Таким образом, при тахикардии, когда потребность миокрада в кислороде возрастает, условия для его поступления из артериальной крови к миокарду ухудшаются. Поэтому при недостаточности коронарного кровотока нельзя допускать развития тахикардии.
Важную роль в защите миокарда левого желудочка от недостатка кислорода во время систолы играет миоглобин. Он по строению и свойствам подобен гемоглобину, но может связывать кислород и диссоциировать при низком напряжении кислорода. Во время диастолы при интенсивном притоке крови миоглобин связывает кислород и переходит в оксимиоглобин. При систоле, когда резко снижается напряжение кислорода в миокарде, миоглобин диссоциирует с высвобождением свободного кислорода и предохраняет миокард от гипоксии.
Кровоснабжение легких, печени и кожи
Особенностью кровоснабжения легких является наличие кровотока через бронхиальные артерии (сосуды большого круга кровообращения) и через малый круг кровообращения. Кровь, поступающая от бронхиальных артерий, обеспечивает питание самих тканей легких, а легочный кровоток обеспечивает газообмен между альвеолярным воздухом и кровью.
Нервная регуляция просвета легочных сосудов происходит за счет влияния симпатических и парасимпатических волокон. Повышение давления в легочных сосудах приводит к рефлекторному снижению артериального давления и урежению сердечных сокращений. Парасимпатическая система оказывает сосудорасширяющее действие. Гуморальная регуляция зависит от содержания в крови серотонина, гнетами на, простагландинов. При увеличении концентрации этих веществ легочные сосуды сужаются и повышается давление в легочном стволе. Снижение уровня кислорода во вдыхаемом воздухе приводит к сужению легочных сосудов и повышению давления в легочном стволе.
Особенности легочного кровоснабжения
- Площадь поверхности капилляров составляет около 60 м 2 , а при интенсивной работе в связи с открытием нефункциони- рующих капилляров может вырастать до 90 м 2
- Сосудистое сопротивление примерно в 10 раз меньше общего периферического сопротивления
- Градиент давления между артериями и капиллярами (6 мм рт. ст.) и между капиллярами и левым предсердием (1 мм рт. ст.) значительно ниже, чем в большом круге кровообращения
- На давление в легочных сосудах влияет давление в плевральной полости (интраплевральное) и в альвеолах (интраальвеолярное)
- Пульсирующий характер кровотока имеется даже в капиллярах и венах вплоть до левого предсердия
- Кровоток в различных отделах легких неравномерен и сильно зависит от положения тела и фазы дыхательного цикла
- В связи с большой растяжимостью сосуды легких выполняют функцию быстромобилизуемого депо
- При снижении pO2 или pCO2 возникает локальное сужение сосудов легких: гипоксическая легочная вазоконстрикция (рефлекс Эйлера — Лилиестранда)
- Сосуды легких реагируют на стимуляцию симпатической ВНС подобно системным сосудам
Кровоснабжение печени
Кровь к печени поступает по печеночной артерии и воротной вене. Оба эти сосуда образуют междолевые артерии и вены, которые проникают в паренхиму печени и формируют систему синусов печени. В центре каждой дольки синусоиды объединяются в центральную вену, которые сливаются в собирательные вены, а затем в ветви печеночной вены. Для сосудов печени характерна развитая ауторегуляция. Симпатические нервные волокна осуществляют сосудосуживающее действие.
Виды кровеносных сосудов, особенности их строения и функции.
Анатомия сердца.
1. Общая характеристика сердечно-сосудистой системы и её значение.
2. Виды кровеносных сосудов, особенности их строения и функции.
3. Строение сердца.
4. Топография сердца.
1. Общая характеристика сердечно-сосудистой системы и её значение.
ССС включает в себя две системы: кровеносную (систему кровообращения) и лимфатическую (систему лимфообращения). Кровеносная система объединяет сердце и сосуды. Лимфатическая система включает разветвленные в органах и тканях лимфатические капилляры, лимфатические сосуды, лимфатические стволы и лимфатические протоки, по которым лимфа течет по направлению к крупным венозным сосудам. Учение о ССС называется ангиокардиологией.
Кровеносная система – одна из основных систем организма. Она обеспечивает доставку тканям питательных, регуляторных, защитных веществ, кислорода, отвод продуктов обмена, теплообмен. Представляет собой замкнутую сосудистую сеть, пронизывающую все органы и ткани, и имеющую центрально расположенное насосное устройство – сердце.
Виды кровеносных сосудов, особенности их строения и функции.
Анатомически кровеносные сосуды делятся на артерии, артериолы, прекапилляры, капилляры, посткапилляры, венулыи вены.
Артерии –это кровеносные сосуды, несущие кровь от сердца, независимо от того какая кровь: артериальная или венозная в них находится. Представляют собой цилиндрической формы трубки, стенки которых состоят из 3-х оболочек: наружной, средней и внутренней. Наружная (адвентициальная) оболочка представлена соединительной тканью, средняя– гладкомышечной, внутренняя – эндотелиальной (интима). Помимо эндотелиальной выстилки внутренняя оболочка большинства артерий имеет ещё внутреннюю эластическую мембрану. Наружная эластическая мембрана располагается между наружной и средней оболочками. Эластические мембраны придают стенкам артерий добавочную прочность и упругость. Самые тонкие артериальные сосуды называются артериолами. Они переходят в прекапилляры, а последние – в капилляры,стенки которых обладают высокой проницаемостью, благодаря чему происходит обмен веществами между кровью и тканями.
Капилляры – это микроскопические сосуды, которые находятся в тканях и соединяют артериолы с венулами через прекапилляры и посткапилляры. Посткапилляры образуются из слияния двух или нескольких капилляров. По мере слияния посткапилляров образуются венулы– самые мелкие венозные сосуды. Они вливаются в вены.
Вены – это кровеносные сосуды, несущие кровь к сердцу. Стенки вен гораздо тоньше и слабее артериальных, но состоят из тех же трех оболочек. Однако эластические и мышечные элементы в венах развиты меньше, поэтому стенки вен более податливы и могут спадаться. В отличие от артерий многие вены имеют клапаны. Клапаны представляют собой полулунные складки внутренней оболочки, которые препятствуют обратному току крови в них. Особенно много клапанов в венах нижних конечностей, в которых движение крови происходит против силы тяжести и создается возможность застоя и обратного тока крови. Много клапанов и в венах верхних конечностей, меньше – в венах туловища и шеи. Не имеют клапанов только обе полые вены, вены головы, почечные вены, воротная и лёгочные вены.
Разветвления артерий соединяются между собой, образуя артериальные соустья – анастомозы. Такие же анастомозы соединяют и вены. При нарушении притока или оттока крови по основным сосудам анастомозы способствуют движению крови в различных направлениях. Сосуды, обеспечивающие ток крови в обход основного пути называются коллатеральными (окольными).
Кровеносные сосуды тела объединяют в большойи малый круги кровообращения. Кроме того, дополнительно выделяют венечный круг кровообращения.
Большой круг кровообращения (телесный)начинается от левого желудочка сердца, из которого кровь поступает в аорту. Из аорты через систему артерий кровь уносится в капилляры органов и тканей всего тела. Через стенки капилляров тела происходит обмен веществ между кровью и тканями. Артериальная кровь отдает тканям кислород и, насыщаясь углекислым газом, превращается в венозную. Заканчивается большой круг кровообращения двумя полыми венами, впадающими в правое предсердие.
Малый круг кровообращения (легочный) начинается легочным стволом, который отходит от правого желудочка. По нему кровь доставляется в систему легочных капилляров. В капиллярах легких венозная кровь, обогащаясь кислородом и освобождаясь от углекислого газа, превращается в артериальную. От лёгких артериальная кровь оттекает по 4 легочным венам в левое предсердие. Здесь заканчивается малый круг кровообращения.
Таким образом, кровь движется по замкнутой системе кровообращения. Скорость кровооборота по большому кругу – 22 секунды, по малому – 5 секунд.
Венечный круг кровообращения (сердечный)включает сосуды самого сердца для кровоснабжения сердечной мышцы. Он начинается левой и правой венечными артериями, которые отходят от начального отдела аорты – луковицы аорты. Протекая по капиллярам, кровь отдает в сердечную мышцу кислород и питательные вещества, получает продукты распада, и превращается в венозную. Почти все вены сердца впадают в общий венозный сосуд – венечный синус, который открывается в правое предсердие.
Строение сердца.
Сердце(cor; греч. cardia) – полый мышечный орган, имеющий форму конуса, верхушка которого обращена вниз, влево и вперед, а основание – вверх, вправо и назад. Сердце расположено в грудной полости между легкими, позади грудины, в области переднего средостения. Приблизительно 2/3 сердца находится в левой половине грудной клетки и 1/3 – в правой.
Сердце имеет 3 поверхности.Передняя поверхность сердца прилегает к грудине и реберным хрящам, задняя – к пищеводу и грудной части аорты, нижняя– к диафрагме.
На сердце также различают края (правый и левый) и борозды: венечную и 2 межжелудочковые (переднюю и заднюю). Венечная борозда отделяет предсердия от желудочков, межжелудочковые борозды разделяют желудочки. В бороздах располагаются сосуды и нервы.
Размеры сердца индивидуально различны. Обычно сравнивают размер сердца с величиной кулака данного человека (длина 10-15 см, поперечный размер – 9-11 см, переднезадний размер – 6-8 см). Масса сердца взрослого человека составляет в среднем 250-350 г.
Стенка сердца состоит из 3 слоёв:
– внутренний слой (эндокард) выстилает полости сердца изнутри, его выросты образуют клапаны сердца. Он состоит из слоя уплощённых тонких гладких эндотелиальных клеток. Эндокард образует предсердно-желудочковые клапаны, клапаны аорты, легочного ствола, а также заслонки нижней полой вены и венечного синуса;
– средний слой (миокард) является сократительным аппаратом сердца. Миокард образован поперечнополосатой сердечной мышечной тканью и является самой толстой и мощной в функциональном отношении частью стенки сердца. Толщина миокарда неодинакова: наибольшая – у левого желудочка, наименьшая – у предсердий.
Миокард желудочков состоит из трех мышечных слоев – наружного, среднего и внутреннего; миокард предсердий – из двух слоев мышц – поверхностного и глубокого. Мышечные волокна предсердий и желудочков берут начало от фиброзных колец, отделяющих предсердия от желудочков. фиброзные кольца располагаются вокруг правого и левого предсердно-желудочковых отверстий и образуют своеобразный скелет сердца, к которому относятся тонкие кольца из соединительной ткани вокруг отверстий аорты, легочного ствола и прилегающие к ним правый и левый фиброзные треугольники.
– наружный слой (эпикард) покрывает наружную поверхность сердца и ближайшие к сердцу участки аорты, легочного ствола и полых вен. Он образован слоем клеток эпителиального типа и представляет собой внутренний листок околосердечной серозной оболочки – перикарда.Перикард изолирует сердце от окружающих органов, предохраняет сердце от чрезмерного растяжения, а жидкость между его пластинками уменьшает трение при сердечных сокращениях.
Сердце человека продольной перегородкой разделено на 2 не сообщающиеся между собой половины (правую и левую). В верхней части каждой половины располагается предсердие (atrium) правое и левое, в нижней части – желудочек (ventriculus) правый и левый. Таким образом, сердце человека имеет 4 камеры: 2 предсердия и 2 желудочка.
В правое предсердие поступает кровь из всех частей тела по верхней и нижней полым венам. В левое предсердие впадают 4 легочные вены, несущие артериальную кровь из лёгких. Из правого желудочка выходит легочной ствол, по которому венозная кровь поступает в лёгкие. Из левого желудочка выходит аорта, несущая артериальную кровь в сосуды большого круга кровообращения.
Каждое предсердие сообщается с соответствующим желудочком через предсердно-желудочковое отверстие,снабженное створчатым клапаном. Клапан между левым предсердием и желудочком является двустворчатым (митральным), между правым предсердием и желудочком – трехстворчатым. Клапаны открываются в сторону желудочков и пропускают кровь только в этом направлении.
Легочный ствол и аорта у своего начала имеют полулунные клапаны, состоящие из трех полулунных заслонок и открывающиеся по направлению тока крови в этих сосудах. Особые выпячивания предсердий образуют правоеилевое ушки предсердий. На внутренней поверхности правого и левого желудочков имеются сосочковые мышцы – это выросты миокарда.
Топография сердца.
Верхняя граница соответствует верхнему краю хрящей III пары рёбер.
Левая границаидёт по дугообразной линии от хряща III ребра до проекции верхушки сердца.
Верхушка сердца определяется в левом V межреберье на 1–2 см медиальнее левой среднеключичной линии.
Правая граница проходит на 2 см правее правого края грудины
Нижняя граница – от верхнего края хряща V правого ребра к проекции верхушки сердца.
Имеются возрастные, конституциональные особенности расположения (у новорождённых детей сердце лежит целиком в левой половине грудной клетки горизонтально).

Основными гемодинамическими показателямиявляется объёмная скорость кровотока, давление в различных отделах сосудистого русла.
Объёмная скорость – это количество крови, протекающей через поперечное сечение сосуда за единицу времени и зависит от разности давления в начале и конце сосудистой системы и от сопротивления.
Артериальное давление зависит от работы сердца. Кровяное давление колеблется в сосудах с каждой систолой и диастолой. В период систолы АД повышается – систолическое давление. В конце диастолы снижается – диастолическое. Разница между систолическим и диастолическим характеризует пульсовое давление.