От чего бывает мигрень. Мигрень, типы мигрени, способы лечения
Мигрень, причины, симптомы и лечение
Головные боли являются настоящим бичом людей, ведь жизнь наполнена постоянным нервным и физическим напряжением, хроническим стрессом и. т .д. Но мигрень занимает особое место, потому что приступ этой боли в голове продолжается от нескольких часов до нескольких дней и привычные таблетки от нее не помогают.
.jpg) Само слово «мигрень» в переводе означает «половина головы» и этим объясняется локализация проблемы – человек испытывает мучительную боль именно в половине черепной коробки. Чтобы справиться с мигренью, важно знать причины этой боли и типы лечения.
Само слово «мигрень» в переводе означает «половина головы» и этим объясняется локализация проблемы – человек испытывает мучительную боль именно в половине черепной коробки. Чтобы справиться с мигренью, важно знать причины этой боли и типы лечения.
Причины возникновения
Мигрень вызывают сосудистые нарушения, заключающиеся в том, что стенки сосудов, за счет которых мозг снабжается кровью, расширяются и сдавливают окружающие нервные клетки. Также считается, что немалая роль в образовании приступа мигрени у активации ядра тройничного нерва.
В разных случаях к появлению мигрени в целом могут привести психоэмоциональные перегрузки, излишняя физическая нагрузка, курение, гормональные нарушения и резкая смена погоды.
Некоторые продукты способны тоже вызвать кратковременные сосудистые нарушения – сыр, шоколад, красное вино и др.
Симптомы мигрени
В общем виде мигрень это пульсирующая и постепенно нарастающая головная боль, часто локализующаяся только в одной половине головы и сопровождающаяся тошнотой, рвотой и даже ознобом.
Бывает, люди отмечают у себя светобоязнь и неприятие громких звуков, а также мелькание мушек перед глазами, ореолы вокруг светящихся объектов и сонливость.
Мигрень подразделяют на три типа с несколько различающейся симптоматикой приступа:
- Классическая мигрень – отличается появлением так называемой ауры, под которой понимается ряд признаков мигрени, заметных за несколько минут или дней перед приступов. Нарушается зрение, концентрация внимания, умственная активность. И далее появляется пульсирующая боль в одном участке головы с чувством тошноты. В течение часа боль достигает пика, отмечают побледнение или покраснение кожи.
- Обычная мигрень – неврологическая аура отсутствует, но наблюдаются изменения в эмоциональном фоне: раздражение, агрессия или наоборот эйфория. Нередко это голод или сонливость. Затем появляется боль в лобной, височной или затылочной части головы, приступ чаще всего наступает ночью или утром и длится до 18 часов.
- Ассоциированная мигрень – соединяет в себе все вышеперечисленные симптомы, с подключением более серьезных патологических неврологических состояний. Сюда может входить паралич мимических или зрительных мышц, психические сбои и др.
Как быстро снять боль
Как только становится ясно, что приступ мигрени произойдет, желательно сразу убрать из ближайшего пространства все раздражающие факторы (резкие запахи, яркий свет и т.д.), и по возможности уйти в тихое и темное проветриваемое помещение, приняв лекарство. Это может быть медикаментозный препарат или одно из средств народной медицины, которые будут описаны ниже.
Далее нужно крепко обвязать голову полотенцем, сделать холодный компресс на голову и постараться заснуть, либо остаться лежать с закрытыми глазами. Так приступ мигрени может закончиться быстро, не успев достичь своего болезненного пика.
Массаж при мигрени
Так как в основе мигрени лежит сдавливание определенных участков мозга расширенными сосудами, то можно постараться снять это физическое напряжение при помощи массажа. При этом советуют использовать эфирные масла – в особенности масла лаванды, мяты и розмарина, которые показывают высокую эффективную в таких случаях.
Дополнительно показано промассировать не только голову и область висков, но также затронуть и шею.
Классический массаж
Самый простой массаж способен снять приступ мигрени за несколько минут, особенно на ранних его этапах. Для него нужно последовательно выполнить следующие манипуляции:
- сложить ладони одна на другую, поместить их на лоб и выполнить 40 движений руками из стороны в сторону, т.е. влево-вправо;
- разместить ладони с двух сторон головы так, чтобы большие пальцы оказались рядом с ушами. Сделать руками 40 движений уже вверх-вниз;
- положить ладони на затылок так, чтобы они соприкасались мизинцами и ребрами кистей промассировать затылок по направлению снизу вверх;
- большими пальцами рук надавливать на виски, закрыв глаза, в течение 1 минуты;
- сдавить голову ладонями с двух сторон и выдержать такое положение 30 секунд;
- надавить сразу обоими большими пальцами рук на место между бровями в течение 15-20 секунд.
Точечный массаж
При правильном воздействии на определенные точки приступ мигрени может закончиться очень быстро – рекомендуют вставить большие пальцы рук в уши и надавить на козелки в направлении изнутри вперед, а потом немного вверх, по направлению к глазам.
Надавить, отпустить и повторить так 3 раза с промежутком в 1-2 минуты. Считается, что этот массаж способен избавить не только от мигрени, но и от головных болей любого происхождения.
Акупунтурный массаж при мигрени
В результате ряда исследований было выявлено, что точечное акупунктурное воздействие на определенные нейроны позволяет излечить мигрень. Иглоукалывание стимулирует или раздражает нервные окончания, которые отвечают за боль и содержание важных веществ в крови, недостаток которых может привести к приступу.
Акупунктурный массаж может и убрать приступы, и воздействовать на причину мигрени в период между ними. Но делать его должен только проверенный специалист, иначе процедура может ухудшить состояние.
Лечебные ванны
Так как мигрень во многом связана с нервным перенапряжением, то поспособствовать ее устранению может такая расслабляющая процедура, как ванна. Она может как уменьшить клинические проявления мигрени, так и ускорить ее окончание.
Заметную эффективность показывает добавление в ванны горчицы в какой-либо из ее форм по следующим методам:
- с горчичным порошком – развести горсть порошка в воде до состояния кашицы и развести ее в ванне, наполненной комфортной водой. Принимать ванну 10 минут.
- с семенами горчицы – залить 2 большие ложки сырья 2 кружками воды, добавить 1 большую ложку сухой травы шалфея и настоять полчаса. Затем добавить в ванну.
- с горчичным маслом – 10 капель добавить в кружку теплой воды и взболтать смесь в какой-нибудь другой закрытой емкости. Потом добавить состав в теплую ванну.
Важно! Если горчица слишком раздражающе действует на кожу тела или вызывает аллергию, как вариант замены можно использовать настой мелиссы или ромашки, масла цитрусовых или даже обычную (либо ароматизированную морскую соль). Эти компоненты также помогут.
Компрессы
При мигрени показаны компрессы с контрастными свойствами, так как они необходимым образом действуют на сосуды. Можно просто намочить полотенца в горячей и холодной воде и положить одно на лоб, а другое под затылок и каждые две минуты менять местами. Так нужно сделать 6 раз подряд, после чего приступ мигрени должен заметно отступить.
Помимо этого, можно приложить ко лбу и вискам ломтики сырого картофеля, сырой лист капусты или разрезанные вдоль листы алоэ, закрепив их пластырем и повязкой сверху. И еще один народный рецепт компресса от мигрени – пропитанная настоем душицы ткань.
Травяные отвары и настои
Народная медицина неотделима от использования разных травяных настоев и отваров. От мигрени хорошо помогает душица – ее можно использовать не только для компрессов, но и в качестве отвара для приема внутрь. Если приступы мигрени случаются часто, его надо пить ежедневно по три раза в день (по инструкции на упаковке) до облегчения состояния.
Предупредить приступ в случае признаков, его предвещающих, может напиток из черного чая, заваренного вместе с листьями и стеблями малины.
Полезны и успокоительные чаи из ромашки, пустырника, боярышника, валерианы – по отдельности или в составе сбора.
Еще один вариант – спиртовой настой перегородок грецкого ореха. Его нужно принимать по 1 большой ложке перед едой в течение 25 дней, чтобы настой проявил свою эффективность.
Противопоказания при мигрени
Чтобы лечение мигрени не оказалось напрасным, важно знать, что является запрещенным в случае этой проблемы. К основным противопоказаниям здесь относятся прием алкоголя и курение, а также потребление горького шоколада и сыра, потому что все это является не чем иным, как провоцирующими факторами.
Также запрещены недосып и переутомление.
Другие эффективные методы лечения
Одним из самых действенных народных методов считается отвар чеснока в молоке – для его приготовления нужно измельчить 10 зубков чеснока, залить их 50 мл молока, нагреть до кипения, подержать на огне пару минут, затем остудить и процедить. Готовое средство необходимо закапывать в каждое ухо по несколько капель, держа там минуту и выливая.
Еще один рецепт с молоком включает в себя куриное яйцо. Его нужно разбить в кружку и залить кипящим молоком, аккуратно помешивая и сразу выпить небольшими глотками. В течение недели такое средство нужно употреблять по одной порции, и болезнь отступит.
Также можно делать ингаляции уксусными парами. Для этого смешивают по кружке воды и натурального яблочного уксуса, ставят смесь на огонь и дожидаются появления пара. И далее нужно наклонить голову над емкостью с готовым составом и проводить ингаляцию.
Эффективные лекарственные средства
Лечение мигрени в домашних условиях может заключаться только в приеме лекарств. При этом важно учитывать, что привычные обезболивающие таблетки – ибупрофен, но-шпа и. т. д., в случае мигрени бесполезны.
Самыми действенными лекарствами являются средства из группы триптанов – Суматриптан, Фроватриптан, Зомиг и др. А при слабо выраженных мигренях могут помочь такие анальгетики как Темпалгин и Цитрамон, но пить их важно в самом начале приступа. В крайних случаях принимают Мидрин или Дигидроэрготамин.
Профилактика мигрени
Мигрень не является разовой проблемой, поэтому имеет смысл принимать меры для того, чтобы предотвратить ее появление или существенно сократить частоту приступов.
Если из рациона убрать «опасные» в данном случае продукты – фаст-фуд, копчености, колбасы и морепродукты, а также отказаться от алкоголя и нормализовать режим дня, мигрень будет появляться реже. Параллельно нужно перейти на дробное питание и принимать витамины.
Очень важными профилактическими мерами является избегание стрессовых ситуаций при помощи сознательного контролирования эмоций или техник медитации, а также отказ от использования в быту средств с насыщенным запахом.
Это же касается источников шума и света – их нужно минимизировать, чтобы не провоцировать приступы.
Следует учесть и то, что резкая смена климата (выбор места отдыха) может вызывать обострение мигрени. Для того, чтобы этого не произошло и не был испорчен отдых, стоит принимать Пэшн Флауер. Это эффективные таблетки при смене часовых поясов, бессоннице и мигренях, на основе растительных компонентов.
От чего бывает мигрень. Мигрень, типы мигрени, способы лечения
Мигрень
Вас мучают мигрени ? Остеопатия это быстрый и безопасный способ вылечиться от недуга, а заодно улучишь общее состояние тела и иммунитета. Остеопатия хороша тем, что не несет побочных эффектов, ее задача помочь вашему организму справиться с недугом. Врач остеопат может вернуть ваше тело в сбалансированное состояние, уберет спазмы и зажимы, восстановит кровообращение, лимфоотток, исправит искривления в костях. В нашем специализированном медицинском центре остеопатии «МОСТ» работают дипломированные врачи-остеопаты, с общим стажем обучения более 13 лет и аналогичной практикой. Мы успешно лечим мигрень. Мигрень это сложное заболевание и для полного вашего излечения может потребоваться несколько терапий. Если у вас есть снимки или заключения врачей возьмите их с собой на консультацию.
Обо всем по порядку, давайте попробуем разобраться что же такое мигрень? И что о ней известно на сегодняшний день?
История и понятие мигрени
Мигрень известна человечеству более 3000 лет и является одним из самых древних и распространенных заболеваний. Первые упоминания о периодических головных болях, напоминающих по своему описанию мигрень, ученые находят еще в текстах древнего Вавилона и в письменах Шумерской цивилизации, а согласно трудам древнегреческого историка Геродота (490–425 гг. до н.э.)
Впервые мигрень была описана во II в. н.э. в книге «Об острых и хронических заболеваниях» Аретеем Каппадокийским, который назвал ее «гетерокранией» («иная голова»). Известный древнегреческий врач Гален (II в. н.э.) изменил название на «гемикранию», что в переводе с греческого обозначает «половина головы», отражая одну из важных отличительных особенностей болезни — локализацию болевых ощущений в половине (hemi) головы (krania). Он впервые предположил, что основная причина мигрени заключается в изменении состояния кровеносных сосудов.
Разновидности головной боли, таблица:

Мигрень (фр. migraine от др.-греч. ἡμικρανία или новолат. hemicrania — гемикрания или «половина головы») — неврологическое заболевание, проявляющееся хронической, приступообразной, мучительной, пульсирующей болью, в одной (редко в обеих) половине головы, сопровождается рвотой, тошнотой. Бывает с наличием Ауры (зрительные нарушения, расстройства речи, чувство онемения пораженного участка головы и др) но чаще проходит без неё. При этом отсутствуют серьёзные травмы головы, инсульт, опухоли мозга, а интенсивность и пульсирующий характер болей связывают с сосудистой головной болью, а не с головной болью от напряжения. Головная боль при мигрени не связана с повышением или резким снижением артериального давления, приступом глаукомы или повышением внутричерепного давления.
Тяжесть заболевания варьируется от редких (несколько раз в год), сравнительно лёгких приступов, до ежедневных; но, чаще всего, приступы мигрени повторяются с периодичностью 2-8 раз в месяц. Лечение довольно сложное и не гарантирует 100% результата. Больные теряют возможность нормально работать, учится, и пережидают лежа в постели, в тихой, темной комнате.
Осложнения: мигренозный статус, мигренозный инсульт.
От чего может начинаться мигрень?
Возникновению приступа обострения мигрени по наблюдениям способствуют следующие факторы: стресс, нервное и физическое перенапряжение, пищевые факторы, алкогольные напитки (чаще всего пиво и красное вино, шампанское), прием гормональных контрацептивов, сон (недостаток или избыток), погодные факторы (смена погоды, смена климатических условий).

Описание признаков и воздействия мигрени.
Приступы мигрени часто сопровождаются фотофобией (светобоязнью, гиперчувствительностью к яркому свету), фонофобией и гиперакузией (звукобоязнью, гиперчувствительностью к громким звукам), гиперосмией (гиперчувствительностью и отвращением к запахам), тошнотой, иногда рвотой, потерей пространственной ориентации и головокружением. Часто наблюдаются резкая раздражительность (дисфория) или угнетённое, подавленное настроение, возбуждение или сонливость, вялость. Наблюдается стаз желудка (задержка содержимого в желудке и торможение его перистальтики), вследствие чего принимаемые внутрь препараты не поступают в тонкий кишечник, не всасываются и не оказывают действия на высоте приступа.
Головная боль при мигрени обычно локализуется в одной половине головы (но может захватывать обе половины), распространяется на глаз, верхнюю челюсть, шею, имеет постоянный пульсирующий характер, усиливается при любых раздражениях (шум, свет, запахи). Длительность типичного мигренозного приступа от нескольких десятков минут до нескольких часов. Тяжёлые мигренозные приступы, затягивающиеся на несколько суток, называются мигренозным статусом.
Для мигрени с аурой характерен комплекс нейрологических симптомов, возникающих незадолго до приступа головной боли или одновременно с его началом. Аурой может быть помутнение зрения («туман» перед глазами), слуховые, зрительные, вкусовые, обонятельные или тактильные галлюцинации, головокружение, оцепенение, проблемы с концентрацией и речью, которые полностью исчезают по окончании ауры.
Что такое аура у мигрени?
Для мигрени с аурой характерен комплекс нейрологических симптомов, возникающих незадолго до приступа головной боли или одновременно с его началом. Аурой может быть помутнение зрения («туман» перед глазами), слуховые, зрительные, вкусовые, обонятельные или тактильные галлюцинации, головокружение, оцепенение, проблемы с концентрацией и речью, которые полностью исчезают по окончании ауры.
В ауре присутствуют два из следующих симптомов:
1. Зрительные симптомы всегда одинаковы и/или тактильные симптомы всегда расположены унилатерально (на одной и той же стороне тела);
2. Как минимум один из симптомов ауры развивается постепенно (его проявления постепенно усиливаются в течение времени, как минимум 5 минут) и/или несколько различных симптомов ауры проявляются с интервалом минимум в 5 минут;
Виды мигрени:
Глазная мигрень — заболевание, при котором у больного время от времени пропадает изображение на отдельных участках поля зрения. Это заболевание сопровождается ощущением мерцания, выпадением полей зрения и (или) появлением фосфенов, часто на периферии слепой области, иногда напоминая укрепления «призрачного замка» (цветные или чёрно-белые). Зрительное ощущение присутствует в обоих глазах, что свидетельствует о происходящих нарушениях не в зрительном анализаторе, а в высших отделах нервной системы. Признаки глазной мигрени (которая несмотря на название часто протекает совершенно безболезненно) как правило постепенно исчезают в течение 20—30 минут, однако, такое состояние иногда может сочетаться с обычной мигренью, что связано с нарушением кровообращения в головном мозге.
Гемиплегическая мигрень — относительно редкая разновидность мигрени, при которой появляется повторяющаяся временная слабость с одной стороны тела (гемиплегия — понятие, обозначающее паралич мышц одной половины тела).
Как правило, гемиплегическая мигрень обнаруживается у пациентов, родители которых были подвержены точно таким же приступам. Лечение этой формы мигрени, как правило, не отличается от методики лечения обычной или офтальмической мигрени. Перед тем, как установить диагноз «гемиплегическая мигрень», необходимо исключить другие причины возникновения приступов мышечной слабости.
Под маской мигрени могут скрываться такие заболевания, как инсульт, опухоль мозга, аневризма мозговых сосудов, глаукома, синусит и другие заболевания.
Лечение мигрени в стандартной медицине:
Стандартная медицина в лечении мигрени показывает себя не слишком эффективной. Лечение обычно сводится к купированию приступов при помощи большого количества препаратов (болеутоляющих, противорвотных, антидепрессантов, триптанов и др.), которые снимают болезненные ощущения. Подобный симптоматический подход может облегчить состояние пациента, но не приводит к излечению болезни. К тому же постоянный прием лекарств далеко не самым лучшим образом отражается на состоянии печени и почек.
Лечение мигрени остеопатом:
При обследовании пациентов очень часто обнаруживается, что причиной мигрени служит родовая травма. В таких случаях остеопат может вылечить болезнь благодаря методикам краниосакральной терапии. Лучшей же профилактикой является обследование новорожденного ребенка у остеопата на первых днях жизни: это может вовремя выявить послеродовые травмы и исправить их.
Остеопатический подход также может вылечить мигрень, если причина локализована в шейном отделе позвоночника: месте, где шейные позвонки соединяются с черепом. Болезни в этой области, такие, как остеоартрит, вызывают спазм артерий, из-за которых возникают головные боли. Уникальный подход врача остеопата нормализует кровеносный поток и состояние сосудов и это позволяет полностью избавиться от мигрени.
Остеопатия к мигрени подходит так же, как и к лечению любой другой болезни: комплексно, устраняя причины заболевания. Врачом остеопатом мигрень рассматривается, как нарушение правильной циркуляции крови и ликвора в головном мозгу человека, вызывающее расстройство в центральной нервной системе. С такими проблемами помогают справиться уже существующие и запатентованные методики краниальной остеопатии, отвечающей за правильную структуру костей черепа и позитивно влияющей на работу головного мозга. Остеопат помогает избавиться от головокружений, головных болей, вегетативной дистонии, нарушений внимания, повышенного давления, бессонницы, шума в голове и ушах.
Остеопатия запускает правильные обменные процессы во всем организме, нормализует кровоток в проблемных зонах и работу нервной системы, что позволяет пациенту чувствовать себя намного лучше. В большинстве случаев из практики пациенты отмечают полное избавление от головных болей благодаря остеопатическим сеансам.
Основной остеопатического подхода является комплексное воздействие на организм с учетом факторов возникновения заболевания. Применение остеопатических техник позволяет улучшить венозный и ликворный отток из черепа, уравновесить вегетативную нервную систему, уменьшить напряжение твердой мозговой оболочки головного и спинного мозга. Это лишь малая часть того, что может сделать врач остеопат. Лечить не симптомы, а причину — это правильный путь к здоровью.
Как лечить мигрень, ее симптомы и причины возникновения
 Головную боль можно по праву назвать болезнью цивилизации — ей страдают только люди. Она может называться по-разному: мигрень, боль напряжения, кластерная, но всегда это состояние портит жизнь человеку, нарушая ее нормальный ритм. Что такое мигрень, известно примерно двум миллиардам людей. Тем не менее вопросы о ее происхождении и лечении остаются до конца не выясненными.
Головную боль можно по праву назвать болезнью цивилизации — ей страдают только люди. Она может называться по-разному: мигрень, боль напряжения, кластерная, но всегда это состояние портит жизнь человеку, нарушая ее нормальный ритм. Что такое мигрень, известно примерно двум миллиардам людей. Тем не менее вопросы о ее происхождении и лечении остаются до конца не выясненными.
Виды головной боли

У каждого взрослого человека в жизни хотя бы раз случался приступ головной боли. Эти ощущения не нуждаются в описании. Жалобы на головную боль являются самыми частыми в клинике и предъявляются пациентами с самыми разнообразными болезнями. С физиологической точки зрения выделяют несколько видов боли:
- мигрень;
- головная боль напряжения;
- кластерная;
- органическая (травмы, кровоизлияния под оболочки и в паренхиму головного мозга, повышение внутримозгового давления);
- симптоматическая (как часть синдрома хронической усталости либо астеновегетативного симптомокомплекса, посталкогольная).
Самым частым типом головной боли является мигрень. Как минимум один раз ее проявления испытывали на себе 30% всех жителей Земли. И если раньше мигрень называли болезнью аристократов, то сейчас ее основными жертвами являются лица женского пола, преимущественно холерического типа темперамента. Приступы обычно начинаются в молодом возрасте и сопровождают женщину всю ее жизнь.
Второй по популярности тип головной боли — это боль напряжения. Ее ощущают как чувство сдавливания, либо ощущение одетого на голову шлема. Ее симптомы беспокоят в основном мужчин, в отличии от мигрени, которая характерна для женщин.
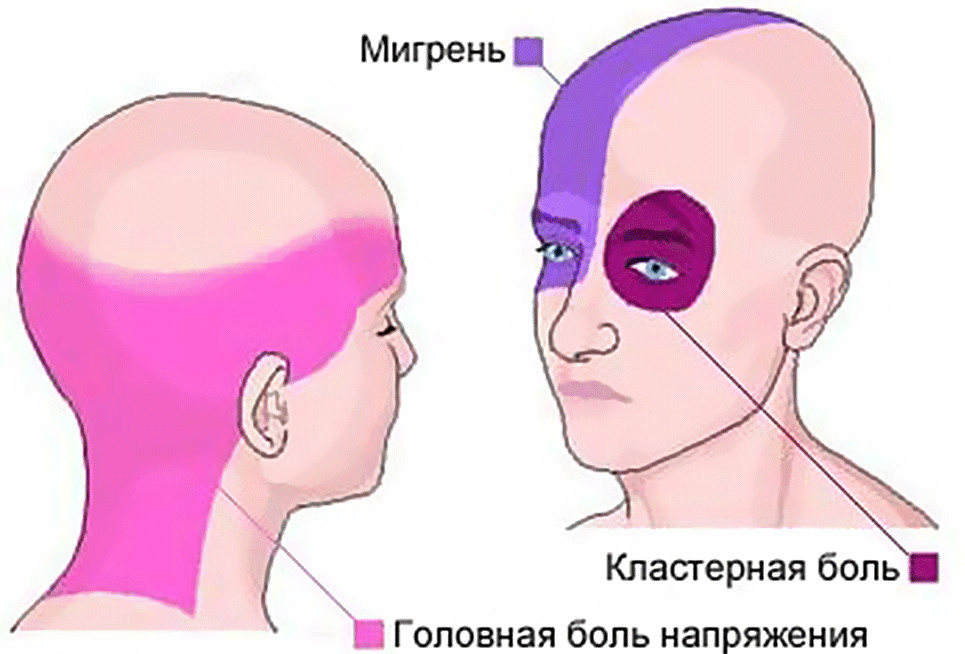
Если головная боль напряжения связана с чрезмерной вазоконстрикцией, которая возникает на фоне активации симпатической нервной системы (системы стресса), то мигрень, наоборот, ассоциирована с вазодилатацией. Поэтому те препараты, которые показывают высокую эффективность для лечения одного вида головной боли, не подходят для лечения другой ее формы.
Провокаторы мигрени
Мигрень — это больше функциональное понятие, нежели органическое. В большинстве случаев медики не находят стойких органических изменений до и во время приступа мигрени. Чаще всего то, от чего бывает мигрень, луче известно самому пациенту. Это могут быть психологические травмы, хронический стресс, неполучение желаемого, усталость либо внутренние личностные конфликты.
Причины мигрени- это большой список заболеваний и состояний, которые могут, как запустить первый в жизни приступ мигрени, так и быть триггерными для каждого последующего. Самыми распространенными являются следующие:
- психосоматические (неудовлетворенность своим социальным положением, переживания);
- черепно-мозговые травмы;
- пищевые (употребление шоколада, сыра, цитрусовых, алкоголь);
- сильные физические нагрузки, мышечное перенапряжение;
- резкое колебание температуры окружающей среды;
- гормональные;
- обезвоживание;
- действие лекарств (некоторые схемы лечения используют определенные препараты, влияющие на обмен нейротрансмиттеров, например, антидепрессанты);
- послеродовой стресс;
- длительное пребывание в душном плохо вентилируемом помещении.
Мигрень может возникать вследствие употребления в пищу продуктов, богатых на триптофан и тирамин. Это пара из двадцати аминокислот организма, которая участвует в обмене важнейших нейромедиаторов и гормонов ЦНС. При ее избытке нарушается баланс между процессами торможения и возбуждения, что приводит к возникновению мигреней.


У женщин приступы мигрени могут учащаться в связи с гормональными изменениями в их организме, например в виде ПМС, после родов. Мигренозные боли связанные с менструацией относятся к тяжелым, возникающим практически каждый месяц. Для их купирования не используют НПВС либо анальгетики. Мигрень в этом случае снимается специальными противомигренозными средствами (триптанами).
Если пациент предъявляет жалобы на мигрени причины которой установить не получается (имеется в виду органической причины), больной настоятельно должен быть направлен на консультацию психотерапевта (не психиатра).
Клиника мигрени и ее симптомы
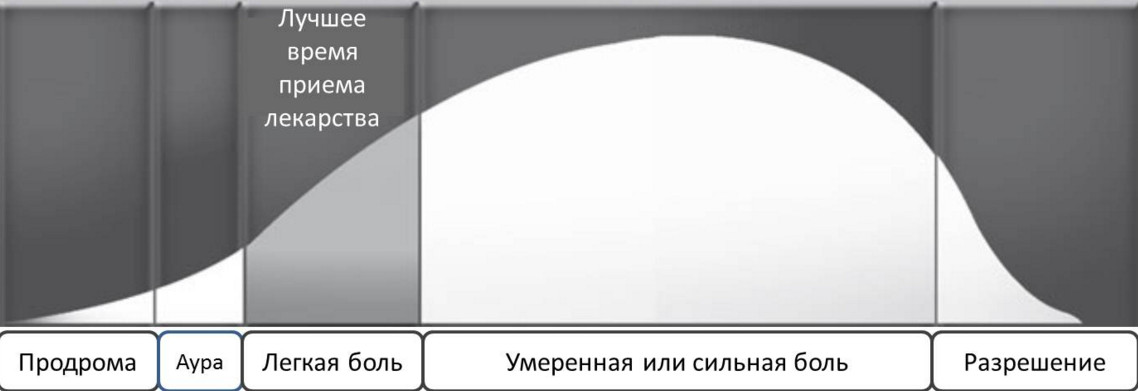
Симптомы мигрени проявляются в зависимости от стадии (фазы) развития головной боли. Физиологически пациент проходит через четыре такие фазы:
- Продром (слабость, усталость, раздражительность);
- Аура (рвота, тошнота, изменения в ощущении запахов, нарушение зрения, мелькание мушек перед глазами, фотопсии, могут случаться световые и звуковые галлюцинации);
- Непосредственно приступ мигрени (болевая фаза);
- Разрешение (пост болевая).

Издавна мигрень была известна как гемикрания, что дословно означает: боль половины головы. Симптомы мигрени, которые возникают в момент приступа:
- сильная боль, преимущественно в одной половине головы;
- ощущение пульсации в висках;
- усиление боли при движении, на яркий свет, на громкие звуки;
- тошнота, вплоть до рвоты, при этом рвота улучшает состояние (при наличии этого симптома особое внимание должно быть уделено дифференциальной диагностике данного состояния с острыми отравлениями, при которых также бывает рвота).
Чтобы разобраться с вопросом: мигрень — что это такое, диагностика должна включать тщательный сбор жалоб.
Диагностика

Обычно, клинически, не составляет труда определить, какая форма головной боли у пациента. Тем не менее больной подлежит тщательному обследованию.
Диагностика мигрени основывается на тщательном сборе жалоб пациента, анализе их связи в внешними факторами. А также: анамнезе жизни и болезни, наличии вредных привычек и тяжелых условий труда. Полученная информация должна быть подкреплена объективным обследованием и дополнительными инструментальными методами.
В данное время мигрень является диагнозом исключения. Поэтому для постановки такого диагноза требуется провести полное обследование пациента и исключить наличие другой возможной патологии. В этих целях применяют:
- рентгенографию турецкого седла;
- УЗИ сосудов шеи (сонные артерии);
- КТ и МРТ головного мозга обязательно с контрастом;
- гормональная и аллергическая панели (лабораторные исследования).
В плане диагностики мигрени важное место занимает изучение провоцирующих факторов. Для этого пациенту рекомендуют вести дневник боли, в котором записываются:
- время начала и окончания приступа, его длительность;
- события, предшествующие приступу;
- характер боли;
- наличие либо отсутствие ауры, ее вид;
- характеристики пост болевого синдрома.
Если появляется мигрень симптомы лечение должно быть незамедлительным. Не стоит заставлять пациента страдать от головной боли, пока будут проводиться обследования.
Лечение мигрени

Четыре кита, на которых основано лечение мигрени, это основополагающие моменты, учитывая их можно полностью избавиться от проявлений недуга.
Залог успешного лечения мигрени:
- устранение триггерных факторов;
- медикаментозная коррекция: базовая и по требованию;
- борьба с психологическими факторами (изменение рода деятельности, консультация психотерапевта);
- правильное питание, рациональные физические нагрузки, соответственно возрасту и сопутствующей патологии.
Можно ли вылечить мигрень в домашних условиях с помощью народной медицины? Ответ — нет. Этим должен заниматься исключительно врач соответствующей специальности: терапевт, невропатолог.

Препараты
Препараты базисной терапии, которые используются как лечение мигрени:
- лекарства на растительной основе;
- НПВС, обезболивающие (наркотические, комбинированные, ненаркотические);
- триптаны;
- анксиолитики;
- антидепрессанты;
- барбитураты;
- противоэпилептические;
- противорвотные центрального действия.
Базисная терапия
Базисная терапия мигрени осуществляется непрерывно, в течение длительного времени. Основными препаратами, которые применяют в этих целях, являются:
- нестероидные противовоспалительные средства;
- ненаркотические анальгетики;
- селективные агонисты 5HT1D/1B-рецепторов;
- противорвотные центрального действия;
- комбинированные препараты, предназначенные специально для лечения мигрени (Мигренол, Солпадеин, Седалгин).
Чаще всего для межприступного лечения мигрени применяют ацетилсалициловую кислоту либо парацетамол. Но, в тяжелых случаях, если если количество приступов мигрени за месяц превышает два, пациента в обязательном порядке должен осмотреть невропатолог. В этом случае назначается такое лечение:
- Беллоид, Белласпон;
- Анаприлин;
- Вазобрал;
- Метисергид;
- Атенолол;
- Амитриптилин, Азафен.
Все выше перечисленные препараты официально отпускаются по рецепту. Пациенту его может выдать лечащий врач.
Профилактика
Лечебная физкультура наряду с медикаментозными препаратами занимает ведущее место в терапии мигрени. Занятия спортом следует проводить на свежем воздухе либо в хорошо проветриваемом помещении. Пациент не должен испытывать периодов гипогликемии во время упражнений.
Также эффективно использовать фитотерапию. Массаж, ароматерапия и иглорефлексотерапия, а также исключение из жизни причин, вызывающих головную боль, может рассматриваться как этиологическое.

Купирование приступа
И все же, как лечить мигрень, если единственное, что беспокоит пациента на данный момент — это сильная пульсирующая боль, которая не дает заниматься обычными делами, нормально работать и отдыхать.
Для купирования острого приступа мигрени в основном применяют сильнодействующие препараты. Они должны действовать быстро, за считанные минуты. Чаще всего используют триптаны.

Триптаны — это селективные (избирательные) агонисты 5 НТ 18/D-рецепторов. Являются препаратами выбора для лечения мигрени с аурой. В клинике применяется два поколения препаратов. Названия основных лекарственных средств из этой группы: Суматриптан, Алмотриптан.

Еще недавно появившийся на фармацевтическом рынке препарат Зомиг (Золмитриптан). Его особенность заключается в том, что он является смешанным антимигренозным препаратом последнего поколения, имеющим два важных фармакологических действия, направленных на лечение данной патологии:
- вазоконстрикция, уменьшение отека;
- анальгезия.
Благодаря тому, что Золмитриптан имеет селективное (избирательное) сходство с 5-HT1D/5-HT1B рецепторами (рецепторы к серотонину), действующее вещество проявляет минимум побочных эффектов по сравнению с другими лекарствами этой же группы.
Действие Зомиг начинается через 15 минут, он эффективен при мигрени любой тяжести: с аурой и без ауры.
Психологические факторы
Больной мигренью может пропускать определенные приемы таблеток. Причины такого поведения кроются в подсознании:
- боится большого количества побочных эффектов (чем больше медикаментов одновременно, тем больше они вредят здоровью);
- экономит на покупке лекарств;
- не желает принимать много таблеток за раз;
- считает, что врач не сумел подобрать максимально рациональную терапию.
Одной из фаз развития мигрени является пост болевая, которая наступает после самого приступа. Пациенты могут ее описывать по-разному: как похмелье, как ощущение “чугунной головы”, в виде общесоматических жалоб (усталость, разбитость, сонливость).
Физиологически пост болевая фаза — это остаточные явления вазодилатации, когда нарушений гемодинамики уже нет, но есть отек и сдавление тканей головного мозга, которые и проявляются в виде вышеперечисленных симптомов.
Осложнения мигрени

Если лечение не будет произведено вовремя, то болезнь может осложниться:
- мигренозным статусом (серия приступов либо один с длительностью более трех дней);
- мигренозным инсультом.
Оба осложнения являются достаточно грозными и могут привести к смерти пациента. При мигренозном инсульте наблюдается мерцающая очаговая симптоматика, которая с далее переходит в транзиторную ишемическую атаку и инсульт.
Мигренозный статус — это показание к срочной госпитализации пациента. Лечение в этом случае должно проводиться в неврологическом отделении до окончания приступа и его последствий.
Лечение мигрени, как и любого другого заболевания, должно быть комплексным. Если один препарат не показал полной своей эффективности, тогда для терапии мигрени можно присоединить дополнительное средство либо назначить физиопроцедуры.
Мигрень — это настоящий бич человечества, причины которого до сих пор не известны. Кроме того, приступ мигрени может затронуть любого человека, как рак или атеросклероз. На данный момент медицина располагает препаратами, способными справляться с острыми проявлениями болезни. Тем не менее полностью устранить патологию и ее проявления невозможно.
Мигрень

Мигрень — это первичная эпизодическая форма головной боли, проявляющаяся интенсивными, приступообразными головными болями (чаще односторонними) с сочетанием неврологических, вегетативных и желудочно-кишечных проявлений. Впервые проявляется обычно в возрасте от 12 до 22 лет. По частоте занимает второе место после головной боли напряжения. Зачастую приступ мигрени возникает после некоторой ауры и заканчивается чувством общей слабости и разбитости. В ходе диагностики мигрени необходимо исключить органическую патологию головного мозга и разобраться с возможными причинами появления мигрени. Лечение состоит из средств для купирования возникшего приступа и профилактики появления нового эпизода мигрени.
МКБ-10
Общие сведения
Мигрень — первичная эпизодическая форма головной боли, проявляющаяся интенсивными, приступообразными головными болями (чаще односторонними) с сочетанием неврологических, вегетативных и желудочно-кишечных проявлений. Впервые проявляется обычно в возрасте от 12 до 22 лет. По частоте занимает второе место после головной боли напряжения.
Этиология и патогенез
Ранее мигрень рассматривали как сосудистую патологию, так как во время приступа мигрени происходит расширение сосудов твердой мозговой оболочки, в иннервации которых участвуют тригеминоваскулярные волокна. Однако болевые ощущения во время приступа мигрени вторичны, они возникают в результате выделения из окончаний тригеминоваскулярных волокон болевых нейропептидов-вазодилататоров, важнейшие из которых — нейрокинин А и пептид.
Таким образом, приступ мигрени возникает по причине активации тригеминоваскулярной системы. Такая активация происходит у пациентов с гиперсенситизацией тригеминоваскулярных волокон и повышенной возбудимостью коры головного мозга. «Провокаторами» приступа мигрени чаще всего выступают эмоциональный стресс (приступ мигрени возникает сразу по прошествии стрессовой ситуации), менструации, физическое напряжение, голод, а также некоторые продукты, содержащие фенилэтиламин и тирамин (цитрусовые, шоколад, шампанское, красное вино).
Клиническая картина
Для мигрени характерны давящие, пульсирующие головные боли, захватывающие половину головы с локализацией в области лба/виска/глаза. В некоторых случаях мигренозная боль возникает в затылочной области с последующим переходом в одну половину головы. От раза к разу локализация головной боли может меняться с одной половины головы на другую. Более того, постоянные (или периодические) односторонние головные боли не характерны для мигрени, а считаются абсолютным показанием к обследованию в целях исключения органического поражения головного мозга.
В некоторых случаях наблюдается продром (предвестники приступа мигрени), проявляющийся слабостью, снижением концентрации внимания, и постдром (состояние сразу после приступа мигрени) в виде общей слабости, бледности и зевоты. Приступ мигрени сопровождается, как правило, тошнотой, фото- и фонофобией, ухудшением аппетита. Головная боль усиливается при подъеме по лестнице и ходьбе. В детском возрасте приступ мигрени сопровождается сонливостью, а после сна боль, как правило, проходит. Мигрень тесно связана с женскими половыми органами, поэтому в 35% случаев приступ мигрени провоцируется менструацией, а т. н. менструальная мигрень (приступ мигрени возникает в течение двух суток, прошедших от начала менструации) — в 8-10%. Прием гормональных контрацептивов и заместительной гормональной терапии усугубляет течение мигрени в 70-80% случаев заболевания.
Различают несколько клинических разновидностей мигрени:
- вегетативная или паническая мигрень — приступ сопровождается вегетативными симптомами (озноб, усиленное сердцебиение, слезотечение, чувство удушья, отек лица);
- мигрень с аурой – перед приступом появляются транзиторные, зрительные, речевые, чувствительные, двигательные нарушения; ее разновидность – базилярная мигрень;
- ассоциативная мигрень – пароксизм головной боли сопровождается преходящим неврологическим дефицитом; ее разновидностями являются афатическая, мозжечковая, гемиплегическая и офтальмоплегическая мигрень.
- мигрень сна — приступ возникает во время сна или утром, во время пробуждения;
- катемениальная (менструальная) мигрень — разновидность мигрени, связанная с менструальным циклом. Доказано, что приступ такой мигрени обусловлен снижением уровня эстрогенов в поздней лютеиновой фазе нормального менструального цикла;
- хроническая мигрень — приступы возникают чаще 15 дней/месяц в течение трех месяцев и дольше. Количество приступов увеличивается с каждым годом вплоть до появления ежедневных головных болей. Интенсивность головной боли при хронической мигрени с каждым приступом возрастает.
Диагностика
Как и при других первичных цефалгиях, основой диагностики мигрени являются жалобы пациента и данные анамнеза. В большинстве случаев необходимость в проведении дополнительных методов исследования (ЭЭГ, реоэнцефалографии, МРТ головного мозга) не возникает. Проявление неврологических симптомов отмечено лишь у 2-3% пациентов. Вместе с тем в большинстве случаев отмечается напряжение и болезненность одной или нескольких перикраниальных мышц, что становится постоянным источником дискомфорта и даже боли в шее и затылочной области.
Мигрень необходимо дифференцировать от эпизодической боли напряжения, для которой, в отличие от мигрени, типичны двусторонние, независящие от физической нагрузки, менее интенсивные головные боли давящего (сжимающего) характера.
Лечение мигрени
Терапия мигрени можно разделить на два этапа: купирование развившегося приступа и дальнейшее профилактическое лечение с целью предотвратить новые приступы мигрени.
Купирование приступа. Назначение неврологом тех или иных препаратов для купирования мигренозного приступа зависит от его интенсивности. Приступы слабой или умеренной интенсивности длительностью менее двух суток купируют с помощью простых или комбинированных анальгетиков: ибупрофен (0,2—0,4 г), парацетамол (0,5 г), ацетилсалициловая кислота (0,5—1 г); а также кодеинсодержащих препаратов (сочетание кодеина, парацетамола, метамизола натрия и фенобарбитала). При тяжелом течении мигрени (высокая интенсивность головной боли, продолжительность приступов более двух суток) применяют препараты специфической терапии — триптаны (агонисты серотониновых рецепторов типа 5НТ); например, золмитриптан, суматриптан, элетриптан, а также иные формы триптанов (свечи, раствор для подкожных инъекций, назальный спрей).
Прогноз мигрени в целом благоприятный за исключением тех редких случаев, когда возможно развитие опасных осложнений (мигренозный статус, мигренозный инсульт).
Профилактика мигрени
Для предупреждения хронизации заболевания и улучшения качества жизни проводится профилактическое лечение мигрени, целью которого являются: сокращение длительности, частоты и тяжести приступов; уменьшение влияния мигрени на повседневную жизнь пациента.
Составляющие профилактического лечения мигрени подбирают индивидуально для каждого пациента, учитывая патогенетические механизмы заболевания, провоцирующие факторы и эмоционально-личностные нарушения. Наибольшее распространение получили бета-адреноблокаторы (метопролол, пропранолол), антидепрессанты (амитриптилин, циталопрам), блокаторы кальциевых каналов (нимодипин), а также НПВС (напроксен, ацетилсалициловая кислота). В современной медицине для профилактики мигрени все чаще применяют немедикаментозные методы (прогрессивная мышечная релаксация, психотерапия, акупунктура).