Оказание помощи при ранении грудной клетки. Сроки восстановления легких после травм. Повреждения лёгких При ранении легких в первую очередь необходимо
Проникающее ранение в грудину: правила оказания первой помощи
Первая помощь при проникающем ранении грудной клетки — это лечебные действия, которые проводятся на месте происшествия обычными людьми. От скорости ее оказания и правильности манипуляций зависит жизнь пострадавшего и дальнейшая результативность лечения. Важно знать алгоритм действий при повреждении данного вида.

Признаки проникающего ранения грудной клетки
Травматическое повреждение проникающего характера:
- Первая важная особенность при оказании помощи — наличие входного отверстия в грудной области. Глубина большая, колеблется от 4 до 10 см.
- Дно раны четко не определяется при раздвижении краев.
- При травме грудная клетка берет участие в дыхании. Прослушивается характерный свист. Последний представляет собой воздух, который проходит через отверстие.
- Выделяется розовая кровь. Она пенится из-за наличия пузырьков воздуха внутри патологической области.
- Ранение проникающего типа грудиной клетки сопровождается основными симптомами дыхательной недостаточности. К ним относятся синюшность губ, кожных покровов, набухание шейных вен, выделение холодного пота, тахикардия, затрудненное дыхание. Характерной особенностью является одышка, которая не проходит в состоянии покоя.
- Проникающее ранение сопровождается повреждением легких. Развивается гемо- или пневмоторакс при затягивании с первой помощью.
- К симптомам относится смещение внутренних органов во время актов дыхания в разные стороны. Страдают грудная аорта, сердце. В итоге развивается сердечная недостаточность.

Последовательность оказания первой помощи при проникающем ранении
От скорости оказания медицинской помощи напрямую зависит результат, прогноз заболевания, развитие неприятных последствий. Травматическое повреждение грудной полости сопровождается обильным кровотечением, дыхательной и сердечной недостаточностью. Перечисленные состояния быстро перетекают в декомпенсированные стадии, что заканчивается летальным исходом.
Первая помощь предусматривает борьбу с состояниями проникающего ранения, которые угрожают жизни пострадавшему. Нужно тщательно осмотреть больного и сразу приступать к основным действиям.
Порядок действий оказания первой помощи пострадавшему при проникающем ранении груди:
Если есть кровотечение
- Первым неотложным действием в данной ситуации будет вызов бригады скорой помощи на место происшествия. Желательно не покидать пострадавшего до приезда квалифицированных медицинских сотрудников.
- Больному необходимо придать полусидячее положения или повернуть голову набок. Выдвинуть нижнюю челюсть вперед. Перечисленные действия профилактируют развитие асфиксии собственным языком.
- Если при оказании первой помощи больной в сознании предупредите его, что нельзя тратить силы на разговоры, еду, питье. Не разрешайте пострадавшему с проникающим повреждением слишком глубоко дышать, чтобы уменьшить выраженность симптомов ранения.
- Пока не нашли окклюзионную повязку, следует закрыть кровотечение плотно рукой.
- Обязательно наложите на открытое проникающее ранение в грудной клетке давящую повязку с марлей. Ее можно дополнительно пропитать антисептиком по типу борной кислоты. Перед нанесением материала обязательно заставьте больного глубоко выдохнуть.
- Первым слоем повязки должен быть стерильный бинт. Им прикрывают проникающее ранение, чтобы захватить лишние 5 см здоровой ткани. Его края закрепляют пластырем.
- Для второго подойдут целлофановый пакет, клеенка. Которые фиксируют лейкопластырем.
- Бинт для закрепления нижних слоев.
- Тугое бинтование ранения при первой помощи поможет профилактировать потерю крови.
- Обширную проникающею область грудной клетки разрешается тампонировать марлей. Данное действие лучше выполнять медицинским представителем в асептических условиях.
- Перед бинтованием ранения при наличии антисептических препаратов, кожные покровы вокруг необходимо смазать. Йод, зеленка уменьшают вероятность проникновения инфекции внутрь.
- Если под рукой не оказалось повязки, используйте подручные средства: одежду, платок.
- По возможности к грудной клетке прикладывают что-то холодное, чтобы уменьшить интенсивность кровотечения.
Если присутствуют инородные тела
При наличии разных частиц внутри патологической области проникающего ранения ситуация изменяется. Алгоритм оказания медицинской помощи:
- Вытаскивать посторонние предметы (осколки, камушки) с травмированной области строго запрещается. Иначе можно протолкнуть тела глубже, оставить частицы внутри проникающей раны грудной клетки.
- Инородные предметы при первой помощи необходимо обложить стерильными салфетками и зафиксировать бинтовой повязкой. Если под рукой не оказалось бинта, используйте лейкопластырь, одежный материал.
- Рану грудной клетки, состоящею из двух отверстий, следует закрывать с обеих сторон.
- По истечении получаса повязку накладывают по типу п-образного кармана. При первой помощи Фиксация грудной клетки при проникающей травме происходит с трех сторон.
- Окклюзионная помогает уменьшить подвижность ребер при их переломе.
Доврачебную помощь проникающего повреждения должен уметь осуществлять каждый человек. Если паника и страх отходит на второй план, то четкий алгоритм действий спасает жизнь пострадавшему.
Особенности наложения специальных повязок
Ранения брюшной, грудной областей требует наложения специальных повязок. Для перевязки проникающей раны на животе и грудине используют спиральные. Они эффективно фиксируют патологическую область, уменьшают опасность большой потери крови.
Существуют определенные особенности наложения повязок первой помощи при проникающих ранениях груди:
- Для начала берут метровый бинт. Его укладывают срединой на предплечье слева.
- Получается две части, которые должны свободно висеть со стороны спины и живота.
- Берется еще один метровый бинт для закрепления предыдущего. Его наматывают снизу-вверх спиралью. Последняя доходит до подмышек. Необходимо нанести несколько туров для плотной фиксации и закрепления получившееся повязки.
- Важно перекрывать каждую бинтовую полоску на проникающем ранении на треть предыдущим туром.
- В итоге оставшийся бинт с клетки завязывается с концом на спине.
Существует еще одна повязка под названием окклюзионная. Ее налаживают врачи, медсестры по прибытии на место происшествия.
Индивидуальный пакет разрезается. Удаляют имеющеюся булавку. Достают бинт, специальные подушечки, сделанные из ваты и марли. Чтобы при оказании первой помощи создать плотный контакт кожных покровов и повязки, приступают к обработке патологической области вазелином. Он создает высокие герметические условия в плевральной полости. Подушечки к клетке прикладывают внутренней стороной без цветных ниток. Сверху их налаживают сам пакет. Образовавшуюся повязку нужно зафиксировать спиральной. Она должна плотно прилегать к кожным покровам, чтобы прекратить доступ воздуха к проникающему ранению в грудине из внешней среды внутрь организма.
Как транспортировать пострадавшего с проникающим ранением грудной клетки
От правильности перевозки пациента с ранением после первой помощи зависит общее состояние. Транспортировка осуществляется опытным медицинским персоналом или знающими людьми. Оптимальным положением больного будет полусидячее, где он опирается руками о сиденье машины. Подходит для больных с нормальным пульсом, артериальным давлением, температурой тела.
Второй вариант – лежачее положение на пораженной стороне грудной клетки. На практике его использует чаще. Важной особенностью является осторожное обращение с пострадавшим с проникающей травмой после оказанной помощи. Случайное падение с носилок, кушетки грозит возникновением угрожающим состоянием. Перевезти больного с места происшествия в медицинское учреждение необходимо в кратчайшие сроки.
Пострадавшего желательно доставить в больницу в первый час после получения травмы. Проникающие ранения в области грудной клетки относятся к опасным, жизнеугрожающим состояниям. Профессионализм, четкость действия человека, который предоставляет первую помощь пострадавшему, помогает предупредить развитие нежелательных последствий.
Оказание помощи при ранении грудной клетки
В нашей жизни могут случиться различные непредвиденные ситуации. Быть застрахованным от несчастного случая не может никто. Часто, при авариях, падениях с высоты, бытовых травмах, при занятиях боевыми видами спорта имеет место поражение грудной клетки.
Это достаточно обширная группа повреждений, которая включает в себя не только переломы ребер, но и различные повреждения внутренних органов. Нередко такие повреждения приводят к значительной кровопотере, травматическому шоку, дыхательной недостаточности, что, в свою очередь, может повлечь серьезные осложнения здоровья и даже смерть.
Все травмы грудной клетки можно разделить на открытые и закрытые
Закрытые повреждения грудной клетки
 Главная отличительная особенность – отсутствие раны. Давайте рассмотрим виды повреждений и их клиническую картину.
Главная отличительная особенность – отсутствие раны. Давайте рассмотрим виды повреждений и их клиническую картину.
- Переломы ребер:
- Боль в грудной клетке, которая усиливается при дыхании;
- Цианоз кожи и слизистых оболочек;
- Учащенное сердцебиение;
- В акте дыхания обе половины грудной клетки участвуют неравномерно;
- Грудная клетка деформирована;
- Локализация боли в месте перелома;
- Патологическая подвижность и костная крепитация.
О том как оказать первую помощь при переломах Вы можете прочитать в нашей статье.
- Сотрясение грудной клетки:
- Тахикардия, аритмия;
- Цианоз;
- Частое, поверхностное дыхание;
- Изменение глубины и ритма дыхания.
- Гемоторакс:
Симптоматика часто зависит от степени. Самый частый признак любого гемоторакса – повышения температуры тела после получения травмы грудной клетки. Так же могут нарастать явления гипоксии, одышка.
- Пневмоторакс:
- Резкое ухудшение общего состояния;
- Увеличение пульса, нарастание одышки;
- Кожные покровы холодные, цианотичные.
- Травматическая асфиксия.
- Нарастающая осиплость голоса;
- Цианоз верхней половины тела;
- Набухание яременных вен;
- Увеличение объема шеи;
- Быстрое развитие сердечно – сосудистой недостаточности.
- Травматическая асфиксия.
- Резкая синюшность кожи, особенно носогубного треугольника;
- Множество точечных кровоизлияний верхней половины туловища;
- Кашель с кровянистой мокротой;
- Расстройство слуха, зрения, осиплость голоса.
Так как в грудной клетке сосредоточены жизненно важные органы, повреждение которых может привести к тяжелым последствиям, неотложная помощь пострадавшим должна быть оказана незамедлительно.
Оказание доврачебной помощи при закрытой травме грудной клетки
- Вызвать скорую помощь;
- Придать пострадавшему полусидячее положение;
- Запретить говорить и глубоко дышать;
- Аккуратно освободить пострадавшего от стесняющей одежды (расстегнуть, разрезать);
- Если пострадавший без сознания, запрокинуть голову назад, слегка набок;
- Если пострадавший в сознании, принять обезболивающий препарат (анальгин, баралгин и тд);
- До приезда врача не отходить от пострадавшего, контролировать сознание, пульс.
Открытые травмы грудной клетки
Все открытые травмы грудной клетки делятся на: проникающие и непроникающие.
Непроникающие – обычно наносятся каким – либо предметом (ножом, палкой). У пострадавшего состояние удовлетворительное, кожа сухая, небольшой цианоз губ, во время вдоха присасывание воздуха не наблюдается, отсутствует кашель, кровохаркание.
Такие ранения не представляют угрозы для жизни, если не повреждены жизненно важные органы.
Первая помощь при не проникающем ранении грудной клетки

- Успокоить пострадавшего;
- Вызвать скорую помощь;
- Наложить на рану давящую повязку из любого подручного материала;
- До приезда скорой контролировать состояние пострадавшего.
Проникающие – значительно ухудшают состояние пострадавшего. Появляются:
- Выраженные боли в грудной клетке;
- Одышка, чувство нехватки воздуха;
- Кожа бледная, с цианотичным оттенком, особенно в области носогубного треугольника;
- Липкий, холодный пот;
- Прогрессирует падение артериального давления, нарастает тахикардия;
- В акте дыхания обе половины грудной клетки участвуют неравномерно;
- Во время вдоха воздух присасывается в рану;
- Возможно появление пенистой, кровянистой мокроты, кровохаркание.
Чаще всего проникающие ранения грудной клетки могут сопровождаться травмами таких органов, как:
- Легкие;
- Межреберные сосуды;
- Сердце;
- Диафрагма;
- Сосуды средостенья;
- Трахея, бронхи, пищевод;
- Органы брюшной полости.
Неотложная доврачебная помощь при проникающих ранениях грудной клетки

ДОЛЖНА БЫТЬ ОКАЗАНА НЕЗАМЕДЛИТЕЛЬНО!
- Немедленно вызвать бригаду скорой помощи;
- Не отходить от пострадавшего ни на шаг, успокоить, усадить в полусидячее положение;
- Запретить глубоко дышать, говорить, есть, пить;
- На первое время, после обнаружения больного, рану следует прикрыть рукой;
- Далее приступают к наложению оклюзионной повязки из подручных материалов. Перед наложением повязки пострадавшего просят сделать глубокий выдох.
- Прилегающую к ране область обрабатывают раствором кожного антисептика (йод, хлоргексидин, зеленка);
- Кожу вокруг раны смазывают вазелином или любым жирным кремом (при наличии);
- Первый слой – любой кусок чистого бинта, марли или любой ткани так, чтобы края бинта отступали на 4-5 см от края раны; закрепить по краю лейкопластырем.
- Второй слой – любая клеенка, пакет, сложенный в несколько раз. Так же закрепляется лейкопластырем.
- Сверху вокруг туловища делается несколько туров бинта.
- При наличии в ране постороннего предмета, ни в коем случае, не пытаться его вытащить. Его нужно зафиксировать, обложив по краю салфетками и зафиксировать бинтом или лейкопластырем.
- Если рана состоит из 2-х отверстий ( вход и выход), повязка накладывается на обе раны.
- Если помощь пострадавшему оказывается спустя 40 – 50 минут, то до приезда медиков оклюзионная повязка накладывается в виде п – образного кармана, то есть крепится только с 3 – х сторон.
Любые ранения грудной клетки относятся к достаточно серьезным и опасным травмам. Поэтому правильные, четкие действия человека, который оказывает помощь пострадавшему, помогут сохранить здоровье и даже жизнь.
Повреждения легких
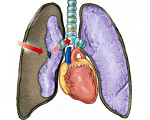
Повреждения легких – травмы легких, сопровождающиеся анатомическими или функциональными нарушениями. Повреждения легких различаются по этиологии, тяжести, клиническим проявлениям и последствиям. Типичными признаками травм легкого служат резкая боль в груди, подкожная эмфизема, одышка, кровохарканье, легочное или внутриплевральное кровотечение. Повреждения легких диагностируются с помощью рентгенографии грудной клетки, томографии, бронхоскопии, плевральной пункции, диагностической торакоскопии. Тактика устранения повреждений легких варьирует от консервативных мероприятий (блокады, физиотерапия, ЛФК) до оперативного вмешательства (ушивание раны, резекция легкого и т. д.).
МКБ-10
Общие сведения
Повреждения легких – нарушение целостности либо функции легких, вызванное воздействием механических или физических факторов и сопровождающееся расстройствами дыхания и кровообращения. Распространенность повреждений легких чрезвычайно велика, что связано, прежде всего, с большой частотой торакальной травмы в структуре травматизма мирного времени. В этой группе травм высок уровень летальности, длительной нетрудоспособности и инвалидности. Повреждения легких при травмах груди встречаются в 80 % случаев и в 2 раза чаще распознаются на вскрытиях, чем при жизни пациента. Проблема диагностики и лечебной тактики при повреждениях легких остается сложной и актуальной для травматологии и торакальной хирургии.

Причины
Закрытые повреждения легких могут являться следствием удара о твердую поверхность, сдавления грудной клетки, воздействия взрывной волны. Наиболее частыми обстоятельствами, в которых люди получают подобные травмы, служат дорожно-транспортные аварии, неудачные падения на грудь или спину, удары в грудь тупыми предметами, попадание под завал в результате обрушений и т. д. Открытые травмы обычно сопряжены с проникающими ранениями грудной клетки ножом, стрелой, заточкой, военным или охотничьим оружием, осколками снарядов.
Кроме травматических повреждений легких, возможно их поражение физическими факторами, например, ионизирующим излучением. Лучевые повреждения легких обычно возникают у пациентов, получающих лучевую терапию по поводу рака пищевода, легких, молочной железы. Участки поражения легочной ткани в этом случае топографически соответствуют применявшимся полям облучения.
Причиной повреждений легких могут являться заболевания, сопровождающиеся разрывом ослабленной ткани легких при кашле или физическом усилии. В некоторых случаях травмирующим агентом выступают инородные тела бронхов, которые могут вызывать перфорацию бронхиальной стенки. Еще один вид повреждений, о котором следует упомянуть особо, это вентилятор-индуцированное повреждение легких, возникающее у больных, находящихся на ИВЛ. Эти повреждения могут быть вызваны токсичностью кислорода, волюмотравмой, баротравмой, ателектотравмой, биотравмой.
Классификация
Общепринято деление всех повреждений легких на закрытые (с отсутствием дефекта грудной стенки) и открытые (с наличием раневого отверстия). Группа закрытых повреждений легких включает в себя:
- ушибы легкого (ограниченные и обширные)
- разрывы легкого (одиночные, множественные; линейные, лоскутные, многоугольные)
- размозжение легкого
Открытые повреждения легких сопровождаются нарушением целостности париетальной, висцеральной плевры и грудной клетки. По виду ранящего оружия они делятся на колото-резаные и огнестрельные. Ранения легких могут протекать с закрытым, открытым или клапанным пневмотораксом, с гемотораксом, с гемопневмотораксом, с разрывом трахеи и бронхов, с эмфиземой средостения или без них. Повреждения легких могут сопровождаться переломом ребер и других костей грудной клетки; быть изолированными или сочетаться с травмами живота, головы, конечностей, таза.
Для оценки тяжести повреждения в легком принято выделять безопасную, угрожаемую и опасную зоны. В понятие «безопасной зоны» входит периферия легких с мелкими сосудами и бронхиолами (так называемый «плащ легкого»). «Угрожаемой» считается центральная зона легкого с расположенными в ней сегментарными бронхами и сосудами. Опасной для травм является прикорневая зона и корень легкого, включающая бронхи первого-второго порядка и магистральные сосуды – повреждение этой зоны легкого приводит к развитию напряженного пневмоторакса и профузного кровотечения.
Посттравматический период, следующий за повреждением легких, делится на острый (первые сутки), подострый (вторые-третьи сутки), отдаленный (четвертые–пятые сутки) и поздний (начиная с шестых суток и т. д.). Наибольшая летальность отмечается в острый и подострый периоды, тогда как отдаленный и поздний периоды опасны развитием инфекционных осложнений.
Симптомы повреждений легких
Закрытые повреждения легкого
Ушиб, или контузия легкого возникает при сильном ударе или сдавлении грудной клетки в отсутствие повреждения висцеральной плевры. В зависимости от силы механического воздействия такие повреждения могут протекать с внутрилегочными кровоизлияниями различного объема, разрывом бронхов и размозжением легкого.
Незначительные ушибы нередко остаются нераспознанными; более сильные сопровождаются кровохарканьем, болью при дыхании, тахикардией, одышкой. При осмотре часто выявляются гематомы мягких тканей грудной стенки. В случае обширной геморрагической инфильтрации легочной ткани или размозжения легкого возникают явления шока, респираторный дистресс-синдром. Осложнениями ушиба легкого могут стать посттравматическая пневмония, ателектаз, воздушные кисты легкого. Гематомы в легочной ткани обычно рассасываются на протяжении нескольких недель, однако при их инфицировании возможно формирование абсцесса легкого.
К разрыву легкого относятся травмы, сопровождающиеся ранением легочной паренхимы и висцеральной плевры. «Спутниками» разрыва легкого служат пневмоторакс, гемоторакс, кашель с кровянистой мокротой, подкожная эмфизема. На произошедший разрыв бронха может указывать шоковое состояние пациента, подкожная и медиастинальная эмфизема, кровохарканье, напряженный пневмоторакс, выраженная дыхательная недостаточность.
Открытые повреждения легких
Своеобразие клиники открытых повреждения легких обусловлено кровотечением, пневмотораксом (закрытым, открытым, клапанным) и подкожной эмфиземой. Следствием кровопотери служит бледность кожи, холодный пот, тахикардия, падение АД. Признаки дыхательной недостаточности, вызванные коллапсом легкого, включают затруднение дыхания, синюшность, плевро-пульмональный шок. При открытом пневмотораксе в процессе дыхания воздух входит и выходит из плевральной полости с характерным «хлюпающим» звуком.
Травматическая эмфизема развивается в результате инфильтрирования воздухом околораневой подкожной клетчатки. Она распознается по характерному хрусту, возникающему при надавливании на кожу, увеличению объемов мягких тканей лица, шеи, грудной клетки, иногда всего туловища. Особо опасно проникновение воздуха в клетчатку средостения, которое может вызвать компрессионный медиастинальный синдром, глубокие нарушения дыхания и кровообращения.
В позднем периоде проникающие ранения легкого осложняются нагноением раневого канала, бронхиальными свищами, эмпиемой плевры, легочным абсцессом, гангреной легкого. Гибель больных может произойти от острой кровопотери, асфиксии и инфекционных осложнений.
Вентилятор-индуцированные повреждения легких
Баротравма у интубированных пациентов возникает вследствие разрыва тканей легких или бронхов в процессе ИВЛ с высоким давлением. Данное состояние может сопровождаться развитием подкожной эмфиземы, пневмоторакса, коллапса легкого, эмфиземы средостения, воздушной эмболии и угрозы жизни больного.
Механизм волюмотравмы основан не на разрыве, а на перерастяжении легочной ткани, влекущем за собой повышение проницаемости альвеолярно-капиллярных мембран с возникновением некардиогенного отека легких. Ателектотравма является результатом нарушения эвакуации бронхиального секрета, а также вторичных воспалительных процессов. Вследствие снижения эластических свойств легких на выдохе происходит коллабирование альвеол, а на вдохе – их разлипание. Последствиями такого повреждения легких может стать альвеолит, некротический бронхиолит и другие пневмопатии.
Биотравма представляет собой повреждение легких, вызванное усилением продукции факторов системной воспалительной реакции. Биотравма может возникать при сепсисе, ДВС-синдроме, травматическом шоке, синдроме длительного сдавления и других тяжелых состояниях. Выброс указанных веществ повреждает не только легкие, но становится причиной полиорганной недостаточности.
Лучевые повреждения легких
Лучевые повреждения легких протекают по типу пневмонии (пульмонита) с последующим развитием постлучевого пневмофиброза и пневмосклероза. В зависимости от срока развития могут быть ранними (до 3-х месяцев от начала лучевого лечения) и поздними (спустя 3 месяца и позднее).
Лучевая пневмония характеризуется лихорадкой, слабостью, экспираторной одышкой разной степени выраженности, кашлем. Типичны жалобы на боль в груди, возникающую при форсированном вдохе. Лучевые повреждения легких следует дифференцировать с метастазами в легкое, бактериальной пневмонией, грибковой пневмонией, туберкулезом.
В зависимости от выраженности респираторных нарушений различают 4 степени тяжести лучевых повреждений легких:
- беспокоит небольшой сухой кашель или одышка при нагрузке;
- беспокоит постоянный надсадный кашель, для купирования которого требуется применение противокашлевых препаратов; одышка возникает при незначительной нагрузке;
- беспокоит изнуряющий кашель, который не купируется противокашлевыми препаратами, одышка выражена в покое, больной нуждается в периодической кислородной поддержке и применении глюкокортикостероидов;
- развивается тяжелая дыхательная недостаточность, требующая постоянной кислородотерапии или ИВЛ.
Диагностика
На вероятное повреждение легкого могут указывать внешние признаки травмы: наличие гематом, ран в области груди, наружное кровотечение, подсасывание воздуха через раневой канал и т. д. Физикальные данные разнятся в зависимости от вида травмы, однако чаще всего определяется ослабление дыхания на стороне пораженного легкого.
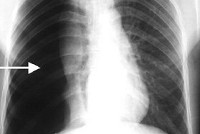
Для правильной оценки характера повреждений обязательна рентгенография грудной клетки в двух проекциях. Рентгенологическое исследование позволяет выявить смещение средостения и коллапс легкого (при гемо- и пневмотораксе), пятнистые очаговые тени и ателектазы (при ушибах легкого), пневматоцеле (при разрыве мелких бронхов), эмфизема средостения (при разрыве крупных бронхов) и другие характерные признаки различных повреждений легких. Если позволяют состояние пациента и технические возможности, желательно уточнение рентгеновских данных с помощью компьютерной томографии.
Проведение бронхоскопии особенно информативно для выявления и локализации разрыва бронхов, обнаружения источника кровотечения, инородного тела и т. д. При получении данных, указывающих на наличие воздуха или крови в плевральной полости (по результатам рентгеноскопии легких, УЗИ плевральной полости) может выполняться лечебно-диагностическая плевральная пункция. При сочетанных травмах часто требуются дополнительные исследования: обзорная рентгенография органов брюшной полости, ребер, грудины, рентгеноскопия пищевода с бариевой взвесью и др.
В случае неуточненного характера и объема повреждений легких прибегают к диагностической торакоскопии, медиастиноскопии или торакотомии. На этапе диагностики больной с повреждением легких должен быть осмотрен торакальным хирургом и травматологом.
Лечение повреждений легких
Тактические подходы к лечению повреждений легких зависят от вида и характера травмы, сопутствующих повреждений, тяжести дыхательных и гемодинамических нарушений. Во всех случаях необходима госпитализация пациентов в специализированное отделение для проведения всестороннего обследования и динамического наблюдения. С целью устранения явлений дыхательной недостаточности больным показана подача увлажненного кислорода; при выраженных расстройствах газообмена осуществляется переход на ИВЛ. При необходимости проводится противошоковая терапия, восполнение кровопотери (переливание кровезаменителей, гемотрансфузия).
При ушибах легких обычно ограничиваются консервативным лечением: производится адекватное обезболивание (анальгетики, спирто-новокаиновые блокады), бронхоскопическая санация дыхательных путей для удаления мокроты и крови, рекомендуется дыхательная гимнастика. С целью профилактики нагноительных осложнений назначается антибиотикотерапия. Для скорейшего рассасывания экхимозов и гематом используются физиотерапевтические методы воздействия.
В случае повреждений легких, сопровождающихся возникновением гемопневмоторакса, первоочередной задачей является аспирация воздуха/крови и расправление легкого посредством лечебного торакоцентеза или дренирования плевральной полости. При повреждении бронхов и крупных сосудов, сохранении коллапса легкого показана торакотомия с ревизией органов грудной полости. Дальнейший объем вмешательства зависит от характера повреждений легкого. Поверхностные раны, расположенные на периферии легкого, могут быть ушиты. В случае выявления обширного разрушения и размозжения ткани легкого производится резекция в пределах здоровых тканей (клиновидная резекция, сегментэктомия, лобэктомия, пульмонэктомия). При разрыве бронхов возможно как реконструктивное вмешательство, так и резекционное.
Прогноз
Прогноз определяется характером повреждения легочной ткани, своевременностью оказания неотложной помощи и адекватностью последующей терапии. В неосложненных случаях исход чаще всего благоприятный. Факторами, отягощающими прогноз, являются открытые повреждения легких, сочетанная травма, массивная кровопотеря, инфекционные осложнения.
Первая помощь при ранении легких
 При ранении легких, необходимо в рану вставить какую-нибудь трубку, которая открыта с 2 сторон. Это может быть катетер, ручка либо иной подходящий предмет, который окажется под рукой. Только следует предварительно провести его дезинфекцию. Это поможет лишнему воздуху выйти наружу.
При ранении легких, необходимо в рану вставить какую-нибудь трубку, которая открыта с 2 сторон. Это может быть катетер, ручка либо иной подходящий предмет, который окажется под рукой. Только следует предварительно провести его дезинфекцию. Это поможет лишнему воздуху выйти наружу.
Используй поиск
Пулевое ранение
 Подобное повреждение возникает вследствие перелома рёбер и одновременного ранения в область груди. Ситуация опасна тем, что возникает сильное кровотечение и пневмоторакс клапанного либо открытого вида.
Подобное повреждение возникает вследствие перелома рёбер и одновременного ранения в область груди. Ситуация опасна тем, что возникает сильное кровотечение и пневмоторакс клапанного либо открытого вида.
Эти симптомы опасны для поддержания жизнедеятельности пострадавшего.
Они станут причиной осложнений, которые потребуют срочное хирургическое вмешательство.
При пулевом ранении легких, когда у пострадавшего наблюдается закрытое повреждение грудной клетки, необходимо срочно наложить давящую повязку. Делать это следует во время максимального выдоха. Эти действия выполняются, когда сломаны ребра, грудина.
Если у пострадавшего наблюдается существенный пневмоторакс закрытого типа, то выполняется пункция плевральной полости. Процедуру необходимо делать, когда смещено средостение. Потом выполняют аспирацию воздуха из полости.
При подкожной эмфиземе, которая часто это следствие пневмоторакса, экстренная первая помощь не оказывается.
При пулевом ранении лёгких следует быстро прикрыть раненный участок с помощью герметизирующей повязки. Сверху на неё кладут салфетку из марли большого размера, сложенную много раз. Её следует чем-нибудь заклеить.

Если пострадавший пребывает в шоковом состоянии, у него нарушено дыхание, то будет эффективным выполнение вагосимпатической блокады по Вишневскому с той стороны, которая подверглась ранению.
Проникающая травма
 Симптомы проникающего повреждения грудной клетки – кровотечение из раны на грудной клетке, характерно образование пузырей – воздух проходит сквозь рану.
Симптомы проникающего повреждения грудной клетки – кровотечение из раны на грудной клетке, характерно образование пузырей – воздух проходит сквозь рану.
При ранении легких в первую очередь необходимо выполнить:
- Сначала стоит убедиться в том, что в ране нет инородного предмета.
- Потом необходимо прижать ладонь к повреждённому месту, чтобы ограничить поступление воздуха.
- В случае, когда у пострадавшего сквозное ранение, следует закрыть выходное и входное отверстие в рану.

- Потом следует прикрыть участок повреждения материалом, который пропускает воздух, и зафиксировать его повязкой либо пластырем.
- Больному следует придать положение полусидя.
- К месту ранения необходимо приложить что-нибудь холодное, но перед этим приложить прокладку.
- Если есть инородное тело при ножевом ранении легкого, то нужно зафиксировать его с помощью валика, сделанного из подручных материалов. Закрепить его можно с помощью ткани или пластыря.
- Строго запрещается самостоятельно доставать застрявшие инородные тела из раны. После проделанных процедур больного следует доставить к врачу.
↑
Видео
Закрытые раны
 Для закрытого типа травмы груди характерен перелом костей грудной клетки. Свойственна закрытая травма сердца, в грудной полости отсутствует открытая рана.
Для закрытого типа травмы груди характерен перелом костей грудной клетки. Свойственна закрытая травма сердца, в грудной полости отсутствует открытая рана.
Эта травма сопровождается травматическим пневмотораксом, гемотораксом или гемопневмотораксом. При закрытой травме груди у пострадавшего появляется травматическая подкожная эмфизема и травматическая асфиксия.

Ранения часто происходят в результате одного или нескольких ударов тупым предметом либо поверхностей в результате дорожного происшествия. Часто травмируют грудь, когда падают с высоты, в ходе избиения, резкого одномоментного либо многочисленного непродолжительного, либо долгого сдавливания больного в толпе людей или завалах.
Закрытая форма

- Следует ввести внутримышечно промедол либо анальгин.
- Ингаляционный наркоз с закисью азота и кислорода.
- Оксигенотерапия для снятия болевых синдромов.
- Можно воспользоваться циркулярной повязкой из пластыря или иммобилизующей из бинта. Ими необходимо пользоваться когда не видно деформаций каркаса ребер.
- Когда состояние существенно ухудшается, увеличивается одышка, а средостение перемещается в неповреждённую сторону, есть необходимость провести пункцию плевральной полости. Это поможет перевести напряжённый вид пневмоторакса в открытый.
- Эффективны любые препараты для сердца. Можно применять противошоковые средства.
- После оказанной помощи больного следует доставить в лечебное учреждение.
- Транспортировать больного необходимо на спине либо носилках. Верхняя половина туловища должна быть приподнята.Можно доставить пострадавшего к врачу, в положении полусидя.

Что нужно делать
 Ранение лёгких бывает открытым и закрытым.
Ранение лёгких бывает открытым и закрытым.
Последнее происходит, когда резко сдавливают грудь.
Оно может возникнуть и от удара тупым предметом либо взрывной волны.
Открытый тип повреждения сопровождается открытым пневмотораксом, но может быть и без него.
Ранение лёгких при закрытой травме определяется по степени повреждения. Если они ранены сильно, то появляется кровотечение и лёгкое разрывается. Наступает гемоторакс и пневмоторакс.
Открытая рана характеризуется разрывом легкого. Для него свойственно повреждение грудной клетки.
В зависимости от характеристик повреждения выделяют разные степени тяжести. Непросто увидеть маленькое закрытое легкое ранение груди.

Приёмы, которыми можно воспользоваться, чтобы помочь пострадавшему, разнообразны. Их выбор определяется тяжестью повреждения.
Главная цель определяется тем, чтобы быстрее остановить кровотечение и восстановить привычное дыхание и сердечную деятельность. Одновременно с лечением лёгких следует лечить и стенки грудной клетки.
Причины
Закрытые повреждения это следствие удара о твердую поверхность, сдавления, воздействия взрывной волны.
Наиболее частыми обстоятельствами, в которых люди получают эти травмы, служат дорожно-транспортные аварии, неудачные падения на грудь или спину, удары в грудь тупыми предметами, попадание под завал в результате обрушений.
Открытые травмы обычно сопряжены с проникающими ранениями ножом, стрелой, заточкой, военным или охотничьим оружием, осколками снарядов.
Кроме травматических повреждений, возможно поражение физическими факторами, например, ионизирующим излучением. Лучевые повреждения легких обычно возникают у пациентов, получающих лучевую терапию по поводу рака пищевода, легких, молочной железы. Участки поражения легочной ткани топографически соответствуют применявшимся полям облучения.
Причиной повреждений станут заболевания, сопровождающиеся разрывом ослабленной ткани легких при кашле или физическом усилии. Иногда травмирующим агентом выступают инородные тела бронхов, которые могут вызывать перфорацию бронхиальной стенки.
Еще один вид повреждений, о котором следует упомянуть, это вентилятор-индуцированное повреждение легких, возникающее у больных, находящихся на ИВл. Эти повреждения вызваны токсичностью кислорода, волюмотравмой, баротравмой, ателектотравмой, биотравмой.
Диагностика
Внешние признаки травмы: наличие гематом, ран в области груди, наружное кровотечение, подсасывание воздуха через раневой канал.
Физикальные данные разнятся в зависимости от вида травмы, чаще определяется ослабление дыхания на стороне пораженного легкого.
Для правильной оценки характера повреждений обязательна рентгенография груди в 2 проекциях.
Рентгенологическое исследование позволяет выявить смещение средостения и коллапс легкого (при гемо- и пневмотораксе), пятнистые очаговые тени и ателектазы (при ушибах легкого), пневматоцеле (при разрыве мелких бронхов), эмфизема средостения (при разрыве крупных бронхов) и другие характерные признаки разных повреждений легких.
Если позволяют состояние пациента и технические возможности, желательно уточнение рентгеновских данных с помощью компьютерной томографии.
Проведение бронхоскопии особенно информативно для выявления и локализации разрыва бронхов, обнаружения источника кровотечения, инородного тела.
При получении данных, указывающих на наличие воздуха или крови в плевральной полости (по результатам рентгеноскопии легких, УЗИ плевральной полости) может выполняться лечебно-диагностическая плевральная пункция.
При сочетанных травмах часто требуются дополнительные исследования: обзорная рентгенография органов брюшной полости, ребер, грудины, рентгеноскопия пищевода с бариевой взвесью и др.
В случае неуточненного характера и объема повреждений легких обращаются к диагностической торакоскопии, медиастиноскопии или торакотомии. На этапе диагностики больной с повреждением легких должен быть осмотрен торакальным хирургом и травматологом.



