Местные реакции на введение вакцин. Постпрививочные реакции и осложнения местные и общиеЗаболевания][
Поствакцинальные осложнения
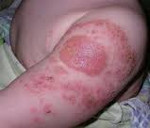
Поствакцинальные осложнения – различные стойкие или тяжелые нарушения здоровья, развившиеся вследствие проведения профилактической вакцинации. Поствакцинальные осложнения могут быть местными (абсцесс в месте инъекции, гнойный лимфаденит, келоидный рубец и др.) или общими (анафилактический шок, БЦЖ-инфекция, энцефалит, менингит, сепсис, вакцино-ассоциированный полиомиелит и др.). Диагностика поствакцинальных осложнений основана на анализе клинических данных и их связи с недавно проведенной прививкой. Лечение поствакцинальных осложнений должно включать этиотропную, патогенетическую и симптоматическую общую и местную терапию.
Общие сведения
Поствакцинальные осложнения – патологические состояния, имеющие причинную связь с профилактической прививкой, нарушающие состояние здоровья и развитие ребенка. Проведение профилактической вакцинации в педиатрии направлено на формирование протективного иммунитета, не позволяющего развиться инфекционному процессу при повторном контакте ребенка с патогенном. Кроме индивидуального типоспецифического иммунитета, массовая вакцинация детей преследует цель создания коллективного (популяционного) иммунитета, призванного прекратить циркуляцию возбудителя и развитие эпидемий в обществе. С этой целью в России принят Национальный календарь профилактических прививок, регламентирующий перечень, сроки и порядок проведения обязательной и дополнительной вакцинации детей от рождения и до совершеннолетия.
В некоторых случаях у ребенка возникает неожидаемый, патологический ответ организма на вакцинацию, который расценивается как поствакцинальное осложнение. Частота поствакцинальных осложнений сильно варьируется в зависимости от вида прививки, используемых вакцин и их реактогенности. Согласно имеющимся в литературе данным, «лидером» по развитию поствакцинальных осложнений является прививка против коклюша, дифтерии и столбняка – частота осложнений составляет 0,2-0,6 случаев на 100 тыс. привитых. При вакцинации против полиомиелита, против кори, против паротита нежелательные последствия наступают в 1 и менее случае на 1 млн. вакцинированных.

Причины поствакцинальных осложнений
Возникновение поствакцинальных осложнений может быть связано с реактогенностью препарата, индивидуальными особенностями организма ребенка, ятрогенными факторами (техническими погрешностями и ошибками при проведении иммунизации).
Реактогенные свойства той или иной вакцины, т. е способность при введении в организм вызывать поствакцинальные реакции и осложнения, зависят от ее компонентов (бактериальных токсинов, консервантов, стабилизаторов, растворителей, адъювантов, антибиотиков и др.); иммунологической активности препарата; тропности вакцинных штаммов к тканям организма; возможного изменения (реверсии) свойств вакцинного штамма; контаминации (загрязнения) вакцины посторонними веществами. Различные вакцины значительно отличаются по количеству и тяжести побочных реакций; наиболее ректогенными из них считаются БЦЖ и АКДС-вакцины, наименее «тяжелыми» – препараты для прививок против полиомиелита, против гепатита В, против паротита, против краснухи и др.
Индивидуальные особенности организма ребенка, обусловливающие частоту и тяжесть поствакцинальных осложнений, могут включать фоновую патологию, обостряющуюся в постпрививочном периоде; сенсибилизацию и изменение иммунной реактивности; генетическую предрасположенность к аллергическим реакциям, аутоиммунной патологии, судорожному синдрому и пр.
Как показывает практика, частой причиной поствакцинальных осложнений выступают ошибки медицинского персонала, нарушающего технику прививки. К их числу может относиться подкожное (вместо внутрикожного) введение вакцины и наоборот, неправильное разведение и дозировка препарата, нарушение асептики и антисептики при проведении инъекции, ошибочное использование в качестве растворителей других лекарственных веществ и т. д.
Классификация поствакцинальных осложнений
К числу патологических состояний, сопровождающих вакцинальный процесс, относятся:
- интеркуррентные инфекции или хронические заболевания, присоединившиеся либо обострившиеся в поствакцинальном периоде;
- вакцинальные реакции;
- поствакцинальные осложнения.
Повышенная инфекционная заболеваемость в поствакцинальном периоде может быть обусловлена совпадением болезни и прививки во времени либо транзиторным иммунодефицитом, развивающимся после вакцинации. В этот период у ребенка может возникать ОРВИ, обструктивный бронхит, пневмония, инфекции мочевыводящих путей и др.
К вакцинальным реакциям относятся различные нестойкие расстройства, возникающие после прививки, сохраняющиеся кратковременно и не нарушающие жизнедеятельность организма. Поствакцинальные реакции однотипны по клиническим проявлениям, обычно не нарушают общего состояния ребенка и проходят самостоятельно.
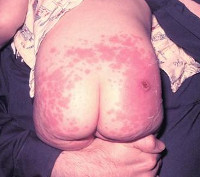
Местные вакцинальные реакции могут включать гиперемию, отек, инфильтрат в месте инъекции и пр. Общие вакцинальные реакции могут сопровождаться повышением температуры, миалгией, катаральными симптомами, кореподобной сыпью (после вакцинации против кори), увеличением слюнных желез (после вакцинации против паротита), лимфаденитом (после вакцинации против краснухи).
Поствакцинальные осложнения делятся на специфические (вакциноассоциированные заболевания) и неспецифические (чрезмерно сильные токсические, аллергические, аутоиммунные, иммунокомплексные). По выраженности патологического процесса поствакцинальные осложнения бывают местными и общими.
Характеристика поствакцинальных осложнений
Чрезмерные по силе токсические реакции расцениваются как поствакцинальные осложнения, если развиваются в первые трое суток после вакцинации, характеризуются выраженным нарушением состояния ребенка (подъемом температуры выше 39,5°С, ознобами, вялостью, нарушением сна, анорексией, возможно – рвотой, носовыми кровотечениями и др.) и сохраняются в течение 1-3 суток. Обычно такие поствакцинальные осложнения развиваются после введения АКДС, Тетракока, живой коревой вакцины, противогриппозных сплит-вакцин и др. В отдельных случаях гипертермия может сопровождаться кратковременными фебрильными судорогами и галлюцинаторным синдромом.
Поствакцинальные осложнения, протекающие в форме аллергических реакций, делятся на местные и общие. Критериями локального поствакцинального осложнения выступает гиперемия и отек тканей, которые распространяются за область ближайшего сустава либо на площадь более 1/2 анатомической зоны в месте введения вакцины, а также гиперемия, отек и болезненность, сохраняющиеся свыше 3-х дней не зависимо от размеров. Наиболее часто местные аллергические реакции развиваются после введения вакцин, содержащих сорбент гидроксид алюминия (АКДС, Тетракок, анатокисны).
К поствакцинальным осложнениям с аутоиммунным механизмом развития относятся поражения центральной и периферической нервной системы (поствакцинальный энцефалит, энцефаломиелит, полиневрит, синдром Гийена-Барре), миокардит, ювенильный ревматоидный артрит, аутоиммунная гемолитическая анемия, системная красная волчанка, дерматомиозит, склеродермия и др.
Своеобразным посвакцинальным осложнением у детей первого полугодия жизни является пронзительный крик, имеющий упорный (от 3 до 5 часов) и монотонный характер. Обычно пронзительный крик развивается после введения коклюшной вакцины и обусловлен связанным с этим изменением микроциркуляции в головном мозге и острым приступом внутричерепной гипертензии.
Наиболее тяжелые по своему течению и последствиям поствакцинальные осложнения представляют так называемые вакциноассоциированные заболевания – паралитический полиомиелит, менингит, энцефалит, клиническая симптоматика которых не отличается от таковых заболеваний с другим механизмом возникновения. Вакциноассоциированные энцефалиты могут развиваться после вакцинации против кори, против краснухи, АКДС. Доказана вероятность заболевания вакциноассоциированным менингитом после получения прививки против эпидемического паротита.
Поствакцинальные осложнения после введения вакцины БЦЖ включают локальные поражения, персистирующую и диссеминированную БЦЖ-инфекцию. В числе локальных осложнений наиболее часто встречаются подмышечный и шейный лимфадениты, поверхностные или глубокие язвы, холодные абсцессы, келоидные рубцы. Среди диссеминированных форм БЦЖ-инфекции описаны остеиты (оститы, остеомиелиты), фликтенулезные конъюнктивиты, иридоциклиты, кератиты. Тяжелые генерализованные поствакцинальные осложнения обычно возникают у детей с иммунодефицитом и нередко заканчиваются летальным исходом.
Диагностика поствакцинальных осложнений
Поствакцинальное осложнение может быть заподозрено педиатром на основании появления в разгар вакцинального процесса тех или иных типичных клинических признаков.
Обязательным для дифференциальной диагностики поствакцинальных осложнений и осложненного течения вакцинального периода является лабораторное обследование ребенка: общий анализ мочи и крови, вирусологические и бактериологические исследования крови, мочи, кала. Для исключения внутриутробных инфекций (цитомегалии, герпеса, хламидиоза, токсоплазмоза, микоплазмоза, краснухи и др.) у детей первого года жизни используются методы ИФА, ПЦР, РНГА, РСК и др. Биохимический анализ крови позволяет исключить судорожные состояния, обусловленные снижением уровня кальция при рахите и спазмофилии; гипогликемией при сахарном диабете.
По показаниям (при признаках поражения ЦНС) назначается люмбальная пункция с исследованием ликвора, проводится электроэнцефалография и электромиография, нейросонография, МРТ головного мозга. Дифференциальная диагностика поствакцинальных осложнений в этих случаях осуществляется с эпилепсией, гидроцефалией, опухолями мозга и пр.
Диагноз поствакцинального осложнения устанавливается только после того, как исключаются все другие возможные причины нарушения состояния ребенка.
Лечение поствакцинальных осложнений
В рамках комплексной терапии поствакцинальных осложнений проводится этиотропное и патогенетическое лечение; организуется щадящий режим, тщательный уход и рациональная диета. С целью лечения локальных инфильтратов назначаются местные мазевые повязки и физиотерапия (УВЧ, ультразвуковая терапия).
При выраженной гипертермии показано обильное питье, физическое охлаждение (обтирания, лед на голову), жаропонижающие препараты (ибупрофен, парацематол), парентеральное введение глюкозо-солевых растворов. При аллергических поствакцинальных осложнениях объем помощи диктуется тяжестью аллергической реакции (введение антигистаминных препаратов, кортикостероидов, адреномиметиков, сердечных гликозидов и пр.).
В случае поствакцинальных осложнений со стороны нервной системы назначается посиндромная терапия (противосудорожная, дегидратационная, противовоспалительная и т. п.). Лечение поствакцинальных БЦЖ-осложнений проводится с участием детского фтизиатра.
Профилактика поствакцинальных осложнений
Профилактика поствакцинальных осложнений предусматривает комплекс мероприятий, среди которых первое место занимает правильный отбор детей, подлежащих вакцинации, и выявление противопоказаний. С этой целью проводится предвакцинальный осмотр ребенка педиатром, при необходимости – консультации детских специалистов, наблюдающих ребенка по основному заболеванию (детского аллерголога-иммунолога, детского невролога, детского кардиолога, детского нефролога, детского пульмонолога и др.). В поствакцинальном периоде за привитыми детьми должно быть организовано наблюдение. Важное значение имеет соблюдение техники иммунизации: к проведению вакцинации детей должен допускаться только опытный, специально обученный медперсонал.
Детям, перенесшим поствакцинальное осложнение, вакцина, вызвавшая реакцию, больше не вводится, однако в целом плановая и экстренная иммунизация не противопоказаны.
Прививочные реакции и осложнения: основные виды и причины появления
Широкое применение вакцинации и размытое представление у родителей об их вреде все чаще приводят к отказу от постановки прививок детям. Как результат, возникают давно «забытые» инфекции, а дети подвергаются серьезному риску заболеть дифтерией, полиомиелитом, столбняком и пр. В связи с этим, необходимо разобраться в том, какие реакции и осложнения могут возникнуть у ребенка после вакцинации.
Побочные реакции: определение
Любая прививка состоит из нескольких компонентов, включая и материал микроорганизма. В связи с этим вполне закономерно, что при введении в человеческий организм она может и должна вызывать определенный ответ с его стороны.
Побочная или прививочная реакция – это любой симптом, возникший после вакцинации, но не являющийся ее целью. Как правило, все реакции после прививок делят на две большие группы:
- местные – проявляющиеся в месте проведения инъекции (припухлость кожи, болевой синдром),
- системные – связанные с изменениями во всем организме (подъем температуры тела, общая слабость и т.д.).
Важно отметить, что любая прививочная реакция является физиологическим следствием введения в организм чужеродного материала и отражает процесс активации и работы иммунной системы.
Например, незначительное повышение температуры у ребенка любого возраста связано с тем, что иммунные клетки выделяют в кровь большое количество активных молекул, в том числе воздействующих на центр регулирования температуры в головном мозге.
Любая прививочная реакция – отражение формирования иммунитета, поэтому она должна наблюдаться у любого малыша после вакцинации. Выделяют и отдельный тип тяжелых прививочных реакций (например, подъем температуры тела до 40оС). Все данные случаи подлежат фиксации в медицинской документации и разбору по качеству вакцины и состоянию ребенка.
Как правило, подобные реакции возникают на первый-второй день после вакцинации и проходят самостоятельно за 1-2 дня. При использовании «живых» вакцин, подобные симптомы могут возникнуть и через одну-две недели, что связано с особенностями данных прививок.
Наблюдается определенная связь между возрастом ребенка и риском возникновения прививочных реакций. Реакции на прививку в месяц возникают чаще, чем реакция на прививку в годовалом возрасте.
Это связанно с особенностями реагирования иммунной системы детей на чужеродный материал. Однако при грудном вскармливании, реакция грудничка на прививку может быть минимальна, за счет наличия в его крови материнских антител.
Прививочные реакции: проявления
Все прививочные реакции разделяются на две большие группы: местные и системные. К локальным проявлениям относят:
- Покраснение кожи;
- Формирование припухлости;
- Болезненность.
Важно отметить, что в соответствии с исследованиями последних лет подобные реакции чаще всего вызывает не действующий компонент прививки (мертвые или ослабленные микроорганизмы), а вспомогательные вещества, входящие в состав вакцины (адъюванты, консерваторы и т.д.) или же банальное нарушение техники введения и соблюдения гигиены.
К общим реакциям организма относят:
- Повышение температуры тела до 37,5 – 38 о С;
- Появление мелкой сыпи на теле;
- Общая слабость, головная боль;
- Диспепсические явления: снижение аппетита, тошнота, разжижение стула.
Подобные проявления также проходят самостоятельно и связаны с физиологическим ответом организма на введение чужеродного материала. Как правило, применять специальные средства родителям не приходится.
Однако при плохой переносимости повышенной температуры ребенком возможно ее снижение с помощью парацетамола, ибупрофена и других жаропонижающих средств. Применять медикаментозные средства (жаропонижающие, антигистаминные) с профилактической целью бессмысленно.
Если описанные выше прививочные реакции не проходят в течение одного-двух дней или проявляются неадекватно (подъем температуры до 39-40оС, сыпь по всему телу), то необходимо обратиться к врачу-педиатру для обследования, выявления причин данных реакций и назначения соответствующего лечения.
Осложнения после прививок

Поствакцинальные осложнения – это особая группа реакций организма, связанных с нежелательным и тяжелым ответом организма на проведение прививки. Данные осложнения встречаются крайне редко: 1 случай на несколько сотен тысяч или миллионов случаев вакцинации детского населения.
К осложнениям после прививок относят:
- Аллергические реакции в виде крапивницы, отека Квинке, анафилактического шока и т.д.;
- Интоксикационный синдром, характеризующийся значительным повышением температуры тела, сильной головной болью;
- Поражения головного мозга в виде энцефалопатий и менингитов;
- Осложнения со стороны различных органов (нефропатии, артралгии, миокардиты и пр.);
- Развитие выраженной инфекции вакцинным штаммом микроорганизма;
- Местные тяжелые реакций в виде гнойного воспаления, значительные уплотнения кожи более 3 см в диаметре и т.д.
Почему возникают поствакцинальные осложнения?

Существует большое количество данных, свидетельствующих о том, что появление тяжелых осложнений связано не с самими компонентами, а с особенностями организации процесса вакцинации:
- Нарушенное хранение вакцины, чаще всего нарушается температурный режим – вакцины или чрезмерно замораживают, или перегревают;
- Неправильная техника постановки прививки, в частности, при постановке БЦЖ, которая вводится только внутрикожно. Иногда, возможна постановка пероральной вакцины внутримышечно, что так же может привести к тяжелым последствиям;
- Особенности самого организма ребенка – аллергические реакции или индивидуальная непереносимость компонентов вакцины;
- Присоединение инфекционных агентов с развитием гнойного воспаление при инъекционном способе введения.
Многих родителей волнует вопрос о том, что последующие прививки переносятся тяжелее, однако это не так. Как правило, в связи с выработкой частичного иммунитета, дети лучше реагируют на последующие этапы вакцинации.
Как избежать возникновения прививочных реакций и осложнений?

Обеспечение безопасности ребенка – главнейшая обязанность любого родителя. В связи с этим маме и папе рекомендуется знать следующие простые правила, позволяющие значительно снизить риск развития поствакцинальных реакций и осложнений:
- Подготовить ребенка психологически для похода в лечебное учреждение и постановку прививки;
- Тщательно отслеживать самочувствие малыша – постановка прививок запрещена при наличии любого заболевания в остром периоде, в том числе, и при обострениях хронических болезней;
- Необходимо сократить количество контактов ребенка с детьми и взрослыми за 2-3 дня до постановки прививки и после этого;
- При возникновении любых патологических симптомов необходимо незамедлительно обратиться к врачу-педиатру.
Вакцинация – необходимый этап в жизни каждого ребенка, поэтому родители должны знать о возможных поствакцинальных реакциях и осложнениях, а также уметь правильно определять дальнейшую тактику своего поведения. Важно помнить, что прививка переносится ребенком значительно легче грозного заболевания.
Антон Яценко, педиатр, специально для Mirmam.pro
Полезное видео
Красноярский медицинский портал Krasgmu.net
Поствакцинальные осложнения и побочные реакции на вакцинацию у детей – этот вопрос волнует всех мам, которые делают прививки своим малышам. После прививки возможно возникновение как побочных реакций на вакцинацию, так и поствакцинальных осложнений.
Обычно побочные реакции на прививки инактивированными вакцинами (АКДС, АДС, гепатит В) возникают на 1-2 день после прививки.
Вакцина — это препарат, содержащий убитые или ослабленные микроорганизмы, являющиеся возбудителями инфекционной болезни. Это иммунобиологический активный препарат, вызывающий определенные изменения в организме – желательные, имеющие целью сформировать невосприимчивость привитого к данной инфекции, и нежелательные, то есть побочные реакции.
Медицинские центры иммунологии РФ советуют прививать детей с раннего возраста. Самая первая вакцинация (от гепатита) проводится в первые 12 часов жизни ребенка, а затем прививание происходит согласно графику прививочного сертификата, который имеет каждый человек.
В 1996 году мир отметил 200-летие первой вакцинации, произведенной в 1796 году английским врачом Эд. Дженнером. Сегодня идея вакцинации в нашей стране, помимо искренних сторонников, имеет достаточно большое число убежденных противников. Споры вокруг массового применения вакцин не утихают не только в нашей стране. Уже в 18- 19 веках врачи отмечали, что массовое оспопрививание сокращает жизнь людей, свидетельствовали о мнимой пользе и действительном вреде вакцин. К настоящему времени накоплен огромный материал о негативных последствиях – побочном действии вакцин
Отсутствие безопасных вакцин, а также резкое ухудшение здоровья детей России привели к обилию поствакцинальных осложнений. Если исходить только из «обилия поствакцинальных осложнений», то нет ни одной области медицины, куда бы прививки ни привнесли ятрогенную патологию.
Что такое побочные реакции на прививки?
Под термином «побочная реакция» понимается возникновение нежелательных реакций организма, которые не являлись целью вакцинации. В общем, побочные реакции на вакцинацию – это нормальная реакция организма на введение чужеродного антигена, и в большинстве случаев такая реакция отражает процесс выработки иммунитета.
Побочные реакции принято делить на местные, т.е. возникающие в месте укола (покраснение, болезненность, уплотнение), и общие, то есть те, которые затрагивают весь организм в целом – повышение температуры тела, недомогание и др.
В целом, побочные реакции – это нормальная реакция организма на введение чужеродного антигена и в большинстве случаев отражают процесс выработки иммунитета. К примеру, причиной повышения температуры тела, возникшего после прививки, является выброс в кровь особых «посредников» иммунной реакции. Если побочные реакции имеют нетяжелый характер, то в целом – это даже благоприятный в плане выработки иммунитета признак. Например, небольшое уплотнение, возникшее в месте прививки вакциной против гепатита В свидетельствует об активности процесса выработки иммунитета, а значит привитый человек будет реально защищен от инфекции.
Естественно, что повышение температуры тела до 40оС благоприятным признаком быть не может и такие реакции принято относить к особому типу тяжелых побочных реакций. Такие реакции, наряду с осложнениями, являются предметом строгой отчетности и подлежат сообщению в органы, контролирующие качество вакцин. Если таких реакций на данную производственную серию вакцины возникает много, то такая серия снимается с применения и подлежит повторному контролю качества.
Обычно побочные реакции на прививки инактивированными вакцинами (АКДС, АДС, гепатит В) возникают на 1-2 день после прививки и самостоятельно, без лечения проходят в течение 1-2 дня. После прививки живыми вакцинами, реакции могут появиться позже, на 2-10 день и так же, без лечения пройти в течение 1-2 дней.
Большинство вакцин применяются десятилетиями, поэтому следует также принимать во внимание типичность реакций. К примеру, вакцина против краснухи не может вызвать гастрит, но в то же время может вызвать кратковременную припухлость суставов.
Частота побочных реакций также хорошо изучена. Не является секретом то, что вакцина против краснухи, которая применяется за рубежом уже более 30 лет, вызывает примерно 5% общих реакций, что вакцина против гепатита В, которая применяется более 15 лет – вызывает около 7% местных реакций.
Местные реакции после прививки
К местным побочным реакциям относятся покраснение, уплотнение, болезненность, отек, имеющие значительный и существенный характер. Также к местным реакциям относят крапивницу (аллергическая сыпь, напоминающая таковую при ожоге крапивы), увеличение близлежащих от места укола лимфоузлов.
Почему возникают местные реакции? Как известно из учебников биологии для начальной школы, при повреждении кожи и попадании в организм чужеродных субстанций, в месте попадания возникает воспаление. Вполне закономерно предположить, что чем больше объем чужеродных веществ, тем большую силу имеет воспаление. Многочисленные клинические испытания вакцин с участием контрольных групп, когда участникам в качестве контрольного препарата вводили обычную воду для инъекций, показали, что даже на этот «препарат» возникают местные реакции, причем с частотой, близкой к таковой для опытной группы, где вводили вакцины. То есть причиной местных реакций в определенной мере является укол сам по себе.
Иногда вакцины устроены так, чтобы намеренно вызывать местные реакции. Речь идет о включении в состав вакцин специальных веществ (обычно это гидроокись алюминия и его соли) или адъювантов, которые призваны вызывать воспаление с тем, чтобы больше клеток иммунной системы «знакомилось» с вакцинным антигеном, с тем, чтобы сила иммунного ответа была выше. Примером таких вакцин являются вакцины АКДС, АДС, против гепатита А и В. Обычно адъюванты используют в инактивированных вакцинах, поскольку иммунный ответ на живые вакцины и так достаточно силен.
Способ введения вакцин также влияет на число местных реакций. Все инъекционные вакцины лучше вводить внутримышечно, причем не в ягодицу (можно попасть в седалищный нерв или в подкожную жировую клетчатку). Мышцы гораздо лучше снабжаются кровью, вакцина лучше всасывается, сила иммунного ответа больше. У детей до 2 лет наилучшим местом для прививки является передне-боковая поверхность бедра в средней ее трети. Детей старше двух лет и взрослых лучше всего прививать в дельтовидную мышцу плеча, то самое мышечное утолщение на плече – укол делается сбоку, под углом 90 градусов к поверхности кожи. При подкожном введении вакцин частота местных реакций (покраснение, уплотнение) будет заведомо выше, а всасывание вакцин и, как следствие, иммунный ответ могут быть ниже, чем при внутримышечном введении.
Общие реакции после прививок
К общим поствакцинальным реакциям относят охватывающую значительные участки тела сыпь, повышение температуры тела, беспокойство, нарушения сна и аппетита, головную боль, головокружение, кратковременную потерю сознания, цианоз, похолодание конечностей. У детей встречается такая реакция как длительный необычный плач.
Почему появляется сыпь после прививки? Возможных причин три – размножение вакцинного вируса в коже, аллергическая реакция, повышенная кровоточивость, возникшая после прививки. Легкая, быстро проходящая сыпь (причиной является размножение вакцинного вируса в коже) является нормальным следствием вакцинации живыми вирусными вакцинами, такими как против кори, паротита, краснухи.
Точечная сыпь, возникающая вследствие повышения кровоточивости (например, в редких случаях после прививки против краснухи отмечается временное снижение количества тромбоцитов) может отражать как легкое, временное поражение системы свертывание крови, так и быть отражение более серьезной патологии – например геморрагического васкулита (аутоиммунное поражение стенок сосудов) и являться уже поствакцинальным осложнением.
При введении живых вакцин иногда возможно практически полное воспроизведение натуральной инфекции в ослабленной форме. Показателен пример прививки против кори, когда на 5 – 10 сутки после вакцинации возможна специфическая поствакцинальная реакция, характеризующаяся повышением температуры тела, симптомами ОРЗ, своеобразной сыпью – все это классифицируется как «привитая корь».
Поствакцинальные осложнения
В отличие от побочных реакций, осложнения вакцинации – это нежелательные и достаточно тяжелые состояния, возникающие после прививки. К примеру, резкое падение артериального давления (анафилактический шок), как проявление немедленной аллергической реакции на какой-либо компонент вакцины, нельзя назвать ни нормальной побочной реакцией, ни даже тяжелой побочной реакцией, так как анафилактический шок и коллапс требуют реанимационных мер. Другими примерами осложнений, являются судороги, неврологические нарушения, аллергические реакции разной степени тяжести и пр.
Справедливости ради надо отметить, что в отличие от побочных реакций, поствакцинальные осложнения встречаются крайне редко – частота такого осложнения, как энцефалит на коревую вакцину, составляет 1 на 5-10 миллионов прививок, генерализованная БЦЖ-инфекция, возникающая при неправильном введении БЦЖ – 1 на 1 млн прививок, вакциноассоциированный полиомиелит – 1 на 1-1,5 миллионов введенных доз ОПВ. При самих инфекциях, от которых защищают прививки, эти же осложнения встречаются с частотой большей на порядки (см. побочные реакции и осложнения на конкретные типы вакцин).
В отличие от поствакцинальных реакций, осложнения редко зависят от состава вакцин и основной их причиной считаются:
- нарушение условий хранения вакцины (перегревание в течение длительного времени, переохлаждение и замораживание вакцин, которые нельзя замораживать);
- нарушение техники введения вакцины (особенно актуально для БЦЖ, которая должна вводиться строго внутрикожно);
- нарушение инструкции по введению вакцины (от несоблюдения противопоказаний вплоть до введения пероральной вакцины внутримышечно);
- индивидуальные особенности организма (неожиданно сильная аллергическая реакция на повторное введение вакцины);
- присоединение инфекции – гнойные воспаления в месте инъекции и инфекции, в инкубационном периоде которых проводилась прививка.
К местным осложнениям относят уплотнение (свыше 3 см в диаметре или выходящее за пределы сустава); гнойное (при нарушении правил вакцинции) и «стерильное» (неправильное введение БЦЖ) воспаление в месте укола.
Общие осложнения на прививки (вакцину):
- Чрезмерно сильные общие реакции с высоким повышением температуры (более 40ºС), общей интоксикацией
- Поражение ЦНС: упорный пронзительный плач ребенка, судороги без повышения температуры тела и с таковым; энцефалопатия (появление неврологических «знаков»); поствакцинальный серозный менингит (кратковременное, не оставляющее последствий «раздражение» оболочек мозга, вызванное вакцинным вирусом);
- Генерализованная инфекция вакцинным микроорганизмом;
- Поражение различных органов (почек, суставов, сердца, желудочно-кишечного тракта и др.);
- Аллергические реакции: местные реакции аллергического типа (отек Квинке), аллергические сыпи, круп, удушье, временная повышенная кровоточивость, токсико-аллергическое состояние; обморок, анафилактический шок.
- Сочетанное течение вакцинального процесса и присоединившейся острой инфекции, с осложнениями и без них;
Описание некоторых осложнений
Анафилактический шок после прививки
Анафилактический шок – аллергическая реакция немедленного типа, состояние резко повышенной чувствительности организма, развивающееся при повторном введении аллергена. Обычно на компоненты вакцин (несоблюдение противопоказаний, невыявленная аллергия), характеризуется резким падением артериального давления и нарушением сердечной деятельности. Возникает обычно в первые 30 минут после прививки, требует реанимационных мероприятий. У детей аналогом анафилаксии является коллапс (обморочное состояние). Является чрезвычайно редким осложнением. Анафилактический шок чаще развивается у детей, страдающих аллергией и диатезом.
Афебрильные судороги
Судороги без повышения температуры тела (афебрильные судороги) – встречаются при вакцинации АКДС-вакцинами (1 на 30-40 тыс. прививок). В отличие от фебрильных судорог (т.е. на фоне повышения температуры) вызваны раздражением определенных участков мозга и мозговых оболочек вакцинными антигенами или реакцией на них. В некоторых случаях, впервые обнаруженные после вакцинации судороги являются следствием эпилепсии.
Серозный менингит
Энцефалитическая реакция (серозный менингит) – встречающееся с частотой 1 на 10 тыс. прививок осложнение вакцинации против кори и паротита. Возникает как следствие раздражения вакцинными вирусами мозговых оболочек. Проявляется головными болями, другими неврологическими симптомами. Но, в отличие от подобных проявлений при натуральной инфекции, подобное поствакцинальное осложнение проходит без каких бы то ни было последствий.
Таблица: Частота встречаемости серьезных побочных реакций на вакцинацию (по данным Всемирной Организации здравоохранения)
Послепрививочные реакции и осложнения
 Здравствуйте, дорогие читатели! Тема сегодняшнего разговора довольно неоднозначная: какой может быть реакция на прививку? К прививкам отношение неоднозначное, есть как много сторонников проведения прививок, как и их противников. В большинстве случаев послепрививочные реакции и осложнения заставляют многих отказываться от их проведения.
Здравствуйте, дорогие читатели! Тема сегодняшнего разговора довольно неоднозначная: какой может быть реакция на прививку? К прививкам отношение неоднозначное, есть как много сторонников проведения прививок, как и их противников. В большинстве случаев послепрививочные реакции и осложнения заставляют многих отказываться от их проведения.
Так ли нужны нам прививки?
А ведь профилактические прививки спасли много людей от таких страшных болезней, как натуральная оспа, полиомиелит, дифтерия, клещевой энцефалит. Так стоит ли от них отказываться? Я уже писала о профилактических прививках, их пользе и вреде, об этом можно прочитать здесь.
Еще раз остановлюсь на том, что профилактические прививки играют огромную роль в профилактике многих инфекций, которыми болеют довольно тяжело и оставляют после себя различные осложнения и инвалидность.
Благодаря прививкам исчезли или значительно снизилась заболеваемость такими инфекциями, как полиомиелит, дифтерия, корь, краснуха, вирусный гепатит В и другие.
Но вернемся все-таки к послепрививочным реакциям и осложнениям. Чем отличаются послепрививочные реакции и осложнения на прививку? Часто они возникают при неправильном отборе, не правильной оценке общего состояния перед проведением прививки или наличием сопутствующих хронических заболеваний.
Конечно, что греха таить, бывают случаи, когда по вине медработников случались послепрививочные осложнения. Но скажу, такое случается крайне редко. И каждый такой случай разбирается вышестоящими организациями и прокуратурой и делаются соответствующие выводы и, конечно, виновные наказываются.
Какие бывают послепрививочные реакции
Послепрививочныя реакция – это реакция организма человека на введение чужеродных антигенов. Появление реакции после проведения прививки – это нормальный процесс, именно таким образом организм вырабатывает антитела, которые и защищают человека при встрече его с вирусами и микробами.
Послепрививочные реакции по степени проявлениями могут быть слабыми, средневыраженными и сильными. Бывает, что вообще никакой реакции на прививку нет и это тоже нормальное явление.
Реакции на введение вакцины могут быть местными и общими.
Местная реакция
Местная реакция бывает выражена в месте введения препарата. В нормальном состоянии – это может быть просто след от укола иглой.
Если же в месте введения образовался инфильтрат размером более 8 см, краснота и кожа горячая на ошупь — это признаки сильновыраженной местной реакции.
Общая реакция
Общая реакция отражается в общем состоянии привитого. На некоторые прививки, например, против дифтерии и столбняка, клещевого энцефалита, организм может среагировать небольшим повышением температуры. Это нормально, я уже отметила, что должен проходить вакцинальный процесс. Но если температура поднялась от 39,5 и выше, то это должно насторожить. Иногда у маленьких детей высокая температура сопровождается фебрильными судорогами. В данном случае, необходимо сразу же вызывать врача или скорую помощь.
Поствакцинальные осложнения
Они чаще всего развиваются в первые сутки или даже в первые часы после введения вакцины. Иначе их называют реакциями немедленного типа. Недаром, после прививки рекомендуют побыть в кабинете еще 30 минут.
Осложнения после введения вакцины развиваются в период разгара вакцинального процесса: в первые двое суток после введения инактивированных вакцин (дифтерийно-столбнячные анатоксины, клещевая, гриппозная вакцины) и рекомбинатных ( гепатитная вакцина) или с 5 по 14 день при ведении живых препаратов — живой коревой, паротитной, краснушной или полиомиелитной вакцины ( за исключением анафилактического шока).
При повышенной чувствительности к препарату или одному из его компонентов могут развиться аллергические осложнения. К ним относятся анафилактический шок, отек Квинке, аллергическая сыпь, а также неврологические осложнения.
Как узнать, кто виноват в послепрививочном осложнении
Обычно при расследовании выясняется связь заболевания с проведенной прививкой. А именно связанные со следующими моментами.
Качество введенной вакцины
- Если осложнения или сильные послепрививочные реакции возникают у лиц, которым прививки проводились вакциной одной серии и одним производителем, но разными медработниками.
- Имело место неправильное хранение вакцины.
Технические ошибки
- Послепрививочные реакции возникают у лиц, которым проводил прививки один и тот же медработник.
- Неправильное место введения вакцины.
- Нарушение дозировки и схемы иммунизации.
- Нарушение правил асептики и антисептики.
Особенности здоровья пациента
- Наличие повышенной чувствительности на отдельные компоненты вакцины.
- Иммунодефицитное состояние, судорожный синдром, прогрессирующие заболевания ЦНС.
- Неправильный отбор на прививку, наличие острых или обострение хронических заболеваний.
Отсутствие связи осложнения с вакцинацией
- Выявление одинаковых симптомов, как у привитых, так и у не привитых.
- Неблагоприятная эпид.обстановка в окружении привитого.

Профилактика поствакцинальных осложнений и реакций
Чтобы не произошло неприятных ситуаций после проведения прививок, конечно, врачи должны обязательно перед проведением прививок очень тщательно осмотреть и оценить общее состояние ребенка или взрослого человека. Для проведения прививок существует ряд противопоказаний. К ним относятся:
- Индивидуальная непереносимость компонентов вакцины.
- Острые заболевания и обострение хронических заболеваний. В данном случае прививки разрешается проводить не ранее 2-х недель. Если переболел тяжело или принимали антибиотики, то интервал после болезни до прививки должен быть месяц.
- Иммунодефицитные состояния.
В любых других случаях врач должен решить вопрос о необходимости прививки, так как к некоторым вакцинам есть еще и другие противопоказания.
Закон об иммунопрофлактике
В России существует Федеральный Закон об иммунопрофилактике № 157-ФЗ 17 сентября 1998г, утвержденный Президентом Российской Федерации. Согласно этому Закону каждый из нас по разным причинам имеет право на отказ от проведения прививок.
Но, отказавшись от проведения прививок, вы обязаны знать, что в дальнейшем могут ожидать неприятности.
Отсутствие прививок может послужить запретом для поездки в страны, где эти прививки должны быть обязательными. И столь желанный отпуск может просто отмениться.
Ваших детей могут временно на период карантина не допустить в общеобразовательные, детские учреждения, ВУЗы или в приеме на работу, где прививки должны быть обязательными. Например, медработники не могут работать без прививок против гепатита В, дифтерии, гриппа, а работающие в лесу — без прививок против клещевого энцефалита.
О пользе или вреде профилактических прививок можно спорить и говорить бесконечно, причем с подтверждающими ваше мнение примерами.
Почему я сегодня подняла эту тему? Да просто потому, что сейчас началась иммунизация по всей стране против гриппа. Все к этому относятся по-разному. Кто хоть раз переболел гриппом знают, насколько это тяжелое заболевание, что после гриппа могут быть серьезные осложнения и теперьони обязательно прививаются.
А то, что сейчас начался сезонный подъем ОРВИ, это не повод отказываться от прививок. Даже детям. Я предлагаю вам посмотреть видео, где педиатр Комаровский очень популярно и просто говорит о необходимости прививок, о реакциях и осложнениях после них. Посмотрите, а уже потом делайте для себя выводы.
Дорогие мои читатели! Если вам была полезна эта статья, то поделитесь ею со своими друзьями, нажав на кнопочки соц. сетей. Мне также важно знать ваше мнение по поводу прочитанного, напишите об этом в комментариях. Я буду вам очень признательна.
С пожеланиями доброго здоровья Таисия Филиппова


![Местные реакции на введение вакцин. Постпрививочные реакции и осложнения местные и общиеЗаболевания][](https://mymets.ru/wp-content/cache/thumb/c0/ff29c2a820cafc0_320x200.jpg)
