Злокачественная экссудативная эритема синдром стивенса джонсона. Что провоцирует Синдром Стивенса-ДжонсонаКрапивница][
Синдром Стивенса-Джонсона ( Злокачественная экссудативная эритема )
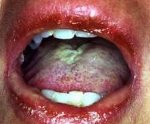
Синдром Стивенса-Джонсона — это острое буллезное поражение слизистых и кожи аллергической природы. Протекает на фоне тяжелого состояния заболевшего с вовлечением слизистой полости рта, глаз и мочеполовых органов. Диагностика синдрома Стивенса-Джонсона включает тщательный осмотр пациента, иммунологическое исследование крови, биопсию кожи, коагулограмму. По показаниям проводится рентгенография легких, УЗИ мочевого пузыря, УЗИ почек, биохимический анализ мочи, консультации других специалистов. Лечение осуществляется методами экстракорпоральной гемокоррекции, глюкокортикоидной и инфузионной терапией, антибактериальными препаратами.
МКБ-10
Общие сведения
Данные о синдроме Стивенса-Джонсона были опубликованы в 1922 году. Со временем синдром получил название в честь впервые описавших его авторов. Заболевание является тяжело протекающим вариантом многоформной экссудативной эритемы и имеет второе название — “злокачественная экссудативная эритема”. Вместе с синдромом Лайелла, пузырчаткой, буллезным вариантом СКВ, аллергическим контактным дерматитом, болезнью Хейли-Хейли и др. клиническая дерматология относит синдром Стивенса-Джонсона к буллезным дерматитам, общим клиническим симптомом которых является образование пузырей на коже и слизистых.
Синдром Стивенса-Джонсона наблюдается в любом возрасте, наиболее часто у лиц 20-40 лет и крайне редко в первые 3 года жизни ребенка. По различным данным распространенность синдрома на 1 млн. населения составляет от 0,4 до 6 случаев в год. Большинство авторов отмечает более высокую заболеваемость среди мужчин.

Причины
Развитие синдрома Стивенса-Джонсона обусловленно аллергической реакцией немедленного типа. Выделяют 4 группы факторов, которые могут спровоцировать начало заболевания: инфекционные агенты, лекарственные препараты, злокачественные заболевания и не установленные причины.
В детском возрасте синдром Стивенса-Джонсона чаще возникает на фоне вирусных заболеваний: простого герпеса, вирусного гепатита, аденовирусной инфекции, кори, гриппа, ветряной оспы, эпидемического паротита. Провоцирующим фактором могут быть бактериальные (сальмонеллез, туберкулез, иерсиниоз, гонорея, микоплазмоз, туляремия, бруцеллез) и грибковые (кокцидиомикоз, гистоплазмоз, трихофития) инфекции.
У взрослых синдром Стивенса-Джонсона, как правило, обусловлен введением медикаментов или злокачественным процессом. Из медикаментозных препаратов роль причинного фактора в первую очередь отводится антибиотикам, нестероидным противовоспалительным, регуляторам ЦНС и сульфаниламидам. Ведущую роль среди онкологических заболеваний в развитии синдрома Стивенса-Джонсона играют лимфомы и карциномы. Если конкретный этиологический фактор заболевания установить не удается, то говорят о идеопатическом синдроме Стивенса-Джонсона.
Симптомы
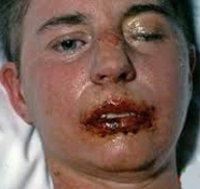
Синдром Стивенса-Джонсона характеризуется острым началом со стремительным развитием симптоматики. В начале отмечается недомогание, подъем температуры до 40°С, головная боль, тахикардия, артралгии и боли в мышцах. Пациента может беспокоить боль в горле, кашель, диарея и рвота. Уже через несколько часов (максимально через сутки) на слизистой рта наблюдается появление довольно больших пузырей. После их вскрытия на слизистой образуются обширные дефекты, покрытые бело-серыми или желтоватыми пленками и корками из запекшейся крови. В патологический процесс вовлекается красная кайма губ. Из-за тяжелого поражения слизистой при синдроме Стивенса-Джонсона пациенты не могут есть и даже пить.
Поражение глаз в начале протекает по типу аллергического конъюнктивита, но часто осложняется вторичным инфицированием с развитием гнойного воспаления. Для синдрома Стивенса-Джонсона типично образование на конъюнктиве и роговице эрозивно-язвенных элементов небольшой величины. Возможно поражение радужной оболочки, развитие блефарита, иридоциклита, кератита.
Поражение слизистой органов мочеполовой системы наблюдается в половине случаев синдрома Стивенса-Джонсона. Оно протекает в виде уретрита, баланопостита, вульвита, вагинита. Рубцевание эрозий и язв слизистой может приводить к образованию стриктуры уретры.
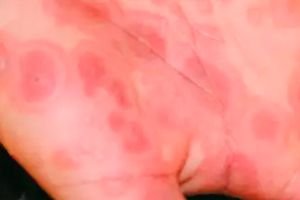
Поражение кожи представлено большим количеством округлых возвышающихся элементов, напоминающих волдыри. Они имеют багровую окраску и достигают в размере 3-5 см. Особенностью элементов кожной сыпи при синдроме Стивенса-Джонсона является появление в их центре серозных или кровянистых пузырей. Вскрытие пузырей приводит к образованию ярко-красных дефектов, покрывающихся корками. Излюбленная локализация сыпи — кожа туловища и промежности.
Период появления новых высыпаний синдрома Стивенса-Джонсона длится примерно 2-3 недели, заживление язв происходит в течение 1,5 месяцев. Заболевание может осложниться кровотечением из мочевого пузыря, пневмонией, бронхиолитом, колитом, острой почечной недостаточностью, вторичной бактериальной инфекцией, потерей зрения. В результате развившихся осложнений погибает около 10% больных с синдромом Стивенса-Джонсона.
Диагностика
Диагностировать синдром Стивенса-Джонсона клиницист-дерматолог может на основании характерных симптомов, выявляемых при тщательном дерматологическом осмотре. Опрос пациента позволяет определить причинный фактор, вызвавший развитие заболевания. Подтвердить диагноз синдрома Стивенса-Джонсона помогает биопсия кожи. При гистологическом исследовании наблюдается некроз эпидермальных клеток, периваскулярная инфильтрация лимфоцитами, субэпидермальное образование пузырей.
В клиническом анализе крови определяются неспецифические признаки воспаления, коагулограмма выявляет нарушения свертываемости, а биохимический анализ крови — пониженное содержание белков. Наиболее ценным в плане диагностики синдрома Стивенса-Джонсона является иммунологическое исследование крови, которое обнаруживает значительное повышение Т-лимфоцитов и специфических антител.
Диагностика осложнений синдрома Стивенса-Джонсона может потребовать проведения бакпосева отделяемого эрозий, копрограммы, биохимического анализа мочи, пробы Зимницкого, УЗИ и КТ почек, УЗИ мочевого пузыря, рентгенографии легких и др. При необходимости пациента консультируют узкие специалисты: окулист, уролог, нефролог, пульмонолог.
Дифференцировать синдром Стивенса-Джонсона необходимо с дерматитами, для которых типично образование пузырей: аллергическим и простым контактным дерматитом, актиническим дерматитом, герпетиформным дерматитом Дюринга, различными формами пузырчатки (истинной, вульгарной, вегетирующей, листовидной), синдромом Лайелла и др.
Лечение синдрома Стивенса-Джонсона
Терапия проводится высокими дозами глюкокортикоидных гормонов. В связи с поражением слизистой рта введение препаратов зачастую приходится осуществлять инъекционным способом. Постепенное снижение дозы начинают только после стихания симптомов заболевания и улучшения общего состояния больного.
Для очищения крови от образующихся при синдроме Стивенса-Джонсона иммунных комплексов применяются метода экстракорпоральной гемокоррекции: каскадная фильтрация плазмы, мембранный плазмаферез, гемосорбция и иммуносорбция. Производится переливание плазмы и белковых растворов. Важное значение имеет введение в организм пациента достаточного количества жидкости и поддержание нормального суточного диуреза. В качестве дополнительной терапии применяются препараты кальция и калия. Профилактика и лечение вторичной инфекции проводится при помощи местных и системных антибактериальных препаратов.
Синдром Стивенса-Джонсона
Медицинский эксперт статьи

Синдром Стивенса-Джонсона – токсико-аллергическое заболевание, являющееся злокачественным вариантом буллезной многоформной экссудативной эритемы.
 [1], [2], [3], [4], [5], [6], [7], [8], [9]
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Код по МКБ-10
Причины синдрома Стивенса-Джонсона
Возможными причинами развития заболевания часто являются лекарственные средства (антибиотики, сульфаниламиды, анальгетики, барбитураты и др.). Заболевание может возникнуть и па другие аллергены. В настоящее время большинство дерматологов считает, что) в основе многоформной экссудативной эритемы и синдрома Стивенса-Джонсона и синдрома Лайелла лежат токсико-аллергические реакции. Клинически и патогенетически между ними разница некачественная, а количественная. При этом реакция антиген-антитело направлена на кератиноциты с образованием циркулирующих иммунных комплексов в сыворотке крови, отложением IgM и СЗ компонента комплемента вдоль базальной мембраны эпидермиса и верхней части дермы.
 [10], [11], [12], [13], [14]
[10], [11], [12], [13], [14]
Симптомы синдрома Стивенса-Джонсона
Заболевание характеризуется бурным началом с выраженными общими явлениями (высокая лихорадка, артралгия, миалгия). Затем через несколько часов или 2-3 суток появляются поражения кожи и слизистых оболочек.
На коже туловища, верхних и нижних конечностей, лица, половых органов появляются диссеминированные округлые эритемато-отечные пятна багрового цвета с периферической зоной и запавшим синюшным центром диаметром от 1 до 3-51 см. Такие элементы сыпи напоминают высыпания многоформной экссудативной эритемы. Затем в центре многих из них образуются тонкостенные вялые пузыри с серозным или геморрагическим содержимым. Пузыри, сливаясь, достигают огромных размеров. Вскрываясь, они оставляют сочные ярко-красные болезненные эрозии, по краям которых имеются обрывки покрышек пузыря («эпидермальный воротник»). Под влиянием легкого прикосновения эпидермис «сползает» (положительный симптом Никольского). Поверхность эрозии со временем покрывается желтовато-коричневыми или геморрагическими корками.
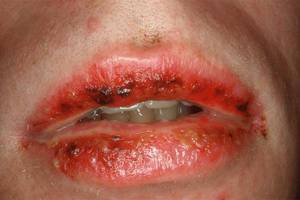
На слизистой полости рта, глаз отмечаются гиперемия, отек, появляются вялые пузыри, после вскрытия которых происходит образование болезненных больших эрозий. Красная кайма губ резко отечна, гиперемироваиа, имеет кровоточащие трещины и покрыта корками. Нередко наблюдаются явления блефароконъюнктивита вплоть до панофталмии, поражения слизистой уретры, мочевого пузыря, верхних дыхательных путей. Тяжелые общие явления (лихорадка, недомогание, головные боли и др.) продолжаются в течение 2-3 недель.
Что такое синдром Стивенса-Джонсона: симптоматика и лечение
 Современная медицина стремительно развивается. Такие болезни, которые раньше считались неизлечимыми, сегодня довольно успешно вылечиваются. Например, синдром Стивенса-Джонсона, или как ещё называют болезнь – злокачественная экссудативная эритема. Это довольно сложное заболевание, в процессе которого замедленные системные аллергические реакции нарушают полноценное функционирование всего организма. Кожа поражается разными по размерах язвами, слизистые оболочки опухают, а в некоторых случаях поражаются и оболочки внутренних органов человека.
Современная медицина стремительно развивается. Такие болезни, которые раньше считались неизлечимыми, сегодня довольно успешно вылечиваются. Например, синдром Стивенса-Джонсона, или как ещё называют болезнь – злокачественная экссудативная эритема. Это довольно сложное заболевание, в процессе которого замедленные системные аллергические реакции нарушают полноценное функционирование всего организма. Кожа поражается разными по размерах язвами, слизистые оболочки опухают, а в некоторых случаях поражаются и оболочки внутренних органов человека.
Согласно статистическим данным синдром Стивенса-Джонсона у детей чаще всего возникает в возрастной категории от 3 до 14 лет. Очагом развития выступают разнообразные заболевания. Зарегистрированы также случаи развития болезни до 3-летнего возраста ребёнка. Патология синдрома у них особенно тяжело протекает.
Причины развития заболевания
По результатам многочисленных исследований синдрома Стивенса-Джонсона врачи и учёные выделяют следующие причины возникновения и развития заболевания:
- аллергические реакции, вызываемые лекарственными препаратами: антибиотиками, сульфаниламидами, противовоспалительными и витаминизирующими средствами, вакцинами. Были случаи, когда причиной развития синдрома стало употребление героина. Если заболевание возникает вследствие аллергии, то проявляется оно в виде острой реакции, сопровождающейся осложнениями;
- онкологические заболевания. При появлении в организме злокачественной опухоли, в нём начинается процесс отторжения, который проявляется в виде аллергической реакции;
- инфекции довольно часто выступают очагом развития синдрома Стивенса-Джонсона. К их числу принадлежат: грипп, разные гепатиты, ВИЧ, а также микроплазмы, грибки, стрептококки и другие бактерии и инфекции;
- идиопатический фактор. Так медики называют случаи, когда сам по себе без особенных причин может развиться синдром. Это может быть вызвано врождённой патологией или генетическими особенностями.
Синдром Стивенса-Джонсона: признаки болезни
Поражает синдром и женщин, и мужчин, а также и ребёнка не обходит стороной. Симптомы заболевания довольно многообразны:
 начало заболевания очень напоминает признаки ОРВИ: температура тела стремительно повышается, больной страдает от болей суставов, горла, головы. Появляется кашель. Часто такие состояния сопровождаются лихорадкой;
начало заболевания очень напоминает признаки ОРВИ: температура тела стремительно повышается, больной страдает от болей суставов, горла, головы. Появляется кашель. Часто такие состояния сопровождаются лихорадкой;- в некоторых случаях у больного может быть диарея и рвота;
- внезапно кожа покрывается розовыми пятнами, которые превращаются в пузыри красного или серого цвета;
- на слизистых оболочках появляются высыпания;
- пузыри лопаются и вокруг них на поверхности кожи или слизистых образуется эрозия;
- при появлении высыпки больной ощущает сильное жжение и зуд. Если попробовать избавиться от язвочек физическим путём, то в отодранных местах появится постоянно текущая кровавая смесь;
- если синдром поражает глаза, то острота зрения заметно понижается, появляется слезотечение, а из глазных яблок выделяется гной;
- когда синдром поражает слизистые мочеполовой системы, то в мочи больного появляется кровь.
Симптомы болезни могут на протяжении нескольких недель проявлятся, а могут и в течение нескольких часов. Поскольку признаки синдрома Стивенса-Джонсона напоминают разнообразные заболевания, то точный диагноз установить своевременно очень сложно.
Как диагностировать синдром Стивенса-Джонсона?
Учитывая то, что прогрессирует заболевание очень быстро, то и диагностировать его необходимо в кратчайшие сроки. Независимо от возраста больного (взрослый человек или ребёнок), диагноз устанавливается в следующем порядке:
 анализ жалоб пациента. Как началось заболевание, есть ли высыпки на коже и слизистых оболочках, сопровождающиеся зудом и жжением. Особенно внимательно нужно проанализировать жалобы ребёнка;
анализ жалоб пациента. Как началось заболевание, есть ли высыпки на коже и слизистых оболочках, сопровождающиеся зудом и жжением. Особенно внимательно нужно проанализировать жалобы ребёнка;- анамнез болезни. Изучается перечень препаратов, которые непосредственно перед появлением высыпки принимал больной. Если все начиналось как обычная простуда, то какие меры применял больной для лечения;
- анамнез жизни больного. Случались ли у него аллергические реакции раньше, и чем именно они были спровоцированы;
- объективный и тщательный осмотр больного. Высыпания появляются на разных участках тела: лицо, кисти, голени, стопы, половые органы и другие. При синдроме Стивенса-Джонсона кожные высыпания могут быть центральными – пузырьки с кровавым или прозрачным содержимым, и периферическими – ярко-красные пятна на коже. При поражении полости рта дёсны и губы сильно опухают и кровоточат;
- общий анализ крови. Позволяет выявить скорость оседания эритроцитов, повышение лейкоцитов и определить наличие воспалительного процесса;
- биохимический анализ крови. Выполняется для определения уровня поражения внутренних органов;
- общий анализ мочи даёт возможность установить функционирование почек. Если в моче есть кровь и белок, то это указывает на поражение почек;
- обследование офтальмологом позволяет установить поражены ли органы зрения и в какой степени;
- выполняется посев болезнетворных бактерий с поражённых участков с целью назначения оптимальных антибактериальных препаратов.
Если позволяют условия, то можно выполнить биопсию кожного участка и по её результатам определить наличие подкожных некротических зарождений и бактерий.
Госпитализация больного: первая помощь
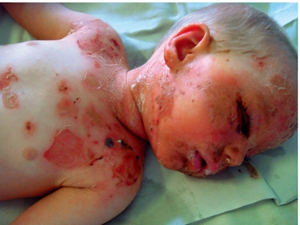 Главное, что необходимо больному с синдромом Стивенса-Джонсона – это употреблять много жидкости. Если пациент госпитализирован с таким диагнозом, то в обязательном порядке врачи должны назначить ему смеси и растворы, пополняющие запасы утраченной организмом жидкости. С этой целью вводятся специализированные средства и гормоны.
Главное, что необходимо больному с синдромом Стивенса-Джонсона – это употреблять много жидкости. Если пациент госпитализирован с таким диагнозом, то в обязательном порядке врачи должны назначить ему смеси и растворы, пополняющие запасы утраченной организмом жидкости. С этой целью вводятся специализированные средства и гормоны.
Лечением синдрома Стивенса-Джонсона занимается дерматолог и аллерголог, а при поражении внутренних органов прибегают к помощи врачей определённого направления.
Методы и принципы лечения
Первый и очень важный шаг при лечении синдрома Стивенса-Джонсона – это выведение из организма больного аллергенов, ставших очагом заболевания. Не менее важной в терапии является защита пациента от инфекций, проникающих в его организм сквозь открытые многочисленные язвы.
В процессе лечения в обязательном порядке врачи назначают кортикостероиды. Это сильные препараты, останавливающее расширение аллергических реакций. Обычно их вводят пациентам в виде инъекций. Это может быть дексаметазон, преднизолон и другие. Наряду с ними больному назначают электролитные растворы.
Если синдром диагностирован у ребёнка, то первыми препаратами выступают абсорбенты: Смекта, Полифен, активированный уголь и другие.
Синдром Стивенса-Джонсона развивается очень быстро, поражая при этом большие участки кожи. Чтобы предупредить вирусные осложнения больному назначается антибиотикотерапия. Каждому больному антибиотики подбираются в индивидуальном порядке. Очень ответственно выбирать препараты нужно при лечении синдрома у ребёнка.
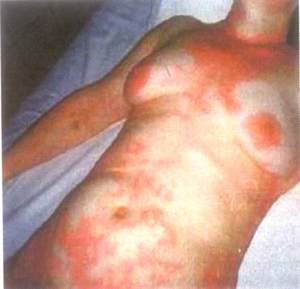 Важным этапом выступает и местное лечение синдрома. Состоит оно в правильном уходе за кожей больного. Особенно аккуратно нужно удалять омертвевшие кожные элементы, а места удаления обрабатывать перманганатом калия и раствором перекиси.
Важным этапом выступает и местное лечение синдрома. Состоит оно в правильном уходе за кожей больного. Особенно аккуратно нужно удалять омертвевшие кожные элементы, а места удаления обрабатывать перманганатом калия и раствором перекиси.
Если болезнью поражена полость рта, то обязательно обрабатывать её антисептическими растворами после каждого приёма пищи.
Органы мочеполовой системы обрабатываются преднизолоном или солкосерилом в виде мазей не менее трёх раз в течение суток. При поражении глаз офтальмолог назначает специальные глазные капли или мази.
В процессе лечения обязательно соблюдение диеты. Ежедневный рацион должен состоять из отварной говядины, постных овощных супов, кисломолочных продуктов (кефир, творог), каши (овсянка, гречка, рис), зелень, огурцы, яблоки, компот или чай. Полностью отказаться нужно от шоколада, орехов, мяса птицы, рыбы, соусов и приправ, цитрусовых, смородины, клубники, алкоголя.
Главное – это много пить. В сутки нужно употреблять 2–3 литра жидкости.
Профилактика синдрома Стивенса-Джонсона
Чтобы исключить повторение болезни, то после стационарного лечения регулярно нужно посещать дерматолога, аллерголога и иммунолога, и соблюдать следующие рекомендации:
- ни в коем случае не употреблять лекарственные средства, на которые в анамнезе больного были аллергические реакции;
- избегать применения препаратов, принадлежащих к химической группе того средства, вследствие которого возникла аллергическая реакция;
- нельзя одновременно употреблять много разных медпрепаратов;
- при назначении какого-либо лекарственного средства, строго соблюдать инструкцию его использования.
Как при лечении избежать ошибок?
 нельзя лечебный процесс начинать с маленьких дозировок кортикостероидов, а также употреблять их после окончания лечения;
нельзя лечебный процесс начинать с маленьких дозировок кортикостероидов, а также употреблять их после окончания лечения;- если при обследовании не обнаружены инфекционные процессы, то антибиотики применять не стоит. Следует обратить внимание на то, что витаминные препараты и антибактериальные средства пенициллинового ряда выступают мощными аллергенами, и в процессе лечения они не должны присутствовать;
- лечение синдрома Стивенса-Джонсона напоминает стандартное лечение приступа аллергии. Но учитывая сложность заболевания, больного срочно нужно госпитализировать и в каждом случае назначать индивидуальный курс лечения по результатам обследований и анализов.
Возможные осложнения
Каждое заболевание может вызвать определённые осложнения. Что касается синдрома Стивенса-Джонсона, то они проявляются в следующем:
- инфекция крови. При попадании в кровь бактерий они по всему телу распространяются, что вызывает возникновение сепсиса. Прогрессирует он очень быстро и в некоторых случаях вызывает отказ какого-либо органа и шок пациента;
- вторичная инфекция кожи способна провоцировать разнообразные осложнения;
- при сильных поражениях органов зрения может случиться частичная потеря зрения и даже полная слепота;
- повреждение внутренних органов вызывает их деформацию. Это касается мочеполовых путей, сердца, печени, почек, лёгких.
Согласно статистическим данным примерно у 10–15% больных синдромом Стивенса-Джонсона, зафиксирован летальный исход.
Синдром Стивенса-Джонсона
Все заболевания отражаются на повседневной жизни, вызывают физический дискомфорт, угнетают психологически.
Респираторные заболевания снижают работоспособность, если патология к тому же поражает кожные покровы и слизистые оболочки, добавляется эстетический компонент.
Но некоторые болезни, имеющие подобную симптоматику, опасны для жизни и требуют незамедлительного оказания медицинской помощи. Среди них синдром Стивенса-Джонсона.
Что такое синдром Стивенса-Джонсона.
Синдром Стивенса-Джонсона – это прогрессирующая злокачественная экссудативная эритема (покраснение кожи), способная привести к летальному исходу. Это угрожающее жизни состояние является молниеносной аллергической реакцией.
Характерное проявление – формирование пузырьков на слизистых оболочках и коже вследствие отмирания клеток эпидермиса, отделения их от дермы, образование вследствие этого обширных эрозий.

Встречается преимущественно у лиц в возрасте 20-40 лет , чаще мужского пола. У детей до 3 лет заболевания регистрируются редко, однако были зафиксированы единичные случаи даже у новорожденных.
Синдром Стивенса-Джонсона характеризуется острым точением с быстрым развитием опасных для жизни осложнений. Этим обуславливается необходимость скорейшего оказания медицинской помощи.
Причины возникновения
К причинам, которые могут привести к возникновению такого опасного состояния, относятся:
- Ослабление организма вследствие инфекционных болезней. Это приводит к резкому снижению эффективности иммунной системы. Спровоцировать развитие патологии могут следующие заболевания:
- бактериальные инфекции (сальмонеллез, туберкулез, гонорея и т.д.);
- вирусные инфекции (герпес, грипп, гепатит, вирус иммунодефицита человека и т.д.);
- грибковые заболевания (трихофития, гистоплазмоз и т.д.).
- Поступление в организм некоторых лекарственных препаратов:
- препараты для лечения подагры (аллопуринол);
- нестероидные противовоспалительные средства (ибупрофен);
- антибактериальные препараты (пенициллин, сульфаниламиды: бисептол, синерсул и т.д.).;
- противосудорожные препараты и нейролептики;
- лучевая терапия.
- Онкологические заболевания
- В редких случаях синдром может развиться вследствие воздействия пищевых аллергенов, попадания в организм химических веществ и как осложнение вакцинации.
Отдельная причина, либо их комбинация может спровоцировать развитие этого синдрома, причем у взрослых чаще это состояние вызывается приемом лекарственных препаратов, а у детей – инфекционными болезнями.
Следует отметить, что присутствие препарата в списке медикаментов, возможных вызвать синдром Стивенса-Джонсона – не повод отказаться от назначения врача.
Эти лекарственные средства применяются для лечения серьезных заболеваний, без должной медицинской помощи риск осложнения этих болезней выше риска развития синдрома Стивенса-Джонсона, не у всех наблюдается аллергическая реакция на эти препараты.
Поэтому целесообразность назначения таких препаратов должен оценивать врач, учитывая все факторы и историю болезни пациента.
Факторы риска развития синдрома Стивенса-Джонсона
Факторы риска не вызывают синдром Стивенса-Джонсона, но могут существенно повысить риск его развития, среди них:
- ослабление иммунитета;
- история болезни – ранее перенесенный синдром Стивена Джонса повышает риск возникновения этого состояния в будущем;
- наследственность – если кто-то из членов семьи страдал от этого этим синдрома, это также повышает риск подобной реакции
Симптомы

Для синдрома Стивенса-Джонсона характерно острое начало и молниеносное развитие симптоматики.
На начальном этапе заболевания отмечается:
- слабость;
- температура до 40 градусов;
- учащенное сердцебиение;
- боль в суставах;
- мышечные боли;
- боль в горле, першение, кашель;
- диарея, рвота.
Спустя несколько часов добавляются следующие симптомы:
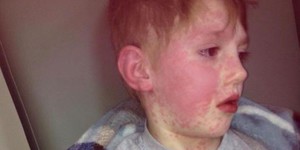
- Появление на отдельных участках кожи сыпи, зуд (см. фото выше). Важный для диагностики признак – высыпания не появляются на волосистой части головы, ладонях и подошвах, преимущественная локализация – конечности, грудь, спина.
- Сыпь перерастает в багровые пузыри большого размера (до 3-5 см), после вскрытия которых образуются ярко-красные эрозии.
- На слизистых появляются волдыри, их вскрытие обнажает дефекты с белой или желтой пленкой, покрытые запекшейся кровью.
- Поражение красной каймы губ – больные не могут принимать пищу и пить. Им тяжело разговаривать.
- Поражение глаз сначала имеет аллергический характер, но, если присоединяется инфекция, может сформироваться гнойное воспаление. Отличительная черта синдрома Стивенса-Джонсона – образование язв небольшой величины на слизистой оболочке глаз, может развиться кератит (воспаление роговицы), иридоциклит (воспаление радужки), блефарит (воспаление века).
- Повреждение органов мочеполовой системы возникает в половине случаев, вследствие рубцевания после воспаления может развиться стриктура уретры – сужение вплоть до непроходимости.
Новые язвы формируются в течение 2-3 недель, на восстановление поврежденного кожного покрова уходит более 1 месяца.
Осложнения

Синдром Стивенса-Джонсона опасен не только своими угрожающими проявлениями, это заболевание может вызвать опасные осложнения:
- со стороны дыхательной системы: пневмония, бронхит, бронхиолит;
- со стороны мочеполовой системы: уретрит,вагинит,баланопостит, острая печеная недостаточность;
- со стороны пищеварительной системы: язвенный колит;
- со стороны зрения: блефарит, иридоциклит, кератит;
- косметические дефекты – после заживления эрозий образуются рубцы.
Именно осложнения в 10% случаев вызываю летальный исход.
Диагностика
Проведение диагностики на раннем этапе заболевания очень важно, оно позволяет максимально быстро улучшить состояние больного.
Определить этот опасный синдром можно на основании сбора анамнеза (опрос пациента), характерных симптомов (осмотр), анализов, биопсии кожи и некоторых инструментальных исследований (КТ, УЗИ, рентгеноскопия).
- Опрос пациента помогает выявить причинный фактор: прием медикаментов, перенесенное инфекционное заболевание.
- Тщательный осмотр кожи и слизистых позволяет обнаружить характерные проявления: специфическая сыпь, характерная ее локализация.
- Результат общего анализа крови указывает на неспецифические признаки воспаления: повышение уровня лейкоцитов, уменьшение эозинофилов, увеличенная СОЭ.
- Биохимический анализ показывает снижение содержания белков в крови за счет фракции альбуминов, повышение концентрации билирубина, мочевины, аминотрансфераз.
- Очень важен в диагностике иммунологический анализ крови. По его результатам отмечается повышение уровня Т-лимфоцитов и специфических антител.
- Коагулограмма показывает снижение свертываемости крови.
- Гистологичекское исследование кожи – биопсия – определяет некроз клеток эпидермиса, субэпидермальное расположение пузырей.
- Компьютерная томография, ультразвуковое исследование органов мочеполовой системы и рентгеноскопия легких показывают наличие процесса в соответствующих органах.
В осложненных случаях может потребоваться консультация нефролога, пульмонолога и других специалистов.
Лечение
Установление диагноза прогрессирующая злокачественная экссудативная эритема – сигнал к незамедлительному началу лечения. Любое промедление повышает вероятность развития тяжелейших осложнений.
Медицинскую помощь, которую необходимо оказать больному, можно разделить на оказываемую на догоспитальном этапе и помощь в стационаре.
Помощь на догоспитальном этапе:
- Восполнение дефицита жидкости – основное мероприятие на данном этапе. Внутривенно пациенту вводят 1-2 литра солевых растворов, если он может пить, также необходимо провести пероральную регидратацию.
- В ранние сроки заболевания внутривенно струйно вводят глюкокортикостероиды (преднизолон 60-150мг). Целесообразность последующего введения этих препаратов вызывает сомнение – есть вероятность развития септических осложнений, поэтому возможность дальнейшего использования преднизолона определяться в каждом случае индивидуально.
- Обеспечение готовности к экстренной трахеотомии и искусственной вентиляции легких.
Помощь в условиях стационара направлена на продолжение восполнения жидкости, предупреждение развития осложнений, исключение всех токсических воздействий, в том числе отмена всех медикаментозных препаратов, кроме необходимых.
Назначаются:
- Инфузионная терапия (изотонический раствор, до 6 литров в сутки).
- Внутривенно глюкокортикостероиды при необходимости.
- Стерильные условия для исключения бактериальной инфекции.
- Обработка кожных покровов: подсушивание и дезинфекция, по мере затягивания ран, дезинфицирующие растворы заменяются на мази (противовоспалительные: элоком, локоид, целестодерм).
- Обработка слизистых:
- глаз (азеластин), при тяжелых случаях – преднизолон;
- ротовой полости (растворы для дезинфекции, пероксид водорода);
- мочеполовой системы (глюкокортикостероидные мази, растворы для дезинфекции).
- Антигистаминные препараты при выраженном кожном зуде.
- Гипоаллергенная диета (запрет на цитрусовые, рыбу, орехи, мяса птицы, шоколад, алкоголь копченые изделия, кофе, специи, мед), обильное питье.
Прогноз

В случае ранней диагностики синдрома Стивенса-Джонсона и начала лечения, прогноз благоприятный, однако зачастую возникшие осложнения затрудняют терапию.
Синдром относится к очень тяжелой, опасной патологии, необходимо своевременно начать лечение, методы народной медицины в этом случае бессильны, только срочная медицинская помощь способна помочь пациенту.
В случае отсутствия специализированной помощи велик процент летальных исходов.
Профилактика
Для снижения вероятности развития этого опасного состояния необходимо соблюдать ряд мероприятий: отказ от вредных привычек, правильное питание, основанное на приеме здоровой пищи, своевременно лечение инфекционных заболеваний и, самое главное, прием медицинских препаратов только по назначению врача.


 начало заболевания очень напоминает признаки ОРВИ: температура тела стремительно повышается, больной страдает от болей суставов, горла, головы. Появляется кашель. Часто такие состояния сопровождаются лихорадкой;
начало заболевания очень напоминает признаки ОРВИ: температура тела стремительно повышается, больной страдает от болей суставов, горла, головы. Появляется кашель. Часто такие состояния сопровождаются лихорадкой;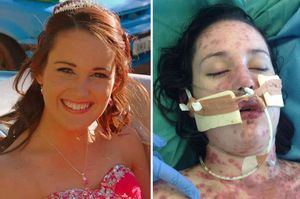 анализ жалоб пациента. Как началось заболевание, есть ли высыпки на коже и слизистых оболочках, сопровождающиеся зудом и жжением. Особенно внимательно нужно проанализировать жалобы ребёнка;
анализ жалоб пациента. Как началось заболевание, есть ли высыпки на коже и слизистых оболочках, сопровождающиеся зудом и жжением. Особенно внимательно нужно проанализировать жалобы ребёнка;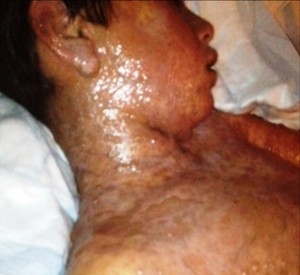 нельзя лечебный процесс начинать с маленьких дозировок кортикостероидов, а также употреблять их после окончания лечения;
нельзя лечебный процесс начинать с маленьких дозировок кортикостероидов, а также употреблять их после окончания лечения;![Злокачественная экссудативная эритема синдром стивенса джонсона. Что провоцирует Синдром Стивенса-ДжонсонаКрапивница][](https://mymets.ru/wp-content/cache/thumb/45/9d6e004d1df3045_320x200.jpg)
