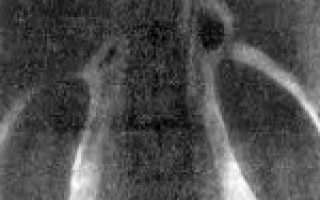
Первичный гиперальдостеронизм. Первичный гиперальдостеронизм (синдром Конна)
Гиперальдостеронизм
Гиперальдостеронизм – патологический синдром, при котором диагностируется избыточная продукция альдостерона клубочковой зоной коры надпочечников.
Альдостерон – минералокортикостероид, гормон, отвечающий за поддержание натриево-калиевого баланса в организме. Его повышенная секреция приводит к нарушению обмена веществ.
У женщин первичный гиперальдостеронизм регистрируется в 3 раза чаще, манифестация происходит после 30 лет.
Причины
Чаще всего первичный гиперальдостеронизм наблюдается при следующих патологических состояниях:
- доброкачественные и злокачественные опухоли надпочечников (прежде всего, аденома коры надпочечников);
- гиперплазия коры надпочечников.
Вторичный гиперальдостеронизм развивается на фоне:
- избыточного поступления калия;
- повышенной потери натрия;
- гиперсекреции ренина;
- резкого уменьшения объема циркулирующей жидкости;
- беременности;
- перераспределения внеклеточной жидкости, что ведет к снижению наполнения кровью крупных сосудов.
Формы
Различают две основные формы синдрома:
- Первичный гиперальдостеронизм (избыточная продукция альдостерона связана с повышенной активностью клеточных структур клубочковой зоны коры надпочечников).
- Вторичный гиперальдостеронизм (чрезмерная секреция альдостерона провоцируется нарушениями в других органах).
Первичный гиперальдостеронизм, в свою очередь, бывает следующих форм:
- идиопатический гиперальдостеронизм (ИГА) – двусторонняя диффузная гиперплазия клубочковой зоны;
- альдостерома (альдостеронпродуцирующая аденома, АПА, синдром Конна);
- первичная односторонняя гиперплазия надпочечников;
- альдостеронпродуцирующая карцинома;
- семейный гиперальдостеронизм I типа (глюкокортикоид-подавляемый);
- семейный гиперальдостеронизм II типа (глюкокортикоид-неподавляемый);
- альдостеронэктопированный синдром при вненадпочечниковой локализации альдостеронпродуцирующих опухолей (в яичнике, щитовидной железе, кишечнике).
У женщин первичный гиперальдостеронизм регистрируется в 3 раза чаще, манифестация происходит после 30 лет.
Существует также псевдоальдостеронизм – состояние, когда основные клинические симптомы гиперальдостеронизма (повышенное артериальное давление, гипокалиемия) выявляются на фоне снижения концентрации альдостерона в плазме крови.
Признаки
Для первичного гиперальдостеронизма характерны:
- гипертензия (повышение артериального давления), сопровождающаяся головной болью различной интенсивности;
- гипокалиемия (клинически проявляется повышенной утомляемостью, мышечной слабостью, судорогами);
- поражения сосудов глазного дна;
- полиурия (постоянное чувство жажды, частые позывы к опорожнению мочевого пузыря в ночное время, снижение плотности мочи);
- нарушения психоэмоционального состояния (астения, ипохондрия, тревожная готовность, депрессия).
Наиболее распространенными клиническими проявлениями вторичного гиперальдостеронизма, кроме симптомов основной патологии, являются:
- повышение артериального давления;
- алкалоз;
- снижение уровня калия в плазме крови.
Особенности протекания у детей
У детей гиперальдостеронизм проявляется в виде синдрома Лиддла, который манифестирует в первые 5 лет жизни ребенка. Для него характерны:
- выраженное обезвоживание;
- нарастающая гипертония;
- отставание в физическом и психоэмоциональном развитии.
Читайте также:
Диагностика
Рутинный метод выявления пациентов из группы риска – измерение уровня артериального давления. Его повышенные значения – показание к проведению скринингового обследования (определения концентрации калия в плазме крови). Снижение концентрации калия в крови менее 2,7 мэкв/л предполагает дальнейшее обследование для уточнения клинического диагноза.
Диспансерное наблюдение пациентов с повышенным артериальным давлением позволяет выявить гиперальдостеронизм на ранних стадиях и своевременно его скорректировать.
Основной диагностический метод при данном синдроме – определение уровня альдостерона в плазме крови и выявление повышенной суточной экскреции его метаболита (альдостерон-18-глюкуронида) с мочой.
Дополнительно используются следующие методы визуализации:
- ультразвуковое сканирование надпочечников;
- сцинтиграфия надпочечников;
- компьютерная или магнитно-резонансная томография надпочечников.
Генетическая диагностика позволяет выявить псевдогиперальдостеронизм и семейные формы первичного заболевания.
Лечение
Терапевтическая тактика зависит от формы заболевания.
Первичный гиперальдостеронизм на фоне альдостеромы или двухсторонней гиперплазии паренхимы надпочечников предполагает хирургическую коррекцию и восстановление уровня калия в организме за счет приема препаратов калия и калийсберегающих мочегонных средств.
При идиопатической форме назначают:
- ингибиторы ангиотензинпревращающего фермента;
- антагонисты альдостерона;
- калийсберегающие мочегонные средства;
- блокаторы кальциевых каналов.
У детей гиперальдостеронизм проявляется в виде синдрома Лиддла, который манифестирует в первые 5 лет жизни ребенка
Синдром Лиддла – показание к трансплантации почки.
Лечение вторичного гиперальдостеронизма заключается в патогенетической и симптоматической терапии основного заболевания.
Критериями, позволяющими определить эффективность проводимой терапии при гиперальдостеронизме, являются:
- нормальный уровень артериального давления;
- стабилизация уровня калия в крови;
- достижение соответствующей возрасту пациента концентрации альдостерона в крови.
Профилактика
Диспансерное наблюдение пациентов с повышенным артериальным давлением позволяет выявить гиперальдостеронизм на ранних стадиях и своевременно его скорректировать.
Последствия и осложнения
Передозировка препаратов, реализующих блокирующее влияние на процесс синтеза стероидных гормонов надпочечников, может стать причиной формирования надпочечниковой недостаточности.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.
На лекарства от аллергии только в США тратится более 500 млн долларов в год. Вы все еще верите в то, что способ окончательно победить аллергию будет найден?
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
Наши почки способны очистить за одну минуту три литра крови.
Во время работы наш мозг затрачивает количество энергии, равное лампочке мощностью в 10 Ватт. Так что образ лампочки над головой в момент возникновения интересной мысли не так уж далек от истины.
Средняя продолжительность жизни левшей меньше, чем правшей.
Американские ученые провели опыты на мышах и пришли к выводу, что арбузный сок предотвращает развитие атеросклероза сосудов. Одна группа мышей пила обычную воду, а вторая – арбузный сок. В результате сосуды второй группы были свободны от холестериновых бляшек.
Во время чихания наш организм полностью прекращает работать. Даже сердце останавливается.
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
Работа, которая человеку не по душе, гораздо вреднее для его психики, чем отсутствие работы вообще.
Кровь человека «бегает» по сосудам под огромным давлением и при нарушении их целостности способна выстрелить на расстояние до 10 метров.
Кариес – это самое распространенное инфекционное заболевание в мире, соперничать с которым не может даже грипп.
Вес человеческого мозга составляет около 2% от всей массы тела, однако потребляет он около 20% кислорода, поступающего в кровь. Этот факт делает человеческий мозг чрезвычайно восприимчивым к повреждениям, вызванным нехваткой кислорода.
Человеческие кости крепче бетона в четыре раза.
Кроме людей, от простатита страдает всего одно живое существо на планете Земля – собаки. Вот уж действительно наши самые верные друзья.
Каждый из нас слышал истории о людях, которые никогда не чистили зубы и не имели при этом проблем. Так вот, скорее всего, эти люди либо не знали о наличии у себ.
Гиперальдостеронизм
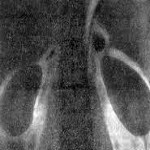
Гиперальдостеронизм – патологическое состояние, обусловленное повышенной продукцией альдостерона – основного минералокортикоидного гормона коры надпочечников. При первичном гиперальдостеронизме наблюдается артериальная гипертензия, головные боли, кардиалгия и нарушение сердечного ритма, ухудшение зрения, мышечная слабость, парестезии, судороги. При вторичном гиперальдостеронизме развиваются периферические отеки, хроническая почечная недостаточность, изменения глазного дна. Диагностика различных типов гиперальдостеронизма включает биохимический анализ крови и мочи, функциональные нагрузочные тесты, УЗИ, сцинтиграфию, МРТ, селективную венографию, исследование состояния сердца, печени, почек и почечных артерий. Лечение гиперальдостеронизма при альдостероме, раке надпочечников, рениноме почек – оперативное, при других формах – медикаментозное.
МКБ-10
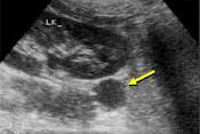
Общие сведения
Гиперальдостеронизм включает в себя целый комплекс различных по патогенезу, но близких по клиническим признакам синдромов, протекающих с избыточной секрецией альдостерона. Гиперальдостеронизм может быть первичным (обусловленным патологией самих надпочечников) и вторичным (обусловленным гиперсекрецией ренина при других заболеваниях). Первичный гиперальдостеронизм диагностируется у 1-2% пациентов с симптоматической артериальной гипертензией. В эндокринологии 60—70% пациентов с первичным гиперальдостеронизмом составляют женщины в возрасте 30—50 лет; описаны немногочисленные случаи выявления гиперальдостеронизма среди детей.

Причины гиперальдостеронизма
В зависимости от этиологического фактора различают несколько форм первичного гиперальдостеронизма, из которых 60-70 % случаев приходится на синдром Конна, причиной которого является альдостерома – альдостеронпродуцирующая аденома коры надпочечников. Наличие двусторонней диффузно-узелковой гиперплазии коры надпочечников приводит к развитию идиопатического гиперальдостеронизма.
Существует редкая семейная форма первичного гиперальдостеронизма с аутосомно-доминантным типом наследования, обусловленная дефектом фермента 18-гидроксилазы, выходящего из-под контроля ренин-ангиотензиновой системы и корригируемого глюкокортикоидами (встречается у больных молодого возраста с частыми случаями артериальной гипертензии в семейном анамнезе). В редких случаях первичный гиперальдостеронизм может быть вызван раком надпочечника, способным продуцировать альдостерон и дезоксикортикостерон.
Вторичный гиперальдостеронизм возникает как осложнение ряда заболеваний сердечно-сосудистой системы, патологии печени и почек. Вторичный гиперальдостеронизм наблюдается при сердечной недостаточности, злокачественной артериальной гипертонии, циррозе печени, синдроме Бартера, дисплазии и стенозе почечных артерий, нефротическом синдроме, рениноме почек и почечной недостаточности.
К усилению секреции ренина и развитию вторичного гиперальдостеронизма приводит потеря натрия (при диете, диарее), уменьшение объема циркулирующей крови при кровопотере и дегидратации, чрезмерное потребление калия, длительный прием некоторых лекарственных средств (диуретиков, КОК, слабительных). Псевдогиперальдостеронизм развивается при нарушении реакции дистальных почечных канальцев на альдостерон, когда, несмотря на его высокий уровень в сыворотке крови, наблюдается гиперкалиемия. Вненадпочечниковый гиперальдостеронизм отмечается достаточно редко, например, при патологии яичников, щитовидной железы и кишечника.
Патогенез
Первичный гиперальдостеронизм (низкорениновый) обычно связан с опухолевым или гиперпластическим поражением коры надпочечников и характеризуется сочетанием повышенной секреции альдостерона с гипокалиемией и артериальной гипертензией.
Основу патогенеза первичного гиперальдостеронизма составляет влияние избытка альдостерона на водно-электролитный баланс: повышение реабсорбции ионов натрия и воды в почечных канальцах и усиленное выведение ионов калия с мочой, приводящее к задержке жидкости и гиперволемии, метаболическому алкалозу, снижению выработки и активности ренина плазмы крови. Отмечается нарушение гемодинамики – повышение чувствительности сосудистой стенки к действию эндогенных прессорных факторов и сопротивления периферических сосудов току крови. При первичном гиперальдостеронизме выраженный и длительный гипокалиемический синдром приводит к дистрофическим изменениям в почечных канальцах (калиепенической нефропатии) и мышцах.
Вторичный (высокорениновый) гиперальдостеронизм возникает компенсаторно, в ответ на снижение объема почечного кровотока при различных заболеваниях почек, печени, сердца. Вторичный гиперальдостеронизм развивается за счет активации ренин-ангиотензиновой системы и усиления продукции ренина клетками юкстагломерулярного аппарата почек, оказывающих избыточную стимуляцию коры надпочечников. Характерные для первичного гиперальдостеронизма выраженные электролитные нарушения при вторичной форме не возникают.
Симптомы гиперальдостеронизма
Клиническая картина первичного гиперальдостеронизма отражает нарушения водно-электролитного баланса, вызванные гиперсекрецией альдостерона. Вследствие задержки натрия и воды у пациентов с первичным гиперальдостеронизмом возникает выраженная или умеренная артериальная гипертензия, головные боли, ноющие боли в области сердца (кардиалгия), нарушения сердечного ритма, изменения глазного дна с ухудшением зрительной функции (гипертоническая ангиопатия, ангиосклероз, ретинопатия).
Дефицит калия приводит к появлению быстрой утомляемости, мышечной слабости, парестезий, приступов судорог в различных группах мышц, периодических псевдопараличей; в тяжелых случаях – к развитию дистрофии миокарда, калиепенической нефропатии, нефрогенного несахарного диабета. При первичном гиперальдостеронизме в отсутствие сердечной недостаточности периферические отеки не наблюдаются.
При вторичном гиперальдостеронизме наблюдается высокий уровень артериального давления (c диастолическим АД > 120 мм.рт.ст.), постепенно приводящий к поражению сосудистой стенки и ишемии тканей, ухудшению функции почек и развитию ХПН, изменениям глазного дна (кровоизлияниям, нейроретинопатии). Наиболее частым признаком вторичного гиперальдостеронизма являются отеки, гипокалиемия встречается в редких случаях. Вторичный гиперальдостеронизм может протекать без артериальной гипертензии (например, при синдроме Бартера и псевдогиперальдостеронизме). У некоторых пациентов наблюдается малосимптомное течение гиперальдостеронизма.
Диагностика
Диагностика предусматривает дифференциацию различных форм гиперальдостеронизма и определение их этиологии. В рамках начальной диагностики проводится анализ функционального состояния ренин-ангиотензин-альдостероновой системы с определением альдостерона и ренина в крови и моче в покое и после нагрузочных тестов, калий-натриевого баланса и АКТГ, регулирующих секрецию альдостерона.
Для первичного гиперальдостеронизма характерно повышение уровня альдостерона в сыворотке крови, снижение активности ренина плазмы (АРП), высокое соотношение альдостерон/ренин, гипокалиемия и гипернатриемия, низкая относительная плотность мочи, значительное усиление суточной экскреции калия и альдостерона с мочой. Основным диагностическим критерием вторичного гиперальдостеронизма является повышенный показатель АРП (при рениноме – более 20–30 нг/мл/ч).
С целью дифференциации отдельных форм гиперальдостеронизма проводят пробу с спиронолактоном, пробу с нагрузкой гипотиазидом, «маршевую» пробу. С целью выявления семейной формы гиперальдостеронизма проводят геномное типирование методом ПЦР. При гиперальдостеронизме, корригируемом глюкокортикоидами, диагностическое значение имеет пробное лечение дексаметазоном (преднизолоном), при котором устраняются проявления заболевания, и нормализуется артериальное давление.
Для выяснения природы поражения (альдостерома, диффузно-узелковая гиперплазия, рак) используют методы топической диагностики: УЗИ надпочечников, сцинтиграфию, КТ и МРТ надпочечников, селективную венографию с одновременным определением уровней альдостерона и кортизола в крови надпочечниковых вен. Также важно установить заболевание, вызвавшее развитие вторичного гиперальдостеронизма с помощью исследований состояния сердца, печени, почек и почечных артерий (ЭхоКГ, ЭКГ, УЗИ печени, УЗИ почек, УЗДГ и дуплексное сканирование почечных артерий, мультиспиральная КТ, МР-ангиография).
Лечение гиперальдостеронизма
Выбор метода и тактики лечения гиперальдостеронизма зависит от причины гиперсекреции альдостерона. Обследование пациентов проводится эндокринологом, кардиологом, нефрологом, офтальмологом. Медикаментозное лечение калийсберегающими диуретиками (спиролактоном) проводят при разных формах гипоренинемического гиперальдостеронизма (гиперплазии коры надпочечников, альдостероме) как подготовительный этап к операции, что способствует нормализации артериального давления и устранению гипокалиемии. Показана низкосолевая диета с увеличенным содержанием в пищевом рационе продуктов, богатых калием, а также введение препаратов калия.
Лечение альдостеромы и рака надпочечников – оперативное, заключается в удалении пораженного надпочечника (адреналэктомии) с предварительным восстановлением водно-электролитного баланса. Больных с двусторонней гиперплазией коры надпочечников обычно лечат консервативно (спиронолактон) в комбинации с ингибиторами АПФ, антагонистами кальциевых каналов (нифедипином). При гиперпластических формах гиперальдостеронизма полная двусторонняя адреналэктомия и правосторонняя адреналэктомия в сочетании с субтотальной резекцией левого надпочечника малоэффективны. Гипокалиемия исчезает, но отсутствует желаемый гипотензивный эффект (АД нормализуется лишь в 18% случаев) и есть высокий риск развития острой надпочечниковой недостаточности.
При гиперальдостеронизме, поддающемся коррекции глюкокортикоидной терапии, для устранения гормонально-метаболических нарушений и нормализации АД назначают гидрокортизон или дексаметазон. При вторичном гиперальдостеронизме комбинированную антигипертензивную терапию проводят на фоне патогенетического лечения основного заболевания под обязательным контролем ЭКГ и уровня калия в плазме крови.
В случае вторичного гиперальдостеронизма вследствие стеноза почечных артерий для нормализации кровообращения и функционирования почки возможно проведение чрескожной рентгеноэндоваскулярной баллонной дилатации, стентирования пораженной почечной артерии, открытой реконструктивной операции. При выявлении рениномы почки показано хирургическое лечение.
Прогноз и профилактика гиперальдостеронизма
Прогноз гиперальдостеронизма зависит от тяжести заболевания-первопричины, степени поражения сердечно-сосудистой и мочевыделительной системы, своевременности и лечения. Радикальное оперативное лечение или адекватная медикаментозная терапия обеспечивают высокую вероятность выздоровления. При раке надпочечника прогноз неблагоприятный.
С целью профилактики гиперальдостеронизма необходимо постоянное диспансерное наблюдение лиц с артериальной гипертензией, заболеваниями печени и почек; соблюдение медицинских рекомендаций относительно приема медикаментов и характера питания.
Первичный гиперальдостеронизм (синдром Конна) Текст научной статьи по специальности «Клиническая медицина»
Похожие темы научных работ по клинической медицине , автор научной работы — Н. М. Чихладзе
Текст научной работы на тему «Первичный гиперальдостеронизм (синдром Конна)»
Первичный гиперальдостеронизм (синдром Конна)
Первичный гиперальдостеронизм -эндокринная форма артериальной гипертонии (АГ). Распространенность его не превышает 0,5-4% среди всех форм АГ. Впервые это заболевание было описано в 1955 г американским хирургом Д. Конном и в дальнейшем стало известно под именем описавшего его автора (синдром Конна). Ведущая роль в патогенезе данной вторичной формы АГ принадлежит минералкорти-коидному гормону альдостерону, который в больших количествах секретиру-ет аденома коры надпочечника – аль-достерома. Диаметр альдостеромы небольшой, у большинства больных -не более 1-2 см. Обычно это доброкачественная односторонняя опухоль, но описана и двухсторонняя их локализация. Чаще альдостеромы выявляются у женщин в возрасте 30-40 лет. Хирургическое удаление альдостеромы в большинстве случаев приводит к нормализации АД или к значительному его снижению. В редких случаях причиной первичного альдостеронизма может быть злокачественная опухоль – карцинома коры надпочечника.
• артериальная гипертония чаще высокая, стабильная, но у некоторых больных наблюдается кризовый вариант течения. Больных беспокоят симптомы, связанные с артериальной гипертонией, – головные боли и другие проявления гипертонической энцефалопатии;
• нейромышечные симптомы: мышечная слабость, парестезии, судороги, тетания;
Новелла Михайловна Чихладзе –
докт. мед. наук, ведущий научный сотрудник, НИИ кардиологии им. А.Л. Мясникова ФГУ РКНПК Росздрава.
• почечные симптомы: полиурия, ни-ктурия, гипоизостенурия, щелочная реакция мочи, умеренная альбуминурия.
Гиперсекреция альдостерона ведет к увеличению реабсорбции натрия, избыточному выведению почками калия и к снижению содержания калия в сыворотке крови, развивается гипо-калиемия. Именно дефицитом калия обусловлены основные клинические проявления гиперальдостеронизма.
Мышечная слабость – наиболее частый симптом, наблюдаемый при синдроме Конна. У некоторых пациентов она может быть выражена в очень легкой степени, и ни пациенты, ни врачи в таких случаях не придают ей значения. В большинстве случаев на фоне прогрессирующей гипокалиемии мышечная слабость становится более выраженной: возникает в отдельных группах мышц, чаще в конечностях, в области шеи, нередко больные жалуются на слабость во всех мышцах тела, им трудно поднять руки или голову, некоторые даже не могут передвигаться. Мышечная слабость может возникать в любое время суток, отмечается внезапное развитие приступов миопле-гии, которые повторяются с неодинаковыми интервалами и имеют различную длительность. В промежутках между приступами мышечной слабости больные могут чувствовать себя хорошо.
Помимо приступов миоплегии для больных с синдромом Конна характерны судороги, которые чаще наблюдаются в икроножных мышцах, может возникать тетания.
На фоне повышенной экскреции калия с мочой изменяется кислая реакция мочи на щелочную, увеличивается выделение с мочой солей аммония, развивается гипо-и изостенурия с по-
следующим возникновением поли-урии, никтурии, беспокоит выраженная жажда.
При уровне калия в сыворотке крови менее 4 ммоль/л уже могут наблюдаться некоторые симптомы гипокалиемии, а при показателях 3,6-3,5 ммоль/л диагностируются указанные нейромышеч-ные и почечные проявления гипока-лиемии, метаболические изменения, регистрируемые на ЭКГ.
Электрокардиографические признаки гипокалиемии обычно проявляются в виде снижения сегмента ЭТ, изменения конфигурации и амплитуды зубца Т, удлинения электрической систолы. Выраженный зубец и определяется у большинства больных, наиболее часто – в отведениях У2-У4, у некоторых больных амплитуда зубца и достигает 2-3 мм. Наиболее отчетливо зубец и выявляется у больных с отсутствием электрокардиографических признаков гипертрофии миокарда левого желудочка.
В некоторых случаях синдром Кон-на может протекать с нормальным содержанием калия в сыворотке крови. Частота его выявления, по данным разных авторов, составляет от 7 до 38%, что, вероятно, связано с непостоянным характером нормокалиемии.
В диагностике синдрома Конна можно выделить три последовательных этапа.
Первый этап: скрининг среди больных АГ с целью выявления лиц с синдромом гиперальдостеронизма. Критерии отбора больных:
• клинические проявления заболевания;
• метаболические изменения, по данным ЭКГ.
20 Ат у Кардиология
Обследование больных на первом этапе проводится в амбулаторных условиях.
Второй этап: подтверждение факта избыточной продукции альдостерона у пациентов с указанными выше критериями диагностики. С этой целью исследуют параметры ренин-ангиотен-зин-альдостероновой системы: концентрацию альдостерона и активность ренина в плазме крови. Обследование направлено на выявление больных с альдостеромой коры надпочечника и на проведение дифференциальной диагностики между первичным альдо-стеронизмом, обусловленным альдос-теромой, и другими формами гипер-альдостеронизма.
На этом этапе целесообразно обследовать больных в условиях стационара.
При исследовании концентрации в крови альдостерона и активности ренина плазмы (АРП) важно учитывать их зависимость от ряда медикаментозных и физиологических воздействий. Поэтому за 10-14 дней до исследования этих параметров исключается прием антигипертензивных препаратов. Исследование крови у женщин проводится в фолликулиновую фазу менструального цикла (с учетом физиологической гиперальдостеронемии в лю-теиновую фазу цикла). Величина концентрации альдостерона в плазме крови зависит не только от фаз менструального цикла, но и от времени суток ее исследования (учитывают суточные колебания секреции стероидов), различного солевого режима, что следует принимать во внимание при исследовании больных с предполагаемым ги-перальдостеронизмом.
Диагностика альдостером сложна и предусматривает исследование концентрации альдостерона и активность ренина не только в условиях покоя (в положении пациента сидя или лежа), но и после ряда функциональных проб. Известно, что для больных с альдосте-ромой характерны высокие показатели альдостерона и низкая активность ренина в плазме крови. Но при однократном исследовании этих показателей, когда обследуемый пациент пре-
бывает в состоянии покоя, часто постановка правильного диагноза бывает затруднена. Это связано с тем, что сходные показатели наблюдаются и при других формах гиперальдостеро-низма. В таких случаях применение функциональных проб направлено на супрессию (подавление) высокого уровня альдостерона и на стимуляцию низкого уровня активности ренина в плазме крови. Для стимуляции низкой АРП применяют низконатриевую диету, мочегонные средства, ортостатиче-скую нагрузку (часовую ходьбу). Эти пробы позволяют выявить больных, у которых уровень АРП не превышает 1 нг/мл/ч, – этот критерий характеризует низкорениновые формы АГ (первичный и идиопатический гипер-альдостеронизм).
С диагностической целью проводят 4-часовой ортостатический тест: исследуется исходный уровень концентрации альдостерона плазмы в 8-9 ч утра, когда пациент еще не вставал с постели после ночного сна, и отклонение этого показателя от исходного уровня в 12-13 ч после 4-часовой ходьбы в прогулочном темпе. Для большинства больных с альдостеро-мой в ответ на эту пробу наблюдается характерное снижение уровня альдостерона. У больных с идиопатичес-ким гиперальдостеронизмом и у больных, имеющих альдостерому коры надпочечника, в некоторых случаях концентрация альдостерона в плазме крови при этой пробе не снижается, а возрастает.
Аргументами в пользу постановки диагноза первичного гиперальдосте-ронизма в большинстве случаев являются следующие критерии: высокий уровень концентрации альдостерона в плазме крови, не меняющийся под влиянием стимулирующих и подавляющих воздействий, и низкая нестиму-лируемая АРП.
На следующем – третьем этапе диагностики альдостером применяют методы, позволяющие уточнить сторону локализации опухоли: • ультразвуковое исследование надпочечников применяется для выявления опухолей размером более
1 см. Следует учитывать, что более чем у 70% больных размер альдостером не превышает 8-20 мм, что ограничивает возможности применения этого метода;
• радиоизотопная визуализация с помощью меченого холестерина;
• брюшная аортография, флебография надпочечников и раздельная катетеризация вен надпочечников с определением концентрации альдостерона в крови, оттекающей от правого и левого надпочечников;
• рентгеновская компьютерная (КТ) или магнитно-резонансная томография (МРТ).
Важно знать, что ставить диагноз, а тем более определять тактику лечения, основываясь только на методах КТ или МРТ, нельзя, так как эти методы не позволяют судить о функциональном состоянии выявленных изменений. Нельзя также забывать о гормонально неактивных, случайно выявленных опухолях – инсиденталомах, не подлежащих хирургическому лечению. Необходимо сопоставление с функциональным состоянием ренин-ангиотензин-альдостероновой системы.
Дифференциальный диагноз АГ при первичном гиперальдостерониз-ме проводят с целью выявления у больных АГ альдостером, так как именно в этих случаях хирургическое лечение приводит к снижению АД. Альдо-стеромы дифференцируют с другими формами гиперальдостеронизма:
• c идиопатическим альдостерониз-мом, обусловленным гиперплазией коры надпочечников. Обычно диффузная или диффузно-узелковая гиперплазия выявляется в коре обоих надпочечников, однако описаны редкие случаи односторонней гиперплазии. В связи с тем что в отличие от больных с альдостеромой хирургическое лечение при двухсторонней гиперплазии коры надпочечников не приводит к существенному снижению артериального давления, очень важно правильно дифференцировать эти две формы гипераль-достеронизма;
• c наследственной семейной формой гиперальдостеронизма – редкой
Атм/сферА. Кардиология 4*2005 www.atmosphere-ph.ru
формой АГ. В настоящее время в мировой практике выявлено только несколько семей, которые страдают этим заболеванием. Установлено, что у этих пациентов патология обусловлена присутствием так называемого химерного гена. Для диагностики этого генетического дефекта применяется метод полимеразной цепной реакции. Связь АГ с этой формой гиперальдостеронизма можно заподозрить в тех случаях, когда перечисленные выше симптомы, связанные с гипокалиемией, проявляются в детском и юношеском возрасте при отягощенном семейном анамнезе по АГ и при наличии серьезных сосудистых осложнений, часто в молодом возрасте. Характерной особенностью заболевания является нормализация АД, коррекция гипокалиемии и ги-перальдостеронемии на фоне терапии глюкокортикоидами; • с вторичным гиперальдостерониз-мом при АГ на фоне почечных и сосудистых заболеваний, в частности при вазоренальной АГ. Течение вторичного гиперальдостеронизма может сопровождаться отеками, что отличает его от первичного гиперальдостеро-низма. При этой форме гиперальдо-стеронизма в крови определяется не только избыточная концентрация альдостерона, но и повышенная активность ренина.
Трудности проведения дифференциального диагноза обусловлены однотипностью клинических проявлений представленных форм гиперальдосте-ронизма.
Функциональные пробы в сочетании с методами топической диагностики позволяют своевременно выявить больных с различными формами ги-перальдостеронизма и применить различные подходы к лечению.
Все формы гиперальдостерониз-ма, как уже отмечалось, имеют сходные клинические проявления, но различные подходы к лечению.
Хирургическое удаление альдо-стеромы у 50-60% больных приводит к нормализации или значительному снижению АД. В случаях, когда альдосте-рома своевременно не выявлена и не удалена, АГ может приобретать рефрактерное к медикаментозной терапии течение с последующими сосудистыми осложнениями.
У пациентов с двухсторонней гиперплазией коры надпочечников ад-реналэктомия не приводит к желаемому гипотензивному эффекту, предпочтение отдается медикаментозной терапии.
Медикаментозное лечение включает применение конкурентного антагониста альдостерона – спироно-
лактона (верошпирон, альдактон), а также калийсберегающих препаратов. Спиронолактон применяют в предоперационном периоде у больных альдо-стеромой для коррекции гипокалиемии, а также у пациентов с неопухолевыми (гиперпластическими) формами гиперальдостеронизма.
При первичном и идиопатическом альдостеронизме спиронолактон принимают в дозе 100-400 мг/сут (в 1-2 приема). Длительное применение требует подбора минимальной эффективной дозы (до 50 мг/сут).
При вторичном гиперальдосте-ронизме спиронолактон принимают в дозе 100-200 мг/сут (в 1-2 приема).
Лечение спиронолактоном может осложняться гиперкалиемией, поэтому во всех случаях терапия проводится под контролем ЭКГ (метаболические изменения) и уровня калия в плазме крови. При недостаточном гипотензивном эффекте возможно присоединение блокаторов кальциевых каналов длительного действия. При семейной форме гиперальдостеронизма патогенетическое лечение дексаметазоном ведет к нормализации АД, снижает секрецию альдостерона. Своевременная диагностика и правильное лечение АГ при первичном гиперальдостерониз-ме позволяют избежать серьезных осложнений, которыми чревато это заболевание.
Книги издательства “АТМОСФЕр|
Клинические рекомендации. Бронхиальная астма у взрослых. Атопический дерматит / Под ред. акад. РАМН А.Г. Чучалина. 272 с.
В новом клиническом руководстве по диагностике и лечению бронхиальной астмы у взрослых и атопического дерматита подробно освещены вопросы эпидемиологии, дифференциальной диагностики и лечения бронхиальной астмы и атопического дерматита, диагностики и лечения профессиональной и аспириновой астмы, астмы у беременных, а также проблемы ночной астмы, тяжелого обострения бронхиальной астмы, респираторной поддержки при астматическом статусе, влияния гастроэзофагеального рефлюкса и физической нагрузки на бронхоконстрикцию.
Для пульмонологов, аллергологов, терапевтов, врачей общей практики.
Клинические рекомендации. Хроническая обструктивная болезнь легких/ Под ред. акад. РАМН А.Г. Чучалина. 168 с.
В предлагаемой новой книге подробно освещены вопросы определения, классификации, диагностики, патогенеза, функциональной и дифференциальной диагностики и лечения хронической обструктив-ной болезни легких (ХОБЛ). Рассмотрены проблемы медикаментозного лечения ХОБЛ при стабильном течении болезни и при обострениях, а также кислородотерапия, респираторная поддержка и хирургическое лечение ХОБЛ.
Для пульмонологов, терапевтов, врачей общей практики.
Всю дополнительную информацию можно получить на сайте
Синдром Конна (первичный альдостеронизм): причины, проявления, лечение, прогноз

Синдром Конна (Кона) представляет собой комплекс симптомов, обусловленный гиперпродукцией альдостерона корой надпочечников. Причиной патологии является опухоль или гиперплазия клубочковой зоны коркового слоя. У больных повышается артериальное давление, уменьшается количество калия и увеличивается концентрация натрия в крови.
Синдром имеет несколько равнозначных наименований: первичный гиперальдостеронизм, альдостерома. Эти медицинские термины объединяют ряд близких по клиническим и биохимическим признакам, но различных по патогенезу заболеваний. Синдром Конна – патология эндокринных желез, проявляющаяся сочетанием миастении, неестественно сильной, неутолимой жажды, повышенного кровяного давления и увеличенного объема выделяемой за сутки урины.
Альдостерон выполняет жизненно важные функции в организме человека. Гормон способствует:
- всасыванию натрия в кровь,
- развитию гипернатриемии,
- выведению калия с мочой,
- защелачиванию крови,
- гипопродукции ренина.

Когда уровень альдостерона в крови повышается, нарушается функционирование кровеносной, мочевыделительной и нервно-мышечной систем.
Синдром встречается крайне редко. Впервые он был описан ученым из Америки Конном в 1955 году, благодаря чему и получил свое название. Эндокринолог охарактеризовал основные клинические проявления синдрома и доказал, что самым эффективным методом лечения патологии является хирургический. Если больные следят за своим здоровьем и регулярно посещают врачей, недуг выявляется вовремя и хорошо поддается лечению. Удаление аденомы коры надпочечников приводит к полному выздоровлению пациентов.
Патология чаще встречается у женщин в возрасте 30-50 лет. У мужчин синдром развивается в 2 раза реже. Крайне редко недуг поражает детей.
Этиология и патогенез
Этиопатогенетические факторы синдрома Конна:
- Основной причиной синдрома Конна является избыточное выделение гормона альдостерона надпочечниками, обусловленное наличием в наружном кортикальном слое гормональноактивной опухоли — альдостеромы. В 95% случаев это новообразование является доброкачественным, не дает метастазов, имеет одностороннее течение, характеризуется только увеличением уровня альдостерона в крови и вызывает серьезные нарушения водно-солевого обмена в организме. Аденома имеет диаметр менее 2,5 см. На срезе она желтоватого цвета из-за высокого содержания холестерина.
- Двусторонняя гиперплазия коры надпочечников приводит к развитию идиопатического гиперальдостеронизма. Причиной развития диффузной гиперплазии является наследственная предрасположенность.
- Реже причиной может стать злокачественная опухоль — карцинома надпочечников, которая синтезирует не только альдостерон, но и другие кортикостероиды. Опухоль эта более крупная — в диаметре до 4,5 см и более, способна к инвазивному росту.

Патогенетические звенья синдрома:
- гиперсекреция альдостерона,
- снижение активности ренина и ангиотензина,
- канальцевая экскреция калия,
- гиперкалиурия, гипокалиемия, недостаток калия в организме,
- развитие миастении, парестезий, преходящих мышечных параличей,
- усиленное всасывание натрия, хлора и воды,
- задержка жидкости в организме,
- гиперволемия,
- набухание стенок и сужение сосудов,
- увеличение ОПС и ОЦК,
- повышение артериального давления,
- гиперчувствительность сосудов к прессорным влияниям,
- гипомагниемия,
- усиление нервно-мышечной возбудимости,
- нарушение минерального обмена,
- дисфункция внутренних органов,
- межуточное воспаление почечной ткани с иммунным компонентом,
- нефросклероз,
- появление почечных симптомов — полиурии, полидипсии, никтурии,
- развитие почечной недостаточности.
Упорная гипокалиемия приводит к структурно-функциональным нарушениям в органах и тканях — в канальцах почек, гладкой и скелетной мускулатуре, нервной системе.
Факторы, способствующие развитию синдрома:
- заболевания сердечно-сосудистой системы,
- сопутствующие хронические патологии,
- снижение защитных ресурсов организма.
Симптоматика
Клинические проявления первичного гиперальдостеронизма весьма разнообразны. На некоторые из них больные просто не обращают внимания, что затрудняет раннюю диагностику патологии. Такие пациенты попадают к врачу с запущенной формой синдрома. Это вынуждает специалистов ограничиться паллиативным лечением.

Симптоматика синдрома Конна:
- слабость и утомляемость мышц,
- приступообразная тахикардия,
- тонико-клонические судороги,
- головная боль,
- постоянная жажда,
- полиурия с низкой относительной плотностью мочи,
- парестезии конечностей,
- ларингоспазм, удушье,
- артериальная гипертензия.
Синдром Конна сопровождается признаками поражения сердца и сосудов, почек, мышечной ткани. Артериальная гипертензия бывает злокачественной и устойчивой к гипотензивной терапии, а также умеренной и мягкой, хорошо поддающейся лечению. Она может иметь кризовое или стабильное течение.
- Повышенное артериальное давление обычно с большим трудом нормализуется с помощью гипотензивных препаратов. Это приводит к появлению характерных клинических признаков — головокружения, тошноты и рвоты, одышки, кардиалгии. У каждого второго больного гипертония носит кризовый характер.
- В тяжелых случаях у них наблюдаются приступы тетании или развитие вялого паралича. Параличи возникают внезапно и могут сохраняются несколько часов. Гипорефлексия у больных сочетается с диффузными моторными дефицитами, что проявляется миоклоническими подергиваниями при исследовании.
- Стойкая гипертензия приводит к развитию осложнений со стороны сердца и нервной систем. Гипертрофия левых камер сердца заканчивается прогрессирующей коронарной недостаточностью.
- Артериальная гипертензия нарушает работу органа зрения: изменяется глазное дно, отекает диск зрительного нерва, падает острота зрения вплоть до полной слепоты.
- Мышечная слабость достигает крайней степени выраженности, не позволяя больным передвигаться. Постоянно ощущая вес своего тела, они не могут даже встать с постели.
- В тяжелых случаях может развиваться нефрогенный несахарный диабет.
Существует три варианта течения болезни:
- Синдром Конна со стремительным развитием симптоматики – головокружение, аритмия, нарушение сознания.
- Моносимптомное течение недуга — повышение артериального давления у больных.
- Первичный гиперальдостеронизм со слабовыраженными клиническими признаками — недомогания, усталости. Синдром обнаруживают случайно во время профосмотра. У больных со временем развивается вторичное воспаление почек на фоне имеющихся электролитных нарушений.
При появлении признаков синдрома Конна необходимо посетить врача. При отсутствии правильной и своевременной терапии развиваются опасные осложнения, представляющие реальную угрозу для жизни больного. Из-за длительной гипертонии могут развиться тяжелые заболевания сердечно-сосудистой системы, вплоть до инсультов и инфарктов. Возможно развитие гипертонической ретинопатии, выраженной миастении и малигнизации опухоли.
Диагностика

Диагностические мероприятия при подозрении на синдром Конна заключаются в проведении лабораторных тестов, гормональных исследований, функциональных проб и топической диагностики.
- Исследование крови на биохимические показатели — гипернатриемия, гипокалиемия, защелачивание крови, гипокальциемия, гипергликемия.
- Гормональное обследование – увеличение уровня альдостерона в плазме.
- Общий анализ мочи – определение ее относительной плотности, подсчет суточного диуреза: изо- и гипостенурия, никтурия, щелочная реакция мочи.
- Специфические тесты – определение уровня ренина в крови, соотношение активности альдостерона плазмы и ренина, определение уровня альдостерона в суточной порции мочи.
- Для повышения активности ренина в плазме крови проводят стимуляцию длительной ходьбой, гипонатриевой диетой и приемом диуретиков. Если активность ренина не изменяется даже после стимуляции, значит у больных синдром Конна.
- Для выявления мочевого синдрома проводят пробу с «Верошпироном». Препарат принимают 4 раза в сутки в течение трех дней с ограничением суточного потребления соли до шести грамм. Повышенный уровень калия в крови на 4-й день – признак патологии.
- КТ и МРТ брюшной полости – выявление альдостеромы или двусторонней гиперплазии, ее типа и размера, определение объема операции.
- Сцинтиграфия — обнаружение новообразования надпочечника, секретирующего альдостерон.
- Оксисупраренография позволяет определить локализацию и величину опухоли надпочечников.
- УЗИ надпочечников с цветным допплеровским картированием имеет высокую чувствительность, низкую стоимость и проводится для визуализации альдостеромы.
- На ЭКГ – метаболические изменения в миокарде, признаки гипертензии и перегрузки левого желудочка.
- Молекулярно-генитический анализ — выявление семейных форм альдостеронизма.
Топические методы — КТ и МРТ — с большой точностью выявляют новообразование в надпочечнике, но при этом не дают информации о его функциональной активности. Необходимо сопоставить выявленные изменения на томограмме с данными гормональных анализов. Полученные результаты комплексного обследования больного позволяют специалистам правильно поставить диагноз и назначить грамотное лечение.
Особого внимания заслуживают лица с артериальной гипертензией. Специалисты обращают внимание на наличие клинических симптомов болезни – выраженной гипертонии, полиурии, полидипсии, мышечной слабости.
Лечение
Лечебные мероприятия при синдроме Конна направлены на коррекцию гипертензии и метаболических расстройств, а также на предотвращение возможных осложнений, обусловленных высоким артериальным давлением и резким снижением калия в крови. Консервативная терапия не способна радикально улучшить состояние больных. Они могут полностью выздоровить лишь после удаления альдостеромы.

Оперативное вмешательство показано больным с альдостеромой надпочечника. Односторонняя адреналэктомия – радикальный метод, заключающийся в частичной или полной резекции пораженного надпочечника. Большинству больных показана лапароскопическая операция, преимуществом которой является незначительная болезненность и травматичность тканей, короткий восстановительный период, небольшие разрезы, оставляющие маленькие рубцы. За 2-3 месяца до операции больные должны начать прием диуретиков и гипотензивных средств разных фармакологических групп. После проведенного хирургического лечения рецидив синдрома Конна обычно не наблюдается. Идиопатическая форма синдрома не подлежит оперативному лечению, поскольку даже тотальная резекция надпочечников не поможет привести в норму давление. Таким больным показано пожизненное лечение антагонистами альдостерона.

Если причиной синдрома является гиперплазия надпочечников или имеет место идиопатическая форма патологии, показана консервативная терапия. Больным назначают:
- Калийсберегающие мочегонные средства – «Спиронолактон»,
- Глюкокортикостероиды – «Дексаметазон»,
- Гипотензивные препараты – «Нифедипин», «Метопролол».
Для лечения первичного гиперальдостеронизма необходимо соблюдать диету и ограничить употребление поваренной соли до 2 грамм в сутки. Щадящий режим, умеренные физические нагрузки и поддержание оптимальной массы тела значительно улучшают состояние больных.
Строгое соблюдение диеты уменьшает выраженность клинических признаков синдрома и повышает шансы пациентов на выздоровление. Больным следует питаться домашней едой, не содержащей усилителей вкуса, ароматизаторов и прочих добавок. Врачи не рекомендуют переедать. Лучше принимать пищу небольшими порциями через каждые 3 часа. Основу рациона должны составлять свежие фрукты и овощи, крупяные изделия, постное мясо, калийсодержащие продукты. Употреблять в сутки следует не менее 2 литров воды. Диета исключает любые виды спиртного, крепкий кофе, чай, продукты, повышающие артериальное давление. Больным необходимо употреблять продукты с мочегонным эффектом – арбузы и огурцы, а также специальные отвары и настойки.
Клинические рекомендации специалистов, касающиеся образа жизни больных:
- частые прогулки на свежем воздухе,
- занятия спортом,
- борьба с курением и отказ от спиртных напитков,
- отказ от фастфуда.
Прогноз при диагностированном синдроме Конна обычно благоприятный. Он зависит от индивидуальных особенностей организма больного и профессионализма лечащего врача. Важно — вовремя обратиться за медицинской помощью, до развития нефропатии и стойкой гипертонии. Высокое артериальное давление – серьезнейшая и опасная проблема для здоровья, связанная с первичным гиперальдостеронизмом.