Что такое одн в медицине. Дыхательная недостаточность. Классификация по фазе развития болезни
Острая дыхательная недостаточность ( Острая легочная недостаточность , Острая респираторная недостаточность )
Острая дыхательная недостаточность (ОДН) – патологический синдром, характеризующийся резким снижением уровня оксигенации крови. Относится к жизнеугрожающим, критическим состояниям, способным привести к летальному исходу. Ранними признаками острой дыхательной недостаточности являются: тахипноэ, удушье, чувство нехватки воздуха, возбуждение, цианоз. По мере прогрессирования гипоксии развивается нарушение сознания, судороги, гипоксическая кома. Факт наличия и степень тяжести дыхательных расстройств определяется по газовому составу крови. Первая помощь заключается в ликвидации причины ОДН, проведении оксигенотерапии, при необходимости – ИВЛ.
МКБ-10
Общие сведения
Острая дыхательная недостаточность – синдром респираторных расстройств, сопровождающийся артериальной гипоксемией и гиперкапнией. Диагностическими критериями острой дыхательной недостаточности служат показатели парциального давления кислорода в крови (рО2) 50 мм рт. ст. В отличие от хронической дыхательной недостаточности, при ОДН компенсаторные механизмы дыхания даже при максимальном напряжении не могут поддерживать оптимальный для жизнедеятельности газовый состав крови и быстро истощаются, что сопровождается выраженными метаболическими нарушениями жизненно важных органов и расстройствами гемодинамики. Смерть от острой дыхательной недостаточности может наступить в течение нескольких минут или часов, поэтому данное состояние относится к числу ургентных.
Причины ОДН
Этиологические факторы острой дыхательной недостаточности весьма разнообразны, поэтому столкнуться с данным состоянием в своей практической деятельности могут врачи, работающие в отделениях реаниматологии, пульмонологии, травматологии, кардиологии, токсикологии, инфекционных болезней и т. д. В зависимости от ведущих патогенетических механизмов и непосредственных причин выделяют первичную острую дыхательную недостаточность центрогенного, нервно-мышечного, торако-диафрагмального и бронхо-легочного происхождения.
В основе ОДН центрального генеза лежит угнетение деятельности дыхательного центра, которое, в свою очередь, может быть вызвано отравлениями (передозировкой наркотиками, транквилизаторами, барбитуратами, морфином и др. лекарственными веществами), ЧМТ, электротравмой, отеком мозга, инсультом, сдавлением соответствующей области головного мозга опухолью.
Нарушение нервно-мышечной проводимости приводит к параличу дыхательной мускулатуры и может стать причиной острой дыхательной недостаточности при ботулизме, столбняке, полиомиелите, передозировке мышечных релаксантов, миастении. Торако-диафрагмальная и париетальная ОДН связаны с ограничением подвижности грудной клетки, легких, плевры, диафрагмы. Острые дыхательные расстройства могут сопровождать пневмоторакс, гемоторакс, экссудативный плеврит, травмы грудной клетки, перелом ребер, нарушения осанки.
Наиболее обширную патогенетическую группу составляет бронхо-легочная острая дыхательная недостаточность. ОДН по обструктивному типу развивается вследствие нарушения проходимости дыхательных путей на различном уровне. Причиной обструкции могут послужить инородные тела трахеи и бронхов, ларингоспазм, астматический статус, бронхит с гиперсекрецией слизи, странгуляционная асфиксия и др. Рестриктивная ОДН возникает при патологических процессах, сопровождающихся снижением эластичности легочной ткани (крупозной пневмонии, гематомах, ателектазах легкого, утоплении, состояниях после обширных резекций легких и т. д.). Диффузная форма острой дыхательной недостаточности обусловлена значительным утолщением альвеоло-капиллярных мембран и вследствие этого затруднением диффузии кислорода. Такой механизм дыхательной недостаточности более характерен для хронических заболеваний легких (пневмокониозов, пневмосклероза, диффузного фиброзирующего альвеолита и т. д.), однако может развиваться и остро, например, при респираторном дистресс-синдроме или токсических поражениях.
Вторичная острая дыхательная недостаточность возникает в связи с поражениями, впрямую не затрагивающими центральные и периферические органы дыхательного аппарата. Так, острые дыхательные расстройства развиваются при массивных кровотечениях, анемии, гиповолемическом шоке, артериальной гипотонии, ТЭЛА, сердечной недостаточности и других состояниях.
Классификация
Этиологическая классификация подразделяет ОДН на первичную (обусловленную нарушением механизмов газообмена в легких – внешнего дыхания) и вторичную (обусловленную нарушением транспорта кислорода к тканям – тканевого и клеточного дыхания).
Первичная острая дыхательная недостаточность:
- центрогенная
- нервно-мышечная
- плеврогенная или торако-диафрагмальная
- бронхо-легочная (обструктивная, рестриктивная и диффузная)
Вторичная острая дыхательная недостаточность, обусловленная:
- гипоциркуляторными нарушениями
- гиповолемическими расстройствами
- кардиогенными причинами
- тромбоэмболическими осложнениями
- шунтированием (депонированием) крови при различных шоковых состояниях
Подробно эти формы острой дыхательной недостаточности будут рассмотренные в разделе «Причины».
Кроме этого, различают вентиляционную (гиперкапническую) и паренхиматозную (гипоксемическую) острую дыхательную недостаточность. Вентиляционная ДН развивается в результате снижения альвеолярной вентиляции, сопровождается значительным повышением рСО2, артериальной гипоксемией, респираторным ацидозом. Как правило, возникает на фоне центральных, нервно-мышечных и торако-диафрагмальных нарушений. Паренхиматозная ДН характеризуется артериальной гипоксемией; при этом уровень СО2 в крови может быть нормальным или несколько повышенным. Такой вид острой дыхательной недостаточности является следствием бронхо-пульмональной патологии.
В зависимости от парциального напряжения О2 и СО2 в крови выделяют три стадии острых дыхательных расстройств:
- ОДН I стадии – рО2 снижается до 70 мм рт. ст., рСО2 до 35 мм рт. ст.
- ОДН II стадии – рО2 снижается до 60 мм рт. ст., рСО2 увеличивается до 50 мм рт. ст.
- ОДН III стадии – рО2 снижается до 50 мм рт. ст. и ниже, рСО2 увеличивается до 80-90 мм рт. ст. и выше.
Симптомы ОДН
Последовательность, выраженность и скорость развития признаков острой дыхательной недостаточности может различаться в каждом клиническом случае, однако для удобства оценки степени тяжести нарушений принято различать три степени ОДН (в соответствии со стадиями гипоксемии и гиперкапнии).
ОДН I степени (компенсированная стадия) сопровождается ощущением нехватки воздуха, беспокойством пациента, иногда эйфорией. Кожные покровы бледные, слегка влажные; отмечается легкая синюшность пальцев рук, губ, кончика носа. Объективно: тахипноэ (ЧД 25-30 в мин.), тахикардия (ЧСС 100-110 в мин.), умеренное повышение АД.
При ОДН II степени (стадия неполной компенсации) развивается психомоторное возбуждение, больные жалуются на сильное удушье. Возможны спутанность сознания, галлюцинации, бред. Окраска кожных покровов цианотичная (иногда с гиперемией), наблюдается профузное потоотделение. На II стадии острой дыхательной недостаточности продолжают нарастать ЧД (до 30-40 в 1 мин.), пульс (до 120-140 в мин.); артериальная гипертензия.
ОДН III степени (стадия декомпенсации) знаменуется развитием гипоксической комы и тонико-клонических судорог, свидетельствующих о тяжелых метаболических расстройствах ЦНС. Зрачки расширяются и не реагируют на свет, появляется пятнистый цианоз кожных покровов. ЧД достигает 40 и более в мин., дыхательные движения поверхностные. Грозным прогностическим признаком является быстрый переход тахипноэ в брадипноэ (ЧД 8-10 в мин.), являющийся предвестником остановки сердца. Артериальное давление критически падает, ЧСС свыше 140 в мин. с явлениями аритмии. Острая дыхательная недостаточность III степени, по сути, является преагональной фазой терминального состояния и без своевременных реанимационных мероприятий приводит к быстрому летальному исходу.
Диагностика
Зачастую картина острой дыхательной недостаточности разворачивается столь стремительно, что практически не оставляет времени на проведение расширенной диагностики. В этих случаях врач (пульмонолог, реаниматолог, травматолог и т. д.) быстро оценивает клиническую ситуацию для выяснения возможных причин ОДН. При осмотре пациента важно обратить внимание на проходимость дыхательных путей, частоту и характеристику дыхания, задействованность в акте дыхания вспомогательной мускулатуры, окраску кожных покровов, ЧСС. С целью оценки степени гипоксемии и гиперкапнии в диагностический минимум включается определение газового состава и кислотно-основного состояния крови.
Если состояние пациента позволяет (при ОДН I степени) производится исследование ФВД (пикфлоуметрия, спирометрия). Для выяснения причин острой дыхательной недостаточности важное значение могут иметь данные рентгенографии грудной клетки, бронхоскопии, ЭКГ, общего и биохимического анализа крови, токсикологического исследования мочи и крови.
Неотложная помощь при ОДН
Последовательность мероприятий первой помощи определяется причиной острой дыхательной недостаточности, а также ее тяжестью. Общий алгоритм включает обеспечение и поддержание проходимости дыхательных путей, восстановление нарушений легочной вентиляции и перфузии, устранение сопутствующих гемодинамических нарушений.
На первом этапе необходимо осмотреть ротовую полость пациента, извлечь инородные тела (если таковые имеются), произвести аспирацию содержимого из дыхательных путей, устранить западение языка. С целью обеспечения проходимости дыхательных путей может потребоваться наложение трахеостомы, проведение коникотомии или трахеотомии, лечебной бронхоскопии, постурального дренажа. При пневмо- или гемотораксе производится дренирование плевральной полости; при бронхоспазме применяются глюкокортикостероиды и бронходилататоры (системно или ингаляционно). Далее следует незамедлительно обеспечить подачу увлажненного кислорода (с помощью носового катетера, маски, кислородной палатки, гипербарической оксигенации, ИВЛ).
С целью коррекции сопутствующих нарушений, вызванных острой дыхательной недостаточностью, проводится лекарственная терапия: при болевом синдроме назначаются анальгетики; с целью стимуляции дыхания и сердечно-сосудистой деятельности – дыхательные аналептики и сердечные гликозиды; для устранения гиповолемии, интоксикации – инфузионная терапия и т. д.
Прогноз
Последствия остро развившейся дыхательной недостаточности всегда серьезны. На прогноз оказывает влияние этиология патологического состояния, степень респираторных нарушений, скорость оказания первой помощи, возраст, исходный статус. При стремительно развившихся критических нарушениях наступает смерть в результате остановки дыхания или сердечной деятельности. При менее резкой гипоксемии и гиперкапнии, быстром устранении причины острой дыхательной недостаточности, как правило, наблюдается благоприятный исход. Для исключения повторных эпизодов ОДН необходимо интенсивное лечение фоновой патологии, повлекшей за собой жизнеугрожающие нарушения дыхания.
Классификация дыхательной недостаточности
Дыхательная недостаточность – процесс, который характеризуется неполным обеспечением газообмена аппаратом дыхания.
Чтобы определить наличие этого процесса, нужно исследовать анализ газов крови.
Это состояние, которое может включать в себя изменения со стороны всей системы дыхания:
 аппарат регуляции дыхания,
аппарат регуляции дыхания,- бронхиальное дерево,
- легкие,
- грудная клетка,
- мышцы, участвующие в дыхании.
Если происходит неадекватное функционирование одного из перечисленных органов, то вскоре начинает развиваться данная патология.
Дыхательная недостаточность развивается вследствие разных причин, которые обусловлены поражением органов дыхания, или других органов и систем.
Также она может возникнуть вследствие болезней органов дыхания, таких как воспаление легких, бронхиальная астма, и.т.д. Поражения легких могут иметь вторичную природу, к ним относится сердечная недостаточность, онкологические заболевания.
Этот процесс может развиться, даже если паренхима легких не повреждена. Это возникает из-за низкого показателя кислорода в воздухе, или расстройствах функции дыхания. Иногда может иметь генетическую наследственность. При таком случае отсутствует нормальная функция легких, вследствие снижения чувствительности к рецепторам органов дыхания.
- Виды дыхательной недостаточности по причинам возникновения
- Типы дыхательной недостаточности, отличающиеся по механизму развития дыхательной недостаточности
- Дыхательная недостаточность у новорожденных
Классификация
Дыхательная недостаточность и ее классификация зависит от причин, патогенеза, клиники, и степени тяжести.
 По степени тяжести симптомов определяют:
По степени тяжести симптомов определяют:
- ДН 1 степени – одышка появляется при усиленных нагрузках,
- ДН 2 степени – одышка при минимальных нагрузках, включение механизмов компенсации при спокойном состоянии,
- ДН 3 степени – затрудненное дыхание даже когда человек находится в покое.
По оценке состава газов крови дыхательная недостаточность может быть:
- Компенсированной, когда механизмы, обеспечивающие оптимальный состав газов кровеносной системы работают на полную меру.
- Декомпенсированной, отличается присутствием малого количества кислорода крови и увеличенным количеством углекислоты. Нормальный состав газов крови не обеспечивается в спокойном состоянии при декомпенсации.
По времени появления симптомов:
Острая дыхательная недостаточность появляется стремительно, развивается за небольшой промежуток времени, может занимать несколько часов, минут. Характеризуется нарушениями в кровеносной системе, что является угрозой для жизнедеятельности человека.
 При такой ситуации больной нуждается в экстренной медицинской помощи. ОДН наблюдается часто у людей, которые долгое время имеют хронические заболевания легких с недостаточностью, при их обострении.
При такой ситуации больной нуждается в экстренной медицинской помощи. ОДН наблюдается часто у людей, которые долгое время имеют хронические заболевания легких с недостаточностью, при их обострении.
Также дыхательную недостаточность классифицируют в зависимости од причин возникновения и механизма развития.
Виды дыхательной недостаточности по причинам возникновения
Факторы, вызывающие дыхательную недостаточность могут быть внелегочными и легочными. Внелегочные изменения появляются первыми, легкие еще функционируют нормально. Но если начинается прогрессирование основного заболевания, то происходят изменения в легких с дыхательной недостаточностью.
Дыхательная недостаточность с внелегочными изменениями:
- расстройство функционирования дыхания центрального значения (при нарушенном кровообращении мозга, новообразования и травмы головы, отравление медикаментами и наркотическими препаратами). Центрогенное нарушение обусловлено угнетенной функцией дыхательного центра, а также способностью дыхания изменяться при смене условий внешней и внутренней среды организма,
 расстройство нервно-мышечной передачи (полиомиелит, полирадикулиты, слабость мышечного аппарата). Нервно-мышечное нарушение характеризуется расстройством проведения нервного сигнала к мышцам участвующим в акте дыхания,
расстройство нервно-мышечной передачи (полиомиелит, полирадикулиты, слабость мышечного аппарата). Нервно-мышечное нарушение характеризуется расстройством проведения нервного сигнала к мышцам участвующим в акте дыхания,- торако-диафрагмальные расстройства (травмы грудной области, болезни мышц),
- расстройство кровообращения (сердечная недостаточность, малый объем циркулирующей крови),
- малокровие (анемия).
Дыхательная недостаточность с изменениями в легких:
- нарушение проходимости дыхательных путей или обструктивная дыхательная недостаточность (при спазме гортани и бронхов, их воспаление),
- недостаточное растяжение ткани легких или рестриктивная дыхательная недостаточность (фиброз легких, эмфизема, скопление воздуха в плевральных полостях),
- изменения альвеолярно-капиллярной мембраны или диффузные нарушения (интерстициальный отек, фиброзные изменения, силикоз, коллагеноз и др.),
- изменения прохождение крови через легкие или перфузионные нарушения (закупорка артерий легкого, воспаление сосудов и др.), малый объем легочной ткани (операции на удаление легкого, спадение легкого, кистозные образования и др.).
Чаще наблюдается не одно нарушение, а их совокупность:
Рестриктивный тип нарушения появляется тогда, когда дыхательная поверхность легких становится меньше, при ограничительной растяжимости легких.
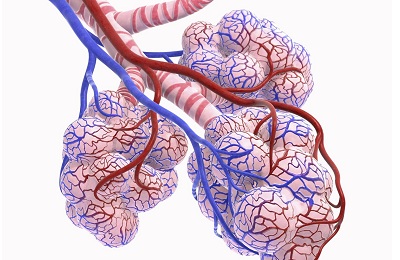 Диффузионные нарушения начинаются из-за недостаточного проникновения газов через стенки альвеол и капилляров легких.
Диффузионные нарушения начинаются из-за недостаточного проникновения газов через стенки альвеол и капилляров легких.
Обструктивный тип – обусловлен болезнями органов дыхания, где идет снижение проходимости через дыхательные пути. Он характеризуется одышкой с удлиненным выдохом.
При осмотре больного отмечается бледность кожи, участие дополнительной мускулатуры в процессе дыхания, бочкообразная форма грудной клетки, затруднение выдоха.
Типы дыхательной недостаточности, отличающиеся по механизму развития дыхательной недостаточности
По механизму развития различают паренхиматозную, вентиляционную и смешанную дыхательную недостаточность.
- Паренхиматозная дыхательная недостаточность отличается измененной паренхимой легких. При которой происходит препятствие при прохождении крови и газов через легкие. В результате нарушенного баланса этих 2 процессов происходит пониженное количество кислорода в кровеносной системе (гипоксемия).
 Гиперкапническая дыхательная недостаточность может начаться при плохой функции вентиляции легких. Это приводит к недостаточному обогащению крови кислородом и выделение углекислоты. Поэтому в организме человека появляется большое количество углекислого газа (гиперкапния).
Гиперкапническая дыхательная недостаточность может начаться при плохой функции вентиляции легких. Это приводит к недостаточному обогащению крови кислородом и выделение углекислоты. Поэтому в организме человека появляется большое количество углекислого газа (гиперкапния).- Смешанная форма возникает, когда происходит из-за обострения хронических болезней легких с обструкцией. Она характеризуется распространенными расстройствами проходимости, в сочетании со слабостью мышц, участвующих в дыхании.
Дыхательная недостаточность у новорожденных
Данный процесс у новорожденных характеризуется дыхательными расстройствами. В основном развивается у недоношенных деток, потому что у них не успел созреть сурфактант. Сурфактант – это активное вещество, которое выстилает альвеолы изнутри).
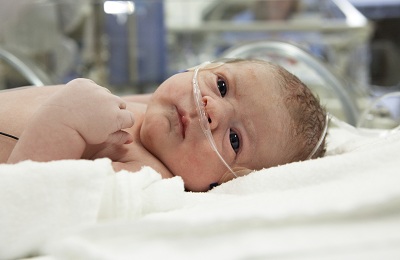 Из-за его недостатка, альвеолы спадаются, что ведет к уменьшению обмена газов в легких. Вследствие этого появляется два патологичных процесса, такие как гиперкапния и гипоксемия.
Из-за его недостатка, альвеолы спадаются, что ведет к уменьшению обмена газов в легких. Вследствие этого появляется два патологичных процесса, такие как гиперкапния и гипоксемия.
Острая дыхательная недостаточность может произойти при случайном вдыхании плодных вод, или первородного кала во время родового процесса. Они в свою очередь негативно влияют на сурфактант, приводя к закупорке дыхательные пути.
Нередки случаи аномалии органов дыхания, которые становятся причиной острой дыхательной недостаточности на первых минутах жизни новорожденного.
Острая и хроническая дыхательная недостаточность
Возникновение острой дыхательной недостаточности появляется из-за разных патологических процессов в организме, включая острые изменения функции сердечной системы и легких. Вначале происходит нарушение вентиляции и перфузии легких. Все это приводит к большому содержанию углекислоты и/или малому количеству кислорода в организме. Эти 2 нарушения могут проявляться вместе, но чаще идет преобладание одного из них.
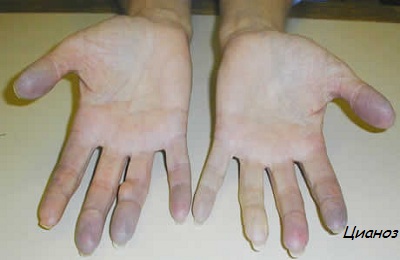 Возникает она быстро и главное проявляется затрудненным дыханием и синюшностью кожи (цианоз). Последний чаще наблюдается у полных людей при содержании гемоглобина больше 50г/л. Если у больного показатели гемоглобина, ниже этой цифры, будет наблюдаться бледность кожи. Но бывает и покраснение кожи, что обусловлено расширением сосудистой стенки из-за воздействия углекислого газа в определенную стадию.
Возникает она быстро и главное проявляется затрудненным дыханием и синюшностью кожи (цианоз). Последний чаще наблюдается у полных людей при содержании гемоглобина больше 50г/л. Если у больного показатели гемоглобина, ниже этой цифры, будет наблюдаться бледность кожи. Но бывает и покраснение кожи, что обусловлено расширением сосудистой стенки из-за воздействия углекислого газа в определенную стадию.
Гипоксемия один из первых симптомов острой дыхательной недостаточности. Второй идет гиперкапния, это все связано с особенностью распространения газов. Гиперкапния в основном появляется при обструкции бронхов.
Чтобы диагностировать это патологическое состояние, требуется определить:
- показатели газов,
- водородный показатель (рН),
- оксигемоглобин крови.
Только по жалобам и клинике трудно определить наличие патологического состояния. Потому что симптомы потливости, покраснения и бледности лица, учащенное сердцебиение являются непостоянными признаками. А также эти признаки часто появляются при других различных заболеваниях.
 Оценивать только показатели О2 и СО2 крови, при наличии признаков расстройства функции дыхательного аппарата не всегда правильно. Оценка 2 параметров, таких как частое дыхание и сердцебиение, дает представление о степени дыхательной недостаточности. ЧДД больше 32 в минуту и частота сердцебиения более 120 в минуту служат показателем для помещения пациента в отделение реанимации.
Оценивать только показатели О2 и СО2 крови, при наличии признаков расстройства функции дыхательного аппарата не всегда правильно. Оценка 2 параметров, таких как частое дыхание и сердцебиение, дает представление о степени дыхательной недостаточности. ЧДД больше 32 в минуту и частота сердцебиения более 120 в минуту служат показателем для помещения пациента в отделение реанимации.
При тяжелой ситуации учащенное сердцебиение может смениться снижением сердечных движений.
Опасным проявление данного состояния, считается асфиксия – удушье, которое обусловлено недостатком кислорода и избытком углекислоты в организме человека. Смерть в данном случае может наступить через несколько минут. Научные данные гласят, что организм человека более приспособлен и является устойчивым к большому количеству углекислоты, чем к малому содержанию кислорода.
Если появляется неполная проходимость воздухоносных путей вследствие ненормальной вентиляции в альвеолах (при приступе бронхиальной астмы) возникает гиперкапния. Она проявляется медленно, но если приступ удушья не купировать, больной может попасть в кому.
У людей с болезнями легочной, сердечно сосудистой системы атеросклеротическими процессами, данное состояние быть вызвано сердечной недостаточностью. Вследствие этого у больного появляется сочетание симптомов ОДН и сердечной недостаточности.
Хроническая дыхательная недостаточность начинает развиваться после длительного патологического заболевания легких, которые приводит к недостаточному их функционированию и кровообращению. Частая причина возникновения ХДН – это расстройство функционирования дыхания из-за плохого растяжения ткани легкого или обструкции. В некоторых случаях острая дыхательная недостаточность может переходить в хроническую форму.
Хроническая дыхательная недостаточность имеет 3 степени:
 Механизмы компенсации начинают свою работу, при усиленном физическом перенапряжении. Ежедневная нагрузка выполняется без проблем.
Механизмы компенсации начинают свою работу, при усиленном физическом перенапряжении. Ежедневная нагрузка выполняется без проблем.- Одышка появляется при умеренной физической работе, компенсаторные механизмы работают при спокойном положении. Повседневные нагрузки выполняются не в достаточной мере.
- Невозможность выполнять ежедневную работу. Одышка появляется в покое.
Клиника начальных проявлений данного состояния, проявляется — гипервентиляцией, т. е усиленным дыханием, которое увеличивает потребление кислорода организмом. Поэтому, организм насыщается кислородом некоторое время, благодаря интенсивной работе аппарата дыхания. Но на большой промежуток времени гипервентиляции не хватает, и начинает появляться гипоксемия.
При определении стадии дыхательной недостаточности учитывается главные критерии дыхательной недостаточности: затруднение дыхания, цианоз, изменения функции дыхания.
Дыхательная недостаточность. Классификация по степени тяжести у детей. Признаки, неотложная помощь, лечение
Ряд заболеваний дыхательной системы классифицируется как опасный для жизни, так как клетки и ткани органов страдают от недостатка кислорода. Лечение патологий газообменных процессов в крови зависит от ее степени тяжести. К наиболее распространенным заболеваниям данного типа у детей считают дыхательную недостаточность.
Причины дыхательной недостаточности у детей
Ни одна из жизнеобеспечивающих систем человека не способна функционировать без кислородного обмена. Дыхательная недостаточность — представляет собой сбои в работе дыхательной системы и нарушения в притоке кислорода и выводе окиси углерода.
Дыхание бывает 2 видов:
- Внешнее: наполнение легких и вывод углеродной окиси.
- Внутреннее: процессы газообмена в клетках и крови.

Вызывать дыхательную недостаточность способно 2 вида факторов:
- анатомический, связанный с врожденными патологиями;
- приобретенный: заболевания или травмы органов дыхания.
- Астма;
- трахеит;
- обструкция легких;
- бронхиты разной этиологии;
- воспаление надгортанника;
- ожоги легких;
- закупорка инородным телом дыхательных ходов;
- рвота с придыханием;
- инфицирование дыхательной системы;
- полиомиелит;
- гнойные поражения легких;
- перелом реберных костей;
- ушиб легкого;
- энцефалит;
- сердечная недостаточность.

- Врожденные патологии сердца или легких;
- положение ребер в верхней части груди;
- недоразвитость легких;
- слабый мышечный тонус;
- детский центральный паралич;
- учащенное дыхание;
- недостаточный объем дыхательного органа;
- патология выработки легочного секрета для правильного функционирования альвеол.
Особенности развития болезни у новорожденных
Обострение и прогрессирование дыхательной недостаточности в детском возрасте провоцируется патологиями острой и хронической формы. Также этому способствуют пороки органов дыхания.
У детей дыхательная недостаточность формируется стремительно, так как:
- мышечный тонус слабее, чем у взрослых людей;
- диафрагма до определенного возраста занимает высокое положение;
- ткани органов дыхания развиты не полностью.

Дети имеют меньшую глубину вдоха, а достаточная вентиляция легких обеспечивается частым дыханием. У них очень быстрый газообмен между органами, что повышает требуемый объем кислорода. При возникновении патологий дыхания, уровень газов в крови снижается.
Такая ситуация очень быстро переходит в более серьезную проблему — кислородное голодание всего организма. Гипоксия способна вызвать сбои в работе всех систем и привести к летальному исходу. Врожденная дыхательная недостаточность со временем перерастает в хроническую форму.
Виды ДН и их симптомы
Симптомы дыхательной недостаточности характерны для всех форм гипоксического состояния:
- усиленное потоотделение;
- постоянная слабость;
- нарушение сна;
- одышка;
- посинение кожных покровов;
- тяжелое шумное дыхание;
- свистящий звук на вдохе;
- тахикардия;
- появление гипертонии или гипотонии;
- увеличение частоты сердечных сокращений;
- впалость грудной клетки;
- тошнота;
- головокружение;

- потеря сознания;
- повышенная раздражительность;
- снижение умственных способностей;
- судороги.
Дыхательная недостаточность, классификация по степени тяжести которой применяется чаще всего, имеет много видов. В зависимости от некоторых особенностей развития и течения заболевания пульмонологи используют несколько делений на подвиды.
Классификация по скорости развития процесса
Такое разделение является основным. Диагностика состояния пациентов проводится быстро и не вызывает затруднений.
Классификация по фазе развития болезни
Данное деление дыхательной недостаточности характерно для острой формы заболевания. При сбоях в газообменных процессах крови в организме происходит определенная цепочка реакций, каждая из которых имеет свои проявления.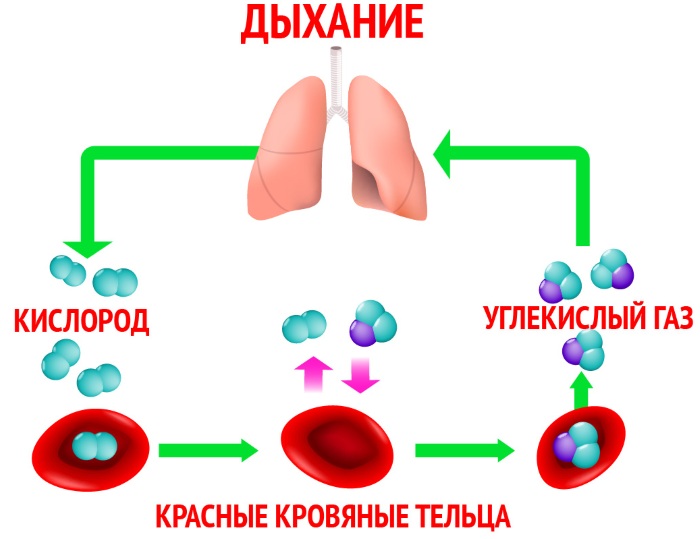
Среди стадий кислородного голодания в острой фазе выделяют:
- синего оттенка губ;
- головокружения;
- учащенного сердцебиения.
- неестественная поза, которая облегчает дыхание;
- посинение кожных покровов или слизистой ротовой полости;
- гипотония.При возникновении данных симптомов необходимо срочно обратиться за медицинской помощью.
Без экстренной терапии человек может впасть в кому или умереть.
Перечисленные формы кислородного голодания развиваются на фоне пневмонии или бронхита. У детей процесс перехода от начальной до последней стадии происходит быстрее, чем у взрослых.
Классификация по степени тяжести
Дыхательная недостаточность может проявляться различными симптомами в зависимости от степени тяжести заболевания.
 Дыхательная недостаточность в процентном соотношении от нормы
Дыхательная недостаточность в процентном соотношении от нормы
В данную классификацию входит 3 степени:
- тревожность;
- раздражительность;
- небольшая одышка;
- увеличение числа сердечных сокращений.
- впалые области между ребрами и яремной веной;
- шумное и тяжелое дыхание;
- посинение кожных покровов или ротовой полости при активных движениях;
- большое число сердечных сокращений.
Основные симптомы:
- неровное и сбивчивое дыхание;
- аритмия;
- постоянная синяя окраска кожи или слизистых оболочек.
Классификация по нарушению газового баланса
При возникновении недостаточности дыхания нарушается кислородно-углекислый обмен. Сбой в газообмене может угрожать жизни ребенка.
Деление по принципу газового баланса выделяет 3 формы патологий дыхания:
- острая форма воспаления легких;
- дистресс-синдром, при котором снижается поглощающая способность легочной ткани;
- отек легких.В пульмонологии данный вид заболевания также называют первым типом.
Факторами развития гиперкапнии являются:
- непроходимость дыхательных путей;
- поражения центральной нервной системы;
- слабые мышцы дыхательной системы.
Классификация по механизму возникновения синдрома
Дыхательная недостаточность, классификация по степени тяжести которой является наиболее точно описывающей состояние организма, также в редких случаях разделяется по причинам развития заболевания. Факторы, по которым классифицируют дыхательную недостаточность, имеют определенные цепочки развития. 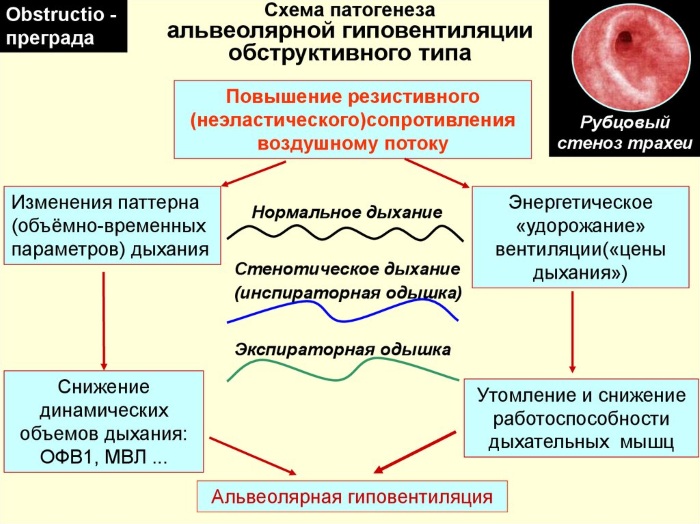 Данное разделение на виды используется при острой гипоксии.
Данное разделение на виды используется при острой гипоксии.
Ткань легких деформируется и теряет упругость. Восстановить нормальные процессы газообмена удается не всегда. Пациенты, перенесшие рестриктивную форму заболевания, в течение всей жизни страдают от дыхательной недостаточности.
Лечение данной патологии возможно только с помощью хирургического вмешательства.
Описанная классификация используется только после проведения необходимых анализов и осмотра хирурга, нейрохирурга и пульмонолога, так как общие симптомы дыхательной недостаточности одинаковы для любой ее формы.
Первая помощь при остром развитии синдрома ДН
Для оказания первой помощи ребенку в домашних условиях, родители должны знать основные правила искусственного дыхания и алгоритм действий при обострении заболевания.
Детям разрешено делать реанимационные манипуляции тремя способами:
- «рот в рот»;
- «рот в нос»;
- одновременное дыхание в рот и нос.
Необходимо помнить, что дети грудного возраста имеют слабую мускулатуру шейного отдела и есть вероятность запрокидывания головы и перелома шеи. При выдыхании в легкие ребенка необходимо дозировать его объем: переполнение органов дыхания может спровоцировать их разрыв с последующим внутренним кровотечением.
Порядок оказания первой помощи детям:
- Расположить тело ребенка на ровной твердой поверхности, положив под плечи валик из полотенца или одежды. Голова при этом должна быть запрокинута так, чтобы подбородок смотрел вверх.

- Нос и рот ребенка очищают марлей, намотанной вокруг пальца, от слизи. Также данную манипуляцию можно провести специальным аспиратором.
- Чистая марлевая салфетка кладется на рот и нос ребенка.
- Родителю необходимо сделать вдох и расположить свое лицо напротив детского рта и носа.
- Плотно, но без лишних усилий прижаться лицом к ребенку и сделать неглубокий выдох одновременно в его нос и рот. Также можно выдыхать воздух отдельно в нос или рот.
- Важно следить, чтобы грудная область приподнялась.
- Прекратить манипуляции и подождать, пока грудная клетка опуститься в первоначальное положение.
- Выполнять все манипуляции необходимо без перерывов до приезда скорой помощи или до облегчения состояния пациента.
При устранении острой недостаточности, когда ребенок может дышать самостоятельно, необходимо открыть все окна для обеспечения доступа свежего воздуха и снять всю плотно прилегающую одежду.
Также при тяжелом состоянии пациента разрешено использовать массаж грудной клетки. Для этого следует аккуратно постучать по области груди или ритмично без усилий надавить на нее несколько раз.
Одним из действенных, но довольно опасных методов является введение в ротовую полость и трахею специальной трубки для облегчения дыхания.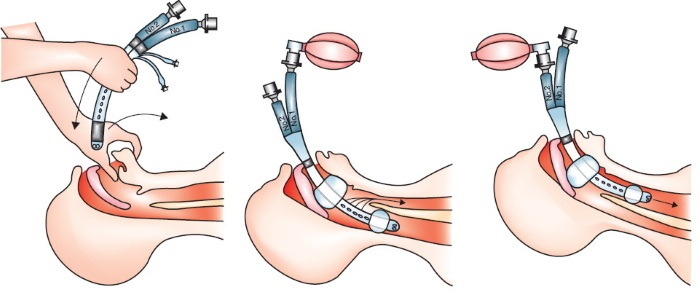
При развитии сильного отека, ребенка усаживают на кровати, его ноги при этом должны свисать с края, или подкладывают под спину объемную подушку. После этого пациенту необходимо дать диуретическое средство с сильным мочегонным эффектом. Это позволит быстро снять отек.
Диагностика дыхательной недостаточности
Педиатр или детский пульмонолог при осмотре может заметить явные признаки недостаточности дыхания.
Для постановки диагноза необходимо наличие минимум 2 симптомов:
- увеличенная частота дыхания, сменяющаяся ее уменьшением;
- невозможность прослушать дыхательные шумы;
- аритмия или нестабильный пульс;
- свист при вдохе;
- для облегчения дыхания используются дополнительные мышцы;
- впалая область грудного отдела или межключичного пространства;
- обморок или головокружение;
- слабость;
- окрашивание кожи губ или носа в синий цвет.
После осмотра врач назначает необходимые препараты и проводит дополнительные обследования в стационаре.
Спирометрия
Обследование проводится с помощью специального прибора — спирометра. У него есть дыхательная трубка и чувствительные датчики, анализирующие состав выдыхаемого воздуха и показатели работы легких.
Данный метод используют для диагностики хронической формы гипоксии для оценки состояния дыхательного аппарата.
Спирометрия необходима для изучения:
- объема легких;
- количества воздуха при резком выдохе;
- процентного отношения объема выдыхаемого с усилием газа за 1 сек к объему газа, выдыхаемого после форсированного выдоха;
- наибольшая скорость потока выдыхаемого воздуха.
При хронической стадии заболевания, все показатели дыхания на порядок ниже нормальных значений.
Также спирометр используют для оценки эффективности лечения при приеме бронхорасширяющих препаратов.
Определение газового состава крови
В методе определения содержания газов в крови используется небольшой прибор, работающий по принципу спектрофотометра: преломление световых лучей в кровеносных сосудах. Этот аппарат надевается на палец человека, а через некоторое время он выдает точные результаты.
При необходимости более детального изучения газового состава кровотока, используют дополнительные развернутые анализы крови и жидкого легочного секрета.
Анализ крови
Развернутый анализ крови может указать не только на причины недостатка в ней кислорода, но и на степень кислородного голодания.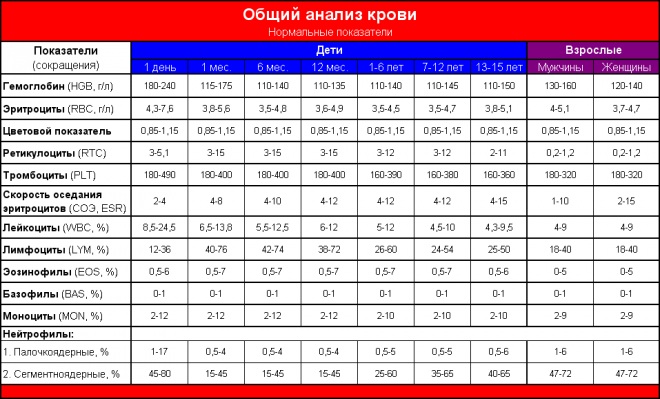
В анализе могут быть повышены:
Что такое дыхательная недостаточность, причины и классификация

 Дыхательная недостаточность – это ситуация, которую иначе называют “недостаточность внешнего дыхания”. Хотя по логике развития патологии, при которой запускаются вторичные патологические и компенсаторные изменения в системе дыхания, все же термин “дыхательная недостаточность” все же лучше отражает действительность.
Дыхательная недостаточность – это ситуация, которую иначе называют “недостаточность внешнего дыхания”. Хотя по логике развития патологии, при которой запускаются вторичные патологические и компенсаторные изменения в системе дыхания, все же термин “дыхательная недостаточность” все же лучше отражает действительность.
Для дыхательной недостаточности (ключевое слово – недостаточность) характерно нарушение внешнего газообмена, при котором в кровь поступает меньшее, чем необходимо, количество кислорода. Клетки и ткани организма начинают испытывать кислородное голодание, что не благотворно сказывается на общее состояние организма.
По заболеваемости среди молодого населения планеты патология легких занимает лидирующую позицию. Инфекционные и неинфекционные болезни дыхательной системы поражают все слои населения всех без исключения стран.
Дыхательная недостаточность – что это
Дыхательной недостаточностью называют симптомокомплекс, при котором в организм поступает мало кислорода вследствие нарушения внешнего газообмена. При этом все клетки и ткани испытывают гипоксическую гипоксию. Последняя опасна развитием ряда патологических процессов во всех органах.
Легкие необходимы человеку для того, чтобы производить газообмен с окружающей средой. Воздух попадает в альвеолы – функциональные единицы легких. Затем он диффундирует через ткань в кровеносные сосуды малого круга, а взамен в легкое из крови поступает углекислый газ.
В крови кислород связывается с эритроцитами, а затем разносится по всем тканям организма. Через стенку капилляров он диффундирует во все ткани. В клетках кислород попадает в митохондрии, которые вырабатывают энергию для поддержания жизнедеятельности клетки. Если не будет кислорода, клетка погибнет от недостатка энергии.
При дыхательной недостаточности не осуществляется первое звено оксигенации тканей – поступление кислорода из атмосферного воздуха в кровь. Вся дальнейшая цепочка прерывается.
Гипоксия может возникнуть и при другие патологических состояниях:
- плохом кровоснабжении,
- снижении количества эритроцитов,
- блокаде митохондрий ядами.
Дыхательная недостаточность – причины
Дыхание является сложным физиологическим процессом. Для его осуществления необходима слаженная работа:
- структур головного мозга,
- проводящей системы спинного мозга,
- мышечного каркаса грудной клетки.
А также проходимость дыхательных путей и сохранность гистологического строения альвеол.
Нарушения нейрогенного характера
Механизм дыхания начинается в головном мозге. За его сознательную часть отвечает двигательная кора, которая передает импульс в дыхательный центр (ДЦ). Если кора головного мозга не передаст этот импульс, ДЦ сработает автоматически и человек сделает вдох против своей воли. Так бывает, например, если задержать дыхание на длительное время.
При заболеваниях головного мозга, например, энцефалите или при его повреждениях может наступить гибель клеток дыхательного центра. При этом организм человека, грубо говоря, забывает как дышать. Если такого больного не перевести на ИВЛ, он погибнет.
Если клетки дыхательного центра вовлекаются в воспаление или погибают частично, процесс дыхания возможен, но нерегулярный, с большими промежутками. Такое дыхание называется патологическим, оно приводит к дыхательной недостаточности.
Для того, чтобы импульс дошел до дыхательной мускулатуры, необходимы проводящие пути нервных клеток. Они расположены в спинном мозге.
Причины миогенного характера
 К основной дыхательной мускулатуре относятся межреберные мышцы и диафрагма. Они в большей степени отвечают за расширение грудной клетки во время вдоха и спадение ее во время выдоха.
К основной дыхательной мускулатуре относятся межреберные мышцы и диафрагма. Они в большей степени отвечают за расширение грудной клетки во время вдоха и спадение ее во время выдоха.
Вначале расширяется грудная клетка, а затем освободившееся пространство занимают легкие, наполняясь воздухом. После этого мышцы расслабляются, и грудная клетка уменьшается, легкие освобождаются от воздуха, возвращаясь в исходное положение.
Если нет правильного движения дыхательной мускулатуры, нормального вдоха не будет и возникнет дыхательная недостаточность. Такое состояние возможно при применение некоторых медикаментов, в частности, миорелаксантов.
Изменения костно-мышечного каркаса
 Для того, чтобы легкие расправились, необходимо симметричное расширение грудной клетки во всех ее отделах. При повреждении костно-хрящевого каркаса возникают участки деформации, которые препятствуют такому расширению.
Для того, чтобы легкие расправились, необходимо симметричное расширение грудной клетки во всех ее отделах. При повреждении костно-хрящевого каркаса возникают участки деформации, которые препятствуют такому расширению.
Это происходит, например, при переломах ребер, при кифосколиозе грудного отдела позвоночника, возникновении рахитического типа строения грудной клетки. В этих случаях пациент не может сделать вдох нормальной глубины, следовательно, легкие недостаточно наполняются воздухом. Чем меньше воздуха поступит, тем меньше кислорода перейдет в кровь.
Этот же механизм осуществляется при воспалительных заболеваниях в мышцах и нервных окончаниях грудной клетки, например, при опоясывающем герпесе.
Изменения в грудной клетке могут произойти не только снаружи. При пневмотораксе или гидротораксе возникает деформация грудной клетки изнутри. Легкое на пораженной стороне поджато газом или жидкостью и не может расправиться, что создает условия для возникновения дыхательной недостаточности.
Обструктивные изменения дыхательного тракта
Воздух последовательно проходит через полость носа, глотку, гортань, трахею и бронхи, а затем попадает в наименьшие отделы воздухоносных путей – бронхиолы. Последние непосредственно соединены с альвеолами, в которых происходит газообмен.
При насморке затрудняется дыхание носом, но дыхательной недостаточности не возникает, поскольку больной свободно дышит ртом.
Глотка имеет очень широкий просвет, потому на этом уровне также не бывает клинически значимой обструкции.
В том случае если инородное тело попадает на голосовые складки возникает спазм голосовой щели и полная асфиксия.
Заболевания трахеи также приводят к неэффективности внешнего дыхания подобно заболеваниям гортани. Но обструкция на этом уровне происходит редко.
В эту группу болезней входят:
- бронхиты,
- бронхиолиты,
- спастические состояний, включая, бронхиальную астму и коклюш,
- бронхоэктазы,
- врожденные аномалии бронхов.
Кроме того, возможно вдыхание инородных тел, которое также вызывает обструкцию на уровне бронхиального дерева.
Патология паренхимы легкого
Нарушение газообмена происходит при воспалении легких – пневмонии, поскольку экссудат в альвеолах препятствует проникновению через них воздуха. Похожий процесс наблюдается при дистресс-синдроме, когда ткань альвеолы повреждается изнутри. Это бывает при вдыхании ядохимикатов и аспирации содержимого желудка.
Такое заболевание как эмфизема , также ведет к дыхательной недостаточности. При этом в легких всегда много воздуха, но из-за чрезмерного растяжения альвеол, он не может свободно проникать в кровь.
Похожее состояние наблюдается при легочном фиброзе. Часть альвеол замещается соединительной тканью, через которую воздух в сосуды малого круга не проходит. Чем больше соединительной ткани, тем выраженнее дыхательная недостаточность.
Дыхательная недостаточность – классификация
Существует несколько классификаций дыхательной недостаточности, которые необходимы для того, чтобы максимально точно описать  патологический процесс, происходящий в организме.
патологический процесс, происходящий в организме.
-По скорости развития процесса:
- Острая дыхательная недостаточность. Развивается стремительно и является симптомом острых процессов. Например, может возникнуть при пневмонии или бронхите .
- Хроническая дыхательная недостаточность. Развивается длительное время. Вначале имеет субклиническое течение, а затем все симптомы постепенно нарастают. Возникает при хронических заболеваниях легких, например, эмфиземе .
– По фазе развития болезни:
- Начальная. Ее еще называют субклинической, поскольку в этой фазе дыхательная недостаточность проявляется бессимптомно и больной, как правило, не знает, что у него есть данная патология.
- Субкомпенсированная. Когда компенсаторные возможности организма иссякают, начинают появляться первые симптомы. Вначале они возникают только при повышенной нагрузке, что связано с субкомпенсацией патологии.
- Декомпенсированная. В этой фазе организм больше не может справляться с развивающимися патологическими процессами и проявления дыхательной недостаточности становятся постоянными. Состояние больного резко ухудшается.
- Терминальная. В этой фазе организм пациента испытывает критическую гипоксию. Для того, чтобы сохранить жизнь больного в этой фазе дыхательной недостаточности, необходимо специальное оборудование. Таких больных доставляют в реанимационные отделения больниц.
– По степени тяжести:
- I степень. У пациента наблюдается посинение кончиков пальцев и носогубного треугольника – акроцианоз, а также одышка, но только во время физической нагрузки. Насыщенность крови кислородом (сатурация) более 90%
- II степень. Акроцианоз и одышка появляются в покое. Сатурация 75-90%.
- III степень. Кожа всего тела пациента приобретает синюшный оттенок, одышка носит постоянный характер. Сатурация менее 75%.
– По нарушению газового баланса:
- Гипоксемическая недостаточность. Наиболее распространенный вариант, при котором в крови мало кислорода вследствие нарушения внешнего дыхания.
- Гиперкапническая. Возникает в том случае, если углекислый газ по какой-то причине не выходит из легких. Гиперкапния – повышение парциального давления углекислого газа в крови. При этом все ткани испытывают гипоксию вследствие того, что не могут обменять свой углекислый газ на кислород крови.
– По механизму возникновения:
- Рестриктивная. Возникает в том случае, если адекватная вентиляция не обеспечивается вследствие внешних проблем. Например, при патологии нервно-мышечного аппарата, деформации грудной клетки или заболеваниях плевры.
- Обструктивная. Возникает в том случае, если есть обструкция воздухоносных путей. Чаще всего встречается при бронхитах, бронхиальной астме и отеке Квинке.
- Смешанная. В этом случае наблюдается комбинация двух предыдущих механизмов. Например, при эмфиземе, возникшей на фоне обструктивного бронхита.
- Гемодинамическая. В этом случае дыхательная недостаточность связана с тем, что в часть легкого не поступает кровоток по малому кругу. Такое бывает при эмболии ветви легочной артерии.
- Паренхиматозная. Так называют дыхательную недостаточность, связанную с изменениями в альвеолах. Чаще всего она наблюдается при пневмонии.


 аппарат регуляции дыхания,
аппарат регуляции дыхания, расстройство нервно-мышечной передачи (полиомиелит, полирадикулиты, слабость мышечного аппарата). Нервно-мышечное нарушение характеризуется расстройством проведения нервного сигнала к мышцам участвующим в акте дыхания,
расстройство нервно-мышечной передачи (полиомиелит, полирадикулиты, слабость мышечного аппарата). Нервно-мышечное нарушение характеризуется расстройством проведения нервного сигнала к мышцам участвующим в акте дыхания, Гиперкапническая дыхательная недостаточность может начаться при плохой функции вентиляции легких. Это приводит к недостаточному обогащению крови кислородом и выделение углекислоты. Поэтому в организме человека появляется большое количество углекислого газа (гиперкапния).
Гиперкапническая дыхательная недостаточность может начаться при плохой функции вентиляции легких. Это приводит к недостаточному обогащению крови кислородом и выделение углекислоты. Поэтому в организме человека появляется большое количество углекислого газа (гиперкапния). Механизмы компенсации начинают свою работу, при усиленном физическом перенапряжении. Ежедневная нагрузка выполняется без проблем.
Механизмы компенсации начинают свою работу, при усиленном физическом перенапряжении. Ежедневная нагрузка выполняется без проблем.