День из жизни человека на диализе. Что такое диализ почки? Особенность процедуры, диета, прогноз. Виды и особенности проведения процедуры
Диета при гемодиализе почек

- Сроки: постоянно
- Стоимость продуктов: 1300-1500 рублей в неделю
Общие правила
Гемодиализ является методом лечения больных с терминальной стадией хронической почечной недостаточности, суть которого заключается в использовании аппаратных методов очищения организма больного от токсических веществ и в нормализации водно-солевого баланса (программный гемодиализ/перитонеальный диализ). К сожалению, регулярный гемодиализ в полной мере не заменяет функцию почек, что способствует сохранению ряда нарушений метаболизма, свойственных больным ХПН.
Кроме того, при диализе имеют место побочные эффекты, приводящие к потере ряда пищевых нутриентов и развитию белково-энергетической недостаточности. Поэтому состояние пациентов, которые находятся на гемодиализе, в значительной степени определяется правильной диетотерапией. Диета таких пациентов зависит от целого ряда факторов: частоты/продолжительности процедур, степени и характера изменений метаболизма, особенностей растворов для диализа и наличии/выраженности осложнений. Таким образом, питание при гемодиализе является динамическим понятием, требующим индивидуального подбора диеты.
Кроме поддержания необходимого нутритивного статуса пациента, лечебное питание направлено на замедление развития сердечно-сосудистых сосудистых заболеваний и цереброваскулярных изменений, предотвращение минерально-костных нарушений и коррекцию метаболических расстройств, являющихся следствием уремической интоксикации, а зачастую и неадекватного диализа почек. В то же время, несмотря на необходимость индивидуального подхода к питанию больных, находящихся на регулярном гемодиализе, существуют общие принципы питания, которые представлены ниже.
Диета при гемодиализе почек базируется на лечебном Столе №7 Г по Певзнеру, которая по ряду положений отличается от лечебного питания в догемодиализном периоде. Диета направлена на сбалансированное поступление пищевых макро/микронутриентов с учетом индивидуальных особенностей метаболизма и купирование побочных эффектов гемодиализа.
Диета предусматривает увеличение потребления белка до уровня до 1,0-1,2 г/кг массы тела/сутки (60-75 г), что вызвано потерями белка при процедуре гемодиализа, ухудшением его переваривания и повышением скорости его распада. Именно при таком количестве употребления белка в организме повышается уровень альбумина и поддерживается позитивный/нейтральный азотистый баланс. При этом, потребление белка на этом уровне не индуцирует уремическую интоксикацию.
Недостаточное содержание белка в рационе питания способствует развитию белково-энергетической недостаточности (снижение индекса веса тела, уровней преальбумина, альбумина, холестерина) и увеличивает риск летального исхода. Избыточное содержание белка в рационе способствует увеличению в крови азотистых шлаков и развитию уремии. Белок должен быть преимущественно животного происхождения, источником которого могут быть диетическое красное мясо, кролик, мясо птицы, умеренно жирная рыба, куриные яйца, творог, молоко и кисломолочные напитки.
Энергетическая ценность дневного рациона рассчитывается из соотношения 35-40 ккал/кг/сутки (2800-2900 ккал/сутки). При этом, нейтральный энергетический баланс достигается при потреблении 35 ккал/кг/сутки. Лицам пожилого возраста или находящимся на постельном режиме допускается уменьшение энергоценности рациона питания до 2400-2500 Ккал/сутки.
Содержание жиров и углеводов в рационе питания должно соответствовать нормам физиологического питания конкретного пациента и обеспечивать необходимую энергоценность рациона. В среднем 100-110 г жиров и 400-450 г углеводов в сутки. Однако, с учетом частых нарушений липидного обмена рацион питания таких больных нельзя перегружать жирами, богатыми холестерином и насыщенными жирными кислотами.
Желательно включение в рацион различных растительных масел и рыбьих жиров, являющихся источниками полиненасыщенных жирных кислот. При плохом аппетите и признаках гипогликемии допустимо увеличение в рационе содержания легкоусвояемых углеводов (кондитерские изделия, мед, варенье, кисели, муссы). Однако, при наличии сахарного диабета, углеводы в рационе питания ограничиваются.
Особое место в рационе питания больных на гемодиализе имеет содержание поваренной соли и свободной жидкости. Их количество определяется индивидуально в зависимости от уровня АД и степени задержки воды в организме. При гемодиализе, как правило, количество выделенной мочи непрерывно снижается, что приводит к задержке натрия в организме, и даже незначительное повышение его употребления усиливает жажду и увеличивает употребление свободной жидкости, что способствует развитию артериальной гипертензии, отеков.
Кроме того, избыточное потребление соли у больных на гемодиализе приводит к повышению массы тела в период между сеансами гемодиализа, гипертрофии миокарда, развитию сердечной недостаточности. Поэтому, содержание натрия в рационе питания ограничивают до 2,0-2,8 г/сутки (4-5 г поваренной соли). Пищу не солят. При отсутствии отеков и высокого артериального давления допустимы в рационе 2-3 г соли для подсаливания готовой пищи, а при их наличии — соль из рациона питания исключают полностью, а также исключаются соленые продукты— полуфабрикаты, консервы, копчёности и соленья.
Количество употребляемой свободной жидкости рассчитывается из соотношения: 600 мл + объем суточного диуреза + внепочечные причины дегидратации. В среднем — 800-1000 мл жидкости. Для контроля приема жидкости необходимо ежедневное взвешивание пациента и определение выделенной мочи за предыдущие сутки. Увеличение веса тела между сеансами диализа не должно быть более 1,5-2 кг. При излишнем потреблении свободной жидкости способствует гипергидратации, развивается гипонатриемия, появляются отеки.
Для возмещения потери витаминов при регулярно проводимом гемодиализе рекомендуется дополнять рацион питания поливитаминными препаратами (группа В, С, Е,) 1-2 драже в день и приемом витамина D, поскольку у таких пациентов развивается D-гиповитаминоз. Дополнительный прием бета-каротина и витамина А нежелателен.
Нормы потребления фосфора, калия и кальция определяются преимущественно лабораторными и клиническими показателями. У больных на гемодиализе гиперкалиемия ассоциируется с высоким риском летального исхода. Поэтому, количество потребления калия пациентам на диализе не должно превышать 3 г калия/сутки. Калий содержится преимущественно в фруктах/сухофруктах (изюм, финики, абрикосы, инжир), бананах, орехах (арахис, грецкие орехи, фисташки, фундук), бобовых овощах, грибах, огородной зелени (шпинат, петрушка, укроп), рисе, хлебобулочных изделиях из муки грубого помола, овощных бульонах, шоколаде, фруктовых соках, кетчупе, растворимом кофе, какао. За сутки больной может съедать не более 1 овоща и 1 фрукта (в любом виде). При этом, сырые овощи и фрукты обязательно необходимо очищать от кожуры, промывать водой и оставлять на 2-3 часа в воде, поскольку калий хорошо растворяется в воде.
Потребность в магнии у больных на гемодиализе составляет 200–300 мг/сутки. Гипермагниемия из-за относительно невысокого содержания магния в продуктах питания и низкой его всасываемости в кишечнике (40-50%) встречается реже гиперкалиемии, однако, важен контроль назначения препаратов, содержащих магний (сульфат магния, антациды), поскольку может вызвать тяжелую форму гипермагниемии с угнетением дыхания, неврологические нарушения.
Потребность в кальции больных на гемодиализе составляет не менее 1,5 г/сутки. Избыточное потребление кальция обусловлено назначением кальцийсодержащих средств, предназначенных для связывания фосфатов (ацетата кальция, карбоната кальция, глюконата кальция). Чрезмерное употребление кальция ведет к гиперкальциемии, а также кальцификации сосудов/тканей. Если необходимость контролировать фосфор кальцийсодержащими средствами отсутствует, потребление кальция рекомендуется уменьшить до 900-1000 мг/сутки.
Потребность в фосфоре в рационе здорового человека составляет 1600-1700 мг/сутки. За одну процедуру гемодиализа в среднем удаляется 250 мг фосфора. То есть, гемодиализ не обеспечивает выведение фосфора из организма в необходимом количестве и предотвратить развитие гиперфосфатемии не может. Поскольку повышенное содержание фосфора достоверно увеличивает риск инфаркта миокарда и развития сердечно-сосудистых заболеваний потребление фосфора при диализе должно быть строго ограничено. Поскольку наиболее биодоступным является органический фосфор, содержащийся в продуктах животного происхождения необходимо ограничить в первую очередь животные продукты, содержащие его в больших количествах и в меньшей степени — растительные продукты.
Учитывая, что белок является основным источником фосфора, представляется целесообразным включать в рацион питания продукты с минимальным содержанием фосфора по отношению к белку — яичный белок, морская рыба, голень куриная, говядина, филе индейки, свинина, треска и ограничить такие продукты, как сыр, молоко, мюсли, отруби, цельнозерновой хлеб, бобовые, какао, крупы, творог, орехи. При невозможности нормализовать уровень фосфора назначаются кальцийсодержащие/кальцийнесодержащие препараты, связывающие фосфаты.
Диета при гемодиализе почек предусматривает исключение из рациона питания ряда продуктов. Список продуктов, запрещенных к употреблению при диализе: концентрированные бульоны на мясе/рыбе/грибах, жирное мясо животных и водоплавающих птиц, бобовые овощи (кроме белка сои), колбасные изделия, копчености, печень, мозги, почки, закусочные консервы, тверды/плавленые сыры, соленые/квашеные продукты и овощи, богатые щавелевой кислотой, яйца вкрутую, тугоплавкие животные жиры, маргарин, шоколад, персики, абрикосы, виноград, черешня, инжир, черная смородина, бананы, сухофрукты, перец, корица, хрен, горчица, какао.
Для разнообразия рациона питания и улучшения вкуса бессолевых блюд используются различные способы кулинарной обработки продуктов, включая обжаривание и тушение, добавление пряностей, натурального уксуса, лимонной кислоты, а также использование соусов домашнего приготовления.
Для улучшения угнетенного аппетита список продуктов может быть расширен за счет включения в рацион алкогольных напитков (при отсутствии противопоказаний) — сухое/полусухое виноградное вино, вермут, херес или крепкие спиртные напитки, объем потребления которых (в пересчете на этиловый спирт) для женщин не должно превышать 20 г/сутки и 40 г/сутки для мужчин. Целесообразен дробный прием пищи малыми порциями 5-6 раз в день.
Разрешенные продукты
Рацион питания больных на гемодиализе предусматривает употребление бессолевого хлеба и вегетарианских супов с добавление овощей и круп, а также щей, свекольника, борща. На вторые блюда рекомендуется нежирные виды красного мяса (телятина, говядина), курица, индейка, кролик, которые подаются в отваренном виде. Обязательно предварительное отваривание мяса, поскольку в процессе варки в большом количестве воды из продуктов устраняются азотистые вещества.
После отваривания мясо может подвергаться дальнейшей кулинарной обработке. Из рыбы рекомендуются нежирная морская рыба или речная (минтай, щука, хек, судак, треска), которая готовится аналогичным способом.
На гарниры разрешены овощи и огородная зелень (помидоры, морковь, укроп, салат, огурцы свекла, петрушка, цветная капуста, помидоры, зеленый лук, картофель), которые отваривают или тушат. Куриные яйца разрешено употреблять в количестве 2-4 штук в неделю в виде парового белкового омлета или всмятку. При отсутствии ограничений разрешается включать в рацион питания молоко и кисломолочные продукты в количестве 200-300 г в день.
Разрешены белые соусы домашнего приготовления на сметане/молоке, винегрет из несоленых овощей, салаты из овощей/фруктов. В качестве жиров рекомендуется несоленое сливочное масло, различные растительные масла. Фрукт/ягоды можно употреблять в различном виде с учетом содержания калия, если его ограничение приписано больному. Из напитков можно употреблять настой шиповника, некрепкий чай и кофе, свежеприготовленные фруктовые соки.
Что такое диализ почки? Особенность процедуры, диета, прогноз
При некоторых заболеваниях почек диализ – единственный выход. Данный вид терапии предназначен для выведения из организма пациента продуктов обмена веществ, вредных соединений и жидкостей. Словом, если отказали почки, диализ возьмет на себя выполнение их основных функций. Без него всем пациентам с неработающим органом выделения был бы обеспечен летальный исход.
Что такое диализ?
Почки – это парный орган, основной функцией которого является выведение из организма продуктов обменных процессов и воды. В некоторых случаях в системе может произойти сбой, в результате чего кровь перестает очищаться. За счет этого в организме начинают накапливаться вредные соединения, отравляющие его. Закономерным результатом данного процесса является летальный исход.
На сегодняшний день в медицинской практике успешно применяется метод, с помощью которого возможно очистить кровь искусственным путем. Итак, что такое диализ почек? Это процедура, подразумевающая подключение специального аппарата к организму, который временно выполняет основные функции органа. В оборудование встроена особая мембрана, через которую прогоняется кровь. За счет ее пористой структуры жидкая соединительная ткань очищается от большинства вредных веществ:
- мочевины, являющейся продуктом переработки белка;
- спирта (как этилового, так и метилового);
- ядов (например, мышьяка);
- электролитов;
- креатинина;
- медикаментов, дозировка которых была превышена.
Кроме того, в процессе диализа из организма выводится лишняя жидкость.
Удаление избыточной воды и вредных веществ приводит к следующим положительным результатам:
- Уменьшается выраженность отеков, снижается вероятность их возникновения в суставах, области сердца, головном мозге и легких.
- Кровь очищается от большинства токсичных веществ, восстанавливается ее электролитный баланс, поддерживается необходимый уровень кислотности. Благодаря этому организм продолжает функционировать нормально.
- Уменьшается риск возникновения тромбов.
Процедура считается безопасной, так как в условиях стационара ее проводят согласно всем установленным нормам. Кроме того, оборудование исключает попадание пузырьков воздуха в кровь за счет имеющейся в нем воздушной ловушки.
Важно понимать, что диализ почек – такой вид заместительной терапии, к которому в большинстве случаев пациент, ожидающий очереди на пересадку здорового органа, привязан на много лет. Процедуру можно проводить и в домашних условиях, что особенно актуально для таких людей. Основным недостатком является стоимость аппарата – она составляет около 20 тысяч долларов.
Преимуществами домашнего диализа является отсутствие необходимости ждать своей очереди в стационаре и подходящий для пациента график. Но предварительно нужно посетить курс обучения. На уроках пациентам рассказывают, что такое диализ почек, как правильно пользоваться аппаратом и как психологически подготовиться к процедурам.
Показания
Основными патологиями и состояниями, при которых назначается искусственное очищение крови, являются:
- почечная недостаточность как острого, так и хронического характера;
- закупоривание мочевыводящих путей;
- гломерулонефрит и пиелонефрит в стадии обострения;
- отравление сильнодействующими ядовитыми веществами;
- гипергидратация (избыточное количество воды в организме);
- нарушение электролитного баланса, являющееся следствием обезвоживания, лихорадки, кишечной непроходимости и пр.;
- отравление спиртосодержащими напитками, наркотическими и лекарственными веществами.
Предварительно проводится ряд исследований. При вышеперечисленных недугах целесообразно назначать диализ, если:
- суточный диурез составляет менее 0,5 л;
- почки способны очищать не более 0,2 л крови;
- уровень мочевины превышает 35 ммоль/л;
- концентрация калия в крови составляет 6 ммоль/л и более;
- уровень креатинина превышает 1 ммоль/л;
- содержание стандартного бикарбоната менее 20 ммоль/л.
Кроме того, процедура проводится, если развивается отек легких, сердца и мозга, при этом данное состояние невозможно устранить с помощью лекарственных средств.
Противопоказания
Адекватность лечения почек диализом оценивает только врач. В некоторых случаях заместительная терапия может быть противопоказана.
Требуется дополнительная консультация узких специалистов, если пациент страдает от:
- цирроза печени;
- тяжелых поражений головного мозга;
- гепатита;
- туберкулеза;
- сахарного диабета;
- патологий легких.
После тщательного обследования врач принимает решение относительно возможности проведения процедуры.
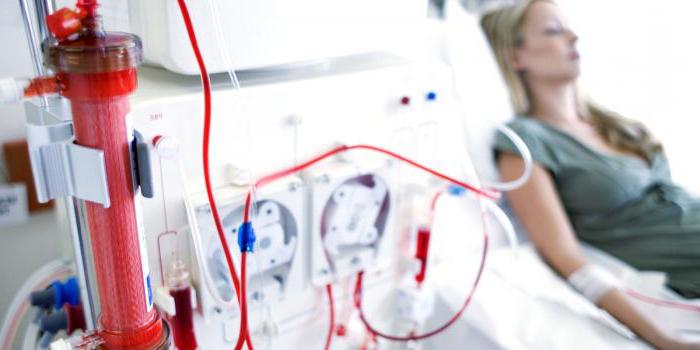
Гемодиализ
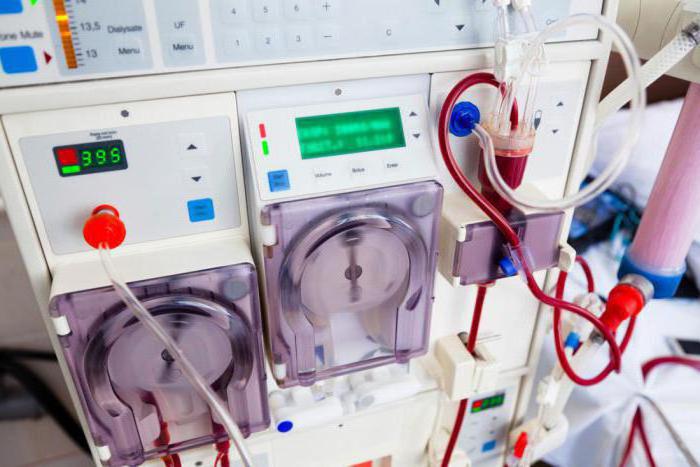
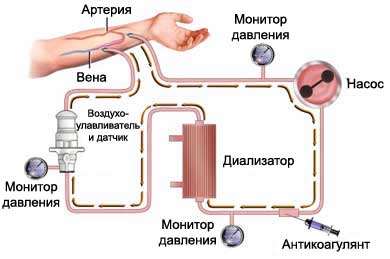
Это один из видов очищения, который проводится в условиях стационара. Его особенностью является подключение к организму человека аппарата под названием «искусственная почка».
Суть метода заключается в следующем: в вене пациента устанавливается катетер, посредством которого кровь, проходя через мембрану, встроенную в аппарат для диализа почек, очищается от вредных соединений.
Оборудование состоит из следующих блоков:
- Перфузионный механизм. Благодаря ему кровь движется внутри аппарата.
- Диализатор. Это устройство, в котором запускается процесс очищения жидкой соединительной ткани.
- Механизм, отвечающий за приготовление и подачу диализирующего раствора.
- Монитор. На нем отображается информация о текущей работе аппарата, а также о скорости кровотока.
Таким образом, механизмом, выполняющим главную функцию, является диализатор. Именно в него встроена мембрана, разделяющая часть оборудования на 2 половины. Первая предназначена для биоматериала пациента, вторая – для очищающего раствора.
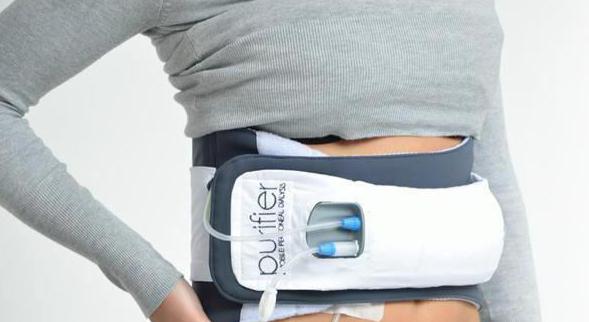
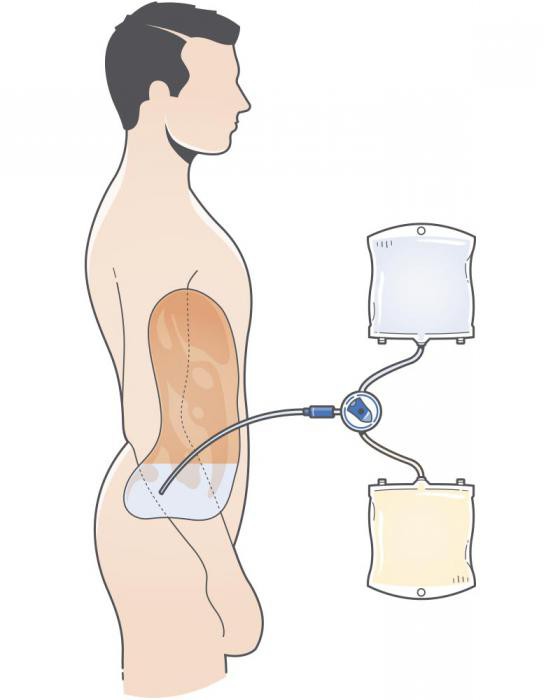
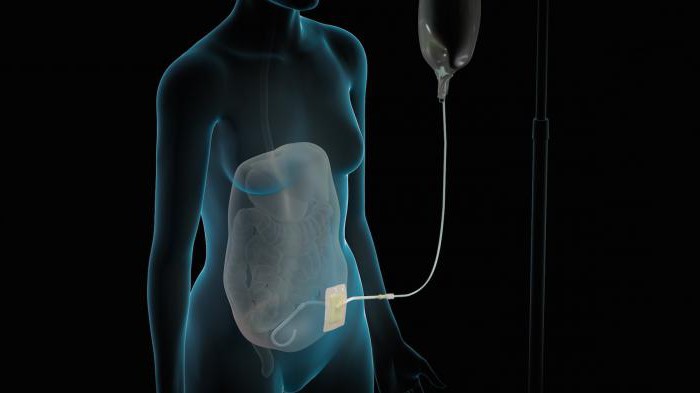
Перитонеальный диализ
Главное достоинство данного способа – возможность его проведения в домашних условиях. Если при гемодиализе катетер устанавливается в вену, то в данном случае он вводится в брюшную полость и остается в ней до тех пор, пока пациент нуждается в процедуре искусственного очищения. Роль мембраны играет тонкий слой, обволакивающий печень и кишечник.
Суть перитонеального диализа заключается в следующем: в брюшную полость через катетер заливается примерно 2 л раствора. Спустя некоторое время он и растворенные в нем продукты обмена веществ выходят через эту же силиконовую трубку. Затем внутрь организма заливается новый диализирующий раствор. Данные манипуляции необходимо осуществлять 4-5 раз в день.
Методика проведения
Лечащий врач должен рассказать обо всех достоинствах и недостатках каждого способа, когда назначает диализ почек, а также порекомендовать наиболее подходящий для пациента. Оба способа обеспечивают одинаковый уровень качества жизни.
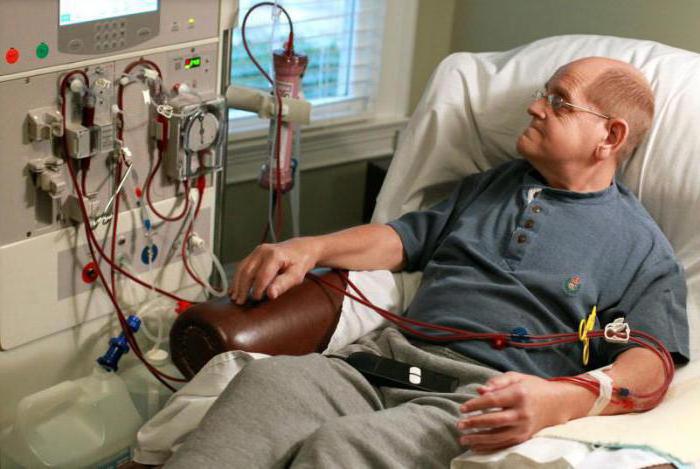
Гемодиализ осуществляется согласно следующему алгоритму:
- Пациента осматривают, измеряют ему давление, пульс и температуру тела.
- Осуществляется подключение аппарата «искусственная почка» к организму с помощью катетера.
- На протяжении всей процедуры (в среднем 4-5 часов) за состоянием пациента наблюдает врач.
- По истечении времени катетер извлекается, а на место его введения накладывается асептическая повязка.
До того как делают диализ почек перитонеальным способом, пациента также осматривают. После этого ему имплантируют в брюшную область мягкую трубку из силикона, длина которой не превышает 30 см. Одна часть катетера всегда будет находиться внутри, а другая – снаружи.
Трубка оснащена специальными ограничителями, которые располагаются под кожей. Благодаря этому катетер удерживается и не выпадает. Кроме того, постепенно ограничители будут обрастать тканью, что также исключает случайное извлечение трубки. Тем не менее она всегда закрепляется дополнительно.
После установки катетера должно пройти примерно 2 недели, по истечении которых начинаются регулярные процедуры диализа. Трубка остается в брюшной полости на весь период проведения заместительной терапии.
Как правило, перитонеальный диализ показан пациентам с почечной недостаточностью, длительность лечения которой может составлять много лет.
Состав очищающего раствора
Концентрация компонентов диализирующей жидкости подбирается индивидуально для каждого человека. Как правило, ее состав схож с плазмой крови, при необходимости корректируют содержание калия.
Кроме того, в диализирующий раствор может добавляться препарат «Гепарин», препятствующий образованию тромбов.
Побочные действия
Большинство людей хорошо переносят процедуру.
Тем не менее после диализа почек могут возникнуть следующие состояния:
- тошнота, переходящая в рвоту;
- уменьшение или увеличение сердечного ритма;
- мышечные судороги;
- бронхиальные спазмы;
- временное ухудшение зрения и слуха;
- болевые ощущения в спине или груди.
Данные состояния являются нормальными, они исчезают самостоятельно через некоторое время. Но если самочувствие пациента резко ухудшается после каждой процедуры, необходимо пройти дополнительное обследование и выявить причину.
Возможные осложнения
Важно понимать, что при сбое в работе почек нарушается функционирование всего организма. При искусственном очищении не всегда удается избежать негативных последствий.
К возможным осложнениям относятся следующие состояния и заболевания:
- анемия;
- онемение нижних конечностей;
- поражение костной ткани;
- низкое или, наоборот, высокое артериальное давление;
- перикардит.
По статистике, данные осложнения возникают лишь в единичных случаях.
Рацион питания
При диализе почек диета играет важнейшую роль. Сразу после процедуры состояние организма существенно улучшается, для его поддержания необходимо соблюдать определенные правила питания. Человеку с нарушениями работы почек показан стол № 7.
Его основными принципами являются:
- Уменьшение употребления электролитов.
- Ограничение поступления калия.
- Пища животного происхождения, молоко и сухофрукты должны употребляться в минимальном количестве.
- Запрещается принимать препараты, имеющие в составе алюминий. Не рекомендуется даже кушать из посуды из данного металла.
- В день нужно употреблять примерно 100 г жиров, 60 г белков,
- 400 г углеводов, 2 г калия. Расчет необходимого количества воды производится врачом. Как правило, оно не превышает 1 л.
- Калорийность рациона питания при диализе почек должна составлять около 3000 ккал.
Если по какой-либо причине диета была нарушена, необходимо незамедлительно сообщить об этом врачу. Это важно для своевременной корректировки лечения.
Продолжительность жизни
На сегодняшний день аппаратное очищение крови – единственный выход для пациентов, у которых отказали почки. Ежегодно проводятся тысячи операций по пересадке здорового органа, но очередь из нуждающихся огромная.
То, сколько живут на диализе почек, зависит от тяжести патологии и индивидуальных особенностей здоровья каждого пациента. Раньше считалось, что процедура способна продлить жизнь на несколько лет, на сегодняшний же день доказано, что человек может существовать на искусственном очищении до тех пор, пока до него не дойдет очередь на пересадку здорового органа.
Стоимость
Ежегодно из государственного бюджета выделяются огромные суммы на лечение людей, страдающих от почечной недостаточности. Диализ для таких пациентов абсолютно бесплатный.
Если процедура носит разовый характер (например, при отравлении), ее можно пройти платно в специализированных клиниках. Стоимость диализа почек различна для каждого региона страны. Наименьшая цена зафиксирована в Томской области – 3500 рублей за один сеанс, наибольшая – в Омской области. Здесь стоимость процедуры достигает 6000-7000 тысяч рублей.
К чему должен быть готов пациент?
Каждому человеку, которому показан диализ, рекомендуется посетить психолога. Это обусловлено тем, что не каждый готов много лет, а иногда и пожизненно соблюдать строгую диету и регулярно посещать стационар или жить с катетером в брюшной полости. На начальных этапах лечения это особенно тяжело в психологическом плане. Специалист поможет морально подготовиться к новому образу жизни.
В заключение
Диализ почек – это процедура, при которой происходит очищение крови искусственным способом. Она показана лицам с различного рода отравлениями, нарушениями в работе органа выделения, гипергидратацией и пр. Большинство людей хорошо переносят процедуру, тем не менее имеется риск возникновения осложнений. Относительно того, сколько живут на диализе почек, врачи утверждают – несколько десятков лет. Процедура многим помогает дождаться своей очереди на пересадку здорового органа.
Гемодиализ: что такое гемодиализ, показания, противопоказания, виды процедур
Известно, что от состояния почек продолжительность жизни зависит напрямую. Но лишь хронически больной по-настоящему знает, что такое почечная недостаточность.
Организм его работает в режиме всё нарастающего отравления отходами собственного обмена веществ, ведь органы очистки и выделения со своей задачей не справляются.
Запахи ацетона, уксуса и других ядов в выдыхаемом им воздухе. Они явственно читаются окружающими среди прочих малоприятных запахов, но дают лишь отдалённое представление о том, что в это время творится внутри организма.
Подключившаяся к эвакуации токсинов кожа также источает угар не меньшей крепости.
А затем предельно засорённые биологические фильтры выходят из строя. Они отказываются служить, вызывая отчаяние больного.
Но только не у того, кто уже имеет опыт гемодиализа. Такой пациент не доводит дело до критической точки – он знает: пора посетить диализный центр.
Что это такое диализ почек?
Термин аппарат «искусственная почка» широко известен. Но тем, у кого есть вопросы к почкам, агрегат спасает жизнь. Или продлевает её на годы.
Аппарат «искусственная почка» – это конструкция (машина), делающая возможным гемодиализ почек.
Дословный перевод термина «диализ» означает: разделение или фракционирование. Поэтому буквальный ответ на вопрос: диализ почек, что это такое – означает разделение на плохое и хорошее. Благодаря машине, берущей на себя функцию отказывающих почек, необходимое организму хорошее возвращается в него, непотребное – удаляется вон.
Гемодиализ почек – это очистка крови от токсинов, производимая искусственным путём. При проведении процедуры она на короткое время покидает организм, чтобы вернуться в него очищенной.
«Покидает» вовсе не означает, что из кровеносного русла она куда-то сливается – она продолжает циркулировать, движимая сердцем.
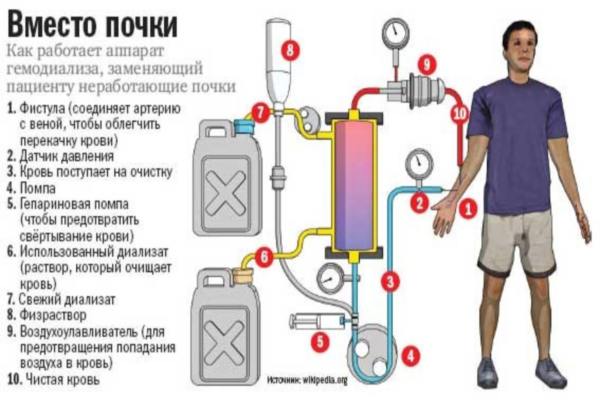
Но производится некоторое вмешательство в её движение – подключается аппарат «искусственная почка», или гемодиализатор.
Кровь поступает в него из:
- пунктированной вены, либо
- прямого артерио-венозного соединения, либо
- трансплантата – синтетической трубки, имитирующей подкожную вену.
Покидая же его уже очищенной, она возвращается в кровеносное русло через пунктированную вену.
Весь объём крови пропускается через аппарат многократно. Процесс проводится либо сеансами в 4-5 часов, либо протекает круглосуточно-постоянно. В зависимости от варианта патологии, потребностей (и финансовых возможностей) пациента используются конструкции:
- стационарные;
- портативные, носимые на теле, весом в 4-7 кг.
Всё это время движение крови ни на мгновение не останавливается – она продвигается сокращениями сердца, продолжающего выполнять свою функцию насоса. Процедура в точности повторяет естественный процесс. Только в середине пути крови от сердца к сердцу находится почка, сконструированная человеком.
Краткий экскурс в химию и физику
Иллюстрацией процесса может служить очистка курительного дыма в кальяне, где он пропускается через воду, а затем потребляется.
Гемодиализ почек использует 3 физико-химических закона , реализовать которые позволяет диффузор – фильтр аппарата, представляющий собой мембрану с избирательной проницаемостью.
Процесс диффузии происходит сквозь мембрану, стоящую на пути между гемодиализирующим раствором и кровью пациента. Она позволяет извлекать из крови соединения с заданными молекулярными массами.
В соответствии с диаметром пор и иными чёткими параметрами мембраны-фильтра это ионы электролитов и белки категории β2-микроглобулина.
Но параллельно происходит (возможен) и обратный процесс – переход из раствора для гемодиализа в кровь электролитов и высокомолекулярных соединений. Учитывая этот факт, в растворе-диализате сохраняется заданная концентрация электролитов, что позволяет поддерживать солевой баланс в крови пациента. Для предотвращения же проникновения микробных ядов и иных токсинов в кровь больного производится методичное очищение рабочего раствора.
Недостаточное совершенство фильтрующих мембран пока не позволяет извлекать из крови токсины, химически связанные с белками, а также их гидрофобные фракции.
Изъятие гидрофобных фракций токсинов происходит при помощи того же фильтра благодаря процессу конвекции, возможной благодаря наличию осмотического давления. Оно возникает из-за разницы концентраций растворов по разные стороны мембраны.
Путь крови в ходе гемодиализа удлиняется и затрудняется. Поэтому для облегчения фильтрации через мембрану в гемодиализаторе работает собственный насос. За счёт его работы создаётся давление, осуществляемое кровью на поверхность мембраны, и запускается процесс ультрафильтрации – удаления из организма избытка воды.
В остальном конструкция представляет собой:
- трубопровод для пропускания крови;
- систему приведения в движение раствора диализата и
- систему контроля за множеством параметров обеих сред.
Для предотвращения свёртывания крови используется антикоагулянт (чаще всего гепарин).
Резюме: поскольку каждое химическое соединение имеет определённый электрический заряд, удельный вес, химическую и пространственную структуру, гемодиализ почек представляет собой электрохимическую сортировку на полезное и вредное для организма с регулярным удалением вредного с помощью аппарата.
В итоге использования гемодиализатора происходит:
- извлечение из крови большинства азотистых соединений, не состоящих в химической связи с белками;
- избавление организма от отёчной жидкости.
Когда и кому показан гемодиализ почек
Если в совсем недавнее время внутривенная инъекция приравнивалась к операции, то гемодиализ почек является операцией по сути.
Посему прежде чем приступить к гемодиализу, учитываются не только показание к процедуре, но и факторы, способные усложнить (сделать невозможным) ход операции – противопоказания.
Основными показаниями для процедуры гемодиализа служат варианты:
- острой почечной недостаточности;
- хронической почечной недостаточности;
- отравлений медикаментами либо ядами (при условии их способности пройти сквозь мембрану гемодиализатора);
- тяжёлых расстройств электролитного баланса крови;
- интоксикации спиртами;
- представляющей опасность для жизни гипергидратации (категории отёка лёгких, головного мозга), не устранимой иными (консервативными) методами. В последнем варианте для улучшения состояния применим метод изолированной ультрафильтрации.
Основанием для назначения процедуры гемодиализа служат данные лабораторной и инструментальной диагностики:
Противопоказания
Гемодиализ почек имеет противопоказания как относительные, так и абсолютные.
К первой категории относятся:
Вторая – это варианты:
- психические отклонения и патологии (эпилепсии, шизофрении, психозов);
- злокачественных новообразований в неизлечимой стадии (например: рак толстой кишки, рак горла на 4 стадии);
- заболеваний крови (анемия, лейкемия, болезнь Верльгофа, миеломная болезнь);
- тяжёлые неврологические патологии;
- сахарный диабет у пациентов старше 70 лет либо старческого (свыше 80 лет) возраста;
- сочетания двух (либо более) существенных патологий как то запущенный атеросклероз, цирроз печени, болезни с дыхательной недостаточностью;
- наркомания и алкоголизм без вероятности реабилитации.
О гарантиях безопасности
Помимо возникновения перед больным ряда социальных и финансовых вопросов (стоимость одного курса доходит до 1,5 млн рублей, ибо на 1 сеанс необходим объём диализата порядка 120 л), не следует сбрасывать со счётов и возможность для него осложнений в ходе данной мини-операции.
Поскольку почки не только участвуют в очищении внутренней среды организма, но и являются сложными гормонопродуцирующими образованиями, вероятен риск возникновения осложнений в виде:
- артериальной гипер- либо гипотензии;
- гипер- либо гипонатриемии;
- судорожного синдрома либо припадка эпилепсии;
- воздушной эмболии либо тромбообразования;
- слабости, головокружения, тошноты, рвоты либо расстройства сердечного ритма вследствие изменения внутричерепного давления;
- аллергического ответа на компоненты диализирующего раствора.
В век одноразовых катетеров и шприцев возникает закономерный вопрос: не опасно ли использование аппарата, имитирующего работу почек? Не передастся ли через прибор какая-либо инфекция категории гепатита или ВИЧ-СПИДа?
Непреднамеренное инфицирование пациента в ходе подготовки процедуры маловероятно, но также не исключено – всё зависит от состояния иммунитета и общего статуса организма. Ведь при утрате функции почек до 85% (являющейся основанием для лечения) состояние внутреннего «климата» часто меняется необратимо.
«Искусственная почка» – единственный метод очистки крови?
После получения ответа на вопрос: диализ почек, что это такое – было бы несправедливо не познакомиться с альтернативными методами кровоочищения.
Помимо очищения с помощью искусственно сконструированной почки существуют и другие методики, основанные на том же принципе ограниченно проницаемой мембраны.
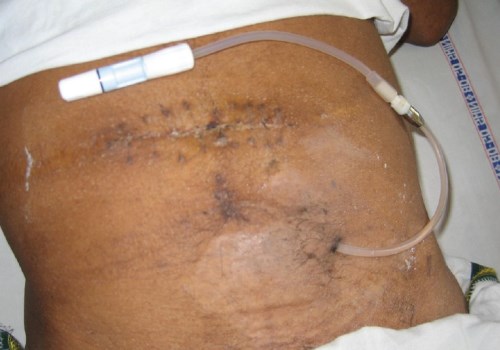 Перитонеальный диализ
Перитонеальный диализ
При перитонеальном диализе роль фильтра выполняется собственной брюшиной подвергаемого очистке пациента, при кишечном диализе ту же функцию исполняет стенка толстой кишки.
Хотя оба метода и отличаются меньшей эффективностью, они дают возможность достичь удовлетворительного результата в варианте, когда гемодиализ противопоказан.
К тому же отличаются меньшей дороговизной ингредиентов и оборудования.
Метод детоксикационной гемосорбции несколько иной. Он предлагает очистку крови пациента её перфузией через детоксикатор – специальную колонку-фильтр из активированного угля либо иного вида сорбента.
Применяемая в условиях специализированного стационара, методика, также являясь более дешёвой по сравнению с гемодиализом, имеет свою область применения при удалении ряда токсических веществ из организма.
После решения ряда технических вопросов (такого, как замена сорбента простого состава на ионообменные смолы) данный способ обещает большие перспективы.
В случае, когда все варианты детоксикации исчерпаны, больному для выживания остаётся последний шанс – трансплантация почек.
О необходимости режима и диетпитания при гемодиализе

Ввиду нагрузки на организм, возрастающей как при всех вариантах почечной недостаточности, так и в процессе её аппаратного лечения, возникает необходимость в лечебном питании.
- Вследствие принудительной циркуляции крови и агрессивного вмешательства в сложившийся баланс обмена веществ происходит утеря части аминокислот, минералов и витаминов, запас которых следует восполнить потреблением полноценной белковой пищи преимущественно животного происхождения.
- При существовании артериальной гипертонии прописывается полностью бессолевая диета.
- Ввиду резкого снижения объёма диуреза (олигурии любого генеза: при сердечной, почечной, печёночной недостаточности) потребление воды также резко ограничивается.
- По причине расстройства выведения с мочой калия приходится уменьшить потребление богатых этим веществом продуктов, дабы избежать его переизбытка в организме.
- Ввиду расстройства баланса фосфора и кальция – минералов, работающих в тесной связке с калием, возникает необходимость в принудительной коррекции их содержания в крови.
- Почечная недостаточность становится причиной большей осторожности в отношении соединений алюминия. Данный микроэлемент, попадающий внутрь при использовании посуды из алюминия либо входящий в состав комплексов из поливитаминов, становится в изменившихся новых условиях весьма токсичным. Поэтому необдуманное поведение и несоблюдение диеты способно стать причиной анемии, повреждения тканей костей и неврологической патологии.
Для медикаментозной коррекции уровня всех перечисленных микроэлементов требуется неоднократная лабораторная диагностика.
Прогноз и заключение
Принятие решения о тех или иных мерах по диете и образу жизни больного остаётся прерогативой лечащего врача либо врачебного консилиума, пациент же обязан все свои действия согласовывать с врачом – профильным специалистом (нефрологом либо урологом).
От соблюдения врачебных рекомендаций зависит не только состояние больного на текущий момент, но и возможная предстоящая продолжительность его жизни, которая благодаря данному методу может быть увеличена на срок от 15 до 25 лет.
Видеозаписи по теме
Диализ — что это такое, как делают и сколько живут
Показания и противопоказания
Ее выполнение рекомендуют в том случае, если есть симптомы острой или хронической почечной недостаточности, к которым относят:
- отечность;
- появление рвоты и тошноты;
- чрезмерную утомляемость;
- скачок артериального давления;
- повышенный креатинин и мочевина.
Помимо недостаточности, методику используют как лечение и при других почечных и не только патологиях. Например, при отравлении, если в процесс вовлечены почки, диализ будет оправдан.
Также его используют при ожоговой болезни, перитоните и многих других сложных заболеваниях, если того требует состояние пациента.
Противопоказания к выполнению процедуры также есть. Среди них:
- наличие злокачественных опухолевых образований;
- туберкулез в активной форме в любом органе;
- наличие инсульта или психических болезней;
- активные инфекционные патологии;
- артериальная гипертензия злокачественного типа;
- некоторые болезни крови;
- пожилой возраст (более 80 лет).
Какие существуют виды диализа? Выделяют гемодиализ и перитонеальный тип процедуры.
Гемодеализ
Гемодиализ – процедура, при которой кровь, проходя через специальный аппарат и очищаясь там, поступает обратно в организм.
При этом почки не нагружаются лишней работой, им нет необходимости фильтровать шлаки, соли и другие вредные продукты. Делают манипуляцию приблизительно дважды в неделю, возможно ее выполнение в домашних условиях, что удобно для многих пациентов.
Перитонеальный диализ
Перитонеальный диализ – более сложная процедура, требующая оперативного вмешательства. В ходе этой процедуры рассекается передняя брюшная стенка и выполняется подключение специального аппарата, который сначала закачивает в организм большое количество жидкости, а затем откачивает ее обратно.
При данном типе вмешательства не возникают перегрузки сердца, что возможно при гемодиализе. Но и проводить эту процедуру в домашних условиях, увы, невозможно.
Методика проведения
Разница в методиках проведения при обоих разновидностях процедуры не столь существенна. В обоих случаях почки получают меньшую нагрузку, за счет чего появляется шанс их восстановления. При этом также проводится, по усмотрению врача, лечение других патологий, которые требуют коррекции.
Для проведения процедуры в обоих случаях используется специальный аппарат.
Диета
Если пациента необходимо лечить или поддерживать диализом, важным этапом его восстановления становится диета. Часто врачи также регулируют питьевой режим, чтобы дополнительно снять нагрузку с почек.
Пациентам необходимо будет:
- исключить из диеты слишком соленые продукты;
- отказаться от сладкого;
- отказаться от выпечки;
- избегать майонеза;
- не употреблять черный чай и сладкую газировку;
- не есть ничего острого.
Рекомендуется в больших количествах употреблять различные вегетарианские блюда, овощные супы, фрукты и овощи. Сладкое в рационе можно заменить медом, орехами. Придется насытить диету большим количеством углеводов, жиров и белков.

Осложнения
Почки, которые по каким-либо причинам не могут выполнять свои функции – это серьезная проблема. Однако и процедура диализа связана с рядом осложнений, лечение которых бывает затруднено особенно после первых нескольких процедур.
Если пациенту делают гемодиализ, возможно развитие тошноты и рвоты, анемии, которая сопровождается слабостью, снижением работоспособности, потерями сознания и другими неприятными явлениями.
Перитонеальная процедура, если она сделана неправильно, опасна перитонитом, который является осложнением, угрожающим жизни. Также возможно инфицирование раны, через которую устанавливается прибор и развитие разнообразных грыж.
Профилактика осложнений
Профилактика осложнений при манипуляции представляет довольно большую сложность. Прежде всего, необходимо информировать пациентов о возможных побочных эффектах, с которыми они могут столкнуться из-за проведения процедуры.
Также необходимо тщательно следить за чистотой послеоперационной раны, соблюдая все правила асептики и антисептики, особенно если диализ проводится в домашних условиях. Профилактике осложнений способствует также соблюдение диеты и всех предписаний, которые выдаются врачом.
Продолжительность жизни
Сколько люди живут на диализе почек? Раньше, когда методика только-только появилась в медицине, продолжительность жизни не превышала 10 лет, но и она уже была существенным прорывом, учитывая, что до этого патологии почек вообще корректировались с трудом.
Сейчас, когда совершенствуется и сама методика, и медицина в целом, появляется возможность годами жить на искусственном очищении крови. Есть пациенты, которые жили и 20, и 30 и даже 50 лет. Главное, чтобы не развились осложнения, которые значительно снижают выживаемость.
Методика искусственного очищения крови при различных патологиях почек стала настоящим спасением для большого количества пациентов. При правильности проведения процедуры и соблюдении рекомендаций она значительно увеличивает продолжительность жизни.




