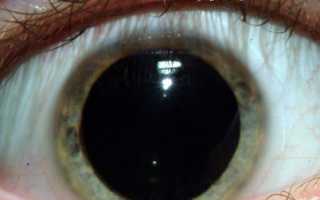
Для чего проводится зрачковая реакция на свет. Зрачок не реагирует на свет. Внешний вид при отмирании клеток мозга
Зрачковые реакции и их расстройства
В норме зрачки обоих глаз круглые, и их диаметр одинаков. При снижении общей освещенности зрачок рефлекторно расширяется. Следовательно, расширение и сужение зрачка – это реакция на снижение и увеличение общей освещенности. Диаметр зрачка также зависит от расстояния до фиксируемого предмета. При переводе взгляда от дальнего предмета к ближнему зрачки сужаются.
В радужной оболочке имеется два вида мышечных волокон, окружающих зрачок: кольцевые, иннервируемые парасимпатическими волокнами глазодвигательного нерва, к которым подходят нервы от ресничного узла. Радиальные мышцы иннервируются симпатическими нервами, отходящими от верхнего шейного симпатического узла. Сокращение первых вызывает сужение зрачка (миоз), а сокращение вторых – расширение (мидриаз).
Диаметр зрачка и зрачковые реакции – важные диагностические признаки при повреждении мозга.
Затем методом бокового освещения исследуются расположение, диаметр зрачков, их форма, равномерность, их реакция на свет и близкую установку. В норме зрачок расположен несколько книзу и кнутри от центра, форма круглая, диаметр 2-4,5 мм. Сужение зрачка может быть в результате закапывания мистических средств, паралича дилятатора, а чаще всего сужение зрачка является наиболее заметным признаком воспаления радужки.
С возрастом зрачок становится уже. Расширение зрачков наблюдаются после закапывания мидриатиков, при параличе глазодвигательного нерва. Односторонний мидриаз может иметь место при параличе сфинктера как результат травмы глаза. Зрачки шире в глазах с темными радужками и при миопии. Неравномерная величина зрачков (анизокория) чаще всего указывает на заболевание центральной нервной системы. Неправильная форма зрачка может быть при наличии задних синехий (сращение радужки с передней капсулой хрусталика) или передних (сращение радужки с роговицей).
Чтобы наглядно убедиться в наличии задних синехий, следует закапать в глаз средства, расширяющие зрачок: 1% раствор атропина или гоматропина, 2% раствор кокаина. Зрачок расширяется во все стороны, кроме тех мест, где имеются задние синехий. Тонкие синехий в результате расширяющего действия указанных средств отрываются, а на месте отрыва на передней капсуле хрусталика могут оставаться пигментные пятнышки и глыбки мельчайших размеров, хорошо видимых методом биомикроскопии.
В некоторых случаях может произойти круговое сращение края радужной оболочки с передней капсулой хрусталика (seclusio pupillae) и тогда, несмотря на неоднократное закапывание атропина, невозможно вызвать расширение зрачка. Такая полная задняя синехия ведет к повышению внутриглазного давления, т.к. разобщение передней и задней камеры мешает внутриглазной жидкости нормально циркулировать.
Жидкость скапливается в задней камере, выпячивает радужную оболочку вперед (iris bombee). К такому же состоянию может привести полное заращение зрачка экссудатом (occlusio pupillae). Иногда удается увидеть дефект ткани радужной оболочки – колобомы радужки (coloboma iridis) (рис. 16), которые могут быть врожденными и приобретенными. Врожденные располагаются обычно в нижней части радужки и придают зрачку вытянутую, грушевидную форму.
Приобретенные колобомы могут быть созданы искусственно в результате операции или вызваны травмой. Послеоперационные колобомы находятся чаще всего в верхней части радужки и могут быть полными (когда радужка отсутствует в каком-либо секторе полностью от корня до зрачкового края, а зрачок приобретает форму замочной скважины) и частичными, имеющими вид небольшого треугольника около самого корня радужки. От периферической колобомы надо отличать отрыв радужки у корня в результате травмы.
Реакцию зрачка на свет лучше проверять в темной комнате. На каждый глаз в отдельности направляется пучок света, который вызывает резкое сужение зрачка (прямая реакция зрачка на свет). При освещении зрачка одного глаза одновременно суживается зрачок другого глаза – это содружественная реакция. Зрачковая реакция называется “живой”, если зрачок суживается быстро и отчетливо, и “вялой”, если он суживается медленно и недостаточно. Зрачковые реакции на свет можно проводить при рассеянном дневном освещении и с помощью щелевой лампы.
При проверке зрачка на аккомодацию и конвергенцию (близкую установку) больному предлагают посмотреть вдаль, а затем перевести взор на палец, который исследующий держит у лица больного. При этом зрачок в норме должен суживаться.
Ранее уже говорилось, что зрачки могут быть расширены при закапывании лекарственных веществ, вызывающих паралич сфинктера (атропин, гоматропин, скополомин и т.д. или возбуждение дилятатора (кокаин, эфедрин, адреналин). Расширение зрачков наблюдается при приеме внутрь препаратов, содержащих белладонну. При этом отмечается отсутствие реакции зрачка на свет, понижение зрения, особенно при работе на близком расстоянии, как результат пареза аккомодации.
При анемиях также могут расширяться зрачки, но реакция их на свет остается хорошей. То же наблюдается при близорукости. Широкий неподвижный зрачок будет при слепоте, вызванной поражением сетчатки и зрительного нерва. Абсолютная неподвижность зрачков возникает при поражении глазодвигательного нерва.
Если расширенный и неподвижный зрачок будет результатом паралича глазодвигательного нерва с одновременным поражением волокон, идущих к цилиарной мышце, то будет парализована также аккомодация. В подобном случае ставится диагноз внутренняя офтальмоплегия. Это явление может быть при церебральном сифилисе (поражается ядро глазодвигательного нерва), при опухолях мозга, менингите, энцефалите, дифтерии, заболеваниях орбиты и при травмах, сопровождающихся поражением глазодвигательного нерва или цилиарного узла. Раздражение шейного симпатического нерва может быть при увеличении лимфатического узла на шее, при верхушечном фокусе в легком, хроническом плеврите и т.д. и вызывает одностороннее расширение зрачка. Такое же расширение может наблюдаться и при сирингомиелии, полиомиелите и менингите, поражающих нижнюю шейную и верхнюю грудную часть спинного мозга. Сужение зрачка и его неподвижность может быть вызвано мистическими средствами, действующими возбуждающе на мышцу, суживающую зрачок (пилокарпин, эзерин, армин и т.д.).
При боковом освещении нормальный хрусталик вследствие своей полной прозрачности не виден. Если в передних слоях хрусталика имеются отдельные помутнения (начальная катаракта), то при боковом освещении они видны на черном фоне зрачка в виде отдельных сероватых штрихов, точек, зубцов и т.д. При полном помутнении хрусталика (катаракте) весь зрачок имеет мутно-серый цвет.
А вообще, для выявления начальных изменений в хрусталике и стекловидном теле используется метод проходящего света. Метод основан на способности пигментированного глазного дна отражать направленный на него пучок света. Исследование производится в темной комнате. Матовая электрическая лампа 60-100 Вт должна стоять слева и позади больного на уровне его глаз. Врач приближается к больному на расстояние 20-30 см и с помощью приставленного к своему глазу офтальмоскопа направляет свет в глаз исследуемого.
Если хрусталик и стекловидное тело прозрачны, то зрачок светится красным светом. Красный свет объясняется отчасти просвечиванием крови сосудистой оболочки, отчасти красно-бурым оттенком ретинального пигмента.
Больному предлагают менять направление взора и следят наблюдается ли равномерный красный рефлекс с глазного дна. Даже незначительные помутнения в прозрачных средах глаза задерживает отраженные от глазного дна лучи, в результате чего на красном фоне зрачка появляются темные участки, соответствующие месту расположения помутнения. Если предварительное исследование при боковом освещении не обнаружило в переднем отделе глаза никаких помутнений, то появление затемнений на красном фоне зрачка следует объяснить помутнениями стекловидного тела или глубоких слоев хрусталика.
Помутнения хрусталика имеют вид тонких темных спиц, направленных к центру от экватора хрусталика, или отдельных точек, или звездообразно расходящихся из центра хрусталика. Если эти темные точки и полоски при движениях глаза двигаются вместе с движениями глазного яблока, то помутнения находятся в передних слоях хрусталика, а если они отстают от этого движения и кажутся перемещающимися как бы в обратном направлении движению глаз, то помутнения находятся в задних слоях хрусталика. Помутнения, расположенные в стекловидном теле, в отличии от помутнений хрусталика, имеют совершено неправильную клочковатую фору. Они кажутся паутинками или имеют вид сетей, колеблющихся при малейшем движении глаз. При интенсивном, густом помутнении, массивных кровоизлияниях в стекловидное тело, а также при тотальном помутнении хрусталика, зрачок при исследовании в проходящем свете не светится, а от мутного хрусталика свет зрачка белый. Все отделы глаза более точно исследуются методом биомикроскопии, хрусталик с помощью прибора анализатор переднего отрезка глаза.
Для чего проводится зрачковая реакция на свет. Зрачок не реагирует на свет. Внешний вид при отмирании клеток мозга
Стимуляция парасимпатических нервов также возбуждает круговую мышцу радужной оболочки (сфинктер зрачка). При ее сокращении зрачок сужается, т.е. диаметр его уменьшается. Это явление называют миозом. И наоборот, стимуляция симпатических нервов возбуждает радиальные волокна радужки, вызывая расширение зрачка, называемое мидриазом.
Зрачковый рефлекс на свет. При действии света на глаза диаметр зрачка уменьшается. Эту реакцию называют зрачковым рефлексом на свет. Нервный путь этого рефлекса показан в верхней части рисунке черными стрелками. Когда свет попадает на сетчатку, небольшое число возникающих импульсов проходит по зрительному нерву к претектальным ядрам. Отсюда вторичные импульсы идут к ядру Вестфаля-Эдингера и в итоге — назад через парасимпатические нервы к сфинктеру радужки, вызывая его сокращение. В темноте рефлекс тормозится, что ведет к расширению зрачка.
Функция светового рефлекса — помочь глазу чрезвычайно быстро адаптироваться к изменениям освещенности. Диаметр зрачка изменяется в пределах примерно от 1,5 мм при максимальном сужении до 8 мм при максимальном расширении. Поскольку яркость света на сетчатке увеличивается пропорционально квадрату диаметра зрачка, диапазон световой и темновой адаптации, который может осуществляться за счет зрачкового рефлекса, составляет около 30: 1, т.е. количество света, входящего в глаз, за счет зрачка может изменяться в 30 раз.
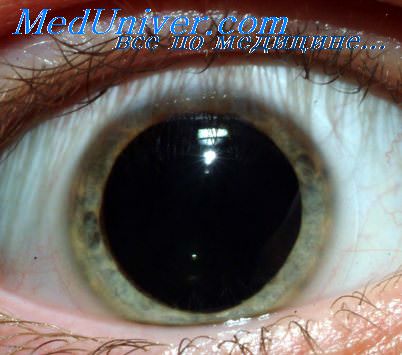
Рефлексы (или реакции) зрачка при поражениях нервной системы. При некоторых поражениях центральной нервной системы нарушается передача зрительных сигналов от сетчатки к ядру Вестфаля-Эдингера, что блокирует зрачковые рефлексы. Такая блокада происходит часто в результате сифилиса центральной нервной системы, алкоголизма, энцефалита и других поражений. Обычно блокада происходит в претектальной области ствола мозга, хотя может быть и результатом разрушения некоторых тонких волокон зрительных нервов.
Волокна, идущие от претектальных ядер к ядру Вестфаля-Эдингера, в основном тормозные. Без их тормозного влияния ядро становится хронически активным, вызывая наряду с потерей реакции зрачка на свет постоянное сужение зрачка.
Кроме того, зрачки могут сужаться сильнее, чем в норме, при стимуляции ядра Вестфаля-Эдингера другим путем. Например, когда глаза фиксируются на ближнем объекте, сигналы, вызывающие аккомодацию хрусталика и конвергенцию двух глаз, в то же время ведут к незначительному сужению зрачка. Это называют реакцией зрачка на аккомодацию. Зрачок, который не реагирует на свет, но реагирует на аккомодацию и одновременно сильно сужен (зрачок Аргилла Робертсона), является важным диагностическим симптомом поражения центральной нервной системы (часто сифилитического характера).
Синдром Горнера. Иногда происходит нарушение симпатической иннервации глаза, которое часто локализуется в шейном отделе симпатической цепочки. Это вызывает клиническое состояние, называемое синдромом Горнера, основные проявления которого следующие: (1) зрачок остается постоянно суженным из-за прерывания симпатической иннервации мышцы, расширяющей его, по сравнению со зрачком противоположного глаза; (2) верхнее веко опускается (в норме оно поддерживается открытым в часы бодрствования частично путем сокращения гладкомышечных волокон, встроенных в верхнее веко и иннервируемых симпатической нервной системой).
Таким образом, разрушение симпатических нервов делает невозможным открывание верхнего века так широко, как в норме; (3) на стороне поражения кровеносные сосуды лица и головы постоянно расширены; (4) отсутствие потоотделения (которое требует симпатических нервных сигналов) в области лица и головы на стороне, пораженной синдромом Горнера.
Нарушение зрачковых реакций
В норме зрачок обязательно реагирует на свет, проявляя прямую и содружественную реакции, а также на конвергенцию.
Причины нарушения зрачковых реакций
Поражение зрительного нерва
Эти реакции могут нарушаться, вследствие, например, поражения зрительного нерва.
На прямой свет незрячий глаз при его изолированном освещении не отвечает, здесь отсутствует содружественное сокращение сфинктера другого глаза.
Однако, слепой глаз, если его третий нерв интактен, отвечает содружественной реакцией, если не поврежден другой глаз и его зрительный нерв.
Поражение глазодвигательного нерва
Еще одной причиной может являться поражения глазодвигательного нерва. Когда поврежден третий нерв, как прямая, так и содружественная реакции на свет на пораженной стороне не возникают, вследствие паралича сфинктера зрачка, но при этом и прямая, и содружественная реакции сохраняются на противоположной стороне.

Синдром Эди
К числу причин нарушения зрачковых реакций относится и синдром Эди.
Симптомы и проявления нарушений зрачковых реакций
Существует тип зрачковых нарушений, при которых паралич зрачковых рефлексов и отсутствие реакций на свет имеет место, однако реакция на конвергенцию сохраняется. Подобная патология встречается при синдроме Эди, нейросифилисе, сахарном диабете, патологической регенерации вследствие поражения глазодвигательного нерва, пинеаломе, энцефалитах, офтальмическом герпесе, рассеянном склерозе, травме глаза, синдроме Фишера, пандизавтономии, дистрофической миотонии, первом типе болезни Шарко-Мари-Тута.
Синхронное нарушение зрачковых реакций на свет, аккомодацию и конвергенцию проявляется в мидриазе. При одностороннем поражении не проявляется как прямая, так и содружественная реакция на свет на больной стороне. Подобная неподвижность зрачков носит название внутренней офтальмоплегии, и она объясняется поражением зрачковой парасимпатической иннервации от ядра Якубовича — Эдингера — Вестфаля до периферических волокон глазного яблока. Это нарушение реакции зрачка характерно для менингитов, алкоголизма, рассеянного склероза, нейросифилиса, черепно-мозговой травмы и сосудистых заболеваний головного мозга.
При двусторонней слепоте имеет место амавротическая неподвижность зрачков на свет. Здесь отсутствуют оба типа реакций на свет, но на аккомодацию и конвергенцию сохраняется. Так происходит при двустороннем поражении зрительных путей от сетчатки до первичных зрительных центров. При поражении центральных зрительных путей или при кортикальной слепоте реакции на свет сохраняются полностью.
Гемиопическая реакция зрачков проявляется в сокращении обеих зрачков лишь при освещении работающей половины сетчатки, но освещение не функционирующей половины сетчатки сокращения зрачков не происходит. Прямая и содружественная реакция зрачков здесь поясняются поражением зрительного тракта либо зрительных подкорковых центров, не перекрещенных и перекрещенных волокон в зоне хиазмы.
Астеническая реакция зрачков проявляется в ускоренной утомляемости и полном отсутствии сужения при повторных световых нагрузках. Подобная реакция наблюдается при интоксикациях, а также соматических, инфекционных и неврологических болезнях.
При парадоксальной реакции зрачков происходит расширение зрачков при свете, и сужении в темноте. Подобное происходит, при истерии, инсультах и спинной сухотке.
Тоническая реакция зрачков заключается в весьма замедленном расширении зрачков после их сужения при свете. Это поясняется чрезмерной возбудимостью зрачковых парасимпатических эфферентных волокон, что имеет место в основном при алкоголизме.
Миотоническая реакция зрачков наблюдается преимущественно при алкоголизме, сахарном диабете, синдроме Гийена — Барре, авитаминозах, ревматоидном артрите и периферическом вегетативном нарушении.
При синдроме Аргайла Робертсона, характерном для сифилитического поражения нервной системы, наблюдается миоз, отсутствие реакции на свет, некоторая анизокория, двусторонность нарушений, деформация зрачков, постоянные размеры зрачков на протяжении дня, отсутствие реакции на атропин, кокаин и пилокарпин. Такие зрачковые расстройства характерны для сахарного диабета, алкоголизма, рассеянного склероза, мозгового кровоизлияния и, хореи Гентингтона, менингита, аденоме шишковидной железы, амилоидоза, синдромах Мюнхмейера и Парино, сенсорной невропатии Денни – Брауна, возрастания АД и учащения пульса, при чрезмерных болевых раздражениях, пандизавтономии, синдрома Фишера, болезни Шарко — Мари — Тута.
Анизокория
Анизокория – серьезная патология, которая характеризуется разным диаметром зрачков. Это нарушение сопровождает разные глазные и неврологические патологии. При этом у человека возникает нарушение восприятия пространства, искажение изображений, сильная утомляемость глаз.
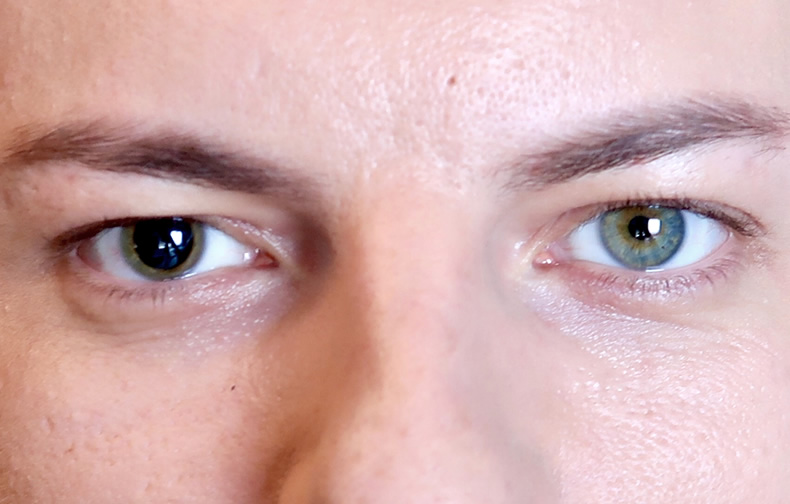
Анизокория представляет собой синдром, который проявляется в виде разного диаметра зрачков. Это важный диагностический параметр в клинической офтальмологии. Он свидетельствует о поражении органа зрения или появлении неврологических патологий.
Заболевание возникает в любом возрасте. Однако в большей степени ему подвержены молодые люди. У детей длительное наличие анизокории в 34 % случаев приводит к вторичным осложнениям. Они проявляются в виде нарушений рефракции.
Заболевание чаще встречается у женщин. Это обусловлено более частым появлением тонического зрачка Ади.
В международной классификации болезней МКБ–10 Анизокория имеет код Q13.2.
Классификация анизокории
Заболевание может быть физиологическим. Такая анизокория считается вариантом нормы. Небольшие отличия в размерах зрачков наблюдаются у 20 % здоровых людей. При этом сохраняется правильная реакция на свет, а разница в размерах зрачков не превышает 1 мм. При введении капель для расширения зрачков этот признак пропадает.
Также патология бывает врожденной или приобретенной. В первом случае к ней приводят аномалии развития глаза и его структуры. Прежде всего, это касается нервно-мышечного аппарата радужки. В этом случае анизокория практически всегда дополняется косоглазием.
Если в семье кто-то имеет разный размер зрачков, скорее всего, нарушение является генетическим и не нуждается в специфической терапии. Тем не менее, выявление болезни у грудного ребенка является основанием для немедленного обследования невропатологом и окулистом. Это поможет исключить состояния, которые представляют опасность для жизни малыша.
Приобретенная форма патологии может быть связана с разными факторами. Сами по себе отличия в размере зрачков редко становятся причиной жалоб. Обычно дискомфорт связан с сопутствующими симптомами, которые провоцируют анизокорию. К ним относят двоение в глазах, болевые ощущения, птоз, проблемы с движением глазных яблок.
В зависимости от степени вовлечения зрачков в процесс анизокория может быть односторонней или двусторонней. 99 % случаев нарушения приходится именно на одностороннюю форму заболевания.
Двусторонняя патология встречается очень редко. Ее суть кроется в неадекватном ответе радужки на изменение степени интенсивности освещения. При этом степень неправильного ответа меняется на двух глазах.
Причины анизокории
Самыми опасными причинами развития анизокории считаются сосудистые катастрофы мозга, обусловленные резким нарушением кровообращения. В эту категорию входят геморрагический и ишемический инсульты.
При развитии приступа, помимо зрительной асимметрии, у человека наблюдается головная боль, тошнота, рвота, тахикардия, увеличение артериального давления. Больной теряет возможность двигаться, у него снижается чувствительность в конечностях, нарушается речь и координация движений. При этом повышается потливость и краснеют кожные покровы.

Также к основным причинам приобретенной формы заболевания относят следующее:
- черепно-мозговые травмы, которые приводят к поражению зрительных центров в мозге. В таком случае страдают нейроны глазной сетчатки. В результате пострадавший зрачок расширяется. У человека с таким диагнозом может наблюдаться косоглазие;
- травматические повреждения, которые приводят к нарушению структуры радужки глаза и связок. В такой ситуации нередко увеличивается внутриглазное давление. В эту же категорию факторов входят и офтальмологические операции – к примеру, удаление катаракты;
- паралич глазодвигательного нерва – он отвечает за движение глазного яблока и поднимает веко;
- разные патологии органа зрения – так, синдром Ади приводит к тому, что зрачок не реагирует на свет. При этом глаукома провоцирует зрительную асимметрию, связанную с поражением зрительного нерва;
- опухолевые образования в головном мозге. Они могут иметь доброкачественный или злокачественный характер;
- неврологические нарушения – к ним относятся мигрень, аневризма, диабетическая невропатия;
- патологии верхних отделов легких – причиной проблем может быть туберкулез;
- применение лекарственных средств, которые влияют на размер зрачков. В эту категорию входят Адреналин, Атропин, Пилокарпин;
- прием наркотиков;
- инфекционные патологии, которые сопровождаются попаданием возбудителей в центральную нервную систему. Патология может сопровождать клещевой энцефалит, менингит, нейросифилис.
Симптомы анизокории
При небольших отличиях в диаметре зрачков главным симптомом является косметический дефект. Если наблюдается сильная анизокория, появляются симптомы искажения изображения и проблемы с восприятием пространства. Помимо этого, возникают головокружения и выраженные головные боли. Их удается устранить лишь на небольшой период времени с помощью применения анальгетиков. 
При зрительных нагрузках у человека появляется сильная утомляемость. При неаккуратных движениях глазными яблоками происходит нарушение общего состояния. При этом острота зрения сохраняется. Если у человека присутствует синдром Холмс-Ади, есть риск затуманивания зрения.
На клиническую картину серьезное влияние оказывает основная патология. При синдроме Бернара-Горнера симптомы в большей степени проявляются при небольшой освещенности. Это актуально в первые секунды. С пораженной стороны происходит нарушение потоотделения. При этом радужка кажется светлее.
При параличе нерва анизокория сопровождается диплопией, проблемами со смыканием века, болью. У людей с нарушением парасимпатической иннервации зрачки отличаются лишь при интенсивном свете. Также наблюдается фотофобия.
Диагностика анизокории
Чтобы поставить точный диагноз, необходимо ориентироваться на данные объективного обследования и изучить анамнез. При диагностике анизокории нужно исключить травмы глаз, сифилис, влияние глазных капель. При осмотре нужно выяснить, в каком зрачке присутствуют аномальные процессы.
К основным диагностическим исследованиям относят следующее:
- Оценка реакции зрачков на свет. При физиологической форме заболевания данные тестирования соответствуют средним параметрам. При патологической анизокории наблюдается вялая реакция зрачка на свет. При устойчивых морфологических изменениях реакции нет.
- Осмотр переднего сегмента глаза. С помощью биомикроскопии глазного яблока удается выявить органические повреждения. В случае развития анизокории обнаруживаются травмы радужной оболочки или других фрагментов зрачка.
- Диафаноскопия. Процедура помогает выполнить диагностическую трансиллюминацию тканей органа зрения. Для этого используется источник проходящего света. Исследование помогает выявить щелевидные дефекты трансиллюминации по периферической части радужки.
- Диагностика с М-холиномиметиком. Для этого обычно применяют пилокарпина гидрохлорид. Повышенная чувствительность радужки к небольшому количеству средства позволяет заподозрить наличие зрачка Ади.
Лечение анизокории
Если у человека диагностирована врожденная форма заболевания, специфическое лечение не требуется. В остальных случаях терапевтические мероприятия проводятся для устранения причины заболевания.
Лечение анизокории подразумевает использование таких лекарств:
- холиноблокирующие средства;
- ротивомикробные препараты;
- антибиотики;
- поливитамины;
- средства для улучшения зрения.
Иногда проводится дезинтоксикационная терапия и манипуляции для восстановления водно-солевого баланса. При механических травмах глаза возникает потребность в проведении оперативного вмешательства. Вид операции зависит от формы повреждения.
В редких случаях лекарства и операция не дают нужных результатов. В такой ситуации возникает необходимость в использовании особых линз. Они помогают повысить остроту зрения и скрыть косметический дефект.
Прогноз терапии зависит от разновидности и степени тяжести патологии. Чаще всего он является благоприятным. Врожденная форма патологии не нуждается в лечении, тогда как приобретенная – требует применения лекарств и проведения операции.
Анизокория у детей
У каждого 5 ребенка анизокория считается нормальным или условно-нормальным состоянием в первые годы. В такой ситуации речь идет о наследственной склонности или недостаточном развитии зрительной системы.
В норме разница между диаметром зрачков не должна превышать 1 мм. Обычно она исчезает к шестилетнему возрасту. Однако при физиологических отклонениях в строении глаз анизокория представляет собой патологию. В такой ситуации у ребенка часто возникает дополнительный симптом в виде косоглазия.

К причинам анизокории у детей относят следующее:
- аневризма;
- черепно-мозговые травмы;
- нарушение работы центральной нервной системы;
- болезни радужной оболочки;
- инсульты;
- опухолевые образования в головном мозге;
- глаукома;
- иридоциклит.
При таких нарушениях наблюдается сдавливание глазного нерва и развитие структурных нарушений в его тканях.
Лечить патологию у ребенка нужно в том случае, если возникают соответствующие нарушения. В остальных случаях требуется терапия, которая направлена на устранение первичной патологии.
Если провоцирующим фактором выступают инфекционные поражения мозга, применяют антибиотики обширного спектра действия и корректируют водно-солевой баланс. Немаловажное значение имеет проведение детоксикации организма.
При травматических повреждениях головы есть риск физиологических отклонений в мышечных тканях радужки. Это влечет появление анизокории. Такое состояние нуждается в проведении хирургического вмешательства. Также врач назначает офтальмологические капли, которые способствуют расширению или сужению зрачка.
В зависимости от симптомов могут назначаться средства с антибактериальными и обезболивающим действием. Нередко применяются противосудорожные лекарства. При выявлении аномалий в головном мозге используют кортикостероиды и противоопухолевые лекарства.
Анизокория у кошек
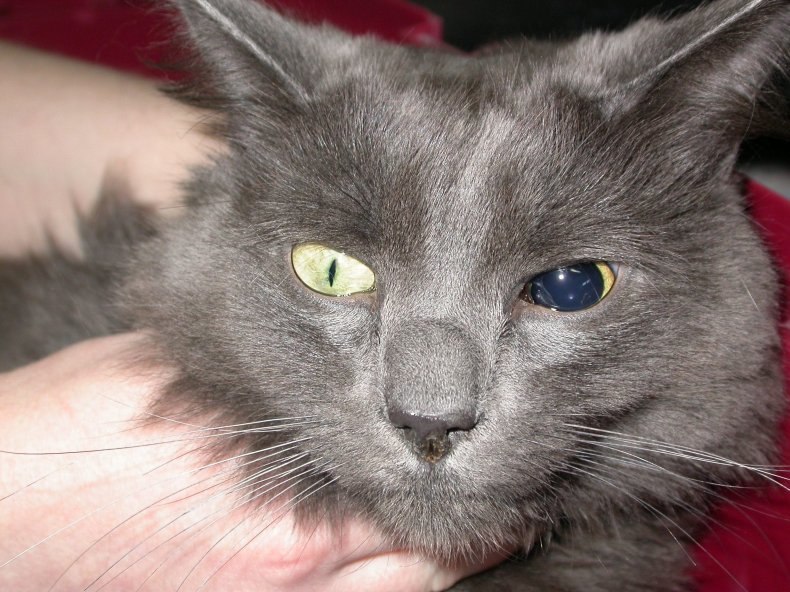
Появление анизокории у кошек обычно связано с наличием других заболеваний.
К основным причинам нарушения относят следующее:
- поражение роговицы глаза;
- заболевание или повреждение головного мозга или нервов, которые проходят через больной глаз;
- глаукома – это заболевание сопровождается повышением давления внутри глаза;
- увеит – под этим термином понимают воспаление внутренней части глаза;
- патологии сетчатки;
- формирование рубцовых дефектов между радужной оболочкой и глазной линзой – проблемы часто возникают после увеита;
- атрофия диафрагмы или снижение объема ткани в радужной оболочке – при этом происходят дегенеративные процессы, обусловленные старением организма;
- врожденное нарушение в структуре радужной оболочки – при этом ткань в ней не развивается;
- злокачественное поражение органа зрения;
- судорожный синдром – он часто обусловлен развитием лейкемии у кошек.
При внезапном появлении анизокории нужно немедленно обратиться к ветеринару. Это поможет избежать сильного снижения зрения у животного.
Методы лечения патологии напрямую зависят от причины патологии. В отдельных ситуациях врач назначает специфическую терапию в качестве диагностики.
Анизокория может носить физиологической или патологический характер. Выявить причины развития аномалии поможет только квалифицированный офтальмолог. Иногда возникает необходимость в консультации невролога. По результатам диагностики специалисты подберут адекватную терапию, направленную на устранение проблем. Чтобы избавиться от недуга, нужно четко следовать назначениям врача.