Пнп в неврологии что это. Полиневропатии Пнп выполняет неуверенно
Полиневропатии
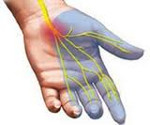
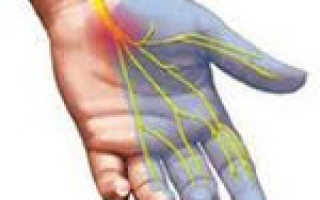
Полиневропатии — гетерогенная группа заболеваний, характеризующаяся системным поражением периферических нервов. Полиневропатии подразделяются на первично аксональные и первично демиелинизирующие. Независимо от типа полинейропатии ее клиническая картина характеризуется развитием мышечной слабости и атрофии, снижением сухожильных рефлексов, различными нарушениями чувствительности (парестезиями, гипо- и гиперестезией), возникающими в дистальных отделах конечностей, вегетативными расстройствами. Важным диагностическим моментом при установлении диагноза полиневропатии является определение причины ее возникновения. Лечение полинейропатии носит симптоматический характер, основной задачей является устранение причинного фактора.
Общие сведения
Полиневропатии — гетерогенная группа заболеваний, характеризующаяся системным поражением периферических нервов. Полиневропатии подразделяются на первично аксональные и первично демиелинизирующие. Независимо от типа полинейропатии ее клиническая картина характеризуется развитием мышечной слабости и атрофии, снижением сухожильных рефлексов, различными нарушениями чувствительности (парестезиями, гипо- и гиперестезией), возникающими в дистальных отделах конечностей, вегетативными расстройствами. Важным диагностическим моментом при установлении диагноза полиневропатии является определение причины ее возникновения. Лечение полинейропатии носит симптоматический характер, основной задачей является устранение причинного фактора или компенсация основного заболевания.

Этиология и патогенез полиневропатий
Независимо от этиологического фактора при полиневропатиях выявляют два типа патологических процессов — поражение аксона и демиелинизацию нервного волокна. При аксональном типе поражения возникает вторичная демиелинизация, при демиелинизирующем поражении вторично присоединяется аксональный компонент. Первично аксональными являются большинство токсических полиневропатий, аксональный тип СГБ, НМСН II типа. К первично демиелинизирующим полиневропатиям относятся классический вариант СГБ, ХВДП, парапротеинемические полиневропатии, НМСН I типа.
При аксональных полиневропатиях страдает главным образом транспортная функция осевого цилиндра, осуществляемая аксоплазматическим током, который несет в направлении от мотонейрона к мышце и обратно ряд биологических субстанций, необходимых для нормального функционирования нервных и мышечных клеток. В процесс вовлекаются в первую очередь нервы, содержащие наиболее длинные аксоны. Изменение трофической функции аксона и аксонального транспорта приводит к появлению денервационных изменений в мышце. Денервация мышечных волокон стимулирует развитие сначала терминального, а затем и коллатерального спраутинга, роста новых терминалей и реиннервацию мышечных волокон, что ведет к изменению структуры ДЕ.
При демиелинизации происходит нарушение сальтаторного проведения нервного импульса, в результате чего снижается скорость проведения по нерву. Демиелинизирующее поражение нерва клинически проявляется развитием мышечной слабости, ранним выпадением сухожильных рефлексов без развития мышечных атрофий. Наличие атрофий указывает на дополнительный аксональный компонент. Демиелинизация нервов может быть вызвана аутоиммунной агрессией с образованием антител к различным компонентам белка периферического миелина, генетическими нарушениями, воздействием экзотоксинов. Повреждение аксона нерва может быть обусловлено воздействием на нервы экзогенных или эндогенных токсинов, генетическими факторами.
Классификация полиневропатий
На сегодняшний день общепринятой классификации полиневропатий не существует. По патогенетическому признаку полиневропатии разделяют на аксональные (первично поражение осевого цилиндра) и демиелинизирующие (патология миелина). По характеру клинической картины выделяют моторные, сенсорные и вегетативные полиневропатии. Однако в чистом виде эти формы наблюдаются весьма редко, чаще выявляют сочетанное поражение двух или трех видов нервных волокон (моторно-сенсорные, сенсорно-вегетативные др.).
По этиологическому фактору полиневропатии разделяют на наследственные (невральная амиотрофия Шарко-Мари-Тута, синдром Русси-Леви, синдром Дежерина-Сотта, болезнь Рефсума и пр.), аутоиммунные (синдром Миллера-Флешера, аксональный тип СГБ, парапротеинемические полиневропатии, паранеопластические невропатии и др.), метаболические (диабетическая полинейропатия, уремическая полиневропатия, печеночная полинейропатия и др.), алиментарные, токсические и инфекционно-токсические.
Клиническая картина полиневропатии
В клинической картине полиневропатии, как правило, сочетаются признаки поражения моторных, сенсорных и вегетативных волокон. В зависимости от степени вовлеченности волокон различного типа в неврологическом статусе могут преобладать моторные, сенсорные либо вегетативные симптомы. Поражение моторных волокон приводит к развитию вялых парезов, для большинства полиневропатий типично поражение верхних и нижних конечностей с дистальным распределением мышечной слабости, при продолжительных поражениях аксона развиваются мышечные атрофии. Для аксональных и наследственных полиневропатий характерно дистальное распределение мышечной слабости (чаще в нижних конечностях), которая более выражена в мышцах-разгибателях, чем в мышцах-сгибателях. При выраженной слабости перонеальной группы мышц развивается степпаж (т. н. «петушиная походка»).
Приобретенные демиелинизирующие полиневропатии могут проявляться проксимальной мышечной слабостью. При тяжелом течении может отмечаться поражение ЧН и дыхательных мышц, что чаще всего наблюдается при синдроме Гийена-Барре (СГБ). Для полиневропатий характерна относительная симметричность мышечной слабости и атрофии. Асимметричные симптомы характерны для множественных мононевропатий: мультифокальной моторной невропатии, мультифокальной сенсомоторной невропатии Самнера-Льюиса. Сухожильные и периостальные рефлексы при полиневропатии обычно снижаются или выпадают, в первую очередь снижаются рефлексы ахиллова сухожилия, при дальнейшем развитии процесса — коленные и карпорадиальные, сухожильные рефлексы с двуглавых и трехглавых мышц плеча могут оставаться сохранными длительное время.
Сенсорные нарушения при полиневропатии также чаще всего относительно симметричны, сначала возникают в дистальных отделах (по типу «перчаток» и «носков») и распространяются проксимально. В дебюте полиневропатии часто выявляют позитивные сенсорные симптомы (парестезия, дизестезия, гиперестезия), но при дальнейшем развитии процесса симптомы раздражения сменяются симптомами выпадения (гипестезия). Поражение толстых миелинизированных волокон приводит к нарушениям глубокомышечной и вибрационной чувствительности, поражение тонких миелинизированных волокон — к нарушению болевой и температурной чувствительности кожи.
Нарушение вегетативных функций наиболее ярко проявляется при аксональных полиневропатиях, так как вегетативные волокна являются немиелизированными. Чаще наблюдают симптомы выпадения: поражение симпатических волокон, идущих в составе периферических нервов, проявляется сухостью кожных покровов, нарушением регуляции сосудистого тонуса; поражение висцеральных вегетативных волокон приводит к дизавтономии (тахикардия, ортостатическая гипотензия, снижение эректильной функции, нарушение работы ЖКХ).
Диагностика полиневропатий
При выявлении медленно прогрессирующей сенсомоторной полиневропатии, дебютировавшей с перонеальной группы мышц, необходимо уточнить наследственный анамнез, особенно наличие у родственников утомляемости и слабости мышц ног, изменений походки, деформации стоп (высокий подъем). При развитии симметричной слабости разгибателей кисти необходимо исключить интоксикацию свинцом. Как правило, токсические полиневропатии характеризуются, помимо неврологических симптомов, общей слабостью, повышенной утомляемостью и редко абдоминальными жалобами. Кроме того, необходимо выяснить, какие препараты принимал/принимает пациент для того, чтобы исключить лекарственную полиневропатию.
Медленно прогрессирующее развитие асимметричной слабости мышц — клинический признак мультифокальной моторной полиневропатии. Для диабетической полиневропатии характерна медленно прогрессирующая гипестезия нижних конечностей в сочетании с чувством жжения и другими проявлениями в стопах. Уремическая полиневропатия возникает, как правило, на фоне хронического заболевания почек (ХПН). При развитии сенсорно-вегетативной полиневропатии, характеризующейся жжением, дизестезиями, на фоне резкого уменьшения массы тела необходимо исключить амилоидную полиневропатию.
Для наследственных полиневропатий характерны преобладание слабости разгибателей мышц стоп, степпаж, отсутствие ахилловых сухожильных рефлексов, высокий свод стопы. В более поздней стадии заболевания отсутствуют коленные и карпорадиальные сухожильные рефлексы, развиваются атрофии мышц стоп, голеней. Поражение мышц, соответствующее иннервации отдельных нервов, без сенсорных нарушений характерно для множественной моторной полиневропатии. В большинстве случаев преобладает поражение верхних конечностей.
Сенсорные полиневропатии характеризуются дистальным распределением гипестезий. В начальных стадиях заболевания возможна гиперестезия. Сенсомоторные аксональные невропатии характеризуются дистальными гипестезиями и дистальной мышечной слабостью. При вегетативных полиневропатиях возможны как явления выпадения, так и раздражение вегетативных нервных волокон. Для вибрационной полиневропатии типичны гипергидроз, нарушения сосудистого тонуса кистей, для диабетической полиневропатии, напротив, сухость кожных покровов, трофические нарушения, вегетативная дисфункция внутренних органов.
Исследование антител к GM1-гангликозидам рекомендуют проводить у пациентов с моторными невропатиями. Высокие титры (более 1:6400) специфичны для моторной мультифокальной невропатии. Низкие титры (1:400-1:800) возможны при хронической воспалительной демиелинизирующей полирадикулоневропатии (ХВДП), синдроме Гийена-Барре и иных аутоиммунных невропатиях. Следует помнить, что повышенный титр антител к GM1-гангкликозидам выявляют у 5% здоровых людей (особенно пожилого возраста). Антитела к ассоциированному с миелином гликопротеину выявляют у 50% пациентов с диагнозом «парапротеинемическая полиневропатия» и в некоторых случаях других аутоиммунных невропатий.
При подозрении на полиневропатии, связанные с интоксикацией свинцом, алюминием, ртутью проводят анализы крови и мочи на содержание тяжелых металлов. Возможно проведение молекулярно-генетического анализа на все основные формы НМСН I, IVA, IVB типов. Проведение игольчатой электромиографии при полиневропатиях позволяет выявить признаки текущего денервационно-реиннервационного процесса. Прежде всего, необходимо исследовать дистальные мышцы верхних и нижних конечностей, а при необходимости и проксимальные мышцы. Проведение биопсии нервов оправдано только при подозрении на амилоидную полиневропатию (выявление отложений амилоида).
Лечение полиневропатий
При наследственных полиневропатиях лечение носит симптоматический характер. При аутоиммунных полиневропатиях цель лечения заключается в достижении ремиссии. При диабетической, алкогольной, уремической и других хронических прогрессирующих полиневропатиях лечение сводится к уменьшению выраженности симптоматики и замедлению течения процесса. Один из важных аспектов немедикаментозного лечения — лечебная физкультура, направленная на поддержание мышечного тонуса и предупреждение контрактур. В случае развития дыхательных нарушений при дифтерийной полиневропатии может потребоваться проведение ИВЛ. Эффективного медикаментозного лечения наследственных полиневропатий не существует. В качестве поддерживающей терапии используют витаминные препараты и нейротрофические средства. Впрочем, эффективность их до конца не доказана.
Для лечения порфирийной полиневропатии назначают глюкозу, которая обычно вызывает улучшение состояния пациента, а также обезболивающие и другие симптоматические препараты. Медикаментозное лечение хронической воспалительной демиелинизирующей полиневропатии включает в себя проведение мембранного плазмафереза, применение иммуноглобулина человеческого или преднизолона. В ряде случаев эффективность плазмафереза и иммуноглобулина оказывается недостаточной, поэтому, если нет противопоказаний, лечение следует сразу начинать с глюкокортикостероидов. Улучшение наступает, как правило, через 25-30 дней; через два месяца можно начинать постепенное снижение дозы до поддерживающей. При снижении дозы глюкокортикостероидов необходимо проведение ЭМГ-контроля. Как правило, полностью отменить преднизолон удается в течение 10-12 месяцев, при необходимости можно «подстраховаться» азатиоприном (либо циклоспорин, либо микофенолата мофетил).
Лечение диабетической полиневропатии проводится совместно с эндокринологом, основной его целью является поддержание нормального уровня сахара крови. Для купирования болевого синдрома применяют трициклические антидепрессанты, а также прегабалин, габапентин, ламотриджин, карбамазепин. В большинстве случаев применяют препараты тиоктовой кислоты и витамины группы В. Регресс симптомов на ранней стадии уремической полиневропатии достигается нефрологами при коррекции уровня уремических токсинов в крови (программный гемодиализ, трансплантация почки). Из лекарственных средств применяются витамины группы В, при выраженном болевом синдроме — трициклические антидепрессанты, прегабалин.
Основной терапевтический подход в лечении токсической полиневропатии — прекращение контакта с токсическим веществом. При дозозависимых лекарственных полиневропатиях необходимо скорректировать дозу соответствующего лекарственного препарата. При подтвердившемся диагнозе «дифтерия» введение антитоксической сыворотки уменьшает вероятность развития дифтерийной полиневропатии. В редких случаях в связи с развитием контрактур и деформации стоп может понадобиться хирургическое лечение. Однако следует помнить, что длительная обездвиженность после оперативного вмешательства может негативно повлиять на двигательные функции.
Прогноз при полиневропатии
При хронической воспалительной демиелинизирующей полирадикулоневропатии прогноз на жизнь достаточно благоприятный. Летальность очень низкая, однако, полное выздоровление наступает очень редко. До 90% пациентов на фоне иммуносупрессивной терапии достигают полной либо неполной ремиссии. В то же время заболевание склонно к обострениям, применение иммуносупрессивной терапии может быть в виду ее побочных действий, приводящих к многочисленным осложнениям.
При наследственных полиневропатиях редко удается добиться улучшения состояния, так как заболевание медленно прогрессирует. Однако пациенты, как правило, адаптируются к своему состоянию и в большинстве случаев до самых поздних стадий заболевания сохраняют способность к самообслуживанию. При диабетической полиневропатии прогноз на жизнь благоприятный при условии своевременного лечения и тщательного контроля гликемии. Лишь в поздних стадиях заболевания выраженный болевой синдром способен значительно ухудшить качество жизни пациента.
Прогноз на жизнь при уремической полиневропатии полностью зависит от выраженности хронической почечной недостаточности. Своевременное проведение программного гемодиализа либо трансплантация почки способны привести к полному либо почти полному регрессу уремической полиневропатии.
Полиневропатия
 Полиневропатия – это комплекс недугов, заключающийся в диффузном поражении периферических участков нервной системы и проявляющийся периферическими слабыми параличами, парезами, расстройствами чувствительности, трофическими нарушениями и вегето-сосудистыми дисфункциями преимущественно в отдаленных отделах конечностей. Часто в различных онлайн-порталах или печатных изданиях можно встретить следующие названия рассматриваемого нарушения: полинейропатия и полирадикулонейропатия.
Полиневропатия – это комплекс недугов, заключающийся в диффузном поражении периферических участков нервной системы и проявляющийся периферическими слабыми параличами, парезами, расстройствами чувствительности, трофическими нарушениями и вегето-сосудистыми дисфункциями преимущественно в отдаленных отделах конечностей. Часто в различных онлайн-порталах или печатных изданиях можно встретить следующие названия рассматриваемого нарушения: полинейропатия и полирадикулонейропатия.
Полиневропатия считается довольно серьезной неврологической патологией из-за выраженности и тяжести проявлений. Клинической картине рассматриваемого нарушения характерна слабость мускулатуры, мышечная атрофия, снижение сухожильных рефлексов, нарушения чувствительности.
Диагностика полиневропатии базируется на выяснении этиологического фактора и сборе анамнеза, проведении анализов крови для выявления токсинов, определения показателей уровня глюкозы и продуктов белка. С целью уточнения диагноза также может проводиться электронейромиография мышечного корсета и периферической нервной системы, биопсия нервов.
Причины полиневропатии
Наиболее часто встречаемыми факторами, вызывающими описываемое заболевание, считаются: сахарный диабет и систематическое злоупотребление спиртосодержащими жидкостями (алкоголизм).
Кроме того, к причинам, провоцирующим развитие полинейропатии, также относят:
– некоторые инфекционные недуги, вызванные бактериальным заражением и сопровождающиеся токсикозом;
– снижение работоспособности щитовидной железы;
– недостаток витамина В12 и ряда других полезных веществ;
– избыток витамина В6;
– интоксикации, вызванные отравлениями, например, свинцом, метиловым спиртом, недоброкачественными продуктами питания;
– введение сывороток либо вакцин;
– нарушение функции печени;
– системные заболевания по типу саркаидоза (системное поражение органов, характеризующееся формированием гранулем в пораженных тканях), ревматоидного артрита (заболевание соединительной ткани, преимущественно поражаются мелкие суставы), амилоидоз (нарушение обмена белков, которое сопровождается продуцированием и накоплением в тканях амилоида – белково-полисахаридного комплекса);
Менее вероятными, но возможными, факторами, ведущими к возникновению рассматриваемой патологии, являются прием лекарственных препаратов (в особенности, средств, используемых для проведения химиотерапии и антибиотиков), нарушения метаболического обмена, наследственные нервно-мышечные недуги. В двадцати процентах случаев этиология заболевания остается невыясненной.
Кроме того, описываемое нарушение часто развивается у индивидов, страдающих онкологическими заболеваниями, которым сопутствуют повреждения нервных волокон.
Также полиневропатию могут спровоцировать физические факторы, такие как шум, вибрация, холод, механические нагрузки и физическое перенапряжение.
В настоящее время наиболее часто хроническая форма полинейропатии возникает у больных, в анамнезе имеющих сахарный диабет, при устойчиво высоких показателях уровня сахара и не принятии мер для их снижения. В этом случае данная патология выделяется в отдельную форму и носит название диабетическая полиневропатия.
Симптомы полиневропатии
Клиническая картина рассматриваемого недуга, как правило, сочетает в себе признаки поражения вегетативных, моторных и сенсорных нервных волокон. От степени участия волокон различного типа зависит преобладание вегетативной, моторной или сенсорной симптоматики.
Полиневропатии различной этиологии характеризуются специфической клиникой, которая будет зависеть от поврежденного нерва. Так, например, слабость мускулатуры, вялые парезы конечностей и атрофию мышц вызывает патологический процесс, развивающийся в моторных волокнах.
Итак, вялые парезы возникают вследствие поражения моторных волокон. Большинству невропатий свойственно поражение конечностей с дистальным разделением мышечной слабости. Для приобретенных демиелинизирующих полиневропатий характерна проксимальная мышечная слабость.
Наследственным и аксональным нейропатиям свойственно дистальное распределение вялости в мышцах, чаще превалирует поражение ног, слабость более проявлена в мышцах-разгибателях, нежели в сгибателях. При выраженной вялости перонеальной (малоберцовой) группы мышц (три мышцы, расположенные на голени) возникает степпаж-походка или «петушиная походка».
Редким симптомом такого заболевания является полиневропатия контрактура мышц нижних конечностей, проявляемая скованностью мышц. Выраженность двигательных нарушений при данном недуге может быть различной – начиная легкими парезами и заканчивая параличами и стойкой контрактурой.
Острая воспалительная полиневропатия нижних конечностей характеризуется развитием симметричной вялости в конечностях. Типичному течению этой формы недуга присущи болезненные ощущения в мышцах икр и парестезии в пальцах (покалывания и онемение), за которыми следуют слабые парезы. Вялость мышц и гипотрофия отмечается в проксимальных отделах.
Хроническая воспалительная полиневропатия нижних конечностей сопровождается неспешным усугублением двигательных расстройств и чувствительных нарушений. Типичными симптомами данной формы патологии считаются гипотрофия конечностей, мышечная гипотония, арефлексия (отсутствие одного либо нескольких рефлексов) или гипорефлексия (снижение рефлексов), онемение или парестезии в конечностях. Хроническая форма рассматриваемого недуга характеризуется тяжелым течением и наличием серьезных сопутствующих осложнений. Поэтому по прошествии года со дня возникновения этой патологии пятьдесят процентов заболевших страдают частичной или полной утратой трудоспособности.
Полинейропатиям присуща относительная симметричность проявлений. Периостальные и рефлексы с сухожилий чаще всего снижены или отсутствуют. В первый черед, понижаются ахилловы рефлексы, при дальнейшей эскалации симптоматики – карпорадиальные и коленные, при этом рефлексы с сухожилия двухглавой и трехглавой плечевых мышц длительное время могут быть неизмененными.
Сенсорные расстройства при полиневропатиях чаще всего также относительно симметричны. В дебюте заболевания они возникают в конечностях (по типу «перчаток» или «носков») и распределяются проксимально. Начало полинейропатии часто ознаменовано позитивными сенсорными симптомами, такими как парестезия (чувство онемения, покалывания, мурашек), дизестезия (извращение чувствительности), гиперестезия (повышенная чувствительность). В процессе развития недуга описанная симптоматика сменяется гипестезией, то есть притуплением ощущений, их неадекватным восприятием. Поражение толстых миелинизированных нервных волокон ведет к расстройствам вибрационной и глубокомышечной чувствительности, в свой черед, поражение тонких волокон – к нарушению температурной и болевой чувствительности. Частым признаком всех разновидностей полиневропатий считается болевой синдром.
Вегетативная дисфункция более выражена при аксональных полиневропатиях (поражается преимущественно аксональный цилиндр), поскольку вегетативные волокна не являются миелинизированными. Чаще наблюдаются следующие симптомы: расстройство регуляции сосудистого тонуса, сухость кожных покровов, тахикардия, снижение эректильной функции, ортостатическая гипотензия, дисфункция пищеварительной системы. Признаки вегетативной недостаточности более выражены при диабетической и наследственных вегетативно-сенсорных формах полиневропатий. Расстройство вегетативной регуляции сердечной деятельности нередко становится причиной внезапной смерти. Также вегетативные симптомы при полинейропатиях могут проявляться гипергидрозом (повышенное потоотделение), нарушением сосудистого тонуса.
Таким образом, клиническая картина рассматриваемого недуга складывается из трех типов симптомов: вегетативных, чувствительных и двигательных. Более распространенный характер носят вегетативные расстройства.
Течение рассматриваемого недуга отличается многообразием. Часто, с конца второй-третьей декады развития заболевания, наступает обратное развитие парезов, которое начинается с участков, вовлеченных в патологический процесс последними. Чувствительность восстанавливается обычно быстрее, дольше остаются атрофии и вегетативные дисфункции. Продолжительность восстановительного периода может затянуться до полугода и более. Иногда может наблюдаться неполное восстановление, остаются остаточные явления, например, полиневропатия контрактура мышц нижних конечностей, что ведет к инвалидности. Также нередко и рецидивирующее течение, проявляющееся периодически возникающими усугублениями симптоматики и нарастанием проявлений заболевания.
Инвалидностью заканчивается 15% случаев возникновения заболеваний на фоне сахарного диабета. Наиболее существенно и продолжительно ограничивают жизнедеятельность и работоспособность, а также вызывают социальную недостаточность пациентов хронически протекающие полиневропатии различной этиологии, а именно заболевания, вызванные токсикозом, аутоиммунной реакцией или диабетом.
Классификация полиневропатий
Сегодня не существует общепринятой классификации рассматриваемой патологии. При этом можно систематизировать полиневропатию в зависимости от эитологического фактора, локализации, патогенеза, характеру клинической симптоматики и т.д.
Итак, по патогенетическому признаку описываемый недуг можно разделить:
– на аксональные, когда происходит первичное поражение осевого цилиндра;
– на демиелинизирующие вследствие первичной вовлеченности миелиновые оболочки;
– на нейронопатии – первичный патологический процесс в телах периферических нейронов.
По характеру клинической симптоматики выделяют вегетативные, моторные и сенсорные полинейропатии. Эти формы в чистом виде наблюдаются довольно редко, чаще обнаруживается наличие патологического процесса в двух или трех видах нервных окончаний.
В зависимости от факторов, спровоцировавших развитие полиневропатии, можно выделить такие виды патологии:
– идиопатическая воспалительная полиневропатия (демиелинизирующая полирадикулоневропатия);
– полиневропатии, вызванные расстройством метаболизма и нарушением питания (уремическая, диабетическая, дефицит витаминов);
– полиневропатии, порожденные перенесением экзогенных интоксикаций, например, вызванной чрезмерным употреблением спиртосодержащих жидкостей, передозировкой лекарственными препаратами и др.;
– полиневропатия, спровоцированная системными заболеваниями, такими как диспротеинемия, васкулит, саркоидоз;
– полиневропатии, вызванные инфекционными недугами и вакцинацией;
– полиневропатии, обусловленные злокачественными процессами (паранеопластические);
– полиневропатии, вызванные воздействием физических факторов, например, холода, шума или вибрации.
По течению рассматриваемая патология может быть острой, то есть симптоматика достигает пика через несколько дней, недель, подострой (симптоматика достигает максимума выраженности за несколько недель, месяцев), хронической (в течение длительного периода развиваются симптомы) и рецидивирующей.
В зависимости от преобладающих клинических проявлений полиневропатии бывают:
– вегетативными, двигательными, чувствительными, смешанными (вегетативные и сенсомоторные);
– сочетанными (одновременно вовлечены периферические нервные окончания, корешки (полирадикулоневропатии) и нервная система (энцефаломиелополирадикулоневропатия)).
Лечение полиневропатии
Лечение рассматриваемого недуга начинается с диагностики и выявлении причин возникновения патологии.
Диагностика полиневропатии подразумевает, в первый черед, сбор анамнеза, а затем ДНК-диагностику, физикальное и инструментальные обследование, лабораторные исследования.
Выбор средств терапии зависит от этиологического фактора заболевания. Так, например, наследственные формы рассматриваемого нарушения требуют симптоматического лечения, а терапия аутоиммунных полиневропатий направлена, прежде всего, на достижение ремиссии.
Лечение полиневропатии должно объединять в себе медикаментозное воздействие и немедикаментозную терапию. Важнейшим аспектом эффективности лечения является лечебная физкультура, целью которой является поддержание мышц в тонусе и предотвращение контрактур.
Медикаментозное лечение действует в двух направлениях: устранение причины и снижение выраженности симптоматики до полного исчезновения. В зависимости от уточненного диагноза из фармакопейных средств могут быть назначены:
– средства нейротрофического действия, другими словами, препараты, терапевтический эффект которых направлен на усиление роста, пролиферации, регенерации нервных волокон и замедление атрофии нейронов;
– плазмаферез (забор крови с последующей очисткой и возвращением ее либо отдельной составляющей обратно в кровеносное русло больного;
– внутривенное введение глюкозы;
– иммуноглобулин человеческий нормальный (активная белковая фракция, выделенная из плазмы и содержащая антитела);
– препараты тиоктовой кислоты;
– гормонотерапия глюкокортикоидами (стероидные гормоны), такими как Преднизолон и Метилпреднизолон;
При наследственных формах рассматриваемой патологии в отдельных случаях может потребоваться оперативные вмешательства, вследствие появления контрактур и развития деформаций стоп.
Лечение полиневропатий при помощи средств народной медицины редко практикуется из-за их неэффективности. Средства нетрадиционной медицины можно использовать в комплексе с фармакопейными препаратами и исключительно по назначению специалиста. В основном лекарственные травы, настои и отвары применяются в качестве общеукрепляющего средства во время симптоматической и этиотропной терапии.
Успешный исход данного недуга возможен лишь при своевременном, квалифицированном и адекватном оказании помощи.
Автор: Психоневролог Гартман Н.Н.
Врач Медико-психологического центра «ПсихоМед»
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии полиневропатии обязательно проконсультируйтесь с врачом!
Полинейропатия: что это за болезнь и как ее лечат?
Полинейропатия — одно из тяжелейших неврологических нарушений, которое характеризуется множественным поражением периферических нервов. Как проявляется эта болезнь, насколько благоприятен прогноз, что делать, если полинейропатия настигла кого-то из ваших близких, и можно ли вылечить это заболевание?
Что такое полинейропатия и какие симптомы ей сопутствуют
С греческого языка название этой болезни переводится как «болезнь многих нервов», и это очень точно передает ее суть. При полинейропатии поражаются практически все мелкие периферические нервы. Причины заболевания различны, но симптомы у полинейропатии всегда очень схожие, вне зависимости от того, что именно вызвало болезнь:
- слабость мышц верхних и нижних конечностей (обычно сначала пациент жалуется на слабость стоп и кистей, затем она распространяется на всю конечность);
- слабость черепной мускулатуры, включая жевательную голосовую и ротоглоточную мускулатуру;
- слабость дыхательной мускулатуры (тахикардия, затрудненное дыхание);
- нарушения пищеварения и запоры;
- нарушения мочеиспускания и эрекции;
- снижение чувствительности (вплоть до полного ее исчезновения), а также отсутствие рефлексов;
- появление необъяснимых сильных болей;
- странные ощущения в конечностях — мурашки, жжение;
- отеки ног и рук;
- дрожание пальцев, иногда — непроизвольные подергивания мышц;
- бледность и потливость, которая не зависит от температуры и физических усилий;
- нарушения дыхания, одышка, усиленное сердцебиение;
- плохая переносимость жары и холода;
- головокружения, сложности с равновесием, нарушение координации, особенно с закрытыми глазами;
- медленное заживание ран.
Выраженность этих симптомов может быть как сильной, так и слабой. Иногда болезнь развивается долго, на протяжении нескольких лет, но может возникнуть и внезапно, буквально за считанные недели.
На заметку
Распространенность заболеваний периферической нервной системы особенно высока у пожилых людей. У пациентов до 55 лет они составляют от 3,3% до 8%, а в более старшей возрастной группе (60–74 года) достигают 22%. Подавляющее большинство пациентов страдает полинейропатией (ПНП), а именно — диабетической формой заболевания [1] .
Причины заболевания
К нейропатии могут привести:
- сахарный диабет. Одна из самых распространенных причин полинейропатии. Диабет нарушает работу сосудов, питающих нервы, и вызывает обменные нарушения в миелиновой оболочке нервных волокон. Это приводит к их поражению. При сахарном диабете от полинейропатии, как правило, страдают нижние конечности;
- критический дефицит витаминов группы В. Эти витамины жизненно необходимы для работы нервной системы, и их долговременная нехватка часто приводит к ПНП;
- воздействие токсинов, которое приводит к различным видам полинейропатии: на фоне химиотерапии, при отравлении (в том числе тяжелыми металлами) возникает токсическая ПНП; при злоупотреблении алкоголем — алкогольная ПНП; в случае избыточного приема лекарственных препаратов развивается медикаментозная форма ПНП [2] , [3] ;
- полиневропатии на фоне инфекции. ВИЧ, боррелии, лепра могут вызывать тяжелое поражение периферической и центральной нервной системы;
- тяжелые продолжительные операции и длительное (более двух недель) пребывание пациента в реанимации (в том числе и после тяжелых травм) может привести к полинейропатии критических состояний;
- дизиммунные полиневропатии. Данный вид невропатии развивается из-за неправильной работы иммунной системы — последствием этих нарушений становится воспалительный процесс в нервных волокнах. К таким заболеваниям относятся синдром Гийена — Барре (острая воспалительная полиневропатия), хроническая воспалительная демиелинизирующая полиневропатия;
- наследственный фактор также является частой причиной возникновения ПНП.
Иногда полинейропатия поражает и совершенно, казалось бы, здоровых женщин во время беременности. Проявиться она может на любом сроке. Считается, что причиной ПНП беременных является дефицит витаминов группы В, токсикоз и неадекватная реакция иммунной системы на плод.
Также стоит упомянуть идиопатические полинейропатии, то есть, заболевания без установленной причины.
Виды полинейропатии
В зависимости от вовлечения тех или иных нервных волокон ПНП подразделяются на [4] :
- сенсорные. Проявляется в основном расстройствами чувствительности в пораженных конечностях — онемением, чувством покалывания или «мурашек», жжением, жгучими стреляющими болями, зябкостью (наследственная сенсорно-вегетативная невропатия);
- моторные. Проявляется слабостью мышц, вплоть до полной невозможности двинуть рукой или ногой. Это быстро приводит к мышечной атрофии (острая моторная демиелинизирующая полирадикулоневропатия, мультифокальная моторная невропатия, порфирийная ПНП);
- моторно-сенсорные с преобладанием двигательных нарушений (острая и хроническая воспалительная демиелинизирующая полирадикулоневропатия; наследственная моторно-сенсорная невропатия Шарко — Мари);
- сенсорно-моторные с преобладанием сенсорного компонента (диабетическая, алкогольная, амилоидная, ПНП на фоне дефицита витамина В1 или В12, уремическая ПНП, ПНП при саркоидозе).
Как правило, по мере прогрессирования заболевания в патологический процесс вовлекаются все типы нервных волокон. Например, при диабетической ПНП пациент может жаловаться на невропатические боли и в то же время на значительное снижение глубокой и вибрационной чувствительности в ногах, что приводит к частым падениям [5] .
Последствия патологии
Полинейропатия очень опасна. Эта болезнь не проходит сама собой, и, если позволить ей развиваться, последствия будут весьма тяжелыми. Мышечная слабость довольно быстро приводит к снижению тонуса мускулатуры и атрофии мышц, что чревато возникновением язв. Иногда последствием полинейропатии становится полный паралич конечностей или органов дыхания, а это уже смертельно опасно.
Кроме того, прогрессирующая полинейропатия доставляет человеку болевые ощущения и массу неудобств, полностью меняя его привычный образ жизни. Люди теряют способность ходить и обслуживать себя самостоятельно, появившаяся беспомощность, в свою очередь, приводит к тревожности и депрессиям.
Диагностика полинейропатии
Постановка диагноза может быть затруднена, так как симптомы заболевания соответствуют множеству других болезней. Поставить диагноз только на основании жалоб пациента невозможно: для этого требуется пройти целый ряд инструментальных и лабораторных исследований.
Для начала необходимо проконсультироваться с неврологом: врач осмотрит пораженные конечности и проверит рефлексы. При подозрении на полинейропатию необходимо сделать общий анализ крови, пройти электронейромиографию, в редких случаях требуется биопсия нерва.
Основным инструментальным диагностическим методом исследования при ПНП является электронейромиография (ЭНМГ), которая позволяет выявить поражения периферических нервов, провести дифференциальный диагноз с другими неврологическими заболеваниями и определить прогноз заболевания по степени выраженности поражения. В дальнейшем ЭНМГ позволяет отслеживать динамику изменений в периферических нервах на фоне проводимого лечения.
Следующим этапом диагностического поиска являются лабораторные методы исследования, а именно скрининговые лабораторные тесты. В некоторых случаях возникает необходимость в консультации у эндокринолога, а также в генетических или иммунологических исследованиях.
Лечение
Больному с диагнозом «полинейропатия» следует подготовиться к довольно продолжительному комплексному лечению, которое строится по следующим принципам:
- этиологическое лечение, направленное на устранение или уменьшение действия повреждающего фактора;
- патогенетическое лечение, исходя из механизмов повреждения периферических нервов;
- симптоматическое (коррекция вегетативных расстройств, купирование невропатического болевого синдрома).
Лечение той или иной формы ПНП осуществляется специалистом-неврологом, привлекающим при необходимости врачей смежных профилей. В некоторых случаях своевременное и адекватное лечение может вернуть пациенту достойное качество жизни, обеспечив практически полное восстановление всех его функций. Если же полное восстановление невозможно, адекватное лечение способно заметно облегчить состояние больного.
Возможно ли предотвратить развитие полинейропатии? Полностью застраховаться от нее нельзя, но элементарные меры предосторожности помогут свести риск к минимуму. В частности, работать с токсическими веществами можно только при наличии соответствующей защиты, любые медикаменты стоит принимать исключительно по назначению врача и под его контролем, а инфекционные заболевания нельзя пускать на самотек. Сбалансированная диета, богатая витаминами, физическая активность, отказ от алкоголя — эти несложные меры также могут значительно снизить опасность развития полинейропатии.
Реабилитация
Даже если лечение прошло успешно и нервные волокна восстановились, расслабляться рано. Необходим курс восстановительной терапии. При полинейропатии серьезно страдают мышцы: недостаток движения приводит к их ослаблению. Чтобы восстановить подвижность, требуется долгая работа и усилия сразу нескольких специалистов.
При реабилитации после полинейропатии показан лечебный массаж. Он улучшает кровоснабжение, возвращает мышцам эластичность и улучшает обменные процессы в тканях.
Хороший эффект дают и различные физиотерапевтические методы. Они также улучшают микроциркуляцию, снимают болевой синдром и восстанавливают мышечные клетки.
При серьезных поражениях, когда полное восстановление работоспособности конечности невозможно, помогут занятия с эрготерапевтом. Эрготерапия — это лечение действием. Специалист помогает пациенту приспособиться к новому состоянию, разработать новый алгоритм движений для выполнения повседневных действий.
Схема реабилитационных мероприятий разрабатывается индивидуально для каждого пациента. Она может включать в себя также витаминотерапию, работу с психологом, диетотерапию и другие методы.
Лечение полинейропатии нужно начинать немедленно, при появлении первых же тревожных симптомов. Без терапии очень велик риск паралича, нарушений в работе сердца и дыхательной системы. Своевременное лечение помогает максимально снизить риск осложнений и сохранить работоспособность. Не менее важен и курс восстановительной терапии: он закрепит эффект лечения.
Выбираем клинику для лечения полинейропатии
Куда можно обратиться в целях проведения комплексного обследования и лечения полинейропатии? На этот вопрос отвечает врач-невролог, нейрофизиолог Европейского медицинского центра (г. Москва) Андрей Маслак:
«Обследование пациента с полинейропатическим синдромом является одной из самых сложных задач, возникающих перед врачом-неврологом. Проблема заключается не в том, чтобы поставить диагноз ПНП, определив характерные клинические симптомы. Для определения тактики лечения гораздо важнее выявить этиологические факторы, которые привели к повреждению периферических нервов, и в этом заключается основная сложность.
Много лет работая в Клинике неврологии Европейского медицинского центра, я часто сталкиваюсь с ситуациями, когда к нам на прием приходят пациенты с диагнозом «полинейропатия неясного генеза». При таком диагнозе назначить правильное и эффективное лечение, к сожалению, невозможно. Чтобы понять, с чем именно приходится иметь дело, необходимо выполнить определенные нейрофизиологические исследования.
Возможности нашей клиники позволяют предложить полный спектр диагностических процедур, среди которых:
- Стимуляционная электронейромиография. Исследуются нервы верхних и нижних конечностей, лицевой, тройничный, диафрагмальный нервы. С помощью специального электрода возможно исследование полового нерва.
- Игольчатая электромиография скелетной мускулатуры. Исследование включает в себя мышцы головы (лицевая, жевательная мускулатура), мышцы верхних и нижних конечностей, паравертебральную мускулатуру (мышцы позвоночника). Возможно исследование (в том числе исследование голосовых мышц, которое проводится совместно с врачом-фониатром).
- Одноволоконная игольчатая электромиография (джиттер). Исследование проводится в первую очередь при подозрении на нарушение нервно-мышечной передачи (миастения Гравис).
- Транскраниальная магнитная стимуляция.
- Регистрация вызванных потенциалов коры головного мозга одной модальности (зрительные, когнитивные, акустические столовые).
- Ультразвуковое исследование периферической нервной системы, включая нервы верхних и нижних конечностей, пучки и стволы плечевого сплетения.
- Магнитно-резонансная томография мягких тканей (отдельных нервов и сплетений).
В случае необходимости мы можем выполнить процедуру электронейромиографии в условиях реанимации. Также проводим стимуляционную и игольчатую электромиографию у детей, выполняя обследование с учетом возрастных особенностей психики маленьких пациентов.
В клинике работает современная диагностическая лаборатория, которая обеспечивает проведение необходимых анализов крови, спинномозговой жидкости и других биологических сред в оптимальные сроки. При необходимости наши специалисты выполняют расширенные генетические исследования.
В работе Клиники неврологии и нейрохирургии мы практикуем мультидисциплинарный подход, который, как показывает практика, дает высокие результаты. С каждым пациентом работает слаженная команда профессионалов: невролог, эндокринолог, нутрициолог, отоларинголог, генетик, радиолог, терапевт.
Наши врачи являются специалистами высочайшей квалификации, многие из них имеют опыт работы в ведущих клиниках Западной Европы, США, Израиля и России.
Клиника ЕСМ на улице Щепкина аккредитована по строгим стандартам системы JCI и соответствует высоким международным требованиям. Мы обеспечиваем сервис высочайшего уровня и оказываем медицинскую помощь в соответствии с европейскими и американскими протоколами».
P. S. Подробную информацию обо всех услугах по проведению диагностики и лечения полинейропатии можно получить на сайте Европейского медицинского центра (EMC). Здесь же можно записаться на прием к одному из специалистов.
* АО «Европейский Медицинский Центр» осуществляет медицинскую деятельность на основании лицензии ЛО-77-01-019107, выданной Департаментом здравоохранения города Москвы 15 ноября 2019 года.
** Аккредитация Объединенной международной комиссии (Joint Commission International), полученная Европейским медицинским центром (госпиталь на ул. Щепкина, 35), распространяется на период с 7 апреля 2018 года по 6 апреля 2021 года.
Полинейропатия, что это такое? Причины, симптомы и лечение, прогноз
В неврологии часто встречаются самые разнообразные симптомы, которые называются «очаговой неврологической симптоматикой». Это означает, что произошло какое-то несчастье с одной или несколькими функциями центральной или периферической нервной системы.
Примером очаговой симптоматики может служить слабость и тремор в верхних или нижних конечностях, паралич лицевого нерва, повышение сухожильных рефлексов и так далее.
Но существует такой термин, который объединяет собой поражение сразу многих нервов, но при этом они, как правило, наиболее сильно удалены от центральной нервной системы и находятся на периферии. Попробуем объяснить это мудреное и туманное определение «полинейропатия» простыми словами.
Полинейропатия — что это такое?

Полинейропатия — переводится с греческого языка как «страдание многих нервов». Эти нервы могут поражаться внешними факторами, воздействующими на них долгое время и нарушающими функционирование. В отличие от опухоли головного мозга или инсульта, которые вызывают строго определенный набор симптомов в зависимости от локализации, при полинейропатии обнаруживается особая клиническая картина, о которой будет сказано ниже.
Прежде всего, полинейропатию вызывают заболевания, при которых в организме накапливаются какие-либо вещества, вредно влияющие на нервы. К таким болезням относят эндокринную патологию и сахарный диабет.
Высокий уровень глюкозы в крови, который продолжается долгое время, способствует нарушению проводимости периферических нервов. В результате возникает полинейропатия диабетическая. Она относится к группе дисметаболических нарушений.
В том случае, если виновником заболевания явилось не обычное вещество (ведь глюкоза находится в крови у всех, просто при диабете ее слишком много), а какой – либо внешний токсин, то возникает токсической поражение периферических нервов, как чувствительных, так и двигательных.
Так развивается токсическое поражение периферических нервов, и самый яркий пример – алкогольная полинейропатия, которая возникает у крепко и давно пьющих людей.
Злокачественные новообразования, отравляющие весь организм продуктами своей жизнедеятельности и распада, также могут вызывать поражение нервов. Такую полинейропатию называют паранеопластической, и она является грозным признаком запущенного онкологического заболевания.
Иногда серьезные инфекции вызывают поражение нервов. Такие полинейропатии можно отнести как к инфекционным, так и к токсическим — поскольку микроорганизмы часто используют сильнейшие токсины, например, дифтерийная палочка.
Наконец, могут возникнуть аутоиммунные полинейропатии, при которых нервы разрушают антитела своего же организма, атакующие нервную ткань «по ошибке». К таким заболеваниям относится системная склеродермия и другие «большие коллагенозы».
Симптомы полинейропатии — характерные признаки

Болезнь имеет чрезвычайно характерную клиническую картину. Прежде, чем приступать к обзору симптомов полинейропатии, нужно упомянуть, что это поражение нервов может быть следующих типов:
- Чувствительная, или сенсорная форма. Возникают преимущественно чувствительные расстройства: парестезии, онемение, жжение, покалывание, ощущение дискомфорта или «ползания мурашек».
- Двигательная, или моторная форма. Возникает мышечная слабость, гипотрофия и атрофия мышц.
- Чаще всего бывает их объединенный вариант – сенсомоторная полинейропатия, которая встречается в большинстве случаев, а прежде всего при диабете и алкоголизме.
- Вегетативная полинейропатия. При этом течении поражаются автономные нервы, которые «заведуют» внутренними органами.
- Наконец, бывает смешанная форма, которая объединяет все виды расстройств.
Для полинейропатии характерно поражение мелких нервов, так как их миелиновая оболочка более тонкая и до них «легче добраться» всяким вредным веществам. Поэтому чаще всего возникает поражение кистей и стоп — полинейропатия верхних и нижних конечностей, симптомы которой, как говорят неврологи – по типу «носков и перчаток».
Существует даже тип расстройств чувствительности, который именуется полиневритическим типом. Так, полинейропатия верхних конечностей и нижних будет иметь одинаковую симптоматику.
Следующим важным симптомом полинейропатии будет симметричность поражения, поскольку вызывающее заболевание вещество циркулирует в крови.
К примеру, симптомы полинейропатии верхних конечностей могут включать в себя слабость пальцев рук, жгучие боли, ощущение зябкости и мраморную окраску кожи тыльной стороны ладоней (вегетативные нарушения).
Наиболее часто встречаемые признаки поражения нервов следующие:
- Различные и очень разнообразные боли, в том числе с нейропатическим, «жгучим» оттенком.
- Присоединения дрожания пальцев рук.
- Появление фасцикуляций (или мышечных подергиваний, которые являются непроизвольными).
- Нарушения чувствительности (не только тактильной, о которой писалось выше, но так же уменьшение температурной и болевой чувствительности). Именно поэтому при диабетической нейропатии пациенты «плохо чувствуют» камешек в ботинке, плохо забитый обувной гвоздик и другие раздражители.
- Слабость в мышцах, невозможность или значительные трудности при движениях с большой амплитудой. Часто слабость сочетается с мышечной гипотонией и астенизацией пациента.
Особую группу составляют вегетативные признаки полинейропатии. К ним относятся приливы жара и появление бледности и холодного пота, нарушение кровообращения (и плохое заживление ран, и всевозможных повреждений кожных покровов).
Не всегда болезнь развивается длительно и постепенно. Так, полинейропатия нижних конечностей, симптомы которой указывают на снижение чувствительности, угасание ахилловых рефлексов, наличие трофических нарушений — может говорить о многолетнем процессе, а может появиться в считанные дни и недели, например, при легкой степени лучевой болезни или отравлении свинцом и его соединениями.
Иногда в составе полинейропатии возникают удивительные жалобы. Так, при пернициозной анемии, вследствие дефицита цианокобаламина (витамина В 12) возникает заднестолбовая атаксия. При этом поражаются не периферические нервы, а спинной мозг, точнее, его задние канатики (столбы), в которых находятся проводящие пучки суставно-мышечного чувства, или пучки Голля-Бурдаха.
Что происходит при их поражении? Каждый из нас, несомненно, с закрытыми глазами знает как расположены его руки и ноги, даже если ими не шевелить. А пациент с этим видом атаксии не знает. Поэтому в темноте он не может ходить, так как путается и не знает, где и как расположены его ноги. Зато при свете и наличии зрительного контроля походка у такого человека обычная.
Существуют особые автономные, или вегетативные нейропатии, которые нарушают ритм сердца и даже могут привести к внезапной смерти, вследствие возникновения асистолии желудочков или иных фатальных аритмий. Такая полинейропатия является вегетативной двигательной кардиальной формой заболевания.
Диагностика полинейропатии

Диагноз выставляется врачом – неврологом с учетом жалоб, анамнеза и развития заболевания. Как правило, при полинейропатии постановка правильного диагноза не вызывает затруднений.
Не помогают здесь ни МРТ, ни КТ, ни УЗИ. Самым важным методом является ЭНМГ — электронейромиография, которая позволяет полностью выявить нарушение проводимости по нервному волокну и определить, что поражено – осевой цилиндр нерва или миелиновая «изолирующая» оболочка.
Анализы крови на биохимию часто показывают определенные эндокринные нарушения (глюкоза). В крайних случаях при полинейропатии нужна биопсия нервного волокна, которая изучается с помощью гистохимических и иммунных способов.
Лечение полинейропатии, препараты

Лечение полинейропатии нижних и верхних конечностей любой этиологии – это сложный и длительный процесс. Ведь в нервах уже произошла определенная морфологическая перестройка их структуры, и нужно «отстраивать заново» новую нервную ткань, а это не всегда возможно. Поэтому болезнь является не функциональным, а органическим поражением нервной системы.
Прежде всего, нужно прекратить воздействие поражающего фактора на нервную систему. Так, при диабете нужно добиться снижения уровня глюкозы, а при алкоголизме – перестать пить. Иначе лекарственная терапия будет недостаточно эффективна. Точно так же нужно вначале прооперировать злокачественную опухоль или провести курс лучевой и химиотерапии.
Лекарственная терапия и препараты лечения полинейропатии представлены следующими группами:
- Витамины группы «В», например, «Мильгамма» – концентрат витаминов;
- Антиоксидантные препараты («Берлитион», альфа – липоевая кислота);
- Метаболические препараты, улучшающие микроциркуляцию («Трентал», «Пентоксифиллин»).
Полинейропатия нижних конечностей, лечение которой состоит только из лекарственных препаратов, лечится дольше, чем с участием физиотерапии и местного нанесения средств в виде гелей или мазей.
- Из физиотерапевтических методик показан электрофорез с витамином В1, дибазолом.
Прогноз
Полинейропатия верхних и нижних конечностей, лечение которой оказалось неэффективным — прогрессирует. В результате человек выходит на инвалидность, так как руки и ноги просто отказываются ему служить. Но наиболее опасны ситуации, при которой возникают внезапные грозные аритмии, которые могут закончиться летальным исходом.
При диабете наиболее серьезным является плохое заживление ран, присоединение вторичной инфекции и септические осложнения.
Наконец, в редких случаях возможно развитие восходящего паралича (по типу паралича Ландри) с нарушением дыхания. В таком случае пациента срочно госпитализируют в отделение реанимации с переводом на искусственную вентиляцию легких.
К счастью, эта ситуация обычно разрешается благополучно.