Подготовка к бронхографии бронхоскопии. Бронхография: суть метода, показания, противопоказания, подготовка к исследованию. Как проводится бронхография
Подготовка пациента к бронхографии
Бронхография –контрастный метод исследования воздухо-проходящих путей органов дыхания (бронхов).
Цель: изучить состояние просвета бронхиального дерева, обнаружить полостные образования сообщающихся с бронхами.
Показания: бронхоэктатическая болезнь, аномалии развития
бронхиального дерева, хронический бронхит, бронхолегочные кисты, злокачественные и доброкачественные опухоли бронхов и легких и т.д. Противопоказания: острые заболевания легких, сопровождающихся высокойтемпературой тела; лихорадочные состояния не легочной этиологии; пороки сердца; массивные легочные кровотечения.
Осложнении: аллергические реакции на контрастное вещество.
Бронхографию проводит врач.
Алгоритм действия медсестры:
1. Установите доверительные отношения с пациентом.
2. Объясните пациенту цель и ход предстоящего исследования и получите согласие.
3. Исключите накануне утром прием пищи, воды, не курить (исследование проводится натощак).
4. Проводите пациента в рентгенологический кабинет с историей болезни к назначенному времени.
Алгоритм действия медсестры рентгенологического кабинета:
5. Усадите пациента на стул.
6. Подготовьте все необходимое для анестезии верхних дыхательных путей через нос (рот).
7. Распыляйте ротоглотку анестетиком.
8. Введите контрастное вещество йодолипол в просвет бронхов под местной анестезией.
9. Пациенту выполняются серия снимков в рентгенологическом кабинете, медсестра покидает рентген кабинет.
10. Сопроводите пациента в палату.
11. Обеспечьте наблюдение и покой.
166. Подготовка пациента к рентгенологическому исследованию желудка и двенадцатиперстной кишки
Рентгенологическое исследование желудка и двенадцатиперстной кишки это метод исследования, основанный на просвечивании рентгеновскими лучами полых органов с применением контрастного вещества (сульфата бария).
Цель:диагностическая: рентгеноскопия и рентгенография позволяют определить форму, величину, положение, подвижность желудка и двенадцатиперстной кишки уточнить локализацию эрозии, язвы, опухоли; изучить функциональное состояние слизистой оболочки желудка эвакуаторную способность.
Показания: заболевания желудка и двенадцатиперстной кишки.
Противопоказания: язвенные кровотечения.
Приготовьте: кружку Эсмарха, стерильный наконечник, вазелин, шпатель, клеенку, пеленку, штатив, взвесь сульфата бария (100-150 гр.), резиновые перчатки, бланки направления (указать название метода исследования, Ф.И.О. пациента, возраст, адрес или номер истории болезни диагноз, датуисследования), дезинфицирующий раствор, судно.
Рентгенологическое исследование проводит врач.
Алгоритм действия постовой медсестры;
1. В конфиденциальной обстановке предоставьте пациенту (или членам его семьи) в доступной форме основную информацию о сути предстоящего исследования.
2. Получите согласие пациента на проведение исследования.
3. Предупредите пациента о необходимости исключения из рациона питания газообразующих продуктов (овощи, фрукты, молоко, черный хлеб) за 2-3 дня до исследования для профилактики метеоризма.
4. Проинформируйте пациента, что исследование проводится утром натощак. Последний прием пищи должен быть накануне, не позднее 20 часов вечера.
5. В случае запоров по назначению врача вечером накануне исследования ставится очистительная клизма.
6. Сопроводите пациента в рентген кабинет с историей болезни к назначенному времени.
Алгоритм действия медсестры рентгенологического кабинета:
7. При проведении исследования дайте пациенту выпить взвесь сульфата бария (100-150 гр. на стакан воды).
8. Во время выполнения снимков медсестра покидает рентген кабинет.
9. После исследования проводите пациента в палату.
167. Подготовка пациента к ирригоскопии
Рентгенологическое исследование толстого кишечника – это метод исследования, основанный на просвечивании рентгеновскими лучами полых органов с применением контрастного вещества (сульфата бария).
Цель: диагностическая: рентгенологическое исследование позволяет получить представление о расположении различных отделов толстого кишечника; о длине, положения, тонусе, форме толстой кишки выявить нарушения моторной (двигательной) функция; выявить воспалительные процессы, опухоли, язвы, эрозии в слизистой оболочке толстого кишечника.
Показания: все заболевания толстой кишки.
Противопоказания: кишечная непроходимость, язвенный колит в период обострения, кишечное кровотечение.
Приготовьте:кружку Эсмарха, емкость с водой в количестве 1,5-2литра, вазелин, шпатель, клеенку, пеленку, штатив, резиновые перчатки, судно, емкость с дезраствором, взвесьсульфата бария (1,5 литра при t 0 – 36°-37°С), таз, лоток, салфетки, водяной термометр, фартук; фортранс, адсорбенты, ферментативные препараты бланк направления (указать название метода исследования, Ф.И.О. пациента, возраст, адрес или номер истории болезни, диагноз, дату исследования).
Ирригоскопию проводит врач.
Алгоритм действия постовой медсестры:
1. Установите доверительные отношения с пациентом.
2. Объясните пациенту цель и ход исследования и получите его согласие.
3. Проведите психологическую подготовку пациента.
4. Предупредите пациента о необходимости исключения из пищевого рациона продуктов, вызывающих газообразование, брожение и обеспечьте его обильным питьем за 2-3 дня до исследования.
5. По назначению врача давайте ферментативные препараты.
6. В 12 часов дня накануне исследования фортранс по схеме.
7. Обеспечьте легким ужином не позднее 18 часов.
8. Вечером накануне исследования (20 и 22 часа) поставьте пациенту 2 высокие очистительные клизмы по 1,5-2 литра с интервалом 2 часа до эффекта «чистой воды».
9. Утром за 2 часа до исследования поставьте пациенту 2 очистительные клизмы с интервалом 1 час.
10. Обеспечьте пациента утром легким белковым завтраком за 3 часа до исследования (для рефлекторного продвижения содержимого тонкого кишечника в толстую кишку).
11. Сопроводите пациента с историей болезни в рентгенологический кабинет к назначенному времени.
Алгоритм действия медсестры рентгенологического кабинета:
12. Уложите пациента на левый бок с приведенными к животу ногами.
13. Введите пациенту с помощью клизмы сульфат бария до 1,5 л (t°-36°-37°С) в рентген кабинете.
14. При проведении рентгенисследования медсестра покидает рентген кабинет.
15. После исследования сопроводите пациента в палату.
Примечание:
– с целью уменьшения газообразования в кишечнике за 3 дня до исследования исключите из рациона питания сырые овощи, фрукты. фруктовые соки, ржаной хлеб, молочные и дрожжевые продукты, сладости;
– назначьте: каши, кисели, омлеты, отварные мясные и рыбные продукты, яйцо, творог, сыр, белый хлеб, бульон, белые сухари.
168. Подготовка пациента к внутривенной (экскреторной)
пиелографию
Рентгенологическое исследование почек и мочевыводящих путей – основан на парентеральном введении контрастного вещества (урография. верографин, триобраст и др.).
Цель: диагностическая: позволяет установить расположение органов мочевой системы, оценить размеры и форму почек, определить функциональную способность (по накоплению и выделению контрастного вещества), наличие конкрементов в этих органах, определять проходимость мочеточников.
Показания: все заболевания почек и мочевыводящих путей.
Противопоказания: острые заболевания почек, геморрагические диатезы, повышенная чувствительность к препаратам йод, тиреотоксикоз, хроническая почечная недостаточность.
Осложнения: аллергическая реакция на препараты йода.
Приготовьте: контрастное парентеральное вещество по назначению врача, лоток с оснащением для внутривенных инъекций, набор для неотложной помощи при анафилактическом шоке, раствор тиосульфата натрия 30% (специфический антидот для йодсодержащих контрастных препаратов), бланк направления (указать название метода исследования, Ф.И.О. пациента, возраст, адрес или номер истории болезни, диагноз, дату исследования).
Холеграфию проводит врач.
Алгоритм действия постовой медсестры:
1. В конфиденциальной обстановке предоставьте пациенту (или членам его семьи) в доступной форме основную информацию о сути предстоящего исследования.
2. Получите согласие пациента на проведение исследования.
3. Проведите пробу на чувствительность к контрастному веществу накануне за 1 – 2 дня до исследования – ввести внутривенно 1,0 мл контрастного вещества, подогретого до Т – 37 0 С.
4. Предупредите пациента о необходимости проведения исследования утром натощак.
5. Поставьте пациенту очистительную клизму за 1 – 2 часа до исследования.
6. Проводите пациента в рентгенологический кабинет и историей болезни к назначенному часу.
Алгоритм действия медсестры рентгенологического кабинета:
7. Помогите пациенту лечь на спину.
8. Введите пациенту по назначению врача внутривенно 20-30 мл контрастного вещества, подогретого до t°-37°С медленно в течение 8-10 минут.
9. Пациенту выполняются обзорные снимки, а затем выполняется серия снимков через определенные промежутки времени.
10. При проведении рентгенологического исследования медсестра покидает рентген кабинет.
11. После исследования проводите пациентав палату. Обеспечьте наблюдение и покой.
Примечание:при непереносимости йодосодержащих препаратов проведение пробы и введение полной дозы препарата противопоказаны.
Показания и противопоказания к бронхоскопии и бронхофиброскопии
Бронхологические исследования занимают одно из ведущих мест в диагностике заболеваний органов дыхания, во многих случаях они имеют решающее значение как при установлении диагноза, так и определении протяженности патологического процесса. В существующих фундаментальных работах, посвященных бронхологическим исследованиям, вследствие многоплановости изложения материала и значительного его объема практическому врачу трудно выделить основные сведения, необходимые для решения конкретных диагностических задач. Кроме того, в литературе не отражены показания к бронхоскопии и бронхографии, базирующиеся на клинических и рентгенологических признаках болезней органов дыхания, что затрудняет отбор пациентов для бронхологического исследования и выбор наиболее информативного метода диагностики. Большой клинический опыт по применению бронхоскопии как гибким, так и ригидным эндоскопом позволил разработать дифференцированный подход к каждому методу. На основании собственного опыта и данных литературы в концентрированном виде изложены показания и противопоказания для бронхологических методов исследования – бронхоскопии и бронхографии, а также оценка соответствующих симптомов при различных заболеваниях легких.
Показания к диагностической бронхофиброскопии
Показания к бронхоскопии целесообразно формулировать, исходя из клинических и рентгенологических симптомов, указывающих на вероятность поражения бронхов, но не позволяющих установить диагноз без бронхологического исследования.
I. Показания к бронхоскопии, базирующиеся на клинических симптомах:
- Во всех случаях, когда врач вынужден констатировать затяжной хронический воспалительный процесс в легких. В этой ситуации он всегда вторичный, а заболевание, вызвавшее воспаление, локализуется, как правило, в бронхах.
- Немотивированный кашель (длительный кашель как единственный симптом болезни).
- Неадекватный симптоматический кашель (сильный длительный кашель, который нельзя объяснить характером диагностированного патологического процесса).
- Одышка, не адекватная объему поражения.
- Кровохарканье и легочное кровотечение.
- Резкие изменения количества мокроты за короткий промежуток времени (возможно препятствие в бронхах).
- Бациллярность и олигобациллярность при отсутствии явно выраженного туберкулезного поражения легких (возможен туберкулез бронхов, бронхонодулярные свищи).
- Необходимость бактериологического, цитогистологического исследования патологического материала из бронхов.
II. Показания, базирующиеся на рентгенологических симптомах:
- Наличие признаков нарушения бронхиальной проходимости: уменьшение легкого или его части в объеме; наличие гиповентиляции; ателектазы; вздутие легкого или его частей.
- Затяжная и хроническая пневмония (затяжное или хроническое воспаление чаще всего возникает на фоне другого заболевания).
- Наличие теней невыясненной этиологии в прикорневых, средних отделах, а также в корне легкого и в средостении.
- Быстрое изменение размеров внутрилегочной полости (при кавернозном туберкулезе или абсцессах).
- Диссеминированные заболевания легких.
- Туберкулез легких.
- Плеврит неясной этиологии.
III. Бронхоскопия необходима во всех случаях перед хирургическим лечением.
Показания к лечебной бронхоскопии
- Необходимость устранения обструкции бронхов слизью, гноем, кровью, инородными телами.
- Остановка легочного кровотечения тампонадой долевого бронха.
- Лечение гнойных бронхитов.
- Удаление гноя из внутрилегочных полостей.
- Лечение бронхоплевральных и бронхонодулярных свищей.
- Лечение поствоспалительных стенозов трахеи бронхов.
При острой и прогрессирующей хронической дыхательной недостаточности на почве обструкции бронхов возникает необходимость в срочной бронхоскопии:
- Массивное легочное кровотечение.
- Крупное инородное тело, баллотирующее в трахее или бронхах.
- Послеоперационный ателектаз и гиповентиляция легких.
- Аспирация желудочного содержимого.
- Астматический статус с обтурацией бронхов вязкой слизью.
- Травма грудной клетки с повреждением трахеи и бронхов.
- Термохимические повреждения дыхательных путей.
Цель экстренной бронхоскопии – срочная диагностика и устранение основной причины обструкции бронхов, улучшение легочного газообмена.
При неотложных состояниях, обозначенных в пп. 1-2, выполняется ригидная бронхоскопия под общим обезболиванием в условиях операционной; в пп. 3-7 – экстренная бронхофиброскопия через интубационную трубку на фоне искусственной вентиляции легких в операционной или в отделении реанимации.
Показания к ригидной бронхоскопии
Несмотря на преимущества бронхофиброскопии по сравнению с ригидной бронхоскопией в клинической практике могут быть ситуации, когда последняя является единственным методом выбора:
- бронхоскопия у детей до 10 лет;
- крупные инородные тела, баллотирующие в трахее или фиксированные в бронхах;
- массивное легочное кровотечение;
- массивная аспирация желудочного содержимого с примесью пищи;
- пункционная биопсия увеличенных трахеобронхиальных лимфатических узлов;
- электро- и лазерная эндобронхиальная хирургия при стенозирующих опухолевых и рубцовых процессах в трахее и (или) главных бронхах;
- эндобронхиальное лечение бронхиальных и бронхоплевральных свищей.
ПРОТИВОпоказания к бронхофиброскопии
Абсолютные:
- непереносимость препаратов, применяемых для местной анестезии;
- инфаркт миокарда, перенесенный менее 6 мес. назад;
- острый инсульт;
- нарушение сердечного ритма (выше III степени);
- гипертоническая болезнь с повышением диастолического давления более 100 мм рт. ст.;
- легочно-сердечная и сердечно-сосудистая недостаточность III степени;
- бронхиальная астма в фазе обострения, когда межприступный период составляет менее 3-х недель;
- стеноз гортани и (или) трахеи II-III степени;
- нервно-психические заболевания (эпилепсия, состояние после черепно-мозговой травмы, шизофрения);
- болевой синдром в брюшной полости;
- крайне тяжелое состояние больного, когда уточнение диагноза уже не может повлиять на лечебную тактику.
- острое респираторное заболевание верхних дыхательных путей;
- ишемическая болезнь сердца;
- тяжелый сахарный диабет;
- беременность (вторая половина);
- хронический алкоголизм;
- увеличение щитовидной железы III степени;
- период менструального цикла.
ПРОТИВОпоказания к ригидной бронхоскопии
- те же, что к бронхофиброскопии;
- заболевания полости рта;
- анкилоз нижней челюсти;
- повреждения шейных позвонков;
- аневризма аорты.
Вы читаете тему:
Бронхологические методы исследования при болезнях органов дыхания
Лаптев А.Н., Лавор З.В., БелМАПО.
Опубликовано: “Медицинская панорама” № 9, ноябрь 2002.
Бронхография: суть метода, показания, противопоказания, подготовка к исследованию
Бронхография – это исследование бронхиального дерева, при котором в просвет бронхов вводят контрастное вещество и делают серию рентгеновских снимков. Сегодня во многих клиниках пациентам доступны такие высокоинформативные и хорошо переносимые методы диагностики, как компьютерная томография, бронхоскопия и прочие, поэтому к рентгеноконтрастному исследованию бронхов в них прибегают относительно редко. В медицинских учреждениях, где доступ к вышеуказанным исследованиям по каким-то причинам ограничен, бронхография все еще применяется достаточно широко.
Давайте же рассмотрим, в каких ситуациях необходимо это исследование, каким категориям больных оно противопоказано, нужна ли подготовка к бронхографии, методику ее проведения, коротко – интерпретацию полученных результатов и осложнения процедуры, которые иногда, но все-таки случаются.
Суть метода, преимущества и недостатки
Как было сказано выше, суть бронхографии заключается во введении в просвет бронхов контрастного вещества (йодсодержащего или, реже, бариевой взвеси) и последующем выполнении рентгеновских снимков в разных проекциях.
Главный плюс этого метода диагностики – возможность исследовать строение бронхиального дерева полностью, даже самых мелких бронхов, недоступных осмотру бронхоскопом.
Есть у бронхографии и недостатки:
- исследование малоприятно для пациента, требует проведения местной либо общей (в зависимости от возраста и некоторых других факторов) анестезии;
- препараты, использующиеся для проведения диагностики, в частности, анестетики и контрасты, содержащие йод, у ряда пациентов вызывают аллергию;
- серия рентгеновских снимков оказывает достаточно большую лучевую нагрузку на организм, это ограничивает применение метода у некоторых категорий пациентов (например, у беременных), а также делает невозможным частое проведение исследования.
Показания
- симптомы заболевания легких (выраженная одышка, большое количество мокроты, выделение крови с мокротой), причину которых не удается верифицировать иными методами диагностики;
- подозрение на бронхоэктатическую болезнь; при подтвержденном диагнозе – определение показаний к операции;
- подозрение на наличие пороков развития органов бронхолегочной системы;
- быстро растущая полость в легких, обнаруженная на рентгенограмме;
- подозрение на доброкачественное или злокачественное новообразование в бронхах или легких, уточнение его распространенности;
- предстоящая операция на легких (на основании данных бронхографии врач будет иметь четкое представление о строении легких пациента и особенностях патологического процесса в них, а значит, точнее определится с тактикой оперативного вмешательства);
- после операции на легких с целью контроля.
В каждом конкретном случае необходимость выполнения бронхографии определяется после того, как проведены другие методы диагностики – рентгенография легких, бронхоскопия, компьютерная томография и прочие. Если данные, полученные при помощи этих методов, позволяют верифицировать диагноз, необходимости в бронхографии нет. И напротив, если они отвергли наличие определенного патологического процесса, искать его при помощи бронхографии также не стоит.
Противопоказания
По мере совершенствования методики бронхографии круг противопоказаний к ней постепенно сужается. Так, не проводят этот метод исследования при:
- инфаркт миокарда, перенесенный в течение последних 6 месяцев;
- инсульт;
- тяжелые аритмии;
- тяжелая гипертоническая болезнь;
- острый период ЧМТ;
- эпилепсия;
- выраженный стеноз верхних дыхательных путей;
- аллергические реакции на анестетики в анамнезе;
- аллергические реакции на препараты, использующиеся для контрастирования;
- тяжелое состояние больного, при котором результаты бронхографии не повлияют на прогноз.
Это абсолютные противопоказания, при которых данный метод диагностики не применяют совсем. Существуют и противопоказания относительные. Таковыми являются:
- острый фарингит, ларингит, трахеит;
- пневмония;
- обострение хронического воспалительного процесса в легких (например, бронхоэктатической болезни);
- бронхиальная астма в стадии обострения;
- прогрессирующий туберкулез легких;
- легочное кровотечение;
- беременность (в экстренных случаях допустимо проведение бронхографии после 20-й недели);
- некомпенсированный сахарный диабет;
- значительное увеличение щитовидной железы.
Целесообразность проведения бронхографии при наличии вышеуказанных состояний оценивает врач. Если есть возможность, исследование откладывают до выздоровления/стабилизации состояния больного, в экстренных же случаях – по усмотрению врача, основываясь на данных конкретной клинической ситуации.
Нужна ли подготовка
Прежде чем выполнять бронхографию, врач проведет полное обследование пациента, включающее в себя:
- общий анализ крови;
- определение группы крови и резус-фактора;
- анализ крови на свертываемость (коагулограмму);
- общий анализ мочи;
- ЭКГ;
- спирометрию;
- рентгенографию органов грудной клетки;
- иные методы диагностики, в зависимости от клинической ситуации.
За несколько дней до исследования лечащий врач расскажет пациенту о предстоящей процедуре, о том, что, зачем и как именно будет сделано. Если пациент на обследование согласен, он подпишет соответствующий документ (в случае, когда бронхография необходима ребенку, давать согласие или нет – решают родители).
Сильный кашель может помешать диагностике, поэтому если у пациента есть такой симптом, следует сообщить о нем врачу, чтобы тот назначил соответствующее лечение.
Особых подготовительных мероприятий к исследованию не требуется. Единственное, оно должно проводиться натощак – пациент не должен принимать пищу как минимум за 8 часов до бронхографии.
Непосредственно перед началом процедуры следует сходить в туалет (чтобы наполненный мочевой пузырь не помешал закончить обследование) и снять зубные протезы, если таковые имеются.
Методика проведения
Проводят бронхографию, как правило, в стационаре, в специальном кабинете, оборудованном столом, которому можно придать нужную конфигурацию (чтоб пациент находился в положении полулежа), бронхоскопом и аппаратом для проведения рентгенографии. В кабинете соблюдаются стерильные условия.
Пациент в процессе диагностики не испытывает неудобства, расслаблен.
Исследование может быть проведено под местной или общей анестезией. В первом случае перед его началом в организм пациенту вводят бронхорасширяющие, седативные (чтобы подавить волнение) препараты и распыляют в области глотки анестетик. Пациент при этом ощущает онемение обработанных препаратом тканей, легкую заложенность носа, ему становится сложно сглотнуть слюну. Если есть необходимость в общей анестезии, или наркозе (как правило, к этому виду обезболивания прибегают при проведении бронхографии детям или лицам с психическими расстройствами, а также при необходимости сочетания нескольких методов диагностики, например, бронхографии и бронхоскопии), пациенту на нос и рот надевают маску, через которую подают анестезирующий препарат – пациент засыпает, маску снимают, интубируют трахею.
Через рот или ноздрю вводят бронхоскоп. По мере его продвижения подают в дыхательные пути снижающий чувствительность препарат (анестетик), и только потом – контрастное вещество. Иногда перед бронхографией проводят бронхоскопию.
В качестве рентгеноконтрастного вещества используют преимущественно йодсодержащие препараты, а при аллергии на них – водную бариевую взвесь. Недостаток последней – раздражение слизистой трахеи и бронхов и более продолжительное по сравнению с йодсодержащим контрастом выведение из дыхательных путей.
Чтобы контрастное вещество растеклось по слизистой оболочке стенок бронхов, равномерно заполнило их просвет, обследуемому придают разные положения, просят его повернуться (либо медработники сами поворачивают его).
Когда контраст введен и распределен, выполняют несколько рентгеновских снимков в разных проекциях. После этого считают исследование выполненным.
Исследование завершено. Что дальше?
В течение 2 часов после бронхографии человека могут беспокоить дискомфорт в гортани и затрудненное глотание. Принимать пищу, пить и курить, пока не пройдут эти симптомы, не рекомендуется.
Врач назначит пациенту специальные дыхательные упражнения, которые ускорят процесс выведения из дыхательных путей контрастного вещества. Иногда с этой же целью ему проводят постуральный дренаж – укладывают в наклонное положение, облегчая отхождение контраста.
Что оценивает врач на снимках
Здоровые бронхи на снимках, полученных путем проведения бронхографии, имеют правильное строение:
- левый главный бронх идет практически горизонтально, правый короче него, имеет больший диаметр и направлен вертикально;
- диаметр бронхов последующего порядка обязательно меньше, чем предыдущего (то есть бронхи сужаются от центра к периферии);
- дефекты наполнения либо заполненные контрастным веществом полости (соответственно, стенозы или выпячивания стенки) отсутствуют.
Если врач обнаруживает какое-либо патологическое образование в бронхах, он должен максимально подробно его охарактеризовать: указать количество образований, точную локализацию (легкое, доля, уровень ребра/позвонка), размеры, форму, плотность (о ней судят на основании интенсивности тени), однородность, четкость контура, ровные или неровные границы, а также подвижность, которая определяется путем наблюдения за локализацией образования при дыхании. На основании этих данных специалист сделает вывод о том, что это за образование, то есть выставит предположительный диагноз. Окончательный же вердикт обязательно учитывает клиническую картину, результаты всех лабораторных и инструментальных, включая бронхографию, исследований, а при необходимости и данные биопсии.
Бывают ли осложнения
В отдельных случаях при проведении бронхографии или вскоре после ее окончания состояние больного ухудшается. Наиболее распространенными осложнениями являются:
- аллергическая реакция на контрастное вещество (пациент ощущает головокружение, тошноту, у него возникает рвота, тахикардия, снижается артериальное давление, он может потерять сознание);
- бронхоспазм (обследуемый внезапно ощущает острую нехватку воздуха, возникает выраженная одышка, цианоз кожных покровов);
- кровотечение из носа или кровохарканье (если бронхоскоп повреждает слизистую соответствующей части дыхательных путей);
- воспаление слизистой оболочки гортани, или ларингит (в результате механического повреждения слизистой оболочки или инфицирования ее);
- обострение патологического процесса, по поводу которого и проводилась бронхография.
Врач, проводящий диагностику, знает о возможности развития этих состояний и владеет методикой их устранения, да и возникают они лишь в исключительных случаях, поэтому волноваться повода нет.
К какому врачу обратиться
Направляет на такое исследование пульмонолог, хирург или онколог. Проводит его и анализирует снимки врач лучевой диагностики.
Заключение
Бронхография – метод диагностики болезней бронхолегочной системы, проводимый путем введения в дыхательные пути контрастного вещества (при помощи бронхоскопа) с последующим выполнением серии рентгеновских снимков в разных проекциях. Это достаточно сложный и малоприятный для пациента метод исследования, поэтому применяется он, как правило, в том случае, когда другие методы не подтвердили или не опровергли наличие в бронхах или легких той или иной болезни.
Проводится преимущественно в условиях стационара в специально предназначенном для этого кабинете. Пациент на момент исследования должен быть голодным.
Крайне редко бронхография приводит к развитию ряда осложнений, причинами которых обычно становится недостаточно изученный анамнез (отсутствие данных об аллергии на йодсодержащие вещества), травматизация дыхательных путей бронхоскопом и несоблюдение правил асептики. Вероятность развития осложнений при отсутствии противопоказаний к исследованию ничтожно мала, а если противопоказания имеются, врач оценивает риски с индивидуальным подходом и решает, опасна для конкретного пациента бронхография или нет.
Здоровьесберегающий канал, врач Масленникова А. В. рассказывает о бронхографии:
Бронхография – суть метода исследования. Подготовка пациента к бронхографии. Показания к исследованию, противопоказания и интерпретация результатов. Бронхография у детей и беременных.
Анатомия бронхиального дерева
 Бронхи являются нижними дыхательными путями – они проводят воздух непосредственно к альвеолам (дыхательным мешочкам) легких.
Бронхи являются нижними дыхательными путями – они проводят воздух непосредственно к альвеолам (дыхательным мешочкам) легких.
По своей сути бронхиальное дерево является вентиляционной системой, состоящей из большого количества полых трубок. Они разветвляются по направлению вниз, от более крупных отходят менее крупные. С уменьшением диаметра уменьшается и плотность их стенки. Самые мелкие бронхи – бронхиолы – переходят в легочные альвеолы (мешочки) – образования, из которых состоят легкие и которые непосредственно осуществляют газообмен между атмосферным воздухом и кровью.
Бронхиальное дерево начинается от трахеи, там, где она раздваивается, образуя два самых крупных главных бронха. Левый главный бронх имеет большую длину, более узкий просвет и занимает более горизонтальное положение. Правый главный бронх более короткий, широкий, проходит вертикально. Это связано с тем, что левое легкое немного смещено находящимся рядом сердцем.
Структура бронхиального дерева:
- трахея делится на два главных бронха: правый и левый;
- от главных отходят долевые бронхи, каждый из которых направляется к определенной доле легкого;
- долевые бронхи делятся на сегментарные – они вентилируют сегменты легких, на которые делятся легочные доли;
- сегментарные бронхи распадаются на субсегментарные;
- дольковые бронхи имеют небольшой диаметр и вентилируют маленькие части легкого – дольки;
- бронхиолы – самые мелкие бронхи, которые переходят в легочную ткань – альвеолы
Вместе с бронхами проходят легочные артерии и вены соответствующего диаметра. Чем меньше диаметр бронха, тем больше в его стенке мышечных волокон. Они регулируют ширину просвета, увеличивая или уменьшая приток воздуха к легочной ткани при определенных обстоятельствах.
Физиология дыхания
 Число дыхательных движений, которое совершает взрослый человек в течение одной минуты – 14 – 16. При определенных условиях частота дыхания может изменяться в пределах 10 – 18 в минуту. У детей она составляет 20 – 30 в минуту, у новорожденных – 40 – 60 в минуту.
Число дыхательных движений, которое совершает взрослый человек в течение одной минуты – 14 – 16. При определенных условиях частота дыхания может изменяться в пределах 10 – 18 в минуту. У детей она составляет 20 – 30 в минуту, у новорожденных – 40 – 60 в минуту.
Во время вдоха происходит расширение грудной клетки, и воздух устремляется по бронхиальному дереву в легкие. Во время выдоха грудная клетка сжимается, воздух выходит наружу. Сжатие и расширение грудной клетки происходит в результате работы дыхательной мускулатуры.
Мышцы, принимающие участие в акте дыхания:
- Межреберные мышцы. Если в основном работают они, то отмечается грудной тип дыхания. Он характерен для женщин. Во время вдоха межреберные мышцы подтягивают ребра вверх, заставляя грудную клетку расширяться. Во время выдоха – тянут вниз, заставляя сжиматься.
- Диафрагма. Когда в основном работает эта мышца, то отмечается диафрагмальный, или брюшной тип дыхания. Он больше характерен для мужчин. У детей отмечается смешанный тип дыхания, при котором работают и межреберные мышцы, и диафрагма. Диафрагма попеременно то опускается, то поднимается, таким образом, попеременно увеличивается объем брюшной полости и грудной клетки. Считается, что диафрагмальный тип дыхания способствует более полноценной вентиляции нижних отделов легких. .
- Вспомогательные дыхательные мышцы. К ним относят мышцы шеи, плечевого пояса, брюшного пресса. Они начинают работать во время патологии, когда дыхание затруднено, и ткани организма получают недостаточное количество кислорода.
Процесс дыхания регулируется соответствующими нервными центрами головного мозга. Человек может управлять процессом дыхания сознательно, делая его более частым, редким, задерживая на определенное время. Большую часть времени дыхательные движения осуществляются неосознанно.
Ценность бронхографии
 Основное преимущество бронхографии состоит в том, что она позволяет подробно изучить строение всего бронхиального дерева. В этом плане она часто оказывается эффективнее эндоскопического исследования – бронхоскопии.
Основное преимущество бронхографии состоит в том, что она позволяет подробно изучить строение всего бронхиального дерева. В этом плане она часто оказывается эффективнее эндоскопического исследования – бронхоскопии.
В настоящее время бронхография стала применяться реже, так как появились более информативные и безопасные методы компьютерной диагностики.
Главные недостатки бронхографии:
- исследование нужно проводить при помощи общей или местной анестезии, иначе оно доставит пациенту сильный дискомфорт;
- применение общего наркоза у детей является обязательным;
- анестетики и йодсодержащие препараты, которые применяются во время бронхографии, способны вызывать аллергические реакции;
- бронхография предполагает лучевую нагрузку на организм, поэтому ее нельзя делать часто, у некоторых групп пациентов имеются противопоказания.
Подготовка к исследованию
Общие требования и рекомендации:
- Если бронхография будет проводиться под местной анестезией, то пациент не должен принимать пищу за 2 часа до исследования. Если планируется общий наркоз, то это время удлиняется.
- Накануне и в день проведения бронхографии должна быть выполнена тщательная гигиена ротовой полости.
- Если пациент носит зубные протезы, то перед исследованием он должен их снять.
- Перед проведением бронхографии нужно помочиться.
Обследование и беседа с пациентом:
Обезболивание
Без анестезии
У взрослых пациентов бронхография может проводиться без обезболивания. Но в этом случае исследуемому придется терпеть сильный дискомфорт.
Местная анестезия
У большинства взрослых пациентов бронхография проводится под местной анестезией:
- за 30 минут до начала манипуляции проводится премедикация: пациенту дают медикаментозные препараты, которые помогают расслабиться, подавить кашель, расширить просвет бронхов;
- местная анестезия осуществляется непосредственно перед бронхографией при помощи спрея: при этом в начале может отмечаться некоторое затруднение дыхания, которое затем проходит.
Общая анестезия (наркоз)
К общему наркозу при проведении бронхографии прибегают у детей младшего возраста. У них исследование можно проводить только при наличии общего обезболивания.
Другие лекарственные вещества
Проведение бронхографии
Бронхография проводится на стоматологическом кресле или на операционном столе, которому можно придать подходящую конфигурацию.
Обязательное оборудование кабинета для проведения бронхографии:
- рентгеновский аппарат;
- катетер или бронхоскоп для введения контраста в легкие;
- рентгеноконтрастное вещество;
- реанимационный набор.
Ход исследования:
- Пациента укладывают на стоматологическое кресло или операционный стол. Он должен занять максимально удобное и расслабленное положение – это облегчит проведение исследования.
- Если бронхография проводится под общим наркозом. Анестезиолог дает пациенту масочный наркоз. После этого маску снимают с лица, проводят интубацию трахеи.
- Если бронхография проводится под местной анестезией. При помощи спрея осуществляют анестезию ротовой полости. Затем вводят бронхоскоп, через который подают анестетик, а затем рентгеноконтрастное вещество.
- Перед тем, как вводить в бронхи контраст, врач может выполнить бронхоскопию – осмотреть слизистую оболочку при помощи бронхоскопа.
- Контраст должен равномерно заполнить бронхи и распределиться по их стенкам. Для этого пациента несколько раз переворачивают, придавая ему разные положения.
- Затем выполняют серию рентгеновских снимков. После этого исследование закончено.
Показания к бронхографии
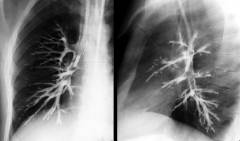 Основные цели использования бронхографии:
Основные цели использования бронхографии:
- Выявление бронхоэктазов и определение показаний к хирургическому лечению.
Бронхоэктазы – это расширения бронхов (чаще всего сегментарных), которые чаще всего являются симптомом хронического патологического состояния – бронхоэктатической болезни. В участках расширения скапливается бронхиальный секрет, который превращается в питательную среду для болезнетворных микроорганизмов. Если после курса медикаментозной терапии не наступает улучшений, то бронхоэктазы необходимо удалять хирургическим путем. Бронхографию применяют для диагностики бронхоэктатической болезни и контроля ее течения.
При помощи бронхографии легко выявляются легочные кисты, опухоли, полости.
Во время проведения бронхографии могут быть выявлены анатомические особенности или патологические образования, способные затруднить прохождение бронхоскопа.
После бронхографии

После проведения исследования отмечается небольшая боль и саднение в гортани. Это – временное ощущение, которое постепенно пройдет. Для того чтобы справиться с ним быстрее, врач порекомендует специальные полоскания и пастилки.
Под действием анестетика нервные окончания на слизистой оболочке глотки утрачивают чувствительность, в результате чего нарушается глоточный рефлекс. Глотание становится невозможным или резко затрудненным. Восстановление происходит в течение 2 часов: в это время пациент должен воздерживаться от приема пищи и жидкости.
Для того чтобы быстрее вывести контрастное вещество из бронхов, необходимо выполнять дыхательные упражнения, откашляться. Иногда врач может назначить постуральный дренаж. Пациента укладывают в специальное положение, которое ускоряет очищение бронхиального дерева.
Чаще всего бронхография проводится в стационаре. Если ее выполняют в амбулаторных условиях (в поликлинике), то после нее выдается больничный на сутки.
Оценка результата бронхографии врачом
Что видно в норме?
Как оценивают патологические образования?
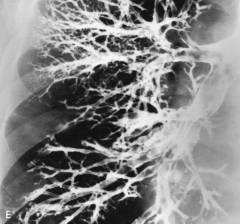
При обнаружении на снимках патологического образования, врач руководствуется стандартной схемой его оценки:
- положение по отношению к долям легкого, бронхам, ребрам и позвонкам;
- количество образований;
- форма: округлая, овальная, неправильная;
- размеры: обычно измеряют наибольший и наименьший диаметр (в случае со стенозом – ширину и протяженность);
- интенсивность тени на рентгенограмме позволяет судить о плотности патологического образования;
- рисунок: образование может быть однородным или иметь внутри какую-то структуру;
- контуры: четкие или нечеткие;
- границы: ровные или не ровные;
- смещение: меняет ли образование свое положение в процессе дыхания?
Оценив эти признаки и сопоставив их с симптомами, результатами других исследований, врач может поставить диагноз.