Прогноз интрамуральный инфаркт миокарда. Мелкоочаговый интрамуральный инфаркт миокарда. Ишемическое повреждение миокарда
Интрамуральный инфаркт миокарда
Интрамуральный инфаркт миокарда
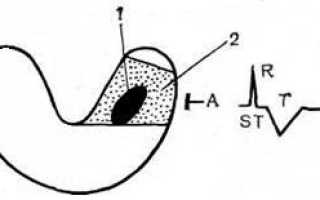
Интрамуральный инфаркт миокарда. Зона инфаркта окружена трансмуральной ишемией. На ЭКГ регистрируется отрицательный  симметричный «коронарный» зубец Т. 1 – интрамуральный инфаркт; 2 – трансмуральная ишемия.
симметричный «коронарный» зубец Т. 1 – интрамуральный инфаркт; 2 – трансмуральная ишемия.
Интрамуральный инфаркт миокарда расположен в толще стенки левого желудочка и не доходит ни до эндокарда, ни до эпикарда. Он может быть небольшим по размеру или поражать значительную массу миокарда желудочка.
При такой локализации инфаркта возбуждение стенки левого желудочка с разных, сторон обходит зону инфаркта, в связи с чем при интрамуральном инфаркте патологический зубец Q не появляется. Однако вокруг зоны инфаркта образуется трансмуральная ишемия, которая приводит к изменению направления волны реполяризации и регистрации отрицательного симметричного «коронарного» зубца Т.
Таким образом, интрамуральный инфаркт миокарда можно диагностировать по появлению отрицательного симметричного зубца Т. Часто при образовании такого зубца в результате интрамурального инфаркта одновременно увеличивается продолжительность электрической систолы желудочков (QT).
«Руководство по электрокардиографии», В.Н.Орлов
Субэндокардиальный инфаркт миокарда
Инфаркт без зубца Q. Интрамуральный инфаркт миокарда
Обычно выделяют два типа «инфаркта без зубца Q » по локализации поражения в толще стенки левого желудочка или МЖП: 1) интрамуральныи инфаркт миокарда (очаг некроза расположен в средних и частично внутренних — субэндокардиальных слоях стенки) и 2) субэндокардиальный инфаркт (очаг некроза только во внутренних — субэндокардиальных слоях миокарда стенки желудочка).
В этой статье мы рассмотрим изменения ЭКГ при интрамуральном инфаркте. Если очаг некроза небольшой (мелкоочаговый инфаркт) или располагается в средних слоях стенки (не распространяется на субэпикардиальную половину стенки), то он существенно не изменяет ЭДС деполяризации пораженного отдела стенки и соответственно не отклоняет суммарный вектор QRS первой половины возбуждения в сторону, противоположную очагу некроза.
На ЭКГ отсутствует патологический зубец Q (De Luna А. В. 1987; А. Б. де Луна, 1993). Однако такой некротический очаг окружает довольно большая зона трансмуральной ишемии (повреждения) в первые часы — сутки инфаркта, изменяющая фазу 2 ПД и отклоняющая вектор S — Т к положительному полюсу отведений, расположенных над областью инфаркта. В последующие сутки — недели инфаркта, в связи с адаптацией и улучшением коллатерального кровообращения, зона ишемии и степень дистрофии подобной повреждению уменьшается, а в дальнейшем развивается иммунная воспалительная реакция, также не достигающая субэпикарда. Эти изменения в пораженном миокарде не влияют на фазу 2 ПД, а лишь замедляют процесс быстрой реполяризации (фазу 3 ПД) и соответственно, не влияя на вектор S — Т, отклоняют вектор Т в сторону, противоположную очагу ишемии, т. е. к отрицательному полюсу отведений, расположенных положительным полюсом над областью инфаркта.
Соответственно вышесказанному на ЭКГ в первые часы интрамурального инфаркта миокарда регистрируется смещение вверх сегмента RS — Т (отведения I,aVL,V2 — V5) с переходом в высокий Т в части отведений. Эти изменения ЭКГ при интрамуральном инфаркте крайне кратковременны. Уже через несколько часов или к концу первых, реже на 2—3-й сутки уровень сегмента RS — Т нормализуется, а на ЭКГ появляется отрицательный коронарный зубец Т.

Последний признак остается основным в течение более 2 недель. обычно 4—6 недель всего острого и подострого периода инфаркта, а нередко отрицательный зубец Т остается на многие месяцы и годы как признак постинфарктного рубца. Отрицательный зубец Т, так же как и при крупноочаговом инфаркте с патологическим зубцом Q на ЭКГ, проходит полифазную динамику:
1) первая инверсия;
2) промежуточная фаза изменений Т (уменьшение глубины);
3) повторная инверсия Т на 2—4-й недели болезни;
4) постепенное уменьшение глубины зубца Т в подострой стадии и
5) нормализация (реверсия) его или стабильно неглубокий отрицательный Т в рубцовой стадии.
В отличие от трансмурального инфаркта. при интрамуральном инфаркте вторая инверсия зубца Т не всегда характеризуется большой его глубиной. В отведениях с противоположной стороны от области инфаркта определяется соответствующая динамика положительного коронарного зубца Т.
Оглавление темы «ЭКГ при инфаркте миокарда»:
Как проявляется интрамуральный инфаркт миокарда?
 Что такое интрамуральный инфаркт миокарда и как он проявляется? Чем именно характеризуется такое проявление недуга? Какими препаратами лечить интрамуральный инфаркт миокарда?
Что такое интрамуральный инфаркт миокарда и как он проявляется? Чем именно характеризуется такое проявление недуга? Какими препаратами лечить интрамуральный инфаркт миокарда?
Инфаркт миокарда – это острое заболевание, которое возникает вследствие ишемического некроза определенной мышцы сердца, оно обусловлено нарушением коронарного оттока крови.
Зачастую в основе инфаркта миокарда лежит крайне острый тромбоз ветви коронарной артерии, которая может быть поражена атеросклеротическим процессом и быть частично стенозированной. Также в этих процессах участвует коро-нароспазм, который особенно характерен при нерезком атеросклерозе коронарной артерии.
Различные причины могут привести к инфаркту миокарда, как и к стенокардии. Такими причинами могут являться главным образом физические и эмоциональные нагрузки, повышение артериального давления и другие факторы, которые повышают потребность миокарда в кислородном обеспечении.
Развитие инфаркта миокарда для половины случаев следует за предынфарктным состоянием, которое называется продромальный период. Оно развивается за несколько недель до развития самого инфаркта миокарда.
Интрамуральный инфаркт миокарда характеризуется степенью распространения некроза вглубь сердечных мышц. Характеристика интрамурального инфаркта миокарда может звучать как: некроз стенки миокарда, тогда как эпикард и эндокард остаются не пораженными.
Как лечится интрамуральный инфаркт миокарда?
Для профилактики различных нарушений сердечного ритма вводят лидокаин – 80 мг. внутримышечно, 120 мг. внутривенно. После оказания неотложной медицинской помощи регистрируют ЭКГ и больного в срочном порядке транспортируют в стационар. Пациенту показывают придерживаться строгого постельного режима, а также запрещаются активные движения, а на вторые сутки разрешают провести пассивный поворот. Если же серьезных осложнений не наблюдается, больному разрешают присесть в постели.
Строгий постельный режим, и прием наркотических анальгетиков вместе с атропином могут привести к затруднительным нарушениям работы кишечника, поэтому необходимо регулировать работу кишечника слабительными средствами и легкой очистительной клизмой. Калорийность питания следует снизить.
Поскольку инфаркт миокарда связан с коронарным атеросклерозом и коронаротромбозом, то применение антикогулянтов и фибринолитических препаратов – это патогенетическая терапия. Цель антикоагулянтной терапии – это ограничение тромбоза, который начался, а также профилактика повторного тромбоза и осложнений с ним связанных. Антикоагулянтная терапия улучшает коронарное кровообращение и значительно ограничивает зону некроза.
Что такое интрамуральный инфаркт миокарда
Под любым инфарктом миокарда всегда понимаются некротические изменения, происходящие в сердечной мышце.
Часто инфаркт является последствием ишемии, но в МКБ десять имеет отдельный код и, следовательно, представляет собой отдельное заболевание на сегодняшний день.
Интрамуральный инфаркт миокарда представляет собой некротические очаги, которые располагаются в толще мышечной стенки, непосредственно в миокарде. При этом пограничные слои некрозом не затрагиваются.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Основной особенностью этого вида инфаркта является то, что при его развитии врач не может найти на ЭКГ зубец Q, то есть развивается не Q-инфаркт.
Причины
Существует огромное множество различных причин, которые способствуют развитию инфаркта. Нередко врачи считают инфаркт даже не самостоятельным заболеванием, а осложнением какой-либо иной патологии.
Однако, какой бы ни была основопологающая причина, а механизм развития болезни остается прежним: сердце не получает достаточное количество крови и кислорода, из-за чего клетки испытывают гипоксию и начинают умирать. Умершие клетки заменяет собой соединительная ткань, из-за чего способности сердца к сокращению уменьшаются.
Перерыв в транспортировки крови в сердечную мышцу происходит в основном по трем причинам:
- происходит патологический стеноз в артериях, снабжающих кровью сердце;
- тромб закупоривает одну из венечных артерий сердца;
- миокард нуждается в большем количестве кислорода, чем обычно.

Интрамуральный мелкоочаговый инфаркт не так опасен для пациента, как другие виды этой патологии, но все равно может привести к летальному исходу
Чаще всего лечение интрамурального инфаркта миокарда подразумевает под собой не только устранение ишемии и ограничение зоны некроза, но и избавление от сопутствующих патологий, которые усугубляют сам инфаркт или служат его первопричинами.
Причины и последствия инфаркта легкого читайте в другой статье.
Бляшка значительно ограничивает пропускную способность сосуда, что приводит к ишемии того участка, который кровоснабжается сосудом.
Атеросклерозу в той или иной мере подвержены все люди, но он, как причина инфаркта, в основном определяется у людей пожилого возраста, так как на образование бляшки требуется время, и чаще всего это не один год.
Выделяют ряд причин, которые способствуют формированию бляшки:
- врожденные аномалии обмена жиров;
- генетические особенности;
- злоупотребление табаком;
- ожирение;
- артериальная гипертензия;
- наличие сахарного диабета;
- недостаток подвижности;
- разнообразные заболевания хронического характера.
При летальном исходе инфаркта на вскрытии у 95% обнаруживаются атеросклеротические поражения.
Примечательным является тот факт, что если вовремя обратиться к врачу с жалобами на приступы стенокардии, то развивающийся атеросклероз можно обнаружить на ранних стадиях и не допустить его прогрессирования.
Чаще всего артерииты развиваются под воздействием следующих факторов:
- сифилис;
- периартериит узелкового характера;
- системная красная волчанка;
- ревматические поражения сосудов.
Коронарные артерии от артериита страдают редко, следовательно воспаление артерий, как причина инфаркта, также встречается не часто.
- из-за сильной закрытой травмы груди нередко формируется такая патология, как контузия миокарда;
- в результате из венечных артерий часть крови уходит, а миокард получает меньше необходимого кислорода, но инфаркт провоцирует обычно не это;
- основная причина – формирование активного свертывание крови, что приводит к образованию тромба, а тот в свою очередь перекрывает сосудистый просвет.
Часто к увеличению артериальной стенки приводят следующие патологии:
- мукополисахаридоз;
- амилоидоз;
- отложение кальция на интиме;
- гиперплазия эпителия из-за неправильного приема оральных контрацептивов;
- гиперплазия из-за лучевой терапии.
Тромбы чаще всего образуются из-за:
- инфекционного эндокардита;
- использования имплантированных сердечных клапанов;
- атеросклероза.
Правда, эмболическое поражение редко приводит к интрамуральному инфаркту.
Часто эта патология развивается при:
- сужениях коронарных сосудов;
- патологии клапана аорты;
- тиреотоксикозе;
- гипотонии.
- Пусть и редко, но при нарушении свертывающей системы крови тромб может сформироваться уже в просвете одной из венечных артерий, перекрыв ее;
- также подобная причина может спровоцировать инфаркт миокарда при развитии ДВС-синдрома, например, при сепсисе.
- Если хирургическое вмешательство проводится непосредственно на сердце или рядом с ним, возможно развитие инфаркта, как осложнения.
- Предсказать подобный исход невозможно, дело чаще всего даже не во врачебной ошибке, а в индивидуальной особенности пациента.
- В случае врожденных патологий инфаркт развивается в основном у молодежи;
- происходить это может по разным причинам, начиная от недоразвития коронарных артерий, и заканчивая аномалиями проводящей системы сердца, который приводят к повышенному потреблению кислорода миокардом;
- пожилые люди от данной патологии страдают гораздо реже.
Диагностика интрамурального инфаркта миокарда желудочков
Характерной особенностью инфаркта с интрамуральным поражением является полное отсутствие патологического Q зубца на ЭКГ, даже если некроз имеет широкую зону поражения.
Еще один характерный признак именно интрамурального инфаркта – формирование коронарного зубца. Этот признак присутствует у больных на ЭКГ в 95% случаев.
Вместе с появлением коронарного зубца может отмечаться увеличение интервала QT.
Диагностика интрамурального инфаркта миокарда желудочков осложняется тем, что он практически не имеет особенных признаков, а те что есть, встречаются не всегда.
Врачу, диагностируя данную патологию, приходится надеяться не столько на показатели ЭКГ, сколько на клиническую картину и данные осмотра больного.
Также врачи прибегают к лабораторным исследованиям, где особую роль играют показатели ферментов АЛТ и АСТ.
Симптомы
Основным признаком инфаркта любого расположения являются сильные болезненные ощущения в области сердца. Данный симптом обычно самый первый, именно на него обращают внимание все больные, именно с жалобой на него поступают в стационар.
- боль в груди при инфаркте часто путают со стенокардией;
- дифференцировку можно провести при помощи приема нитроглицерина;
- данный препарат при стенокардии купирует болевой приступ, а при инфаркте миокарда нет;
- в некоторых случаях у пожилых и диабетиков болезненность в груди может отсутствовать, развивается безболевой инфаркт;
- боль обычно сильная, возникает в ответ на стресс или усиленную физическую нагрузку;
- нередко пациент, ощущая боли, начинает слишком сильно нервничать, чем только усугубляет свое состояние.
- вегетативная нервная система также принимает участие в развитии патологии, что и объясняет появление холодного липкого пота;
- данный симптом может указать на развитие инфаркта в том случае, когда отсутствуют боли.
- кожа здорового человека обладает своим характерным цветом не только из-за пигментов, но и из-за кровотока;
- в том случае, если у больного развивается инфаркт, сосуды кожи сужаются, из-за чего формируется ее побледнение;
- организм реагирует на инфаркт сужением сосудов, чтобы сэкономить кровь для жизненно-важных органов;
- некоторые пациенты при развитии приступа могут отмечать похолодание конечностей.
- во-первых, пациент страдает от боли и часто не может вдохнуть полной грудью;
- во-вторых, происходит сбой работы левого желудочка, из-за чего избыток крови скапливается в малом кругу кровообращения, что застопоривает газообмен;
Если инфаркт сильно запущен, развился кардиогенный шок или разрыв сердца, ко всем патологиям быстро присоединяется отек легких, который формируется из-за «пропотевания» жидкости в легкие. В случае развития отека легких пациент начинает кашлять пеной розоватого цвета.
- весьма спорный симптом, который, однако, нередко упоминается пациентами;
- страх смерти развивается из-за невозможности вдохнуть полной грудью и чувства болезненности за грудиной.
Может ли возникнуть инфаркт после инсульта и почему — ответы тут.
Описание синдромов при инфаркте миокарда вы можете найти по ссылке.
Интрамуральный инфаркт миокарда

Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
НЦССХ им. А. Н. Бакулева
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
Кантональный госпиталь Женевы, Женева (Швейцария)
«Курс по терапии»
Российского государственного медицинского института Росздрава
Любой инфаркт миокарда представляет собой негативные изменения в сердечной мышце. Зачастую такое состояние не является самостоятельной патологией, а скорее имеет вид последствия от других серьезных болезней. Интрамуральный инфаркт миокарда – это некротические очаги, располагающиеся в ткани мышечной стенки в миокарде. Близкие слои не меняются при подобных состояниях.
Причины возникновения
Существует немало причин, которые влияют на развитие инфаркта. Такое состояние человек получает в основном из-за таких причин, как:
- Возникает тромб, который перекрывает одну из венечных артерий;
- Миокарду требует намного больше кислорода, чем всегда;
- Возникает патологический стеноз в артериях, которые и снабжают кровью сердце.
Практически во всех случаях интрамуральный инфаркт происходит в следствие зашлакованности коронарных сосудов сгустками крови или бляшками. Именно они образуются из-за атеросклероза. Такое состояние достаточно опасно и развиться оно может у людей, которые:
- Имею проблемы с лишним весом;
- Имеют заболевание сахарный диабет;
- Имеют вредную привычку курения;
- Подвергаются постоянным стрессам;
- Наркозависимы.

Помимо этих причин, получить инфаркт могут люди, у которых нарушена свертываемость крови, они страдают от высокого артериального давления или имеют нарушения в обмене веществ организма.
Симптомы
Любой инфаркт, независимо от его вида имеет ряд симптомов, по которым можно безошибочно его определить. В любом случае человека будет беспокоить боль в области сердца. Именно это первым делом будет беспокоить больного и именно это даст повод обратиться за помощью.
Вот некоторые симптомы, которые указывают на интрамуральный инфаркт
Диагностика
Распознать интрамуральный инфаркт не так-то просто, все осложняется тем, что состояние не имеет особенных признаков, по которым можно было бы безошибочно утверждать о развитии патологии. Специалист рассматривает не столько данные, которые получены с помощью ЭКГ, сколько проводит тщательный осмотр больного. Важно назначить больному сдачу крови для определения показателей АСТ и АЛТ.

ЭКГ при интрамуральном инфаркте
При проведении электрокардиограммы при интрамуральном инфаркте можно увидеть определенный признак этого состояния, им является отрицательный зубец Т. Он и является основным признаком этого вида инфаркта. Особенностью этого отрицательного зубца Т является то, что он сохраняет свою негативность на протяжении 14 дней. После чего зубец Т становится положительным. Из этого следует. Что с помощью кардиограммы интрамуральный инфаркт можно определить только в динамике. Контроль ЭКГ необходимо проводить на протяжении 2 недель.
Такие признаки ЭКГ дают возможность распознать этот вид инфаркта. Однако, при некоторых его локализациях, определить его бывает достаточно проблематично.
Лечение
При наступлении интрамурального инфаркта больного необходимо срочно поместить в лечебное учреждение. С помощью наркотических обезболивающих пациенту снимают болевой синдром. Далее больному назначаются:
- Антитромболитики;
- Адреноблокаторы;
- Антикоагулянты;
- Нитроглицерин.
Чтобы восстановить кровоток и убрать очаг некроза, специалистам приходится прибегнуть к оперативному вмешательству. При интрамулярном инфаркте операция проводится в экстренном порядке. Специалисты в силах принять необходимые меры и вывести пациента из опасного состояния. После инфаркта пациенту необходимо беречь себя и соблюдать все рекомендации лечащего врача, только тогда есть шанс предотвратить повторение подобных состояний.
Особенности трансмурального инфаркта миокарда
Недостаточность кровоснабжения, приводящее к омертвению клеток сердечной мышцы называют инфарктом миокарда (ИМ) или сердечным приступом. По статистике каждый третий человек умирает от этого заболевания. Благоприятность исхода во многом зависит от формы ИМ, общего состояния здоровья пациента. Трансмуральный инфаркт миокарда (ТИМ) считается одним из наиболее тяжелых проявлений патологии.

Рассмотрим, чем отличается трансмуральный сердечный приступ от других разновидностей заболевания, его причины, симптомы, принципы диагностики, лечения, возможные осложнения и прогноз.
Характеристика трансмурального ИМ
Миокард – это средняя мышечная оболочка сердца, расположенная между эпикардом и эндокардом. Она образована несколькими слоями клеток-кардиомиоцитов. Во время сердечного приступа происходит закупорка коронарной артерии, провоцирующая развитие некроза миокарда из-за недостаточного кровоснабжения.
Трансмуральный инфаркт сопровождается гибелью мышечных клеток по всей толщине миокарда. Это отличает ТИМ от интрамурального, субэндокардиального, субэпикардиального сердечных приступов, при которых гибнут только отдельные прослойки кардиомиоцитов.
Через некоторое время поврежденный участок миокарда затягивается рубцовой тканью. При трансмуральном типе в области некроза не остается живых мышечных клеток. Это мертвый участок сердца, не принимающий участие в работе органа. Поэтому вторая отличительная особенность ТИМ – более тяжелое течение заболевания, длительное восстановление, плохой прогноз.
Последнее отличие трансмурального сердечного приступа – площадь поражения. Она обычно большая. Такой инфаркт называют обширным ИМ.
В зависимости от локализации очагов некроза различают несколько типов ТИМ.
Причины патологии

Трансмуральный инфаркт чаще всего провоцируется атеросклерозом коронарных артерий (более 90% случаев). Холестериновая бляшка может перекрыть просвет сосуда самостоятельно или запустить процесс тромбообразования. Более редкие причины:
- операции на сердце (шунтирование, прижигание миокарда);
- гипертонический криз;
- гипоксия;
- болезнь Такаясу;
- системная красная волчанка;
- гипоксия;
- анемии;
- туберкулез;
- внутрисердечное образование тромбов при эндокардите;
- закрытые травмы грудной клетки;
- врожденные дефекты строения коронарных сосудов.
Факторы риска
Трансмуральный инфаркт чаще всего развивается у людей, имеющих похожий анамнез. Эти схожести назвали факторами риска. К ним относятся:
- наличие родственников с сердечно-сосудистыми патологиями;
- возраст старше 55 лет для мужчин, 65 лет для женщин;
- гипертензия;
- сахарный диабет;
- курение;
- излишний вес;
- сидячий образ жизни;
- высокая концентрация плохого холестерина, низкая хорошего.
Чем больше факторов риска у человека, тем больше он склонен к развитию сердечного приступа.
Характерные признаки
Трансмуральный инфаркт миокарда как правило сопровождается гибелью большого участка сердечной мышцы. Поэтому симптомы заболевания имеют яркую выраженность. Они могут быть классическими или напоминать другие заболевания (атипичная форма). Редко типичная симптоматика дополняется атипичной – смешанная форма.
Классическая ангинозная форма характеризуется следующими признаками:
- появление сильной боли за грудиной, которая может отдаваться в руку, плечо, лопатку, челюсть;
- внезапная слабость, головокружение;
- возбуждение нервной системы, проявляющееся нервозностью, раздражительностью или наоборот апатией;
- тревожность, страх смерти;
- одышка;
- усиленное потоотделение;
- бледность лица;
- синюшность губ, носа, кончиков пальцев;
- усиленное сердцебиение.
Боль при трансмуральном инфаркте обычно очень сильная. Грудную клетку как будто кто-то сильно сдавливает. Боль длится более 15 минут, может исчезать, снова появляться. Прием таблетки нитроглицерина не устраняет болевой синдром.
Атипичные формы при ТИМ встречаются довольно редко. Чаще у женщин, больных почечной недостаточностью, сахарных диабетом, слабоумием.
Симптомы атипичного течения ТИМ.
Принципы диагностики
Диагностика острого трансмурального инфаркта предполагает обязательное проведение дополнительных исследований. Это необходимо для подтверждения диагноза, определения тяжести, типа заболевания, формирования прогноза. Стандартная схема диагностики включает:

- ЭКГ (12 отведений). Позволяет оценить работу сердца, выявить аритмии, локализацию очагов некроза.
- Биохимия, общий анализ крови. Необходимы для оценки здоровья пациента, выявления предикторов возможных осложнений.
- Определение содержания биомаркеров некроза. Повышение уровня тропонина, тропонина-1, КФК, АСТ, ЛДГ свидетельствует об отмирании клеток миокарда.
- УЗИ сердца. Позволяет оценить толщину, структуру стенки сердца, размеры камер, состояние клапанов. При наличии специального датчика врач получает возможность исследовать кровоток органа в режиме реального времени.
- Ангиография коронарных сосудов. Требуется для визуализации сосудов сердца. Введение специальной краски позволяет врачу видеть на рентгеновском, МРТ, КТ снимке участки сужения, холестериновые бляшки.
Особенности лечения
Терапию обширного трансмурального инфаркта начинают в кратчайшие сроки. Первую помощь необходимо оказать сразу же после начала приступа, доставка пациента в госпиталь должна произойти не позднее чем через 6 часов. Хирургическое лечение эффективно только на протяжении первых 12 часов после появления болей, иногда – 24.
Первая помощь
Основные задачи первой помощи – минимизация ишемии миокарда, быстрый вызов врача. Прежде всего, больного необходимо уговорить прекратить текущую деятельность, занять полусидящее положение. Таким образом, вы уже уменьшите нагрузку на сердце. Затем желательно обеспечить приток свежего воздуха, заменить сдавливающую одежду свободной или хотя бы расстегнуть ремень, воротник. Постарайтесь успокоить пострадавшего.

Если под рукой есть таблетка аспирина – дайте больному, попросите ее разжевать. Под язык кладется таблетка нитроглицерина. Прием нитроглицерина повторяют дважды с интервалом 5 минут. Низкое артериальное давление является противопоказанием к приему препарата.
Острый трансмуральный инфаркт миокарда обычно протекает очень тяжело, характеризуется высоким уровнем догоспитальной смерти. Поэтому больного нельзя оставлять одного ни на минуту. Высока вероятность, что ему понадобится сердечно-легочная реанимация. К этому нужно быть готовым.
Лекарственные препараты
Введение медикаментов начинают еще во время транспортировки больного. Это позволяет максимально оградить площадь очагов некроза. В первые несколько суток пациенту вводят следующие лекарства:
- Обезболивающие, седативные. Снимают болевой синдром, улучшают кровоснабжение сердечной мышцы. Обычно наличие ТИМ предполагает введение наркотических анальгетиков: морфина, фентанила с дроперидолом.
- Препараты, препятствующие образованию тромба. Помогают стабилизировать размер имеющегося тромба, предупредить образование нового. Препарат первого выбора – обычный аспирин. Его применение позволяет добиться значительного улучшения прогноза. Также используются клопидогрел, тикагрелор, гепарин, бивалирудин.
- Тромболитики. Растворяют тромб (вероятность 55%), понижает летальность. Основные представители – стрептокиназа, тенектеплаза, алтеплаза, пуролаза.
- Бета блокаторы. Снижают кислородную потребность миокарда, делают работу сердца более экономной, предупреждают нарушения ритма. Чаще всего применяют эсмол, пропранолол, метопролол.
- Ингибиторы ренин-ангиотензиновой системы. Понижают давления, улучшают функционирование сердечной мышцы. Препараты выбора – каптоприл, рамиприл, валсартан, спиронолактон.
Хирургические процедуры
Трансмуральный инфаркт требует немедленного проведения чрескожного коронарного вмешательства (ЧКВ) – хирургической процедуры, устраняющей тромбоз коронарных артерий. ЧКВ проводится на протяжении первых 12 часов после начала приступа. Это позволяет минимизировать последствия инфаркта миокарда для больного.

Хирург вводит в крупный сосуд конечности катетер, оборудованный баллоном. Затем продвигает его к суженному участку, контролируя перемещение при помощи компьютера. Достигнув патологической области, хирург выполняет серию наполнений баллона. Просвет сосуда расширяется, кровоток восстанавливается.
Обычно после баллонирования выполняют стентирование артерии. Через тот же сосуд врач вводит миниатюрный каркас. Установка стента позволяет профилактировать повторное сужение артерии.
Прогноз, осложнения
Трансмуральный инфаркт – самая тяжелая форма инфаркта миокарда, имеющая крайне неблагоприятный прогноз. Большая часть пациентов не доживает даже до приезда скорой, еще 15% гибнут в первые сутки от сопутствующих осложнений. После прохождения реабилитационного периода 4 из 5 пациентам ставится диагноз хроническая сердечная недостаточность.
Основные виды осложнений:
- кардиогенный шок;
- фибрилляция желудочков;
- желудочковая тахикардия;
- острая сердечная недостаточность;
- блокада атриовентрикулярного узла;
- разрыв стенки левого желудочка или межжелудочковой перегородки;
- постинфарктная стенокардия;
- синдром Дресслера;
- дисфункция левого желудочка;
- нарушения сердечного ритма;
- фибрилляция предсердий.
Особенности реабилитации
Трансмуральный инфаркт миокарда требует длительного восстановления. Если осложнения отсутствуют, реабилитационный период занимает 5-6 месяцев. Тяжелые пациенты восстанавливаются более года.
Основные составляющие реабилитационного курса:
- физическая нагрузка;
- модификация факторов риска;
- диета;
- медикаментозное лечение;
- обучение, работа с психологом.
Физическая нагрузка
Важная составляющая процесса реабилитации. Лишенное большой части кардиомиоцитов сердце не справляется даже с легкими нагрузками без специальной подготовки. Сначала пациента учат самым простым вещам: вставать, сидеть, выполнять лежачие виды упражнений.
Затем больному разрешается проходить небольшие дистанции под присмотром врача, подниматься, спускаться по лестнице, увеличивают сложность ЛФК.
Следующий этап – продолжительная ходьба по улице, возможно занятия на кардиотренажерах, легкие аэробные нагрузки.
Модификация факторов рисков
Существует перечень факторов, увеличивающих вероятность развития рецидива, осложнений. Их исключения улучшает прогноз человека. Поэтому реабилитация обычно включает следующие компоненты:

- Отказ от курения. Сигареты вызывают спазм сосудов, ускоряют сердечный ритм. Поэтому курящие люди имеют более высокие шансы умереть в ближайшее время.
- Ограничения потребления алкоголя. Алкоголь повышает вероятность образования атеросклеротических бляшек, усложняет работу сердца. Поэтому инфарктникам необходимо минимизировать или исключить потребления спиртного.
- Снижения веса для пациентов с ожирением. Полные люди более склоны к развитию сердечно сосудистых заболеваний. Чем больше вес, тем сложнее сердцу обеспечить кровоснабжение всех органов, тканей организма.
- Контроль артериального давления (АД). Высокое давление повреждает сосуды. Поэтому необходимо следить, чтобы его значения не превышали 140/90 мм рт. ст.
- Контроль уровня сахара. Больные сахарным диабетом должны следить за концентрацией глюкозы. Высокое содержание сахара повышает риски развития осложнений.
- Профилактика гриппа. Людям, которые перенесли инфаркт миокарда, необходимо ежегодно делать вакцинацию против гриппа. Это заболевание часто дает сердечные осложнения.
Диета, особенности питания
После перенесенного инфаркта миокарда необходимо контролировать ежедневное количество калорий, следить за содержанием соли, насыщенных жиров. Рацион должен включать большое количество овощей, цельнозерновых каш, зелень, фрукты, нежирные молочные продукты, белое мясо, рыбу.
Диета требует исключения:
- маринованных блюд;
- солений;
- копченостей;
- кондитерских изделий;
- жаренной пищи;
- продуктов из фритюра.
Медикаментозное лечение
Всем пациентам назначаются лекарства, предупреждающее тромбообразование, облегчающие работу сердца, профилактирующие образование холестериновых бляшек. Большинство из них придется принимать пожизненно. Стандартная схема реабилитации включает:

- аспирин;
- бета-блокаторы (метопролол, атенолол);
- ингибиторы АПФ (каптоприл, эналаприл);
- статины (аторвастатин, розувастатин).
Обучение, работа с психологом
Понимание процессов, происходящих с организмом, помогает пациентам легче принимать необходимость изменений, дисциплинированно соблюдать рекомендации врача. Больные, прошедшие обучение, быстрее восстанавливаются, адаптируются, их жизнь более счастливая. Работа с психологом помогает научиться управлять стрессами, предупреждает, лечит депрессию.