Срединный нерв на предплечье иннервирует. Нейропатия срединного нерва руки. Местные компрессы со сложным составом
Нейропатия срединного нерва руки
Медицинский эксперт статьи

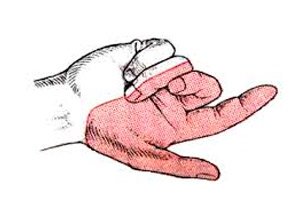
К числу наиболее часто диагностируемых заболеваний периферических нервов относится нейропатия срединного нерва – одного из трех главных моторно-сенсорных нервов рук, обеспечивающих их движения и чувствительность от плеча до кончиков пальцев.
Без учета патогенетических факторов многие продолжают называть его невритом, а МКБ-10 на основе анатомо-топографических особенностей болезни относит ее к мононейропатиям верхних конечностей с кодом G56.0-G56.1.
 [1], [2], [3], [4], [5], [6]
[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Эпидемиология
Точная статистика данной патологии неизвестна. Большинство эпидемиологических исследований сосредоточено на синдроме запястного канала, который является самым распространенным синдромом периферической компрессии срединного нерва с частотой заболеваний – 3,4% всех нейропатий: 5,8% – у женщин и 0,6% – у мужчин.
Европейские неврологи отмечают, что данный синдром диагностируется у 14-26% пациентов с диабетом; около 2% случаев фиксируется в течение беременности, почти у 10% профессиональных шоферов, у четверти маляров, у 65% людей, постоянно работающих с вибрирующими инструментами, и у 72% работников, занимающихся ручной обработкой рыбы или птицы.
А вот синдром круглого пронатора выявляется почти у двух третей доярок.
 [7], [8], [9], [10], [11], [12], [13], [14], [15]
[7], [8], [9], [10], [11], [12], [13], [14], [15]
Причины нейропатии срединного нерва
В большинстве случаев причины нейропатии срединного нерва – сдавливание какого-то участка ствола нерва, которое в неврологии определяется как компрессионная нейропатия срединного нерва, нейрокомпрессионный или туннельный синдром. Компрессия может быть следствием травм: переломов в области головки плеча или ключичной кости, вывихов и сильных ударов плеча, предплечья, локтевого или лучезапястного суставов. Если сдавливанию подвергаются близлежащие к нерву кровеносные сосуды и капилляры его эндоневрия, то диагностируется компрессионно-ишемическая нейропатия срединного нерва.
В неврологии выделяют и другие виды нейропатии медиального нерва, в частности, дегенеративно-дистрофическую, связанную с артрозами, деформирующим остеоартрозом или остеитом плечевого, локтевого или лучезапястного суставов.
При наличии хронических инфекционных воспалений суставов верхних конечностей – артритов, остеоартрита запястья, ревматоидного или подагрического артритов, суставного ревматизма – тоже может возникать нейропатия срединного нерва. Сюда же, в качестве триггера патологии, следует отнести воспалительные процессы, локализованные в синовиальной сумке суставов, в сухожилиях и связках (при стенозирующем тендовагините или теносиновите).
Кроме того, к поражению срединного нерва способны приводить новообразования костей плеча и предплечья (остеомы, костные экзостозы или остеохондромы); опухоли ствола нерва и/или его ветвей (в виде невриномы, шванномы или нейрофибромы), а также анатомические аномалии.
Так, если у человека в нижней трети кости плеча (примерно в 5-7 см над средним надмыщелком) имеется редкое анатомическое образование – остистый надмыщелковый отросток (апофиз), то вместе со связкой Струзера и плечевой костью он может образовывать дополнительное отверстие. Оно может быть настолько узким, что проходящие через него срединный нерв и брахиальная артерия могут сдавливаться, приводя к компрессионно-ишемической нейропатии срединного нерва, которая в данном случае называется синдромом наднадмыщелкового апофиза или синдромом супракондилярного отростка.
 [16], [17], [18], [19], [20], [21], [22], [23], [24]
[16], [17], [18], [19], [20], [21], [22], [23], [24]
Факторы риска
Специалисты считают безусловными факторами риска развития нейропатии данного нерва свойственные некоторым профессиям постоянное напряжение лучезапястного или локтевого суставов, длительные действия с согнутым или разогнутым запястьем. Отмечается также значение наследственности и имеющихся в анамнезе сахарного диабета, тяжелой формы гипотиреоза – микседемы, амилоидоза, миеломы, васкулита, дефицита витаминов группы В.
Согласно результатам некоторых зарубежных исследований, факторы, ассоциированные с данным видом периферической мононейропатии, включают беременность, повышенный индекс массы тела (ожирение), у мужчин – варикозное расширение вен в области плеча и предплечья.
Угроза возникновения неврита срединного нерва существует при противоопухолевой химиотерапии, длительном применении сульфаниламидов, инсулина, диметилбигуанида (противодиабетического средства), препаратов с производными гликолилмочевины и барбитуровой кислоты, гормона щитовидной железы тироксина и др.
 [25], [26], [27], [28], [29], [30], [31], [32], [33], [34]
[25], [26], [27], [28], [29], [30], [31], [32], [33], [34]
Патогенез
Длинная ветвь плечевого нервного сплетения, которая выходит из брахиального узла (plexus brachials) в области подмышечной впадины, образует срединный нерв (nervus medianus), идущий параллельно плечевой кости вниз: через локтевой сустав вдоль локтевой и лучевой костей предплечья, через карпальный канал лучезапястного сустава в кисть и пальцы.
Нейропатия развивается в случаях компрессии среднего ствола надключичной части плечевого сплетения, его наружного пучка (в зоне выхода верхней ножки нерва из брахиального узла) или в месте отхождения внутренней ножки нерва от внутреннего вторичного пучка. И ее патогенез заключается в блокировании проведения нервных импульсов и нарушении иннервации мышц, что приводит к ограничению движений (парезу) лучевого сгибателя запястья (musculus flexor carpi radialis) и круглого пронатора (musculus pronator teres) в области предплечья – мышцы, обеспечивающей повороты и вращательные движения. Чем сильнее и продолжительнее давление на срединный нерв, тем более выражена нервная дисфункция.
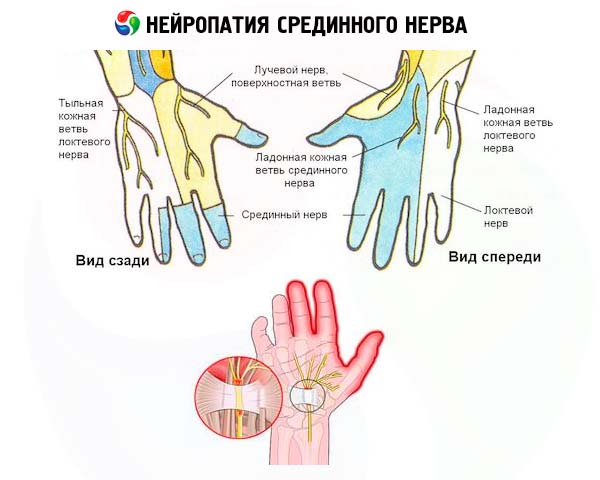
Изучение патофизиологии хронических компрессионных нейропатий показало не только сегментарную, но нередко и обширную демиелинизацию аксонов срединного нерва в зоне компрессии, выраженную отечность окружающих тканей, увеличение плотности фибробластов в тканях защитных оболочек нерва (периневрия, эпиневрия), сосудистую гипертрофию в эндоневрии и увеличение объема эндоневральной жидкости, усиливающее сдавливание.
Также выявлено повышение экспрессии расслабляющего гладкие мышцы простагландина E2 (PgE2); фактора роста эндотелия сосудов (VEGF) в синовиальных тканях; матриксной металлопротеиназы II (MMP II) в мелких артериях; трансформирующего фактора роста (TGF-β) в фибробластах синовиальных оболочек суставных полостей и связок.
 [35], [36], [37], [38], [39], [40], [41]
[35], [36], [37], [38], [39], [40], [41]
Симптомы нейропатии срединного нерва
Основные определения диагнозов компрессионных мононейропатий: синдром наднадмыщелкового апофиза, синдром круглого пронатора и запястный туннельный синдром или синдром карпального канала.
В первом случае – при синдроме наднадмыщелкового апофиза (о котором уже шла речь выше) – компрессия срединного нерва проявляется симптомами двигательного и сенсорного характера: болями в нижней трети плеча (с внутренней стороны), онемением и покалыванием (парестезией), снижением чувствительности (гипестезией) и ослаблением мышц кисти и пальцев (парезом). Частота данного синдрома составляет 0,7-2,5% (по другим данным – 0,5-1%).
Во втором случае симптомы нейропатии срединного нерва появляются после его компрессии при прохождении через структуры мышц предплечья (круглый пронатор и сгибатель пальцев). Первые признаки синдрома круглого пронатора включает боли в предплечье (отдающие в плечо) и кисти; далее отмечают гипестезию и парестезию ладони и тыльной поверхности концевых фаланг I, II, III и половины IV пальцев; ограничение поворотов и вращательных движений (пронации) мышц предплечья и кисти, сгибания кисти и пальцев. При запущенном заболевании иннервируемая срединным нервом мышца тенара (возвышения большого пальца) частично атрофируется.
При запястном туннельном синдроме сжатие ствола срединного нерва происходит в узком костно-фиброзном туннеле запястья (карпальном канале), через который вместе с несколькими сухожилиями нерв простирается в кисть. При данной патологии отмечаются та же парестезия (не проходящая и по ночам); боли (вплоть до нестерпимых – каузалгических) в предплечье, кисти, первых трех пальцах и отчасти указательном пальце; снижение мышечной моторики кисти и пальцев.
Мягкие ткани в зоне зажатого нерва на первой стадии отекают, а кожа краснеет и становится горячей на ощупь. Затем кожные покровы кистей и пальцев бледнеют или приобретают синюшный оттенок, становятся сухими, и роговой слой эпителия начинает слущиваться. Постепенно происходит утрата тактильной чувствительности с развитием астереогнозии.
При этом симптоматика, которой проявляется нейропатия правого срединного нерва, идентична признакам, возникающим, когда сдавливание локализуется на левой руке, то есть имеется нейропатия левого срединного нерва. Подробнее см. – Симптомы поражения срединного нерва и его ветвей
Осложнения и последствия
Самые неприятные последствия и осложнения нейропатических синдромов медиального нерва верхних конечностей – атрофия и паралич периферических мышц из-за нарушения их иннервации.
При этом двигательные ограничения касаются вращательных движений кистью и ее сгибания (в том числе мизинца, безымянного и среднего пальцев) и сжатия в кулак. Также вследствие атрофии мышц большого пальца и мизинца меняется конфигурация кисти, препятствующая мелкой моторике.
Особенно негативно на состоянии мышц сказываются атрофические процессы, если компрессия или воспаление nervus medianus привели к обширной демиелинизации его аксонов – с невозможностью восстановления проведения нервных импульсов. Тогда начинается фиброзная дегенерация мышечных волокон, которая через 10-12 месяцев становится необратимой.
 [42], [43], [44], [45], [46], [47], [48], [49], [50]
[42], [43], [44], [45], [46], [47], [48], [49], [50]
Диагностика нейропатии срединного нерва
Диагностика невропатии срединного нерва начинается с выяснения анамнеза пациента, осмотра конечности и оценки степени повреждения нерва – на основании наличия сухожильных рефлексов, которые проверяются с помощью специальных механических тестов (сгибания-разгибания суставов кисти и пальцев).
Для выяснения причины заболевания могут понадобиться анализы крови: общий и биохимический, на уровень глюкозы, гормонов щитовидной железы, содержание CRP, аутоантител (IgM, IgG, IgA) и др.
Инструментальная диагностика с помощью электромиографии (ЭМГ) и электронейрорафии (ЭНГ) дает возможность оценить электрическую активность мышц плеча, предплечья и кисти и степень проводимости нервных импульсов срединным нервом и его ответвлениями. Также используют рентгенографию и миелографию с контрастным веществом, УЗИ сосудов, УЗИ, КТ или МРТ костей, суставов и мышц верхних конечностей.
 [51], [52]
[51], [52]
Невропатия срединного нерва

Невропатия срединного нерва — поражение n. medianus на любом его участке, приводящее к болям и отечности кисти, расстройству чувствительности ее ладонной поверхности и первых 3,5 пальцев, нарушению сгибания этих пальцев и противопоставления большого пальца. Диагностика проводится неврологом по результатам неврологического осмотра и электронейромиографии; дополнительно при помощи рентгенографии, УЗИ и томографии исследуют костно-мышечные структуры. В лечение включают обезболивающие, противовоспалительные, нейрометаболические, сосудистые фармпрепараты, ЛФК, физиолечение, массаж. По показаниям проводятся хирургические вмешательства.

Общие сведения
Невропатия срединного нерва встречается достаточно часто. Основной контингент заболевших — лица молодого и среднего возраста. Наиболее распространенные места поражения срединного нерва соответствуют зонам его наибольшей уязвимости — анатомическим туннелям, в которых возможно сдавление (компрессия) ствола нерва с развитием т. н. туннельного синдрома. Самым часто встречающимся туннельным синдромом n. medianus является синдром запястного канала — сдавление нерва при его переходе на кисть. Средняя заболеваемость в популяции составляет 2-3%.
Вторым по распространенности местом поражения срединного нерва выступает его участок в верхней части предплечья, идущий между мышечными пучками круглого пронатора. Такая невропатия носит название «синдром круглого пронатора». В нижней трети плеча n. medianus может быть сдавлен аномальным отростком плечевой кости или связкой Струзера. Его поражение в этом месте носит название синдром ленты Струзера, или синдром супракондилярного отростка плеча. В литературе также можно встретить синонимичное название — синдром Кулона-Лорда-Бедосье, включающее имена соавторов, впервые описавших этот синдром в 1963 г.
Анатомия срединного нерва
N. medianus формируется при соединении пучков плечевого сплетения, которые, в свою очередь, начинаются от спинномозговых корешков С5–Th1. После прохождения подмышечной зоны идет рядом с плечевой артерией вдоль медиального края плечевой кости. В нижней трети плеча уходит глубже артерии и проходит под связкой Струзера, при выходе на предплечье идет в толще круглого пронатора. Затем проходит между мышцами-сгибателями пальцев. На плече срединный нерв не дает ветвей, к локтевому суставу от него отходят сенсорные ветви. На предплечье n. medianus иннервирует практически все мышцы передней группы.
С предплечья на кисть n. medianus переходит через карпальный (запястный канал). На кисти он иннервирует мышцы противопоставляющую и отводящую большой палец, частично мышцу, сгибающую большой палец, червеобразные мышцы. Сенсорные ветви n. medianus иннервируют лучезапястный сустав, кожу ладонной поверхности радиальной половины кисти и первых 3,5 пальцев.

Причины невропатии срединного нерва
Невропатия срединного нерва может развиться вследствие травмы нерва: его ушиба, частичного разрыва волокон при резанных, рваных, колотых, огнестрельных ранах или повреждении отломками костей при переломах плеча и предплечья, внутрисуставных переломах в локтевом или лучезапястном суставах. Причиной поражения n. medianus могут быть вывихи или воспалительные изменения (артроз, артрит, бурсит) указанных суставов. Компрессия срединного нерва в любом его отрезке возможна при развитии опухолей (липом, остеом, гигром, гемангиом) или формировании посттравматических гематом. Невропатия может развиваться вследствие эндокринной дисфункции (при сахарном диабете, акромегалии, гипотиреозе), при заболеваниях, влекущих за собой изменения в связках, сухожилиях и костных тканях (подагре, ревматизме).
Развитие туннельного синдрома обусловлено компрессией ствола срединного нерва в анатомическом туннеле и нарушением его кровоснабжения вследствие сопутствующего сдавления питающих нерв сосудов. В связи с этим туннельный синдром также носит название компрессионно-ишемического. Наиболее часто невропатия срединного нерва такого генеза развивается в связи с профессиональной деятельностью. Например, синдромом запястного канала страдают маляры, штукатуры, плотники, упаковщики; синдром круглого пронатора наблюдается у гитаристов, флейтистов, пианистов, у кормящих женщин, которые длительно держат спящего ребенка на руке в положении, когда его голова находится на предплечье матери. Причиной туннельного синдрома может выступать изменение анатомических структур, образующих туннель, что отмечается при подвывихах, повреждении сухожилий, деформирующем остеоартрозе, ревматическом заболевании околосуставных тканей. В редких случаях (менее 1% во всей популяции) компрессия обусловлена наличием аномального отростка плечевой кости.
Симптомы невропатии срединного нерва
Невропатия срединного нерва характеризуется выраженным болевым синдромом. Боль захватывает медиальную поверхность предплечья, кисть и 1-3-й пальцы. Часто она имеет жгучий каузалгический характер. Как правило, боли сопровождаются интенсивными вегетативно-трофическими нарушениями, что проявляется отечностью, жаром и покраснением или похолоданием и бледностью запястья, радиальной половины ладони и 1-3-го пальцев.
Наиболее заметными симптомами двигательных нарушений являются невозможность собрать пальцы в кулак, противопоставить большой палец, согнуть 1-й и 2-й пальцы кисти. Затруднено сгибание 3-го пальца. При сгибании кисти наблюдается ее отклонение в локтевую сторону. Патогномоничным симптомом выступает атрофия мышц тенора. Большой палец не противопоставляется, а становиться в один ряд с остальными и рука приобретает схожесть с обезьяньей лапой.
Сенсорные нарушения проявляются онемением и гипестезией в зоне иннервации срединного нерва, т. е. кожи лучевой половины ладони, ладонной поверхности и тыла концевых фаланг 3,5 пальцев. Если нерв поражен выше запястного канала, то чувствительность ладони обычно сохранена, т. к. ее иннервация осуществляется ветвью, отходящей от срединного нерва до его входа в канал.
Диагностика невропатии срединного нерва
В классическом варианте невропатия срединного нерва может быть диагностирована неврологом в ходе тщательного неврологического осмотра. Для выявления двигательной недостаточность пациента просят выполнить ряд тестов: сжать все пальцы в кулак (1-й и 2-й пальцы не сгибаются); поскрести по поверхности стола ногтем указательного пальца; растягивать лист бумаги, взяв его лишь первыми двумя пальцами каждой руки; вращать большими пальцами; соединить кончики большого пальца и мизинца.
При туннельных синдромах определяется симптом Тиннеля — болезненность по ходу нерва при постукивании в месте компрессии. С его помощью можно диагностировать место поражения n. medianus. При синдроме круглого пронатора симптом Тиннеля определяется при постукивании в районе табакерки пронатора (верхняя треть внутренней поверхности предплечья), при синдроме запястного канала — при постукивании по радиальному краю внутренней поверхности запястья. При синдроме супракондилярного отростка боль возникает, когда пациент одновременно со сгибанием пальцев разгибает и пронирует предплечье.
Уточнить топику поражения и отдифференцировать невропатию n. medianus от плечевого плексита, вертеброгенных синдромов (радикулита, грыжи диска, спондилоартроза, остеохондроза, шейного спондилеза), полиневропатии помогает электронейромиография. С целью оценки состояния костных структур и суставов проводится рентгенография костей, МРТ, УЗИ или КТ суставов. При синдроме супракондилярного отростка при рентгенографии плечевой кости выявляется «шпора», или костный отросток. В зависимости от этиологии невропатии в диагностике принимают участие травматолог, ортопед, эндокринолог. По показаниям проводятся исследование крови на РФ и С-реактивный белок, анализ уровня сахара крови, гормональные исследования.
Лечение невропатии срединного нерва
В зависимости от того, какой генез имеет нейропатия срединного нерва, ее лечением, наряду со специалистами в области неврологии, занимаются врачи смежных медицинских направлений: травматологии-ортопедии, эндокринологии, хирургии. Первоочередным является устранение этиологического фактора: дренирование гематомы, удаление опухоли, вправление вывиха, лечение артрита, коррекция эндокринных расстройств, создание покоя в зоне поражения нерва.
Параллельно осуществляется противовоспалительная и противоболевая терапия НПВП (ортофен, нимесулид, наклофен, диклофенак), а в более тяжелых случаях глюкокортикоидами (дипроспаном, преднизолоном). При интенсивном болевом синдроме проводят внесуставные лечебные блокады — в область поражения нерва вводят комбинацию лидокаин+гидрокортизон. Эффективным обезболивающим средством выступает фонофорез с димексидом, электрофорез. Обязательным компонентом комплексной терапии являются фармпрепараты, улучшающие питание нерва: нейрометаболиты (витамины В1 и В6, неостигмин, ипидакрин) и сосудистые средства (ксантинола никотинат, никотиновая к-та). В восстановительном периоде применяют ЛФК, массаж пораженной руки, электромиостимуляцию, грязелечение, озокерит.
При отсутствии эффекта от консервативной терапии, особенно при травматическом повреждении нерва, невропатия срединного нерва является показанием к хирургическому вмешательству. В зависимости от ситуации применяется шов нерва, невролиз с временной имплантацией электростимулятора, пластика нерва.
Срединный нерв человека: описание, анатомия и особенности строения. Симптомы поражения срединного нерва
В организме человека – большое количество нервов, именно они отвечают за движение ног, рук и другие функции. Так, например, в руке у человека три основных: лучевой, срединный, локтевой нервы. Сдавливание или травма срединного нерва или любого другого может привести к серьезным проблемам с движениями руки. Именно о нем мы сегодня и поговорим, узнаем о его функциях, местоположении, основных патологиях.
Анатомия
Срединный нерв – это один из крупнейших нервов плечевого сплетения. Берет свое начало от пучков плечевого сплетения, а точнее, от латерального и медиального. В области плеча он удобно расположился в борозде двуглавой мышцы среди всех остальных нервов. Далее опускается по передней части руки через ямку в области локтя к предплечью, где очень удобно расположился между сгибателями пальцев – глубоким и поверхностным. Далее он проходит в нижний отдел по срединной борозде и уже через запястный канал попадает в ладонь. В области ладонного апоневроза делится на три конечные ветви, которые далее создают семь отдельных пальцевых нервов.
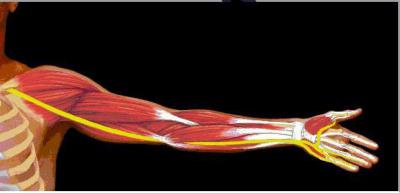
Срединный нерв в области предплечья иннервирует не только два из пронаторов, но все сгибатели. Исключением являются локтевой сгибатель запястья и половина глубокого сгибателя, отвечающего за двигательную функцию пальцев. Что касается кисти, то здесь он отвечает за мышцы большого пальца и обе червеобразные, середину ладони и ладонной стороны I-III и половины IV пальцев.
Функция нерва
Каждый из нервов в организме человека отвечает за определенные функции. Так, срединный нерв обеспечивает сгибание и разгибание трех пальцев на руке: большого, указательного и среднего. Кроме этого, он отвечает за противопоставление большого пальца и пронацию предплечья.
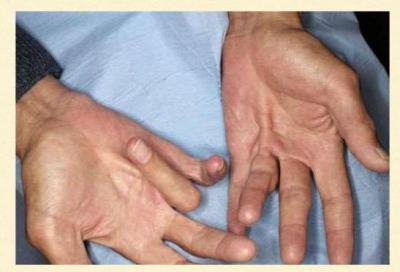
Атрофия мышц в случае его ранения чаще всего выражается в области тенора. В результате этого происходит уплощение ладони, а приведение большого пальца делает кисть очень похожей на лапу обезьяны. Чтобы самостоятельно выявить повреждение данного нерва, достаточно будет обнаружить анестезию концевых фаланг двух из пальцев – указательного и среднего.
Очень часто пациенты обращаются к доктору с жалобами на то, что несколько пальцев на руке у них не слушаются. Они чувствуют дискомфорт в кисти, и у них выявляется нейропатия срединного нерва или неврит, а также повреждение нерва. Но что это за патологии, какие причины и симптомы они имеют?
Срединный нерв: травмирование
Повреждение нерва – это достаточно часто встречаемая патология, которая обусловлена полным или частичным перерывом нервного ствола. Закрытые повреждения могут случиться из-за сдавления мягких тканей инородным предметом, например, если человек оказался под завалом, при ударе тупым предметом. Опухоли, обломки кости во время перелома также могут травмировать нерв. Открытые повреждения могут случиться, если человек порезался или же получил огнестрельное ранение в руку.

Ткани нерва очень плохо регенерируют, также при такого рода повреждениях в дистальной части нерва может очень быстро развиться валлерова дегенерация – это процесс, во время которого происходит рассасывание нервной ткани, а ее заменяет рубцовая соединительная ткань. Именно поэтому гарантировать, что исход лечения будет благоприятен, никто не сможет, в конечном итоге пациент получает инвалидность.
Повреждение нерва: классы
Срединный нерв кисти в зависимости от того, насколько он был поврежден, может провоцировать несколько патологий:
- Сотрясение. В этом случае морфологических и анатомических нарушений не замечено. Чувствительность и функции движения возвращаются уже спустя 15 минут после травмирования.
- Ушиб. Данное состояние обусловлено тем, что анатомическая непрерывность нервного ствола сохраняется, но эпиневральные оболочки бывают разорваны, и в нерв попадает кровь. При таком повреждении двигательная функция восстанавливается только спустя месяц.
- Сдавление. При данной патологии наблюдается выраженность расстройств, и она зависит от тяжести и длительности сдавливания, могут наблюдаться незначительные нарушения, но встречаются и серьезные случаи, требующие только вмешательства хирурга.

- Частичное повреждение проявляется в виде выпадения отдельных функций. В этом случае функции самостоятельно не восстанавливаются, нужна только операция.
- Полный перерыв – при данном состоянии нерв расслаивается на два отдельных конца – периферический и центральный. Если не предпринять серьезных мер, то в этом случае срединный фрагмент замещается небольшой частью рубцовой ткани. Самостоятельно функции не восстановятся, атрофия мышц с каждым днем будет нарастать, дальше наблюдаются трофические расстройства. В этом случае может помочь только операция, но вот она также не всегда дает желаемые результаты.
Невропатия или неврит срединного нерва могут быть диагностированы на начальной стадии, и если предпринять соответствующие меры, то вылечить данную патологию можно без каких-либо последствий.
Причины невропатии
Очень многие люди в мире сталкиваются с такой проблемой, как невропатия рук. Очень часто ее связывают с усталостью, недостатком сна, и если хорошо отдохнуть, выспаться, то все пройдет, но на самом деле все совсем не так.
Обычно мононейропатия – повреждение одного из волокон нерва, чаще всего развивается из-за того, что происходит пережатие нерва в том месте, где он проходит поверхностно под самой кожей или же в узких каналах кости. Причин невропатии может быть несколько:
- перенесенное хирургическое вмешательство, в том месте, где проводилась операция, со временем кровь перестает циркулировать правильно, что в итоге приводит к отеку и атрофии мышц, а также к тому, что сдавливаются нервы;
- травмирование руки, во время которого развилась отечность, приводящая к сдавливанию нерва;
- частые переохлаждения;
- облучение;
- сильные нагрузки на мышцы рук;

- эндокринные патологии, это касается и диабетиков;
- интоксикация организма;
- недостаток витаминов группы В;
- опухоли;
- перенесенные инфекции: герпес, малярия, дифтерия, туберкулез и даже ВИЧ;
- длительный прием препаратов, в составе которых присутствует фенитоин и хлорохин.
Симптомы невропатии
Мало кто из пациентов обращается в больницу при первых симптомах патологии, чаще всего стараются использовать народные средства. Используют мази, делают компрессы, но не всегда можно таким образом вылечить срединный нерв, симптомы могут снова появиться и быть еще более острыми. Проявляется патология в виде жгучих болевых ощущений, которые сопровождают пациента в течение всего дня, также появляется онемение пальцев, кисти и даже полностью руки. Кроме этого могут появиться и другие симптомы:
- отек;
- спазмы и судороги;
- ощущение мурашек на коже;
- снижение температурной чувствительности;
- нарушение координации;
- затрудненное движение руками.

При посещении доктора или самостоятельно, дома, можно по двигательным расстройствам определить, есть ли у пациента неврит, невропатия срединного нерва, или нет.
Определение двигательного расстройства срединного нерва
Чтобы определить двигательные расстройства при сдавливании или любом другом поражении срединного нерва, врач может рекомендовать провести такие пробы:
- если сжать кулак, то в этот момент указательный, а также частично большой и средний пальцы остаются разогнутыми, а два остальных пальца на руке так сильно прижимаются, что их бывает сложно даже потом разжать;
- если поражен срединный нерв, то больной при скрещивании пальцев не в состоянии быстро вращать большим пальцем пораженной кисти вокруг большого пальца здоровой, данная проба называется “мельницей”;
- пациент не сможет царапать указательным пальцем по столу, у него может получиться только трение дистальной фалангой пальца, или он просто стучит им, в этот момент кисть лежит на столе;
- если две ладони сложить вместе, то указательный палец поврежденной руки не сможет царапнуть здоровую;
- пациенту не удается отвести большой палец настолько, чтобы он смог образовать прямой угол с указательным пальцем.
Если после проведения визуального осмотра есть такие сбои в движении пальцев, то рекомендуют пройти комплексное обследование.
Диагностика заболевания
Перед тем как подобрать правильный метод лечения, нужно пройти полное обследование у невролога, который оценит рефлексы, силу мышц, проведет специальные пробы и тесты.
Из инструментальных методов диагностики лучше всего подойдут:
- электронейромиография;
- рентгенографическое исследование;
- магнитная томография.
Эти исследования позволят обнаружить, в каком месте был поврежден нерв, выяснить, в чем причина патологии, и выявить степень сбоев в проводимости. Если нужно, то больному посоветуют пройти и лабораторные исследования, только после этого можно точно ставить диагноз и подбирать наиболее эффективную терапию.
Лечение заболевания
Лечение срединного нерва подбирается индивидуально каждому пациенту, ведь причины заболевания могут быть разные и степень поражения у каждого своя. Во время лечения врач может прибегнуть к этиотропной терапии. В данное лечение входит прием антибиотиков, противовирусных и сосудистых средств.
Кроме этого, доктор прописывает прием противовоспалительных и противоотечных препаратов, также хорошие результаты дает физиотерапия, массаж и ЛФК.
В тех случаях, если было установлено, что нерв сдавлен, нужно устранить причину. В этом случае нужна мощнейшая рассасывающая терапия, но чтобы ее провести, нужно начинать с различных ферментов, а также принимать рассасывающие и размягчающие рубцовую ткань средства. Бывают такие случаи, что мануальная терапия и массаж помогают быстро вылечиться от всех симптомов.
Чтобы лечение было эффективным, нужно проводить восстановительные процедуры, какие именно подойдут в конкретном случае, решает реаниматолог.
Если срединный нерв травмирован, то в этом случае нужно точно определиться, какой из методов лечения будет эффективен – консервативный или оперативный. Для этого рекомендуют провести игольчатую миографию, именно с ее помощью можно точно определить степень поражения.
Профилактика
Поражение срединного нерва – это серьезное состояние, если не предпринять никаких мер, то восстановить двигательную функцию пальцев будет невозможно. В качестве профилактических мер используются методики, помогающие нормализовать обменные процессы, также очень важно вовремя лечить инфекционные патологии. Кроме этого, нужно регулярно делать гимнастику для рук, особенно если у пациента деятельность связана с постоянной работой руками (швеи, программисты и другие).
Заключение
Подводя итоги вышесказанному, можно точно сказать, что любое даже самое незначительное повреждение срединного нерва может привести к непоправимым последствиям. Поэтому если вдруг заметили, что пальцы плохо сгибаются, часто их сводит судорогой или же не удается сжать кулак, то лучше проконсультироваться с доктором. При травме рук совет врача и осмотр очень важен. Лучше вылечить незначительные изменения, чем потом делать операцию, которая к тому же не дает желаемых результатов в тяжелых случаях.
Невропатия срединного нерва и как ее распознать обычному человеку
Заболевание невропатия срединного нерва часто встречается в практике врача-невролога. Правильное движение рук и кистей зависит от здоровья лучевого, срединного и локтевого нервов. Малейшее их повреждение приводит к проблемам и дискомфорту. Нарушение в работе нервов сопровождает болезнь, называемая в неврологии невропатией верхних конечностей.
Общие сведения
Согласно анатомии человека, срединный нерв (от латинского nervus medianus) — крупнейший в плечевом сплетении. Он иннервирует практически всю верхнюю конечность.
Срединный нерв отвечает:
- за сгибание мышц предплечья;
- за двигательную активность большого, среднего и указательного пальца;
- чувствительность запястья;
- отведение и приведение левой и правой кисти.
Причины поражения
Невропатией срединного нерва считают повреждение его участка. Причиной недуга часто является отек мягких тканей вследствие каких-либо механических повреждений или болезней.
Поражение срединного нерва обусловлено следующими факторами:
- Травмы. Растяжения, вывихи, переломы, ушибы провоцируют расширение кровеносных сосудов, жидкость скапливается в мягких тканях. Происходит сдавление нерва. Ситуация может усугубиться повреждением кости, ее неправильным сращением.
- Артрит. При этой болезни мягкие ткани организма отекают, и происходит давление на нерв. Хроническое заболевание часто приводит к плачевному результату, деформации руки. Это происходит из-за того, что ткани начинают стираться, а поверхности суставов подвергаются сращению, оголяется кость.
- Жидкость в мягких тканях скапливается также из-за других болезней, таких как: нефросклероз, проблемы с почками, с гормонами щитовидной железы, беременность, климакс, ишемия, а также некоторых других патологий.
- Генетическая предрасположенность. Если родители, бабушки или дедушки страдали проблемами c суставами, то иногда это передается по наследству.
- К группе риска относятся люди, страдающие сахарным диабетом. Из-за нарушения обмена глюкозы и кислородного голодания клеток происходит разрушение нервного волокна.
- Синдром запястного канала . Это заболевание относится к болезням периферической нервной системы. Кровообращение нарушается, когда руки не меняют своего положения, находясь в статичном состоянии. Это провоцирует компрессию нерва. Часто синдром развивается при длительной работе с мышкой и клавиатурой.
- Из-за определенной деятельности возникает компрессионно-ишемическая невропатия срединного нерва. Она связана с длительной макротравматизацией нерва. Способствует этому, например, тяжелый физический труд с перегрузкой предплечья и кисти.
К внешним причинам невропатии срединного нерва руки относят также:
- интоксикации организма;
- злоупотребление алкоголем;
- перенесенные инфекции (например, ВИЧ, дифтерия, герпес).
Классификация
Невропатия (нейропатия) — заболевание, характеризующееся поражением нервных волокон. Когда при недуге воспаляется только один нерв — это называется мононевропатия, два и более — полиневропатия.
Невропатия делится на 3 формы:
- диабетическая (когда нервные волокна и сосуды поражаются из-за повышенного сахара в крови);
- токсическая (инфекционные заболевания, химические вещества — все это влияет на состояния нервных волокон);
- посттравматическая (этот вид недуга развивается после поражения миелиновой оболочки нерва. Чаще всего травмируется седалищный, локтевой и лучевой нерв);
По типу и местоположению зоны развития патологии невропатия имеет следующую классификацию:
- невропатия лучевого нерва ;
- поражение нижних конечностей;
- невропатия седалищного нерва;
- невропатия локтевого нерва ;
- срединного нерва;
- малоберцового нерва;
- лицевого нерва;
- тройничного нерва ;
- туннельная невропатия;
- сенсомоторная невропатия.
N medianus подходит к кисти через карпальный канал. Здесь он иннервирует мышцы, отвечающие за противопоставление и отведение большого пальца, червеобразные мышцы, мышцы, сгибающие палец. Также его ветви снабжают нервными волокнами лучезапястный сустав.
Невропатию срединного нерва связывают с синдромом запястного канала, так как развивается заболевание начиная с постоянного сдавливания в области запястья.
С точки зрения хирургии поражения срединного нерва, делят на открытые и закрытые. Открытые помимо нерва затрагивают сухожилия, сосуды и мышцы пациента. К закрытым относят ушиб, сдавливание или растяжение. Повреждение срединного нерва может формироваться наряду с плексопатией — поражением шейных или плечевых нервных сплетений.
Поражения, имеющие комплексный характер (например, травмы), часто распространяются на локтевой нерв. Возникает кубитальный синдром (при компрессии нерва кубитального канала).
Симптомы заболевания
Невропатия срединного нерва руки (или неврит) относится к болезням нервной системы. При начале развития заболевания, больной испытывает трудности со сжатием первого, второго и третьего пальца кисти руки в кулак. Также ему трудно и просто пошевелить вторым и третьи пальцами руки. Другие симптомы:
- Невозможность противопоставления большого пальца остальным.
- Плохая чувствительность ладони и пальцев руки.
- Появление «обезьяньей лапы». Это связано с тем, что происходит атрофия мышц кисти. В результате этого первый палец кисти устанавливается со вторым в одной плоскости.
- Основной симптом — острая боль, проявляющаяся на отрезке от предплечья до пальцев больной руки.
- Онемение кисти, мышечная слабость, покалывание в предплечье.
Диагностика
Чтобы поставить диагноз невралгия срединного нерва врач проводит ряд процедур. При развитии недуга больной не может произвести некоторые действия. К примеру, попытка поцарапать поверхность стола указательным пальцем (ладонь при этом прижата к столу) терпит неудачу. У больного не получается сжать руку в кулак, а также противопоставить большой палец остальным.
Другой способ диагностики — просьба к пациенту показать «мельницу». Для этого при скрещенных руках нужно повращать больным пальцем здоровой руки вокруг большого пальца травмированной. Если нерв поражен, человек не сможет это сделать.
При невропатии срединного нерва большой палец пациента невозможно отвести в сторону настолько, чтобы получился прямой угол с указательным. Также указательный палец одной руки не может царапнуть здоровую руку, если сложить вместе 2 ладошки.
Врач проводит диагностику также следующими способами:
- компьютерная томография кисти;
- электронейромиография;
- рентген кисти.
Лечение
Люди с невропатией срединного нерва редко приходят к врачу на первой стадии заболевания. Обращение происходит, когда появляются более тревожные симптомы проблем с неврологией:
- спазмы, судороги;
- ощущение мурашек;
- проблемы с координацией;
- отсутствие чувствительности к температурам.
Чтобы лечение срединного нерва руки было проведено успешно, важно найти точное место поражения. Не менее важно установить причину, что делается на этапе диагностики.
Для результативной терапии также врачу необходимо:
- определить степень поражения нерва;
- выявить факторы, приводящие к данному симптому;
- найти конкретную точку поражения.
- оперативным (с помощью хирургического вмешательства);
- консервативным (лекарствами). Зачастую врачи обращаются к этиотропной терапии. Это лечение антибиотиками, противовирусными средствами, сосудистыми препаратами.
Степень повреждения определяется с помощью специального обследования — игольчатой миография. Если нерв сдавлен — лечение может включать следующие этапы:
- Рассасывающая терапия имеет хороший эффект для устранения сдавливания нерва. Она предполагает прием различных лекарств и ферментов, средств, рассасывающих и размягчающих рубцовую ткань. Если сдавливание несильное — часто достаточно мануальной терапии и специального массажа.
- Восстановление нерва. Специальные лекарства, назначенные врачом, способствуют «оживлению» нерва.
- Реабилитация мышц. Цель терапии — восстановить их мышечный объем. Лечебные процедуры назначает врач-реабилитолог.
- Консервативное лечение лучевого и локтевого нервов может включать ношение специальных шин.
Какие еще средства используются?
- Демиксидол в область запястного канала.
- Иглорефлексотерапия.
- Внутритканевая электростимуляция.
- Лечебные блокады в запястный канал (дипроспан плюс лидокаин), внутримышечные инъекции (мовалис плюс новокаин)
- Нестероидные противовоспалительные средства, дополнительно к блокадам (артрозилен).
В ходе диагностики может быть также выявлено заболевание — плексит срединного нерва. Его вызывают травмы или инфекции.
Изначально всегда используются медикаментозные, консервативные методы терапии. При малой эффективности физиотерапевтического лечения проводят операцию в клинике. Решение в пользу хирургического вмешательства принимается при нарушении целостности нервного ствола, сильной слабости в пальцах кисти.
Не рекомендуется лечить болезнь народными средствами. Во время терапии пациенту не следует переутомляться и подвергать себя тяжелым физическим нагрузкам. В острый период заболевания нужно больше лежать, отдыхать.
ЛФК и специальные упражнения назначаются обычно в послеоперационном периоде. Физиотерапию проходят при консервативном лечении или также после хирургического вмешательства.
Прогноз и профилактика
Если нет угрозы здоровью в виде инфекций или травм, нужно уделять достаточное внимание профилактике невропатии верхних конечностей, а именно:
- Физическим упражнениям для рук. Они включают несложную разминку для кистей.
- При работе за компьютером важно проводить перерывы. При работе мышкой компьютера нужно держать ее в разных руках попеременно.
- Полезен прием витамином, а также укрепление общего состояния здоровья человека. Это уменьшают риск заболевания неврологией конечностей.
Следует помнить, что своевременное начатое лечение гарантируют хороший прогноз на будущую работоспособность рук. Восстановление двигательной активности начинать нужно как можно раньше. Игнорирование терапии или неправильное самолечение часто вызывают плачевные последствия.



