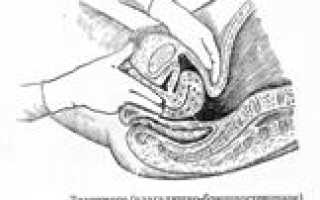
Техника влагалищного исследования в родах. Проведение влагалищного исследования. Одноручное и двуручное влагалищное исследование
Влагалищное исследование в родах
Влагалищное исследование проводится на гинекологическом кресле в смотровом кабинете или на кровати в предродовой.
Показания к выполнению влагалищного исследования в родах:
· Излитие околоплодных вод.
· Появление кровянистых выделений из половых путей.
· Диагностика гипоксии плода.
· Для выполнения амниотомии.
· С целью выяснения акушерской ситуации каждые 4 часа в родах.
Предварительно проводится обработка наружных половых органов. Влагалищное исследование проводится в стерильных перчатках после соответствующей обработки рук.
Осматривают наружные половые органы, определяют высоту промежности, наличие на ней рубцов, гнойников, кондилом.
Затем 2 пальца акушера вводятся во влагалище. Определяют состояние влагалища (широкое, узкое, наличие перегородок в нем), шейки матки (сохранена, укорочена или сглажена). При сглаженной шейке определяют степень раскрытия маточного зева, состояние его краев (толстые, средней толщины, тонкие, растяжимые или ригидные).
Оценивают состояние плодного пузыря (цел или отсутствует). При целом плодном пузыре обращают внимание на его форму (куполообразный, плоский), определяют, как он наливается во время схваток, каково его напряжение.
Далее диагностируют предлежащую часть (головка или тазовый конец) и в какой плоскости малого таза она находится. Для того, чтобы установить характер вставления головки, на ней пальпируют швы и роднички и их отношение к костным ориентирам таза, определяют ведущую точку.
Затем оценивается состояние костного таза (наличие деформаций, экзостозов, состояние крестцовой впадины). Уточняют, достижим или не достижим мыс. В последнем случае делают вывод о достаточной емкости малого таза. Если мыс достижим, измеряют величину диагональной и истинной конъюгаты.
Наблюдение за роженицей во втором периоде родов.
1. Оценка жалоб роженицы (головная боль, нарушение соснания, характер болевых ощущений во время схваток, наличие периода расслабления матки)
2. Контроль за поведением роженицы (возбуждение или заторможенность, развитие которых возможно при прогрессировании тяжести гестоза, угрозе разрыва матки, преждевременной отслойке нормально расположенной плаценты).
3. Исследование состояния сердечно-сосудистой системы (пульс, АД)
4. Контроль динамики продвижения головки плода по родовым путям
(головка плода не должна находить в одной плоскости малого таза свыше 2 часов у первородящих, 1 часа у повторнородящих)
5. Оценка сократительной деятельности матки (при пальпации определяют степень сокращения матки и расслабление ее вне потуг, высоту стояния конктракционного кольца, состояние нижнего сегмента матки, наружных половых органов, характер выделений из влагалища)
6. Контроль за состоянием плода.
7.Контроль за состоянием промежности (при признаках угрожающего разрыва промежности: черезмерное напряжение, лоснящаяся кожа, побеление по средней линии – показано ее рассечение).
Наблюдение за роженицей в третьем периоде родов.
1. Контроль общего состояния роженицы.
2. Контроль гемодинамики (пульс должен быть хорошего наполнения, частотой не более 100 ударов в мин., АД не должно изменяться более чем на 15-20мм.рт.ст по сравнению с исходным).
3. Контроль опрожнения мочевого пузыря (его переполнение снижает сокращение матки и нарушает физиологический процесс отслойки плаценты).
4. Контроль объема кровотечения из матки(физиологическая кровопотеря в родах составляет 0,5 % от массы роженицы).
5. Контроль наличия признаков отделения плаценты.
Наблюдение в раннем послеродовом периоде.
Продолжительность 2 часа (после выделения последа).
Основные задачи: 1.Осмотр последа.
4.Осмотр родовых путей.
Осмотр последа.
После рождения последа необходимо убедиться в его целости. Для этого послед, обращенный материнской поверхностью вверх, внимательно осматривают (сначала плаценту, а затем оболочки). При осмотре оболочек выясняют их целостность, обращают внимание на отдаленность места разрыва от края плаценты, что позволяет определить расположение плацентарной площадки; чем ближе к краю плаценты произошел разрыв оболочек, тем ниже локализация плаценты в матке. Одновременно в оболочках выявляют кровеносные сосуды с целью обнаружения дольки плаценты. Если в оболочках имеются сосуды и на их пути нет дольки плаценты, значит, она задержалась в полости матки. С целью удаления задержавшейся части плаценты выполняют ручное обследование полости матки.
Убедившись в целостности последа, опредяляют его массу и размер площади материнской поверхности плаценты. После осмотра последа, оценивают общую кровопотерю в родах.
Осмотр родовых путей.
С целью определения состояния родовых путей в раннем послеродовом периоде проводят их осмотр. Во время осмотра родильница находится на функциональной кровати. Для осмотра используют стерильный материал и индивидуальный стерильный набор инструментов: зеркала Симса, два окончатых зажима, корнцанг, пинцет, иглодержатель, набор шовного материала. Производится обработка наружных половых органов и рук врача.
Для проведения осмотра вводят по задней стенке влагалища сначало зеркало, а затем подъемник по передней стенке влагалища. Шейку матки захватывают окончатым зажимом на «12 часах» и осматривают ее по часовой стрелке через промежуток не более «2 часов», используя второй зажим. Затем медленно извлекают влагалищный подъемник и с помощью ватного тампона на корнцанге рассматривают передний свод и верхнюю часть стенок влагалища. После этого проводится осмотр наружных половых органов, включая преддверие влагалища и промежность.
При обнаружении разрывов мягких родовых путей, их зашивают с использованием обезболивания.
Одноручное и двуручное влагалищное исследование.
Цель:выявление патологии внутренних половых органов, соседних органов
и состояние клетчатки малого таза.
Оборудование:гинекологическое кресло, клеёнки,
Методика:осмотр проводится после опорожнения мочевого пузыря и прямой кишки,
соблюдая правила асептики и антисептики
(руки вымыть гигиеническим способом, надеть стерильные перчатки).
Объяснить пациентке необходимость данной процедуры, её ход и получить согласие на её проведение.
Вымыть руки гигиеническим способом, надеть стерильные перчатки.


Дополнительные методы обследования
*Лабораторная диагностика
Общий ан. крови, мочи, группа крови и резус-фактор, RW, ВИЧ, HBSAg.
Забор мазков.
Цель:выявление патологии нисходящего отдела полового тракта.
Обоснование: выявление флоры при воспалительных процессах,
предраковых состояний и рака ш/матки.
Методы исследования:бактериоскопический,
цитологический и метод ПЦР.
Оборудование: гинекологическое кресло, стерильные клеёнки,
стерильный стол с инструментами (зеркала, пинцеты, ложечка Фолькмана, шпатель),
стерильный материал (ватные или марлевые шарики),
одноразовые резиновые перчатки,
предметные стекла и направления (указывают ФИО, дата, цель исследования, адрес).
Объяснить женщине необходимость проведения данного исследования,
рассказать ход процедуры и получить её согласие.
Техника взятия мазков.
Бактериоскопический метод:

1. Мазок на степень чистоты влагалища – во влагалище вводят зеркала, берут из заднего свода влагалища шпателем, материал размещают на предметном стекле, после подсушивания материала с направлением отправляют в клиническую лабораторию (указывают ФИО, дата, цель исследования, адрес).
2. Мазок на гонококк берут ложечкой Фолькмана из уретры и из цервикального канала.
Сначала мазок берут из уретры – условие:до взятия мазка женщина не должна мочиться 2 часа.



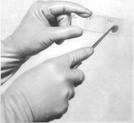
2-3 пальцами производят массаж уретры
(массаж передней стенки влагалища),
ложечкой Фолькмана из
глубины уретры на 1 см
берут материал и
Техника взятия мазка из ц/канала

– зеркалами обнажают шейку матки,
– сухим стерильным шариком на корнцанге удаляют содержимое
вокруг наружного зева,
– ложечкой Фолькмана из глубины ц/канала (на 1см) берут материал
– и переносят его на предметное стекло с пометкой «C» .
Подписывают бланк и
мазок отправляют в клиническую лабораторию.
Гонококк трудно обнаружить, особенно при хронических процессах.
Для этого используют провокации.
физиологический – проводят забор мазков в дни месячных,
биологический – в/м введение гоновакцины,
термический – проводится индуктотермия влагалищным электродом,
химический – р-ром люголя или нитрата серебра обрабатывают уретру и
прямую кишку 1% р-ром, а ц/к – 5% р-ром..
Мазки после провокации берут ч/з 24-48-72 часа.


Батериологический метод исследования:



Шейку матки обнажают в зеркалах,
палочкой с тупфером из стерильной пробирки с притёртой крышкой
берут материал из цервикального канала,
осторожно вводят в пробирку.
Материал отправляют в санбаклабораторию,
где производят посев на чашку Петри и выращивают в термостате флору, определяют её вид и чувствительность к антибиотикам.
Цитологический метод:
Мазок на атипию.


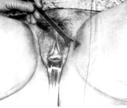
Во влагалище вводят зеркала, сухим стерильным шариком на корнцанге удаляют содержимое вокруг наружного зева.
Берут шпателем (деревянным или металлическим)
в области наружного зева ц/канала (зона стыка, зона «бурь»),
скользящим движением сверху вниз,
материал размещают на предметном стекле,
после подсушивания материала с направлением отправляют в цитологическую лабораторию (указывают ФИО, возраст, последнюю менструацию, дату забора, цель исследования, адрес).

Цитограмма с шейки матки – без патологии.
Цитограмма при раке шейки матки.
Мазок методом полимеразной цепной реакции (ПЦР) из уретры и цервикального канала
на хламидии, микоплазмы, уреаплазмы и гарднереллы.
Шейку матки обнажают в зеркалах,
сухим стерильным шариком удаляют содержимое
вокруг наружного зева ц/к, ложечкой Фолькмана берут материал из цервикального канала и материал погружают в контейнер с консервантом.
Направляют в лабораторию.
Указывают ФИО, дата, цель исследования, адрес.
Кроме того, возбудителей можно обнаружить и серологическим методом исследования –
иммуноферментативный анализ (ИФА)
в парных сыворотках (интервал в 2 недели для оценки изменения титра антител в динамике).
на хламидии, микоплазмы, уреаплазмы и гарднереллы,
на вирус простого герпеса, цитомегаловирус.
Техника влагалищного исследования
Исследование производят в стерильных резиновых перчатках на гинекологическом кресле или на кушетке. Женщина лежит на спине, ноги согнуты в тазобедренных и коленных суставах и разведены; под крестец подкладывают валик. Наружные половые органы обмывают слабым раствором перманганата калия (1:6000) или другого дезинфицирующего вещества и осушивают стерильной ватой. 1 и 2 пальцами левой руки раздвигают большие и малые половые губы и производят осмотр половой щели, входа во влагалище, клитора, наружного отверстия уретры, промежности. Затем осторожно вводят во влагалище 2 и 3 пальцы правой руки (1 палец отведён кверху, 4 и 5 прижаты к ладони). Исследование производят в определённом порядке:
1. определяют ширину просвета и растяжимость стенок влагалища, выявляют нет ли рубцов, опухолей, перегородок, др. патологических состояний.
2. находят шейку матки и определяют её форму, величину, консистенцию, степень зрелости, укорочение, размягчение, расположение по проводной оси таза, проходимость зева для пальца; при исследовании рожениц определяют степень сглаженности шейки (сохранена, укорочена, сглажена).
3. исследуют состояние наружного отверстия шейки матки (форма круглая или щелевидная, закрыто или открыто). У рожениц определяют состояние краёв зева (мягкие или ригидные, толстые или тонкие) и степень его раскрытия. В зев вводят кончик одного или обоих пальцев и выясняют, раскрыт он на несколько см или раскрытие полное.
4. у рожениц при влагалищном исследовании выясняют состояние плодного пузыря (цел, нарушен, степень напряжения).
5. Определяют предлежащую часть, где она находится (над входом в малый таз, во входе малым или большим сегментом, в полости, в выходе таза), опознавательные пункты на ней (на головке – швы, роднички, на тазовом конце – крестец); по их расположению судят о механизме родов.
6. получив полное представление о состоянии влагалища, шейки матки, зева, плодного пузыря и предлежащей части, ощупывают внутреннюю поверхность крестца, симфиза и боковых стенок таза. Ощупывание таза позволяет выявить деформацию его костей и судить о ёмкости таза.
7. в конце исследования измеряют диагональную конъюгату.
Наружные половые органы при осмотре цианотичны. При внутреннем
Влагалищном исследовании: влагалище нерожавшей, без патологических
Изменений; шейка матки сглажена, края растяжимые, степень раскрытия
См, длина шейки матки – 1 см. Плодной пузырь цел. Предлежащая
Часть – головка предлежит ко входу в малый таз, стреловидный шов в
Манипуляция «Влагалищное исследование в родах»
Влагалищное исследование проводится при строгом соблюдении правил асептики и антисептики. Влагалищное исследование проводится дважды: при поступлении для выяснения акушерской ситуации и после излития околоплодных вод для уточнения акушерской ситуации.
– Получают у пациенткиинформированное согласие на исследование.
– Гинекологическое кресло покрывают стерильной салфеткой.
– Предлагают пациентке лечь на гинекологическое кресло.
– Обрабатывают руки одним из ускоренных методов.
– Надевают стерильные перчатки.
– У роженицы обрабатывают наружные половые органы раствором антисептика.
– Левой рукой разводят малые половые губы, указательный и средний пальцы правой руки вводят во влагалище и определяют:
ü состояние стенок и полости влагалища;
ü состояние шейки матки и степень ее раскрытия;
ü целостность оболочек и околоплодных вод, в каком отделе малого таза находится предлежащая часть плода;
ü уточняют предлежащую часть плода;
ü при головном предлежании, по расположению швов и родничков определяют разновидность предлежания и вид позиции;
ü если достижим крестцовый мыс, измеряют диагональную коньюгату;
ü оценивают характер выделений из половых путей (воды, кровь, гноевидные выделения).
– Снимают перчатки и помещают в раствор (согласно инструкции).
– Моют и сушат руки с использованием мыла или антисептика.
– Дезинфицированные перчатки утилизируют в желтый мешок (класс Б).
Манипуляция «Измерение диагональной конъюгаты»
Измерение диагональной конъюгаты – заключительный этап влагалищного исследования в родах.
Цель: по величине диагональной конъюгаты определяют истинную конъюгату.
– Получают у пациенткиинформированное согласие на исследование.
– Гинекологическое кресло покрывают стерильной салфеткой.
– Предлагают пациентке лечь на гинекологическое кресло.
– Обрабатывают руки одним из ускоренных методов.
– Надевают стерильные перчатки.
– Обрабатывают наружные половые органы по общепринятой методике.
– Указательным и средним пальцем левой руки разводят половые губы.
– Указательный и средний палец правой руки вводят во влагалище, пытаясь достичь кончиком среднего пальца крестцового мыса. Ребро указательного пальца упирается в середину нижнего края симфиза.
– Указательным пальцем левой руки отмечают место соприкосновения ребра указательного пальца правой руки с нижним краем симфиза.
– Извлекают правую руку из влагалища и, не отнимая указательный палец левой руки от отмеченной точки, измеряют расстояние от кончика среднего пальца правой руки до точки соприкосновения с нижним краем симфиза.
Манипуляция «Биомеханизм родов при головном предлежании плода»
Биомеханизм родов при переднем виде затылочного предлежания. Различают четыре момента биомеханизма родов.
1 момент – сгибание головки – головка во входе в малый таз делает сгибание,
в результате чего первой опускается в полость малого таза затылок,
проводная точка – малый родничок, стреловидный шов расположен в
поперечном или слегка косом размере.
2 момент – внутренний поворот головки – начинается при ее переходе из широкой в узкую часть полости малого таза. Одновременно головка совершает поступательное движение. Личико плода и большой родничок поворачиваются кзади, затылок и малый родничок – кпереди. Стреловидный шов из поперечного размера входа в малый таз переходит в полости малого таза в один из косых размеров, а в выходе таза – в прямой.
3 момент – разгибание головки – происходит в выходе таза.
Подзатылочная ямка упирается в нижний край лонного сочленения, образуется точка фиксации, и вокруг нее головка разгибается: рождаются затылок, теменные бугры, лобик, личико и подбородок. Рождение головки через вульварное кольцо происходит малым косым ее размером (9,5 см).
4 момент – внутренний поворот плечиков и наружный поворот головки
плодаличиком к бедру матери, противоположному позиции плода. Заднее плечико размещается в крестцовом углублении, а переднее плечико прорезывается доверхней трети и упирается в нижний край симфиза; образуется точка фиксации, вокруг которой происходит сгибание туловища плода в шейно-грудном отделе. При этом над промежностью рождается заднее плечико, а затем полностью освобождается переднее плечико.
Биомеханизм родов при заднем виде затылочного предлежания.
Биомеханизм родов при заднем виде слагается из пяти моментов.
Первый момент – сгибание головки плода.
Стреловидный шов в одном из косых размеров таза, малый родничок обращен к крестцу. Сгибание головки происходит таким образом, что она проходит через плоскость входа и широкую часть полости малого таза своим средним косым размером (10,5 см). Ведущей точкой является точка на стреловидном шве, расположенная ближе к большому родничку.