Зачем делают интубацию. Эндотрахеальная интубация и экстренная трахеотомия. Эндотрахеальная интубация: возможные проблемы
Интубация трахеи: суть, когда показана, подготовка и проведение, осложнения и экстубация

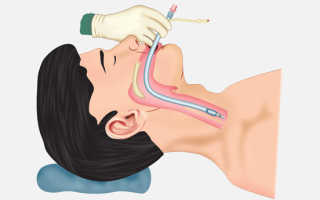
Интубация трахеи представляет собой манипуляцию по установке специальной трубки в трахею с целью восстановления ее проходимости и процесса дыхания посредством искусственной легочной вентиляции. Она проводится врачами анестезиологами-реаниматологами при хирургических вмешательствах, а также тем пациентам, которые по разным причинам утратили возможность самостоятельного дыхания.
Интубация с предшествующей ей ларингоскопией успешно применяются в практике анестезиологов-реаниматологов уже более столетия, помогая спасать жизни миллионам людей ежегодно. Эта процедура — одна из основных и наиболее распространенных манипуляций, совершаемых в реанимации ежедневно.
Показания и противопоказания к интубации трахеи
 Показаниями к проведению интубации трахеи считаются:
Показаниями к проведению интубации трахеи считаются:
- Недостаточное поступление кислорода через дыхательные пути (когда уровень кислорода крови падает ниже 90%);
- Невозможность естественной вентиляции легочной ткани;
- Необходимость защиты дыхательных путей при операциях на ЛОР-органах;
- Необходимость проведения хирургической операции с использованием миорелаксантов, при вмешательствах на легких или структурах грудной клетки.
Противопоказаниями к интубации трахеи могут стать:
- Отсутствие подвижности шеи, опасность травмирования шеи при патологии суставов, в случае травм шейного отдела позвоночника и т. д.;
- Случаи, когда пациент не может открыть рот — спазм мышц, судорожный синдром, системная склеродермия.
При наличии противопоказаний к проведению прямой ларингоскопии с последующей интубацией, анестезиолог-реаниматолог рассматривает другие варианты обеспечения дыхания — фиброоптическая интубация, создание трахеостомического отверстия.
Необходимыми условиями для проведения интубации трахеи являются наличие оборудования и медикаментов:
- Кровать или стол с возможностью подъема и опускания, подушка или простыня, которые можно использовать в качестве валика под шею;
- Аппараты для определения концентрации кислорода в крови, тонометр, электрокардиограф;
- Специальная маска на лицо, мешок Амбу для нагнетания воздуха, кислородный баллон, катетер для удаления содержимого дыхательных путей;
- Обеспечение доступа к вене, наличие препаратов для наркоза, миорелаксации, премедикации;
- Стерильные ларингоскопы, приборы для бронхоскопии, интубационные трубки и фиксаторы для них.

инструменты для интубации трахеи
Подготовка и техника проведения интубации трахеи
Алгоритм проведения интубации трахеи включает подготовку пациента и правильную его укладку на столе, обеспечение проходимости дыхательной системы, подготовку нужного оборудования и препаратов, вдыхание чистого кислорода, введение ларингоскопа и интубационной трубки.

Поскольку интубация часто используется у пациентов в тяжелом состоянии, с сопутствующей патологией и т. д., анестезиолог-реаниматолог должен быть готов к непредвиденным ситуациям, когда дыхание в случае неудачной интубации придется обеспечивать другими путями — специальные маски, мешки Амбу, через носовые ходы, оперативно созданные отверстия.
Для взрослых обычно выбирают интубационные трубки от 8 миллиметров диаметром, так как сквозь них при необходимости можно ввести бронхоскоп, произвести удаление секрета бронхов. Для детей диаметр трубки рассчитывается исходя из возраста.
Чрезвычайно важно успешно установить интубационную трубку в трахею с первой попытки, так как повторение ларингоскопии 3 и более раз увеличивает риск тяжелой гипоксии и остановки дыхания и сердцебиения. Успех интубации обеспечивают видимость надгортанника и голосовых связок, а также введение трубки при четкой уверенности, что она движется по дыхательному пути.
Техника интубации включает:
- Введение ларингоскопа, который анестезиолог-реаниматолог держит в левой руке, при этом должна обнажиться задняя глоточная стенка, а инструментом нельзя касаться передних зубов;
- Поиск надгортанника — чрезвычайно важный этап интубации;
- После обнаружения надгортанник подхватывается либо прямым лезвием ларингоскопа, либо изогнутым, чтобы обеспечить проход для интубационной трубки;
- Введение трубки сквозь гортань в трахею правой рукой, возможен поворот трубки по часовой стрелке на 90 градусов для облегчения проникновения ее по ходу хрящевых колец трахеи;
- Продвижение трубки на глубину до 23 см у пациентов взрослого возраста, и втрое короче — у детей (если глубина будет превышена, то трубка уйдет вправо, в просвет главного бронха).

интубация трахеи: а — введение ларингоскопа в ротовую полость; б — смещение надгортанника кпереди и введение интубационной трубки через гортань и трахею
Введение ларингоскопа слишком глубоко или, наоборот, близко сильно затрудняет идентификацию надгортанника и других образований верхних дыхательных путей, что может повлечь ошибочную установку интубационной трубки в просвет пищевода. Такое серьезное нарушение техники процедуры может привести к гибели пациента, поэтому в случае, если врач не уверен, что трубка точно попала в трахею, интубация не проводится.
Неудача, произошедшая при попытке интубировать пациента, заставляет реаниматологов искать другие пути обеспечения вентиляции легких, а иногда альтернатива становится основным методом интубации трахеи. В настоящее время используются:
- Видео- и зеркальные ларингоскопы — обеспечивают прекрасную видимость в области гортани, языка;
- Ларингеальные маски, устанавливаемые во вход в гортань для облегчения интубации трахеи;
- Оптические системы — зонды и стилеты — показаны при интубации пациентов с анатомическими нарушениями или особенностями;
- Проводники — изготавливаются из резины или другого эластичного материала, помогают улучшить обзор гортани.
 После того, как интубационная трубка, наконец, установлена в просвет трахеи, проводник удаляется, а в манжету трубки нагнетается воздух для обеспечения фиксации ее в просвете трахеи. После этого этапа врач снова проверяет адекватность расположения трубки в дыхательных путях, проводя осмотр, выслушивание легких, контроль содержания углекислоты в выдыхаемом воздухе и кислорода в крови. О том, что трубка не попала в пищевод, говорит отсутствие булькающего звука в эпигастральной области, а о ее нахождении в трахее — правильные движения грудной клетки, соответствующие вдоху и выдоху, дыхательные шумы при выслушивании легких.
После того, как интубационная трубка, наконец, установлена в просвет трахеи, проводник удаляется, а в манжету трубки нагнетается воздух для обеспечения фиксации ее в просвете трахеи. После этого этапа врач снова проверяет адекватность расположения трубки в дыхательных путях, проводя осмотр, выслушивание легких, контроль содержания углекислоты в выдыхаемом воздухе и кислорода в крови. О том, что трубка не попала в пищевод, говорит отсутствие булькающего звука в эпигастральной области, а о ее нахождении в трахее — правильные движения грудной клетки, соответствующие вдоху и выдоху, дыхательные шумы при выслушивании легких.
Завершается интубация трахеи фиксацией наружного конца трубки пластырем, соединением трубки с аппаратом для легочной вентиляции, который подает кислород и удаляет углекислый газ. До момента извлечения трубки реаниматолог еще не раз проверит правильность ее установки. Особенно часто нужно контролировать вентиляцию в тех ситуациях, когда помощь оказывается в хаотических условиях (экстренно, военно-полевые условия и т. д.).
Тяжелые случаи, когда нет никакой возможности интубировать трахею через рот, а самостоятельное дыхание нарушено, либо пациент нуждается в хирургическом лечении, реаниматологи прибегают к назотрахеальной технике — интубации трахеи через носовые ходы. Показаниями к ней могут стать тяжелые повреждения шеи, ее отек, невозможность движений, травмы органов ротовой полости, при которых ларингоскоп ввести не получится.
При интубации трахеи через носовые ходы используют сосудосуживающие средства и местные анестетики для облегчения введения инструментария, снижения чувствительности слизистой и рефлексов кашля, чихания при контакте с ней. После подготовки слизистой в носовой ход вводят эластичную трубку, сквозь которую будут поданы анестетики и сосудосуживающие средства в глотку и гортань.
Назотрахеальную трубку вводят на расстояние до 14 сантиметров, где она оказывается у голосовых связок. При вдохе, в момент раскрытия связок, реаниматолог должен постараться установить ее в трахею, иначе неудача обернется кашлем, во время которого придется совершить повторную попытку интубации.
Видео: методика интубации трахеи
Трудности и осложнения во время интубации трахеи
Интубация трахеи — сложная процедура, требующая внимательности, аккуратности, мастерства со стороны анестезиолога-реаниматолога, однако и эти условия не всегда обеспечивают гладкое ее течение. Случается, что даже опытный врач встречается с затруднениями при вентиляции легких маской или установке трубки в трахею. Так называемая трудная интубация — как раз такая ситуация, и чревата она развитием критически тяжелой гипоксии.
Предрасполагающими к трудной интубации факторами считаются:
- Выраженная степень ожирения у пациента;
- Ограничение подвижности шейного отдела позвоночника;
- Поражение височно-нижнечелюстного сочленения с невозможностью открытия рта более чем на 3 см;
- Маленькое расстояние от щитовидного хряща до подбородка и между подбородком и грудиной.

Интубация трахеи в ряде случаев может представлять опасность возможными осложнениями. Наиболее частыми из них считаются травмирование слизистой дыхательных путей, хрящей гортани, голосовых связок, а также попадание трубки в просвет пищевода вместо трахеи. Реже происходит эрозирование и сужение просвета трахеи, кровотечение, образование свищей.
В ходе введения ларингоскопа неаккуратные движения инструментом могут нанести травму губам, сломать зубы, повредить язык, хрящи гортани и зону под связками. Вовремя не диагностированная интубация пищевода грозит не только необратимым повреждением мозга вследствие гипоксии, но и гибелью пациента.
Вентиляция легких через интубационную трубку может проводиться длительно, если пациент находится в коме и не может дышать самостоятельно. Необходимые условия для прекращения вентиляции легких — стабильное состояние пациента, самостоятельное устойчивое дыхание, восстановление сознания и защитных рефлексов.
Техника экстубации включает:
- Удаление содержимого желудка, очищение носа, полости рта, глотки и гортани, санацию трахеобронхиального дерева;
- Сдутие манжеты на трубке и извлечение последней в момент вдоха.
На всякий случай под рукой должны быть кислород, ингалятор и мешок Амбу. Если произошло случайное смещение трубки из трахеи (при движениях ребенка, психозах у взрослых, неаккуратной транспортировке), нужно принять все меры для обеспечения вентиляции легких: извлечь трубку из трахеи полностью, очистить верхние дыхательные пути и приступить к ручной вентиляции легких специальным мешком. Как только состояние пациента станет стабильным, врач будет решать, стоит ли интубировать его повторно.
Признаками прекращения вентиляции легких при несвоевременном удалении трубки из трахеи считаются:
- Смещение трубки от 2 до 5 см наружу;
- Появление голоса;
- Снижение или отсутствие давления в дыхательных путях;
- Возможен кашель, синюшность кожи, беспокойство (непостоянные признаки).
При смещении трубки до двух сантиметров и эффективной ручной вентиляции, когда пациент становится розовым, а в легких выслушивается дыхание, можно попробовать ввести трубку обратно на необходимую глубину. Если же применение мешка Амбу не приносит эффекта, трубку извлекают полностью.
Проводить повторную интубацию сразу же после извлечения трубки категорически запрещено. Для обеспечения дыхания легкие нужно вентилировать мешком на протяжении нескольких минут, а затем уже при необходимости начинать готовиться к повторной интубации, обеспечив пациента достаточным количеством кислорода.
Видео: альтернативные способы интубации трахеи
Видео: интубация через нос Portex
Эндотрахеальная интубация и экстренная трахеотомия
Эндотрахеальная интубация – это процедура помещения специальной трубки в гортань и трахею. Интубация может быть необходима в следующих случаях:
- Обструкция верхних дыхательных путей.
- Нарушение рефлекторных механизмов защиты верхних дыхательных путей от аспирации.
- Обеспечение искусственной вентиляции легких.
- Проведение ингаляционной анестезии.
Интубация является важной составляющей реанимационных мероприятий.
Оценка дыхательных путей
Оценка дыхательных путей является приоритетным обследованием при оказании помощи тяжелобольному или критическому пациенту. При нарушении проходимости верхних дыхательных путей показана срочная индукция наркоза и эндотрахеальная интубация, в случае невозможности проведения эндотрахеальной интубации осуществляется экстренная трахеотомия.
Рутинная интубация
Для рутинной интубации необходимы визуализация гортани и интубационная трубка с манжетой подходящего диаметра. Перед интубацией необходимо проверить целостность манжеты. Для интубации можно использовать ларингоскоп.
Техника интубации
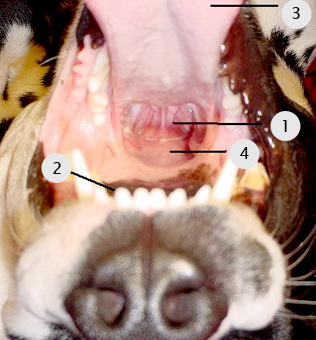 Собака в вентро-дорсальном положении:
Собака в вентро-дорсальном положении:
1- надгортанник,
2- верхняя челюсть,
3- язык,
4- мягкое небо
Перед интубацией необходимо померить длину, на которую надо ввести трубку, для этого достаточно приложить трубку к животному. Слишком глубоко введенная трубка может попасть в бронх первого порядка, что приведет к тому, что воздух будет поступать только в одно легкое. В момент проведения процедуры животное находится в грудном или дорсальном положении, ассистент одной рукой берется за верхнюю челюсть животного, другой рукой – за язык, выводя его вперед, и поворачивает голову животного по направлению к источнику света.
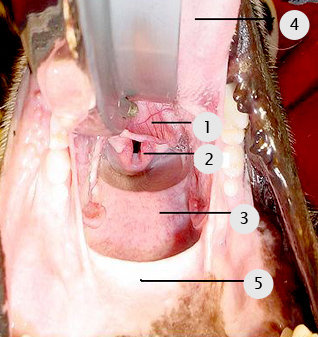 Вид после отведения надгортанника:
Вид после отведения надгортанника:
1- надгортанник,
2- черпаловидные хрящи,
3- мягкое небо,
4- язык
5- верхняя челюсть
Врач при необходимости концом интубационной трубки отводит в сторону надгортанник и мягкое небо и проводит трубку в трахею между черпаловидными хрящами.
Раздражение трубкой слизистой трахеи инициирует кашлевой рефлекс, поэтому следует придерживать трубку, чтобы не произошла ее эвакуация. Кашлевой рефлекс может помочь определиться, правильно ли проведена интубация. Для этого в момент кашля надо приблизить щеку к концу трубки.
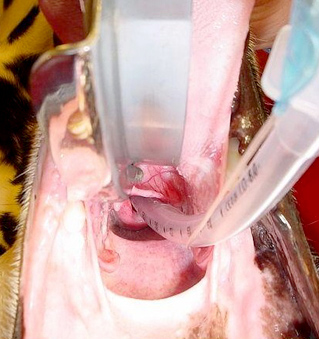 Вид после установки эндотрахеальной трубки
Вид после установки эндотрахеальной трубки
Если интубация проведена верно, вы почувствуете движение воздуха, проходящего из легких через трубку, и услышите свистящий звук, кроме того, чаще всего трубка запотевает. В том случае, когда трубка помещена в пищевод, движения воздуха и звука не будет. Если животное не кашляет, следует достаточно активно надавить на грудную клетку для принудительной эвакуации воздуха из грудной клетки и оценки положения трубки.
После правильного помещения трубки в трахею ее необходимо закрепить на верхней или нижней челюсти и раздуть манжету пустым шприцом.
Схема интубации
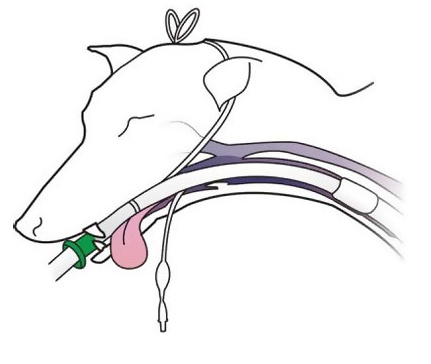
При интубации кошек из-за ларингоспазма может возникнуть затруднение при проведении трубки. Некоторые авторы рекомендуют использовать лидокаин в виде спрея на гортань перед интубацией для предотвращения ларингоспазма, можно также помещать в канал трубки мандрен. ( Скорая помощь и интенсивная терапия мелких домашних животных. Д. Макинтайр, К. Дробац, С. Хаскингз, У. Саксон, 2005 г.; Оперативная хирургия собак и кошек. Х. Шебиц, В. Брасс, 1999 г.)
Осложненная интубация
Интубировать животное может оказаться непросто, если есть обструкция верхних дыхательных путей (новообразование, отек из-за травмы) либо если анатомическое расположение трахеи отлично от нормы (брахицефалические породы).
В этих случаях необходимо заранее подготовиться. Надо обязательно приготовить несколько трубок разного диаметра, в случае, если не удастся поставить трубку предполагаемого диаметра, надо попытаться использовать трубку меньше. Обязательно приготовить металлические мандрены или толстые уретральные катетеры, они могут служить проводниками при постановке интубационной трубки. Всегда должен присутствовать набор для экстренной трахеотомии и кислородный концентратор или баллон с кислородом, для того чтобы провести вентиляцию легких 100%-ным кислородом.
При интубации брахицефалов бывает сложно визуализировать гортань, в этом случае можно воспользоваться бронхоскопом либо провести дигитальную (под контролем пальцев) интубацию.
Для дигитальной интубации необходимо, чтобы помощник держал голову животного так же, как при рутинной интубации. Указательным пальцем следует отвести надгортанник к языку и нащупать отверстие между двумя черпаловидными хрящами, после чего поместить интубационную трубку между надгортанником и указательным пальцем, прижать трубку к надгортаннику и под контролем пальца провести ее в трахею.
Следует помнить, что быстрая и правильная интубация поможет избежать апноэ и гипоксии, что сохранит жизнь и здоровье животному.
Экстренная трахеотомия
Показания: невозможность интубации в течение 60 секунд.
Техника:
- Седация пациента.
- Если у животного цианоз, немедленной оксигенации можно достичь путем инсуфляции увлажненного кислорода через толстую иглу, введенную между двумя трахеальными кольцами.
- Пациента укладывают в положении на спине, под шею подкладывают несколько мешков с песком.
- Желательно выстригать и обрабатывать место трахеотомии, но в экстренных случаях для этого не всегда есть время.
- Разрез кожи делают от перстневидного хряща до шестого трахеального кольца, если присутствуют сомнения, то разрез необходимо сделать больше.
- Мышцы шеи раздвигают тупым способом.
- Между двумя трахеальными кольцами делают разрез скальпелем – около 65% окружности. Обычно разрез делают между 3-м и 4-м трахеальными кольцами, но по показаниям разрез можно делать ниже.
- В разрез устанавливают трахеотомическую трубку (при ее отсутствии можно использовать обычную интубационную трубку) и закрепляют ее при помощи анкерного шва к кольцам трахеи.
- Немедленно начинают введение 100%-ного кислорода. После того как животное стабилизировано, можно выстричь и обработать операционное поле и зашить кожу выше и ниже места трахеотомии. Не следует плотно ушивать кожный разрез, так как это может привести к подкожной эмфиземе и пневмомедиастинуму.
Уход за трахеотомической трубкой
После установки трубки будет выделяться секрет, который может привести к закупорке трубки и формированию слизистых пробок, способных вызвать закупорку бронхов. Желательно использовать трубку с вкладышем, если она недоступна, чистку трубки необходимо проводить 2-4 раза в сутки.
Эндотрахеальная интубация: показания, пошаговая техника интубирования
![]()
Интубация трахеи является средством обеспечения безопасного дыхания во время проведения реанимации. Хорошие практические знания о роли интубации трахеи и методике введения имеют решающее значение для любого врача, участвующего в экстренной реанимации.
Введение и использование
Универсальным подходом к любой чрезвычайной медицинской ситуации, будь то в полевых условиях, в условиях семейной хирургии, в больнице или скорой помощи, является система ABCDE для первичной оценки и немедленной спасательной терапии:
A Дыхательные пути (Airway) B Дыхание (Breathing) C Кровообращение (Circulation) D Нервная система (Disability) E Контакт (Exposure)
Обучающие курсы по использованию системы ABCDE при всех крупных травмах и реанимации организованы во всем мире, система составляет основу для PHTLS (предгоспитальная поддержка жизни при травме), BLS (основы жизнеобеспечения), ALS (расширенное жизнеобеспечение), ATLS (расширенная поддержка жизни при травме), и PLS (педиатрическая поддержка жизнеобеспечения).
Как эндотрахеальная интубация вписывается в алгоритм?
Эндотрахеальная интубация обеспечивает необходимую проходимость дыхательных путей при различных сценариях реанимации.
В реанимационных сценариях интубация трахеи воспринимается как оптимальный метод обеспечения и поддержания четкой и безопасной проходимости дыхательных путей. Однако в неопытных руках попытки интубации трахеи могут иметь негативные последствия для пациента. Частота неправильной интубации варьирует в зависимости от опыта. Некоторые исследования показывают, что частота непреднамеренной интубации пищевода может достигать 50% в неопытных руках.
В чрезвычайной ситуации трахеальная интубация должна быть предпринята только клиницистами, которые прошли подготовку и компетентны. По крайней мере, один из членов реанимационной больницы должен пройти обучение по интубации трахеи. Важно подчеркнуть, что отказ от вентиляции пациента с использованием простых дыхательных путей и маски с мешком и клапаном неприемлем. Невозможность интубировать пациента при сравнении гораздо менее опасна. Помните, что способность вентилировать пациента имеет приоритет.
Чрезвычайная ситуация не является подходящей для практики интубации. Интубация, вероятно, будет более трудной, чем в выбранной ситуации и усугубляется риском ларингоспазма, регургитации и рвоты. Попытки интубации неопытным клиницистом могут привести к длительным перерывам в компрессии грудной клетки, нераспознанной интубации пищевода и высокому риску неудач. Рекомендации Европейского реанимационного Совета предполагают, что интубация трахеи должна использоваться только тогда, когда обученный персонал доступен для проведения процедуры и имеет высокий уровень квалификации и уверенности.
Тем не менее, интубация трахеи во время сердечно-легочной реанимации, квалифицированным специалистом, обеспечивает безопасную проходимость дыхательных путей и является самой эффективной методикой управления дыхательными путями.
Обструкция дыхательных путей является неотложной ситуацией
Первичный приоритет — это проходимость дыхательных путей, поскольку без адекватной проходимости дыхательных путей легкие не окисляются и не вентилируются; поэтому в крови не может происходить обмен газа независимо от сердечного выброса. Гипоксия, возникающая в результате не диагностированной непроходимости дыхательных путей, может нанести ущерб конечным органам, привести к остановке сердца и, наконец, смерти.
Когда пациент не в состоянии поддерживать стабильную проходимость дыхательных путей, маневры, изложенные ниже, могут быть выполнены, чтобы обеспечить доставку кислорода через дыхательные пути.
- Простые маневры открытия дыхательных путей (наклон головы, подъем подбородка, тяга челюсти)
- Вспомогательные техники для дыхательных путей (аспирация, орофарингеальная проходимость, назофарингеальная проходимость).
- Если спонтанное дыхание является недостаточным или отсутствует, вы должны как можно скорее начать искусственную вентиляцию:
- Искусственная вентиляция (вентиляция с помощью карманной маски, вентиляция с помощью маски с мешком и клапаном)
- Дальнейшие варианты обеспечения безопасности дыхательных путей в ходе текущих попыток реанимации включают:
- Альтернативные устройства для дыхательных путей (iGel, дыхательные ларингеальные маски, Combitube)
- Продвинутые техники восстановления проходимости дыхательных путей (трахеальная интубация, крикотиреоидотомия).
Настоятельно рекомендуется, чтобы все врачи регулярно посещали курсы реанимации и поддержки жизнеобеспечения и обращались к руководящим принципам с учетом текущих обновлений.
Показания
Трахеальная трубка обычно считается оптимальным методом управления дыхательными путями во время остановки сердца и ее установка показана при текущей реанимации. Ее использование ограничено сценариями, в которых присутствуют сотрудники, которые являются опытными и компетентными в установке эндотрахеальной трубки.
Интубация трахеи имеет ряд ощутимых преимуществ перед другими формами управления дыхательными путями:
- Она обеспечивает вентиляцию без прерывания компрессии грудной клетки
- Она обеспечивает эффективную вентиляцию, даже при плохом состоянии легких или грудной клетки
- Она минимизирует перераздутие желудка и регургитацию
- Она защищает легкие от аспирации желудочного содержимого
- Это освобождает руки реаниматолога для выполнения других задач.
Недостатки включают непреднамеренную, нераспознаваемую интубацию пищевода и высокую частоту неудач.
Процедура
Обеспечение личной безопасности
По возможности будьте готовы даже в экстренной ситуации. Надевайте средства индивидуальной защиты, включая перчатки.
Знайте оборудование
Реанимационное оборудование и лекарства должны быть готовы для немедленного использования в любой клинической области. Рекомендации Европейского совета по реанимации (2015 г.) предполагают, что план размещения реанимационного оборудования и лекарств должен быть стандартизирован по всей больнице.
Врач-клиницист должен быть знаком с реанимационным набором и знать, как его использовать.
Попросите о помощи
Вы должны убедиться, что помощь на подходе. Если другие сотрудники находятся поблизости, можно одновременно предпринять несколько действий.
Техника введения эндотрахеальной трубки
У пациента без сознания можно ввести эндотрахеальную трубку без необходимости в анестезирующих средствах или расслаблении мышц. Однако иногда может потребоваться «индукция кризиса», когда необходима быстрая последовательная индукция и паралич, чтобы ввести воздуховод пациенту, находящемуся в сознании.
Эту процедуру должен выполнять опытный сотрудник, такой как анестезиолог. Как уже обсуждалось попытки введения эндотрахеальной трубки неопытным специалистом могут вызвать рвотные движения, рвоту, напряжение и ларингоспазм, поэтому их не следует предпринимать неопытным специалистам. Чаще всего необходимое время можно обеспечить, используя другие методы, такие как вентиляция маской с мешком и клапаном до прибытия опытного персонала.
Средний размер эндотрахеальной трубки с манжетой для взрослого равен 7 или 8, что соответствует внутреннему диаметру 7 или 8 мм. В педиатрии интубация выполняется трубками без манжет и должна выполняться опытным специалистом.
Вы должны подготовить и проверить оборудование до выполнения процедуры и предварительная оксигенация пациента должна быть обеспечена в это время другими способами. Если попытки интубации будут продолжительными, остановите процедуру, чтобы обеспечить оксигенацию пациента в течение одной минуты, пока вы не сделаете дальнейшую попытку интубации.
При трудной интубации может потребоваться введение резинового бужа (то есть направителя) в трахею для введения трубки в трахею по бужу.
Европейские рекомендации по реанимации предполагают, что никакая попытка интубации не должна прерывать компрессию грудной клетки более чем на пять секунд.
Кратко, техника интубации заключается в следующем:
- Предварительная оксигенация и положение пациента в позиции «вдыхания утреннего воздуха»
- Встаньте позади пациента. Левой рукой вставьте (изогнутый) клинок ларингоскопа над языком в ротоглотку, оттеснив язык влево от средней линии
- Вы должны увидеть кончик надгортанника, когда конец ларингоскопического клинка проходит перед надгортанником в углубление между задней частью языка и надгортанником
- Могут потребоваться щипцы Магилла для удаления инородных тел, таких как сломанные зубы и может потребоваться аспирация для очистки дыхательных путей
- С ручкой ларингоскопа, направленной от вас под углом 45 градусов, поднимайте и выдвигайте челюсть и мягкие ткани вперед, чтобы получить четкий вид голосовых связок и отверстия в гортани между ними
- При необходимости используйте аспирацию и затем введите трубку с помощью правой руки под контролем зрения с правой стороны рта вниз между голосовыми связками в трахею.
- Манжета трубки должна пройти за связки в трахею
- Подтвердите положение трубки после закрепления ее к аппарату с мешком и клапаном путем аускультации с обеих сторон в области верхушек легких спереди и в срединных зонах в подмышечной области
- Также послушайте, нет ли инсуффляции воздуха в желудок
- Закрепите трубку в этом положении хлопковой лентой, обеспечив ее надлежащее положение, так как случайное смещение эндотрахеальной трубки возможно при реанимации
- Если возможно, определите парциальное давление диоксида углерода в выдыхаемом воздухе в конце выдоха (CO) для подтверждения адекватности вентиляции легких и исключения непреднамеренной интубации пищевода.
Ведение пациента после процедуры
Если трубка установлена неправильно, могут вентилироваться желудок или только правое легкое. Спустите манжету и снова установите трубку и выполните аускультацию, чтобы проверить ее положение.
Продолжайте реанимировать пациента в соответствии с рекомендациями по поддержке жизни, используя принципы ABCDE.
Эндотрахеальная трубка по сравнению с другими способами управления дыханием
Существуют некоторые разногласия в отношении того, улучшает ли трахеальная интубация результаты реанимации. Был выполнен Кокрановский обзор для определения того, насколько экстренная эндотрахеальная интубация, в отличие от других методов управления дыхательными путями, улучшает исход с точки зрения выживания, степени инвалидности при выписке или продолжительности пребывания и развития осложнений, возникающих в больнице. Рецензенты смогли найти только три приемлемых РКИ для включения в обзор. Вывод обзора заключался в том, что, хотя эффективность экстренной интубации, которая в настоящее время практикуется, не была тщательно изучена, уровень квалификации оператора может быть ключевым фактором в определении эффективности.
Осложнения интубации трахеи
Осложнения интубации трахеи – патологические состояния, возникающие при введении интубационной трубки в дыхательные пути. Симптомы зависят от вида нежелательных последствий. Возможно появление диффузного цианоза, лающего кашля, кровохарканья. При отсутствии своевременной санации на расстоянии слышны хрипы, бульканье. После удаления оборудования возникает боль в горле. Методы диагностики включают прямую ларингоскопию, осмотр полости рта, входа в трахею. При необходимости проводится бронхоскопия, рентгенографическое исследование дыхательных путей. Лечение предусматривает удаление мокроты с помощью электроотсоса, правильную установку ИТ, введение гемостатиков, обезболивающих, противовоспалительных средств.
МКБ-10
Общие сведения
Нежелательные явления в ходе интубации и после ее завершения возникают с различной частотой. Инфекции гортани диагностируются у 1 пациента на тысячу, отек и паралич голосовых связок – у 3 больных из тысячи. Ятрогенные осложнения, связанные с тяжелой интубацией и короткой толстой шеей пациента, отмечаются в 5-10% случаев. Ошибки врача, обусловленные неопытностью и нарушением алгоритма манипуляции, составляют не более 0,5% от общего количества ларингоскопий. Сложности достоверно чаще наблюдаются при работе с грузными больными, имеющими повышенную массу тела, страдающими эндемическим зобом или органическими изменениями верхних дыхательных путей. Эта группа на 60% состоит из женщин, на 40% – из мужчин.

Причины осложнений интубации трахеи
Трудности непосредственно при введении трубки чаще возникают по причине врачебной ошибки. При длительной вентиляции с помощью эндотрахеального доступа некоторые процессы, происходящие в дыхательных путях, не детерминированы с работой анестезиолога/реаниматолога. Напрямую с действиями специалиста не всегда сопряжены и проблемы, выявляющиеся после экстубации. К числу распространенных причин патологии относятся:
- Неправильная установка клинка. Ларингоскоп не должен давить на зубы в нижнем направлении. Инструмент может опираться на них, однако жесткого давления необходимо избегать. В противном случае возможно повреждение жевательного аппарата с последующим попаданием обломков в пищеварительные или дыхательные пути.
- Неправильное положение. Ошибочное введение интубационной аппаратуры в пищевод провоцирует перерастяжение желудка, может стать причиной регургитации. Если больного интубируют по жизненным показаниям, сохраняется и прогрессирует дыхательная недостаточность, что может привести к летальному исходу.
- Травма трахеи. Осложнения развиваются при использовании трубок большого размера, их неаккуратном введении, интубации без медикаментозной седации, если пациент находится в сознании. Подобные негативные последствия обычно возникают в неотложных ситуациях, чаще наблюдаются у больных, находящихся в состоянии психомоторного возбуждения.
- Назальная интубация. Практикуется при ЛОР-вмешательствах, нижнечелюстных абсцессах, операциях в сфере челюстно-лицевой и пластической хирургии. Причиной травматизации внутреннего носа становится использование не подходящих по размеру трубок, беспокойное поведение пациента, истонченность слизистой оболочки и поверхностное расположение сосудистой сети.
- Скопление мокроты. Отсутствие своевременной санации потенцирует непроходимость трубки и развитие гипоксии. Секрет может образовывать твердые скопления, прилипать к стенкам аппаратуры. Такие последствия устраняются путем бронхоскопии с визуальным контролем. Очистить дыхательные органы с помощью стандартного электроотсоса удается не всегда.
- Обсеменение бактериальной флорой. Попадание возбудителя происходит при нарушении правил асептики в процессе интубации и ИВЛ. Клинические проявления инфекции могут выявляться как во время вентиляции (через несколько дней), так и после удаления трубки.
- Индивидуальные реакции. Возникают как ответ организма на введение инородного тела. Чаще проявляются спустя несколько часов от момента экстубации. Могут приводить к нарушению проходимости трахеи, воспалительной инфильтрации тканей, дыхательной недостаточности. Практически не связаны с действиями врача и поведением самого пациента.
Патогенез
Изменения зависят от типа осложнения. При травмах дыхательных путей возникает кровотечение, возможна аспирация крови, развитие пневмонии или бронхоспазма. Из-за нарушения целостности слизистой оболочки повышается вероятность инфекционных процессов, поскольку образуются входные ворота для патогенной флоры. Отек или спазм голосовых связок, обтурация трубки бронхиальным секретом приводят к механической дыхательной недостаточности. В легкие не поступает необходимое количество воздуха, формируется гипоксия, ткани испытывают кислородное голодание, нарушается работа головного мозга, всех жизненно важных систем.
Инфекционные поражения становятся причиной воспаления, общей интоксикации, отека пораженной зоны. При распространении процесса существует риск развития инфекционно-токсического шока. Основной опасностью ошибочного введения ИТ в пищевод является сохраняющаяся дыхательная недостаточность. Перерастяжение желудка не влечет за собой угрозу для жизни пациента, но создает сложности во время экстубации (риск вдыхания желудочного содержимого).
Классификация
Осложнения допустимо систематизировать по причинам (механические, инфекционные), по степени влияния врача (ятрогенные, не зависящие от действий специалиста, аутоагрессия), по патогенезу (вызывающие гипоксию, кровотечение). Однако основной является классификация по времени развития негативных последствий. В соответствии с современными представлениями существуют следующие разновидности патологии:
- При интубации. При вводе трубки у пациента возникают переломы зубов, кровотечения, разрывы слизистых оболочек, повреждения заглоточного пространства, эмфизема средостения. Возможно формирование ателектаза противоположного легкого и однолегочная вентиляция при попадании в бронх, перерастяжение желудка при ошибочном введении эндотрахеального оснащения в пищевод. При раздражении блуждающего нерва развивается брадикардия вплоть до остановки сердца.
- После интубации. Может определяться обструкция шланга вследствие его перегиба или закусывания самим пациентом. При длительной ВВЛ или ИВЛ наблюдается скопление мокроты, мешающей прохождению смеси, образование пролежня, грыжевое выпячивание манжеты. Если больной подвижен, может выявляться выход оснащения из трахеи, скручивание, упор нижнего отверстия в стенку дыхательного горла.
- Во время удаления ИТ. Трудности с извлечением оборудования возникают при не полностью сдутой манжете. Отмечаются травмы дыхательных путей, разрывы слизистой оболочки. Непосредственно после выхода ИТ из трахеи возможно спадение последней с последующим удушьем. Если больной находится в пассивном положении на спине, существует риск аспирации слюны с развитием аспирационной пневмонии.
- После извлечения трубки. В первые сутки обнаруживается появление болезненности, отека гортани. Инфекционные осложнения проявляются в срок с 1 до 3 суток самостоятельного дыхания. В позднем периоде диагностируются язвы, фиброз гортани и трахеи, стеноз ноздрей при назальной интубации. Порой осложнения долгое время остаются недиагностированными, диагностируются случайно при последующих вмешательствах по другому поводу.
Симптомы осложнений интубации трахеи
Осложнения, возникающие при вводе эндотрахеальной трубки и проведении вентиляции, отличаются многообразием симптоматики. Переломы зубов видны визуально. Во рту больного присутствуют обломки, просматривается пораженный зуб. При травматизации слизистых оболочек отмечается истечение крови изо рта и носа. В положении больного на спине экстравазат скапливается в зоне ротоглотки, что позволяет заметить его при ларингоскопии. Попадание оборудования в пищевод характеризуется ритмичным вздутием и спадением живота, отсутствием дыхательных шумов в легких. При односторонней интубации одно легкое прослушивается, второе является «немым».
Закусывание контура пациентом определяется визуально. Обструкция мокротой приводит к возникновению типичных хрипов. В обоих случаях активизируется система оповещения аппарата ИВЛ, которая издает специфический сигнал, свидетельствующий о непроходимости дыхательных путей. У больного наблюдается диффузный цианоз, снижение SpO2, тахикардия, беспокойство, возбуждение. Аспирация мокроты после экстубации проявляется прогрессирующей дыхательной недостаточностью, симптомы развиваются в течение нескольких часов. Декомпенсация состояния при коллапсе трахеи происходит практически сразу.
При отеке гортани выявляется лающий кашель, одышка смешанного типа, осиплость голоса. Массивные явления приводят к симптомокомплексу ОДН. Стенозы становятся причиной постоянной одышки, умеренной гипоксии, субъективного ощущения тяжести вдоха. Язвы потенцируют возникновение хронического воспаления, инфекционных осложнений, трахеита, бронхита. Могут сопровождаться капиллярным кровотечением с кровохарканьем (выделяется до 15 мл крови в сутки) или геморрагией (более 15 мл).
Диагностика
Постановка диагноза производится на основании данных физикального обследования. При необходимости могут применяться инструментальные и лабораторные методики. В большинстве случаев определить патологическое состояние удается непосредственно в операционной или блоке интенсивной терапии. Поздние осложнения интубации трахеи выявляются в общем отделении во время амбулаторного долечивания пациента. Используются следующие диагностические процедуры:
- Физикальное обследование. При осмотре ВДП и общей оценке состояния больного обнаруживаются сгустки крови и мокроты в ротоглотке при травмах, цианоз и отсутствие экскурсии грудной клетки при неверной установке ИТ. Аускультация легких позволяет определить степень проводимости дыхания и выявить участки, в которые не поступает воздух.
- Инструментальное обследование. Основной метод – бронхоскопия. Во время ее проведения врач изучает состояние дыхательных путей, подтверждает правильность установки оборудования. При необходимости может применяться рентгенография, компьютерная томография. По результатам всех исследований, трубка должна стоять в трахее. В экстренных ситуациях оценить правильность процедуры можно по данным капносата – при интубации в пищевод pCO2 будет равен нулю.
- Лабораторное обследование. Требуется при подозрении на поздние осложнения. Капиллярные кровотечения приводят к развитию анемии, инфекционные процессы становятся причиной появления в крови неспецифических изменений – увеличения СОЭ, лейкоцитоза. Определить наличие гипоксии можно по смещению pH крови в кислую сторону и изменению газового состава крови.
Лечение осложнений интубации трахеи
При ошибочной установке трубки ее извлекают и предпринимают повторную попытку. Перед этим следует провести оксигенацию 100% кислородом в течение 2-4 минут. Если новые попытки не приводят к успеху, возможно применение метода назальной интубации или введения ИТ по пальцу с использованием стилета. В ситуациях, когда эти методики оказываются неэффективными, допускается монтаж ларингеальной маски или неинвазивная вентиляция. При потребности в длительной искусственной аэрации производится трахеостомия.
Травмы слизистой оболочки являются показанием для лечебной бронхоскопии. С помощью этой процедуры реализуется остановка кровотечения, проводится оценка тяжести повреждений. Рекомендовано введение гемостатических средств. Повторные попытки интубации не предпринимаются. Возможными вариантами считаются неинвазивная вентиляция (только после гемостаза), трахеостомия. Допускается назначение репаративных средств. Для профилактики инфекционных осложнений применяются антибиотики широкого спектра действия.
При нарушении проходимости трубки выполняется санация ТБД с помощью отсоса или бронхоскопа. Процедуру нужно осуществлять каждые 2-4 часа или чаще. Для уменьшения количества отделяемого используется атропин. Если пациент в сознании и закусывает ИТ зубами, вводятся гипнотики, антипсихотические препараты. Дозировку подбирают так, чтобы не подавлять попытки самостоятельного дыхания. При необходимости допускается введение миорелаксантов периферического действия с последующим переводом на принудительную вентиляцию.
Удушье, возникающее вскоре после экстубации, требует повторного введения трубки. Подключать больного к аппарату ИВЛ необходимо не во всех случаях. Часто осложнения обусловлены спадением трахеи, при котором общая способность к самостоятельному дыханию не утрачивается. Фиброзы и стенозы корригируют оперативно в плановом порядке после полного восстановления пациента. Инфекционные процессы устраняют с помощью антибиотиков. Для купирования отека гортани используют ингаляции бронхолитиков, глюкокортикостероидов, сосудосуживающих средств.
Прогноз и профилактика
Прогноз благоприятный. При своевременной диагностике и оказании медицинской помощи осложнения не сопровождаются отсроченными последствиями или гибелью пациента. В случае нарушений проходимости ДП без коррекционных мероприятий исходом становится удушье и смерть. Закусывание шланга самим больным к подобным последствиям не приводит. Сложности при интубации могут оказаться летальными при ошибочных действиях врача и предварительном введении пациенту мышечных релаксантов. Если вентиляция не была обеспечена вовремя, происходит остановка сердечной деятельности на фоне гипоксии.
Профилактика заключается в тщательном изучении врачом анестезиологом-реаниматологом алгоритма действий при трудной интубации, подготовке необходимого оборудования. Для быстрого купирования осложнений следует иметь мешок Амбу, набор для экстренной трахеостомии или коникотомии, ларингеальную маску, дыхательный аппарат, набор препаратов для реанимации, дефибриллятор, пульсоксиметр. Во избежание пролежней трахеи при длительной ИВЛ замену ИТ проводят каждые 4 дня. Количество воздуха, введенного в манжетку, не должно превышать 30 мл. Диаметр трубок подбирают в строгом соответствии с размерами тела больного. После экстубации пациент должен находиться в ОРИТ не менее 3-5 часов.