Злокачественные опухоли слизистой оболочки и органов полости рта. Характеристика злокачественных опухолей полости рта Раковые опухоли полости рта
Злокачественные опухоли ротовой полости
Раковые опухоли слизистых тканей полости рта принадлежат к плоскоэпителиальным ракам, однако в виде редких исключений встречаются и цилиндроклеточные раковые опухоли, происходящие из выводных протоков слизистых желез.
Чаще всего поражается язык, реже слизистая оболочка щек и ротового дна. Предпочтительными местами процесса являются такие, которые особенно часто подвержены хроническим раздражениям, как, например, края языка и переходная складка слизистой щек. Вообще раковые опухоли в ротовой полости развиваются чаще на уже измененных, чем на совершенно здоровых участках слизистых тканей ротовой полости.
Причины возникновения опухолей полости рта
Лейкопластия
Из этиологических моментов особенно важную роль играет лейкоплакия. Это заболевание является причиной не только к раковых опухолей языка, но и ведет к карциноме слизистой оболочки щечек, в которой нередко находят характерные неизмененные лейкоплакические пятна.
Гигиена рта
Далее, предрасполагающим образом влияет плохое содержание полости рта и недостаточный уход за зубами; прежде всего, приходится в этом отношении винить острые края зубов, которые вызывают язвенные пролежни краев языка.
Алкоголь и табак
Большое значение в образовании злокачественных поражений приписывают курению и злоупотреблению спиртными напитками. Разумеется, чрезмерное курение не лишено определенного значения, так как оно способствует развитию лейкоплакии, которая в свою очередь является главной причиной рака оболочки рта; более сомнительно влияние алкоголя, причем, конечно, в расчет вообще могут быть приняты лишь крепкие и содержащие вредные сивушные масла напитки.
Возраст и пол
Раковые опухоли слизистой рта до 30-летнего возраста крайне редки; преимущественно заболевают люди в возрасте 45-65 лет, 2/3 их которых перешагнули 55-летний рубеж. Столь же существенное значение имеет пол, потому что рак оболочки рта является преимущественно болезнью мужчин и у женщин наблюдается лишь в виде исключения. Злокачественные болезни рта и носоглотки у мужчин встречаются в два раза чаще, чем у женщин. Эта разница может быть связана с употреблением табака и алкоголя – основным фактором риска возникновения рака полости рта. Но по данным Американского онкологического общества, это гендерное неравенство снижается, поскольку все больше женщин употребляют табак и страдают алкоголизмом.
Генетика
Некоторые наследственные генетические мутации, которые вызывают различные синдромы в организме, несут высокий риск возникновения рака ротовой полости и носоглотки. К ним относятся Анемия Фанкони и Врожденный дискератоз. Риск появления новообразований полости рта среди людей с анемией Фанкони, например, до 500 раз выше, чем среди населения в целом.
Плохое питание
Исследования обнаружили связь между повышенным риском рака ротовой полости и носоглотки с низким количеством принимаемых овощей и фруктов.
Бетель
Многие жители Юго-Восточной Азии, Южной Азии и в других частях мира жуют бетель. Это листья растения бетеля, обернутого вокруг ореха и лайма. Также часто встречается жевательная гутка – сочетание бетеля и табака. Оба этих вещества связаны с повышенным риском возникновения злокачественных новообразований.
Подавление иммунной системы
Прием препаратов, подавляющих иммунитет, таких как те, которые используются для предотвращения отторжения трансплантационного органа или для лечения некоторых иммунных заболеваний, может увеличить риск рака ротовой полости.
Вирус папилломы человека (ВПЧ)
ВПЧ включают в себя примерно 100 различных вирусов. Многие ВПЧ вызывают бородавки, но некоторые из них являются ракообразующими. Наиболее примечательно, что ВПЧ связан с развитием рака шейки матки. ВПЧ является фактором риска для орального и носоглоточного рака. Около 25 процентов людей с этими раковыми заболеваниями инфицированы теми же ВПЧ, что и при раке шейки матки. Люди с раковыми заболеваниями полости рта, связанные с ВПЧ, обычно не курят и не пьют, и, как правило, имеют хороший прогноз для лечения. Обычно, инфекции ВПЧ в горле и в полости рта не вызывают никаких симптомов, и лишь небольшая часть этих инфекций развивается в рак.
Красный плоский лишай
Люди с тяжелыми формами этой болезни, которая обычно вызывает зудящую сыпь, но иногда проявляющуюся в виде белых линий или пятен во рту и горле, могут иметь более высокий риск развития рака ротовой полости. Заболевание обычно поражает людей среднего возраста.
Реакция «трансплантат против хозяина»
Это состояние может произойти после трансплантации стволовых клеток, в которой костный мозг заменяется после возникновения рака или другого лечения. Новые стволовые клетки могут иметь иммунный ответ против собственных клеток пациента, в результате чего могут страдать собственные ткани организма. РТПХ повышает риск развития во рту рака , который может развиться уже через 2 года.
Возможные факторы риска
В последние годы высказываются опасения по поводу некоторых продуктов, повышающих риск развития рака ротовой полости. Эти проблемы носят противоречивый характер и еще не доказаны в научных исследованиях. Продукты, которые, как полагают, увеличивают риски возникновения рака, включают:
- Ополаскиватель для рта: Некоторые исследования показали связь между ополаскивателями для рта, содержащими алкоголь, и риском развития орального и ротоглоточного рака. Однако другие исследования вызывают сомнения по поводу этой озабоченности.
- Раздражение от зубных протезов.
Часто в возникновении болезни играет роль не какой-нибудь отдельный этиологический момент, а совокупность нескольких предрасполагающих факторов.
Симптомы
Некоторые из наиболее распространенных симптомов включают:
Персистирующую боль в горле
Боль во рту, которая не проходит за длительный период, является наиболее распространенным признаком злокачественных новообразований рта
Комок или утолщение в щеке
Боль в горле или не проходящее ощущение, что что-то попало в горло
Трудности жевания пищи и глотания
Онемение языка или другого участка полости рта
Боль в челюсти или зубах
Чувство комка в шее
Постоянный неприятный запах изо рта
Если какой-либо из этих симптомов присутствует в течение нескольких дней или недель, ваш врач может рекомендовать провериться на наличие рака ротовой полости. Как и при любом раке, скорейшее выявление поможет обеспечить максимально эффективное лечение.
Типы рака полости рта
Более 90% всех раковых заболеваний, которые возникают в ротовой полости, являются плоскоклеточным раком. Как правило, горло и рот выстланы так называемыми плоскоклеточными клетками. Плоскоклеточная карцинома означает, что некоторые плоскоклеточные клетки являются аномальными.
Бородавчатая (Серповидная) карцинома
Около 5 процентов всех опухолей ротовой полости приходится на бородавчатые карциномы – разновидность очень медленно растущего плоскоклеточного рака. Этот тип рака ротовой полости редко проникает в другие части тела, хотя может попасть в близкие к месту происхождения ткани.
Незначительные карциномы слюнной железы
Эта категория включает в себя несколько видов рака ротовой полости. Опухоли могут развиваться на малых слюнных железах, и обнаруживаются во всей слизистой рта и горла. Эти типы включают аденоидную кистозную карциному, мукоэпидермоидную карциному и полиморфную низкосортную аденокарциному.
Лимфомы
Раковые клетки, которые развиваются в лимфатической ткани, которая является частью иммунной системы, известны как лимфомы. Миндалины и основание языка содержат лимфоидную ткань.
Доброкачественные опухоли ротовой полости и носоглотки
К типам доброкачественных поражений относятся:
- Эозинофильные гранулемы
- Фибромы
- Кератоакантомы
- Гранулематозные опухоли
- Остроконечные кондиломы
- Лейомиомы
- Остеохондромы
- Липомы
- Веррусовидные ксантомы
- Шванномы
- Папилломы
- Нейрофибромы
- Пиогенные гранулемы
- Рабдомиомы
- Одонтогенные опухоли (поражения, которые начинаются в тканях, формирующих зубы)
Стадии рака
Стадия 0: Опухоль локализована, поражены лишь верхние слои ткани, выстилающие ротовую полость, язык или носоглотку.
Стадия 1: Опухоль имеет размеры 2 см. и меньше
Стадия 2: Опухоль больше имеет в поперечнике размер 2-4см.
Стадия 3: Опухоль более 5 см в поперечнике.
Стадия 4а: Опухоль растет в близлежащие структуры, такие как кости челюсти или лица, глубокие мышцы языка, в кожу лица или в верхнечелюстные пазухи.
Стадия 4b: Опухоль проросла близлежащие структуры и попала в более глубокие области или ткани.
А теперь рассмотрим по отдельности некоторые виды заболеваний полости рта.
Лейкоплакия и эритроплакия
Эти незлокачественные состояния означают, что у человека есть некоторые виды аномальных клеток во рту или горле. При лейкоплакии видна белая область, а при эритроплакии наблюдается область, которая может отличаться по цвету. По форме она плоская и немного выпуклая, нередко кровоточит при соскабливании. Такое состояние может быть предраковым; То есть, из опухоли могут развиться различные типы рака. Чтобы определить являются ли клетки злокачественными делается биопсия или другие диагностические тесты.
Фото языка, пораженного лейкоплакией:



Большинство случаев лейкоплакии доброкачественное: около 25% случаев лейкоплакии являются либо предраковыми, либо раковыми в момент обнаружения. Эритроплакия, как правило, имеет предраковые и раковые состояния немного чаще.
Рак языка
 Рак языка является серьёзным заболеванием полости рта. О нем у нас написана отдельная статья, которая раскрывает множество вопросов относительно этого недуга.
Рак языка является серьёзным заболеванием полости рта. О нем у нас написана отдельная статья, которая раскрывает множество вопросов относительно этого недуга.
Карцинома слизистой оболочки щечек
Излюбленными местами рака слизистой оболочки щечек являются переходные ее складки, в особенности складка впереди восходящей ветви нижней челюсти и глубокий защечный карман возле горизонтальной части последней. Реже рак встречается на средних частях слизистой оболочки щечек, соответствующих пространству, занятому зубами верхней и нижней челюстей.
 Ранняя ротовая плоскоклеточная карцинома в слизистой щеке, возникающая вследствие хронической кандидозной лейкоплакии у человека, который сильно курит. Поражение было безболезненным, хроническим уплотненным комком.
Ранняя ротовая плоскоклеточная карцинома в слизистой щеке, возникающая вследствие хронической кандидозной лейкоплакии у человека, который сильно курит. Поражение было безболезненным, хроническим уплотненным комком.
Течение заболевания
Вначале рак представляется в виде ограниченной язвы с инфильтрированными, валикообразно приподнятыми краями. Поверхность язвы бугристо возвышена, иногда имеет резко выраженный сосочковый характер, причем при надавливании выступают характерные раковые пробки.
С дальнейшим ростом опухоль увеличивается не только по плоскости, но главным образом и в глубину, превращая щеку в твердую, как дерево, массу; это вызывает сильное сведение челюстей с полной их неподвижностью и в высокой степени затрудняет речь и принятие пищи. Неудержимо распространяясь, опухоль, наконец, переходит на кость, поражая иногда одновременно верхнюю и нижнюю челюсти, проникает по направлению к небу и в полость зева и может даже прорасти наружу, причем образует, как в ротовой полости, так и на коже лица ихорозно распадающиеся и распространяющие отвратительное зловоние язвенные поверхности.
Уже рано поражаются лимфатические железы и притом не только на больной, но также и на здоровой стороне – сперва подчелюстные железы, принимающие в себя лимфатические сосуды собственно слизистой оболочки щечек, а вскоре затем и субментальные, глубокие шейные и лимфатические железы, лежащие на яремной вене.
С распространением раковой опухоли растет и число пораженных желез, а вместе с тем ухудшается и прогноз, который, в общем тем неблагоприятнее, чем больше место раковой опухоли удалено от губ.
Лечение и прогноз
Вообще прогноз при раке слизистых тканей щечек плох и только при самом раннем диагнозе и операции можно рассчитывать на стойкое излечение.
Удаление опухоли должно производить широко в здоровых тканях, не обращая внимания на размеры получающегося дефекта и на тяжесть наносимого повреждения.
Если раковая опухоль находится в задней части ротовой полости, то нужно сначала открыть к ней доступ с помощью подготовительных операций. Иногда бывает достаточно простого разреза щеки, но при широко разросшейся опухоли приходится перепиливать и нижнюю челюсть или же окончательно резецировать последнюю и даже делать частичную резекцию верхней челюсти.
Всегда, даже и при начинающемся раке, следует самым тщательным образом удалить лимфатические железы соответственной области и притом не только с одной стороны, но и с другой, не только субментальные и подчелюстные, но также и лежащие в нижнем отростке околоушной железы и на яремной вене.
Так как при распространенных, ихорозно распадающихся карциномах страдания больного и тягостность его для окружающих чрезвычайно велики, то приходится решаться на операцию даже и в таких случаях, где мало шансов на стойкое излечение.
Злокачественные опухоли полости рта

Злокачественные опухоли полости рта – новообразования, происходящие из клеток эпителиальной и соединительной ткани, проявляющие склонность к инфильтративному росту, метастазированию. У онкобольных на слизистой возникает язвенное или папиллярное поражение. Наблюдается болезненность при приеме пищи и во время разговора. Присутствует иррадиация боли в ухо, висок. Диагностика состоит из сбора жалоб, клинического осмотра, рентгенографии, цитологического исследования. Эффективным методом лечения злокачественных опухолей полости рта является комбинация лучевой терапии с хирургическим удалением новообразования.

Общие сведения
Злокачественные опухоли полости рта – неопластические процессы, развивающиеся из поверхностного эпителия, клеток соединительной ткани. В РФ среди всех онкологических заболеваний злокачественные опухоли полости рта диагностируют у 3% пациентов, в США этот показатель равен 8%. В Индии новообразования ротовой полости выявляют у 52% онкобольных. Наиболее часто встречаются опухоли языка. Второе место по распространенности занимают поражения щечной области. Реже всего диагностируют новообразования язычка мягкого неба и небных дужек. Злокачественные опухоли полости рта обнаруживают преимущественно у мужчин после 50-60 лет. Частота регионарного метастазирования достигает 50-70%. Отдаленные метастазы выявляют у 3% пациентов.

Причины
К местным причинам, вызывающим появление злокачественных опухолей полости рта, в стоматологии относят механические травмы. В месте контакта слизистой с острыми краями протеза, разрушенными стенками зубов возникает язвенная поверхность. Длительное воздействие раздражающих факторов приводит к озлокачествлению декубитальной язвы. Быстрая трансформация клеток эпителия наблюдается у пациентов с низким уровнем гигиены, а также при наличии вредных привычек. Агрессивное воздействие на слизистую оболочку полости рта оказывает курение наса и бетеля.
Развитие злокачественных опухолей полости рта вызывают такие предраковые заболевания, как эритроплазия Кейра, язвенная и веррукозная формы лейкоплакии, болезнь Боуэна. Неблагоприятно сказывается на состоянии слизистой оболочки ротовой полости постоянное употребление горячих, пряных, острых продуктов. Профессиональные вредности, чрезмерное УФ-излучение также могут спровоцировать перерождение слизистой, способствуя появлению злокачественных опухолей полости рта. Дефицит ретинола приводит к нарушению процессов десквамации, вследствие чего существенно возрастает риск неопластических процессов.
Классификация
Эпителиальные злокачественные опухоли полости рта разделяют на две основных категории:
- Рак in situ. Сопровождается трансформацией эпителиальных клеток, при этом признаки вовлечения в неопластический процесс базальной мембраны отсутствуют. Интраэпителиальный рак является наиболее благоприятной формой среди всех злокачественных опухолей полости рта, поскольку раковые клетки не распространяются за пределы первичного очага.
- Плоскоклеточный рак. К этой группе относят ороговевающий, неороговевающий плоскоклеточный рак и низкодифференцированный неопластический процесс. У больных нарушается целостность базальной мембраны, трансформации подвергаются окружающие ткани.
В стоматологии различают три степени малигнизации:
- G1. Определяются множественные эпителиальные жемчужины. Присутствует незначительный ядерный полиморфизм. Атипичные митозы встречаются в единичных случаях. Межклеточные связи не нарушены.
- G2. Эпителиальные жемчужины выявляют редко. Наблюдается ядерный полиморфизм. Определяют несколько фигур атипичного деления клеток. Межклеточные связи нарушены.
- G3. Обнаруживают одиночные эпителиальные жемчужины. Выражен клеточный, ядерный полиморфизм. Наблюдается большое количество атипичных митозов. Присутствуют гигантские многоядерные клетки.
Симптомы
При злокачественных опухолях полости рта выявляют язвы или папиллярные разрастания слизистой. В латентном периоде жалобы, как правило, отсутствуют. Со временем появляется болезненность при жевании, во время разговора. Для злокачественных опухолей полости рта характерна иррадиация боли в ухо, висок. При эндофитном типе роста новообразования на слизистой выявляют язву небольших размеров с выраженным инфильтратом у основания. Папиллярные злокачественные опухоли полости рта представляют собой разрастания эпителия. В начальном периоде слизистая над патологически измененными тканями в цвете не изменена, новообразование четко отграничено от здоровых тканей. В дальнейшем опухоль прорастает в смежные участки, поверхность подвергается изъязвлению.
При раке языка наиболее часто диагностируют поражение боковых поверхностей, корня. Выражен болевой синдром. Интенсивность боли возрастает во время жевания, глотания. При осмотре выявляют язву неправильной формы с уплотненными краями, которая кровоточит даже от незначительного повреждения. При пальпации у основания язвенной поверхности обнаруживают плотный инфильтрат. При новообразованиях дна полости рта возникает ощущение инородного тела под языком. Также выражен болевой синдром. Наблюдается гиперсаливация. Злокачественные опухоли полости рта могут распространяться на смежные участки, поражая язык, альвеолярный отросток, слюнные железы, мышечную ткань. При раке слизистой щеки выявляют язвенные или папиллярные элементы поражения. Больные указывают на болезненность во время приема пищи. При вовлечении в патологический процесс жевательных мышц нарушается открывание рта. Опухоли неба быстро изъязвляются, что вызывает выраженную болезненность. При экзофитных новообразованиях появляется ощущение стороннего тела в горле.
Диагностика
Постановка диагноза злокачественные опухоли полости рта базируется на основании жалоб, данных анамнеза, результатов физикального осмотра и цитологического исследования. Во время клинического обследования врач-стоматолог выявляет кровоточащую язвенную поверхность неправильной формы с плотным разлитым инфильтратом у основания. Провести грань между участком поражения и здоровыми тканями не удается. При экзофитном типе роста опухоли в полости рта образуется плотное новообразование грибовидной формы. Подлежащие ткани инфильтрированы. У пациентов со злокачественными опухолями полости рта регионарные лимфоузлы увеличены, уплотненны, безболезненны.
Цитологическое исследование соскоба, взятого с поверхности неопластического образования, проводят для определения степени дифференцировки метаплазированных тканей, а также с целью обнаружения уровня митотической активности опухоли. В состав обязательного диагностического минимума при злокачественных опухолях полости рта входят рентгенография челюстей, УЗИ шейного отдела, рентген грудной клетки, анализ крови. Дифференцируют злокачественные опухоли полости рта с предраковыми заболеваниями, декубитальной язвой, а также с туберкулезными, актиномикотическими и сифилитическими поражениями. Обследование проводит челюстно-лицевой хирург и онколог.
Лечение
Основными методами лечения злокачественных опухолей полости рта являются лучевая терапия и хирургическое удаление новообразования. Во время начальной стадии канцерогенеза достичь регрессии опухоли удается с помощью дистанционного излучения и брахитерапии. Кроме воздействия на первичный очаг поражения, лучевой терапии подвергается также зона регионарного метастазирования. Лечение злокачественных опухолей полости рта III-IV степени включает пред- и послеоперационную лучевую терапию, химиотерапию. Во время хирургического вмешательства новообразование удаляют вместе с подлежащими тканями. При распространении неопластического процесса на костные ткани осуществляют краевую или сегментарную резекцию челюсти.
Если после воздействия лучевой терапии на зону регионарного метастазирования лимфоузлы уменьшились в размере, оперативное вмешательство не проводят. При отсутствии положительной динамики показана шейная лимфаденэктомия. При наличии метастазов, спаянных с кивательной мышцей, выполняют операцию Крайля, которая заключается в удалении лимфоузлов, клетчатки, слюнных желез, кивательной мышцы, внутренней яремной вены. Прогноз при злокачественных заболеваниях полости рта зависит как от степени канцерогенеза, так и от выбора метода лечения. Выживаемость при опухолях I степени – 80%, II степени – 60%, в случае III степени – 35%. При злокачественных опухолях полости рта IV степени прогноз неблагоприятный. Регрессии новообразования удается достичь только в отдельных клинических случаях.
Рак слизистой оболочки полости рта
Среди злокачественных опухолей головы и шеи рак органов полости рта по частоте занимает второе место после рака гортани. Злокачественные опухоли, диагностируемые в полости рта, — это преимущественно различные виды плоскоклеточного рака. По Международной классификации злокачественные опухоли, исходящие из многослойного эпителия, подразделяются:
- Интраэпителиальная карцинома (carcinoma in situ).
- Плоскоклеточный рак.
- Разновидности плоскоклеточного рака:
- веррукозная карцинома;
- веретеноклеточная карцинома;
- лимфоэпителиома.
Данные о преимущественном поражении каких-либо отделов полости рта варьируют в широких пределах, так как это во многом зависит от этнических особенностей определенных групп населения (разные способы употребления жевательного табака, бетеля, наса); кроме того, опухоли, находящиеся в зоне перехода слизистой оболочки языка на дно полости рта, разными авторами трактуются в одних случаях, как рак слизистой оболочки языка, в других — как рак дна полости рта. По данным М. М. Соловьева (1984), при анализе 547 наблюдений наиболее часто определялся рак слизистой оболочки языка — в 43,5 % случаев, рак дна полости рта — в 24,6 % случаев, рак в альвеолярной части верхней и нижней челюсти — в 16 % случаев, рак нёба — в 8,7 % случаев, рак щек — в 7,2 % случаев. Представленные данные в основном соответствуют наблюдениям других авторов (Гремилов В. А., 1998), расхождения имеются только по удельному количеству поражений языка и дна полости рта, однако суммарное поражение обеих локализаций оказалось одинаковым.
При описании рака слизистых оболочек полости рта различают три анатомические формы наиболее часто встречающегося опухолевого роста: экзофитная, или папиллярная; инфильтративная и язвенно-инфильтративная.
Независимо от анатомической формы опухоли и ее локализации выделяют три периода развития рака слизистых оболочек полости рта: начальный, развитой и период запущенности.
Начальный период . В этот период чаще всего больные предъявляют жалобы на ощущение наличия инородного тела, дискомфорт в полости рта. Ряд больных жалуется на чувство жжения, умеренные боли при приеме пищи. При осмотре полости рта могут быть выявлены эрозии, небольшого размеры язвы без выраженной подлежащей инфильтрации, уплотнения, располагающиеся на слизистой оболочке полости или в подслизистом слое, участки гиперкератоза, представленные в виде белесоватых пятен, выросты слизистой оболочки с белесоватой поверхностью. Несмотря на многообразие клинической картины в начальном периоде основным симптомом, который заставляет обращаться к врачу, является боль.
Развитой период . Основным симптомом при развитом периоде рака слизистых оболочек полости рта является боль разной степени интенсивности. Боль может быть локальной или иррадиировать чаще всего в ухо, височную часть соответствующей стороны. В этом периоде происходит подразделение рака слизистой оболочки полости рта на анатомические формы.
Папиллярная форма рака может развиваться на фоне папилломатоза, веррукозной лейкоплакии. При этой форме опухоль имеет вид уплотненных тканей, возвышающихся над окружающей ее тканями. Образование может иметь вид возвышающей полусферы или иметь основание в виде широкой ножки. В толще тканей соответственно проекции опухоли пальпируется инфильтрат без четких границ. Поверхность опухоли может быть бугристой, покрытой участками ороговевшего эпителия, в ряде случаев представлена мелкозернистой поверхностью, легко кровоточащей при незначительной травме.
Инфильтративная форма рака встречается достаточно редко, но именно она представляет наибольшие трудности при диагностике. Заболевание начинается с появлением малоболезненного инфильтрата в толще тканей, покрывающая его слизистая чаще всего гиперимирована. Со временем происходит увеличение инфильтрата, который ограничивает функцию органов полости рта.

Рак слизистой оболочки языка. Инфильтративная форма
Больные предъявляют жалобы на боль, затруднение при приеме пищи, разговоре. При дальнейшем течении болезни инфильтрат изъязвляется, усиливаются жалобы на боль, могут возникать кровотечения.
Язвенно-инфильтративная форма рака встречается чаще других, ее удельный вес среди других клинических проявлений рака слизистых оболочек полости рта составляет около 65 %. Опухоль представлена в виде раковой язвы, форма и размеры которой варьируют в значительных пределах и зависят от локализации и стадии процесса. Края язвы валикообразно приподняты над окружающими тканями. Дно представлено или в виде некротизированных тканей, или покрыто фибринозным налетом, после удаления которых определяется дно язвы кратеобразной формы, выполненное мелкозернистой тканью, легко кровоточащей при незначительной травме. В основании язвы пальпируется плотный инфильтрат, который, как правило, по своим размерам превышает величину опухолевой язвы и зачастую распространяется на соседние анатомические образования.
Период запущенности . В зависимости от локализации опухоли она распространяется на мышцы дна полости рта, мышцы щеки, прорастает кожу.
Рак слизистой оболочки альвеолярной части верхней или нижней челюсти распространяется на костную ткань. При локализации опухоли в области задних отделов полости рта — на нёбные дужки, боковые отделы глотки. На основании клинических наблюдений необходимо отметить, что рак задних отделов полости рта протекает более злокачественно и метастазирует в регионарные лимфатические узлы в более ранние сроки. При гистологическом исследовании рак задних отделов полости рта имеет, как правило, низкую дифференцировку опухолевых клеток.
Рак слизистой оболочки языка
Наиболее часто опухолевым процессом поражаются средняя и задняя треть боковой поверхности языка.


Наиболее частым симптомом при этой локализации является боль, что часто связано с травматизацией опухоли о имеющиеся зубы. В более ранние сроки происходят функциональные нарушения (жевание, глотание, речь), что связано, как с болевым синдромом, так и с ограничением подвижности языка при выраженном инфильтративном компоненте опухоли. Язва на боковой поверхности языка имеет округлую или овальную форму, в основании которой определяется инфильтрат. При пальпации, как правило, наблюдается несоответствие размера опухоли (язвы) и инфильтрата, который превышает ее размеры и может распространяться как на ткани дна полости рта, так и на мышцы с переходом за среднюю линию, на корень, вплоть до тотального поражения всего языка.
Рак слизистой оболочки дна полости рта
В области дна полости рта чаще встречается язвенно-инфильтративная форма опухоли. В передних отделах дна полости рта язва имеет округлую форму, в средней и задней трети — щелевидную, причем в некоторых случаях наблюдений одна часть опухоли располагается в области дна полости рта, а другая — на боковой или передней поверхности языка.

Рак слизистой оболочки дна полости рта с распространением на переднюю поверхность языка. Язвенно-инфильтративная форма
В начальном периоде больные жалуются на чувство инородного тела. Болевой симптом появляется при присоединении вторичной инфекции и в более поздние сроки. Топографо-анатомические особенности этой локализации обусловливают раннее распространение на ткани языка, слизистую оболочку альвеолярной части нижней челюсти. В период запущенности опухоль инфильтрирует мышцы дна полости рта, поднижнечелюстную слюнную железу, разрушает альвеолярную часть и тело нижней челюсти.
Рак слизистой оболочки щек
Наиболее часто опухолевый процесс проявляется в виде язвенно- инфильтративной формы. Типичной локализацией опухолевой язвы является слизистая оболочка по линии смыкания зубов, ретромолярная область, углы рта, т. е. те анатомические области щеки, которые наиболее часто подвергаются травматизации. В начальном периоде больные предъявляют жалобы на дискомфорт, чувство инородного тела. Более половины больных отмечают, что заболевание началось с появления боли при приеме пищи, разговоре. При прогрессировании заболевания опухолевый процесс распространяется на мышцы щеки, кожу, слизистую оболочку переходной складки, альвеолярную часть верхней или нижней челюсти. При локализации опухоли в дистальных отделах и распространении процесса на жевательную или внутреннюю крыловидную мышцу приводит к ограничению открывания рта. Для опухолей ретромолярной области характерно метастазирование в более ранние сроки и вовлечение в процесс миндалин и нёбных дужек.
Рак слизистой оболочки нёба
Наиболее частой локализацией плоскоклеточного рака является мягкое нёбо. На твердом нёбе чаще наблюдаются опухоли из малых слюнных желез: злокачественные — аденокистозная карцинома, аденокарцинома; доброкачественные — полиморфные аденомы. Для плоскоклеточного рака слизистой оболочки нёба более характерна язвенно-инфильтративная форма. При этом расположении опухоли одним из ранних симптомов является появление болей, что заставляет больных обращаться к врачу.
Рак слизистой оболочки альвеолярного отростка
Опухоль с одинаковой частотой располагается как с язычной, так и с щечной стороны. На верхней челюсти также не определяется преимущественное поражение какой-либо из сторон альвеолярного отростка (нёбная или щечная). Чаще встречается язвенно-инфильтративная форма. Дном опухолевой язвы в развитом периоде является костная ткань грязно-серого цвета, хотя рентгенологически костно-деструктивных изменений может и не определяться. В период запущенности происходит разрушение кости и распространение процесса на тело нижней челюсти, окружающие мягкие ткани. На верхней челюсти процесс разрушает костную ткань альвеолярного отростка с последующим прорастанием опухоли в гайморову пазуху. Опухолевый процесс проявляет себя довольно рано и основным симптомом зачастую становится боль, которая усиливается при приеме пищи.
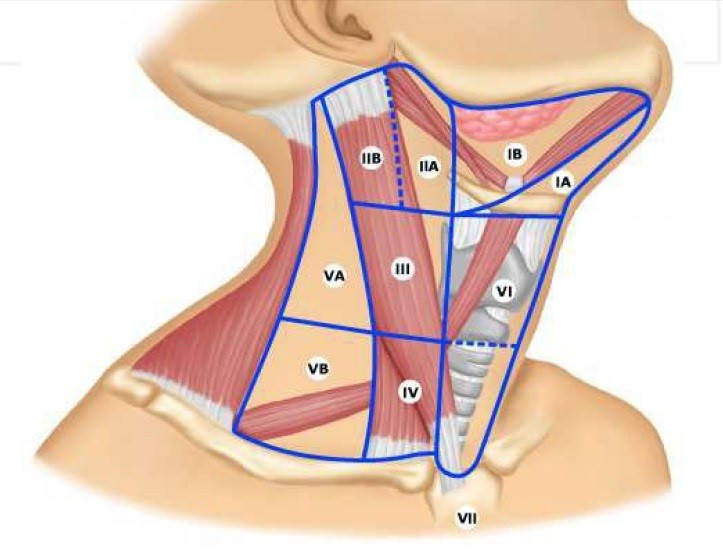
Регионарное метастазирование рака слизистых оболочек органов полости рта
От расположения опухоли в полости рта, ее дифференцировки, особенностей лимфообращения зависит частота метастазирования и локализация метастазов. При раке слизистой оболочки боковой поверхности передней и средней трети языка метастазирование происходит в поднижнечелюстные, средние и глубокие шейные лимфатические узлы. Частота метастазирования при поражении опухолевым процессом этих областей составляет 35—45 %.
При локализации опухоли в задней трети и корня языка метастазирование происходит значительно чаще в верхние глубокие шейные лимфатические узлы и составляет около 75 %.
При поражении опухолевым процессом передних отделов дна полости рта, слизистой оболочки переднего отдела альвеолярной части нижней челюсти, слизистой оболочки щеки метастазирование происходит в поднижнечелюстные и подбородочные лимфатические узлы. Рак задних отделов дна полости рта, ретромолярной области метастазирует преимущественно в верхние и средние яремные лимфатические узлы.
Опухоли слизистой оболочки нёба и альвеолярного отростка верхней челюсти метастазируют в поднижнечелюстные и позадиглоточные лимфатические узлы, иногда метастазы определяются во впередиушных узлах.
При раке слизистых оболочек полости рта отмечаются случаи контрлатеральных и двухсторонних метастазов на шее.
В ряде случаев при диагностике регионарных метастазов одних пальпаторных исследований недостаточно, возможны случаи как гипер-, так и гиподиагностики. Большое значение на предмет наличия увеличенных лимфатических узлов и возможного их поражения опухолевым процессом придается методам лучевой диагностики: компьютерная томография, ультразвуковое исследование. Важное значение для диагностики регионарных метастазов имеет цитологический метод исследования пунктата из увеличенных лимфатических узлов, достоверность этого метода составляет 70—80 %.
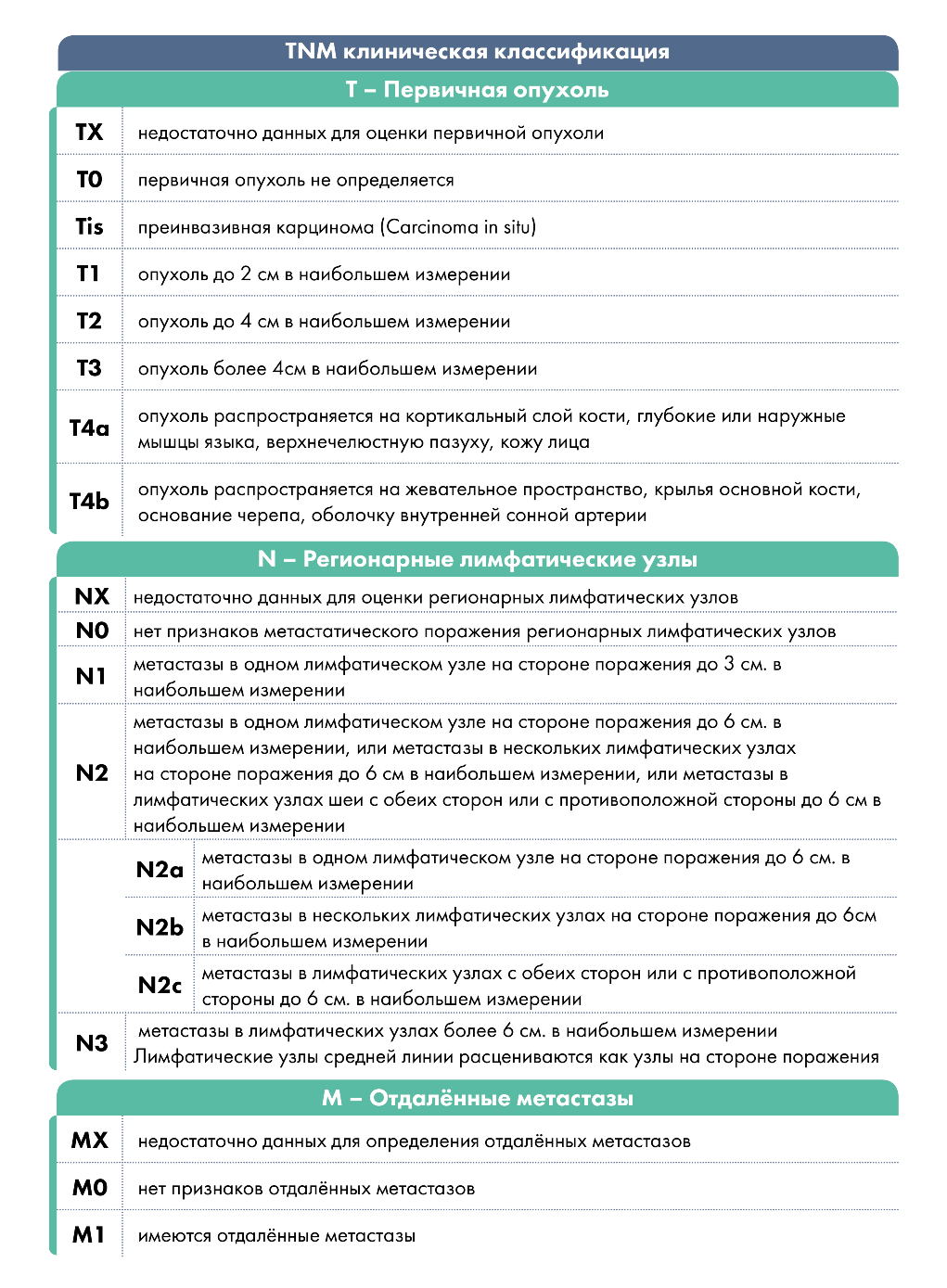
TNM клиническая классификация. Классификация применима только для рака слизистой оболочки полости рта:
- ТХ — Недостаточно данных для оценки первичной опухоли.
- Т0 — Первичная опухоль не определяется.
- Tis — Преинвазивная карцинома.
- Т1 — Опухоль до 2 см в наибольшем измерении.
- Т2 — Опухоль до 4 см в наибольшем измерении.
- Т3 — Опухоль более 4 см в наибольшем измерении.
- Т4 — Полость рта: опухоль распространяется на соседние анатомические образования — кортикальный слой кости, глубокие мышцы языка, верхнечелюстную пазуху, кожу.
- NX — Недостаточно данных для оценки регионарных лимфатических узлов.
- N0 — Нет признаков метастатического поражения регионарных лимфатических узлов.
- N1 — Метастазы в одном лимфатическом узле на стороне поражения до 3 см в наибольшем измерении.
- N2 — Метастазы в одном лимфатическом узле на стороне поражения до 6 см в наибольшем измерении, или метастазы в нескольких лимфатических узлах на стороне поражения до 6 см в наибольшем измерении, или метастазы в лимфатических узлах шеи с обеих сторон или с противоположной стороны до 6 см в наибольшем измерении.
- N2a — Метастазы в одном лимфатическом узле на стороне поражения до 6 см в наибольшем измерении.
- N2б— Метастазы в нескольких лимфатических узлах на стороне поражения до 6 см в наибольшем измерении.
- N2c — Метастазы в лимфатических узлах с обеих сторон или с противоположной стороны до 6 см в наибольшем измерении.
- N3 — Метастазы в лимфатических узлах более 6 см в наибольшем измерении.
- MX — Недостаточно данных для определения отдаленных метастазов.
- М0 — Нет признаков отдаленных метастазов.
- M1 — Имеются отдаленные метастазы.
Рак полости рта
Злокачественное новообразование представляет собой длительно незаживающую язву эпителиального слоя слизистой оболочки рта и ретромолярной области.
Анатомическое строение
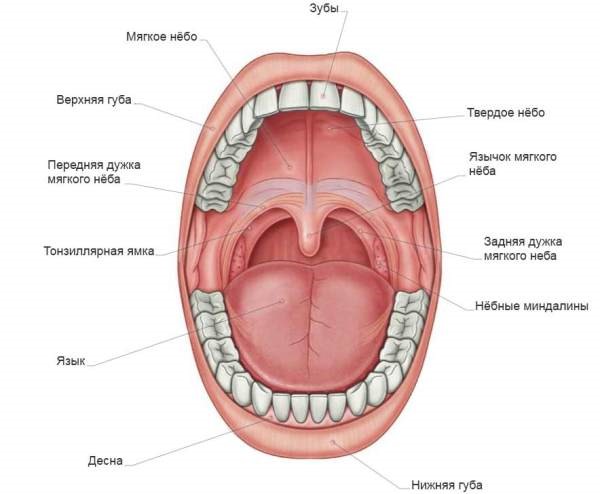
Полость рта – это начальный отдел пищеварительного тракта, в котором пережевывается пища, вырабатывается слюна для переваривания пищи. Он задействован в процессе дыхания, глотания, артикуляции и речи.
В состав ротовой полости входит:
- преддверие (губы, передняя сторона зубов, внутренняя поверхность щек);
- десны;
- дно, на котором лежит язык;
- две трети языка;
- зубы;
- позадимолярный треугольник – пространство на нижней челюсти позади третьего моляра;
- твердое и мягкое небо.
Классификация
Рак полости рта подразделяется на три вида:
- папиллярный. Узелок в слизистой оболочке увеличивается в размере и свисает в полость рта. Новообразование медленно прогрессирует;
- инфильтративный. Уплотнение на розоватой слизистой отличается белесым цветом, четкими контурами и формой, истончением оболочки вокруг. При пальпации со стороны щеки чувствуется плотный инфильтрат. Опухоль склона к быстрому росту. Больной жалуется на невыносимую боль;
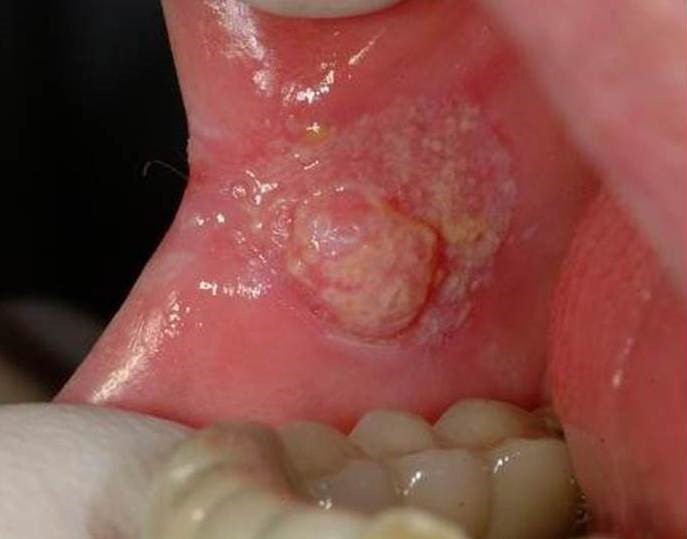
- язвенный. Наиболее распространенная форма заболевания. Язвочки на слизистой не заживают, разрастаются, а кайма вокруг них краснеет. Контур рваный, а его края кровоточат.

Метастазы опухоли появляются быстро. Злокачественные клетки прорастают в подбородочные, подчелюстные, глубокие яремные лимфатические узлы. На этот процесс влияет толщина и глубина опухоли. Так, при углублении новообразования на 4-5 мм метастазы возникают в 98% случаев. На Т1-стадии онкологии метастазирование выявляется в половине случаев, а при достижении Т4-стадии отдаленное распространение раковых клеток наблюдается в 85% случаев.
Классификация TNM
Причины возникновения
Распространенность рака полости рта растет и на сегодняшний день диагностируется у 2% больных среди общего числа заболевших. Начиная с 2009 года, заболеваемость выросла на 25%, при этом в основном выявляется плоскоклеточный рак и только в единичных случаях – аденокарцинома.
Большинство очагов онкологии наблюдается на языке. Чуть меньше злокачественных образований на дне полости рта. Рак мягкого и твердого неба, десен и щек выявляется в 20% случаев. Гораздо реже диагностируется поражение альвеол нижней челюсти – 4%, дужек неба, ретромолярной области и преддверия – 3%.
Исходя из практики, онкологии полости рта больше подвержены мужчины, чем женщины. Это связано с вредными привычками, например, злоупотребление сигаретами или разжевывание тонизирующих смесей усиливает выработку слюны, которая вымывает полезные элементы со слизистой. В группу риска входят больные ВПЧ, пожилые люди, работники вредных производств, больные красным плоским лишаем, люди, у которых систематически травмируется слизистая рта пломбой, протезом, металлическими предметами.
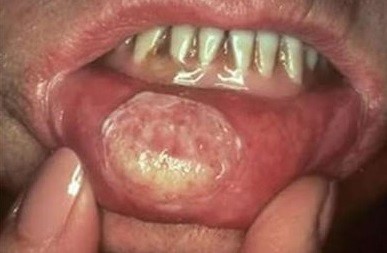
Симптомы
Идентифицировать злокачественную язву от обычного стоматита во рту можно по отеку и припухлости щек, болезненности и постоянному дискомфорту даже в состоянии покоя. Насторожить должно длительное незаживление раны и ее кровоточивость.
По мере развития заболевания признаки усиливаются:
- отек нарастает и распространяется на шею;
- усиливается красное или белое пятно на слизистой рта;
- неприятные ощущения при пережевывании и глотании;
- трудности при разговоре из-за трения слизистой о зубы при движении челюсти;
- появление неприятного запаха изо рта;
- чувство инородного предмета в горле;
- анемия рта.
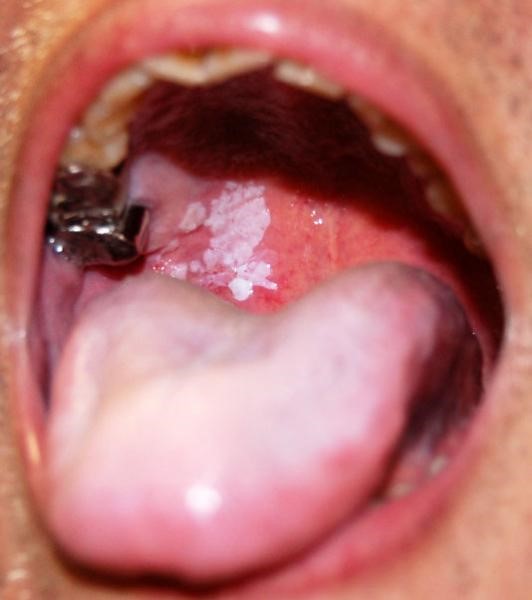
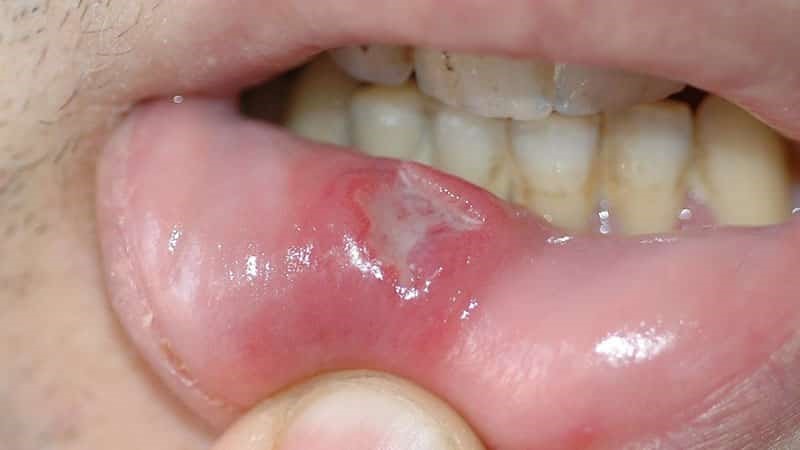
На поздней стадии рака выпадают зубы, стремительно снижается масса тела.
Диагностика
На первичной консультации врач осматривает полость рта, рассматривает язвы, эрозии, повреждения слизистой, а затем берет мазок для исследования. Для подтверждения воспалительного процесса больной направляется на общий и биохимический анализ крови.
Диагноз подтверждается по результатам обследования:
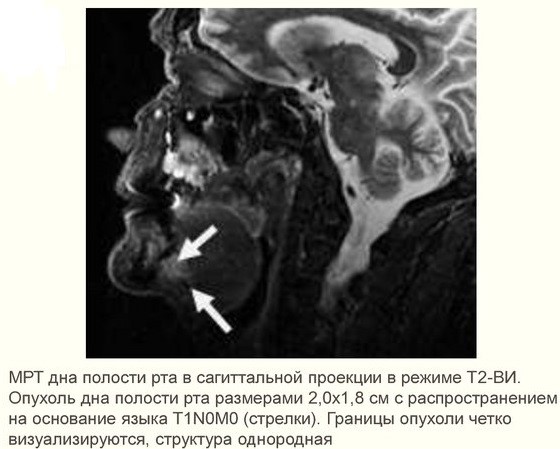
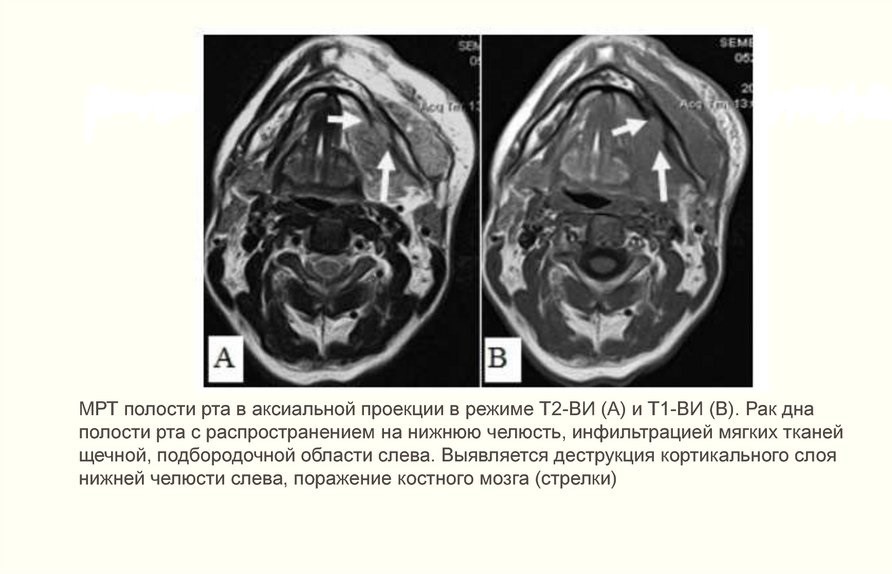
- при подозрении на метастазы проводится аспирационная биопсия тонкой иглой лимфатических узлов под подбородком, под челюстью и в верхней трети шеи;
- позитронно-эмиссионная томография. Показывает глубину залегания опухоли, а также ранние метастазы;
- остеосцинтиграфия. Исследуются кости скелета для поиска перемещенных раковых клеток;
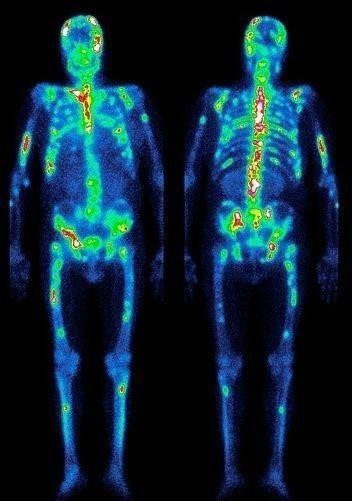
- КТ костей лица с контрастом. Снимки показывают прорастание опухоли в шейные сосуды, челюсть или основание черепа.
Лечение
Выбор тактики лечения зависит от стадии и распространенности новообразования. При быстром разрастании опухоли методы терапии комбинируются.
Операция
Принцип хирургического вмешательства врач определяет после определения стадии опухоли и ее распространения. Если раковые клетки проникли в надкостницу и окружающие ткани, проводится клиновидная, плоскостная или сагиттальная резекция челюсти. Если при обследовании выявлено прорастание раковых клеток напрямую в кость или дефект замечен уже во время операции, осуществляется сегментарная резекция нижней челюсти. Врач на месте оценивает поражение и определяет толщину иссекаемого слоя.
Следующий этап операции – это частичное или полное иссечение шейных лимфатических узлов для предотвращения метастазов при условии толщины опухоли более 4 мм или расположении очага опухоли в дне полости рта или на языке. Если новообразование расположено на срединной линии, то шейные лимфатические узлы иссекаются с двух сторон. Операция завершается одномоментным замещением поврежденных тканей.
После удаления опухоль отправляется на гистологическое исследование. Оценивается ее размер, толщина, глубина, края. На дальнейшее лечение влияет прорастание клеток за границы капсулы удаленного лимфатического узла, расхождение раковых клеток на соседние органы.
Лучевая терапия
Облучение после операции назначается при диагностировании Т3, Т4, N2, Т3 стадий болезни не позже чем через шесть недель после удаления опухоли. Необходимость в лучевой терапии возрастает при периневральной инвазии в лимфатических сосудах. Суммарная очаговая доза за все сеансы – 60 гр, а разовая очаговая доза за один сеанс – 2 гр. При выявлении метастазов на шее СОД повышается до 66 гр, а при отсутствии риска метастазирования СОД уменьшается до 50 гр.
В качестве основного лечения лучевая терапия используется в суммарной очаговой дозе 60-70 гр. Процедура проводится пять дней в неделю, при этом она комбинируется с химиотерапией. Каждые три недели вводится 100 мг цисплатина.
Химиотерапия
Противоопухолевые препараты назначаются перед хирургическим вмешательством или одновременно с лучевой терапией для уменьшения размера новообразования. Иногда терапия назначается одновременно с операцией.
Лечение предполагает использование схемы 5-фторацила вкупе с цисплатином или иные средства – карбоплатин, метотрексат, блеомицин. Они вызывают ряд побочных явлений, например, рвоту или тошноту, выпадение волос, снижение аппетита, повышение кровоточивости. Симптомы исчезают после прохождения курса лечения, но после приема цисплатина иногда фиксируется стойкое нарушение слуха.
Прогноз рака полости рта зависит от стадии, на которой выявлена болезнь. Если лечение начато на нулевой стадии, то болезнь купируется. Стоит отметить, что курение провоцирует рецидив или перерождение опухоли, поэтому может потребоваться повторная операция или облучение. Оперирование на первой стадии повышает выживаемость до 80-85%, а комбинация лучевой терапии с операцией на второй стадии на 60-80%. Уже на последующих стадиях развития рака выживаемость не более 50%, при этом применяются все три метода лечения одновременно.
Диспансерное наблюдение
Поскольку опухоль может рецидивировать и дать метастазы, после пройденного курса лечения больной встает на учет в онкодиспансер. Первый год следует посещать врача каждый месяц, второй год профилактический осмотр проводится каждые 4-6 месяцев, а далее раз в год или при каких-либо недомоганиях. Осмотр предполагает прохождение обследования – УЗИ и контрастное МРТ мягких тканей шеи, ПЭТ, остеосцинтиграфию. Обязательна консультация отоларинголога, стоматолога и онколога. Доктор может сократить срок диспансеризации при высоком риске рецидива.
Список литературы по теме:
- Ганцев Ш.Х. онкология – М, 2012 г – С.204-205.
- Головин Д. И. Ошибки и трудности диагностики опухолей, Д.: Медицина. Ленингр. отд-ние, 2015г. 305 с.
- Избранные лекции по клинической онкологии/Под ред. В.И. Чиссова, С.Л. Дарьяловой. – М., 2010г.
- Матякин Е.Г., Алферов В.С. Химиотерапия опухолей головы и шеи // Мат. 2й Рос. онкол. конф. «Современные тенденции развития лекарственной терапии опухолей» 8–10 декабря 2016 г. – М., 256с.
- Опухоли головы и шеи: рук/ А.И. Пачес.- 5-е изд., доп. И перераб.-М.: Практическая медицина , 2013. -478 с.
- Шайн А.А. Онкология. М – 2014г. 365 с.
- Энциклопедия клинической онкологии/Под ред. М.И. Давыдова. – М.,2014г. –С.140-179.
- Битюцкий П. Г., Кицманюк З.Д., Трофимов Е. И. Диагностика и лечение рака слизистой оболочки полости рта // Медицинские консультации. — 2014. — № 1. — С. 23—27.
- Бяхов М. Ю. Варианты комбинированного и комплексного лечения местнораспространенного рака слизистой оболочки полости рта и ротоглотки: Дис. д-ра мед. наук. — М., 2013.



