Билиодигестивные анастомозы. Показания для наложения билиодигестивных анастомозов Билиодигестивные анастомозы
НАЛОЖЕНИЕ БИЛИОДИГЕСТИВНОГО АНАСТОМОЗА
Показания к формированию соустья между желчевыводя-пщми путями и одним из органов пищеварительного тракта (желудок, двенадцатиперстная или тонкая кишка) различны. К ним относятся неустранимые препятствия оттоку желчи (опухоль, рубцовая стриктура, а иногда воспалительные инфильтраты и вклиненные конкременты, которые по каким-либо причинам не пытаются удалить), наличие неудаленных камней в печеночных протоках, желчная гипертензия, вызванная разными причинами (например, при дуоденальном стазе). Наложение БДА может быть этапом панкреатодуоденальной резекции, в том числе первым ее этапом при двухмоментной операции.
БДА формируют так же, как и межкишечные анастомозы, по трем вариантам, чаще “бок в бок” или “конец в бок”. БДА “конец в конец” иногда накладывают при пластике печеночных и общего желчного протока после его резекции, сшивая общий печеночный проток с трубчатым лоскутом, выкроенным из стенки двенадцатиперстной кишки (по N. Feretis).
Задачи ассистента при формировании БДА в основном сходны с задачами при наложении межкишечных анастомозов, однако техника наложения БДА труднее и деликатнее в связи с небольшим калибром и неподвижностью протоков, их расположением под печенью и в значительной мере определяется характером анастомозируемых органов. Для наложения БДА лучше всего использовать атравмэтические иглы и узловой шов, в том числе однорядный. Некоторые виды БДА (холеци-стоеюно-, холецистогастроанастомоз) могут быть сформированы с помощью аппарата СПТУ, но для этого надо дополнительно вскрыть и затем зашить просвет желудка или кишки, что едва ли всегда целесообразно.
Общая задача ассистента при любом варианте наложения БДА заключается в создании хирургу достаточного пространства для работы под печенью, что достигается смещением окружающих органов, как при холецистэктомии и холедохотомии, и в фиксации перемещенного под печень органа, с которым анастомозируется проток или желчный пузырь, по крайней мере до наложения нескольких первых швов. Ассистент также постоянно осушает операционное поле от изливающейся желчи. Он должен показывать хирургу весь просвет анастомо-зируемых органов для точного планирования мест наложения швов.
Частные задачи ассистента при наложении различных видов БДА определяются ключевыми моментами каждой операции.
Холецистогастростомия. Не вводя салфетку, оттесняющую желудок влево, как это обычно делается при операциях на желчных путях, ассистент перемещает переднюю стенку желудка вправо, подведя ее ко дну желчного пузыря, и далее помогает сформировать анастомоз по типу “бок в бок”, для чего участок стенки пузыря обычно отсекают, хотя, вообще говоря, каждый анастомоз со дном пузыря можно считать анастомозом “конец в бок”.
Холецистодуоденостомия. Операция выполнима при длинном и подвижном желчном пузыре, так как смещаемость двенадцатиперстной кишки, даже мобилизованной по Кохеру, ограничена. Анастомоз “бок в бок” накладывают с верхней горизонтальной или с нисходящей частью кишки, для чего ассистент слегка подает печень с пузырем вниз, заложив под диафрагму большую салфетку, освободив переднюю поверхность двенадцатиперстной кишки и не перемещая желудок.
Холецистоеюностомия. БДА накладывают как с длинной петлей тощей кишки, так и с У-образной петлей. Кишка проводится под печень впереди либо позади поперечной ободочной кишки при достаточно широкой mesocolon. При анастомозе по Ру формирование межкишечного анастомоза “конец в бок” и зашивание наглухо петли кишки, предназначенной для БДА, производят вначале. Формирование же межкишечного соустья по Брауну при использовании длинной петли лучше производить после наложения БДА, отступив от него не менее чем на 10-15 см.
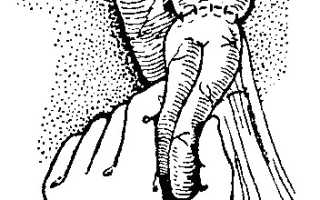
БДД накладывают “бок в бок”. При формировании соустья ассистент во время наложения серо-серозных швов перегибаег петлю кишки в виде “двустволки” и, удерживая ее так двумя пальцами, подводит свободным краем к желчному пузырю, оттесняя желудок влево (рис. 95). На эту петлю во время работы с открытым ее просветом можно наложить эластичный жом.


Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ – конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.


Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Показания для наложения билиодигестивных анастомозов.
1. Нарушения проходимости терминального отдела холедоха при доброкачественной патологии (стенозы и стриктуры холедоха)
2. Опухоли большого дуоденального сосочка, рак терминального отдела холедоха, рак головки поджелудочной железы
Виды билиодигестивных анастомозов:
А. Холедоходуоденоанастомоз– анастомоз между общим желчным протоком и 12-перстной кишкой по типу бок в бок с помощью двухрядного кишечного шва; просвет общего желчного протока вскрывают при этом продольно, а 12-перстной кишки – поперечно.
Формирование холедоходуоденоанастомоза по Юрашу.
1. Обнажают супрадуоденальный отдел общего желчного протока. Рассекают холедох продольно на 2,0-2,5 см.
2. 12-перстную кишку рассекают поперечно так, чтобы линии разреза протока и кишки совпадали по оси
3. Не завязывая, накладывают узловые швы, прошивая насквозь стенки протока и кишки. После наложения анастомоза все швы завязывают одновременно с двух сторон, предупреждая деформацию анастомоза.
4. К месту анастомоза подводят дренажи. Рану брюшной стенки ушивают до дренажей.
Способ Юраша – наиболее физиологичен, т.к. Поперечный разрез кишки не повреждает циркулярной мускулатуры, не нарушает работу перистальтики в зоне анастомоза, снижается вероятность рефлюкс-холангита.
Б.гепатикодуоденоанастомоз и гепатикоеюноанастомоз– накладывают при невозможности использовать для отведения желчи супрадуоденальный отдел холедоха; накладывается соустье между общим печеночным протоком и 12-перстной кишкой или тощей кишкой. Во избежание забрасывания кишечного содержимого в желчные пути приводящий и отводящий отделы тощей кишки соединяют межкишечным соустьем.
В. Холецистогастроанастомоз– накладывают соустье между желудком и желчным пузырем:
1. Стенку желудка и желчного пузыря сближают до соприкосновения, накладывают держалки на стенки органов и между ними – ряд узловых серозно-мышечных швов
2. Вскрывают просвет желудка и желчного пузыря, предварительно удалив содержимое из этих органов
3. Формируют анастомоз (непрерывный кетгутовый шов на задние губы анастомоза, этой же нитью непрерывный шов на передние губы анастомоза, второй ряд узловых серозно-мышечных швов на передние губы анастомоза)
Г. Холецистоеюноанастомоз– накладывают соустье между тощей кишкой и желчным пузырем: чаще всего производят впередиободочную холецистоеюностомию с обязательным наложением межкишечного соустья. При этой операции длина приводящей петли кишки должна быть не менее 30 см. Межкишечное соустье накладывают на расстоянии 10—15 см от анастомоза желчного пузыря с кишкой
Наложение обходных билиодигестивных анастомозов
Обычно применяются при опухолевых поражениях панкреатодуоденальной зоны либо при протяженных рубцовых сужениях протоков.
При высоких рубцовых стриктурах желчных протоков выполняют сложные реконструктивные операции, направленные на восстановление оттока желчи. Среди них наибольшее распространение получили билиодигестивные соустья на различных уровнях желчных протоков с петлей тонкой кишки, выключенной по Ру (холедохоеюностомия).
При опухолевых поражениях после ликвидации желтухи малоинвазивным способом выполняют радикальное или паллиативное хирургическое вмешательство. Возможность выполнения радикальной операции у таких пациентов отмечается не более чем в 15-20% случаев. Радикальные операции заключаются в резекции зоны, пораженной опухолевым процессом (холедоха, панкреатодуоденальная резекция) с формированием гепатикоеюноанастомоза. Паллиативные операции направлены на создание обходных билиодигесивных соустий. В случае рака головки поджелудочной железы операцией выбора является холецистоэнтеростломия по Микуличу. Условие успешной декомпрессии желчных путей при этой операции — проходимость пузырного протока. При других локализациях опухоли формируют билиодигестивные соустья (гепатикоеюноанастомоз, чем выше, тем лучше) либо применяют один из способов эндопротезирования. Формирование гепатикоеюноанастомоза на выделенной по Ру петле тощей кишки практически исключает рецидив механической желтухи и гнойного холангита в позднем послеоперационном периоде.
 А
А  Б
Б
Рисунок 23 – А – Холецистодуоденостомия; Б – Холецистоеюностомия
с межкишечным соустьем по Брауну
 А
А  Б
Б
Рисунок 24 – А – Холедохоеюностомия на выключенной по Ру петле,
Таким образом, тактика лечения механической желтухи заключается в следующем:на первом этапе используют комплексную консервативную терапию и малоинвазивные методы, направленные на ликвидацию холестаза в связи с высоким риском интраоперационных осложнений и летальности при осуществлении оперативных вмешательств на высоте желтухи. При неразрешающейся или нарастающей желтухе декомпрессионные вмешательства необходимо выполнить в срочном порядке в течение 2–3 суток с момента поступления в стационар. При этом используют различные эндоскопические методы (ЭПСТ, литоэкстракцию, назобилиарное дренирование или ЧЧХС). В некоторых случаях (холедохолитиаз) малоинвазивные методы могут привести к полному устранению механической желтухи, а не просто разгрузке билиарного тракта (литоэкстракция при ЭРХПГ, через наружный дренаж).
Если малоинвазивные вмешательства не стали окончательным способом лечения, на втором этапе по мере разрешения желтухи в более благоприятных обстоятельствах проводят хирургическое лечение (окончательное удаление камней, резекцию опухолей, наложение билиодигестивных анастомозов).
По жизненным показаниям могут быть произведены оперативные вмешательства на высоте желтухи, тогда используют традиционные способы восстановления проходимости желчных путей.
Оптимальные схемы (варианты хирургической тактики) лечения механической желтухи при различных заболеваниях
Холедохолитиаз:
• ЭРХПГ – ЭПСТ – литострипсия, литоэкстракция, дренирование – плановая холецистэктомия.
• Реже ЧЧХГ – ЧЧХС – литоэкстракция через наружный дренаж – холецистэктомия.
• При неэффективности и высоком риске осложнений ЭРХПГ (протяженные стриктуры, большие камни): ЧЧХГ – ЧЧХС – разрешение желтухи – лапароскопическое или открытое вмешательство на протоках (литоэкстракция, анастомозы).
Стриктуры протоков:
• ЭРХПГ – бужирование – стентирование (протяженность менее 2 см – ограниченные)
• ЧЧХГ – ЧЧХС – стентирование (протяженность менее 2 см – ограниченные)
• ЧЧХГ – ЧЧХС – наложение анастомоза (протяженность более 2 см – тубулярные)
Воспалительное заболевание с желтухой (панкреатит, холецистит):
• ЭРХПГ – ЭПСТ – дренирование – лечение воспаления
• ЧЧХГ – ЧЧХС – дренирование – лечение воспаления
Опухоль:
• ЭРХПГ – ЭПСТ – стентирование – лечение опухоли
билиодигестивные анастомозы
Создание билиодигестивных анастомозов показано: 1) при наличии протяженных стриктур терминального отдела холедоха и сфинктера Одди;
2) холедохолитиазе с признаками холангита и возможности рецидива камнеобразования; 3) травмах протоков; 4) опухолевых поражениях протоков (рак большого дуоденального сосочка, терминального отдела холедоха) и головки поджелудочной железы.
В зависимости от характера и распространенности патологического процесса проводят следующие операции: холедоходуоденоанастомоз, гепатикодуоденоанастомоз, гепатикоеюноанастомоз, холецистогастроанастомоз и холецистоеюноанастомоз.
Холедоходуоденоанастомоз чаще выполняют по методике Юроша–Ви-ноградова. С этой целью в поперечном направлении рассекают переднюю стенку pars horisantalis superior duodini, к которой подводят часть общего желчного протока и стенку последнего рассекают в продольном направлении. Наложение анастомоза атравматическим шовным материалом (синтетическая нить 4/0–5/0) позволяет создать своеобразный клапан, который предупреждает затекание содержимого 12-перстной кишки в желчевыводящие протоки (рис. 13, а).
Малоинвазивна и перспективна методика формирования магнитного холедоходуоденоанастомоза, которая сводится к следующему. С помощью эндоскопа в ретродуоденальный отдел холедоха по ранее установленному чрескожному чреспеченочному дренажу вводят магнитную пластину прямоугольной формы (2 ´ 2 ´ 22 мм). Такую же пластину вводят в просвет 12-перстной кишки с помощью дуоденоскопа. Обе магнитные пластины сопоставляются за счет силы их притяжения. Далее с помощью электрокоагулятора делают разрез в просвете пластины, удаляют эндоскопы и устанавливают контрольные фиксирующие дренажи. Через 7–9 суток после выявления сброса контрастного вещества в просвет кишки магниты и контрольный чреспеченочный дренаж удаляют.

Рис. 13. Билиодигестивные анастомозы:
а — холедоходуоденоанастомоз по Юрошу–Виноградову; б — гепатикоеюноанастомоз
Холецистогастроанастомоз — соустье между ЖП и желудком по типу «бок в бок» выполняют у онкологических больных при неоперабельных опухолях головки поджелудочной железы и большого дуоденального сосочка.
Холецистоеюноанастомоз — анастомоз между ЖП и тонкой кишкой.
ЛИТЕРАТУРА
1. Большаков, О. П. Оперативная хирургия и топографическая анатомия : практикум / О. П. Большаков, Г. М. Семенов. СПб. : Питер, 2001. 880 с.
2. Бударин, В. Н. Лапароскопическая холецистэктомия в экстренной хирургии / В. Н. Бударин // Хирургия. 2005. № 5. С. 35–39.
3. Ермаков, Е. А. Миниинвазивные методы лечения желчнокаменной болезни, осложненной нарушением проходимости желчных протоков : обзор / Е. А. Ермаков, А. Н. Лищен-ко // Хирургия. 2003. № 6. С. 68–74.
4. Интраоперационное ультразвуковое исследование в частной хирургии / под ред. акад. Ю. Л. Швеченко. М. : Медицина, 2006. с. 239
5. Основы оперативной хирургии / под ред. С. А. Симбирцева. СПб. : Гиппократ, 2002. 632 с.
6. Островерхов, Г. Е. Оперативная хирургия и топографическая анатомия / Г. Е. Островерхов, Д. Н. Лубоцкий, Ю. М. Бомаш. 4-е изд. доп. Ростов-на-Дону: Феникс, Курск : КПМУ, 1998. 720 с.
7. Рылюк, А. Ф. Топографическая анатомия и хирургия органов брюшной полости : практ. пособие. / А. Ф. Рылюк. 3-е изд. доп. Минск : Выш. школа, 2003. 418 с.
8. Эндоскопические и рентгенохирургические вмешательства на органах живота, груди и забрюшинного пространства / под. ред. А. Е. Борисова. 2-е. изд. СПб. : Скофия-принт, 2006. с. 438.
ОГЛАВЛЕНИЕ
Анатомия желчного пузыря (В. Ф. Вартанян) . 3
Анатомия внепеченочных желчных протоков (В. Ф. Вартанян) . 5
Пороки развития желчного пузыря и желчных протоков
(П. В. Маркауцан) . 6
Основные виды операций на желчном пузыре и желчевыводящих
протоках (П. В. Маркауцан, В. Ф. Вартанян) . 6
Дренирование желчных протоков . 11
Билиодигестивные анастомозы . 13

Учебное издание
Вартанян Валентина Филатовна
Маркауцан Павел Викторович
ОПЕРАЦИИ НА ЖЕЛЧНОМ ПУЗЫРЕ
И ЖЕЛЧЕВЫВОДЯЩИХ ПРОТОКАХ
Ответственный за выпуск П. В. Маркауцан
Редактор Н. В. Тишевич
Компьютерная верстка О. Н. Быховцевой
Корректор Ю. В. Киселёва
Подписано в печать 15.06.07. Формат 60´84/16. Бумага писчая «Кюм Люкс».
Печать офсетная. Гарнитура «Times».
Усл. печ. л. 0,93. Уч.-изд. л. 0,77. Тираж 100 экз. Заказ 645.
Издатель и полиграфическое исполнение –
Белорусский государственный медицинский университет
ЛИ № 02330/0133420 от 14.10.2004; ЛП № 02330/0131503 от 27.08.2004.
 220030, г. Минск, ул. Ленинградская, 6.
220030, г. Минск, ул. Ленинградская, 6.
Дата добавления: 2015-08-26 | Просмотры: 1634 | Нарушение авторских прав