Что такое лейкоз у человека. Что такое лейкоз, симптомы у взрослых, диагностика и лечение
Лейкемия
Лейкемия – злокачественное поражение ткани костного мозга, приводящее к нарушению созревания и дифференцировки кроветворных клеток-предшественников лейкоцитов, их неконтролируемому росту и диссеминации по организму в виде лейкемических инфильтратов. Симптомами лейкемии могут выступать слабость, похудание, лихорадка, боли в костях, беспричинные геморрагии, лимфаденит, сплено- и гепатомегалия, менингеальные симптомы, частые инфекции. Диагноз лейкемии подтверждают общий анализ крови, стернальная пункция с исследованием костного мозга, трепанобиопсия. Лечение лейкемии требует длительной непрерывной полихимиотерапии, симптоматической терапии, при необходимости – трансплантации костного мозга или стволовых клеток.
Общие сведения
Лейкемия (лейкоз, рак крови, белокровие) – опухолевое заболевание кроветворной системы (гемобластоз), связанное с заменой здоровых специализированных клеток лейкоцитарного ряда на аномально измененные лейкозные клетки. Лейкемия характеризуется быстрой экспансией и системным поражением организма – кроветворной и кровеносной систем, лимфоузлов и лимфоидных образований, селезенки, печени, ЦНС и др. Лейкемия поражает и взрослых и детей, является наиболее часто встречающимся онкозаболеванием детского возраста. Лица мужского пола болеют в 1,5 раза чаще женщин.
Лейкозные клетки не способны к полноценной дифференцировке и выполнению своих функций, но при этом обладают большей продолжительностью жизни, высоким потенциалом деления. Лейкемия сопровождается постепенным вытеснением популяций нормальных лейкоцитов (гранулоцитов, моноцитов, лимфоцитов) и их предшественников, а также дефицитом тромбоцитов и эритроцитов. Этому способствует активное самовоспроизводство лейкозных клеток, их более высокая чувствительность к ростовым факторам, выделение стимулятора роста опухолевых клеток и факторов, угнетающих нормальное кроветворение.
Классификация лейкемии
По особенностям развития выделяют острую и хроническую лейкемию. При острой лейкемии (50-60% всех случаев) происходит быстрый прогрессирующий рост популяции малодифференцированных бластных клеток, утративших способность к созреванию. С учетом их морфологических, цитохимических, иммунологических признаков острая лейкемия подразделяется на лимфобластную, миелобластную и недифференцированную формы.
Острая лимфобластная лейкемия (ОЛЛ) – составляет до 80-85% случаев лейкоза у детей, преимущественно, в возрасте 2-5 лет. Опухоль формируется по лимфоидной линии кроветворения и состоит из предшественников лимфоцитов – лимфобластов (L1, L2, L3 типов), относящихся к B-клеточному, T-клеточному или O-клеточному пролиферативному ростку.
Острая миелобластная лейкемия (ОМЛ) – результат поражения миелоидной линии кроветворения; в основе лейкозных разрастаний – миелобласты и их потомки, другие виды бластных клеток. У детей доля ОМЛ составляет 15% всех лейкозов, с возрастом отмечается прогрессивное повышение частоты заболевания. Разграничивают несколько вариантов ОМЛ – с минимальными признаками дифференцировки (М0), без созревания (М1), с признаками созревания (М2), промиелоцитарный (М3), миеломонобластный (М4), монобластный (М5), эритроидный (М6) и мегакариоцитарный (М7).
Недифференцированная лейкемия характеризуется ростом ранних клеток-предшественников без признаков дифференцировки, представленных однородными мелкими плюрипотентными стволовыми клетками крови или частично детерминированными полустволовыми клетками.
Хроническая форма лейкемии фиксируется в 40-50% случаев, наиболее распространена среди взрослого населения (40-50 лет и старше), особенно среди лиц, подвергшихся ионизирующему облучению. Хроническая лейкемия развивается медленно, в течение нескольких лет, проявляется избыточным ростом числа зрелых, но функционально неактивных, долгоживущих лейкоцитов – B и T-лимфоцитов при лимфоцитарной форме (ХЛЛ) и гранулоцитов и дозревающих клеток-предшественников миелоидного ряда при миелоцитарной форме (ХМЛ). Выделяют отдельно ювенильный, детский и взрослый варианты ХМЛ, эритремию, миеломную болезнь (плазмоцитому). Эритремия характеризуется лейкозной трансформацией эритроцитов, высоким нейтрофильным лейкоцитозом и тромбоцитозом. Источником миеломной болезни является опухолевый рост плазмоцитов, нарушения обмена Ig.
Причины лейкемии
Причиной лейкемии выступают внутри- и межхромосомные абберации – нарушения молекулярной структуры или обмен участками хромосом (делеции, инверсии, фрагментации и транслокации). Например, при хроническом миелолейкозе наблюдается появление филадельфийской хромосомы с транслокацией t (9;22). Лейкозные клетки могут возникать на любой стадии гемопоэза. При этом хромосомные нарушения могут быть первичными – с изменением свойств кроветворной клетки и созданием ее специфического клона (моноклоновая лейкемия) или вторичными, возникающими в процессе пролиферации генетически нестабильного лейкозного клона (более злокачественная поликлоновая форма).
Лейкемия чаще выявляется у пациентов с хромосомными болезнями (синдромом Дауна, синдромом Клайнфельтера), первичными иммунодефицитными состояниями. К возможной причине лейкемии можно отнести инфицирование онкогенными вирусами. Заболеванию способствует наличие наследственной предрасположенности, так как оно чаще встречается в семьях, имеющих больных лейкемией.
Злокачественная трансформация кроветворных клеток может происходить под действием различных мутагенных факторов: ионизирующего излучения, электромагнитного поля высокого напряжения, химических канцерогенов (лекарств, пестицидов, сигаретного дыма). Вторичная лейкемия часто связана с проведением лучевой или химиотерапии в процессе лечения другой онкопатологии.
Симптомы лейкемии
Течение лейкемии проходит несколько стадий: начальную, развернутых проявлений, ремиссии, выздоровления, рецидива и терминальную. Симптомы лейкемии неспецифичны и имеют общие черты при всех типах заболевания. Они определяются опухолевой гиперплазией и инфильтрацией костного мозга, кровеносной и лимфатической систем, ЦНС и различных органов; дефицитом нормальных клеток крови; гипоксией и интоксикацией, развитием геморрагических, иммунных и инфекционных последствий. Степень проявления лейкемии зависит от локализации и массивности лейкозного поражения гемопоэза, тканей и органов.
При острой лейкемии быстро появляются и нарастают общее недомогание, слабость, снижение аппетита и похудание, бледность кожи. Больных беспокоит высокая температура (39-40°С), ознобы, артралгии и боли в костях; легко возникающие кровоточивость слизистых, кожные кровоизлияния (петехии, синяки) и кровотечения разной локализации.
Происходит увеличение регионарных лимфоузлов (шейных, подмышечных, паховых), опухание слюнных желез, наблюдается гепатомегалия и спленомегалия. Часто развиваются устойчивые к лечению инфекционно-воспалительные процессы слизистой ротоглотки – стоматит, гингивит, язвенно-некротическая ангина. Выявляется анемия, гемолиз, может развиться ДВС-синдром.
Для нейролейкемии показательны менингеальные симптомы (рвота, сильные головные боли, отек зрительного нерва, судороги), боли в позвоночнике, парезы, паралич. При ОЛЛ развиваются массивные бластные поражения всех групп лимфоузлов, вилочковой железы, легких, средостения, ЖКТ, почек, половых органов; при ОМЛ – множественные миелосаркомы (хлоромы) в надкостнице, внутренних органах, жировой клетчатке, на коже. У пожилых пациентов при лейкемии возможны стенокардия, нарушение ритма сердца.
Хроническая лейкемия имеет медленно или умеренно прогрессирующее течение (от 4-6 до 8-12 лет); типичные проявления заболевания наблюдаются в развернутую стадию (акселерации) и терминальную (бластного криза), когда происходит метастазирование бластных клеток за пределы костного мозга. На фоне обострения общих симптомов выделяется резкое истощение, увеличение размеров внутренних органов, особенно селезенки, генерализованный лимфаденит, гнойничковые поражения кожи (пиодермии), пневмонии.
В случае эритремии появляются сосудистые тромбозы нижних конечностей, мозговых и коронарных артерий. Миеломная болезнь протекает с одиночными или множественными опухолевыми инфильтратами костей черепа, позвоночника, ребер, плеча, бедра; остеолизисом и остеопорозом, костной деформацией и частыми переломами, сопровождающимися болевым синдромом. Иногда развивается AL-амилоидоз, миеломная нефропатия с ХПН.
Гибель пациента с лейкемией может наступить на любой стадии из-за обширных геморрагий, кровоизлияний в жизненно важные органы, разрыва селезенки, развития гнойно-септических осложнений (перитонита, сепсиса), сильной интоксикации, почечной и сердечной недостаточности.
Диагностика лейкемии
В рамках диагностических исследований при лейкемии выполняются общий и биохимический анализ крови, диагностическая пункция костного мозга (стернальная) и спинного мозга (люмбальная), трепанобиопсия и биопсия лимфоузлов, рентгенография, УЗИ, КТ и МРТ жизненно важных органов.
В периферической крови наблюдаются выраженная анемия, тромбоцитопения, изменение общего числа лейкоцитов (обычно увеличение, но возможен и недостаток), нарушение лейкоцитарной формулы, наличие атипичных клеток. При острой лейкемии определяются бласты и небольшой процент зрелых клеток без переходных элементов («лейкемический провал»), при хронической – костномозговые клетки разных классов развития.
Ключевым при лейкемии является исследование биоптатов костного мозга (миелограмма) и цереброспинальной жидкости, включающее морфологический, цитогенетический, цитохимический и иммунологический анализы. Это позволяет уточнить формы и подтипы лейкемии, что важно для выбора протокола лечения и прогнозирования заболевания. При острой лейкемии уровень недифференцированных бластов в костном мозге составляет более 25%. Важным критерием является обнаружение филадельфийской хромосомы (Ph-хромосомы).
Лейкозную инфильтрацию внутренних органов устанавливают по УЗИ лимфатических узлов, брюшной полости и малого таза, рентгенографии грудной клетки, черепа, костей и суставов, КТ грудной клетки, МРТ головного и спинного мозга с контрастированием, ЭхоКГ. При лейкемии показана консультация отоларинголога, невролога, уролога, офтальмолога.
Лейкемию дифференцируют от аутоиммунной тромбоцитопенической пурпуры, нейробластомы, ювенильного ревматоидного артрита, инфекционного мононуклеоза, а также других опухолевых и инфекционных заболеваний, вызывающих лейкемоидную реакцию.
Лечение лейкемии
Лечение лейкемии проводится гематологами в специализированных онкогематологических клиниках в соответствии с принятыми протоколами, с соблюдением четко установленных сроков, основных этапов и объемов лечебно-диагностических мер для каждой формы заболевания. Цель лечения лейкемии – получение продолжительной полной клинико-гематологической ремиссии, восстановление нормального кроветворения и предупреждение рецидивов, а при возможности – полное излечение пациента.
Острая лейкемия требует незамедлительного начала интенсивного курса лечения. В качестве базисного метода при лейкемии применяется многокомпонентная химиотерапия, к которой наиболее чувствительны острые формы (эффективность при ОЛЛ – 95%, ОМЛ
80%) и лейкозы детского возраста (до 10 лет). Для достижения ремиссии острой лейкемии за счет редукции и эрадикации лейкозных клеток применяются сочетания различных цитостатических препаратов. В период ремиссии продолжается длительное (в течение нескольких лет) лечение в виде закрепляющей (консолидирующей), а затем поддерживающей химиотерапии с добавлением в схемы новых цитостатиков. Для профилактики нейролейкемии во время ремиссии показано интратекальное и интралюмбальное локальное введение химиопрепаратов и облучение головного мозга.
Лечение ОМЛ проблематично из-за частого развития осложнений геморрагического и инфекционного характера. Более благоприятна промиелоцитарная форма лейкемии, которая переходит в полную клинико-гематологическую ремиссию под действием стимуляторов дифференцировки промиелоцитов. В стадии полной ремиссии ОМЛ эффективна аллогенная трансплантация костного мозга (или введение стволовых клеток), позволяющая в 55-70% случаев достичь 5-ти летней выживаемости без рецидивов.
При хронической лейкемии в доклинической стадии достаточно постоянного наблюдения и общеукрепляющих мероприятий (полноценной диеты, рационального режима труда и отдыха, исключения инсоляций, физиопроцедур). Вне обострения хронической лейкемии назначаются вещества, блокирующие тирозинкиназную активность белка Bcr-Abl; но они менее эффективны в фазу акселерации и бластного криза. В первый год заболевания целесообразно введение a-интерферона. При ХМЛ хорошие результаты может давать аллогенная трансплантация костного мозга от родственного или неродственного HLA-донора (60% случаев полной ремиссии в течение 5 и более лет). При обострении безотлагательно назначается моно- или полихимиотерапия. Возможно применение облучения лимфоузлов, селезенки, кожи; а по определенным показаниям – проведение спленэктомии.
В качестве симптоматических мер при всех формах лейкемии применяются гемостатическая и дезинтоксикационная терапия, инфузии тромбоцитарной и лейкоцитарной массы, антибиотикотерапия.
Прогноз лейкемии
Прогноз лейкемии зависит формы заболевания, распространенности поражения, группы риска больного, сроков постановки диагноза, ответа на лечение и др. Более плохой прогноз лейкемия имеет у пациентов мужского пола, у детей в возрасте старше 10 лет и взрослых старше 60 лет; при высоком уровне лейкоцитов, наличии филадельфийской хромосомы, нейролейкемии; в случаях запоздалой диагностики. Острые лейкемии имеют гораздо худший прогноз из-за стремительного течения и при отсутствии лечения быстро приводят к смерти. У детей при своевременном и рациональном лечении прогноз острой лейкемии более благоприятен, чем у взрослых. Хорошим прогнозом лейкемии считается вероятность 5-ти летней выживаемости 70% и более; риск рецидивов – менее 25% .
Хроническая лейкемия при достижении бластного криза приобретает агрессивное течение с риском летального исхода из-за развития осложнений. При правильном лечении хронической формы можно добиться ремиссии лейкемии на долгие годы.
Лейкоз. Причины, факторы риска, симптомы, диагностика и лечение болезни.
Виды лейкозов – острые и хронические
Анатомия и физиология костного мозга
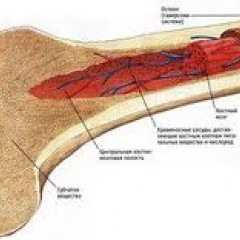 Костный мозг – это ткань находящаяся внутри костей, преимущественно в костях таза. Это самый главный орган, участвующий в процессе кроветворения (рождение новых клеток крови: эритроцитов, лейкоцитов, тромбоцитов). Этот процесс необходим организму, для того чтобы, заменить погибающие клетки крови, новыми. Костный мозг состоит из фиброзной ткани (она образует основу) и кроветворной ткани (клетки крови на разных этапах созревания). Кроветворная ткань включает 3 клеточные линии (эритроцитарный, лейкоцитарный и тромбоцитарный), по которым образуются соответственно 3 группы клеток (эритроциты, лейкоциты и тромбоциты). Общим предком этих клеток, является стволовая клетка, которая запускает процесс кроветворения. Если нарушается процесс образования стволовых клеток или их мутация, то нарушается процесс образования клеток по всем 3 клеточным линиям.
Костный мозг – это ткань находящаяся внутри костей, преимущественно в костях таза. Это самый главный орган, участвующий в процессе кроветворения (рождение новых клеток крови: эритроцитов, лейкоцитов, тромбоцитов). Этот процесс необходим организму, для того чтобы, заменить погибающие клетки крови, новыми. Костный мозг состоит из фиброзной ткани (она образует основу) и кроветворной ткани (клетки крови на разных этапах созревания). Кроветворная ткань включает 3 клеточные линии (эритроцитарный, лейкоцитарный и тромбоцитарный), по которым образуются соответственно 3 группы клеток (эритроциты, лейкоциты и тромбоциты). Общим предком этих клеток, является стволовая клетка, которая запускает процесс кроветворения. Если нарушается процесс образования стволовых клеток или их мутация, то нарушается процесс образования клеток по всем 3 клеточным линиям.
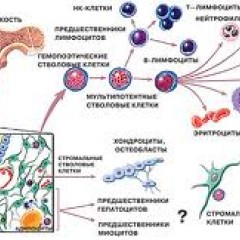 Эритроциты – это красные кровяные клетки, содержат гемоглобин, на нём фиксируется кислород, при помощи которого питаются клетки организма. При недостатке эритроцитов происходит недостаточное насыщение клеток и тканей организма кислородом, в результате чего проявляется различными клиническими симптомами.
Эритроциты – это красные кровяные клетки, содержат гемоглобин, на нём фиксируется кислород, при помощи которого питаются клетки организма. При недостатке эритроцитов происходит недостаточное насыщение клеток и тканей организма кислородом, в результате чего проявляется различными клиническими симптомами.
Лейкоциты к ним относятся: лимфоциты, моноциты, нейтрофилы, эозинофилы, базофилы. Представляют собой белые клетки крови, они играют роль в защите организма и выработке иммунитета. Их недостаток вызывает снижение иммунитета и развитие различных инфекционных заболеваний.
Тромбоциты – это кровяные пластинки, которые участвуют в образовании тромба. Недостаток тромбоцитов приводит к различным кровотечениям.
Подробнее о видах кровяных клеток читайте в отдельной статье пройдя по ссылке.
Причины лейкоза, факторы риска
Симптомы различных видов лейкозов
- При острых лейкозахотмечаются 4 клинических синдрома:
- Анемический синдром: развивается из-за недостатка выработки эритроцитов, могут присутствовать множество симптомов или некоторые из них. Проявляется в виде усталости, бледности кожи и склер, головокружение, тошнота, быстрое сердцебиение, ломкость ногтей, выпадение волос, патологическое восприятие запаха;
- Геморрагический синдром: развивается в результате недостатка тромбоцитов. Проявляется следующими симптомами: вначале кровотечения из десен, образование синяков, кровоизлияния в слизистые оболочки (язык и другие) или в кожу, в виде мелких точек или пятен. В дальнейшем при прогрессировании лейкоза, развиваются и массивные кровотечения, в результате ДВС синдрома (диссеминированное внутрисосудистое свёртывания крови);
- Синдром инфекционных осложнений с симптомами интоксикации: развивается в результате недостатка лейкоцитов и с последующим снижением иммунитета, повышение температуры тела до 39 0 С, тошнота, рвота, потеря аппетита, резкое снижение веса, головная боль, общая слабость. У больного присоединяются различные инфекции: грипп, пневмония, пиелонефрит, абсцессы, и другие;
- Метастазы – по току крови или лимфы опухолевые клетки попадают в здоровые органы, нарушая их структуру, функции и увеличивая их в размере. В первую очередь метастазы попадают в лимфатические узлы, селезёнку, печень, а потом и в другие органы.
Миелобластный острый лейкоз, нарушается созревание миелобластной клетки, из которой, созревают эозинофилы, нейтрофилы, базофилы. Заболевание развивается быстро, характеризуется выраженным геморрагическим синдромом, симптомами интоксикации и инфекционными осложнениями. Увеличение в размерах печени, селезёнки, лимфатических узлов. В периферической крови сниженное количество эритроцитов, выраженное снижение лейкоцитов и тромбоцитов, присутствуют молодые (миелобластные) клетки.
Эритробластный острый лейкоз, поражаются клетки предшественницы, из которых в дальнейшем должны развиться эритроциты. Чаще встречается в пожилом возрасте, характеризуется выраженным анемическим синдромом, не наблюдается увеличение селезёнки, лимфатических узлов. В периферической крови снижено количество эритроцитов, лейкоцитов и тромбоцитов, наличие молодых клеток (эритробластов).
Монобластный острый лейкоз, нарушается выработка лимфоцитов и моноцитов, соответственно они будут снижены в периферической крови. Клинически, проявляется, повышением температуры и присоединением различных инфекций.
Мегакариобластный острый лейкоз, нарушается выработка тромбоцитов. В костном мозге при электронной микроскопии обнаруживают мегакариобласты (молодые клетки, из которых образуются тромбоциты) и увеличенное содержание тромбоцитов. Редкий вариант, но чаще встречается в детском возрасте и обладает неблагоприятным прогнозом.
Хронический миелолейкоз, усиленное образование миелоидных клеток, из которых образуются лейкоциты (нейтрофилы, эозинофилы, базофилы), в результате чего, уровень этих групп клеток будет повышен. Долгое время может протекать бессимптомно. Позже появляются симптомы интоксикации (повышение температуры, общая слабость, головокружение, тошнота), и присоединение симптомов анемии, увеличение селезёнки и печени.
Хронический лимфолейкоз, усиленное образование клеток – предшественниц лимфоцитов, в результате уровень лимфоцитов в крови повышается. Такие лимфоциты не могут выполнять свою функцию (выработка иммунитета), поэтому у больных присоединяются различные виды инфекций, с симптомами интоксикации.
Диагностика лейкоза
- Повышение уровня лактатдегидрогеназы (норма 250 Ед/л);
- Высокий АСАТ (норма до 39 Ед/л);
- Высокая мочевина (норма 7,5 ммоль/л);
- Повышение мочевой кислоты (норма до 400 мкмоль/л);
- Повышение билирубина ˃20мкмоль/л;
- Снижение фибриногена 30%;
- Низкий уровень эритроцитов, лейкоцитов, тромбоцитов.
- Трепанобиопсия (гистологическое исследование биоптата из повздошной кости): не позволяет точно поставить диагноз, а лишь определяет разрастание опухолевых клеток, с вытеснением нормальных клеток.
- Цитохимическое исследование пунктата костного мозга: выявляет специфические ферменты бластов (реакция на пероксидазу, липиды, гликоген, неспецифическую эстеразу), определяет вариант острого лейкоза.
- Иммунологический метод исследования: выявляет специфические поверхностные антигены на клетках, определяет вариант острого лейкоза.
- УЗИ внутренних органов: неспецифический метод, выявляет увеличенные печень, селезёнку и другие внутренние органы с метастазами опухолевых клеток.
- Рентген грудной клетки: является, неспецифическим метом, обнаруживает наличие воспаления в лёгких при присоединении инфекции и увеличенные лимфатические узлы.
Лечение лейкозов
Медикаментозное лечение
- Полихимиотерапия, применяется с целью противоопухолевого действия:
Для лечения острого лейкоза, назначается сразу несколько противоопухолевых препаратов: Меркаптопурин, Лейкеран, Циклофосфан, Фторурацил и другие. Меркаптопурин принимается по 2,5 мг/кг массы тела больного (лечебная доза), Лейкеран назначается в дозе по 10 мг в сутки. Лечение острого лейкоза противоопухолевыми препаратами, продолжается 2-5 лет на поддерживающих (меньших) дозах;
- Трансфузионная терапия: эритроцитарная масса, тромбоцитарная масса, изотонические растворы, с целью коррекции выраженного анемического синдрома, геморагического синдрома и дезинтоксикации;
- Общеукрепляющая терапия:
- применяется с целью укрепления иммунитета. Дуовит по 1 таблетке 1 раз в день.
- Препараты железа, для коррекции недостатка железа. Сорбифер по 1 таблетке 2 раза в день.
- Иммуномодуляторы повышают реактивность организма. Тималин, внутримышечно по 10-20 мг 1 раз в день, 5 дней, Т-активин, внутримышечно по 100 мкг 1 раз в день, 5 дней;
- Гормонотерапия: Преднизолон в дозе по 50 г в день.
- Антибиотики широкого спектра действия назначаются для лечения присоединяющих инфекций. Имипенем по 1-2 г в сутки.
- Радиотерапия применяется для лечения хронического лейкоза. Облучение увеличенной селезёнки, лимфатических узлов.
Хирургическое лечение
Народные методы лечения
Использование солевых повязок с 10% солевым раствором (100 г соли на 1 литр воды). Намочить льняную ткань в горячем растворе, ткань немного сжимать, сложить в четверо, и накладывать на больное место или опухоль, закрепить лейкопластырем.
Настой из измельчённых игл сосны, сухая кожа лука, плоды шиповника, все ингредиенты смешать, залить водой, и довести до кипения. Настоять сутки, процедить и пить вместо воды.
Употреблять соки из красной свеклы, граната, моркови. Кушать тыкву.
Настой из цветков каштана: взять 1 столовую ложку цветков каштана, залить в них 200 г воды, вскипятить и оставить настаиваться на несколько часов. Пить по одному глотку на один приём, необходимо выпить 1 литр в день.
Хорошо помогает в укреплении организма, отвар из листьев и плодов черники. Кипятком примерно 1 литр, залить 5 ложек листьев и плодов черники, настоять несколько часов, выпивать всё за один день, принимать около 3 месяцев.
Что такое лейкоз крови: симптомы и признаки заболевания

Лейкоз (иначе – малокровие, белокровие, лейкемия, рак крови, лимфосаркома) – группа злокачественных заболеваний крови разной этиологии. Лейкозы характеризуются бесконтрольным размножением патологически измененных клеток и постепенным вытеснением нормальных форменных элементов крови. Заболевание поражает людей обоих полов и разного возраста, включая грудных детей.

Общие сведения
По определению кровь представляет собой необычную разновидность соединительной ткани. Ее межклеточное вещество представлено сложным многокомпонентным раствором, в котором свободно перемещаются взешенные клетки (иначе – форменные элементы крови). В крови присутствуют три типа клеток:
- Эритроциты или красные кровяные тельца, выполняющие транспортную функцию;
- Лейкоциты или белые кровяные тельца, обеспечивающие иммунную защиту организма;
- Тромбоциты или кровяные пластинки, задействованные в процессе свертывания крови при повреждениях кровеносных сосудов.
В кровеносном русле циркулируют только функционально зрелые клетки, размножение и созревание новых форменных элементов происходит в костном мозге. Лейкоз развивается при злокачественном перерождении клеток из которых формируются лейкоциты. Костный мозг начинает продуцировать патологически измененные лейкоциты (лейкозные клетки), неспособные или частично способные к выполнению своих основных функций. Лейкозные элементы растут быстрее и не погибают со временем в отличие от здоровых лейкоцитов. Они постепенно накапливаются в организме, вытесняют здоровую популяцию и затрудняют нормальное функционирование крови. Лейкозные клетки могут скапливаться в лимфатических узлах и некоторых органах, вызывая их увеличение и болезненность.
Классификация
Под общим названием – лейкоциты – подразумевается несколько типов клеток, отличающихся по строению и функциям. Чаще всего злокачественным преобразованиям подвергаются предшественники (бластные клетки) двух типов клеток – миелоцитов и лимфоцитов. По типу клеток, преобразовавшихся в лейкозные, различают лимфобластоз и миелобластоз. Злокачественному поражению подвержены и другие типы бластных клеток, но встречаются они значительно реже.
В зависимости от агрессивности течения заболевания различают острый и хронический лейкоз. Лейкоз – единственное заболевание, где под этими терминами подразумеваются не последовательные стадии развития, а два принципиально разных патологических процесса. Острый лейкоз никогда не переходит в хронический, а хронический практически никогда не становится острым. В медицинской практике известны крайне редкие случаи обостренного течения хронического лейкоза.
В основе этих процессов лежат разные патогенетические механизмы. При поражении незрелых (бластных) клеток развивается острый лейкоз. Лейкозные клетки стремительно размножаются и интенсивно растут. При отсутствии своевременного лечения высока вероятность летального исхода. Пациент может погибнуть через несколько недель после проявления первых клинических симптомов.
При хроническом лейкозе в патологический процесс вовлечены функционально зрелые лейкоциты или клетки в стадии созревания. Замещение нормальной популяции происходит медленно, симптомы лейкоза некоторых редких форм проявляются слабо и заболевание выявляется случайно, при обследовании пациента по поводу других заболеваний. Хронический лейкоз может медленно прогрессировать годами. Пациентам назначается поддерживающая терапия.
Соответственно, в клинической практике различают следующие виды лейкоза:
- Острый лимфобластный лейкоз (ОЛЛ). Эта форма лейкемии чаще всего выявляется у детей, редко – у взрослых.
- Хронический лимфоцитарный лейкоз (ХЛЛ). Диагностируется преимущественно у людей старше 55 лет, крайне редко – у детей. Известны случаи выявления этой формы патологии у членов одной семьи.
- Острый миелоидный лейкоз (ОМЛ). Поражает детей и взрослых.
- Хроническая миелоидная лейкемия (ХМЛ). Заболевание выявляется преимущественно у взрослых пациентов.
Причины заболевания
Причины, вызывающие злокачественное перерождение клеток крови, окончательно не установлены. Среди наиболее известных факторов, запускающих патологический процесс – воздействие ионизирующего излучения. Степень риска развития лейкоза мало зависит от дозы радиации и увеличивается даже при незначительном облучении.
Развитие лейкемии может быть спровоцировано использованием некоторых препаратов, в том числе и применяющиеся в химиотерапии. Среди потенциально опасных препаратов – антибиотики пенициллинового ряда, левомицетин, бутадион. Лейкозогенный эффект доказан для бензола и ряда пестицидов.
Мутация может быть вызвана и вирусной инфекцией. При инфицировании генетический материал вируса встраивается в клетки человеческого организма. Пораженные клетки при определенном стечении обстоятельств могут перерождаться в злокачественные. По статистике наибольшая заболеваемость лейкозом отмечается среди инфицированных ВИЧ.
Некоторые случаи лейкемии имеют наследственную природу. Механизм наследования до конца не изучен. Наследственность является одной из самых распространенных причин развития лейкоза у детей.
Повышенный риск лейкемии отмечается у людей с генетическими патологиями и у курильщиков. В то же время причины многих случаев заболевания остаются невыясненными.
Симптомы
При подозрении на лейкоз у взрослых и детей своевременная диагностика и лечение приобретают критическое значение. Первые признаки лейкоза неспецифичны, ошибочно могут быть приняты за переутомление, проявления простудных или других заболеваний, не связанных с поражениями системы кроветворения. На вероятное развитие белокровия могут указывать:
- Общее недомогание, слабость, нарушения сна. Пациент страдает бессонницей или напротив, сонлив.
- Нарушаются процессы регенерации тканей. Раны долго не заживают, возможна кровоточивость десен или носовые кровотечения.
- Появляются несильные боли в костях.
- Незначительное устойчивое повышение температуры.
- Постепенно увеличиваются лимфатические узлы, селезенка и печени, при некоторых формах лейкемии – становятся умеренно болезненными.
- Больного беспокоят повышенная потливость, головокружения, возможны обмороки. Учащается ритм сердечных сокращений.
- Проявляются признаки иммунодефицита. Пациент чаще и дольше болеет простудными заболеваниями, обострения хронических заболеваний сложнее поддаются лечению.
- У пациентов отмечаются нарушения внимания и памяти.
- Ухудшается аппетит, больной резко худеет.
Это общие признаки развивающегося лейкоза и для исключения наиболее мрачного сценария развития событий, при проявлении нескольких из них, желательно обратиться к врачу-гематологу. В то же время у каждой из форм есть специфические клинические проявления.
По мере прогрессирования заболевания у больного развивается гипохромная анемия. Количество лейкоцитов возрастает в тысячи раз по сравнению с нормой. Сосуды становятся хрупкими и легко повреждаются с образованием гематом даже при легком нажатии. Возможны кровоизлияния под кожу, слизистые оболочки, внутренние кровоизлияния и кровотечения, на поздних стадиях развития белокровия развиваются пневмонии и плевриты с выпотом крови в легкие или плевральную полость.
Самое грозное проявление лейкемии – язвенно-некротические осложнения, сопровождающиеся тяжелой формой ангины.
Для всех форм лейкемии характерно увеличение селезенки, связанное с разрушением большого количества лейкозных клеток. Больные жалуются на ощущение тяжести по левой стороне живота.
Лейкемический инфильтрат нередко проникает в костную ткань, развивается так называемая хлорлейкемия.
Диагностика
Диагностика лейкоза основана на лабораторных исследованиях. На возможные злокачественные процессы в организме указывают специфические изменения формулы крови, в частности чрезмерно повышенное содержание лейкоцитов. При выявлении признаков, указывающих на лейкоз, проводят комплекс исследований для дифференциальной диагностики разных видов и форм патологии.

- Цитогенетическое исследование проводится с целью выявления атипичных хромосом, характерных для разных форм заболевания.
- Иммунофенотипический анализ, основанный на реакциях антиген-антитело, позволяет дифференцировать миелоидные и лимфобластные формы заболевания.
- Цитохимический анализ применяется для дифференциации острых лейкозов.
- Миелограмма отображает соотношение здоровых и лейкозных клеток по которому врач может сделать вывод о степени тяжести заболевания и динамике процесса.
- Пункция костного мозга, кроме информации о форме заболевания и типе пораженных клеток, дает возможность определить их чувствительность к химиотерапии.
Дополнительно проводится инструментальная диагностика. Лейкозные клетки, накапливающиеся в лимфатических узлах и других органах, вызывают развитие вторичных опухолей. Для исключения метастаз проводится компьютерная томография.
Рентгенологическое исследование органов грудной клетки показано пациентам с непроходящим кашлем, сопровождающимся выделением кровяных сгустков или без них. На рентгеновском снимке выявляются изменения в легких, связанные с вторичными поражениями или очагами инфекции.
Если пациент жалуется на нарушения чувствительности кожи, расстройства зрения, головокружения, проявляются признаки спутанности сознания, рекомендуется МРТ головного мозга.
При подозрении на наличие метастаз проводится гистологическое исследование тканей, взятых из органов-мишеней.
Программа обследования для разных пациентов может отличаться, однако все предписания врача подлежат неукоснительному выполнению. Выбирая, как лечить лейкоз в конкретном случае, врач не вправе терять время – иногда оно стремительно уходит.
Лечение
Тактика лечения выбирается в зависимости от формы и стадии заболевания. На ранних стадиях развития лейкоз успешно лечится методом химиотерапии. Суть метода заключается в применении сильнодействующих препаратов, замедляющих размножение и рост лейкозных клеток, вплоть до их уничтожения. Курс химиотерапии подразделяется на три этапа:
- Индукция;
- Консолидация;
- Поддерживающая терапия.
Целью первого этапа является уничтожение популяции мутантных клеток. После интенсивной терапии в кровеносном русле их быть не должно. Ремиссия наступает примерно у 95% детей и 75% взрослых пациентов.
На этапе консолидации требуется закрепление результатов предыдущего курса лечения и профилактика рецидива заболевания. Этот этап длится до 6 месяцев, пациент может находиться в стационаре или в режиме стациионара дневного пребывания в зависимости от способа введения препаратов.
Поддерживающая терапия длится до трех лет в домашних условиях. Пациент регулярно проходит контрольное обследование.
Если проведение химиотерапии по объективным показаниям невозможно, проводятся переливания эритроцитарной массы по определенной схеме.
В критических случаях пациенту необходимо хирургическое лечение – трансплантация костного мозга или стволовых клеток.
После основного лечения, с целью профилактики рецидива лейкоза и уничтожения микрометастаз, пациенту может быть показана лучевая терапия.
Моноклональная терапия – сравнительно новый метод лечения лейкоза, основанный на избирательном воздействии специфических моноклональных антител на антигены лейкозных клеток. Нормальные лейкоциты при этом не затрагиваются.
Прогноз
Прогноз лейкоза во многом зависит от формы, стадии развития заболевания и типа клеток, подвергшихся трансформации.
Если начало лечения запаздывает, пациент может умереть через несколько недель после выявления острой формы лейкемии. При своевременном лечении у 40% взрослых пациентов наступает устойчивая ремиссия, у детей этот показатель достигает 95 %.
Прогноз лейкозов, протекающих в хронической форме, сильно разнится. При своевременном лечении и надлежащей поддерживающей терапии пациент может рассчитывать на 15-20 лет жизни.
Профилактика
Поскольку точные причины заболевания во многих клинических случаях неясны, среди наиболее очевидных первичных мер профилактики лейкоза можно назвать:
- Строгое соблюдение предписаний врача при лечении любых заболеваний;
- Соблюдение мер индивидуальной защиты при работе с потенциально опасными веществами.
На ранних стадиях развития лейкоз успешно лечится, поэтому не стоит игнорировать ежегодные профилактические осмотры у профильных специалистов.
Вторичная профилактика лейкоза заключается в своевременном посещении врача и соблюдении схем назначенного поддерживающего лечения и рекомендаций относительно коррекции образа жизни.
Лейкемия или рак крови
Лейкемия – рак крови. Существуют разные типы лейкозов; некоторые формы чаще встречаются у детей, другие у взрослых. Лейкоз обычно влияет на белые кровяные тельца, клетки, которые предназначены, чтобы защитить нас от инфекции и которые размножаются как правило, только в соответствии с потребностями организма.
Когда развивается лейкоз, костный мозг производит большое количество лейкоцитов, которые не работают должным образом. Более того, эти клетки без контроля препятствуют нормальному росту других клеток, продуцируемых костным мозгом, то есть эритроцитов и тромбоцитов. Последствия – это начало инфекций, усталость и кровоизлияния.
Симптомы лейкемии
Симптомы лейкемии зависят от типа лейкоза и часто неспецифичны. Наиболее распространенные признаки и симптомы следующие:
- жар или озноб
- постоянная усталость, слабость
- частые инфекции
- потеря веса
- опухшие лимфатические узлы, печень и / или селезенка
- легкое кровотечение, кровотечение
- маленькие красно-фиолетовые пятна на коже, называемые петехиями
- чрезмерное потоотделение, часто ночные
- боли в костях
Причины лейкемии
Причина лейкемии неизвестна, но генетические факторы и факторы окружающей среды, похоже, играют важную роль. В общем, лейкоз развивается, когда некоторые клетки крови приобретают мутации ДНК. Эти аномалии заставляют клетку расти и делиться быстрее и выживать дольше, чем нормальная клетка. Со временем эти измененные клетки могут поражать другие нормальные клетки костного мозга, вызывая признаки и симптомы лейкемии.
Какие факторы риска лейкемии
Как ранее описано, причина лейкемии неизвестна, однако могут существовать условия, которые увеличивают риск развития лейкемии.
- Противоопухолевая терапия: лечение химиотерапией и / или лучевой терапией для другого злокачественного новообразования может увеличить риск развития лейкемии.
- Врожденные генетические нарушения: генетические нарушения, играют роль в возникновении лейкемии. Некоторые генетические изменения, присутствующие при рождении, такие как синдром Дауна – могут увеличить риск лейкемии.
- Воздействие высоких доз радиации. Люди, подвергающиеся воздействию высоких уровней ионизирующего излучения, имеют повышенный риск развития лейкемии.
- Воздействие химических веществ. Воздействие определенных химических веществ, а также вещество, используемое в химической промышленности, – связано с повышенным риском лейкемии.
- Курение сигарет: связано с повышенным риском острого миелоидного лейкоза.
- Семейный анамнез лейкемии: если у члена семьи был лейкоз, риск у родственников, увеличивается.
Тем не менее, следует учитывать, что у большинства людей с известными факторами риска заболевание не развивается, в то время как у многих людей с лейкемией, по-видимому, нет известных факторов риска.
Типы лейкемии
Различные формы лейкемии классифицируются в зависимости от скорости, с которой заболевание проявляется, и в зависимости от типа клетки происхождения.
Исходя из скорости возникновения заболевания, мы различаем:
ОСТРЫЙ ЛЕЙКОЗ
При остром лейкозе происходит накопление в крови, в костном мозге, а иногда также в селезенке и в лимфатических узлах незрелых клеток, которые называются лейкозными “бластами”. Эти клетки не работают должным образом , имеют очень долгую среднюю жизнь и отличную способность размножаться, поэтому заболевание возникает и быстро прогрессирует. Острый лейкоз требует быстрой и агрессивной терапии.
ХРОНИЧЕСКИЙ ЛЕЙКОЗ
Хронические лейкемии характеризуются накоплением в крови, костном мозге, селезенке и часто в лимфатических узлах белых кровяных клеток, которые созревают почти нормально, которые растут бесконечно и имеют тенденцию накапливаться в течение длительного времени. В течение определенного периода времени они могут работать нормально. Часто на начальном этапе хронические лейкемии не дают симптомов и не проявляют признаков в течение длительного периода до постановки диагноза.
Однако на основе типа клетки происхождения они различаются:
ЛИМФАТИЧЕСКАЯ ЛЕЙКЕМИЯ
Этот тип лейкемии включает лимфоциты, которые являются частью нашей иммунной системы. Лимфоциты обнаруживаются в циркулирующей крови и лимфатической ткани.
Миелолейкоза – этого типа лейкемии включает в себя клетку миелоидного происхождения, что приводит к красным кровяным клеткам, что клетки крови белым и тромбоциты.
Типы лейкемии
Основными подтипами лейкемии являются:
- Острый лимфобластный лейкоз (LLA) является наиболее распространенным острым лейкозом у детей, хотя он может встречаться у взрослых.
- Острый миелоидный лейкоз (ОМЛ) является очень распространенной формой лейкемии и наиболее распространенной формой у взрослых, хотя она также может поражать детей.
- Хроническая лимфатическая лейкемия (LLC) является наиболее распространенной формой хронической лейкемии у взрослых и может протекать безболезненно и бессимптомно в течение длительного времени без необходимости лечения.
- Хронический миелогенный лейкоз (ХМЛ). Этот тип лейкоза поражает в основном взрослых. Человек с этой формой лейкемии может иметь несколько симптомов или быть бессимптомным в течение месяцев или лет, прежде чем перейти к фазе болезни, в которой клетки начинают расти гораздо быстрее. Есть и другие более редкие типы лейкемии.
Диагностика лейкемии
Вполне возможно, что диагноз лейкемии , особенно хронической формы, происходит совершенно случайно, во время рутинных анализов или по другим причинам. В этом случае или при наличии признаков или симптомов лейкемии, в дополнение к медицинскому обследованию (при поиске признаков заболевания, таких как бледность, опухшие лимфатические узлы, увеличение размеров печени и селезенки), будут выполнены следующие тесты:
Анализы крови : анализ крови покажет возможное присутствие аномальных значений лейкоцитов, эритроцитов и тромбоцитов.
Анализ костного мозга: для диагностики лейкемии необходимо взять образец костного мозга из тазовой кости, чтобы проанализировать характеристики пораженных клеток. Обследование проводится после местной анестезии с помощью тонкой иглы и является амбулаторной процедурой.
Лечение лейкемии
Лечение лейкоза зависит от различных факторов, таких как тип заболевания (острый или хронический лейкоз, миелоидный или лимфоидный), возраст и физическое состояние пациента, наличие других заболеваний.
Основные формы терапии включают в себя:
- Химиотерапия: является основным методом лечения лейкемии и основана на использовании лекарства или комбинации лекарств, вводимых перорально или внутривенно, с целью уничтожения больных клеток.
- Целевая терапия: она основана на использовании лекарств, направленных на специфические изменения, присутствующие в опухолевых клетках, таким образом блокируя пролиферацию клеток.
- Биологическая терапия: это препараты, которые помогают иммунной системе распознавать лейкозные клетки и контролировать болезнь.
- Лучевая терапия: введение ионизирующего излучения, чтобы остановить размножение больных клеток. Весь организм может быть облучен, но чаще облучение направлено на конкретную цель, например на костный мозг .
- Трансплантация стволовых клеток: это процедура, позволяющая заменить больной костный мозг клетками здорового костного мозга. Перед трансплантацией вводят высокие дозы химиотерапии и / или лучевой терапии для разрушения больного костного мозга, затем внутривенно вводят донорские стволовые клетки, которые снова заселяют костный мозг.


.jpg)