Как по мазку узнать бактериальный вагиноз. Диагностика и лечение бактериального вагиноза. Биоценоз в норме
Бактериальный вагиноз
Общие сведения
Бактериальный вагиноз по-другому называется гарднереллезом и является невоспалительным инфекционным заболеванием. Главным проявлением патологии становится резкое понижение либо полное отсутствие лактофлоры, а также её замена на сообщество полимикробных ассоциаций с гарднереллами (Gardnerella vaginalis) и анаэробными микроорганизмами. Их концентрация внутри вагины может достигать сотни миллиардов колониеобразующих либо геномных элементов на 1 мл, вагинально отделяемых. Существует большое разнообразие видов микроорганизмов, инициирующих бактериальный вагиноз, но в связи с отсутствием в среде влагалища лейкоцитов, вызывающих воспалительные реакции, терминология исключает понятие вагинит.
По мкб-10 (международной классификации десятого пересмотра) бактериальному вагинозу или иначе гарднереллёзу присвоен код В96 и названы как другие уточненные бактериальные агенты, являющиеся причиной болезни.
Сведения о Gardnerella vaginalis
Бактерии рода Gardnerella открыл американский бактериолог Герман Гарднер в 1955 году. Они являются факультативными анаэробами и постоянно присутствуют в микрофлоре влагалища половозрелых женщин. Развитие гарднереллёза уничтожает представителей нормальной микрофлоры. В норме отсутствует в мужском организме, но если задерживается, то мужчина становится носителем гарднереллёза и способен им заразить женщину в случае незащищенного секса.
Микрофотографии Gardnerella vaginalis
Патогенез
В норме у женщин полового возраста (в среднем 16-42 года) вагинальный биоценоз состоит преимущественно (95%) из микроаэрофильных лактобактерий, ранее называемыми палочками Додерлейна. Кроме того, микрофлора влагалища представлена различными видами грамположительных палочек (Lactobacillus, Eubacterium, Corynebacterium, Propionibacterium, Bifidobacterium, Clostridium), грамотрицательных облигатно анаэробных палочек (Bacteroides, Porphyromonas, Prevotella, Fusobacterium, Leptotrichia), грамположительных кокков (Enterococcus, Micrococcus varians, Peptococcus, Peptostreptococcus, Streptococcus viridians, Staphylococcus и пр.), грамотрицательных кокков (Acidominococcus fermentans, Veilonella, непатогенных Neisseria), энтеробактерий (Enterobacter, Echerihia coli, Klebsiella, Citrobacter и пр.).
Главная функция лактобацилл в колонизации слизистой влагалища — формирование экологичного барьера и благодаря этому обеспечение резистентности (устойчивости) влагалищной микрофлоры. Реализация защитных свойств лактобактериями реализуются различными путями, включая:
- антагонистическую активность;
- продуцирование лизоцима;
- адгезивные свойства;
- и самое основное — выделение перекиси водорода и образование кислот.
В норме среда вагины должна иметь кислую реакцию (значение водородного показателя в пределах 3,8-4,5) за счет образующейся молочной кислоты (продуктов метаболизма молочнокислых бактерий). Когда показатели рН во влагалище понижаются угнетается рост патогенной и условно-патогенной микрофлоры, представленной чаще всего, стрептококками, микоплазмами и уреаплазмами, облигатными анаэробами (бактероидами, пептококками) и чаще всего 95% — гарднереллами. Они самые патогенные, так как приводят к возникновению биоплёнки, повышают риск заражения ВИЧ, колонизации и инфицированию мочевых путей, способны к адгезии на поверхности эпителиоцитов и продукции различных цитотоксинов, к примеру, вагинолизина, муколитических ферментов и гемолизина.
Нарушение баланса вагинального биотопа под воздействием каких-либо внешних и внутренних факторов снижает плотность обсеменённости лактобактериями слизистой внутри влагалища. При этом происходит их замещение анаэробными и факультативно-анаэробными микроорганизмами, которые в ходе жизнедеятельности выделяют летучие жирные и аминокарбоновые кислоты. При их расщеплении до летучих производных аммиака — кадаверина и путресцина, происходит изменение состава вагинальных выделений, что придает им неприятный отталкивающий запах. При баквагинозе не происходит воспалительной реакции и соответственно — не повышается количество лейкоцитов.
Длительное сохранение инфекции в половых путях и частые рецидивы бактериального вагиноза обычно вызваны формированием биоплёнки на стенках влагалища. Биоплёнка нарушает процессы самовосстановления микроэкологии вагины, а при рецидивирующем бактериальном вагинозе она часто сохраняется даже после успешного лечения и устранения других клинических признаков.
Классификация
В зависимости от наличия проявлений бактериальный вагиноз бывает бессимптомный и с наличием клинических проявлений. Также различают такие формы как бактериальный вагиноз (гарднереллез) верхних половых путей, мочеполовых путей женщин, мочеполовых путей мужчин, а также гарднереллез беременных.
Причины бактериального вагиноза
Не смотря на резистентность, обеспечиваемую лактобактериями, микрофлора влагалища очень изменчива и поддается влиянию многих экзогенных и эндогенных факторов. Основные причины бактериального вагиноза:
- физиологически обоснованные гормональные изменения, включая беременность, подростковый возраст (пубертатный), менопаузу;
- заболевания половой системы воспалительного типа в анамнезе;
- нарушения или отдельные фазы менструального цикла, которые приоткрывают зев, вызывают отсутствие слизистой пробки, наличие питательной среды, преобладание анаэробных бактерий;
- половая жизнь (частота, уровень активности, наличие одного постоянного полового партнера);
- переохлаждение;
- ошибки питания;
- гормонотерапия;
- употребление антибиотиков (длительное и бесконтрольное);
- использование оральных контрацептивов;
- хирургические операции;
- интеркуррентные заболевания, включая сахарный диабет, ожирение, анемию, иммунодефицит и т.д.
Эти все факторы – совместно и по отдельности ведут к развитию бактериального вагиноза — существенного снижения количества лактобактерий в среде вагины, что вызывает колонизацию влагалища Gardnerella vaginalis и прочими ассоциированными микроорганизмами (примерно 200 видов). Предрасполагающими факторами также принято считать низкий уровень жизни, алкоголизм, частые стрессы, полигамию и другие «ошибки» половой жизни (ранний дебют, нетрадиционный секс, коитус во время менструаций и пр.)
Также причины могут крыться в использовании внутриматочной спирали в течение длительного периода времени, поэтому для предупреждения и своевременного выявления заболевания при использовании данного вида контрацепции следует регулярно обследоваться у гинеколога.
Симптомы бактериального вагиноза
Основные симптомы бактериального вагиноза — обильные выделения из влагалища, обычно отличающиеся белым или сероватым цветом, чаще всего с неприятным запахом, напоминающим рыбный, и возможно — зуд. Количество выделений может усиливаться перед регулами либо после завершения полового акта. Они могут быть пенистыми и их можно удалить со слизистой при помощи ватного диска.
Другие симптомы — нарушение мочеиспускания и возникновение болезненных ощущений во время соития обычно вызваны сопутствующими заболеваниями. Однако, чаще всего бактериальный вагиноз протекает бессимптомно, в половине случаев с рецидивами вне зависимости от тактики и успешности лечения.
Первые тревожные признаки – тянущая боль в нижней области живота, обильные менструальные кровотечения, легкая лихорадка и снижение либидо. При выявлении любого из перечисленных симптомов необходимо незамедлительно обратиться к семейному доктору.
Анализы и диагностика
Для постановки диагноза «бактериальный вагиноз» достаточно выявления ДНК гарднерелл и другой патогенной микрофлоры в молекулярно-биологических исследованиях, но могут использоваться и такие критерии как :
- Критерии Amsel (необходимо выполнение 3 из 4 условий) учитывают клинические проявления патологии: наличие гомогенных серо-белых выделений, «рыбного» запаха, повышение рН свыше 4,5 и выявление «ключевых» клеток при изучении нативных препаратов.
- «Золотой стандарт» диагностики бактериального вагиноза — оценка по шкале Nugent, которая берет во внимание результаты микроскопии мазка и соотношение морфотипов, нормальное состояние считается, если оценка менее 3 баллов, 4-6 – цитограмма свидетельствует о промежуточном состоянии, более 6 – патология.
- Шкала Хэй-Айсон – также оценивает состояние микрофлоры от 0 до 4, где 0 – означает отсутствие эпителиальных клеток и бактерий, возможно недавно была проведена антибиотекотерапия, 1 – это норма, доминируют лактобактерии, 2 – микрофлора смешанная, присутствуют гарднереллы и возможно анаэробные микроорганизмы рода мобилункус, 3 — свидетельствует о бактериальном вагинозе при котором практически отсутствуют лактобактерии и превалирует патогенная флора, 4 – выявлены грамположительные кокки и кисломолочные бактерии.
Лечение бактериального вагиноза
Обычно лечение проводят в домашних условиях, начиная с применения такого антисептического средства как свечи Бетадин, позволяющие исключить антибиотикорезистентность.
Если применяют комбинированные препараты, то лечение идет в два этапа – сначала антимикробные средства, а затем — восстановление нормальной микрофлоры влагалища. Чаще всего используются следующие препараты для лечения бактериального вагиноза:
- антисептики, к примеру, Бетадин;
- комбинированное средство – Тержинан;
- препараты с активными веществами 5-нитроимидазолового ряда, в том числе Метронидазол, Секнидазол, Орнидазол, и пр.;
- линкозамиды, например, Клиндамицин.
Отзывы о лечении данными препаратами положительные, уже после одного курса исчезают неприятные симптомы и не требуется дополнительное использование пробиотиков. Однако, в каждом втором случае встречаются рецидивы. Большую популярность на данный момент приобретают пребиотики, которые способны стимулировать рост собственной вагинальной лактофлоры, а не чужеродной. Также хорошие результаты и рекомендации имеют препараты, в составе которых есть молочная кислота.
Отзывы о препаратах не всегда могут быть объективными, так как в каждом частном случае развивается уникальный биоценоз и восприимчивость его к терапии может существенно отличаться, поэтому лучше всего, если схему лечения будет подбирать квалифицированный врач, изучивший вашу историю болезни и анамнез.
Лечение бактериального вагиноза народными средствами
Основными способами лечения бактериального вагиноза народными средствами является применение травяных отваров и настоев перорально вовнутрь и методом спринцевания. Чаще всего препараты для лечения бактериального вагиноза народным способом состоят из следующих лекарственных растений:
- кора дуба – отличное средство для спринцевания, достаточно 1 недели таких процедур раствором, приготовленным из 1 ст.л. на стакан кипятка (дополнительно нужно подержать 10 минут на водяной бане, процедить, настаивать термосе не менее 3 ч);
- плоды черемухи – можно использовать для приготовления отвара – 1 ст.л. плодов на 2 стакана воды, варить следует 20 минут, затем процедить, остудить и использовать также для спринцевания на протяжение 7 дней;
- эхинацея, ромашка лекарственная, шиповник, алоэ, грецкие орехи – отличные добавки к чаю и салатам, которые помогают повысить защитные силы организма и сбалансировать микроэкологическое состояние женского здоровья.
Бактериальный вагиноз
Бактериальный вагиноз – инфекционное невоспалительное поражение влагалища, при котором нормальная флора замещается полимикробными ассоциациями условно патогенных бактерий. Бактериальный вагиноз возникает на фоне нарушений иммунитета, воспалительных заболеваний репродуктивной системы, нарушений менструального цикла, продолжительного использования внутриматочной спирали, бессистемного приема антибиотиков и гормональных препаратов. Сопровождается обильными выделениями с неприятным запахом. Иногда протекает бессимптомно. Диагноз устанавливается на основании жалоб, анамнеза и данных специальных тестов. Лечение – местная и общая фармакотерапия.
Общие сведения
Бактериальный вагиноз – невоспалительный инфекционный процесс, при котором нормальная лактофлора влагалища замещается ассоциациями анаэробов. Является широко распространенной патологией, диагностируется у 21-33% пациенток, обращающихся к гинекологам. Может протекать скрыто или с явной клинической симптоматикой. При улучшении общего состояния организма симптомы бактериального вагиноза исчезают или сглаживаются, при воздействии различных эндогенных и экзогенных факторов появляются вновь, что обуславливает длительное рецидивирующее течение болезни. Патология не относится к венерическим заболеваниям. Из-за гормональных изменений нередко возникает в период гестации и климакса. Лечение бактериального вагиноза осуществляют специалисты в сфере гинекологии.

Причины бактериального вагиноза
В норме более 95% микрофлоры влагалища у женщин детородного возраста составляют аэробные и анаэробные лактобактерии. В остальные 5% входят более 40 видов различных микроорганизмов. Соотношение анаэробов и аэробов в здоровой влагалищной микрофлоре составляет 10:1. Лактобактерии являются основой естественного барьера между внешней средой и полостью матки. Благодаря кислотообразованию и выделению перекиси водорода они создают кислую среду, препятствующую размножению патогенных и условно патогенных микробов.
При неблагоприятных условиях, возникающих под влиянием одного или нескольких эндогенных и экзогенных факторов, количественный и качественный состав микрофлоры меняется. Число лактобактерий уменьшается, начинают активно размножаться другие микроорганизмы, в первую очередь – облигатные анаэробы. Общее количество бактерий увеличивается. Развивается бактериальный вагиноз. Отличительной особенностью данной патологии является отсутствие специфического возбудителя. Причиной инфекционного процесса становится не один вид микроорганизмов, а полимикробные ассоциации.
Бактериальный вагиноз может возникать при иммунных нарушениях в результате общего ослабления организма, острых и хронических инфекционных заболеваний. Еще одним фактором, способствующим развитию бактериального вагиноза, являются изменения гормонального фона при смене фазы менструального цикла, аменорее, олигоменорее, однофазных циклах, в период гестации, в подростковом и климактерическом возрасте. Большое значение имеет прием гормональных средств (кортикостероидов, оральных контрацептивов), антибактериальных, противовирусных и противогрибковых препаратов.
Вероятность возникновения бактериального вагиноза увеличивается при несоблюдении правил гигиены, частых спринцеваниях, повышенной лучевой нагрузке (лучевой терапии, облучении при профессиональном контакте с радиоактивными веществами), пороках развития репродуктивной системы, состояниях после оперативных вмешательств, полипах и кистах влагалища, применении внутриматочной спирали, диафрагм, тампонов и спермицидов. В число факторов риска развития бактериального вагиноза также включают состояния после абортов и родов, атрофические изменения слизистой оболочки влагалища и кишечный дисбактериоз.
Симптомы бактериального вагиноза
Самым характерным и зачастую единственным симптомом бактериального вагиноза являются выделения из половых путей, часто с неприятным запахом, похожим на запах несвежей рыбы. Обычно бели жидкие, белые либо слегка сероватые. Могут быть обильными, постоянными, сохраняющимися в течение нескольких лет, или скудными, кратковременными, появляющимися время от времени. Среднее количество белей при бактериальном вагинозе – около 20 мл в сутки, что в 10 раз превышает объем нормальных выделений. При длительном течении заболевания (в течение нескольких лет) цвет и консистенция выделений нередко меняются. Бели становятся более густыми, пенистыми, липкими, желтоватыми или зеленоватыми.
Характер и количество белей при бактериальном вагинозе варьируются в зависимости от возраста, общего состояния здоровья, психического и эмоционального состояния женщины (психических травм и интенсивных стрессов), сексуальной активности, фазы менструального цикла, эндокринных расстройств, болезней репродуктивной системы и соматических заболеваний. В отдельных случаях пациентки с бактериальным вагинозом предъявляют жалобы на жжение, зуд, нарушения мочеиспускания, боли или неприятные ощущения во время интимной близости.
Возможно острое либо торпидное, бессимптомное, моносимптомное (только с выделениями) либо полисимптомное течение заболевания. У одних пациенток проявления бактериального вагиноза сохраняются в течение длительного времени, у других периодически возникают под действием неблагоприятных факторов. При сборе анамнеза выясняется, что более 90% больных с подозрением на бактериальный вагиноз раньше обращались к гинекологу и другим специалистам с жалобами на выделения и иные симптомы. Три четверти пациенток неоднократно лечились от неспецифического вагинита, используя антибактериальные свечи и принимая различные пероральные антибактериальные средства.
В ходе гинекологического осмотра больной с бактериальным вагинозом признаки воспаления не обнаруживаются. Стенки влагалища обычно розовые, у пациенток климактерического возраста иногда выявляются небольшие красноватые пятнышки. Выделения при бактериальном вагинозе равномерно распределены по стенкам влагалища, хорошо удаляются ватным тампоном. При измерении с использованием индикаторной полоски определяется pH более 4,5. При смешивании белей с 10% раствором гидроксида калия отмечается появление или усиление запаха гнилой рыбы. При кольпоскопии отек, гиперемия, инфильтрация и кровоизлияния отсутствуют. У 39% пациенток с бактериальным вагинозом диагностируются патологические изменения влагалищной части шейки: рубцы, эрозии, эктропион или цервицит.
Диагностика бактериального вагиноза
Диагноз «бактериальный вагиноз» устанавливают на основании жалоб, анамнеза, данных гинекологического осмотра и результатов специальных тестов. В ходе опроса врач уточняет, страдает ли женщина болезнями репродуктивной системы, эндокринными и соматическими заболеваниями, принимает ли она гормональные препараты и антибактериальные средства, использует ли средства контрацепции, были ли в анамнезе роды, аборты и оперативные вмешательства на половых органах, какова интенсивность половой жизни и пр.
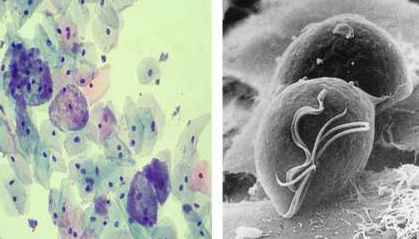
Основным лабораторным исследованием при бактериальном вагинозе является микроскопия мазков, взятых с заднего свода и окрашенных по Грамму. В ходе микроскопии оценивают количество лейкоцитов, изучают формы и типы микроорганизмов, входящих в состав микрофлоры влагалища. Наличие большого числа анаэробов при снижении количества лактобацилл свидетельствует о наличии бактериального вагиноза. Характерным признаком болезни являются ключевые клетки – зрелые клетки эпителия, на мембране которых выявляются различные микроорганизмы (гарднерелла, кокки, мобилункус). В норме такие клетки, как правило, не обнаруживаются. В отдельных случаях возможна ложная диагностика бактериального вагиноза, обусловленная наличием в мазке клеток эпителия с адгезированными лактобактериями.
В некоторых работах, посвященных исследованиям бактериального вагиноза, упоминаются серологические, иммуноферментные и культуральные методы диагностики данной патологии, однако, такие методики пока представляют чисто научный интерес и не используются в широкой клинической практике. Диагностическими критериями бактериального вагиноза служат наличие специфических белей, выявление ключевых клеток при микроскопии мазка, pH более 4,5 и появление запаха несвежей рыбы при реакции белей с гидроксидом калия. Для постановки диагноза «бактериальный вагиноз» требуется наличие хотя бы трех критериев из четырех.
При выявлении сопутствующей патологии могут потребоваться дополнительные обследования и консультации различных специалистов. Больных с бактериальным вагинозом могут направить на консультацию к терапевту, эндокринологу, урологу, венерологу, микологу либо гастроэнтерологу. При необходимости назначают УЗИ органов малого таза, общие анализы крови и мочи, биохимический анализ крови, анализ кала на дисбактериоз, анализ крови на гормоны и другие исследования.
Бактериальный вагиноз дифференцируют с гонореей, трихомониазом, вагинальным кандидозом и неспецифическим вагинитом. Отличительными признаками гонореи являются жидкие выделения с желтоватым либо зеленоватым оттенком в сочетании с болезненным мочеиспусканием. О наличии трихомониаза свидетельствуют обильные липкие или пенистые серо-желто-зеленые выделения, возможно с несвежим запахом. Иногда бели сочетаются с зудом и болезненностью при мочеиспускании. Кандидоз можно заподозрить при появлении хлопьевидных творожистых белых выделений в сочетании с жжением и зудом влагалища. Для исключения перечисленных заболеваний требуются специальные лабораторные исследования.
Лечение и профилактика бактериального вагиноза
Схему лечения определяют индивидуально с учетом выраженности симптомов, длительности и формы бактериального вагиноза, наличия сопутствующих воспалительных процессов, изменений репродуктивной системы, соматических и эндокринных заболеваний. Лечение включает в себя два этапа: прием антибактериальных средств и восстановление нормальной микрофлоры. На весь период терапии пациентке с бактериальным вагинозом рекомендуют исключить алкогольные напитки, ограничить прием острой и пряной пищи.
На первом этапе назначают метронидазол или клиндамицин перорально либо интравагинально, в виде вагинальных таблеток, свечей или кремов. Продолжительность приема перечисленных средств при бактериальном вагинозе составляет 7-10 суток. При необходимости одновременно применяют иммунокорректоры и антигистаминные средства. Для профилактики кандидоза (особенно актуально – при наличии грибкового поражения в анамнезе) используют противогрибковые препараты. Для коррекции pH вводят местные средства с высоким содержанием молочной кислоты.
Спустя 1-2 недели после завершения первого этапа лечения проводят повторный осмотр и лабораторные тесты для оценки эффективности терапии бактериального вагиноза. Еще спустя 2-3 суток начинают второй этап, основной задачей которого является восстановление нормальной лактофлоры. Применяют пробиотики и эубиотики. В 90% случаев результатом лечения становится нормализация влагалищной микрофлоры. Тесты повторяют через 10 суток и 1-1,5 мес. после завершения второго этапа терапии. При упорном течении бактериального вагиноза назначают дополнительные обследования для выявления патогенных факторов, способствующих развитию рецидивов заболевания.
К числу мер по предотвращению и своевременному выявлению бактериального вагиноза относят соблюдение правил интимной гигиены, продуманное использование гигиенических средств, исключение частых спринцеваний и рациональный подбор способов предохранения с учетом интенсивности половой жизни, состояния здоровья и гормонального фона пациентки. Следует избегать бесконтрольного приема антибактериальных и противогрибковых препаратов, своевременно обращаться к врачу при появлении симптомов воспалительных заболеваний, регулярно посещать гинеколога для проведения профилактических осмотров, осуществлять лечение дисбактериоза кишечника.
Бактериальный вагиноз: симптомы, диагностика и лечение
![]()
Бактериальный вагиноз — это одна из самых распространенных причин выделений из влагалища у женщин детородного возраста. Часто это состояние не выявляют и спутывают с вульвовагинальным кандидозом (молочницей), особенно в условиях первичного звена. При отсутствии лечения патологии, она может привести к дальнейшим заболеваниям, осложнениям после инструментальных обследований верхней части генитального тракта, а также — к психосексуальным проблемам
Ключевые моменты
- Факторы риска бактериального вагиноза свидетельствуют о том, что это может быть инфекция, передающаяся половым путем. Факторы риска бактериального вагиноза включают в себя частую смену сексуальных партнеров и незащищенные половые контакты. Однако доказательства половой передачи остаются неубедительными, поскольку инфекционного агента четко не было обнаружено
- Ухудшать симптомы бактериального вагиноза могут факторы, которые повышают pH среды влагалища (например, кровь и сперма)
- Уровень рецидивов бактериального вагиноза очень высокий — почти 50% у женщин, после начальной терапии одноразовым пероральным приемом антибиотика, развивается рецидив.
- Бактериальный вагиноз у беременных женщин может привести к преждевременным родам и выкидышам. Однако скрининг и лечение беременных женщин окончательно не показал снижение негативных клинических последствий.
Патогенез
Патогенез бактериального вагиноза до конца не ясен. В нормальной вагинальной флоре преобладают лактобациллы. Они продуцируют перекись водорода и молочную кислоту и, таким образом, поддерживают pH влагалища на уровне между 3,8 и 4,5. Перекись водорода и молочная кислота предупреждают колонизацию стенок влагалища другими бактериями и даже могут играть роль в уничтожении вирионов ВИЧ.
По неизвестным причинам при бактериальном вагинозе количество лактобацилл значительно падает и одновременно наблюдается чрезмерный рост «привередливых» микроорганизмов, например Gardnerella vaginalis, Atopobium vaginae, Leptotrichia amnionii, и некоторых недавно обнаруженных бактерий, в частности BVAB1, 2и 3. Это ведет к секреции дурно пахнущих, жидких, серых и часто профузных выделений.
Насколько это является распространенным?
Около 30% женщин с вагинальными выделениями в США имеют бактериальный вагиноз. У многих женщин это заболевание протекает бессимптомно. Клиническое значение этого пока непонятное. В случаях бессимптомного течения лечение рекомендуют только в том случае, если женщине необходимо провести инструментальное исследование верхней части гениталий (например, в случае прерывания беременности). Распространенность бактериального вагиноза выше среди женщин афро-карибского происхождения, хотя причины этого непонятны.
Обнаружение на первичном звене
Бактериальный вагиноз недостаточно выявляется на первичном звене. Много семейных врачей более компетентны в постановке диагноза вульвовагинального кандидоза, чем в диагностике бактериального вагиноза. Небольшое исследование ведения женщин с бактериальным вагинозом британскими семейными врачами и медсестрами показало:
- 40% семейных врачей и медсестер сообщили, что лечили вагинальные выделения эмпирически, с помощью противогрибковой терапии, часто без обследования
- Когда семейные врачи и медсестры начали записывать свою текущую практику в течение 4 недель:
- Женщины обследовались в 60% случаев
- Клинические тесты, в частности измерения pH, проводилось в 2% случаев
- Высокий вагинальный мазок брался в 55% случаев
- Оказалось, что уровень знаний о симптомах, связанных с бактериальным вагинозом, был очень низким, по сравнению с молочницей
- 41% практикующих врачей были удивлены, что недавняя смена партнера должна настораживать их относительно альтернативного диагноза, в частности к инфекциям, которые передаются половым путем.
Факторы риска
Факторы, которые повышают вагинальный pH, могут запустить или усилить эпизод бактериального вагиноза. К ним относятся:
- Менструации
- Контакт со спермой в результате незащищенных вагинальных сношений
- Вагинальное спринцевание, использование геля для душа и антисептических средств и шампуней в ванной.
Другие факторы, связанные с повышенной распространенностью бактериального вагиноза, включают в себя:
- Происхождение; заболеваемость выше у афро-карибской популяции
- Курение
- Наличие внутриматочных контрацептивных средств
- Новый сексуальный партнер
- Тот же сексуальный партнер с бактериальным вагинозом.
Возможные защитные факторы включают в себя:
- Гормональные контрацептивы
- Высокие уровни эстрогена.
Клиническая картина
Женщины с бактериальным вагинозом обычно обращаются из-за неприятных на запах выделений без влагалищных симптомов. Запах может усиливаться после менструации или полового контакта.
Дифференциальная диагностика
- Вульвовагинальный кандидоз (молочница). При нем pH ≤4,5. Обычно эта патология не связана с измененным запахом выделений
- Инфекция, вызванная Trichomonas vaginalis. Как и в случае бактериального вагиноза, pH>4,5. Однако в отличие от женщин с бактериальным вагинозом, пациенты с инфекцией T vaginalis часто имеют вагинит и цервицит
- Инородное тело во влагалище, в частности оставлен тампон или презерватив
- Воспалительное заболевание органов малого таза
- Инфекции, передающиеся половым путем
- Пациенты с бактериальным вагинозом могут отмечать, что их выделения пахнут особенно плохо сразу после полового акта или после месячных
- Клиническое дифференцирование между молочницей и бактериальным вагинозом может оказаться сложным, однако измерения вагинального pH сможет помочь. Для пациентов с молочницей характерно pH ≤4,5, в то время как в случае бактериального вагиноза — pH> 4,5
- Женщины с молочницей или T vaginalis обычно жалуются на зуд или раздражение вульвы, что не является характерным для бактериального вагиноза
Диагностика и обследования
Существуют 3 утвержденных критерия для диагностики бактериального вагиноза; критерии Amsel, критерии Nugent и критерии Hay/Ison. Ни одни из них не применяются на первичном звене в Великобритании, поскольку они базируются на данных микроскопии. Большинство клиник сексуального здоровья в Великобритании применяют критерии Hay/Ison, или их модификацию.
Критерии Amsel
Критерии Amsel содержат четыре требования к диагнозу бактериального вагиноза. Диагноз устанавливается в том случае, если имеются 3 из 4 критериев:
- Присутствие жидких вагинальных выделений серого или белого цвета
- рH >4,5
- Положительный аминный обонятельный тест после смешивания выделений с гидроксидом калия
- Наличие ключевых клеток в микроскопии влагалищных выделений с применением влажного мазка или окрашивание по Граму. Ключевые клетки — это эпителиальные клетки, которые окружены бактериями (напр., G vaginalis).
Критерии Nugent
Это 10-балльная шкала, полностью основанная на исследовании вагинальных секретов с помощью окрашивания по Граму. Баллы подсчитываются как взвешенная сумма бактериальных морфотипов, включая лактобациллы, G vaginalis и Mobiluncus spp. Из-за высокой надежности между центрами, этот метод распространен в исследованиях.
Критерии Hay/Ison
Критерии Hay/Ison сочетают в себе обследование вагинального секрета и окраску по Граму с измерением pH. Они применяются во многих центрах сексуального здоровья Великобритании.
После окрашивания по Граму определяются стадии:
- Стадия I: нормальная флора (преимущественно лактобациллы)
- Стадия ІІ: промежуточная флора (снижено количество лактобацилл в сочетании с другими морфотипами)
- Стадия III: патологическая флора (отсутствуют или несколько лактобацилл со значительно повышенным числом других морфотипов и ключевых клеток).
Бактериальный вагиноз диагностируется при наличии:
- Стадии III на микроскопии
- Стадия II на микроскопии вместе с вагинальным pH>4,5.
Рисунки 1-3: Классификация Hay/Ison

Флора стадии I
Флора стадии II
Флора стадии III — ключевые клетки
Диагностика на первичном звене (без микроскопии на месте)
Обследование около 350 патентов в 2008 году показало, что микроскопия может не быть обязательной для всех пациентов, которые обращаются по поводу неосложненных выделений из влагалища. Этот вывод формально подтвержден в последних национальных клинических рекомендациях.
Когда и как проводить анализ
- Эмпирическое лечение бактериального вагиноза можно начинать у женщин с характерными симптомами бактериального вагиноза без проведения обследования или получения результатов любых лабораторных анализов, если выполняются следующие условия:
- Не состоит в группе высокого риска касательно ЗППП
- Повышенный риск: возраст до 25 лет, новый сексуальный партнер или более 1 сексуального партнера в течение последних 12 месяцев
- Отсутствуют симптомы других заболеваний, которые вызывают вагинальные выделения (напр., зуд, боль в животе, аномальное кровотечение, диспареуния или лихорадка)
- Не роженица, не находится в состоянии после выкидыша или после аборта
- Симптомы не возникли после гинекологических процедур
- Симптомы не рецидировали или персистировали после лечения бактериального вагиноза
- Женщина не беременна
- Не состоит в группе высокого риска касательно ЗППП
- Если эмпирическое лечение не считается целесообразным, диагноз неясен или женщина беременна
- Проведите вагинальный осмотр в зеркалах
- Если доступны pH-полоски, сделайте анализ pH вагинальной жидкости (см. ниже)
- Возьмите влагалищный мазок с заднего свода (или используйте влагалищный мазок взятый с переднего свода) для окрашивания по Граму и чтобы исключить другие причины вагинальных выделений.
- Образцы следует поместить на транспортные питательные среды, такую как среда Амиса (древесный уголь) или Стюарта (заполненная жидкостью губка). В лаборатории следует заказывать окрашивание по Граму смешанной флоры, которая указывает на бактериальный вагиноз, и бакпосев на трихомонады
- В случае задержки транспорта, мазок нужно охладить до 4 градусов °C на период не более 48 часов.
- Если существует высокий риск заражения инфекциями, передаваемыми половым путем, следует также отправить образцы для проверки на хламидиоз и гонорею
Женщины, подвергающиеся прекращению беременности, должны пройти скрининг на бактериальный вагиноз, чтобы уменьшить последующую заболеваемость эндометритом и воспалением тазовых органов.
Как измерить вагинальное рН
Вы можете измерить вагинальное рН прикосновением рН-полоски к выделению, взятого с боковой стенки влагалища. Не используйте образцы из слизистой шейки матки, поскольку там рН выше, и из-за этого вы можете получить ложный результат.
Определение рН влагалища — это диагностический анализ с высокой чувствительностью, однако с низкой специфичностью. Вагинальный рН может увеличиваться из-за:
- Крови
- Спермы
- Лубрикантов
- Инфекции, передающиеся половым путем, особенно T vaginalis.
Обоснование лечения
Смысл лечить бактериальный вагиноз заключается в следующем:
- Много женщин жалуются, что симптомы бактериального вагиноза отрицательно влияют на их качество жизни
- Если не лечить, бактериальный вагиноз может стать причиной осложнений после манипуляций в верхней части половых путей, таких как вставление внутриматочной спирали, прерывание беременности и гистерэктомия, включая эндометрит и воспаление тазовых органов
- При беременности бактериальный вагиноз может увеличивать риск выкидыша и преждевременных родов
- Бактериальный вагиноз может повышать риск заражения инфекциями, передающимися половым путем, включая ВИЧ.
Некоторые женщины имеют бессимптомное течение или имеют незначительные симптомы, в частности периодические зловонные выделения, которые прекращаются сами. Лечение таких женщин рекомендуется только при особых обстоятельствах (напр., перед установкой внутриматочных контрацептивов или другими гинекологическими процедурами).
Лечение бактериального вагиноза
Лечение бактериального вагиноза включает в себя простые превентивные меры и прием препаратов
Гинекологический мазок на биоценоз — фемофлор 16 показателей
Биоценоз в гинекологии — это совокупность всех видов бактерий, живущих на слизистых оболочках женских половых органов (влагалище, матка, яичники, вульва). Больше всего представителей микрофлоры находится во влагалище. Мазок на биоценоз показывает состав микрофлоры, включающей полезные бактерии и патогенные микроорганизмы.
Зачем сдавать мазок на биоценоз
Стерильным влагалище женщины бывает лишь первые несколько часов жизни после появления на свет. Потом его начинают заселять различные микроорганизмы. Полезные бактерии образуют на слизистой защитную биоплёнку, препятствующую проникновению внутрь болезнетворных бактерий и поддерживающую местную иммунную систему для сохранения детородной функции. При нарушении количественного и качественного состава биофлоры, слизистую заселяют патогены, вызывающие гинекологические заболевания.
мазок на биоценоз
” data-medium-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/mazok-na-biotsenoz.jpg?fit=450%2C291&ssl=1?v=1572898684″ data-large-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/mazok-na-biotsenoz.jpg?fit=849%2C550&ssl=1?v=1572898684″ class=”aligncenter size-large wp-image-5202″ src=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/mazok-na-biotsenoz-849×550.jpg?resize=790%2C512″ alt=”мазок на биоценоз” width=”790″ height=”512″ srcset=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/mazok-na-biotsenoz.jpg?w=849&ssl=1 849w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/mazok-na-biotsenoz.jpg?w=450&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/mazok-na-biotsenoz.jpg?w=768&ssl=1 768w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/mazok-na-biotsenoz.jpg?w=851&ssl=1 851w” sizes=”(max-width: 790px) 100vw, 790px” data-recalc-dims=”1″ />
В результате женщина чувствует боль, зуд, неприятный запах, развивается воспаление, приводящее к серьезным осложнениям, например, к бесплодию.
Симптомы заболеваний, вызванных смещением норм в составе флоры ( вагиноз, кольпит, молочница и т.д.), проявляются не сразу. Поэтому гинекологи берут мазок на биоценоз перед любой процедурой, чтобы не занести инфекцию, например, при лечении эрозии . Также необходимо сдать мазок при подозрении на бесплодие и другие гинекологические заболевания.
Что представляет собой биоценоз влагалища
Микрофлора есть у каждой женщины, но она непостоянна по своему составу, и меняется на протяжении жизни. Организм женщины населяют следующие группы микрофлоры:
Грамположительные облигатно-анаэробные
Пропионобактерии, лактобактерии, клостридии, молочнокислые лактобактерии, пептострептококки.
Грамположительные бактерии чаще других являются возбудителями заболеваний. Грамположительными их назвали за способность впитывать синий краситель в клеточную стенку и сохранять фиолетовую окраску при промывке спиртовым раствором по методу Грама. Обозначается такая флора Грам (+).
К патогенам человека относят как минимум 6 родов грамположительных микроорганизмов. Кокки — стрептококки, стафилококки — имеют шаровидную форму. Остальные — похожи на палочки. Они в свою очередь делятся на не образующие споры: Corynebacterium, Листерия и образующие споры: Бациллы, Клостридии.
Грамотрицательные облигатно-анаэробные бактерии
Фузобактерии, бактериоиды, порфиромонасы, превотеллы, порфиромонасы, вейлонеллы). Они не окрашиваются в синий цвет во время теста Грама, не образуют споры, но в некоторых случаях являются возбудителями заболеваний и выделяют опасные для жизни токсины. Грамотрицательные бактерии относят к условно-патогенной флоре, которая активизируется и становится опасной лишь при определенных условиях, например, при резком ослаблении иммунитета.
Заболевания, вызванные грамотрицательными бактериями, сложно лечить, потому что они, имея толстую оболочку, устойчивы к антибиотикам.
Факультативно-анаэробные
Микоплазмы, грибок Candida (молочница), стрептококки, стафилококки, энтеробактерии. Они прекрасно адаптируются, поэтому могут существовать как в бескислородной среде, так и в присутствии кислорода. Некоторые из них, например, кандида, также относится к условно-патогенным микроорганизмам.
грамположительные палочки в мазке
” data-medium-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/grampolozhitelnyie-palochki-v-mazke.jpg?fit=450%2C284&ssl=1?v=1572898684″ data-large-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/grampolozhitelnyie-palochki-v-mazke.jpg?fit=757%2C478&ssl=1?v=1572898684″ class=”aligncenter size-full wp-image-5204″ src=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/grampolozhitelnyie-palochki-v-mazke.jpg?resize=757%2C478″ alt=”грамположительные палочки в мазке” width=”757″ height=”478″ srcset=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/grampolozhitelnyie-palochki-v-mazke.jpg?w=757&ssl=1 757w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/grampolozhitelnyie-palochki-v-mazke.jpg?w=450&ssl=1 450w” sizes=”(max-width: 757px) 100vw, 757px” data-recalc-dims=”1″ />
Лактобактерия — основная часть здоровой флоры
Важнейшая из всех бактерий — лактобактерия. Ее колонии составляют примерно 95% нормальной микрофлоры у здоровой женщины. Именно лактобактерия поддерживает высокий уровень противостояния биоценоза влагалища к инородным инфекциям.
Таким образом, нормальный биоценоз можно рассматривать как отсутствие грамотрицательных клеток и доминация лактобактерий. Количество анаэробных микроорганизмов к аэробным определяется пропорцией от 2:1 до 5:1.
Когда число лактобактерий уменьшается либо полностью исчезает, возникает бактериальный вагиноз. Это заболевание характеризуется преобладанием кокков, резким увеличением численности анаэробов.
Как меняется биоценоз на протяжении жизни женщины
Для определённого периода жизни женщины характерно доминирование той или иной группы микроорганизмов. У новорождённой малышки микроорганизмы во влагалище начинают появляться на второй день жизни. Полученные от матери гормоны эстрогены поддерживают кислую среду во влагалище. Его стенки выделяют гликоген — полисахарид, являющийся прекрасной средой для размножения молочнокислых бактерий (лактобактерий, бифидум бактерий).
Условно-патогенные микроорганизмы появляются после третьей недели жизни, потому что иммунитет, полученный от матери, постепенно ослабевает. Защитные свойства биоценоза девочки не отличаются стабильностью, поэтому важное значение играет девственная плева, не впускающая внутрь патогенную микрофлору.
В подростковом возрасте организм девушки сам вырабатывает эстрогены, поддерживающие оптимальную кислую среду во влагалище. Условно-патогенная микрофлора вымывается активно выделяющейся слизью. К 16 годам уже сформирован уникальный биоценоз, который сохраняется весь детородный период.
В возрасте от 16 до 45-50 лет (до наступления менопаузы) во влагалище здоровой женщины присутствует около 40 различных микроорганизмов, 95% которых относится к группе молочнокислых непатогенных, а 5% принадлежат к условно-патогенным.
В период менопаузы прекращается выработка женского гормона эстрогена, поддерживающего кислую среду влагалища. В этот период молочнокислые бактерии погибают, уступая место стафилококкам, кандидам, кишечным палочкам. Вот почему у пожилых женщин нередки случаи вагинита (воспаления стенок влагалища), молочница и дисбиоз.
Какой состав биофлоры влагалища считается нормальным
В норме в микрофлоре влагалища соотношение анаэробных к аэробным бактериям должно быть от 2:1 до 5:1. При воспалениях микрофлора меняется до показателей от 100:1 до 1000:1. Также в норме отсутствуют лейкоцитарные и эпителиальные клетки.
Нарушить нормальный биоценоз влагалища могут различные факторы:
- ослабление иммунитета ввиду стрессов или болезней, переохлаждение;
- гормональная перестройка (беременность, климакс, аборт, приём противозачаточных );
- длительное лечение антибиотиками;
- частая смена половых партнёров;
- диарея, дисбактериоз, авитаминоз;
- резкая смена климата;
- мочеполовые инфекции;
- синтетическое бельё, капроновые колготки (не пропускают воздух и создают условия для развития анаэробов), ежедневное использование прокладок.
Как понять, что биоценоз нарушен
Нарушение биоценоза встречается не только у взрослых женщин, но и у детей дошкольного возраста. В советское время все дети носили неэластичные колготки из хлопка, потому что другие изделия просто не продавались. Зато нарушение микрофлоры у девочки было редкостью
Сегодня все половозрелые женщины в той или иной степени испытали нарушение микрофлоры. Об отклонении биоценоза от нормы свидетельствуют следующие факты:
- творожистые или гелеобразные выделения из влагалища;
- неприятный резкий запах;
- жжение при мочеиспускании, зуд во влагалище;
- боли внизу живота как при менструации;
- ощущение дискомфорта во время секса.
Какой анализ на биоценоз самый информативный: мазок фемофлор 16
Один из самых эффективных анализов на выявление картины влагалищного биоценоза — Фемофлор-скрининг. Это методика основана на методике полимеразной цепной реакции ПЦР . Это метод молекулярной биологии, позволяющий выделять ДНК того или иного вируса, грибка или бактерии. В результате врач получает картину состава микроорганизмов к— патогенных и полезных.
Самым популярным является мазок на микрофлору, известный как Фемофлор 16. Он помогает выявить 16 бактерий, обитающих на стенках влагалища, и разделить здоровый микробиот и патогенные микроорганизмы. Этот анализ представляет собой соскоб со слизистых стенок влагалища.
У несовершеннолетних детей до 16 лет производить забор материала для изучения можно только под наблюдением взрослого. Беременным женщинам при сроке беременности больше 22 недель мазок на биофлору не берут из-за высокой вероятности осложнений.
Когда проводится процедура?
Исследование биоценоза влагалища назначается в тех случаях, когда необходимо:
- Определить состояние микрофлоры влагалища;
- Подтвердить или опровергнуть наличие следующих заболеваний: бактериальный вагиноз, нормоценоз, вагинальная атрофия, вагинальный кандидоз, неспецифический вагинит, промежуточный нормоценоз.
Подготовка к взятию мазка
Подготовка к исследованию включает в себя те же этапы, которые проводятся при подготовке к любой другой гинекологической процедуре. Материал сдается для изучения примерно на 5-7 день менструального цикла. Во время месячных взятие мазка не проводится из-за изменения заселенности влагалища микробной флорой по причине выделений крови.
Перед процедурой забора мазка женщина должна исключить половые контакты за 2 дня до посещения врача, не спринцеваться, не пользоваться ежедневными прокладками, мазями и пр. Результат исследования будет признан правильным, если количество эпителия в мазке будет приблизительно 105 ед., а общее число бактерий 106-108 ед.
Каких возбудителей выделяет анализ мазка на биоценоз и какие данные получают из анализа?
Результатом проведения исследования мазка на биофлору может стать определение таких микроорганизмов, как:
- Лактобактерии — основные представители нормального биоценоза;
- Условно-патогенные микроорганизмы: энтерококки, стрептококки, энтеробактерии, гемофилы, коринебактерии, грамотрицательные палочки, стафилококки, грибы рода кандида.
Проводя анализ мазка на биофлору, врач получает информацию:
- О росте патогенной микрофлоры либо ее отсутствии.
- О численности грибов, бактерий и лактобацилл;
- О степени чувствительности микроорганизмов к антибиотикам (при количестве >104 кое/тамп.).
Исследование на чувствительность микрофлоры к антибиотикам не проводится при росте и сопутствующей и условно-патогенной флоры в низком титре.