Кровь при запоре: причины, заболевания, лечение. Почему наблюдается кровь при дефекации и как диагностировать причину? При запоре выделяется кровь
Почему наблюдается кровь при дефекации и как диагностировать причину?
Кровь при дефекации – главный признак кровотечений из нижних отделов желудочно-кишечного тракта. Причиной их возникновения, в большинстве случаев, являются заболевания толстого кишечника и аноректальной области. В редких случаях такие кровотечения возникают при поражении верхних отделов ЖКТ, патологии сосудов, болезнях крови.
Причины
К наиболее распространенным причинам анальных кровотечений относятся:
- геморрой;
- анальная трещина;
- проктит;
- доброкачественные новообразования толстого кишечника (полипы);
- колоректальный рак;
- дивертикулярная болезнь;
- неспецифический язвенный колит;
- болезнь Крона;
- кишечные инфекции (дизентерия, амебиаз);
- травматическое повреждение ануса и прямой кишки (инородные тела, анальный секс);
- язва желудка и 12-перстной кишки (при массивном кровотечении);
- экстрагенитальный эндометриоз;
- побочное действие некоторых лекарственных препаратов.
Характеристики кровотечения
Уже по внешнему виду крови, ее цвету, особенностям содержания в фекалиях, времени выделения можно предположительно определить уровень поражения кишечника.
 свежая алая кровь на нижнем белье и/или туалетной бумаге – анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;
свежая алая кровь на нижнем белье и/или туалетной бумаге – анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;- свежая алая кровь, не смешанная с калом, в виде капель, брызг, полосок, лужицы – геморрой, анальная трещина, полипы, рак прямой кишки;
- темная кровь, смешанная с калом, в виде сгустков, прожилок – полипы, рак нисходящей ободочной, сигмовидной кишки, дивертикулит;
- диарея с примесью крови, большого количества слизи, гноя – воспалительные заболевания кишечника, кишечные инфекции;
- кал в виде «малинового желе» – рак слепой, восходящей ободочной кишки, дизентерия, поражение тонкого кишечника;
- черная кровь в кале, дегтеобразный стул (мелена) – кровотечение в желудке или двенадцатиперстной кишке.
Чем меньше изменена кровь и меньше смешана с калом, тем ниже располагается источник кровотечения.
Наиболее распространенные причины
Геморрой
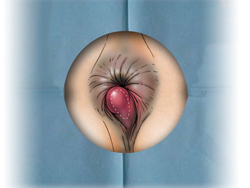 Геморроем страдает около 10% людей средней возрастной группы, мужчины подвержены заболеванию в 4 раза чаще.
Геморроем страдает около 10% людей средней возрастной группы, мужчины подвержены заболеванию в 4 раза чаще.
Его развитию способствует сидячий образ жизни, тяжелый физический труд, беременность.
В начале заболевания беспокоит дискомфорт, ощущение инородного тела в области ануса. Затем появляются повторяющиеся ректальные кровотечения. Возникают они во время дефекации или сразу после нее. Кровь при этом имеет ярко-красный цвет, она не смешивается с калом, а покрывает его сверху. Следы крови могут отмечаться на туалетной бумаге и нижнем белье. Объём выделенной крови различен – от нескольких капель до лужицы. Частые интенсивные кровотечения приводят к развитию анемии.
При присоединении воспаления беспокоит боль, возникающая при дефекации и сохраняющаяся некоторое время после нее.
Слизистые выделения раздражают кожу вокруг заднего прохода, вызывая ощущение зуда, и способствует развитию экземы.
Анальная трещина
Представляет собой линейную язву, расположенную в нижней части заднепроходного канала.
Основными ее симптомами являются кровотечение и боль возникающие в момент дефекации. Боль достаточно интенсивная, жгучего, колющего характера, отдает в область промежности, крестца, в прямую кишку. Продолжается она от нескольких минут до нескольких часов.
Кровотечение обычно незначительное. Кровь при этом находится на поверхности кала в виде полос и не смешивается с ним. Иногда кровь выделяется каплями в конце дефекации, оставляя следы на бумаге или нижнем белье.
Полипоз толстого кишечника
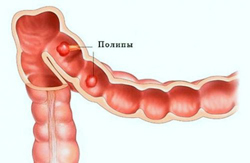 Полипы относятся к доброкачественным новообразованиям эпителиальной природы. Они могут быть одиночными или множественными, локализуются в любом отделе толстой кишки, склонны к перерождению в злокачественные опухоли.
Полипы относятся к доброкачественным новообразованиям эпителиальной природы. Они могут быть одиночными или множественными, локализуются в любом отделе толстой кишки, склонны к перерождению в злокачественные опухоли.
Основными жалобами больных с полипозом являются:
- дискомфорт;
- боль в животе, не имеющая четкой локализации;
- нарушение стула в виде чередования запоров с поносами;
- стул с примесью слизи и крови.
Кровотечение при полипозе неинтенсивное. Кровь темная, смешана со слизью и калом, однако, чем ближе к заднему проходу расположен полип, тем ярче кровь. Кровотечения также может быть скрытым, и быстро ведет к анемизации больного.
Колоректальный рак
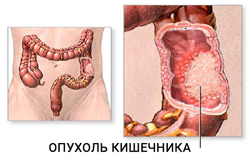 Опухоли толстого кишечника начинают проявлять себя лишь спустя 1,5-2 года от момента их возникновения. Кровотечения являются запоздалым симптомом и развиваются га стадии распада опухоли.
Опухоли толстого кишечника начинают проявлять себя лишь спустя 1,5-2 года от момента их возникновения. Кровотечения являются запоздалым симптомом и развиваются га стадии распада опухоли.
Первыми признаками рака ректосигмоидного отдела являются спастические запоры, кал при этом становится лентообразным, позже на его поверхности появляется слизь и кровь. Часто при раке кишечника развивается геморрой, крайне плохо поддающийся лечению. Боль не характерна для данной локализации и появляется лишь при развитии кишечной непроходимости. Пальпаторно опухоль может не определяться даже в поздних стадиях болезни.
При поражении опухолью правых отделов толстой кишки первые симптомы появляются очень поздно и носят неспецифический характер. Нарастают признаки интоксикации (лихорадка, ускорение СОЭ), отсутствие аппетита, быстрая потеря массы тела. В стуле появляются патологические примеси: слизь, кровь (чаще скрытая), гной, иногда кал приобретает вид «малинового желе». Позже появляются боли в правой половине живота, нередко опухоль определяется при пальпации.
Для рака прямой кишки характерны тянущие жгучие боли в прямой кишке, частые позывы к дефекации с последующим выделением слизи с кровью. Кровь не смешивается с калом, но в отличие от геморроя, выделяется в начале дефекации. Каловые массы могут включать гной, продукты распада опухоли.
Дивертикулярная болезнь
Дивертикулез в большинстве случаев поражает толстую кишку, преимущественно левые ее отделы. Частота заболевания увеличивается с возрастом, им страдают более 60% населения после 70 лет.
Неосложненный дивертикулез толстой кишки обычно протекает бессимптомно. Воспаление дивертикула проявляется:
 болью преимущественно в левых отделах живота;
болью преимущественно в левых отделах живота;- неустойчивым стулом;
- снижением аппетита;
- тошнотой;
- повышением температуры;
- лейкоцитозом.
Дивертикулит осложняется кровотечением у 3-5% больных. Оно часто бывает профузным и развивается внезапно. Нарастают признаки острой кровопотери (слабость, бледность кожи, головокружение, тахикардия), в стуле появляется малоизмененная кровь.
Неспецифический язвенный колит и болезнь Крона
Воспалительные заболевания кишечника, имеющие сходные кишечные проявления. Характеризуются волнообразным течением с периодами обострения и ремиссии.
Основными симптомами заболеваний являются:
- кровавый понос;
- боль в животе;
- лихорадка при обострениях.
При неспецифическом язвенном колите диарея с кровью может длительно являться единственным симптомом заболевания. При болезни Крона кровотечения возникают реже, в зависимости от уровня поражения кровь в кале может обнаруживаться в виде темных сгустков или ярко красных прожилок.
Кроме поражения кишечника, имеются симптомы системного характера (узловатая эритема, артриты, поражение кожи и глаз, склерозирующий холангит и др.)
Кишечные и другие инфекции
Анальное кровотечение иногда является симптомом некоторых инфекционных заболеваний (дизентерия, брюшной тиф, амебиаз, геморрагические лихорадки).
 Для инфекционных заболеваний характерно:
Для инфекционных заболеваний характерно:
- острое начало;
- фебрильная лихорадка;
- слабость;
- головная, мышечная боль;
- и другие проявления интоксикации: рвота, диарея, выраженная боль в животе.
При этом боль в животе всегда предшествует кровотечению. Кровь обычно темная, смешана с испражнениями и слизью.
Псевдомембранозный колит
Одно из опасных осложнений антибиотикотерапии. Чаще всего развивается на фоне приема сульфаниламидов, клиндамицина, ампициллина, линкомицина, препаратов цефалоспоринового ряда.
Заболевание проявляется схваткообразной болью в животе, интоксикационным синдромом, выраженной диареей. Стул обильный, водянистый, при тяжелых формах – приобретает вид «рисового отвара». В испражнениях присутствуют патологические примеси – слизь, кровь.
Диагностика
- Пальцевое исследование прямой кишки. Уже на этапе предварительного осмотра зоны промежности и заднего прохода можно диагностировать анальную трещину и геморрой. Пальцевое исследование позволяет оценить подвижность стенки прямой кишки, состояние лимфатических узлов.
- Аноскопия и ректороманоскопия. Позволяет провести визуальное исследование прямой кишки и дистального отдела сигмовидной кишки. С помощью этих методов определяют наличие новообразований слизистой оболочки, эрозий, язв, трещин, признаков воспаления. Данные методы также позволяют произвести биопсию тканей с последующей коагуляцией кровоточащего участка.
- Колоноскопия. Наиболее информативный метод, который позволяет произвести осмотр толстого кишечника на всем его протяжении. Благодаря высокой разрешающей способности, с помощью колоноскопии можно распознать патологические изменения в кишечнике на самых ранних стадиях, провести множественную биопсию тканей, выполнить удаление полипов, коагулировать кровоточащий сосуд.
- Ирригоскопия. Рентгенологический метод исследования толстого кишечника. С помощью этого метода нельзя определить источник кровотечения, однако позволяет получить данные об основном заболевании (дивертикулы, новообразования), вероятно ставшим причиной кровотечения.
Когда нужно срочно обратиться к врачу?
В норме крови в стуле быть не должно. Любое, даже незначительное кровотечение из заднего прохода является поводом для обращения к врачу и проведения обследования.
Однако, существует ряд ситуаций, когда медицинская помощь должна быть оказана незамедлительно:
 кровотечение очень обильное и не останавливается;
кровотечение очень обильное и не останавливается;- кровотечение из заднего прохода сопровождается рвотой с примесью крови;
- кровотечение сопровождается резким ухудшением общего состояния: бледностью, выраженной слабостью, снижением артериального давления, головокружением, потерей сознания;
- кровотечение сопровождается нарастающим болевым синдромом и лихорадкой.
Для прохождения планового обследования по поводу анального кровотечения в первую очередь необходимо обратиться к врачу-терапевту или колопроктологу. Даже если диагноз кажется очевидным и неопасным (анальная трещина, геморрой), обязательно проведение полного исследования кишечника для исключения более серьезной патологии.
При запоре кровь из заднего прохода: причины, что делать
Задержка дефекации может быть вызвана функциональными нарушениями работы ЖКТ, воспалительными заболеваниями пищеварительного тракта, погрешностями в питании, образе жизни и психогенными факторами. Кровь при запоре появляется при повреждении слизистых оболочек кишечника твердыми каловыми массами, перфорации язв, ущемлении геморроидальных узлов.
Причины появления крови в кале после запора
Задержка опорожнения кишечника происходит при несбалансированном питании, увлечении диетами, малоподвижном образе жизни, недостаточном употреблении жидкости. Запоры развиваются у женщин при беременности, климаксе из-за гормональной перестройки организма. Причиной патологии могут послужить хронические заболевания органов ЖКТ, центральной нервной системы, прием лекарственных препаратов, злоупотребление слабительными, частые стрессы.
Появление крови в кале при задержке опорожнения кишечника может указывать на следующие патологии:
- геморрой;
- анальные трещины;
- проктит, парапроктит;
- полипоз, дивертикулез кишечника;
- злокачественные опухоли;
- язвенный колит;
- глистная инвазия;
- болезнь Крона;
- системная склеродермия;
- ректоцеле;
- кишечный дисбактериоз;
- вирусные, бактериальные инфекции ЖКТ.
Кал с кровью наблюдается при стойких, хронических запорах. Твердые каловые массы повреждают стенки кишечника, вызывая геморрагию. При воспалительных заболеваниях развивается отечность слизистых оболочек, формируются эрозии, язвы, рубцы, спайки. Патологические процессы приводят к деформации, сужению просвета и обструкции кишки, что затрудняет продвижение каловых масс, становится причиной задержки калоизвержения.
Воспалительные заболевания ЖКТ
Запор с кровью у взрослых может наблюдаться при язвенном колите, болезни Крона. Это патологии воспалительного характера, развивающиеся при нарушении работы иммунной системы. Неспецифическим язвенным колитом страдают люди, имеющие генетическую предрасположенность, ведущие нездоровый образ жизни, перенесшие кишечные инфекции.
В острой стадии НЯК воспаляются и отекают слизистые оболочки стенок кишечника, образуются участки изъязвления. Поражаться может любой сегмент толстой кишки, в том числе и прямая. Заболевание сопровождается диареей, которая сменяется задержкой калоизвержения. При прохождении твердых фекалий легко повреждаются и кровоточат воспаленные слизистые, поэтому больные обнаруживают после запора кровь на туалетной бумаге.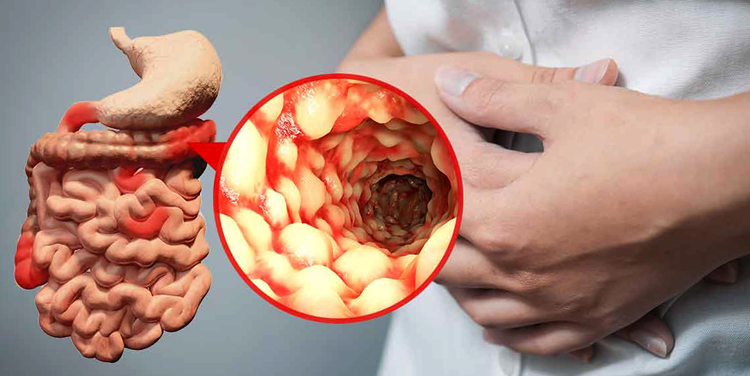
В составе кала также может присутствовать слизь, гной. К сопутствующим симптомам язвенного колита относится: повышение температуры тела до 39˚, снижение аппетита, метеоризм, суставные боли. После акта дефекации остается чувство неполного опорожнения кишечника, беспокоят ложные позывы в туалет.
При болезни Крона воспалительный процесс может затрагивать весь пищеварительный тракт от ротовой полости до прямой кишки. Патология имеет аутоиммунную природу, способна развиваться как у взрослого человека, так и у ребенка, поражает все слои кишечной стенки с образованием глубоких язв, псевдополипов и рубцов.
Запор и кровь из заднего прохода может появляться при хроническом течении болезни, формировании стриктур. Из-за сужения просвета толстой кишки развивается частичная или полная непроходимость, очищение кишечника задерживается, из каловых масс всасывается жидкость. Фекалии твердеют и травмируют воспаленные ткани, вызывая появление капель крови на бумаге после опорожнения.
При рецидивирующей форме недуга человек сильно худеет вплоть до анорексии, страдает от болей в животе, усиливающихся после приема пищи. Отмечается повышение температуры тела, тошнота, рвота. У некоторых пациентов образуются свищи, анальные трещины, что также может стать причиной геморрагии, появления слизи и гнойных масс в кале.
Геморрой
Это заболевание развивается при патологическом расширении, тромбозе геморроидальных вен, образующих узлы вокруг прямой кишки. Во время акта дефекации происходит травмирование воспаленных участков, в кале появляется кровь. Больные страдают от сильных болевых ощущений в ректальной зоне, нередко сдерживают позывы к опорожнению, чтобы избежать дискомфорта.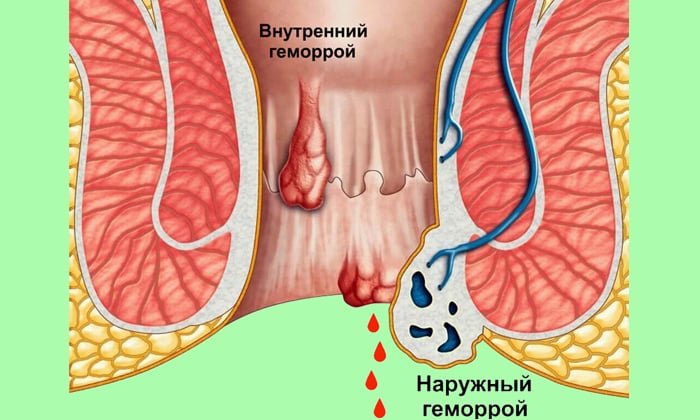
Нерегулярный стул приводит к обезвоживанию и уплотнению каловых масс, развитию хронических запоров. При выпадении, ущемлении узлов может открываться кровотечение, это происходит во время или сразу после дефекации. Кровь в кале при запоре яркого алого цвета, может иметь вид сгустков или темных прожилок, при кровотечении вытекает струйкой. Заболевание осложняется анемией, ущемлением, некрозом геморроидальных узлов, развитием гнойного парапроктита.
Трещины заднего прохода
Анальная трещина – это дефект слизистой оболочки заднего прохода. Повреждение возникает при длительной диарее, занятиях анальным сексом, травмировании ануса твердыми фекалиями, посторонними предметами, у женщин при родах. Разрыв мягких тканей ануса нередко диагностируется у лиц, страдающих атеросклерозом сосудов, хроническими заболеваниями сердечно-сосудистой системы, тромбофлебитом, васкулитом.
Симптомы появления трещины заднего прохода:
- режущая боль во время или после дефекации;
- кал с кровью;
- дискомфорт при сидении на стуле;
- раздражительность;
- сдерживание позывов к дефекации, запоры.
Кровотечение незначительное, больной замечает бурые капли на бумаге, поверхности кала или нижнем белье. Но при глубокой трещине геморрагия может быть довольно обильной, для прекращения потери крови требуется оказание неотложной медицинской помощи.
Онкологические заболевания
Кровь в кале после запора может появляться у пациентов с доброкачественными или злокачественными опухолями ЖКТ. При формировании ракового новообразования изменяется частота стула, возникает метеоризм, диарея, сменяющаяся задержкой опорожнения. На более поздней стадии, в процессе распада атипичных тканей, в кале появляются прожилки крови, гной, слизь. Фекалии приобретают резкий, зловонный запах гниения.
Онкологические заболевания пищеварительного тракта, при которых идет кровь из ануса и развиваются хронические запоры:
- колоректальный рак;
- новообразования в аноректальном канале;
- рак прямой, толстой кишки;
- стромальные опухоли ЖКТ;
- рак печени, желчного пузыря, поджелудочной железы;
- опухоли перианальной кожи;
- рак желудка.
Все виды онкологии, кроме рака аноректального канала, на ранних стадиях протекают почти бессимптомно, клинические проявления отмечаются, когда опухоль достигает больших размеров, образуются метастазы в других органах. При поражении ануса симптомы диагностируются быстро.
У больных выделяется кровь из заднего прохода при пальпации, после запора или обычного опорожнения кишечника. Окружающая кожа гиперемирована, возникают отеки, изъязвления мягких тканей. Акт дефекации сопровождается болезненными ощущениями, так как в аноректальной зоне расположено большое количество нервных окончаний.
Полипы кишечника
Полипоз кишечника относится к предраковым состояниям, при котором в слизистых оболочках образуются единичные или множественные патологические наросты. При небольших размерах полипы не вызывают дискомфорта или нарушения работы ЖКТ, но при достижении большого диаметра новообразования могут изъязвляться, провоцировать кровотечения, частичную непроходимость каловых масс, общее ухудшение самочувствия.
У больных наблюдаются стойкие запоры или диарея, длящаяся на протяжении 7 дней и более. Кал приобретает темно-коричневый или черный оттенок из-за содержания крови, в его составе могут визуализироваться алые прожилки. В тяжелых случаях открывается кишечное кровотечение опасное для жизни больного.
Способы лечения
Терапия назначается с учетом причин, вызвавших появление крови в каловых массах. Для диагностики заболевания проводится лабораторное и инструментальное обследование кишечника, УЗИ брюшной полости. Врач опрашивает пациента, осматривает и пальпирует живот, выясняет, какие жалобы его беспокоят.
При спонтанных или запорах, вызванных психогенными факторами, назначается диетотерапия, лечебная гимнастика, выработка условного рефлекса к опорожнению кишечника. Для облегчения дефекации применяются слабительные средства, очистительные клизмы. Про- и пребиотики прописывают пациентам для нормализации кишечной микрофлоры. Болевые ощущения снимают спазмолитиками и нестероидными противовоспалительными препаратами.
Лекарственные средства
Многие больные обращаются к врачу с вопросом: чем лечить запор, чтобы избежать появления крови в кале. Разжижению твердых каловых масс и быстрому очищению кишечника способствуют слабительные препараты для местного (свечи, микроклизмы) или системного применения (капли).
Слабительные при запоре:
При запоре с выделением крови запрещается применять слабительные длительное время, это может вызвать психологическое привыкание, атонию кишечника, нарушение электролитного баланса в организме. При острых воспалительных заболеваниях не назначают препараты для приема внутрь, в таких случаях используют свечи или аптечные микроклизмы.
Если из заднего прохода обильно течет кровь при запоре, необходимо принять кровоостанавливающее средство (Викасол, Дицинон) и вызвать скорую помощь, так как подобный симптом может указывать на кишечное кровотечение. Для укрепления вен прямой кишки, профилактики кровопотери при дефекации у больных геморроем назначают венотоники: Троксевазин, Детралекс. Боль снимают спазмолитиками (Но-шпа, Спазмалгон) или нестероидными противовоспалительными средствами (Мидокалм, Нимесулид).
Пациенты с анальными трещинами при обращении к проктологу интересуются, что делать для облегчения состояния. Убрать отек, спазм, уменьшить воспаление, ускорить заживление ран помогают мази для наружного применения: Левомеколь, Релиф, облепиховая мазь. Для профилактики инфицирования трещин рекомендуется делать теплые сидячие ванночки с отваром ромашки, календулы, раствором пищевой соды, марганцовки.
Очищающие клизмы
Если появляется кровь в кале после запора, беспокоят острые симптомы воспаления пищеварительного тракта, очистить кишечник в домашних условиях можно с помощью клизмы. Для этого в теплую воду добавляют облепиховое, вазелиновое или льняное масло, раствор набирают в резиновую спринцовку и аккуратно вводят в задний проход. Жирная жидкость облегчает прохождение каловых масс, снижает риск травмирования слизистых.
Такое средство противопоказано при наличии гнойных ран, так как может задерживать отхождение некротических масс. При парапроктите в воду разрешается добавлять мыло с нейтральным pH, отвары трав. А также можно использовать аптечную микроклизму – Микролакс.
Диетическое питание
Чтобы из заднего прохода не шла кровь после запора, необходимо нормализовать стул. Кроме приема лекарственных препаратов, очистительных клизм, больным рекомендуется изменить ежедневный рацион. Следует употреблять больше продуктов, богатых растительной клетчаткой, который стимулируют кишечную перистальтику.
Важно! Перед составлением меню нужно определить почему появляется при запоре кровь в кале. При воспалительных заболеваниях ЖКТ существует перечень запрещенных продуктов, которые могут усиливать симптомы недомогания.
Из меню убирают блюда с закрепляющими свойствами. Во время лечения стоит отказаться от рисовой каши, обезжиренного творога, айвы, хурмы, граната, зеленых яблок, бананов, изюма, винограда, киселей, макаронных изделий, шоколада, белого хлеба и сдобной выпечки. Также крепит стул компот из сухофруктов, крепкий чай, красное вино.
Продукты, оказывающие слабительное действие при запоре с кровью:
- гречневая, пшеничная крупа;
- вареная свекла, морковь, тыква;
- сливы, груши, спелые яблоки, бананы, абрикосы;
- свежевыжатые соки;
- чернослив, курага;
- простокваша, жирный творог.
Необходимо питаться дробно по 5–6 раз в сутки. Большую часть порции должны составлять овощи, салаты, фрукты. Последний прием пищи должен происходить не позднее чем за 3 часа до сна. Следует соблюдать питьевой режим, взрослому в день нужно выпивать не менее 1,5 л чистой негазированной воды.
Если нарушается стул, появляются диспепсические расстройства, кровь в кале при запоре, необходимо обратиться к врачу и выяснить причину патологии. Для облегчения дефекации применяют слабительные препараты, очистительные клизмы. При обильном кровотечении требуется срочное прекращение геморрагии кровоостанавливающими средствами. Восстановлению кишечной микрофлоры и улучшению перистальтики способствует диетотерапия.
Что означает если появилась кровь при запоре
Запор — затруднение дефекации, которое часто сопровождается болевыми ощущениями и признаками интоксикации. Кровь при запоре — важный диагностический признак. Ее наличие свидетельствует о нарушении целостности слизистой оболочки кишечника, а цвет может подсказать, какой из его отделов поврежден.

Чем характеризуется запор
Обстипацией (или запором) страдают до 50% взрослых и около 20% детей. Пожилые люди сталкиваются с этой проблемой намного чаще, чем молодежь. Запор не является болезнью. Это симптом функциональных или морфологических нарушений в работе пищеварительной системы.
Причины запоров
Причины запоров весьма разнообразны:
- неправильный рацион, в котором не хватает пищевых волокон и жидкости;
- недостаточная физическая активность;
- неправильное использование слабительных средств;
- беременность;
- намеренная задержка дефекации;
- некоторые медикаменты;
- геморрой;
- нарушение моторики кишечника;
- гормональные изменения;
- синдром раздраженного кишечника;
- аномалии в строении толстого кишечника или прямой кишки;
- нарушение их иннервации;
- патологии в области тазового дна;
- травмы спинного мозга.
При запорах характерно малое количество каловых масс, они твердые и сухие, после дефекации отсутствует чувство полного опорожнения кишечника, при этом нарушена привычная для конкретного пациента частота дефекаций в течение недели. При этом наблюдаются сильное натуживание в момент дефекации и ощущение блокады в аноректальной области.
Причины острого запора (отсутствия опорожнения кишечника более 3 суток):
- механическая непроходимость (закрытие просвета кишечника чужеродным предметом или новообразованием);
- динамическая непроходимость, как следствие воспалительного процесса.
Обе эти причины могут привести к появлению крови в кишечном содержимом.
Причины того, что в кале появляется кровь, также различны.
Это может быть как простое раздражение слизистой оболочки, выстилающей желудочно-кишечный тракт, так и серьезные повреждения ее целостности или даже раковое заболевание. Чаще других у взрослых пациентов регистрируют случаи кровотечений из толстой и прямой кишок, из трещин в анусе.
Кроме того, появившаяся после запора кровь может свидетельствовать о наличии в организме паразитов, цвет крови может помочь определить, какой именно участок кишечника инвазирован.
Прием некоторых антибиотиков или калия, болезнь Крона, атеросклероз или тромбоэмболия сосудов пищеварительного тракта, аномальная хрупкость сосудов в кишечнике или механическое повреждение, например в результате анального секса, может стать причиной наличия крови в каловых массах, а запор в данном случае — лишь провоцирующий фактор.
Если кровь обнаружена в кале единожды, это может свидетельствовать о трещине в анусе, причиной которой могло стать перерастяжение или слишком твердые и сухие каловые массы. В таком случае врачебная помощь не требуется.
Если же кровь в кале при запоре наблюдается длительное время, при этом ее можно увидеть на туалетной бумаге или нижнем белье, это повод для срочного визита к врачу.
Место локализации повреждения в зависимости от цвета крови
Кал с кровью может иметь разный цвет, который зависит от места локализации повреждения.
Чем ближе травма к заднему проходу, тем ярче кровь.
- Так, кровь из заднего прохода и сигмовидной кишки имеет яркий алый цвет, а из толстой и поперечной кишки — темно-красная или бордовая, поскольку уже прошла несколько метров с калом по кишечнику.
- При запорах, когда кал с кровью находится длительное время в прямой кишке до эвакуации, он приобретает черный цвет и гнилостный запах, смешивается со слизью. Такой кал называется мелена. Кровь в данном случае уже успевает разложиться под действием бактерий кишечника на компоненты, а гемоглобин преобразуется в гематин. Гематин содержит трехвалентное железо, которое и объясняет его черный цвет. Мелена может означать, что в верхних отделах пищеварительного тракта открылось кровотечение. Такие кровотечения могут быть следствием язвы желудка или двенадцатиперстной кишки, кроме того, результатом повреждения стенки пищевода или тонкого кишечника.
- Кал с кровью всегда имеет черный цвет при раковых изменениях в желудочно-кишечном тракте или при пептических язвах (вызванных действием фермента желудка — пепсина и соляной кислоты). Все это — неотложные состояния, требующие немедленной госпитализации. При наличии опухолевых новообразований каловые массы обычно имеет ленточную форму, диареи чередуются с поносами и постоянно присутствует ощущение неполного опорожнения.
Иногда мелена может образовываться в правой петле толстой кишки, а вот из левой петли и сигмовидной кишки кал эвакуируется быстрее, а потому длительного контакта стула с бактериями не происходит, а значит, окраситься в черный цвет ему не хватает времени. Кроме того, если кровотечение сопровождается диареей, кровь из верхних отделов пищеварительного тракта не успевает разложиться и остается ярко-красного цвета. - Каштановый цвет фекалий при запорах свидетельствует о том, что повреждение находится в тонком отделе кишечника.
Скрытые кровотечения
Иногда кровотечения могут быть скрытыми и обнаруживаться только во время лабораторного исследования образцов стула (фекальное исследование на скрытую кровь). Причины таких кровотечений следующие:
- Механическое повреждение сосудов при травме (случается и при запорах, сухими и твердыми каловыми массами).
- Повреждение сосуда в результате некроза стенки кишечника, при прорастании или распаде новообразования. Такие кровотечения называются аррозивными.
- Повышение проницаемости сосудистой стенки из-за системного заболевания (например, при сепсисе). Это диапедезное кровоизлияние.
В большинстве случаев причины внутренних кровотечений связаны с хроническими болезнями пищеварительной системы: злокачественными новообразованиями, полипами, язвами в различных отделах желудочно-кишечного тракта, эрозивным гастритом, циррозом печени и др. Даже если целостность слизистой оболочки еще не нарушена, а основное заболевание никак себя не проявляет, любая из этих патологий может спровоцировать запор с кровью, видимой или скрытой, что должно стать поводом для серьезного обследования.
Анальные кровотечения

Если у взрослых выходит ярко-алая кровь из заднего прохода, это свидетельствует о наличии геморроидальных узлов или трещин ануса. Редко, только если имеет место запор, кровь в таком случае может приобретать более темный цвет и иметь сгустки.
Кровотечение, как следствие геморроя, обычно наблюдается вместе или сразу после дефекации и очень редко — между опорожнениями.
Кровь из заднего прохода также может быть симптомом рака прямой кишки. Поэтому при повторяющемся кровотечении следует обратиться к профильному специалисту для прохождения ректороманоскопии и колоноскопии.
Кровотечение из ануса может быть следствием банальной трещины слизистой оболочки заднего прохода.
Геморрой и анальные трещины зачастую образуются именно после запора, кровь при этом выделяется каплями или небольшими сгустками поверх фекалий, а в них самих примесей крови нет, кровавые следы остаются на туалетной бумаге, иногда — на нижнем белье.
Болевые ощущения во время испражнений могут свидетельствовать о воспалительных процессах в геморроидальных узлах или о достаточно глубоких трещинах.
Подобные трещины могут заселяться патогенными микроорганизмами или грибами, поэтому надеяться на самопроизвольное заживление не стоит.
При появлении вышеперечисленных симптомов, лучше проконсультироваться у проктолога.
Питание

Если после запора кровь обнаруживается в кале регулярно, а обследование не выявило серьезных патологий, стоит пересмотреть свой рацион. Необходимо присутствие в меню достаточного количества пищевых волокон (клетчатки, пектинов) и жидкости, стимулирующих пищеварение, размягчающих каловые массы и способствующих их эвакуации.
Повторяющиеся проблемы с дефекацией, симптомы запора, кровь в кале из-за постоянного травмирования стенок ануса, в конце концов могут привести к развитию геморроя или других патологий.
Причины появления крови при запоре и методы лечения
Индивидуальная норма частоты стула у каждого своя. При отсутствии критериев, указывающих на запор и дискомфорта, опорожнение может наступать даже один раз в 2-3 дня. Однако бывает так, что появляются трудности с дефекацией, которые сопровождаются кровью в кале. Ее наличие чаще всего указывает на поражение желудочно-кишечного тракта. Чтобы устранить подобную проблему, важно установить причину и пройти необходимый курс лечения.
Как появляется кровь в кале
 Развитие запора само по себе приносит массу неприятных ощущений, нарушая привычный уклад жизни человека. Когда при этом появляется кал с кровью, стоит заподозрить серьезное поражение пищеварительного тракта, требующее своевременного обращения к врачу.
Развитие запора само по себе приносит массу неприятных ощущений, нарушая привычный уклад жизни человека. Когда при этом появляется кал с кровью, стоит заподозрить серьезное поражение пищеварительного тракта, требующее своевременного обращения к врачу.
В противном случае стоит ожидать ухудшения состояния больного с появлением осложнений.
В этой статье мы расскажем, почему при запоре появляется кровь из заднего прохода, и как с этим бороться.
Признаки запора
Обычно запор с кровью является признаком длительного нарушения функции желудочно-кишечного тракта. Однако бывают ситуации, когда причины этих двух симптомов совершенно различны.
Критерии постановки диагноза при запорах у взрослых включают появление двух и более следующих признаков:
- Отделяемый кал твердый, сухой, бугристой или фрагментированной формы;
- Во время дефекации приходится сильно натуживаться;
- После опорожнения остается чувство обструкции (препятствия) прямой кишки, или незавершенности процесса;
- За одно посещение туалет отходит критически мало кала;
- В некоторых случаях невозможно опорожнить прямую кишку без ручной помощи;
- Нормальная дефекация происходит только при приеме слабительных препаратов.
В клинической практике чаще всего встречается первичный (функциональный) запор, однако именно присоединение других симптомов (наличие кровяных выделений) может указывать на развитие серьезных заболеваний.
Чем вызвано кровотечение?
Часто именно анамнестические данные (сведения из истории болезни) способны помочь в установлении причины кровотечения. Форма каловых масс, их цвет и наличие примесей помогут определить уровень поражения ЖКТ. Чем ближе к конечным отделам кишечника, тем цвет крови будет ярче, однако это не всегда справедливо. Иногда интенсивность истечения их начала ЖКТ настолько велика, что он остается алым вплоть до самого конца.
Поражение сосудов может иметь место при болезнях желудочно-кишечного тракта, инфекциях, глистных инвазиях или патологи кроветворной системы, которые необходимо дифференцировать между собой.
Непосредственные причины
Кровь при запоре обнаруживают на бумаге при проведении гигиенических мероприятий или в кале по следующим причинам, представленным в таблице:
- Геморроидальные узлы;
- Трещины ануса;
- Любые хронические воспалительные болезни ЖКТ.
- Травмы слизистой оболочки кишечника или анального отверстия вследствие инородных тел или прохождения твердых каловых масс;
- Варикозное расширение вено в пищеводе;
- Терминальные стадии цирроза печени;
- Новообразования ЖКТ (полипы, дивертикулы, опухоли);
- Рак кишечника на разных уровнях;
- Болезнь Крона;
- Неспецифический язвенный колит;
- Кишечная непроходимость;
- Аортокишечные свищи;
- Радиационный колит.
- Туберкулез с поражением органов ЖКТ;
- Осложнения вирусных инфекций;
- Редко – сальмонеллез, брюшной тиф и дизентерия (так как обычно преобладает диарея, но может сменяться запором при тяжелом обезвоживании);
- Гонорея;
- Сифилис;
- Герпес;
- Глистная инвазия стенок кишечника;
- Геморрагическая лихорадка.
- Острый тромбоз геморроидальных вен, сосудов брыжейки и более крупных образований;
- Разрыв аневризмы брюшного отдела аорты;
- Лейкемия;
- Геморрагический васкулит;
- Острый или хронический лейкоз;
- Ангиодисплазия тонкой и толстой кишки (в том числе синдром Вебера-Ослера-Рандю).
 В редких случаях кишечные кровотечения встречаются у спортсменов при марафонских забегах, что может быть связано длительным повышением артериального давления, при котором интенсифицируется питание всех внутренних органов.
В редких случаях кишечные кровотечения встречаются у спортсменов при марафонских забегах, что может быть связано длительным повышением артериального давления, при котором интенсифицируется питание всех внутренних органов.
Не следует забывать, что попадание крови на каловые массы может происходить из органов мочеполовой системы при различных заболеваниях или патологии беременности. Возможно наличие ректовагинального свища (сообщение между влагалищем и прямой кишкой) – тогда выделения будут выходить из обоих естественных отверстий.
Клиническая картина
Чаще всего истечение крови носит умеренный характер и не сопровождается общеклинической симптоматикой (падение системного артериального давления, головокружение, повышение температуры тела).
Пациенты могут указывать на периодически возникающую проблему только при проведения тщательного опроса. В большинстве случаев они замечают кровь на туалетной бумаге, а не в самих испражнениях.
Большое значение имеет оттенок и вид крови в кале при запоре.
Также она может появляться уже после процесса дефекации. Обычно она не изменена (гематохезия), но справедливы следующие моменты:
- Алая кровь идет при поражении сигмовидной и прямой кишки; • Темно-красный цвет (по типу «бургундского вина») говорит о повреждении конечных отделов толстой кишки;
- Кровь в кале после запора при патологии перианальной зоны (при геморрое, трещине) обычно не смешивается с испражнениями, которые сохраняют характерный коричневый окрас;
- Когда по время запора кровь более-менее смешана с калом, изменяя его цвет, источник обычно находится выше ректосигмоидного отдела толстой кишки;
 Появление боли в животе, которая возникает до выделения крови из анального отверстия, говорит об инфекционном процессе или обострении хронического заболевания кишечника, а также при его некрозе (может быть вызван непроходимостью или ишемией вследствие тромбоза);
Появление боли в животе, которая возникает до выделения крови из анального отверстия, говорит об инфекционном процессе или обострении хронического заболевания кишечника, а также при его некрозе (может быть вызван непроходимостью или ишемией вследствие тромбоза);- Боль, которая сопровождает кровь в кале при запоре во время дефекации или усиливается после нее, обычно указывает на наличие геморроя. А ее отсутствие на дивертикулез, ангиодисплазию или полипоз;
- Длительно сохраняющаяся лихорадка, повышенная потливость и запор, сменяющийся диареей, указывает на инфекционное поражение, в частности туберкулез кишки.
Учитывая многообразие причин кровотечения при запорах, самолечение недопустимо. При остром появлении следующих симптомов, необходимо экстренное обращение к врачу или вызов бригады скорой медицинской помощи:
- Профузное, массивное кровотечение;
- Лихорадка; • Быстро нарастающая общая слабость, головокружение;
- Потеря сознания;
- Увеличение интенсивности боли в животе различной локализации;
- Тошнота, рвота (в т.ч. кровью);
- Твердый стул резко сменяется жидким;
- Судороги;
- Выпадение прямой кишки;
- Резкая, но значительная потеря веса.
Необходимые диагностические мероприятия
Комплексное обследование играет важное значение для исключения серьезной патологии и установлении истинной причины запора с кровью. Позднее обращение чревато развитием угрожающих жизни осложнений или инвалидизацией человека, поэтому консультация врача является обязательной.
Чаще всего необходимо проведение следующих диагностических мероприятий:
 Выслушивание жалоб больного, тщательный сбор анамнеза (расспрос);
Выслушивание жалоб больного, тщательный сбор анамнеза (расспрос);- Визуальный осмотр, пальпация живота, аускультация сосудов;
- Исследование крови и мочи (общий, биохимический анализ, коагулограмма, опредление группы и резус-фактора);
- Пальцевое исследование прямой кишки;
- Копрограмма – анализируют вид, консистенция каловых масс, наличие примесей. При необходимости проводится бактериологическое исследование или определение вирусов;
- Гемокульт-тест или проведение бензидиновой пробы (для того, чтобы обнаружить скрытую кровь в кале);
- Проведение рентгенографии брюшной полости;
- Ректоромано-, ирриго-, колоно-, аноскопия;
- Фиброгастродуоденоскопия (ФГДС);
- Ультразвуковое исследование (УЗИ) органов брюшной полости и сосудов (в режиме допплера).
По показанию врача возможно назначение дополнительных методов исследования или консультация других специалистов (например, гинеколога или хирурга).
В некоторых случаях необходимо проведение открытой диагностической лапаротомии с возможностью немедленного оперативного лечения.
Основные направления в лечении
Если кровь при дефекации возникает непосредственно из-за повреждения слизистой оболочки кишечника твердыми каловыми массами при его перерастяжении, то избавление от запора решит всю проблему.
Однако необходимо учитывать, что появление запора обычно полифакторно, поэтому важно установить истинную причину патологического состояния и воздействовать на нее, что возможно только при обращении к врачу. Лечение в любом случае будет комплексным, сочетая в себе следующие направления:
- Лечение причины запора и/или кровотечения. С этой целью могут быть назначения антибактериальные, венотонизирующие препараты, глюкокорикостероиды и даже хирургическое вмешательство;
- Симптоматическое лечение запора – использование слабительных средств («Сеннаде», «Бисакодил», «Дюфалак») и клизм («Микролакс»);
- Госпитализация в стационарное отделение для дообследования или лечения;
- Диетотерапия. Обычно назначается соблюдение стола №3, который показан при запорах;
- Модификация образа жизни. Сюда относят отказ от вредных привычек, увеличение физической активности или даже смену профессиональной деятельности.
Не надо самостоятельно пытаться устранить кровотечение, так как многие препараты или народные методы лечения могут быть попросту противопоказаны.
При геморроидальных кровотечениях больному назначают ректальные суппозитории и гели, обладающие гемостатическим действием («Релиф», «Гепариновая мазь», «Проктозан»).


 свежая алая кровь на нижнем белье и/или туалетной бумаге – анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;
свежая алая кровь на нижнем белье и/или туалетной бумаге – анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;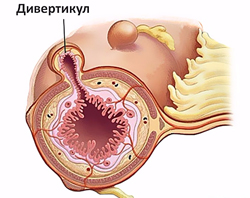 болью преимущественно в левых отделах живота;
болью преимущественно в левых отделах живота; кровотечение очень обильное и не останавливается;
кровотечение очень обильное и не останавливается; Появление боли в животе, которая возникает до выделения крови из анального отверстия, говорит об инфекционном процессе или обострении хронического заболевания кишечника, а также при его некрозе (может быть вызван непроходимостью или ишемией вследствие тромбоза);
Появление боли в животе, которая возникает до выделения крови из анального отверстия, говорит об инфекционном процессе или обострении хронического заболевания кишечника, а также при его некрозе (может быть вызван непроходимостью или ишемией вследствие тромбоза); Выслушивание жалоб больного, тщательный сбор анамнеза (расспрос);
Выслушивание жалоб больного, тщательный сбор анамнеза (расспрос);
