Ли рахит у. Лечение рахита у детей до года и профилактические меры. Период остаточных явлений
Рахит
Рахит – заболевание быстрорастущего организма, характеризующееся нарушением минерального обмена и костеобразования. Рахит проявляется множественными изменениями со стороны опорно-двигательного аппарата (размягчением плоских костей черепа, уплощением затылка, деформацией грудной клетки, искривлением трубчатых костей и позвоночника, мышечной гипотонией и др.), нервной системы, внутренних органов. Диагноз устанавливается на основании выявления лабораторных и рентгенологических маркеров рахита. Специфическая терапия рахита предполагает назначение витамина D в комплексе с лечебными ваннами, массажем, гимнастикой, УФО.
Общие сведения
Рахит – полиэтиологическое заболевание обмена веществ, в основе которого лежит дисбаланс между потребностью детского организма в минеральных веществах (фосфоре, кальции и др.) и их транспортировкой и метаболизмом. Поскольку рахитом страдают преимущественно дети в возрасте от 2-х месяцев до 3-х лет, в педиатрии его часто называют «болезнью растущего организма». У детей старшего возраста и взрослых для обозначения подобного состояния используют термины остеомаляция и остеопороз.
В России распространенность рахита (включая его легкие формы) составляет 54-66% среди доношенных детей раннего возраста и 80% – среди недоношенных. У большинства детей в 3-4-месяца имеются 2-3 нерезко выраженных признака рахита, в связи с чем некоторые педиатры предлагают рассматривать данное состояние как парафизиологическое, пограничное (аналогично диатезу – аномалиям конституции), которое самостоятельно ликвидируется по мере взросления организма.

Патогенез рахита
Определяющая роль в развитии рахита принадлежит экзо- или эндогенному дефициту витамина D: недостаточному образованию холекальциферола в коже, недостаточному поступлению витамина D с пищей и нарушению его метаболизма, что приводит к расстройству фосфорно-кальциевого обмена в печени, почках, кишечнике. Кроме этого, развитию рахита способствуют и другие метаболические нарушения – расстройство обмена белка и микроэлементов (магния, железа, цинка, меди, кобальта и др.), активизация перекисного окисления липидов, поливитаминная недостаточность (дефицит витаминов А, В1, В5, В6, С, Е) и пр.
Основными физиологическими функциями витамина D (точнее – его активных метаболитов 25-гидроксихолекальциферола и 1,25-дигидроксихолекальциферола) в организме служат: усиление всасывания солей кальция (Ca) и фосфора (P) в кишечнике; препятствие выведению Ca и P с мочой за счет усиления их реабсорбции в канальцах почек; минерализация костной ткани; стимуляция образования эритроцитов и др. При гиповитаминозе D и рахите замедляются все вышеперечисленные процессы, что приводит к гипофосфатемии и гипокальциемии (пониженному содержанию P и Ca в крови).
Вследствие гипокальциемии по принципу обратной связи развивается вторичный гиперпаратиреоз. Увеличение продукции паратиреоидного гормона обусловливает выход Ca из костей и поддержание его достаточно высокого уровня в крови.
Изменение кислотно-щелочного равновесия в сторону ацидоза препятствует отложению соединений P и Сa в костях, что сопровождается нарушением обызвествления растущих костей, их размягчением и склонностью к деформации. Взамен полноценной костной ткани в зонах роста образуется остеоидная необызвествленная ткань, которая разрастается в виде утолщений, бугров и т. д.
Кроме минерального обмена, при рахите нарушаются и другие виды обмена (углеводный, белковый, жировой), развиваются расстройства функции нервной системы и внутренних органов.
Причины рахита
Развитие рахита в большей степени связано не с экзогенным дефицитом витамина D, а с его недостаточным эндогенным синтезом. Известно, что более 90% витамина D образуется в коже вследствие инсоляции (УФО) и лишь 10% поступает извне с пищей. Всего 10-минутное локальное облучение лица или кистей рук способно обеспечить синтез необходимого организму уровня витамина D. Поэтому рахит чаще встречается у детей, рожденных осенью и зимой, когда солнечная активность крайне низка. Кроме этого, рахит наиболее распространен среди детей, проживающих в регионах с холодным климатом, недостаточным уровнем естественной инсоляции, частыми туманами и облачностью, неблагополучной экологической обстановкой (смогом).
Между тем, гиповитаминоз D является ведущей, но не единственной причиной рахита. Дефицит солей кальция, фосфатов и других остеотропных микро- и макроэлементов, витаминов у детей раннего возраста может быть вызван множественными рахитогенными факторами. Поскольку наиболее усиленное поступление Ca и P к плоду отмечается на последних месяцах беременности, то к развитию рахита более склонны недоношенные дети.
К возникновению рахита предрасполагает повышенная физиологическая потребность в минеральных веществах в условиях интенсивного роста. Дефицит витаминов и минералов в организме ребенка может быть следствием неправильного рациона беременной или кормящей женщины, либо самого грудничка. Нарушению всасывания и транспортировки Ca и P способствует незрелость ферментных систем либо патология ЖКТ, печени, почек, щитовидной и паращитовидных желез (гастрит, дисбактериоз, синдром мальабсорбции, кишечные инфекции, гепатит, атрезия желчных путей, ХПН и др.).
К группе риска по развитию рахита относятся дети с неблагополучным перинатальным анамнезом. Неблагоприятными факторами со стороны матери служат гестозы беременных; гиподинамия в период беременности; оперативные, стимулированные или стремительные роды; возраст матери моложе 18 и старше 36 лет; экстрагенитальная патология.
Со стороны ребенка определенную роль в развитии рахита могут играть большая масса (более 4 кг) при рождении, чрезмерная прибавка в весе или гипотрофия; ранний перевод на искусственное либо смешанное вскармливание; ограничение двигательного режима ребенка (слишком тугое пеленание, отсутствие детского массажа и гимнастики, необходимость длительной иммобилизации при дисплазии тазобедренных суставов), прием некоторых лекарств (фенобарбитала, глюкокортикоидов, гепарина и др.). Доказана роль гендерных и наследственных факторов: так, к развитию рахита более предрасположены мальчики, дети со смуглой кожей, II (А) группой крови; реже рахит встречается среди детей с I (0) группой крови.
Классификация рахита
Этиологическая классификация предполагает выделение следующих форм рахита и рахитоподобных заболеваний:
- Витамин-D-дефицитногорахита (кальцийпенического, фосфоропенического варианта)
- Витамин-D-зависимого (псевдодефицитного) рахита при генетическом дефекте синтеза в почках 1,25-дигидроксихолекальциферола (тип 1) и при генетической резистентности рецепторов органов-мишеней к 1,25-дигидроксихолекальциферолу (тип 2).
- Витамин D-резистентного рахита (врожденного гипофосфатемического рахита, болезни Дебре-де-Тони-Фанкони, гипофосфатазии, ренального тубулярного ацидоза).
- Вторичного рахита при заболеваниях ЖКТ, почек, обмена веществ или индуцированного лекарственными препаратами.
Клиническое течение рахита может быть острым, подострым и рецидивирующим; степень тяжести – легкой (I), среднетяжелой (II) и тяжелой (III). В развитии заболевания выделяют периоды: начальный, разгара болезни, реконвалесценции, остаточных явлений.
Симптомы рахита
Начальный период рахита приходится на 2-3-й месяц жизни, а у недоношенных на середину – конец 1-го месяца жизни. Ранними признаками рахита служат изменения со стороны нервной системы: плаксивость, пугливость, беспокойство, гипервозбудимость, поверхностный, тревожный сон, частые вздрагивания во сне. У ребенка усиливается потливость, особенно в области волосистой части головы и затылка. Клейкий, с кисловатым запахом пот раздражает кожу, вызывая появление стойких опрелостей. Трение головой о подушку приводит к образованию на затылке очагов облысения. Со стороны костно-мышечной системы характерно появление мышечной гипотонии (вместо физиологического гипертонуса мышц), податливости черепных швов и краев родничка, утолщений на ребрах («рахитических четок»). Продолжительность течения начального периода рахита составляет 1–3 месяца.
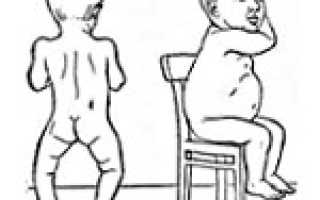
В период разгара рахита, который обычно приходится на 5-6-ой месяц жизни, отмечается прогрессирование процесса остеомаляции. Следствием острого течения рахита может служить размягчение черепных костей (краниотабес) и одностороннее уплощение затылка; деформация грудной клетки с вдавлением («грудь сапожника») или выбуханием грудины (килевидная грудь); формирование кифоза («рахитический горб»), возможно – лордоза, сколиоза; О-образное искривление трубчатых костей, плоскостопие; формирование плоскорахитического узкого таза. Кроме костных деформаций, рахит сопровождается увеличением печени и селезенки, выраженной анемией, мышечной гипотонией («лягушачьим» животом), разболтанностью суставов.
При подостром течении рахита возникает гипертрофия лобных и теменных бугров, утолщение межфаланговых суставов пальцев рук («нити жемчуга») и запястий («браслетки»), реберно-хрящевых сочленений («рахитические четки»).
Изменения со стороны внутренних органов при рахите обусловлены ацидозом, гипофосфатемией, расстройствами микроциркуляции и могут включать одышку, тахикардию, снижение аппетита, неустойчивый стул (диарею и запоры), псевдоасцит.
В период реконвалесценции нормализуется сон, уменьшается потливость, улучшаются статические функции, лабораторные и рентгенологические данные. Период остаточных явлений рахита (2-3 года) характеризуется остаточной деформацией скелета, мышечной гипотонией.
У многих детей рахит протекает в легкой форме и не диагностируется в детском возрасте. Дети, страдающие рахитом, часто болеют ОРВИ, пневмонией, бронхитом, инфекциями мочевыводящих путей, атопическим дерматитом. Отмечается тесная связь рахита и спазмофилии (детской тетании). В дальнейшем у детей, перенесших рахит, часто отмечается нарушение сроков и последовательности прорезывания зубов, нарушение прикуса, гипоплазия эмали.
Диагностика рахита
Диагноз рахита устанавливается на основании клинических признаков, подтвержденных лабораторными и рентгенологическими данными. Для уточнения степени нарушения минерального обмена проводится биохимическое исследование крови и мочи. Важнейшими лабораторными признаками, позволяющими думать о рахите, служат гипокальциемия и гипофосфатемия; увеличение активности щелочной фосфатазы; снижение уровня лимонной кислоты, кальцидиола и кальцитриола. При исследовании КОС крови выявляется ацидоз. Изменения в анализах мочи характеризуются гипераминоацидурией, гиперфосфатурией, гипокальциурией. Проба Сулковича при рахите отрицательная.
При рентгенографии трубчатых костей выявляются характерные для рахита изменения: бокаловидное расширение метафизов, нечеткость границ между метафизом и эпифизом, истончение коркового слоя диафизов, неотчетливая визуализация ядер окостенения, остеопороз. Для оценки состояния костной ткани может использоваться денситометрия и КТ трубчатых костей. Проведение рентгенографии позвоночника, ребер, черепа, нецелесообразно ввиду выраженности и специфичности в них клинических изменений.
Дифференциальная диагностика при рахите проводится с рахитоподобными заболеваниями (D-резистентным рахитом, витамин-D-зависимый рахитом, болезнью де Тони-Дебре-Фанкони и почечным тубулярным ацидозом и др.), гидроцефалией, ДЦП, врожденным вывихом бедра, хондродистрофией, несовершенным остеогенезом.
Лечение рахита
Комплексная медицинская помощь ребенку с рахитом складывается из организации правильного режима дня, рационального питания, медикаментозной и немедикаментозной терапии. Детям, страдающим рахитом, необходимы ежедневное пребывание на свежем воздухе в течение 2-3 часов, достаточная инсоляция, более раннее введение прикорма, закаливающие процедуры (воздушные ванны, обтирания). Важное значение имеет правильное питание кормящей мамы с приемом витаминно-минеральных комплексов.
Специфическая терапия рахита требует назначения витамина D в лечебных дозах в зависимости от степени тяжести заболевания: при I ст. – в суточной дозе 1000-1500 МЕ (курс 30 дней), при II – 2000-2500 МЕ (курс 30 дней); при III – 3000-4000 МЕ (курс – 45 дней). После окончания основного курса витамин D назначается в профилактической дозе (100-200 МЕ/сут.). Лечение рахита следует проводить под контролем пробы Сулковича и биохимических маркеров для исключения развития гипервитаминоза D. Поскольку при рахите часто отмечается полигиповитаминоз, детям показан прием мультивитаминных комплексов, препаратов кальция, фосфора.
Прогноз и профилактика
Начальные стадии рахита хорошо поддаются лечению; после адекватной терапии отдаленные последствия не развиваются. Тяжелые формы рахита могут вызывать выраженные деформации скелета, замедление физического и нервно-психического развития ребенка. Наблюдение за детьми, перенесшими рахит, проводится ежеквартально, не менее 3 лет. Рахит не является противопоказанием для профилактической вакцинации детей: проведение прививок возможно уже через 2-3 недели после начала специфической терапии.
Профилактика рахита делится на антенатальную и постнатальную. Дородовая профилактика включает прием беременной специальных микронутриентных комплексов, достаточное пребывание на свежем воздухе, полноценное питание. После родов необходимо продолжать прием витаминов и минералов, осуществлять грудное вскармливание, придерживаться четкого распорядка дня, проводить ребенку профилактический массаж. Во время ежедневных прогулок личико ребенка следует оставлять открытым для доступа к коже солнечных лучей. Специфическая профилактика рахита новорожденным, находящимся на естественном вскармливании, осуществляется в осенне-зимне-весенний период с помощью витамина D и УФО.
Симптомы рахита у детей
Такое заболевание как рахит, встречается во всех странах мира. Рахит — это заболевание детей, преимущественно первых трех лет жизни. Связано она с нарушением фосфорно-кальциевого обмена в организме в результате нехватки витамина D.
 Для того, чтобы своевременно поставить диагноз, необходимо знать основные симптомы рахита у детей. О них, мы сегодня и поговорим.
Для того, чтобы своевременно поставить диагноз, необходимо знать основные симптомы рахита у детей. О них, мы сегодня и поговорим.
Согласно классификации рахита различают несколько периодов в течение рахита, для каждого периода характерны свои клинические проявления.
Классификация рахита
- Начальный;
- Разгара;
- Реконвалесценции (выздоровления);
- Остаточных явлений рахита;
По тяжести заболевания:
- Легкий (I степень);
- Средней тяжести (II степень);
- Тяжелый (III степень);
По течению различают:
острый, подострый и рецидивирующих рахит.
Признаки рахита у детей
Симптомы рахита в начальный период заболевания
Клинические проявления связаны с изменениями, которые происходят в различных органах и системах. В начальном периоде нарушения происходят главным образом в центральной и вегетативной нервной системе, в коже, мышечной и костной системе.
Проявления рахита со стороны нервной системы — повышенное беспокойство, пугливость ребенка, раздражительность, дети сильно реагируют на громкие звуки, вздрагивают при прикосновении и при ярком свете, становятся капризными, нарушается сон, преобладает красных дермографизм (при проведении пальцем по коже ребенка с небольшим давлением, продолжительное время остается красная полоса), повышенная потливость.
Кожные проявления — эти проявления в основном связаны с повышенной потливостью. Пот при рахите липкий, имеет кислый запах. Наиболее интенсивно ребенок потеет во сне и при кормлении. Больше всего потеет волосистая часть головы, в результате чего малыш часто трет голову о подушку, что приводит к облысению затылка. Также к кожным проявлениям относятся: снижение тургора кожи, упорная, длительно не проходящая потница.
Мышечная система — отмечается снижение мышечного тонуса (мышечная гипотония), а также присоединение запоров (в результате нарушения перистальтики кишечника).
Костные изменения для начального периода не характерны. Возможна лишь небольшая податливость краев большого родничка у младенцев.
Лабораторные и инструментальные методы исследования
- Рентгенологические изменения в начальный период не характерны.
- В крови в этот период может быть: гипофосфатемия (снижение уровня фосфора), кальций в норме, ацидоз, повышение уровня щелочной фосфотазы.
- В анализе мочи — повышение количества аммиака, фосфора. Моча приобретает резкий запах.
Период разгара (цветущий рахит)
Начальный период продолжается в среднем от 1,5 недели до 1 месяца, после чего заболевание переходит в период разгара с более отчетливыми клиническими проявлениями.
Центральная и вегетативная нервная система — отмечается усиление потливости, нарастание общей слабости, появляется эмоциональная лабильность, отставание в психо-моторном развитии (дети позже начинают поднимать голову, сидеть, вставать, ходить).
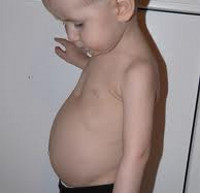
Мышечная система — усиление запоров, появляется «разболтанность» суставов. Мышцы становятся вялыми и дряблыми, живот становится большим, распластанным («лягушачий» живот), отмечается расхождение мышц живота, высокое стояние диафрагмы.
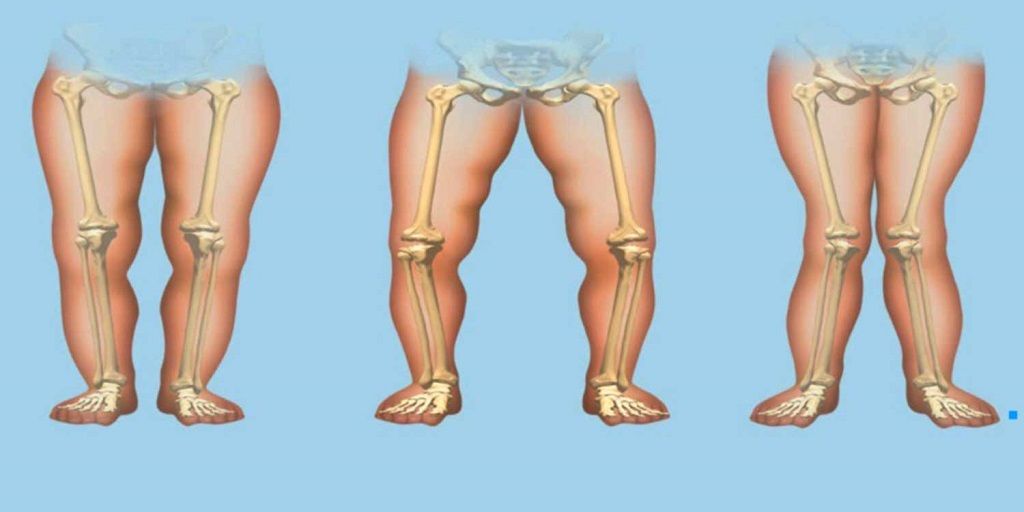
 Костные изменения — уплощение затылка, краниотабес (размягчение плоских костей черепа), при надавливании создается впечатление мягкого пергамента или тонкой пластинки. Череп приобретает квадратную форму, может быть увеличение лобных и затылочных бугров, седловидный нос. Нарушается процесс прорезывания зубов (несвоевременно и неправильно), возможно нарушение прикуса. Отмечается деформация грудной клети (грудь «сапожника», «куриная» грудь, лордоз, кифоз). Искривление длинных трубчатых костей, плоский таз. В результате усиленного образования осстеоидной ткани появляются характерные утолщения на границе хрящевой и костной ткани — рахитические «четки» на ребрах, «браслетки» в области запястья, фаланги пальцев также утолщаются и появляются «нити жемчуга». Происходит О-образное искривление ног, реже встречается Х-образное искривление. Присоединяется плоскостопие.
Костные изменения — уплощение затылка, краниотабес (размягчение плоских костей черепа), при надавливании создается впечатление мягкого пергамента или тонкой пластинки. Череп приобретает квадратную форму, может быть увеличение лобных и затылочных бугров, седловидный нос. Нарушается процесс прорезывания зубов (несвоевременно и неправильно), возможно нарушение прикуса. Отмечается деформация грудной клети (грудь «сапожника», «куриная» грудь, лордоз, кифоз). Искривление длинных трубчатых костей, плоский таз. В результате усиленного образования осстеоидной ткани появляются характерные утолщения на границе хрящевой и костной ткани — рахитические «четки» на ребрах, «браслетки» в области запястья, фаланги пальцев также утолщаются и появляются «нити жемчуга». Происходит О-образное искривление ног, реже встречается Х-образное искривление. Присоединяется плоскостопие.
Следует отметить, что деформации нижних конечностей могут быть самыми разнообразными, всё зависит от степени тяжести рахита.
Дыхательная система — в результате деформации грудной клетки, сниженного тонуса мышц, в том числе и диафрагмы, изменений со стороны ЦНС нарушается легочная вентиляция. Поэтому эти дети предрасположены к восполнению легких.
Лабораторные данные в период разгара
В крови — снижение уровня кальция, фосфора, повышение уровня щелочной фосфотазы, ацидоз, может быть гипохромная анемия
В моче — фосфор в норме или повышен.
Изменения на рентгенограмме в период разгара
Остеопороз (особенно в местах интенсивного роста), бокаловидное расширение метафизов, эпифиз приобретает блюдцеобразную форму размытость и нечёткость зон предварительного обызвествления.
Период репарации, реконвалесценции
В этот период (через 3-4 недели от начала лечения) у детей начинают исчезать признаки активного рахита, нормализуется концентрация фосфора в крови, хотя уровень кальция может еще оставаться сниженным.
ЦНС — улучшение самочувствия, снижение потливости, нормализация сна.
Мышечная система — тонус мышц постепенно приходит в норму, сохраняется повышенная подвижность суставов.
Костные изменения — к сожалению эти изменения остаются на всю жизнь.
Лабораторные данные — кальций крови умеренно снижен, фосфор в норме или повышен, щелочная фосфотаза крови в норме, алколоз.
Изменения на рентгенограмме — неравномерное уплотнение зон роста.
Период остаточных явлений
Остаточные явления диагностируют, как правило, у детей двух — трех лет. В этот период уже нет признаков активного рахита и лабораторные данные в пределах нормы, но хорошо видны последствия перенесенного рахита. В основном это костные изменения (деформация грудной клетки, нарушение осанки, деформация нижних конечностей, неправильный прикус и другие).
Что касается степеней тяжести, то в настоящее время принято, что для диагноза рахита I степени обязательным является наличие легких костных изменений в виде податливости костей черепа при пальпации, краниотабес, утолщения на ребрах в местах перехода хряща в кость.
Для II степени характерно: выраженные изменения со стороны костей и других органов, на рентгенограмме — расширение метафизов трубчатых костей и их чашеобразная деформация. В крови — снижение уровня фосфатов и кальция, увеличение активности щелочной фосфотазы.
Тяжелая (III) степень характеризуется грубыми деформациями черепа, грудной клетки, нижних конечностей. Отмечается задержка статических и моторных функций. Помимо костных изменений присоединяются тахикардия, одышка, увеличение печени.
На рентгенограмме — грубая перестройка рисунка костной ткани, разрежение костей, расширение и размытость зоны метафизов. Могут быть переломы без смещения, по типу зеленой веточки (поднадкостничные).
В крови — выраженное снижение уровня фосфатов и кальция.
Течение рахита у грудных детей может быть острым и подострым. При остром течение преобладают признаки остеомаляции (размягчения костной ткани), чаще всего у детей первых 6 месяцев жизни. В более позднем возрасте чаще всего отмечается подострое течение с преобладанием симптомов остеодной гиперплазии (разрастание костной ткани).
Рахит у детей. Причины возникновения рахита. Лечение рахита у ребенка
Рахит – это заболевание растущего организма, связанное с недостатком витамина D и характеризующееся нарушением всех видов обмена, но прежде всего фосфорно – кальциевого. Это гиповитаминоз D. Болеют рахитом дети первых двух-трех лет жизни.
Причины возникновения рахита у детей
Причины возникновения рахита у детей условно подразделяются на 2 группы. Но в основе заболевания как правило, лежит сразу несколько причин.
- Со стороны ребенка предрасполагающими факторами к возникновению рахита являются: недоношенность ребенка, несовершенство печени и почек, анатомо-физиологические особенности костей ребенка (быстрое вымывание кальция).
- Со стороны внешней среды предрасполагающими факторами к возникновению рахита считают:
- Неблагоприятное течение беременности (гестозы беременных);
- Патологии новорожденных (асфиксия, родовые травмы и т.д.);
- Нерациональное питание ребенка. При грудном вскармливании – питание матери должно быть разнообразным, включающим витамины и минералы. При искусственном вскармливании – адаптированные смеси, а не молоко коров, коз или кефир. С октября по апрель детям рекомендуют добавлять в рацион витамин D;
- Недостаточные прогулки с ребенком.
При соединении нескольких факторов в организме ребенка нарастает дефицит витамина D, что и ведет к возникновению рахита.
Патогенез (развитие) заболевания
Витамин D это эргокальциферол (попадает в организм из продуктов питания) или холикальциферол (образуется в организме под действием УВ-лучей). Из-за ряда причин, описанных выше, в организме ребенка наблюдается нехватка витамина D.
Что же происходит в организме ребенка при недостатке витамина D, почему нарушаются обменные процессы и деформируются кости?
Гиповитаминоз D ведет к нарушению всасывания кальция в кишечнике, – следственно начинается гипокальциемия (пониженное содержание кальция в крови). Из-за этого усиливается функция паращитовидной железы = паратгормон этой железы способствует вымыванию кальция из костей (чтобы повысить уровень кальция в крови). Это – остеомаляция, т.е. процесс размягчения костных тканей.
Помимо воздействия на кальциевый обмен, паратгормон также нарушает всасывание фосфора. Уровень фосфора в крови снижается – это гипофосфатемия. Из-за этого нарушаются окислительно-восстановительные процессы, в результате начинается ацидоз (увеличение кислотности в балансе крови, т.е. PH уменьшается). В кислой среде соли кальция не откладываются в костях, а остаются в крови в растворенном виде.
В результате чего мере роста ребенка у него вместо нормальной костной ткани образуется грубая соединительная хрящевая ткань (которая не обладает свойствами костной ткани). Это – остеоидная гиперплазия, т.е. процесс образования неполноценной костной ткани.
Степени тяжести рахита у детей
Различают 3 степени тяжести рахита у детей:
- 1 степень рахита соответствует начальному периоду заболевания (смотри далее);
- 2 степень рахита характеризуется умеренно-выраженными изменениями в костной и мышечной системах ребенка;
- 3 степень рахита – тяжелая степень, при которой происходит не только поражение костной, мышечной систем, но и ярко – выраженное отставание ребенка в психомоторном развитии. Характеризуется появлением осложнений и остаточных явлений перенесенного рахита.
Характер течения рахита у детей
- Острый тип течения рахита. При этом типе течения у детей преобладают явления остеомаляции.
- Подострое течение рахита. При этом типе заболевание развивается медленно, преобладают признаки остеоидной гиперплазии.
- Рецидивирующее течение рахита. На фоне течения рахита у ребенка происходит обострение. Может быть связано с болезнью ребенка (например, при простудном заболевании).
Клиника (симптомы) рахита у детей
Первые признаки рахита у детей начинаются на 2м месяце жизни, а у недоношенных детей могут появится с первых недель жизни. Клинические симптомы рахита у детей зависят от периода заболевания.
Периоды рахита у детей:
- Период начальных изменений. В этот период наиболее страдает нервная система ребенка. Малыш становится эмоционально лябильным (резко начинает плакать без видимых причин, так же быстро может успокоится). Ребенок вздрагивает во сне, часто просыпается. Происходят нарушения аппетита (ребенок вяло и неохотно ест). Одним из важных признаков рахита в этом периоде является повышенная потливость малыша (особенно кожи головы). Потливость вызывает зуд, ребенок пытается чесать головку, в результате чего вытираются волосики и происходит облысение затылочной части головы.
Появляются признаки остеомаляции – края родничка ребенка (или родничков – у недоношенных детей) становятся податливыми на ощупь. Появляется краниотабес – размягчение костей черепа.
При раздевании ребенка от одежды идет кислый запах пота. Моча ребенка также приобретает кислый аммиачный запах.
Этот период продолжается 3 – 4 месяца. - Период разгара заболевания (начинается у ребенка после 5 месяца жизни).
В этом периоде наиболее выраженно страдает костная и мышечная системы малыша (видные изменения представлены на рисунке ниже):- Изменения на черепе. Позднее закрытие родничка, выражены лобные и теменные бугры. Формирование неправильного прикуса.
- Деформация грудной клетки. На границе костных и хрящевых сочленений ребер появляются бугорки – «четки». Под ребрами наблюдается углубление (впадина), получившая название Гаррисонова борозда. Грудная клетка имеет форму усеченного конуса с расширенной нижней апертурой. Деформация грудины идет по типу куриной груди или груди сапожника (ребра сильно выдаются вперед).
- При ранней посадке ребенка сзади формируется рахитический горб или кифоз.
- Деформация костей конечностей. Конечности имеют искривления двух типов: О и Х – образные искривления (на рисунке показано О – образное искривление ног больного рахитом). На руках формируются браслетки (в лучезапястных суставах), на фалангах пальцев – нити жемчуга – все это утолщения эпифизов, которые становятся видны визуально.
- Мышечная система. У больных рахитом развивается гипотония поперечно полосатой и гладкой мускулатуры (поэтому у ребенка наблюдается распластанный живот – «лягушачий живот»). Происходит разболтанность суставно-связочного аппарата.
- У детей, страдающих рахитом, наблюдаются одышка, тахикардия, аппетит снижен.
- Идет задержка психомоторного развития, которая при своевременном лечении проходит без последствий.
- Дети с рахитом склонны к анемиям. Иммунитет у них также снижен, что означает большой риск присоединения вторичной инфекции.

Продолжается второй период рахита несколько месяцев, затем, при своевременном лечении, наступает третий период. - Период реконвалесценции. Период выздоровления. Некоторые полагают, что лечить рахит необязательно и рахит самостоятельно полностью проходит без лечения к 4 годам ребенка. Однако это не так. Дети с нелеченым рахитом страдают от остаточных явлений этого заболевания.
- Период остаточных явлений. После рахита тяжелой степени и нелеченого рахита у детей остаются явления остаточного характера. Это могут быть деформации костей таза (например, суженный таз – у женщины впоследствии может привезти к родовым травмам ее ребенка при родах или явится показанием к кесареву сечению), плоскостопие, неправильный прикус, упорно возникающий кариес молочных и постоянных зубов, хрупкие кости, которые становятся подвержены частым переломам, артрит и другие явления.
Лечение рахита у детей
Лечение рахита амбулаторное. Прививки при рахите проводятся в соответствии с Национальным Календарем прививок.
В основе лечения рахита у детей немаловажным является создание условий, благоприятных для развития ребенка и способствующих профилактике осложнений:
- Прогулки с ребенком должны осуществляться каждый день, желательно по нескольку раз (в зависимости от погоды).
- Если ребенок маленький, необходимо проводить частую смену положения в кроватке.
- Развитие навыков у ребенка (сидение, переворачивание, ходьба) должны быть только по желанию ребенка, ни в коем случае не насильно! Это может привезти к искривлению костей малыша.
- Рекомендуется курсы массажа, однако следует обратить внимание, что вначале массаж должен быть щадящим.
- Легкая гимнастика в соответствии с возрастом ребенка и его состоянием (после консультации с ортопедом).
- Кормление ребенка. Если вы кормите грудью, то питание матери должно быть сбалансировано, дополнительные витамины, мясные, молочные продукты должны присутствовать в рационе ежедневно! При искусственном вскармливании – хорошая адаптированная молочная смесь, а не молоко коров или коз! Обратите внимание, что при рахите в рацион ребенка прикорм вводится раньше, чем у других детей (вне зависимости от того, питается ли ребенок материнским молоком. Или получает адаптированную смесь). Например, творог вводится уже с 3х месяцев. Об особенностях введения прикорма для Вашего ребенка лучше проконсультироваться с лечащим врачом.
Медикаментозное лечение рахита у детей
Основой лечения рахита является курсовой прием витамина D. Как правило детям назначают суточную дозу от 3000 до 5000 МЕ (международных единиц) в зависимости от степени тяжести заболевания).
Масляный раствор витамина D – 1 капля масляного раствора содержит 1500 МЕ.
Водный раствор витамина D – 1 капля водного раствора содержит 500 МЕ.
Курс лечения составляет примерно 1.5 – 2 месяца.
После основного курса назначается профилактическая доза витамина D по 500 МЕ в сутки в течение последующих двух – трех лет после перенесенного заболевания.
Помимо витамина D назначают:
- Препараты кальция. Чтобы избежать возникновения спазмофилии на фоне выздоровления от рахита детям в течение 2х недель назначают препараты кальция (глюконат кальция, глицерофосфат кальция).
- При гипотонии мышц ребенку проводятся инъекции АТФ (аденозинтрифосфорная кислота).
- Дополнительно назначают витамины группы B и аскорбиновую кислоту.
- Рекомендуется физиотерапевтическое лечение – лечебные ванны, УФО – облучение. На время УФО прием витамина D отменятся (чтобы избежать его избытка).
Профилактика рахита у детей
- Антенатальная (дородовая) профилактика рахита. Бывает неспецифическая и специфическая.
- Постнатальная (послеродовая) профилактика – касается непосредственно самого ребенка. Также может быть неспецифической и специфической.
Неспецифическая профилактика (дородовая и послеродовая) – это прогулки, питание и профилактика простудных заболеваний.
Предполагает ежедневные прогулки сначала беременной женщины, а затем матери с малышом.
Правильное питание, употребление в пищу мясных, молочных продуктов беременной женщиной. Для ребенка – грудное вскармливание (при сбалансированном рационе кормящей матери) или адаптированная молочная смесь (в этом случае не назначаются дополнительные препараты витамина D для профилактики). Прикорм вводится в соответствии с возрастом малыша и после консультации специалиста.
Специфическая профилактика – это курсовой прием витамина D.
У беременной женщины – с 28 недели беременности назначается витамин D в дозе 500 МЕ (или в составе поливитаминов).
Доношенному ребенку начиная с 1 месяца жизни и до 2х лет назначают витамин D в суточной дозе 500 МЕ. Исключение составляет теплый период года (с мая по сентябрь – для Европейской части России). Однако помните, что если вы кормите ребенка смесью, то в ней уже содержится необходимое количество витамина D, поэтому дополнительные препараты не рекомендуются.
Недоношенным детям назначают суточную дозу витамина D в 1000 МЕ в течение всего года.
2 раза в год детям могут быть предложены курсы препаратов кальция (при недостаточном употреблении продуктов, содержащих кальций, в пищу).
При соблюдении всех правил профилактики рахит обойдет стороной Вашего малыша.
Рахит у детей: виды, причины, симптомы, лечение и профилактика

Рахитом называют тяжелое нарушение обменных процессов, напрямую связанное с дефицитом витамина D, пагубно влияющее на скелет, мышечную ткань и центральную нервную систему детей первого года жизни .
Рахит известен с древних времен – многие дети на картинах известных художников XV-XVI веков изображены с характерными признаками (плоский живот, кривые ноги, прямой затылок). Заболевание достаточно распространено до сих пор – от рахита страдает минимум треть всех рождающихся детей. Чаще болеют люди, живущие в северных районах страны: сказывается дефицит солнечного света.
Для чего нужен в человеческом организме витамин D?

Вещество необходимо для нормального усвоения фосфора и кальция из пищи, поступающей в ЖКТ. Эти минералы укрепляют скелет, повышают плотность костей и улучшают состояние зубов, волос и ногтей.
Кальциферол, или витамин D, поступает в организм человека двумя путями:
- Вместе с пищей и в виде лекарственных препаратов через желудок и кишечник.
- Через кожу – вследствие ультрафиолетового облучения (естественного или искусственного).
Причины развития недуга
Рахит может возникать у малышей до года и после года по следующим причинам:
- недостаточное пребывание на открытом воздухе под солнечными лучами (болезнь чаще развивается зимой);
- дефицит необходимых минералов в ежедневном рационе ребенка;
- лечение некоторыми медикаментозными препаратами (противосудорожные средства, глюкокортикоиды и пр.);
- недостаточное поступление витамина D вследствие проблем с работой органов ЖКТ (диарея и пр.);
- смуглая кожа у младенца (дети с такой кожей часто не способны вырабатывать достаточное количество кальциферола);
- наследственная предрасположенность к недостаточному всасыванию минеральных веществ кишечником;
- нарушения работы почек и печени;
- незрелость паращитовидных желез, надпочечников, щитовидной железы.
Дополнительные факторы риска
Риск заболеть рахитом в младенческом возрасте и заполучить осложнения в два года и старше повышается в следующих случаях:
- недоношенные дети (родившиеся ранее 36-й недели беременности, с весом меньше 2,5 кг);
- дети, родившиеся с большим первоначальным весом;
- дети из двойни
- неправильное питание в младенчестве (кормление коровьим или козьим молоком, манной кашей на молоке);
- слишком позднее начало прикорма;
- неправильный прикорм грудничка;
- отсутствие белковой пищи в раннем возрасте (вегетарианство родителей);
- дети, рожденные в осенне-зимний период;
- дети, проживающие на севере (полярная ночь – отсутствие солнечного света) или в районах со смогом, частой облачностью (например, Ленинградская область);
- дети, подвижность которых была сильно ограничена (тугое пеленание на все сутки, отсутствие детского массажа и гимнастики, необходимость долгого обездвиживания при лечении каких-либо недугов)
Кроме того, есть мнение, что рахит чаще встречается у детей мужского пола и малышей со II группой крови.
Правильное поведение мамы в период беременности и отсутствие патологий также напрямую связано с частотой развития рахита. Риск его возникновения повышается в следующих случаях:
- неправильный рацион питания женщины во время беременности, в период лактации;
- гестоз беременных;
- пониженная физическая нагрузка во время вынашивания;
- слишком молодой возраст роженицы (до 18 лет);
- слишком зрелый возраст матери (после 40 лет);
- экстрагенитальные патологии;
- экстренное кесарево сечение после длительного периода схваток с искусственной стимуляцией;
- стремительные роды.
Симптомы рахита
Нехватка витамина D ведет к развитию рахита, который на начальных стадиях проявляется следующим образом:
- различные нарушения сна (частые пробуждения, плач, долгие укладывания на ночной и дневной сон);
- повышение раздражительности;
- частый беспричинный плач;
- повышение потливости, изменение состава пота (появляются раздражения на коже);
- облысение затылочного бугорка – возникает из-за повышенного потоотделения, раздражения кожи и натирания затылка о подушку;
- пониженный тонус мышц;
- плоский живот у малыша («лягушачий»);
- позднее появление первых зубов (в 7-8 месяцев и позднее), непоследовательное прорезывание;
- длительное зарастание «родничка» на голове;
- изменение состава мочи, появление неприятного запаха и опрелостей на коже ягодиц и промежности.
При дальнейшем прогрессировании рахит проявляется следующими костными изменениями:
- уплощение затылка из-за размягчения костей черепа;
- деформация ног (О-образная или Х-образная форма ног);
- деформации тазовых костей;
- непропорциональное разрастание костной ткани черепа («олимпийский лоб», асимметричная голова);
- образование костных мозолей в месте срастания реберного хряща и кости (“реберные четки”);
- выпяченность или вдавление грудины в нижней части.
Помимо скелета, прогрессирующее заболевание пагубно влияет также и на внутренние органы малыша, вызывая следующие отклонения:
- снижение иммунитета (частые простуды и ОРВИ);
- частые и обильные срыгивания при кормлении материнским молоком или смесью,
- хронические запоры;
- диарея;
- анемия, бледность кожных покровов;
- увеличенная печень.
Возможные осложнения
Запускать заболевание ни в коем случае нельзя – рахит имеет массу тяжелых последствий для малыша, которые могут еще «аукнуться» ему в будущем:
- задержка психомоторного развития (позднее начало самостоятельных передвижений, хождения, позднее развитие речи);
- остановка развития или регресс при начальной стадии недуга в возрасте после года (иногда кроха перестает ходить или говорить или разучивается ползать);
- раннее разрушение зубной ткани, кариес молочных зубов и их потеря;
- неправильный прикус;
- стойкая деформация грудины, заметная окружающим;
- сколиоз, наличие «горба» на спине;
- деформация ног и тазовых костей;
- плоскостопие;
- близорукость (появляется в младшем или среднем школьном возрасте).
Диагностирование недуга
Диагностирование заболевания проводится после следующих исследований:
- Визуальный осмотр малыша, опрос родителей.
- Пальпация пораженных мест (суставы, грудина, черепная коробка).
- Изучение истории болезни матери и ребенка, включая период беременности и способ родоразрешения.
- Сдача пробы мочи по Сулковичу для определения количественного содержания кальция. Сдается анализ с утра натощак, за пару дней из рациона крохи или мамы (в случае лактации) убирают все продукты с высоким содержанием кальция. В норме у ребенка должен быть показатель 2, у рахитичных же детей он часто отрицательный. Проба применяется также для контроля терапии.
- Сдача крови на определение активности фосфатазы, концентрации фосфора и кальция и прочих параметров, влияющих на нормальное усвоение витамина D.
- Рентгенограмма скелета.
- УЗ-исследование отдельных фрагментов скелета.
Окончательный диагноз ставит педиатр или ортопед.
Предупреждение рахита в период беременности
Профилактические меры по предупреждению развития D-авитаминоза у ребенка будущая мама должна начать еще в период вынашивания:
- необходимо часто подолгу гулять, находиться на солнце в период его малой активности;
- рекомендовано строго соблюдать режим отдыха (непрерывный ночной сон не менее 8-10 часов, возможность дневного полутора-двухчасового отдыха) и труда;
- нужно нормализовать питание (животный белок + фрукты + овощи + цельнозерновая выпечка), исключить из рациона все вредности (канцерогены, консерванты, красители, стабилизаторы, усилители вкуса);
- рекомендовано принимать поливитамины для беременных весь период вынашивания.
Питание младенца
Грудное вскармливание при условии отличного сбалансированного питания матери , отсутствия у нее депривации сна (понадобится включенный в родительство муж либо няня) и нормального отдыха – это прекрасный вариант. Однако материнское молоко не содержит нужного количества витамина D, поэтому его необходимо давать крохе дополнительно.
При невозможности ГВ выходом из положения являются адаптированные детские смеси. Они сбалансированы, обогащены нужными крохе витаминами и минералами и быстро готовятся. Только они,а никак не разбавленное молоко, должны составлять основу детского питания. Единственный минус – высокая стоимость, однако высококачественные продукты, необходимые для питания кормящей матери, также обойдутся в круглую сумму ежемесячно. При искусственном вскармливании тоже требуется профилактический прием витамина D.
После переведения ребенка на общий стол нужно обязательно давать ему продукты питания, богатые витамином D.
Профилактические мероприятия

Профилактические меры по предупреждению развития дефицита витамина D в организме младенца включают в себя:
- ежедневные прогулки с малышом на улице (необходимо «подставлять» личико крохи солнечным лучам в холодных северных широтах);
- закаливания ребенка;
- ежедневную гимнастику;
- детский массаж (как самостоятельный, так и общеукрепляющий, выполненный специалистом);
- профилактический прием масляного или водного раствора витамина D по согласованию с лечащим врачом
- профилактические курсы УФ-облучения младенца (до 20 сеансов подряд также по назначению педиатра), после окончания курса необходим отказ от приема витамина D на срок до одного месяца.
Лечение рахита у детей
Лечить заболевание необходимо сразу же после его диагностирования, нужно подходить к этому комплексно. Последствия запущенного рахита могут преследовать человека всю жизнь, а в тяжелых случаях приведут к ограничению подвижности и инвалидности.
- ежедневное двух-трехчасовое пребывание на воздухе (малышей нельзя оставлять под прямыми солнечными лучами в период солнечной активности с 11:00 до 18:00);
- сбалансированное питание крохи и матери (в случае грудного вскармливания);
- грудничковое плавание;
- ежедневный массаж и зарядка.
Специфическое лечение рахита у малышей заключается в приеме лечебных доз витамина D, препаратов, содержащих кальций и фосфор. Необходимо строго следовать рекомендациям педиатра и ни в коем случае не превышать указанную дозу препарата.
Симптомы передозировки витамина D
Гипервитаминоз D проявляется у грудничков следующим образом:
- отсутствие аппетита;
- понос;
- рвота и тошнота;
- повышенная слабость;
- замедленное сердцебиение;
- интенсивные суставные боли;
- судорожный синдром;
- повышение температуры;
- потеря массы тела;
- затрудненное дыхание.
При появлении этих симптомов немедленно прекратите давать крохе витаминсодержащий препарат и покажите его педиатру!