Местная и системная терапия при лечении стрептодермии у детей. Стрептодермия у детей Стрептодермия у детей код по мкб 10
Разновидности стрептодермии по МКБ-10
Стрептодермия – инфекционное заболевание кожи, вызванное деятельностью бактерий рода стрептококков. В большинстве случаев от него страдают дети младше 12 лет. У взрослых людей оно встречается редко.
Передается болезнь 2 способами:
- Прямой или косвенный контакт с больным: объятия, прикосновения, использование общих предметов (посуда, полотенца, игрушки).
- Воздушно-капельным, то есть через общий воздух.
Стрептодермия в международной классификации болезней (МКБ-10) обозначается кодом L01.1.
Причины
Основная причина заболевания – деятельность различных штаммов стрептококка. Эту бактерию можно найти на любом участке кожи человека, включая слизистые оболочки глаз, носа, пищеварительной системы и репродуктивных органов. У здорового человека она подавляется местным иммунитетом. Но при некоторых обстоятельствах она получает возможность проникнуть в организм и начать свою вредоносную активность:
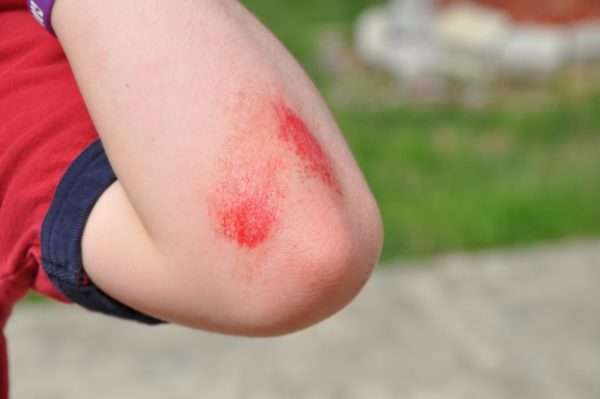
- Повреждения кожи: царапины, ссадины, раны, язвы, ожоги, потёртости.
- Слабый иммунитет по причине возраста, плохого питания, в котором преобладают легкие углеводы (сладости) и отсутствуют в нужном количестве витамины, длительных психологических перегрузок.
- Плохая гигиена или её отсутствие.
Главную роль в появлении стрептодермии играют только первые 2 причины. Третья является дополнительным источником инфекции и отягчает лечение заболевания.
Разновидности заболевания и симптоматика
Медицинская литература предлагает следующую классификацию стрептодермии:
- стрептококковое импетиго,
- буллезное или пузырьковое импетиго,
- щелевидное импетиго,
- поверхностный панариций,
- стрептококковая эктима,
- сухая стрептодермия.
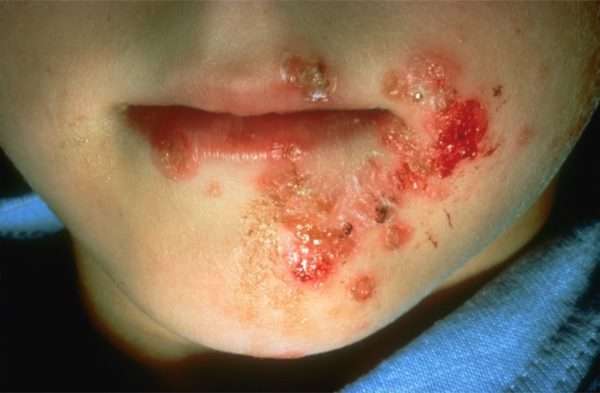
Стрептококковое импетиго встречается чаще остальных видов стрептодермии и считается её классической формой. Её характерный симптом – округлые покраснения, в дальнейшем переходящие в везикулы, появляющиеся на голове, спине, руках и ногах. Является самой легкой формой заболевания.
Пузырьковое импетиго характерно глубоким поражением кожи и, как следствие, длительным лечением. Высыпания у этой формы заболевания имеют вид крупных пузырей, наполненных гнойной или серозной жидкостью. Чаще всего они расположены на конечностях. На их месте после самопроизвольного или намеренного вскрытия появляются мокнущие раны.
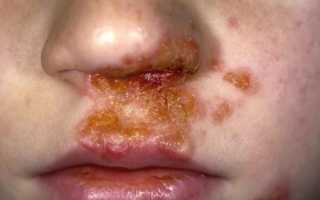
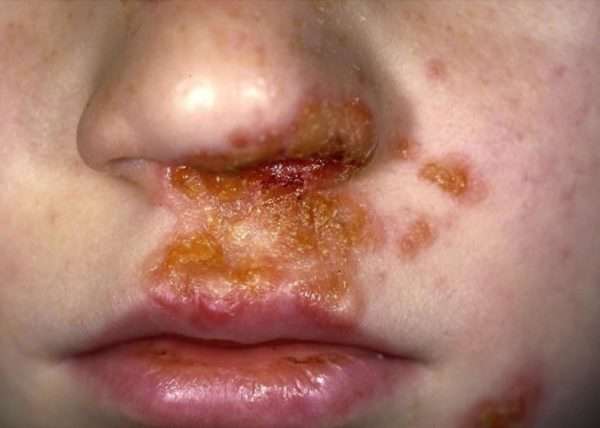
Щелевидное импетиго или «заеда» представляет собой один или несколько гнойничков, возникающих в углах рта, глаз или под носом. Эта разновидность болезни опасности не представляет и легко лечится. Иногда переходит в хроническую форму при нарушении обмена веществ.
Поверхностный панариций – сопутствующее стрептококковой стрептодермии заболевание. Оно возникает из-за переноса под кожу вокруг ногтя возбудителя основной болезни. Это происходит из-за расчесывания сыпи. Она проявляется отеками и воспалениями кожи в месте проникновения стрептококка, а также появлением аналогичной сыпи или эрозий. Не начатое вовремя лечение может лишить больного ногтевой пластины.
Стрептококковая экзема – тяжелая в лечении разновидность заболевания, поражающая конечности и ягодицы. Сопровождается сыпью, переходящей в глубокие и болезненные язвы.
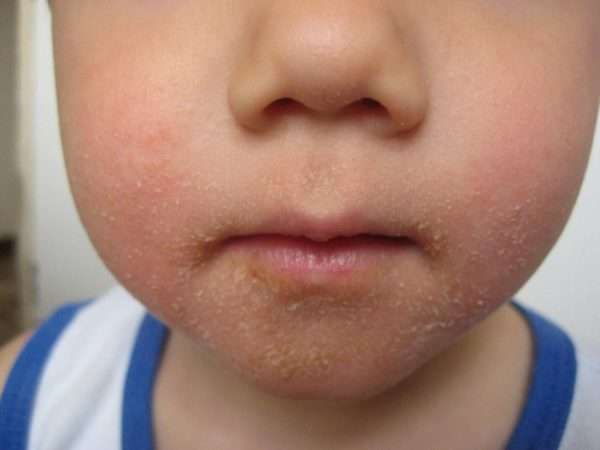
Последний тип отличается от остальных отсутствием пузырьковой сыпи. Сухая стрептодермия сопровождается появлением красных пятен, на поверхности которых находится большое количество омертвевшей кожи. Её присутствие вызывает сильный зуд.
Каждая форма стрептодермии, помимо специфических проявлений, имеет общие симптомы:
- повышение температуры до 37,5 – 38°C,
- интоксикация организма,
- слабость и общее недомогание.
- увеличенные в размерах лимфатические узлы,
- тошнота, рвота,
- боль в мышцах и ломота в суставах.
Течение болезни
Как и любая другая болезнь, стрептодермия развивается по характерному только для неё пути. Он включает в себя 4 стадии:
- Инкубационный период.
- Буллезный или пузырьковый период.
- Вскрытие сыпи и образование язвочек.
- Выздоровление.
Первый период длится от 3 до 10 дней. В это время на теле появляются округлые пятна тёмно-розового цвета. Появляется зуд и субфебрильная температура (37-37,3°С).
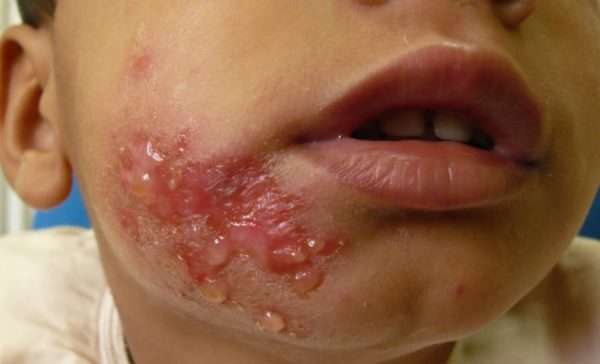
На втором этапе пятна наполняются мутной жидкостью или гноем. Через несколько дней они вскрываются или больной сам разрушает их оболочку при помощи ногтей из-за нестерпимого зуда. Но лучше для этой цели использовать стерильные иглы от шприцов.
Это событие обозначает переход к третьей стадии заболевания. После вскрытия место поражения покрывается корочками грязно-желтого цвета. Их также следует убрать, а затем продезинфицировать полученную ранку.
После удаления корочек наступает стадия заживления и выздоровления. Она длится около недели. В среднем, от заражения до полного выздоровления проходит 10-15 дней.
Диагностика и лечение
Диагностикой и лечением стрептодермии занимаются следующие специалисты:
- педиатр, если болеет ребенок,
- терапевт, если болеет взрослый,
- дерматолог.
Целью диагностики является исключение из предварительного диагноза схожих кожных заболеваний: различных форм герпеса, атопического дерматита, пиодермии, крапивницы и других.
Для этого врач проводит осмотр, назначает общий анализ крови. В большинстве случаев этих данных достаточно, так как проявления стрептодермии очень специфичны.
Но иногда может потребоваться бактериальный посев соскоба или содержимого сыпи. Он позволяет определить тип возбудителя. Если же пациент начал использовать антисептические мази самостоятельно, то этот способ диагностики даёт ложноотрицательный результат.
После постановки диагноза врач назначает медикаментозное лечение. Для него обычно используют следующие группы препаратов:
- Антибиотики в виде таблеток или инъекций: Цефтриаксон, Амоксициллин, Флемоклав, Цефиксим, Кларитромицин.
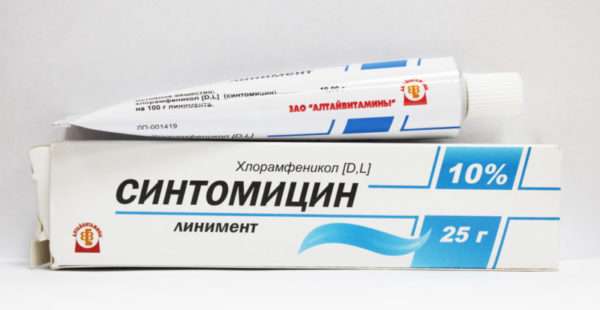
- Мази или кремы с антибактериальным и заживляющими эффектами: Тетрациклин, Левомеколь, Эритромицин, Синтомицин, Банеоцин.
- Антисептические растворы: Мирамистин, Хлоргексидин, борный спирт, раствор бриллиантовой зелени («зелёнка).
- Антигистамины для уменьшения зуда и покраснений: Зодак, Зиртек, Супрастин.
- Пребиотики для восстановления баланса микрофлоры в ЖКТ: Хилак Форте, Линекс, Лактобактерин,
- Иммуностимуляторы: Виферон, Полиоксидоний,
- Мультивитамины: Витрум, Алфавит, Супрадин.
Если у ребенка есть аллергия на антибиотики, то врач может назначить облучение ультрафиолетом. Он оказывает схожий эффект и при этом не вызывает аллергии.
Кроме приёма препаратов перорально (через рот) лечение предполагает обработку ранок после вскрытия пузырьков сыпи. Для этого кожа вокруг них смазывается зелёнкой или борным спиртом, а затем смазывают повреждение антибактериальной мазью. Эта процедура повторяется один раз в 12 часов до полного заживления.
Кроме выполнения рекомендаций врача необходимо поддерживать тело в чистоте, при этом избегая попадания воды на пораженные участки кожи. Также следует защитить последнюю от повторного расчесывания при помощи повязок или использования противоаллергических средств.

Осложнения
Неправильное или не вовремя начатое лечение может быть причиной серьезных заболеваний:
- переход в генерализованную форму (скарлатина),
- септицемия (попадание стрептококков в кровь),
- ревматизм ,
- постстрептококковый Гломерулонефрит (воспаление почек),
- каплевидный псориаз,
- миокардит.
Эти заболевания возникают редко, но вызывают серьезнейшие проблемы со здоровьем. Поэтому пренебрегать рекомендациями врача не следует.
Профилактика
Чтобы уменьшить вероятность заражения стрептодермией от члена семьи или в общественном месте надо соблюдать ряд несложных правил:
- Больной не должен принимать душ или ванну в течение 4-х дней с окончания инкубационного периода. Капли воды, оставшиеся после этой процедуры на стенках ванной или душевой кабины, могут заразить остальных домочадцев.
- Больного необходимо изолировать от остальных членов семьи. Также он должен пользоваться собственной посудой, постельным бельём, предметами гигиены.
- Вещи, используемые больным, требуется подвергать серьёзной антисептической обработке, так как стрептококк может выдержать до 15 минут кипячения и 30 минут при 50°С.
- Убрать из комнаты больного «пылесборники»: мягкие игрушки, одежду, полотенца и т.д.
- Повышение иммунитета при помощи разнообразного питания, физической активности, закалки.
- При появлении царапин или ранок продезинфицировать их и заклеить пластырем с антисептической подушечкой. Санипластом, например.
Стрептодермия – очень заразная болезнь, передающаяся при контакте с другим человеком. Её главная причина – симбиотическая бактерия рода стрептококк. Терапия заболевания держится на трёх столпах: регулярный приём препаратов, обработка язвочек и соблюдение специальных правил гигиены членами семьи.
Как начинается стрептодермия и как ее лечить

Стрептодермия – это дерматологическое бактериальное заболевание, которое вызывается стрептококками. Характеризуется тем, что на коже образуются розоватые шелушащиеся округлые пятна.
Правильней называть это заболевание стрептодермии, поскольку вместе со стафилодермиями, они образуют обширную группу гнойничковых заболеваний кожи (пиодермии). В основе развития данных заболеваний лежит гнойный воспалительный процесс, поражающий кожу и подкожно-жировую клетчатку. Все пиодермии разделяются на клинические формы в зависимости от возбудителя, распространенности и глубины воспалительного процесса.
Код пиодермий (стафилодермия и стрептодермия) МКБ 10 – L08.0. Стрептококковое импетиго классифицируется как L01. Рожистое воспаление (вызывается бета-гемолитическими стрептококками группы А) классифицируется как А46.
Что такое стрептодермия
Симптомы заболевания достаточно многообразны и в значительной степени зависят от:
- глубины воспалительного процесса (поверхностная или глубокая стрептодермия);
- локализации воспалительного процесса;
- возраста пациента, состояния его иммунитета, наличия сопутствующих заболеваний и т.д.
Стрептодермия – классификация
В зависимости от глубины воспалительного процесса, стрептодермии принято разделять на поверхностные и глубокие.
Поверхностные формы стрептодермии представлены:
- стрептококковым импетиго;
- щелевым импетиго;
- паронихиями;
- папуло-эрозивными стрептодермиями;
- интертригинозными стрептодермиями;
- рожистыми воспалениями;
- синдромом стрептококкового токсического шока;
- острыми диффузными стрептодермиями.
К глубоким формам стрептодермий относят целлюлит (флегмону подкожно- жировой клетчатки) и вульгарную эктиму.
Причины возникновения стрептодермий
В норме, человеческая кожа колонизирована большим количеством условно-патогенных микроорганизмов. Они составляют ее естественную микрофлору и не вызывают воспалительного процесса.
Также, они способствуют поддержанию естественных защитных механизмов кожи.
При достаточном уровне иммунитета неповрежденная кожа обладает неспецифической резистентностью (относительной врожденной устойчивостью к некоторым патогенным микроорганизмам). Неспецифическая устойчивость является первым защитным барьером, препятствующим проникновению в организм инфекционных агентов.
Жирные кислоты, выделяемые кожей, обладают выраженным бактерицидным воздействием (разрушающим) на бета-гемолитические стрептококки группы А.
Факторами риска, способствующими развитию воспалительных процессов кожи и подкожно-жировой клетчатки, являются:
- иммунодефицитные состояния;
- стрессы, хронический дефицит сна, переутомления;
- постоянное переохлаждение;
- работа в жарких, душных помещениях;
- проживание в регионах с влажным климатом;
- работа в условиях высокой влажности (теплицы и т.д.);
- нарушения целостности кожных покровов;
- дефицит витаминов А, В, С, Е, а также цинка, магния или серы;
- несбалансированное питание;
- изменения гормонального фона (юношеские акне и т.д.);
- эндокринные заболевания (сахарный диабет, синдром поликистозных яичников, заболевания щитовидной железы и т.д.);
- сопутствующие заболевания кожных покровов (дерматиты, псориаз и т.д.);
- несоблюдение правил личной гигиены;
- неправильно подобранный уход за кожей (пересушивание кожи, использование слишком агрессивных очищающих средств и т.д.);
- применение некачественной косметики;
- ожирение;
- наличие очагов хронической инфекции (стрептококковые тонзиллиты).
Что может вызывать стрептодермию
Наиболее патогенными для человека стрептококками, часто вызывающими стрептодермию, являются гемолитические, зеленящие и негемолитические стрептококки.
Основной причиной всех стрептодермий являются бета-гемолитические стрептококки группы А. Зеленящие и негемолитические стрептококки поражают кожные покровы реже и, как правило, вызывают стрептодермию у детей или ослабленных пациентов.
Передаются стрептококки воздушно-капельно, при кашле, разговоре или чихании.
При наличии стрептококковых воспалительных процессов на коже (рожистое воспаление, импетиго и т.д.) инфекция может передаваться контактным путем (личные вещи, простыни).
При стрептодермиях поражается кожа вокруг рта, кожа голеней, подмышечных впадин, над молочными железами, в паховых и ягодичных складках и т.д. Также наблюдается периферическое распространение очага воспалительного процесса (от центра к периферии).
Стрептодермия: фото у детей и взрослых, лечение, МКБ-10
На поверхности кожи человека живет большое количество разных микробов, например, эпидермальные стрептококки. Здоровому организму с хорошим иммунитетом они не причиняют вреда.
При нарушении целостности наружного кожного покрова (микротравмы, порезы, экзема) эти бактерии могут проникнуть в глубокие слои и вызвать воспаление, которое называется стрептодермией.

Стрептодермия на руке у ребенка: фото
Отчего возникает эта патология, как она проявляется и лечится – попробуем разобраться.
Что это за болезнь
Стрептодермией в дерматологии обозначают целую группу инфекционных кожных заболеваний, возбудителями которых является стрептококк. К ним относятся импетиго, стрептококковые заеды, простой лишай лица, хроническая диффузная пиодермия, рожистое воспаление, вульгарная эктима. Первая форма является самой типичной и распространенной.

Стрептодермия у детей встречается чаще, чем у взрослых в связи с недостаточно совершенной иммунной системой, более тонкой и нежной кожей.
Предрасполагать к развитию заболевания могут следующие факторы:
- ослабление иммунной защиты организма (стрессы, переутомление, интоксикации, перемещение в другую климатическую зону и т.д.);
- наличие сопутствующих инфекционных (герпес, ветряная оспа) или хронических заболеваний в организме (диабет, псориаз, экзема, атопический дерматит);
- неполноценное питание или голодание (дефицит белка, витаминов и микроэлементов);
- работа на вредных производствах;
- сильное загрязнение и повреждение кожных покровов (микротрещины, ссадины, царапины, укусы насекомых);
- пренебрежение правилами индивидуальной гигиены или чрезмерная чистоплотность;
- воздействие низких (отморожения) или высоких (ожоги) температур;
- гипергидроз (повышенная потливость);
- нарушение кровообращения (варикозная болезнь).
Код по МКБ-10
Для анализа общей обстановки с заболеваемостью населения разных стран, а также с целью мониторинга частоты и распространенности болезней и других проблем, связанных со здоровьем, была создана международная стандартная классификация (МКБ). Она нужна всем врачам в их повседневной работе.
Согласно МКБ-10 стрептодермия относится к другим местным инфекциям кожи и подкожной клетчатки, обозначаемым кодом L08. В этом разделе есть код для пиодермии L08.1 (общий термин) и для уточненных инфекционных поражений L08.8.
Для случаев, когда необходимо идентифицировать возбудителя, используют дополнительный код, для стрептококков подходит B95 (от B95.1 до B95.5). Самая распространенная форма стрептодермии – это импетиго, у нее свой код L01. В случае сочетанной инфекции используется дополнительное кодирование индивидуально в каждом конкретном случае.

Как начинается стрептодермия
Инкубационный период (время от момента заражения до начальных проявлений болезни) составляет в среднем неделю. Начинается стрептодермия обычно остро с появления розовых пятен на коже, которые вскоре покрываются пузырчатой сыпью, сопровождающейся выраженным зудом.

Так начинается болезнь: фото
Наличие пузырьков с гнойным содержимым – это отличительная черта стрептодермии от дерматита. Везикулы вскоре лопаются, оставляя после себя эрозии, покрытые корочками медового цвета.

Поражение кожи может быстро распространиться на соседние и отдаленные участки, если пациент будет расчесывать элементы сыпи.
Симптомы и лечение у взрослых и детей будут отличаться в зависимости от варианта стрептококкового поражения кожи.
Виды стрептодермии
В зависимости от преобладающей симптоматики выделяют две формы стрептодермии:

- Мокнущая – на поверхности кожи последовательно появляются пузыри с гнойным содержимым, эрозии и корки, из-под которых выделяется жидкая субстанция.
- Сухая – на лице и шее присутствуют шелушение и розовые пятна без образования пузырей и мацерации (влажное разрыхление и набухание эпидермиса).
В зависимости от глубины поражения кожи бывает:
- поверхностный процесс (затрагивает только эпидермис) – импетиго, заеды, простой лишай кожи лица;
- глубокое воспаление (распространяется на нижележащие слои кожи) – стрептококковый целлюлит, эктима, язвенный вариант пиодермии.
Импетиго
Это самая частая форма болезни у взрослых людей. Высыпания появляются внезапно и проходят все стадии развития: папулы (бугорки), везикулы (пузырьки), небольшие эрозивные дефекты, желто-серые корочки.
Импетиго поражает обычно боковые поверхности носа, область над верхней губой, подбородок, пространства за ушными раковинами, кисти, крупные складки тела (у тучных пациентов). Больных всегда беспокоит сильный зуд. При расчесывании элементов процесс быстро распространяется по периферии.
После исчезновения сыпи (примерно через 5-7 дней) на месте воспаления может оставаться нестойкая гиперпигментация.

При буллезной (пузырной) форме импетиго появляются плотные пузыри на конечностях, которые медленно растут, сопровождаются сильным зудом и сухостью кожи.
Заеды
Так называются эрозии в виде трещинок и корочки в уголках рта. Они появляются у детей как осложнение после ветрянки или герпеса, у взрослых чаще возникают при использовании посуды после больного человека.

Предрасполагающим фактором в развитии данной патологии является повышенное слюнотечение при некоторых заболеваниях, неправильных зубных протезах, а также при недостаточности витаминов группы B.
Простой лишай лица
Это разновидность сухой стрептодермии, которая проявляется на лице локальным шелушением и розоватыми крупными пятнами с чешуйками на поверхности.
Данный вид болезни встречается в основном у юношей и мужчин молодого возраста. После лечения и прекращения шелушения на коже может временно сохраняться депигментация.
Эктима
Это поражение глубоких слоев кожи, при котором появляется гнойничок с серозно-гнойной жидкостью, для него характерна тенденция к периферическому росту и быстрому увеличению размеров.

Вскоре после образования гнойник высыхает в корку желто-зеленого цвета, в отличие от импетиго она не отделяется, а плотно держится на коже.
При снятии корки образуется болезненная глубокая язва с неровными краями и гноем внутри. Заживают такие элементы долго, практически всегда происходит образование рубца. Чаще всего эктима располагается на коже голеней и бедер.
Лечение
Лечить стрептодермию надо обязательно во избежание перехода болезни в хроническую форму, которая может давать периодические рецидивы при любом ослаблении защитных сил организма.

В большинстве случаев лечение в домашних условиях оказывается эффективным. Нельзя пытаться самостоятельно удалять корочки с поверхности тела. Это может сделать только врач.
Рекомендуется соблюдать следующую последовательность лечебных действий:
- обработать очаг поражения (засохшую корочку) 3%перекисью водорода;
- высушить стерильным материалом (бинтом, салфеткой);
- смазать кожу вокруг проблемного места (в радиусе не менее 2см) раствором бриллиантовой зелени, йодом, фурациллиновым, салициловым или левомицетиновым спиртом;
- мазь с антибактериальным веществом (например, с эритромицином) наносить на воспаленный участок под повязку или без нее в зависимости от локализации.

При хроническом течении болезни желательно пройти обследование для выяснения причины (диабет, сосудистые проблемы и т.п.) и назначения лечения у специалистов по профилю выявленной патологии, а также получить консультацию иммунолога.
Избавиться от стрептодермии можно, если вовремя обратить внимание на симптомы и не пытаться лечиться самостоятельно.
Видео
Местная и системная терапия при лечении стрептодермии у детей

Почему возникает заболевание и пути его передачи
По Международной классификации болезней 10 пересмотра (МКБ-10) стрептодермии присвоен код – L08. В данный раздел включена пиодермия с кодом L08.1 и уточненные инфекционные поражения – L08.8.
Причина возникновения стрептодермии у детей – попадание в организм и ведение жизнедеятельности в данной среде болезнетворного микроорганизма – стрептококка.
Таковой может закрепиться на кожном покрове, попав туда из следующих источников:
- предметы быта: из игрушек, полотенец, посуды и др.;
- от болеющего человека или от здорового, который является носителем инфекции;
- от болеющего такими патологиями, как: ангина, фарингит, скарлатина, трахеобронхит.
Заболевание имеет эпидемический характер. Дети, посещающие детские сады, школы, секции, могут заболевать, подхватив инфекцию от другого ребенка. Длительность инкубационного периода – от 2 до 10 дней.
Исходя из источника передачи инфекции, выделяют пути передачи заболевания:
- контактный: во время непосредственного контакта кожного покрова болеющего человека с эпидермисом здорового (во время игр, поцелуя или др.);
- контактно-бытовой: во время передачи от больного здоровому человеку какого-либо предмета – игрушки, полотенца, посуды и др.;
- воздушно-капельный: во время чихания или кашля, при попадании зараженной слюны на поврежденную кожу здорового человека.
Причины рецидива
При нормальном состоянии иммунной системы (как местной, так и общей), отсутствии нарушения целостности эпидермиса стрептококковая инфекция не имеет шансов на выживание в организме, попросту им подавляется.
Рецидивы, а также прогрессирующее течение заболевания возникают в следующих случаях:
- при нарушении иммунологической реактивности, что наблюдается у недоношенных детей, у детей, больных анемией, гельминтозом, гипотрофией;
- при сопутствующем развитии иной инфекционной патологии;
- при сопутствующем развитии хронического кожного заболевания (чесотки, педикулеза или др.);
- при аллергических симптомах, атопическом дерматите;
- при сопутствующем развитии отита, ринита (вследствие выделения экссудата из носа, который раздражает кожный покров).
На развитие заболевания влияют и внешние факторы: высокая или низкая температура (ожог, обморожение кожного покрова, через которые могут проникнуть в организм стрептококки).
В каких формах может протекать болезнь
Как выглядит стрептодермия, можно сказать, исходя из формы заболевания. В медицине существует разделение патологии на следующие разновидности.
Стрептококковое импетиго
Как начинается стрептодермия такой формы, сказать однозначно сложно. У одних детей начальный этап развития патологии – это легкое покраснение кожного покрова, у других сразу возникают характерные пузырьки.
В начале в пузырьках локализуется прозрачный экссудат, который со временем превращается в гной с примесями крови. Пузыри могут сливаться между собой в одно большое пятно. На вопрос, заразна ли стрептодермия у детей, можно с точностью сказать – да. Содержимое элементов, которые лопнули, имеет большой объем стрептококков, которые при попадании на кожу здорового человека, вызывают у него стрептодермию. После того, как пузырьки подсохли, на их месте остаются корочки, а после отсыхания последних – синие пятна.
Буллезное и щелевидное импетиго
Стрептодермия у детей выглядит в форме крупных пузырей, имеющих размер больше, чем элементы при стрептококковом импетиго. После того, как пузыри лопнули, на их месте образуется корочка, а после ее отсыхания – эрозия с прогрессирующим развитием.
Щелевидное на лице у ребенка – в виде заед, возникающих в уголках рта. Элемент продолговатой формы быстро лопается, а на его месте возникает трещина.
Простой лишай
Сухая стрептодермия у детей характеризуется появлением на кожном покрове округлых элементов, имеющих розоватый или беловатый оттенок. Высыпания могут слегка чесаться.
Импетиго ногтей
Возникает воспалительный процесс вокруг ногтей, при чем может полностью отслаиваться ногтевая пластина. Заболевание развивается после травмирования пальца или при хронических заусеницах. Может ухудшаться общее состояние.
Опрелость
Симптомы стрептодермии у детей возникают в кожных складках. Сыпь быстро сливается в одно большое пятно, образуя ярко-красную эрозию мокнущего характера. При длительном течении заболевания может присоединиться грибковая или стафилококковая инфекция с возникновением иных характерных симптомов.
Эктима обыкновенная
На начальном этапе патология имеет те же симптомы, что и при классической форме стрептодермии, но с пузырями, имеющими большую плотность. После их вскрытия возникают язвы, содержащие грубые края и грязный налет. После заживания язвы появляется рубец и пигментация.
Диагностика заболевания и особенности терапии

Диагностикой и терапией стрептодермии на руках, стрептодермии на ногах и в иных областях туловища занимается врач-дерматолог. Он уже по внешнему виду сыпи сможет определить форму заболевания и его стадию.
Чтобы подтвердить диагноз, назначают дополнительные диагностические мероприятия:
- микроскопию соскоба эпидермиса (на грибок);
- бактериологический посев выделяемого экссудата;
- исследование кожного покрова под лампой Вуда;
- RPR-тест и туберкулиновую пробу (для исключения сифилитической язвы и туберкулеза кожи).
Дифференциальный анализ стрептодермии на голове у ребенка и в других областях туловища проводят с такими патологиями кожи, как простой герпес, ветрянка, пиодермия, пузырчатка, кандидоз экзема.
Как вылечить стрептодермию, решает после осмотра пациента специалист. Стрептодермию у детей необходимо начать лечить как можно раньше – это позволит избежать негативных последствий. Лечение при этом проводится комплексное.
Гигиена
В первую очередь необходимо соблюдать личную гигиену. Даже если мама придерживается всех остальных назначений лечащего врача, применяет назначенные препараты, но не соблюдает гигиену, шансы на быстрое выздоровление снижаются.
При стрептодермии важно соблюдать следующие рекомендации:
- в первые 3-4 дня после начала появления пузырьков запрещено проводить водные процедуры (вода – проводник инфекции);
- те области кожи, где отсутствуют патологические элементы, протирают с помощью ватного тампона, смоченного в теплой воде или в отваре из лекарственных трав (ромашка, череда);
- нужно не допускать расчесывания пузырей;
- у ребенка должны быть индивидуальные средства обихода: полотенце, посуда, которые тщательно обрабатывают после применения;
- пластмассовые игрушки каждый день моют, а мягкие – убирают на дальнюю полку;
- постельные принадлежности меняют ежедневно или проглаживают утюгом.
При наличии любого, даже мелкого повреждения кожного покрова, его обрабатывают с помощью антисептического раствора трижды в день.
Местная терапия
Чем же лечить стрептодермию у детей, какие назначаются препараты и проводятся манипуляции? Лечение можно проводить дома, но только в соответствии с назначениями лечащего врача.
Пузырьки аккуратно вскрывают с помощью инъекционной иглы, предварительно обработанной антисептиком. Далее поверхность обрабатывают раствором анилиновых красителей, накладывают сухую антисептическую повязку.
Для удаления корочек используют салициловый вазелин, которым предварительно смазывают места с корками, оставляя на 2-3 часа. Также в лечении стрептодермии у детей в домашних условиях можно задействовать следующие мази.