Операции по восстановлению заднего пучка плечевого сплетения. Характеристика повреждения плечевого сплетения: методы диагностики и лечения патологии. Факторы риска травмы плечевого сплетения
Плечевой плексит
Плечевой плексит — поражение плечевого нервного сплетения, проявляющееся болевым синдромом в сочетании с двигательной, сенсорной и вегетативной дисфункцией верхней конечности и плечевого пояса. Клиническая картина варьирует в зависимости от уровня поражения сплетения и его генеза. Диагностика осуществляется неврологом совместно с другими специалистами, она может потребовать проведения электромио- или электронейрографии, УЗИ, рентгенографии, КТ или МРТ плечевого сустава и области сплетения, исследования биохимии крови, уровня С-реактивного белка и РФ. Вылечить плечевой плексит и полностью восстановить функцию сплетения возможно лишь в течение первого года, при условии устранения причины заболевания, проведения адекватной и комплексной терапии и реабилитации.
Общие сведения
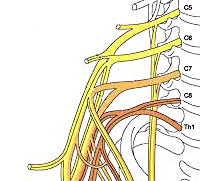
Плечевое сплетение сформировано ветвями нижних шейных спинномозговых нервов С5-С8 и первого грудного корешка Th1. Нервы, исходящие из плечевого сплетения, иннервируют кожу и мышцы плечевого пояса и всей верхней конечности. Клиническая неврология различает тотальное поражение сплетения — паралич Керера, поражение только верхней его части (С5–С8) — проксимальный паралич Дюшена-Эрба и поражение только нижней части (С8–Th1) — дистальный паралич Дежерин-Клюмпке.
В зависимости от этиологии плечевой плексит классифицируется как посттравматический, инфекционный, токсический, компрессионно-ишемический, дисметаболический, аутоиммунный. Среди плекситов другой локализации (шейный плексит, пояснично-крестцовый плексит) плечевой плексит является наиболее часто встречающимся. Широкое распространение и полиэтиологичность заболевания обуславливает его актуальность как для неврологов, так и для специалистов в области травматологии- ортопедии, акушерства и гинекологии, ревматологии, токсикологии.

Причины возникновения
Среди факторов, обуславливающих плечевой плексит, наиболее распространены травмы. Повреждение сплетения возможно при переломе ключицы, вывихе плеча (в т. ч. привычном вывихе), растяжении связок или повреждении сухожилий плечевого сустава, ушибе плеча, резаных, колотых или огнестрельных ранениях области плечевого сплетения. Зачастую плечевой плексит возникает на фоне хронической микротравматизации сплетения, например, при работе с вибрирующим инструментом, использовании костылей. В акушерской практике общеизвестен акушерский паралич Дюшена-Эрба, являющийся следствием родовой травмы.
Второе место по распространенности занимает плечевой плексит компрессионно-ишемического генеза, возникающий при сдавлении волокон сплетения. Подобное может произойти при длительном нахождении руки в неудобном положении (во время крепкого сна, у постельных больных), при сдавлении сплетения аневризмой подключичной артерии, опухолью, посттравматической гематомой, увеличенными лимфатическими узлами, добавочным шейным ребром, при раке Панкоста.
Плечевой плексит инфекционной этиологии возможен на фоне туберкулеза, бруцеллеза, герпетической инфекции, цитомегалии, сифилиса, после перенесенного гриппа, ангины. Дисметаболический плечевой плексит может иметь место при сахарном диабете, диспротеинемии, подагре и т. п. обменных заболеваниях. Не исключено ятрогенное повреждение плечевого сплетения при различных оперативных вмешательствах в области его расположения.
Симптомы
Плечевой плексит манифестирует болевым синдромом — плексалгией, носящей стреляющий, ноющий, сверлящий, ломящий характер. Боль локализуется в области ключицы, плеча и распространяется на всю верхнюю конечность. Усиление болевых ощущений наблюдается в ночное время, провоцируется движениями в плечевом суставе и руке. Затем к плексалгии присоединяется и прогрессирует мышечная слабость в верхней конечности.
Для паралича Дюшена-Эрба типичны гипотония и снижение силы в мышцах проксимальных отделов руки, приводящие к затруднению движений в плечевом суставе, отведения и поднятия руки (особенно при необходимости удержания в ней груза), сгибания ее в локтевом суставе. Паралич Дежерин-Клюмпке, напротив, сопровождается слабостью мышц дистальных отделов верхней конечности, что клинически проявляется затруднением выполнения движений кистью или удержания в ней различных предметов. В результате пациент не может удерживать чашку, полноценно использовать столовые приборы, застегнуть пуговицы, открыть ключом дверь и т. п.
Двигательные расстройства сопровождаются снижением или выпадением локтевого и карпорадиального рефлексов. Сенсорные нарушения в виде гипестезии затрагивают латеральный край плеча и предплечья при проксимальном параличе, внутреннюю область плеча, предплечья и кисть — при дистальном параличе. При поражении симпатических волокон, входящих в нижнюю часть плечевого сплетения, одним из проявлений паралича Дежерин-Клюмпке может выступать симптом Горнера (птоз, расширение зрачка и энофтальм).
Кроме двигательных и сенсорных нарушений, плечевой плексит сопровождается трофическими расстройствами, развивающимися вследствие дисфункции периферических вегетативных волокон. Отмечается пастозность и мраморность верхней конечности, повышенная потливость или ангидроз, чрезмерная истонченность и сухость кожи, повышенная ломкость ногтей. Кожа пораженной конечности легко травмируется, раны длительно не заживают.
Зачастую наблюдается частичное поражение плечевого сплетения с возникновением либо проксимального паралича Дюшена-Эрба, либо дистального паралича Дежерин-Клюмпке. Более редко отмечается тотальный плечевой плексит, включающий в себя клинику обоих перечисленных параличей. В исключительных случаях плексит носит двусторонний характер, что более типично для поражений инфекционного, дисметаболического или токсического генеза.
Диагностика
Установить диагноз «плечевой плексит» невролог может по данным анамнеза, жалобам и результатам осмотра, подтвержденным электронейрографическим исследованием, а при его отсутствии — электромиографией. Важно отличать плексит от невралгии плечевого сплетения. Последняя, как правило, манифестирует после переохлаждения, проявляется плексалгией и парестезиями, не сопровождается двигательными нарушениями. Кроме того, плечевой плексит следует дифференцировать с полиневропатией, мононевропатиями нервов руки (невропатией серединного нерва, невропатией локтевого нерва и невропатией лучевого нерва), патологией плечевого сустава (артритом, бурситом, артрозом), плечелопаточным периартритом, радикулитом.
С целью дифференциальной диагностики и установления этиологии плексита при необходимости проводится консультация травматолога, ортопеда, ревматолога, онколога, инфекциониста; УЗИ плечевого сустава, рентгенография или КТ плечевого сустава, МРТ области плечевого сплетения, рентгенография легких, исследование уровня сахара крови, биохимический анализ крови, определение РФ и С-реактивного белка, пр. обследования.
Лечение
Дифференцированная терапия определяется генезом плексита. По показаниям проводится антибиотикотерапия, противовирусное лечение, иммобилизация травмированного плечевого сустава, удаление гематомы или опухоли, дезинтоксикация, коррекция нарушений обмена. В отдельных случаях (чаще при акушерском параличе) требуется совместное с нейрохирургом решение вопроса о целесообразности хирургического вмешательства — пластики нервных стволов сплетения.
Общим направлением в лечении выступает вазоактивная и метаболическая терапия, обеспечивающая улучшенное питание, а значит и скорейшее восстановление нервных волокон. Пациенты, имеющие плечевой плексит, получают пентоксифиллин, комплексные препараты витаминов группы В, никотиновую к-ту, АТФ. На улучшение трофики пораженного сплетения направлены и некоторые физиопроцедуры — электрофорез, грязелечение, тепловые процедуры, массаж.
Немаловажное значение отводится симптоматической терапии, включающей купирование плексалгии. Пациентам назначают НПВП (диклофенак, метамизол натрия и др.), лечебные блокады с новокаином, ультрафонофорез гидрокортизона, УВЧ, рефлексотерапию. Для поддержки мышц, улучшения кровообращения и профилактики контрактур суставов пораженной руки рекомендован специальный комплекс ЛФК и массаж верхней конечности. В восстановительном периоде проводятся повторные курсы нейрометаболической терапии и массажа, непрерывно осуществляется ЛФК с постепенным наращиванием нагрузки.
Прогноз и профилактика
Своевременное начало лечения, успешное устранение причинного триггера (гематомы, опухоли, травмы, инфекции и пр.), адекватная восстановительная терапия обычно способствуют полному восстановлению функции нервов пораженного сплетения. При запоздалом начале терапии и невозможности полностью устранить влияние причинного фактора плечевой плексит имеет не очень благоприятный в плане выздоровления прогноз. С течением времени в мышцах и тканях происходят необратимые изменения, вызванные их недостаточной иннервацией; формируются мышечные атрофии, контрактуры суставов. Поскольку наиболее часто поражается ведущая рука, пациент теряет не только свои профессиональные возможности, но и способности к самообслуживанию.
К мерам, позволяющим предотвратить плечевой плексит, относят профилактику травматизма, адекватный выбор способа родоразрешения и профессиональное ведение родов, соблюдение операционных техник, своевременное лечение травм, инфекционных и аутоиммунных заболеваний, коррекцию дисметаболических нарушений. Повысить устойчивость нервных тканей к различным неблагоприятным воздействиям помогает соблюдение нормального режима, оздоравливающие физические нагрузки, правильное питание.
Восстановление плечевого сплетения

Периферическая нервная система, которая берет свое начало от спинного мозга и разветвляется на сотни и тысячи нервных волокон, — это система, которая отвечает как за движения нашего тела, так за сенсорное восприятие. Например, чувствительность и подвижность верхних конечностей возможны благодаря функционированию большой группы нервов, которые ответвляются от верхнего отдела спинного мозга и проходят через шею и подмышечные впадины вдоль всей руки.
Эта группа нервов также называется плечевым сплетением; его поражение, которое может быть вызвано несколькими причинами, может привести к серьезным проблемам с движением руки вплоть до полного паралича. Проф. Шимон Рохкинд — один из ведущих врачей в центре передовой нейрохирургии при больнице «Герцлия Медикал Центр», специалист международного класса в лечении проблем, связанных с периферической нервной системой, и особенно травм плечевого сплетения.
Повреждение нервов плечевого сплетения: характерные черты, причины и диагностика
Как уже упоминалось, плечевое сплетение представляет собой группу нервных волокон, которые берут свое начало в верхней части спинного мозга и протягиваются к большинству частей верхней конечности. Одна из центральных точек в сплетении, своего рода перекресток, где переплетаются все нервы сплетения, расположена в верхней части плеча, около ключицы, что оголяет эти нервные волокна и делает их относительно уязвимыми.
Как известно, нервные волокна в организме чувствительны к давлению, к силе, действующей на них непосредственно, и к внешней травме, и все эти воздействия способны привести к частичному или полному повреждению нервных волокон. Это может нарушить сенсорную и моторную способность органов, за которые ответственны нервы, вплоть до паралича.
Повреждение плечевого сплетения может произойти по следующим причинам:
- Сильный удар в области плеча
- Сильное давление, оказываемое большим весом на данный участок
- Огнестрельное ранение и прокол острым предметом
- Сильное растяжение сплетения (например, во время дорожно-транспортного происшествия)
Диагностирование травмы плечевого сплетения проводится с применением различных неврологических тестов, электромиографии (ЭМГ) и исследования проводимости нервных волокон (ИПН), которые позволяют определить локализацию и степень тяжести поражения. В некоторых случаях будет необходимо также проведение МРТ.
Кроме того, следует помнить, что травма плечевого сплетения может иногда произойти во время родов, и, следовательно, также называется акушерским параличом. Эта травма определяется как тракционное повреждение, потому что она развивается при извлечении младенца наружу в тех случаях, когда возникают трудности при родах и когда существует необходимость в медицинском вмешательстве. Вытягивание младенца за руки с целью помочь ему высвободиться из матки может привести к растяжению в области плеча и к значительному повреждению нервов плечевого сплетения.
Богатый опыт проф. Рохкинда в лечении травм плечевого сплетения как у взрослых, так и у младенцев, является залогом оптимального лечения и восстановления (естественно, относительно степени тяжести травмы).
В каких случаях имеется необходимость в восстановлении плечевого сплетения?
Травма плечевого сплетения может быть многоуровневая, начиная от минимального снижения двигательной способности и чувствительности руки и до полного паралича. Когда речь идет об относительно незначительной травме, предпочтение будет отдано консервативному лечению, включающему физиотерапию и процедуры, способствующие восстановлению мышц и пораженных нервов. В случае более тяжелой и серьезной травмы плечевого сплетения единственным вариантом лечения является нейрохирургическая операция.
Здесь следует отметить, что решение о необходимости операции должно быть принято через два-четыре месяца после травмы: если на протяжении этого периода не наступило улучшение в состоянии, то есть если организм не может восстановиться естественным образом самостоятельно, необходимо рассмотреть возможность проведения реконструкции плечевого сплетения.
В ходе операции освобождаются пораженные нервы с целью восстановления их способности проводить надлежащим образом электрический сигнал из головного мозга и сделать возможным улучшение функции руки. В случае невромы (разрастание фиброзной ткани) плечевого сплетения будет проведена реконструкция с применением имплантата нервов, которые будут взяты из области голени.
Операции по коррекции плечевого сплетения — это микрохирургические операции, которые проводятся только опытными специалистами в лечении таких травм,такими как проф. Рохкинд. До сегодняшнего дня проф. Рохкинд провел ряд операций по реконструкции плечевого сплетения, с применением хирургического микроскопа и других усовершенствованных инструментов, которые помогают достичь отличных результатов.
Вы или ваш ребенок страдаете повреждением нервов плечевого сплетения?
Свяжитесь еще сегодня с центром передовой нейрохирургии при больнице «Герцлия Медикал Центр», который считается одним из ведущих в мире в этой области.
Невропатия плечевого сплетения: поражение нервов плеча
Невропатия плечевого сплетения – это повреждение нервов в верхней области плеча.
Что такое невропатия плечевого сплетения?
Поражения плечевого сплетения сопровождаются сильной болью в плечах и руках. Также пациент может столкнуться с ограниченной подвижностью и частичным или полным параличом пораженной конечности.
Невропатия плечевого сплетения не распространенное заболевание, поэтому его симптомы часто путают с другими болезнями – например, грыжей шейного диска.
Нервы плечевого сплетения берут начало в пятом, шестом, седьмом и восьмом шейных и первом грудном спинномозговых нервах и отвечают за иннервацию мышц и кожи груди, плеча, руки и ладони. Поэтому поражение плечевого сплетения может сопровождаться разными симптомами – в зависимости от того, какая группа нервов была затронута.
Причины и симптомы невропатии плечевого сплетения
Невропатия плечевого сплетения – это периферический тип невропатии, который обозначает повреждение одного или нескольких нервов. Соответственно, невропатия плечевого сплетения – это поражение плечевых нервов.
Самой распространенной причиной невропатии плечевого сплетения является травма.
– давление от опухоли;
– повреждения, полученные в результате лучевой терапии;
– проблемы с иммунной системой;
Стоит отметить, что иногда врачи не могут объяснить причину невропатии плечевого сплетения. Такие случаи называются идиопатическими – то есть, беспричинными.
Также существуют определенные факторы, повышающие риск поражения плечевого сплетения:
– занятия спортом, в особенности контактным – бокс, армрестлинг, волейбол, баскетбол, теннис и т.д.
– спортивная езда на мотоцикле;
Одной из форм невропатии плечевого сплетения является синдром Парсонейджа-Тернера. Это редкое заболевание, чаще встречающееся у молодых мужчин, чем у женщин или других возрастных групп. Несмотря на то, что за годы исследований удалось выделить целый список факторов, повышающих риск развития этого синдрома, его причина остается неизвестной. Согласно статистическим данным, синдром Парсонейджа-Тернера поражает менее 2 человек на 100 000 населения в год.
Болезнь заявляет о себе острой болью в плече или руке, вслед за которой развивается слабость мышц и онемение конечности. В тяжелых случаях мышцы оказываются парализованы. Стоит отметить, что боль в плече не всегда заканчивается слабостью и параличом, а параличу не всегда предшествует приступ острой боли.
Спровоцировать развитие синдрома Парсонейджа-Тернера может операция, инфекция, травма или вакцинация. Тем не менее, до сих пор не установлено, каким именно образом они влияют на плечевое сплетение. Наиболее вероятная теория рассматривает этот синдром как аутоиммунное заболевание нервов плечевого сплетения.
В большинстве случаев болезнь проходит сама по себе. Восстановительный период может длиться от нескольких месяцев до 3-4 лет – это зависит от возраста и здоровья пациента, а также от тяжести симптомов.
Симптомы невропатии плечевого сплетения включают:
– онемение. В тяжелых случаях наблюдается полная потеря ощущений в плече и руке. Онемение может стать причиной дополнительных осложнений, в частности – рецидивирующей травмы пораженных участков. Пациент не замечает нарастающей боли и признаков воспаления из-за отсутствия чувствительности в плече и руке.
– аномальные ощущения – покалывание, жжение в области плечевого сплетения. Иногда руку может пронизывать электрический разряд.
– слабость мышц руки и плеча, из-за которой пациенту сложно поднимать руку и двигать запястьем.
– синдром Хорнера – редкое заболевание, которое может быть вызвано невропатией плечевого сплетения. Поражение нервов плечевого сплетения провоцирует прерывание нервных сигналов, контролирующих части лица, из-за чего могут наблюдаться следующие симптомы: сужение зрачка, опустившееся веко, отсутствие потоотделения в пораженной части лица. Присутствие симптомов синдрома Хорнера может указывать на невропатию плечевого сплетения.
Диагностика и лечение невропатии плечевого сплетения
Подробное описание симптомов, а также всего, что предшествовало их появлению – занятия спортом, удары, болезни и т.д. – позволят врачу поставить правильный диагноз и установить причину развития болезни.
Иногда диагностика невропатии плечевого сплетения включает:
– рентген грудной клетки;
– электромиографию (проверка функции мышц и связанных с ними нервов);
– МРТ головы и плеча;
– тесты на проводимость нервов.
Эти исследования позволят установить причину поражения плечевого сплетения, если она не была выяснена во время физического осмотра.
Лечение невропатии плечевого сплетения зависит от нескольких факторов – тяжести и типа травмы, времени, которое прошло с момента ее получения, и других условий.
Растяжение нервов, как правило, не требует никакого лечения, кроме приема обезболивающих препаратов и применения противовоспалительных средств (мазей, кремов).
Физиотерапия в период восстановления позволит сохранить подвижность суставов и предотвратить атрофию мышц.
Иногда в процессе заживления вокруг нерва образуется рубцовая ткань, которую нужно удалять хирургическим путем. Также операция необходима, если повреждение нервов оказалось достаточно серьезным, и их восстановление находится под вопросом.
Хирургическое вмешательство должно последовать не более чем через 6-7 месяцев после получения травмы. Если операция будет проведена позже, существует риск того, что мышцы не восстановят свою функциональность.
В ходе хирургического вмешательства врач может сделать пересадку нервов, заменив поврежденные части плечевого сплетения нервами, собранными из других частей тела.
Также операция позволяет восстановить функциональность оторвавшегося от спинного мозга нерва, путем прикрепления его к менее важному, но присоединенному к спинному мозгу нерву.
Нервная ткань растет очень медленно (не более 2,5 см) в месяц, поэтому оценить, насколько эффективной была операция, можно не раньше, чем через год после ее проведения. Все это время пациенту необходимо выполнять специальные упражнения, чтобы сохранить гибкость сустав и предотвратить атрофию мышц.

Полезные свойства ромашки, о которых вы могли не знать
Операции по восстановлению заднего пучка плечевого сплетения. Характеристика повреждения плечевого сплетения: методы диагностики и лечения патологии. Факторы риска травмы плечевого сплетения
Закрытая травма плечевого сплетения у взрослых чаще всего встречается среди молодых активных мужчин, увлекающихся экстремальными видами спорта или пострадавших в результате высокоскоростной автоаварии. Это тяжелейшее повреждение часто ведет к ограничению физических возможностей, вызывает психологические и социально-экономические проблемы. Нередко при первом осмотре пострадавшего с политравмой повреждение плечевого сплетения не распознается на фоне других жизнеугрожающих повреждений, фиксирующих на себе внимание врача.
Но даже в случаях выявления травмы лечение в прошлом откладывалось на более поздний период в надежде на спонтанное восстановление каких-либо функций. Сегодня такую задержку нельзя признать обоснованной, так как установлено, что она может серьезно ограничить возможности дальнейшего реконструктивного вмешательства.
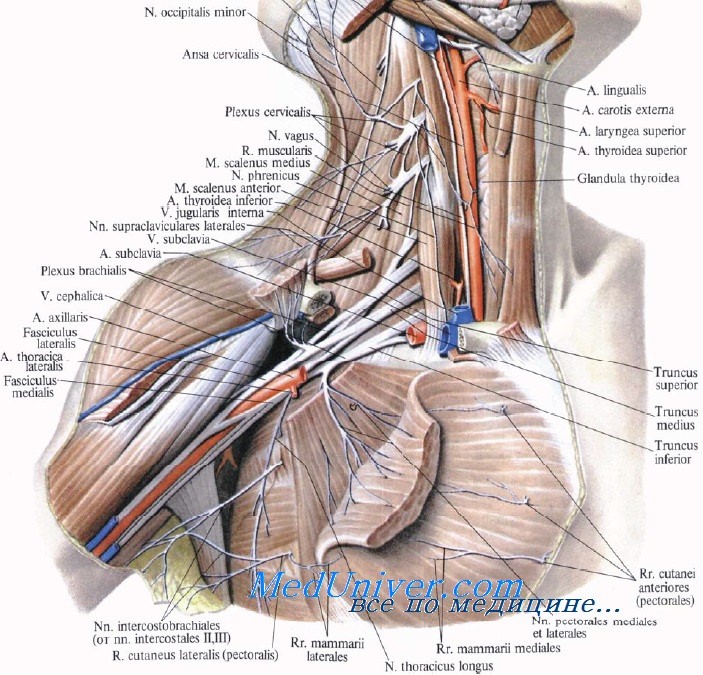
Каждый хирург, оперирующий в области плечевого сплетения, должен четко знать его анатомо-топографические особенности. Непонимание анатомического строения тех отделов шеи, передней поверхности грудной клетки и подмышечной впадины, где расположено сплетение, может усугубить исходную травму или вызвать любое другое тяжелое повреждение.
Плечевое сплетение в большинстве случаев образуется соединением передних ветвей четырех нижних шейных спинномозговых нервов (С5-С8) и первого грудного нерва (Т1). Спинномозговые нервы берут начало от дорсальных и вентральных корешков, отходящих от спинного мозга. Дорсальные корешки образованы чувствительными нитями, исходящими из спинномозгового узла дорсального корешка, который расположен в межпозвоночном отверстии или тотчас кнаружи от него. Вентральные корешки содержат двигательные нити. Дорсальный и вентральный корешки соединяются один с другим кнаружи от узла дорсального корешка, образуя спинномозговой нерв.
Твердая и паутинная мозговые оболочки простираются от спинного мозга на вентральный и дорсальный корешки на выходе из спинного мозга. Помимо этого на уровне С4-С7 спинномозговые нервы фиксированы к поперечным отросткам позвонков прочными соединительнотканными связками, которые отсутствуют на уровне С8 и Т1, что объясняет большую частоту отрывов двух нижних корешков, принимающих участие в формировании плечевого сплетения.
Передние ветви спинномозговых нервов объединяются в три ствола: верхний (С5 и С6), средний (С7) и нижний (С8 и Т1). Каждый ствол подразделяется на переднюю и заднюю ветви. Тотчас дистальнее ключицы передние разделения верхнего и среднего стволов соединяются в латеральный пучок, а переднее разделение нижнего ствола продолжается в медиальный пучок. Задние ветви всех трех стволов формируют задний пучок, который располагается позади подкрыльцовой артерии.
Для описания травмы плечевого сплетения обычно используют следующие термины: разрыв корешка, отрыв корешка, преганглионарный, постганглионарный, надключичный и подключичный. Термином «надключичное повреждение» определяют поражение спинномозговых нервов, стволов или их разделений. Определение «подключичное повреждение» употребляется для обозначения поражения пучков и их конечных ветвей. Если повреждение сопровождается отрывом корешка от спинного мозга проксимальнее узла заднего корешка, то повреждение классифицируется как «преганглионарное» или отрыв корешка.
«Постганглионарное повреждение» подразумевает поражение структур плечевого сплетения, расположенных после узла заднего корешка. Такого типа поражения часто являются следствием разрыва корешка.
С практической точки важно дифференцировать пре- или постганглионарные повреждения. На сегодняшний день прямое оперативное устранение преганглионарных повреждений неэффективно, поэтому должны рассматриваться другие методы восстановления функций. Напротив, коррекция постганглионарных повреждений возможна за счет имплантации нерва-трансплантата.
Существуют характерные особенности анамнеза и клинической картины, которые помогают отличить преганглионарное повреждение от постганглионарного. Синдром Горнера, включающий птоз, миоз, ангидроз щечной области и энофтальм, предполагает преганглионарный отрыв С8 и Т1 корешков. На преганглионарный отрыв С6 корешка указывает симптом крыловидной лопатки, так как передняя зубчатая мышца иннервируется преимущественно длинным грудным нервом, который начинается от переднего разделения С6 около межпозвоночного отверстия.
Невозможность приведения лопатки к позвоночнику свидетельствует о дисфункции ромбовидных мышц вследствие отрыва С5 корешка и выпадения функции дорсального нерва лопатки. Способность приведения лопатки можно проверить, попросив пациента положить кисти рук на бедра и попытаться свести локти вместе за спиной.
Постганглионарные разрывы происходят в тех местах, где элементы плечевого сплетения фиксированы окружающими образованиями. Хрестоматийным местом локализации постганглионарного повреждения является точка Эрба, где надлопаточный нерв отходит от верхнего ствола плечевого сплетения. Разрыв С5 спинномозгового нерва обычно происходит на участке расположения вышеописанных соединительнотканных связок, фиксирующих нерв к поперечным отросткам позвонков.
На этом уровне связка особенно прочная, и данная анатомическая особенность создает предпосылки для возможного использования С5 корешка в качестве невротизатора при отрыве других корешков. Другой точкой фиксации надлопаточного нерва является вырезка лопатки, где нерв может повреждаться при травмах, вызывающих смещение лопатки кверху. Травма ключицы может сопровождаться повреждением плечевого сплетения на уровне сравнительно малоподвижных в этом месте разделений. Подкрыльцовый нерв фиксирован как в месте своего отхождения от заднего пучка, так и в месте прохождения через четырехстороннее отверстие, и легко повреждается на любом из этих уровней.
С усовершенствованием вспомогательных методов диагностики появилась возможность выполнения операций в раннем посттравматическом периоде. При правильной интерпретации такие методы исследования как электродиагностика, КТ миелография и, при необходимости, МРТ, увязанные с клиническими данными, определяют необходимость оперативного лечения для приемлемого восстановления функций.
Исследование проводимости нерва и электромиография (ЭМГ) являются основными методами, которые дополняют данные клинического обследования больного с повреждением плечевого сплетения. Любая травма нерва, кроме нейропраксии, инициирует через 48-72 часа развитие валлеровской дегенерации дистального участка аксона с потерей его проводимости. К недостаткам ЭМГ относится то обстоятельство, что только через 4-6 недель после травмы начинают регистрироваться потенциалы фибрилляции, указывающие на денервацию мышц.
Исследование нервной проводимости позволяет идентифицировать уровень повреждения (пре- или постганглионарный), который определяется на основании анализа потенциалов действия чувствительного нерва. Такую возможность предоставляет локализация узла заднего корешка вне спинного мозга. При отрыве корешка регистрируется нормальный потенциал действия, тогда как разрыв нерва дистальнее спинномозгового узла приводит к исчезновению сенсорного потенциала. Эта информация может быть одинаково важна как перед оперативным вмешательством, так и в процессе выполнения операции, когда решается вопрос о пригодности корешка в целях трансплантации. На практике, электродиагностика должна начинаться через 4-6 недель после травмы.
При оценке повреждений плечевого сплетения применяются и такие методы исследования, как КТ и МРТ. Но, если речь идет о травме, то «золотым стандартом» диагностики отрыва корешка остается КТ-миелография. При компрессионных повреждениях или других нетравматических плексопатиях предпочтение отдается МРТ, хотя метод по-прежнему страдает изобилием двигательных артефактов, генерируемых ритмическими колебаниями спинномозговой жидкости, поэтому отрыв корешка выявляется не во всех случаях.
Из этого следует, что, опираясь на данные МРТ, не всегда удается спланировать хирургическую тактику. Ранняя КТ-миелография, приуроченная ко времени проведения первичной электродиагностики, способствует скорейшему проведению операции в промежутке от двух до трех месяцев после травмы, и даже раньше. Если данные предварительных исследований согласуются с клинической симптоматикой, то в дальнейшем электродиагностику можно повторить через шесть недель с целью оценки признаков реиннервации. Это повторное исследование также укладывается в рамки трехмесячного срока, в пределах которого необходимо выполнить оперативное вмешательство в тех случаях, когда оно показано.
Повреждения плечевого сплетения продолжают оставаться тяжелой по своим последствиям травмой. Тем не менее, достигнутые за последние 20 лет успехи существенно оптимизировали прогноз в отношении полноты функциональных исходов. Из оперативных техник применяют невролиз, пластику нерва и невротизацию.
Невролиз представляет собой оперативное освобождение нервов от рубцовых сращений. Как самостоятельное вмешательство редко бывает окончательным способом лечения при травме плечевого сплетения. Чаще всего процедура проводится параллельно с реконструктивной пластикой или невротизацией.
Прежде чем приступить к пластической реконструкции или невротизации, необходимо выбрать наиболее функционально значимые денервированные мышцы. Безусловно, наиболее важно восстановление функции сгибания в локтевом суставе. Другими приоритетными задачами являются реиннервация мышц, принимающих участие в формировании вращательной манжеты плечевого сустава, и стабилизация лопатки. Имеются положительные результаты невротизации лучевого нерва для восстановления функций трехглавой мышцы плеча.
Что же касается срединного и локтевого нервов, то значительное восстановление функций только за счет их оперативной реконструкции остается, возможно, невыполнимой задачей.
Для восстановления функций путем трансплантации нерва необходимы подходящие источники, среди которых С5 и С6 являются наиболее доступными даже при тотальном повреждении плечевого сплетения. Трансплантация из этих источников проводится при нарушении проводимости надлопаточного нерва и заднего разделения верхнего ствола с целью устранения мышечного дисбаланса плечевого сустава, стабилизация которого входит в одну из вышеперечисленных приоритетных задач. При дефиците подходящих начальных нервов восстановление сгибания в локтевом суставе потребует дальнейшего вмешательства посредством перемещения. Классическим вариантом является перемещение межреберного нерва для реиннервации мышечно-кожного нерва.
За счет перемещения межреберного нерва достигались вполне удовлетворительные функциональные результаты. Тем не менее, этот классический подход следует соотносить с возможностями новейших методик. К ним относятся нейропластика в комбинации с более агрессивными методиками невротизации, когда в качестве нервов-невротизаторов используют конечную ветвь спинномозговой части добавочного нерва и диафрагмальный нерв, а также нейропластика в сочетании со свободной трансплантацией функционально сохраненных одной или обеих тонких мышц бедра, реваскуляризированных и реиннервированных с использованием микрохирургической техники.
Эти инвазивные методики позволили успешно восстанавливать простейшую функцию кисти — функцию захвата, ранее считавшуюся невозможной.
Данный обзор был посвящен закрытой травме плечевого сплетения, тем не менее, нельзя не затронуть тему проникающих ранений, частота которых составляет около 10-20% от всех травм сплетения. Повреждения чаще локализуются в подключичной области, и отличаются более избирательной потерей функций. Острые проникающие травмы нередко сочетаются с повреждением сосудов, поэтому в идеале первичное обследование и лечение должны быть доверено специалисту, владеющему вопросами сосудистой и нейрохирургии. При отсутствии последнего конкретную помощь при травме сосудов следует оказывать предельно осторожно во избежание травмирования близлежащих нервов. При первой возможности должна быть проведена ревизия плечевого сплетения специалистом в области повреждений периферических нервов.
Более сложной представляется проблема огнестрельных ранений. Если сосуд не поврежден, можно выбрать выжидательную тактику с периодическим обследованием и проведением электродиагностики через 6 и 12 недель после травмы. Через 12 недель оцениваются признаки восстановления функций. Если они не прослеживаются, то, возможно, целесообразно решить вопрос в пользу хирургического вмешательства. В тех случаях, когда предполагается оперативное лечение поврежденного сосуда, одновременно следует оценить состояние структур сплетения и исключить любые повреждения другой локализации. В связи с тем, что зона нарушенной иннервации будет нечеткой, вероятно, не стоит заниматься реконструкцией нерва в срочном порядке, так как это может привести к неадекватному уровню отсечения поврежденного участка и несостоятельности нейропластики. Рекомендуется проводить реконструктивное вмешательство через 6 недель после травмы, когда подтвержден разрыв нерва и шансы на спонтанную реиннервацию отсутствуют.