Определение анафилактического шока. Этиология, патогенез, профилактика и лечение анафилактического шока При анафилактическом шоке основное звено нарушения
Анафилактический шок
Анафилактический шок – это острое патологическое состояние, которое возникает при повторном проникновении аллергена, в результате чего развиваются тяжелые гемодинамические нарушения и гипоксия. Основными причинами развития анафилаксии являются поступление в организм различных медикаментов и вакцин, укусы насекомых, пищевая аллергия. При тяжелой степени шока быстро наступает потеря сознания, развивается кома и при отсутствии неотложной помощи – летальный исход. Лечение заключается в прекращении поступления в организм аллергена, восстановлении функции кровообращения и дыхания, при необходимости – проведении реанимационных мероприятий.
МКБ-10
Общие сведения
Анафилактический шок (анафилаксия) – это тяжелая системная аллергическая реакция немедленного типа, развивающаяся при контакте с чужеродными веществами-антигенами (медикаментозными средствами, сыворотками, рентгеноконтрастными препаратами, пищевыми продуктами, при укусах змей и насекомых), которая сопровождается выраженными нарушениями кровообращения и функций органов и систем.
Анафилактический шок развивается примерно у одного из 50 тысяч человек, причем количество случаев этой системной аллергической реакции растет с каждым годом. Так, в Соединенных Штатах Америки каждый год регистрируется более 80 тысяч случаев развития анафилактических реакций, и риск возникновения хотя бы одного эпизода анафилаксии в течение жизни существует у 20-40 миллионов жителей США. По данным статистики, примерно в 20% случаев причиной развития анафилактического шока является использование лекарственных препаратов. Нередко анафилаксия заканчивается летальным исходом.

Причины
Аллергеном, приводящим к развитию анафилактической реакции, может стать любое вещество, попадающее в организм человека. Анафилактические реакции чаще развиваются при наличии наследственной предрасположенности (отмечается повышение реактивности иммунной системы – как клеточной, так и гуморальной). Наиболее частой причиной анафилактического шока являются:
- Введение медикаментозных средств. Это антибактериальные (антибиотики и сульфаниламиды), гормональные средства (инсулин, адренокортикотропный гормон, кортикотропин и прогестерон), ферментные препараты, анестетики, гетерологичные сыворотки и вакцины. Гиперреакция иммунной системы может развиться и на введение рентгеноконтрастных препаратов, используемых при проведении инструментальных исследований.
- Укусы и ужаления. Еще одна причинный фактор возникновения анафилактического шока – укусы змей и насекомых (пчел, шмелей, шершней, муравьев). В 20-40% случаев ужаления пчел жертвами анафилаксии становятся пчеловоды.
- Пищевая аллергия. Анафилаксия нередко развивается на пищевые аллергены (яйца, молочные продукты, рыбу и морепродукты, сою и арахис, пищевые добавки, красители и ароматизаторы, а также биопрепараты, используемые для обработки плодов овощей и фруктов). Так, в США более 90% случаев тяжелых анафилактических реакций развивается на лесные орехи. В последние годы участилось количество случаев развития анафилактического шока на сульфиты – пищевые добавки, используемые для более длительной сохранности продукта. Эти вещества добавляют в пиво и вино, свежие овощи, фрукты, соусы.
- Физические факторы. Заболевание может развиваться при воздействии различных физических факторов (работа, связанная с мышечным напряжением, спортивные тренировки, холод и тепло), а также при сочетании приема некоторых пищевых продуктов (чаще это креветки, орехи, куриное мясо, сельдерей, белый хлеб) и последующей физической нагрузки (работа на приусадебном участке, спортивные игры, бег, плавание и т. д.)
- Аллергия на латекс. Учащаются случаи анафилаксии на изделия из латекса (резиновые перчатки, катетеры, шинную продукцию и др.), причем нередко наблюдается перекрестная аллергия на латекс и некоторые фрукты (авокадо, бананы, киви).
Патогенез
Анафилактический шок представляет собой немедленную генерализованную аллергическую реакцию, которая обусловлена взаимодействием вещества с антигенными свойствами и иммуноглобулина IgE. При повторном поступлении аллергена высвобождаются различные медиаторы (гистамин, простагландины, хемотаксические факторы, лейкотриены и др.) и развиваются многочисленные системные проявления со стороны сердечно-сосудистой, дыхательной систем, желудочно-кишечного тракта, кожных покровов.
Это коллапс сосудов, гиповолемия, сокращение гладких мышц, бронхоспазм, гиперсекреция слизи, отеки различной локализации и другие патологические изменения. В результате уменьшается объем циркулирующей крови, снижается артериальное давление, парализуется сосудодвигательный центр, уменьшается ударный объем сердца и развиваются явления сердечно-сосудистой недостаточности. Системная аллергическая реакция при анафилактическом шоке сопровождается и развитием дыхательной недостаточности из-за спазма бронхов, скопления в просвете бронхов вязкого слизистого отделяемого, появления кровоизлияний и ателектазов в ткани легких, застоя крови в малом круге кровообращения. Нарушения отмечаются и со стороны кожных покровов, органов брюшной полости и малого таза, эндокринной системы, головного мозга.
Симптомы анафилактического шока
Клинические симптомы анафилактического шока зависят от индивидуальных особенностей организма больного (чувствительность иммунной системы к конкретному аллергену, возраст, наличие сопутствующих заболеваний и др.), способа проникновения вещества с антигенными свойствами (парентерально, через дыхательные пути или пищеварительный тракт), преобладающего «шокового органа» (сердце и сосуды, дыхательные пути, кожные покровы). При этом характерная симптоматика может развиваться как молниеносно (во время парентерального введения медикамента), так и через 2-4 часа после встречи с аллергеном.
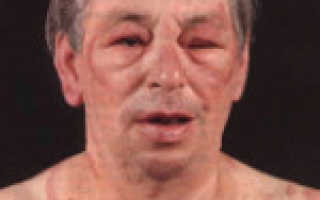
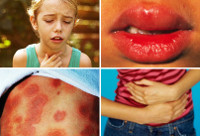
Характерны для анафилаксии остро возникающие нарушения работы сердечно-сосудистой системы: снижение артериального давления с появлением головокружения, слабости, обморочных состояний, аритмии (тахикардия, экстрасистолия, мерцательная аритмия и т. д.), развитием сосудистого коллапса, инфаркта миокарда (боли за грудиной, страх смерти, гипотензия). Респираторные признаки анафилактического шока – это появление выраженной одышки, ринореи, дисфонии, свистящего дыхания, бронхоспазма и асфиксии. Нейропсихические расстройства характеризуются выраженной головной болью, психомоторным возбуждением, чувством страха, тревоги, судорожным синдромом. Могут появляться нарушения функции тазовых органов (непроизвольное мочеиспускание и дефекация). Кожные признаки анафилаксии – появление эритемы, крапивницы, ангиоотека.
Клиническая картина будет отличаться в зависимости от тяжести анафилаксии. Выделяют 4 степени тяжести:
- При I степени шока нарушения незначительные, артериальное давление (АД) снижено на 20-40 мм рт. ст. Сознание не нарушено, беспокоит сухость в горле, кашель, боли за грудиной, чувство жара, общее беспокойство, может быть сыпь на коже.
- Для II степени анафилактического шока характерны более выраженные нарушения. При этом систолическое АД опускается до 60-80, а диастолическое – до 40 мм ртутного столба. Беспокоит чувство страха, общая слабость, головокружение, явления риноконъюнктивита, высыпания на коже с зудом, отек Квинке, затруднения при глотании и разговоре, боли в животе и пояснице, тяжесть за грудиной, одышка в покое. Нередко появляется повторная рвота, нарушается контроль процесса мочеиспускания и дефекации.
- III степень тяжести шока проявляется снижением систолического АД до 40-60 мм рт. ст., а диастолического – до 0. Наступает потеря сознания, зрачки расширяются, кожа холодная, липкая, пульс становится нитевидным, развивается судорожный синдром.
- IV степень анафилаксии развивается молниеносно. При этом больной без сознания, АД и пульс не определяются, отсутствует сердечная деятельность и дыхание. Необходимы неотложные реанимационные мероприятия для спасения жизни пациента.
При выходе из шокового состояния у больного сохраняется слабость, вялость, заторможенность, лихорадка, миалгии, артралгии, одышка, боли в сердце. Может отмечаться тошнота, рвота, боли по всему животу. После купирования острых проявлений анафилактического шока (в первые 2-4 недели) нередко развиваются осложнения в виде бронхиальной астмы и рецидивирующей крапивницы, аллергического миокардита, гепатита, гломерулонефрита, системной красной волчанки, узелкового периартериита и пр.
Диагностика
Диагноз анафилактического шока устанавливается преимущественно по клинической симптоматике, так как времени на подробный сбор анамнестических данных, проведение лабораторных анализов и аллергологических проб не остается. Помочь может лишь учет обстоятельств, во время которых наступила анафилаксия – парентеральное введение лекарственного средства, укус змеи, употребление в пищу определенного продукта и т. д.
Во время осмотра оценивается общее состояние больного, функция основных органов и систем (сердечно-сосудистой, дыхательной, нервной и эндокринной). Уже визуальный осмотр пациента с анафилактическим шоком позволяет определить ясность сознания, наличие зрачкового рефлекса, глубину и частоту дыхания, состояние кожных покровов, сохранение контроля над функцией мочеиспускания и дефекации, наличие или отсутствие рвоты, судорожного синдрома. Далее определяются наличие и качественные характеристики пульса на периферических и магистральных артериях, уровень артериального давления, аускультативные данные при выслушивании тонов сердца и дыхания над легкими.
После оказания неотложной помощи пациенту с анафилактическим шоком и ликвидации непосредственной угрозы для жизни проводятся лабораторные и инструментальные исследования, позволяющие уточнить диагноз и исключить другие заболевания со сходной симптоматикой:
- Лабораторные тесты. При проведении лабораторного общеклинического обследования выполняют клинический анализ крови (чаще выявляется лейкоцитоз, увеличение количества эритроцитов, нейтрофилов, эозинофилов), оценивается выраженность респираторного и метаболического ацидоза (измеряется pH, парциальное давление углекислого газа и кислорода в крови), определяется водно-электролитный баланс, показатели системы свертывания крови и др.
- Аллергологическое обследование. При анафилактическом шоке предусматривает определение триптазы и ИЛ-5, уровня общего и специфического иммуноглобулина E, гистамина, а после купирования острых проявлений анафилаксии – выявление аллергенов с помощью кожных проб и лабораторного исследования.
- Инструментальная диагностика. На электрокардиограмме определяются признаки перегрузки правых отделов сердца, ишемия миокарда, тахикардия, аритмия. На рентгенограмме органов грудной клетки могут выявляться признаки эмфиземы легких. В острый период анафилактического шока и в течение 7-10 дней проводится мониторинг артериального давления, частоты сердечных сокращений и дыхания, ЭКГ. При необходимости назначается проведение пульсоксиметрии, капнометрии и капнографии, определение артериального и центрального венозного давления инвазивным методом.
Дифференциальная диагностика проводится с другими состояниями, которые сопровождаются выраженным снижением АД, нарушениями сознания, дыхания и сердечной деятельности: с кардиогенным и септическим шоком, инфарктом миокарда и острой сердечно-сосудистой недостаточностью различного генеза, тромбоэмболией легочной артерии, синкопальными состояниями и эпилептическим синдромом, гипогликемией, острыми отравлениями и др. Следует отличать анафилактический шок от сходных по проявлениям анафилактоидных реакций, которые развиваются уже при первой встрече с аллергеном и при которых не задействованы иммунные механизмы (взаимодействие антиген-антитело).
Иногда дифференциальная диагностика с другими заболеваниями затруднена, особенно в ситуациях, когда имеется несколько причинных факторов, вызвавших развитие шокового состояния (сочетание различных видов шока и присоединение к ним анафилаксии в ответ на введение какого-либо медикамента).
Лечение анафилактического шока
Лечебные мероприятия при анафилактическом шоке направлены на скорейшее устранение нарушений функции жизненно важных органов и систем организма. В первую очередь необходимо устранить контакт с аллергеном (прекратить введение вакцины, лекарственного средства или рентгеноконтрастного вещества, удалить жало осы и т. п.), при необходимости – ограничить венозный отток путем наложения жгута на конечность выше места введения лекарства или ужаления насекомым, а также обколоть это место раствором адреналина и приложить холод. Необходимо восстановить проходимость дыхательных путей (введение воздуховода, срочная интубация трахеи или трахеотомия), обеспечить подачу в легкие чистого кислорода.
Проводится введение симпатомиметиков (адреналина) подкожно повторно с последующим внутривенным капельным введением до улучшения состояния. При тяжелой форме анафилактического шока внутривенно вводится допамин в индивидуально подобранной дозе. В схему неотложной помощи включаются глюкокортикоиды (преднизолон, дексаметазон, бетаметазона), проводится инфузионная терапия, позволяющая восполнить объем циркулирующей крови, устранить гемоконцентрацию и восстановить приемлемый уровень артериального давления. Симптоматическое лечение включает использование антигистаминных средств, бронхолитиков, диуретиков (по строгим показаниям и после стабилизации АД).
Стационарное лечение пациентов с анафилактическим шоком проводится в течение 7-10 дней. В дальнейшем необходимо наблюдение для выявления возможных осложнений (поздние аллергические реакции, миокардит, гломерулонефрит и т. д.) и их своевременного лечения.
Прогноз и профилактика
Прогноз при анафилактическом шоке зависит от своевременности проведения адекватных лечебных мероприятий и общего состояния пациента, наличия сопутствующих заболеваний. Больные, перенесшие эпизод анафилаксии, должны состоять на учете у участкового аллерголога. Им выдается быть выдан аллергологический паспорт с отметками о факторах, вызывающих явления анафилактического шока. Для предупреждения подобного состояния контакт с такими веществами должен быть исключен.
Этиология, патогенез и клиника анафилактического шока
Анафилактический шок (АШ) — это тяжелое острое системное проявление аллергии немедленного типа. Он обусловлен декомпенсацией кровообращения с гипоксией тканей на фоне нарушения микроциркуляции. Развивается в сенсибилизированном организме после повторного проникновения в него аллергена, т.е. того же вещества, которое вызвало сенсибилизацию.
Причины анафилактического шока
В зависимости от этиологического фактора различают:
- медикаментозный,
- сывороточный,
- вакцинационный,
- пищевой,
- анафилактический шок от укусов насекомых,
- от кожных диагностических проб,
- от специфической гипосенсибилизации.
Наиболее частой причиной анафилаксии являются медикаментозные средства, прежде всего:
- пенициллин,
- стрептомицин,
- новокаин,
- витамин В1,
- ацетилсалициловая кислота,
- АКТГ,
- сульфаниламидные препараты,
- а также вакцины, сыворотки,
- экстракты растительного пыльцы.
Анафилактический шок может развиться при применении очень малых доз препаратов, например 10 ЕД пенициллина, при использовании шприцев и игл, которые стерилизовались одновременно со шприцами, которые ранее применялись для инъекций пенициллина, а также после проведения коньюнктивальной или кожной пробы на чувствительность организма к пенициллину.
Медикаментозный АШ может возникнуть не только при парентеральном введении лекарственных препаратов, но и при использовании их в виде аэрозолей, при нанесении на слизистые оболочки, раневую поверхность и т.п..
Патогенез анафилактической реакции
В патогенезе анафилактического шока выделяют 3 стадии:
- иммунологическую,
- иммунохимическую,
- патофизиологическую.
Иммунологическая — это стадия формирования сенсибилизации организма. Она начинается с момента первичного проникновения аллергена в организм, выработка противодействующего ему имуноглобулина Е (IgE). Завершается она связыванием IgE специфическими рецепторами, которые локализуются в оболочках тучных клеток и базофилов.
Формирование сенсибилизации организма продолжается 5-7 суток и в скрытом виде она может существовать много лет, даже всю жизнь.
Иммунохимическая стадия АШ начинается сразу же после проникновения в сенсибилизированный организм аллергена, каждая молекула которого немедленно связывается с двумя фиксированными на мембранах тучных клеток и базофилов молекулами иммуноглобулина Е. В результате из этих клеток в присутствии ионов кальция высвобождаются в кровь такие биологически активные вещества, как гистамин, медленно реагирующая субстанция анафилаксии, кинины, гепарин, простагландины и др.. За счет этих медиаторов аллергии развивается эндотоксикоз.
На этом завершается иммунохимическая стадия анафилаксии и начинается патофизиологическая, т.е. стадия клинических проявлений.
Рекомендуем по теме:
Эндотоксикоз проявляется, прежде всего, спазмом гладкой мускулатуры внутренних органов и повышением сосудистой проницаемости, приводит к депонированию крови в венозном русле, уменьшению сердечного выброса, возникновению гипоксии.
Патологоанатомически это проявляется значительными периваскулярными отеками, спазмом и отеком мелких бронхов и бронхиол, скоплением эозинофилов в стенках бронхов, явлениями острой эмфиземы легких. Возможны отек и набухание головного мозга.
Клиника анафилактического шока
Клиническая картина, которая наблюдается при анафилактическом шоке весьма разнообразна. Постоянными ее симптомами являются:
- нарушения функции органов дыхания и кровообращения в виде коллапса с потерей сознания;
- резкого расстройства дыхания вследствие отека гортани или тяжелого бронхоспазма;
- значительной асфиксии.
Первыми проявлениями этого заболевания являются беспокойство, чувство страха, пульсирующая головная боль, головокружение, шум в ушах, холодный пот.
В некоторых случаях предвестником шока может быть резко выраженный зуд кожи с последующим появлением уртикарных высыпаний и аллергического отека типа Квинке. Нередко появляются симптомы:
- одышка,
- чувство сдавления в груди,
- кашель как следствие спазма бронхов или аллергического отека гортани,
- а также приступы боли в животе,
- тошнота,
- рвота,
- диарея.
Возможны мидриаз, пена изо рта, самовольная дефекация и мочеиспускание, кровянистые выделения из влагалища.
Анафилактический шок — формы
Время развития АШ колеблется от нескольких секунд до получаса и дольше. В зависимости от этого различают три клинические формы АШ.
I форма — молниеносная (фульминантная), когда шок разворачивается в течение 10 мин после поступления аллергена. Эту форму называют еще коллаптоидной, тут на первый план выступают проявления коллапса.
Выделяют вариант А молниеносной формы, т.е. без предвестников, и вариант Б — с предвестниками. Наиболее частыми их симптомами являются ощущение жара, покраснение и зуд кожи, пульсация в голове, чувство страха. Нарастает острая дыхательная недостаточность, появляются признаки отека легких, сознание теряется, возникает кома, судороги конечностей. Акты дефекации и мочеиспускания непроизвольные. Отмечается резистентность к противошоковым средствам.
II форма — немедленная, дошоковый период которой длится от 30 до 40 мин. При этой форме различают несколько клинических вариантов течения заболевания, проявления которых в смягченном виде могут быть и после шока:
- кожный: проявляется нарастающим зудом кожи, ее покраснением, появлением элементов крапивницы различной величины и формы, многие из которых сливаются между собой;
- церебральный: на первый план выступают проявления поражения нервной системы — сильная головная боль, тошнота, амавроз, чувство страха смерти, гиперестезии, потеря сознания, судороги типа эпилептических, ригидность мышц затылка, проявления отека мозга, дыхательная аритмия, нередко непроизвольное мочеиспускание и дефекация ;
- астмоидный: ведущим симптомом является асфиксия в связи с острой дыхательной недостаточностью. В некоторых случаях она развивается за счет нарушения проходимости верхних дыхательных путей вследствие отека гортани, трахеи, легких, в других — нарушение проходимости средних и нижних отделов дыхательных путей через астматический состояние. Чаще всего этот вариант наблюдается у больных бронхиальной астмой и другими хроническими заболеваниями легких. У тяжелых больных возникают признаки поражения ЦНС и сердечно-сосудистой системы;
- кардиогенный или коронарный анафилактический шок: возникает внезапно и характеризуется резкой болью за грудиной, не устраняется коронаролитиками и другими спазмолитиками в сочетании с наркотическими средствами, сознание омрачено, дыхание клокочущее с дистанционными хрипами, вены шеи набухшие, заметные проявления острой сосудистой недостаточности;
- болевой: заболевание может начинаться с небольшого вздутия живота, чувство давления в подложечной области, отека языка, метеоризма, умеренного снижения АД (до 70/30 мм рт. ст.), тахикардии. Эти начальные проявления быстро нарастают, возникает боль, иногда резкий, рвота, кожа холодная и цианотическая. Судороги развиваются редко. Расстройства сознания неглубокие, характерные симптомы «острого живота». Они проявляются уже через 20-30 мин после появления первых признаков шока.
III форма — это замедленная форма АШ. Характерный более длительный предкоматозный период, вплоть до нескольких часов. Различают те же клинические варианты, и при II форме. Клиника достаточно полисимптомна, часто в виде комбинации различных вариантов.
Имеющиеся тяжелые поражения органов, появляются через 1-3 недели после ликвидации коллапса, — энцефалит, миокардит, пневмония с бронхоспастическим синдромом, распространенный дерматит, полиартрит.
Прогноз и осложнения
Наиболее неблагоприятный прогноз при молниеносной форме анафилактического шока. Здесь несовместимые с жизнью изменения прогрессируют очень быстро. Летальный исход возможен и при III форме, но гораздо реже. В таких случаях обнаруживаются дистрофические и некротические изменения в мозге и внутренних органах, геморрагии, отечность в сердце, кроме некрозов, — картина идиопатического миокардита, в легких — интерстициальный отек, интерстициальная пневмония, в печени — некротические изменения, в кишечнике — инфильтраты.
Осложнениями анафилаксии могут быть: аллергический миокардит, инсульт, инфаркт миокарда, гломерулонефрит, энцефаломиелит, полиневриты.
Общая летальность связанная с анафилактическим шоком достигает 25%. Непосредственной причиной смерти может стать механическая асфиксия, острая сосудистая недостаточность, отек мозга, острая левожелудочковая недостаточность и др..
Алгоритм первой помощи при анафилактическом шоке
Доврачебная помощь
Если у человека в ответ на введение лекарственных препаратов, сывороток, вакцин или после укусов насекомых появляется: кожный зуд, гиперемия кожи, уртикарные высыпания, обильные выделения из носа, ощущение жара и «страха смерти», возбуждение или депрессия, головная боль, боль и ощущение сжатия за грудиной, одышка, резко снижается АД, возникают судороги и самопроизвольное мочеиспускание — то следует заподозрить развитие анафилактического шока. В первую очередь, необходимо прекратить действие аллергенных веществ. Для этого следует отказаться от введения лекарств, которые спровоцировали шок в это место или в место укуса ввести 0,5 мл 0,1% раствора адреналина гидрохлорида и закапать им нос или глаза в случае, когда аллергическое вещество находится там. Уложить больного, его голову повернуть на бок.
 Ввести внутривенно струйно медленно 0,5-1 мл 0,1% раствора адреналина гидрохлорида в 20 мл изотонического раствора натрия хлорида, 100 мг преднизолона гемисукцината или 0,25 г гидрокортизона гемисукцината. При бронхоспастичной форме АШ или при угрозе асфиксии необходимо ввести внутривенно 10 мл 2,4% раствора эуфиллина с изотоническим раствором натрия хлорида. Немедленно вызвать реанимационную бригаду или эвакуировать пострадавшего в лечебное учреждение.
Ввести внутривенно струйно медленно 0,5-1 мл 0,1% раствора адреналина гидрохлорида в 20 мл изотонического раствора натрия хлорида, 100 мг преднизолона гемисукцината или 0,25 г гидрокортизона гемисукцината. При бронхоспастичной форме АШ или при угрозе асфиксии необходимо ввести внутривенно 10 мл 2,4% раствора эуфиллина с изотоническим раствором натрия хлорида. Немедленно вызвать реанимационную бригаду или эвакуировать пострадавшего в лечебное учреждение.
Обязательные противошоковые мероприятия
Уложить больного, повернуть его голову набок и выдвинуть нижнюю челюсть для предупреждения западения языка и асфиксии. Удалить зубные протезы. Необходимо принять меры по прекращению поступления аллергенного вещества.
Для этого следует:
- прекратить внутривенную инъекцию лекарственного препарата, наложить жгут выше места введения;
- промыть желудок при приеме аллергизирующего средства внутрь;
- промыть конъюнктивальный мешок или полость носа при использовании глазных капель или капель в нос, ввести 0,1% адреналин гидрохлорид и 1% раствор гидрокортизона гемисукцината в место введения аллергена.
Ввести внутримышечно (еще лучше в/в) 1 мл 0,1% адреналина гидрохлорида, преднизолона гемисукцината из расчета 1-5 мг / кг массы тела (или 4-20 мг дексаметазона или 100-300 мг гидрокортизона), 2-4 мл 2,5% раствора дипразина или 5 мл 1% раствора димедрола, если шок еще не развился. При наличии бронхоспазма и затрудненного дыхания — внутривенно 1-2 мл 2,4% раствора эуфиллина, при недостаточности сердца — 0,5 мл 0,05% раствора строфантина в 20 мл 5% раствора глюкозы, при анафилактическом шоке от пенициллина — 1 млн ЕД пенициллиназы в 2 мл изотонического раствора натрия хлорида.
Интенсивная терапия
При неэффективности обязательных противошоковых мероприятий дальнейшее введение лекарства следует проводить исключительно внутривенно. Для устранения коллапса используют тонизирующие препараты: капельно 2-3 мл 0,2% раствора норадреналина гидротартрата, или 1-2 мл 0,1% раствора адреналина гидрохлорида, или 1-2 мл 1% раствора мезатона в 500 мл 5% раствора глюкозы для ликвидации асфиксии — 2-3 мл 2,4% раствора или 20 мл 2,4% раствора эуфиллина (5 мл 10% раствора дипрофилина, 2 мл 0,5% раствора изадрина или 2-5 мл 0,05% раствора орципреналина сульфата) вдыхание увлажненного кислорода с помощью носового катетера. Для подавления аллергических реакций используют преднизолона гемисукцинат по 15 мг / кг (дексаметазон 12-20 мг или гидрокортизон 125-500 мг).
Для ликвидации сердечной недостаточности используют сердечные гликозиды (особенно строфантин), фуросемид 4-6 мл 1% раствора внутривенно струйно. При отсутствии эффекта эти меры повторяют через каждые 10-15 мин.
Реанимационные мероприятия
Закрытый массаж сердца, искусственное дыхание, катетеризация яремной или бедренной вены, для введения лекарств и противошоковых жидкостей. Кроме того, вводят натрия гидрокарбонат для поддержания рН крови в пределах 7,25-7,35, в случае остановки сердца — внутрисердечно 1 мл 0,1% раствора адреналина гидрохлорида при наличии судорог — 2-4 мл 0,5% раствора сибазона.
Патогенез анафилактического шока
Каждый год во всем мире увеличивается количество людей, имеющих аллергические реакции разного типа. Недаром эту болезнь называют спутницей цивилизации. В последнее время участились случаи возникновения лекарственной аллергии, которая является самостоятельным заболеванием, требующим незамедлительного лечения. Болезнь имеет несколько разновидностей, самым опасным из которых является анафилактический шок. Что представляет собой патогенез анафилактического шока, каковы особенности его развития, а также методы борьбы с ним расскажем в этой статье.

Определение анафилактического шока
Анафилактический шок, или, как его еще называют, системная анафилаксия, представляет собой острую аллергическую реакцию немедленного типа на повторное введение аллергена. При этом она распространяется по всему организму, вовлекая в процесс несколько органов.
Данное состояние протекает остро, быстро, оно крайне опасно для жизни человека, так как может проявляться в резком падении давления и в развитии удушья. Сопровождается серьезными нарушениями работы самых важных органов и систем организма человека: гипоксией тканей, нарушением кровообращения и микроциркуляции.
Причины возникновения
При диагностике анафилактического шока этимология имеет большое значение. Причем возникнуть шок может от аллергена любого происхождения. Выделяют наиболее распространенные причины запуска опасной реакции организма:
- Прием медикаментозных средств. Реакция может начаться даже при введении очень малых доз препарата;
- Вакцинация;
- Диагностические кожные пробы;
- Использование продуктов, содержащих аллерген;
- Укусы насекомых и змей;
- Реакции, вызываемые животными, пылью, растениями.

Самыми распространенными причинами возникновения анафилактического шока считаются любые вмешательства, связанные с применением лекарственных средств. К их числу относятся все производные пенициллина, витамина В1, новокаина и многих других.
Важно: Системная анафилаксия не проявляется при первичном попадании аллергена в организм.
Существуют объективные факторы риска, которые провоцируют анафилактический шок лекарственного происхождения:
- Наличие аллергии на медицинские препараты в анамнезе, а также любые другие аллергические реакции;
- Использование синтетических лекарственных средств на протяжении длительного времени. Особенно это касается повторных курсов;
- Применение депо-препаратов;
- Постоянный контакт с лекарственными средствами, связанный с профессиональной деятельностью;
- Высокая способность медикаментозных средств к сенсибилизации.
Системная анафилаксия возникает не только после инъекций лекарственных средств, но и во время контакта аэрозолей, мазей, кремов со слизистой или кожей человека.
Механизм рождения и развития
Патогенез анафилактического шока представлен тремя стадиями:
- Иммунологической;
- Иммунохимической;
- Патофизиологической.
Первая стадия наступает в тот момент, когда аллерген впервые попадает в организм, то есть к нему появляется особая чувствительность. Это время активной выработки антител – иммуноглобулинов Е –к чужеродному агенту, которые активно адсорбируются в мембранах тучных клеток и базофилов.
Важно:Первая стадия, как правило, имеет скрытое течение, поэтому человек может не догадываться о ее наличии годами или всю жизнь.
Как только аллерген попадает в организм вторично, начинает развиваться вторая стадия – иммунохимическая. На этом этапе аллерген соединяется с ранее образованными антителами, пребывающими на внешнем слое клеток, которые содержат в себе гистамин. Именно это и становится причиной освобождения данного вещества. Вместе с гистамином в кровь попадает множество кининов, гепарина и простагландинов.
Третья стадия является итогом выброса в кровь веществ во время иммунохимической стадии. Проявляется отеком и зудом в месте воздействий аллергена.
Более того, эти вещества влияют на многие важные для жизни системы организма.
Клинические проявления
Клинические проявления системной анафилаксии могут быть разными, начиная от легких признаков и заканчивая острым сосудистым коллапсом, который развивается молниеносно и может привести к смерти.

Существует непосредственная взаимосвязь между временем, которое прошло после взаимодействия с аллергеном, и степенью тяжести шока: чем короче латентный период, тем серьезнее проявления.
Скорость проявления системной анафилаксии может быть разной: от 2-5 секунд до 1-2 часов после контакта с аллергеном. При этом доза и способ проникновения аллергена не играют существенной роли. Проявление симптомов имеет множество вариаций, но всегда наблюдается резкое снижение артериального давления.
В зависимости от степени тяжести анафилактического шока его разделяют на несколько видов:
- Легкий. Проявляется в слабом кожном зуде и сыпи, чувстве тяжести в голове, общей слабости, страхе. Температура тела повышается до отметки в 39 градусов, лимфоузлы увеличиваются.
- Шок средней степени тяжести начинает свое проявление в течение получаса после введения аллергена. Проявляется сыпью на коже и сильным зудом. Может развиваться в следующих направлениях:
- Нарушение работы сердца и его сосудов, сопровождающееся отеком легких;
- Появление бронхоспазмов, отеков гортани и признаков, характерных для астмы;
- Церебральный вариант развития шока характеризуется нарушением сознания, появлением судорог и общего психомоторного возбуждения. Появляется тахикардия;
- Нарушение работы органов пищеварения, которые проявляются в симптомах «острого живота»;
- Изменения кожных покровов, проявляющиеся в многочисленных высыпаниях и нарастающем зуде.
- Тяжелый. Первые симптомы можно наблюдать уже через 5-10 минут после попадания аллергена в организм. Человек ощущает сильный жар, у него расширяются зрачки, затрудняется дыхание. Падение артериального давления сопровождается сильными головными болями.
- Стремительный. Реакция организма проявляется практически моментально после введения аллергена. Человек теряет сознание, возможны сильные судороги. Зрачки не реагируют на свет, расширяются. Артериальное давление снижается до критического уровня, дыхание нарушено, а тоны сердца не слышны.
В случае со стремительным течением анафилактического шока чаще всего наступает смертельный исход, который вызван острой сердечной и почечной недостаточностью, затруднением дыхания, отеками головного мозга, а также кровоизлияниями.
Варианты течения анафилактического шока после приема лекарственных средств
Как правило, сразу после попадания лекарственного средства в кровь или непосредственно в момент его введения человек ощущает слабость и сильную боль за грудиной. Сопровождает это состояние головная боль, а также бледность покровов кожи и слизистых.

Начало анафилактического шока нужно отличать от потери сознания! В момент наступления системной анафилаксии человек остается в сознании, но его беспокоит тахикардия и одышка, кожа становится бледной или приобретает синюшный оттенок.
Анафилактический шок после приема медицинских препаратов может протекать в следующих формах:
- Острая доброкачественная. Возникает стремительно, но соответствующая терапия может полностью ее купировать.
- Острая злокачественная. Развивается мгновенно. Несмотря на оказанную вовремя правильную терапию возможен смертельный исход.
- Затяжная. Симптомы проявляются очень быстро, противошоковое лечение дает положительный эффект, но только на определенное время или частично блокирует проявления. Впоследствии клиническая картина не такая опасная, но отличается невосприимчивостью к лечебному воздействию.
- Рецидивирующая. Характеризуется повторным проявлением симптоматики после купирования симптомов.
- Абортивная. Устранение шока возможно без применения лекарственных средств достаточно быстро.
Следует отметить, что по статистическим данным смертельный исход после анафилактического шока достигает 25%. Поэтому очень важно, чтобы квалифицированная медицинская помощь была оказана как можно раньше.
Принципы лечения
Лечение системной анафилаксии проходит в несколько этапов, учитывая два важных направления: восстановить кровообращение и создать условия для нормальной вентиляции легких.
Немедленно прекратить ввод лекарственного средства и наложить жгут чуть выше укола или укуса. При этом каждые четверть часа необходимо жгут ослаблять на несколько минут.
Уложить человека на твердую поверхность так, чтобы ноги находились в приподнятом состоянии, а голова была запрокинута. После фиксирования языка освобождают дыхательные пути от слизи и применяют метод искусственного дыхания или вентиляцию легких кислородом.
Очень медленно водят адреналин внутримышечно. Препарат всасывается быстро, но, если есть необходимость, инъекцию можно повторить. Если шок был вызван укусом насекомых, место попадания аллергена обкалывают адреналином, что поможет местно сузиться сосудам. В случае если эффект от данных действий не наступил, возможно введение адреналина внутривенно капельно.
Если есть необходимость, применяют интубацию или трахеотомию, а также наружный массаж сердца.
Данный этап предусматривает восстановление кислотно-щелочного баланса. Для этих целей используют гидрокарбонат натрия. Если у больного наблюдается синюшность кожных покровов, показано долгое вдыхание кислорода.
Внутривенно вводят следующие лекарственные средства:
- Глюкокортикостероиды (Гидрокортизон, преднизолон или дексазон);
- Антигистамины (растворы димедрола, супрастина, пипольфена).
Если шок вызван приемом аллергена внутрь, необходимо промывание желудка с помощью зонда, а также прием активированного угля.
Весь период терапии второго этапа необходимо регистрировать ЭКГ.
При лечении нужно исключить любые наркотические средства и транквилизаторы, седативные и гипотензивные средства.
После необходимой экстренной терапии больному нужно обеспечить постоянное медицинское наблюдение.

В течение суток после купирования приступа запрещено использовать процедуры, которые влияют на расширение сосудов (душ, горячая ванна и т. д.).
В течение двух недель больному должна оказываться поддерживающая терапия в стационарных условиях.
После того как больной будет выписан из больницы, его необходимо поставить на диспансерный учет, а в специальный «аллергологический» паспорт записать аллергены, которые вызвали такую реакцию организма.
Чтобы избежать системной анафилаксии, необходимо исключение любого контакта с аллергенами. Если раньше человек никогда не сталкивался с проявлениями аллергии, ему необходимо сделать специальные пробы, которые определят склонность к реакции на различные виды аллергена. Зная особенности своего организма, легко избежать смертельной опасности, которую представляет собой анафилактический шок.
Анафилактический шок. Этиология, патогенез, классификация, диагностика, лечение
Понятие анафилактического шока как системного проявления анафилаксии, в основе которой лежит аллергическая реакция немедленного типа. Патофизиологические основы анафилактического шока, его клиническая картина, диагностика и лечебные мероприятия.

Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
Волгоградский государственный медицинский университет.
Кафедра иммунологии и аллергологии.
Самостоятельная работа студента по иммунологии на тему:
“Анафилактический шок. Этиология, патогенез, классификация, диагностика, лечение”.
Подготовила: студентка 4 курса 1 группы
- Введение
- 1. Анафилактический шок. Определение, эпидемиология, этиология, классификация
- 2. Патофизиологические основы анафилактического шока
- 3. Клиническая картина
- 4. Диагностика и лечебные мероприятия
- 5. Профилактика
- Список использованной литературы
Введение
анафилактический шок анафилаксия диагностика
1. Анафилактический шок. Определение, эпидемиология, этиология, классификация
Эпидемиология.
Анафилактический шок встречается у людей любого возраста, одинаково часто у мужчин и женщин. По зарубежным данным, его распространенность следующая: 0,7-10% среди больных, получавших инъекции пенициллина; у 0,5-5% укушенных или ужаленных насекомыми; 0,22-1% среди пациентов, получавших инъекции рентгеноконтрастных препаратов; у 0,004% больных пищевой аллергией; 1 на 3 500-20 000 инъекций общих анестетиков; 1 на 3 500-20 000 инъекций аллергенов в процессе аллерген-специфической иммунотерапии (АСИТ). Он наблюдается у 1 из 2 700-3 000 госпитализированных пациентов. Предполагают, что распространенность анафилаксии в популяции составляет от 1,21 до 15,04%, заболеваемость – 10-20 на жителей в год.
Этиология
Наиболее часто анафилактический шок вызывают лекарственные препараты, ужаления перепончатокрылыми насекомыми (осами, пчелами, шершнями и др.) и пищевые продукты. Реже он возникает при контакте с латексом, выполнении физической нагрузки, а также в процессе АСИТ. В ряде случаев выявить этиологический фактор не удается.
Наиболее частые причины анафилактического шока.
Анафилактический шок может развиться в результате ужаления перепончатокрылыми (пчелами, шмелями, шершнями, осами). Установлено, что аллергенная активность их яда обусловлена входящими в его слстав ферментами (фосфолипазой А1, А2, гиалуронидазой, кислой фосфатазой и др.). Кроме них, в состав яда входят пептиды (мелиттин, апамин, пептид, вызывающий дегрануляцию тучных клеток) и биогенные амины (гистамин, брадикинин и др.), которые, вероятно, обусловливают его токсическое действие и псевдоаллергические реакции.
Из пищевых продуктов наиболее частыми причинами анафилактического шока у детей являются орехи, арахис, ракообразные, рыба, молоко и яйца, у взрослых – ракообразные. Описаны случаи анафилаксии при употреблении соевого белка у больных, имеющих повышенную чувствительность к арахису. Следует помнить о возможности развития шока при введении вирусных вакцин, культивируемых на куриных эмбрионах, людям, сенсибилизированным к куриному белку.
В последние годы установлено, что в ряде случаев причиной анафилактического шока может быть латекс, входящий в состав перчаток, катетеров, дренажей, пломб, бандажей и других медицинских и бытовых изделий. Системные реакции развиваются при ингаляционном или контактном (при повреждении кожи) пути поступления антигенов. Важно помнить, что последние имеют общие антигенные детерминанты с некоторыми пищевыми продуктами (орехами, киви, авокадо, бананами, манго, сельдереем, папайя и др.), которые могут вызывать развитие анафилаксии у больных, сенсибилизированных латексом. Группами риска развития латексной аллергии являются медицинские работники, дети с аномалиями развития, имеющие в анамнезе многочисленные операции, работающие на производстве резиновых изделий и имеющие профессиональный контакт с латексом.
Описаны случаи анафилактического шока, возникающего при физической нагрузке (беге, быстрой ходьбе, катании на велосипеде, на лыжах и др.). Причины и механизмы его развития изучены недостаточно. Замечено, что примерно у 50% таких больных анафилаксия развилась после употребления некоторых продуктов (креветки, сельдерей и др.) и лекарств (нестероидные противовоспалительные препараты). По-видимому, в ряде случаев она обусловлена пищевой аллергией и лекарственной непереносимостью, разрешающим фактором при которых являются физические упражнения. Исследование изменений структуры тучных клеток в процессе провокационных тестов с дозированной физической нагрузкой показало возможную роль этих клеток в развитии такого вида анафилаксии. Известно, что он чаще развивается у больных, страдающих атопическими заболеваниями и/или имеющих отягощенную наследственность по этим болезням
Анафилактический шок может развиться в ходе проведения АСИТ. Как правило, это осложнение возникает в результате ошибок в дозировании аллергенов, высокой степени сенсибилизации больных, при проведении лечения в фазу обострения аллергического заболевания, при плохо контролируемой бронхиальной астме, использовании системных и местных в-блокаторов, которые потенцируют реакции гиперчувствительности.
В некоторых случаях причину анафилактического шока установить не удается. Показано, что примерно 50% таких больных страдают атопическими заболеваниями. Идиопатическая анафилаксия нередко рецидивирует и характеризуется рефрактерностью к проводимой терапии.
Классификация анафилактического шока:
Анафилактический шок патогенетически может развиваться как аллергическая реакция I типа (IgE-зависимая), так и неаллергическая (с участием иных механизмов).
В зависимости от тяжести течения анафилактического шока, которая определяется выраженностью гемодинамических нарушений, выделяют 4 степени. Степень тяжести анафилактического шока определяется выраженностью гемодинамических нарушений:
1 степень тяжести: Гемодинамические нарушения незначительные, АД снижено на 30-40 мм рт. ст. от исходных величин.
2 степень тяжести: Гемодинамические нарушения более выражены. Продолжается снижение АД ниже 90-60/40 мм рт. ст.
3 степень тяжести: Потеря сознания, АД 60-40/0 мм рт. ст.
4 степень тяжести: АД не определяется.
В зависимости от доминирующей клинической симптоматики анафилактического шока:
1. Типичный вариант – гемодинамические нарушения часто сочетаются с поражением кожи и слизистых (крапивница, ангиоотек), бронхоспазм.
2. Гемодинамический вариант – на первый план выступают гемодинамические нарушения.
3. Асфиксический вариант – преобладают симптомы острой дыхательной недостаточности.
4. Абдоминальный вариант – преобладают симптомы поражения органов брюшной полости.
5. Церебральный вариант – преобладают симптомы поражения центральной нервной системы.
В зависимости от характера течения анафилактического шока:
1. Острое злокачественное течение характеризуется острым началом с быстрым падением АД (диастолическое – до 0 мм рт. ст)., нарушением сознания и нарастанием симптомов дыхательной недостаточности с явлениями бронхоспазма. Данная форма является достаточно резистентной к интенсивной терапии и прогрессирует с развитием тяжелого отека легких, стойкого падения АД и глубокого коматозного состояния. Чем быстрее развивается анафилактический шок, тем более вероятно развитие тяжелого анафилактического шока с возможным летальным исходом. Поэтому для данного течения анафилактического шока характерен неблагоприятный исход.
2. Острое доброкачественное течение характерно для типичной формы анафилактического шока. Расстройство сознания носит характер оглушенности или сопорозности, сопровождается умеренными функциональными изменениями сосудистого тонуса и признаками дыхательной недостаточности. Для острого доброкачественного течения анафилактического шока характерно наличие хорошего эффекта от своевременной и адекватной терапии и благоприятный исход.
3. Затяжной характер течения выявляется после проведения активной противошоковой терапии, которая дает временный или частичный эффект. В последующий период симптоматика не такая острая, как при первых двух разновидностях АШ, но отличается резистентностью к терапевтическим мерам, что нередко приводит к формированию таких осложнений, как пневмония, гепатит, энцефалит. Данное течение характерно для анафилактического шока развившегося вследствие введения препаратов пролонгированного действия.
4. Рецидивирующее течение характеризуется возникновением повторного шокового состояния после первоначального купирования его симптомов. Часто развивается после применения ЛС пролонгированного действия. Рецидивы по клинической картине могут отличаться от первоначальной симптоматики, в ряде случае имеют более тяжелое и острое течение, более резистентны к терапии.
5. Абортивное течение является наиболее благоприятным. Часто протекает в виде асфиксического варианта типичной формы АШ. Купируется достаточно быстро. Гемодинамические нарушения при этой форме АШ выражены минимально.