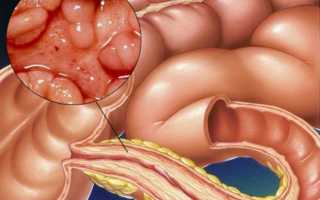
Сужение кишечника лечение. Сужение толстой кишки причины. Быстрое лечение дома
Стриктуры кишечника
Сужение отверстия толстой кишки или стеноз кишечника является опасной болезнью для человека. Так как стеноз может затрагивать любой участок толстой кишки. Заболевание часто встречается у новорожденных детей. Есть ряд симптом, по которым можно обнаружить болезнь. Практика доказывает, что со стенозом кишечника без квалифицированной помощи врачей не обойтись.
Что характерно для данной болезни?
Стеноз — аномальное сужение отверстия, оно может иметь различные стадии развития, характеристики и признаки. В зависимости от уровня развития болезни различают такие особенности состояния:
- Стеноз затрагивает тонкий кишечник или желудок. У детей прослеживается вздутие живота, частая рвота.
- Стеноз в двенадцатиперстной кишке.
- Полностью перекрытое отверстие толстой кишки или ее нижняя часть. Наблюдаются стриктуры кишечника и скопление пищи. В результате возникает рвота.
Вернуться к оглавлению
Развитие стеноза
Заболевание развивается такими стадиями:
- Первая стадия — просвет толстой кишки начинает суживаться. Время от времени может возникать чувство переполненного желудка. Нередко начинается рвота, которая поначалу кажется облегчением, но не надолго. Состояние больного удовлетворительное.
- Вторая стадия — постоянное ощущение, что желудок переполнен, боль и отрыжка. Рвота может возникать сразу после еды, приносить облегчение. Человек начинает худеть.
- Третья стадия — заболевание развивается, желудок растягивается. Состояние человека ухудшается. Видны признаки истощения и обезвоживания организма. Постоянная рвота, которая не приносит облегчения.
Вернуться к оглавлению
Причины возникновения стеноза кишечника
Главными причинами появления болезни являются:
- проблемы обмена веществ;
- сдавленные сосуды;
- опухоль, давящая на кишечник;
- воспаление;
- травма.
Встречаются и врожденные патологии. Есть форма стеноза, которая развивается чаще у людей в возрасте после 50-ти, именуемая дегенеративной. Причиной ее возникновения служит природный процесс старения организма. Существует неорганический и функциональный (органический) вид стеноза, который может развиться на фоне спазма мышц. Между этими видами мало отличий, поскольку все нарушения приводят к органическому виду сужения просвета.
Симптомы стеноза
Заболевание дает о себе знать повторением болей вверху живота, прослеживается рвота и тошнота. Рвота может начинаться сразу после принятия пищи или без причины. В извеграемых массах можно заметить много желчи. Естественный стул отсутствует. Человек меняется по внешнему виду — пересыхает и приобретает сероватый оттенок кожа. Это объясняется тем, что организму не хватает жидкости. Со временем симптомы ухудшаются, рвотные массы приобретают неприятный запах из-за примесей фекалий и крови. Живот постоянно вздут, частые обмороки, приступы удушья, нехватка воздуха и головокружения. Все это признаки стеноза.
У детей с врожденной аномалией в виде стеноза, после рождения начинается рвота. Рвотные массы приобретают зеленого цвета из-за желчи. Эти симптомы появляются спустя короткое время после рождения ребенка. Можно определить болезнь по другому характерному признаку — отсутствие стула у появившегося на свет младенца. Причиной является сужение просвета толстой кишки.
Диагностика болезни
Чтобы поставить точный диагноз проводят обширное медицинское обследование. Для диагностики используются новые лабораторные тесты и инструментальные процедуры (рентген с использованием контрастных веществ, УЗИ брюшной полости и толстой кишки). Диагностическая схема подбирается с целью определения, насколько сильно прогрессировала болезнь и какими методами ее лучше лечить, чтобы не навредить человеку.
Методы лечения
Лечение детей
При обнаружении патологии у новорожденных необходима неотложная хирургическая операция. Детей вскармливаются через трубочку, которая вводится в желудок через нос. Таким способом младенца продолжают кормить до тех пор, пока работа кишечника не нормализуется. После этого ребенку назначат естественное кормление с тщательным отслеживанием состояния.
Лечение взрослых
Лечение должно проводиться в стационарных условиях. Вначале производится очищение верхней части желудочно-кишечного тракта зондом. Посредством постановки сифонных клизм помогают очистить нижнюю область толстой кишки. Назначают специальные препараты для того, чтобы мышцы стенок толстой кишки расслабились, что позволит прекратить сужение.
В большинстве случаев, проводят хирургическую операцию. Доказано, что оперативное вмешательство является самым результативным методом лечения болезни. Специальная диета назначается сразу после операции. Проводятся обследования во время лечения для удостоверения в том, что выбранная терапия имеет позитивное влияние. Если же признаков недуга больше не наблюдается, и желудочно-кишечный тракт снова функционирует нормально, пациента выписывают.
Лечение стеноза кишечника народными средствами
Рябиновый и картофельный жмых широко используются в народной медицине, в борьбе с недугом. Эта смесь хорошо влияет на возобновление естественной работы желудочно-кишечного тракта. Инструкция изготовления: отжимается сок картофеля или рябины, из остатков жмыха делаются маленькие шарики, скачиванием их размером с фасоль. Принимается по 2 столовых ложки за полчаса до еды 3 раза в день. Эти шарики можно глотать не разжевывая. Сок обычно пьется после еды.
Следующим советом из народной медицины является перебродивший сок капусты (желательно белокочанной). Для начала выжимается 3 литра сока капусты и добавляется стакан сахара. Эту примесь нужно оставить на несколько недели для того, чтобы сок перебродил. Перебродивший сок рекомендуется пить спустя короткое время после принятия пищи (10—20 минут), по 4 столовые ложки.
- Использовать в пищу морскую соль взамен поваренной — от 4-х столовых ложки в день.
- Приготовить средство: 3 кг каланхоэ, перемешать с 3-мя стаканами меда, добавить молочную сыворотку в оставшееся пространство. Оставить снадобье киснуть на 1 месяц. Затем есть по 1-й столовой ложке каждый день по 3 раза в день.
- Пить квасы, которые можно приготовить самостоятельно используя при этом адонис, аир или пустырник. Пить каждый день до еды.
- Отказаться от алкоголя, курения.
- Перейти на растительное масло, если ранее употреблялись в пищу другие жиры.
Вернуться к оглавлению
Диета при сужении просвета толстой кишки
Сразу после проведения хирургической операции нужно перейти на специальную диету, не только взрослым, но и младенцам. Первые 12 часов запрещено что-либо есть или пить. Пять дней питание производится внутривенно, чтобы не затрагивать желудочно-кишечный тракт. После этого вводится зонд, через который проходят питательные вещества, молочные примеси. Зонд удаляют сразу после того, как пациент имеет возможность питаться самостоятельно. Назначают щадящее питание в очень маленьких порциях. Используются только те продукты, которые не могут повредить стенки толстой кишки, в жидком виде.
Некоторое время спустя нужно поддерживать сбалансированное, регулярное питание. Положительное влияние окажет домашняя, здорова, свежая пища. Рекомендуются бульоны, жидкие каши, натуральные соки, фрукты, овощи, молочные продукты домашнего приготовления. Организм должен получать большое количество витаминов, минералов.
Стеноз — серьезная патология и заниматься самолечением не рекомендуется. При обнаружении симптомов болезни необходимо сразу обратиться к врачу. После указания точного диагноза и назначения курса лечения, в большинстве случаев, проводится хирургическая операция. Если следовать всем рекомендациям врача, придерживаться диеты и принимать выписанные препараты, восстановить здоровую работу кишечника возможно.
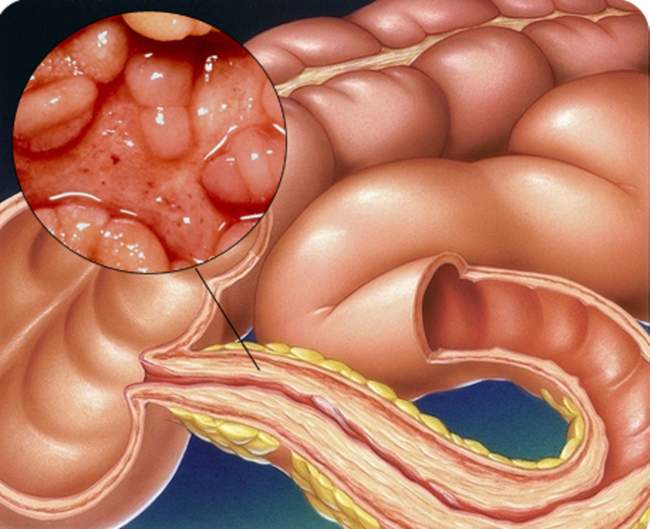
Стеноз кишечника: симптомы и лечение у взрослых и детей
Стеноз кишечника – это уменьшение нормального просвета в любом из отделов пищеварительного тракта. Просвет может сужаться из-за различных неблагоприятных условий, а также из-за органических поражений. Патология встречается у взрослых и детей. Детский стеноз чаще всего проявляется как врожденное заболевание.

Симптоматика
Опытному врачу не доставит труда установить диагноз “стеноз кишечника”. Симптомы у взрослых довольно специфические, однако подтвердить заболевание можно только лишь после прохождения УЗИ.
Итак, к признакам, которые сигнализируют о наличии данной патологии, можно отнести:
- частое вздутие;
- острые боли в верхней части живота;
- рвота, в которой отмечается наличие желчи;
- бледность кожи, иногда присутствие серого оттенка;
- похудание;
- повышенное газообразование;
- невозможность набрать вес;
- плохая работа кишечника;
- нарушение выведения мочи;
- сухость и шелушение кожи.
Как видно, симптоматика данной патологии действительно специфическая и ее перепутать крайне трудно, однако иногда так же себя проявляет и атрезия, которая часто принимается за стеноз кишечника. Симптомы двух заболеваний очень схожи, но при атрезии происходит полное перекрывание кишечника человека. Чтобы точно установить диагноз, врачи прибегают к современным видам диагностики.
Причины появления
Развитие заболевание может происходить абсолютно в любом возрасте. У взрослых патология, как правило, носит приобретенный характер, а у ребенка стеноз кишечника чаще встречается приобретенный.
Чаще всего заболевание развивается по следующим причинам:
- нарушение нормального метаболизма;
- частые спазмы гладких мышц;
- заворот кишечника;
- воспаление в органах пищеварения;
- инвагинация;
- спайки, которые возникают после хирургического вмешательства;
- опухолевидные процессы в кишечнике;
- травмы и др.

Если пациенту был поставлен такой диагноз, то стоит готовиться к длительному и сложному лечению, так как стеноз – непростая патология.
Также не стоит заниматься самолечением. Многие пациенты начинают именно с самостоятельной терапии, списывая симптоматику на отравление. Со временем состояние больного ухудшается, а вылечить стеноз становится сложнее.
Существующая диагностика
Диагностирование начинается с визуального осмотра. Уже на начальном этапе доктор может заподозрить стеноз кишечника. Симптомы и лечение патологии индивидуальны.
Самым распространенным методом диагностики стеноза является УЗИ. При процедуре желательно использование контрастного вещества. Однако УЗИ является не единственным методом. Для окончательной постановки диагноза также рекомендуется прохождение рентгена и сдачи крови на биохимический анализ.
Стоит помнить, что стеноз может поражать абсолютно любой участок кишечника. Это может быть толстая кишка, тонкая кишка или двенадцатиперстная. Во время ультразвукового исследования доктор может точно определить, какой участок был поражен, а также иногда понять и причину возникновения данного заболевания.
Типы стеноза
В медицине существуют несколько типов данной патологии. Они разделяются в зависимости от участка поражения, а также с учетом развития заболевания.
Всего выделяют три разновидности стеноза:
- Пилорический. При данной разновидности сужение присутствует в районе желудка и тонкого кишечника.
- Дуоденальный. Данная разновидность означает наличие сужения в районе двенадцатиперстной кишки.
- Атрезия. Данная разновидность означает практически полное перекрывание просвета в любом участке кишечника. Просвет уменьшен настолько, что пища просто не может передвигаться нормально по больному участку.
Также во врачебной практике данную патологию разделяют и по локализации поражения. Это может быть стеноз толстого кишечника, тонкого кишечника или участка в районе двенадцатиперстной кишки.
Во время постановки диагноза обязательно должно быть указано, какой именно отдел пищеварительного тракта был сужен. Без этого диагноз нельзя считать окончательным.
Специфические признаки заболевания
Даже на начальной стадии болезни человек сразу же ощущает себя плохо. При таком состоянии характерно обезвоживание, слабость, боль в животе. Септический шок при стенозе кишечника также встречается очень часто из-за быстрого развития патологии.
Стоит отметить, что в первые часы развития патологии у человека может отмечаться нормальный стул, а также пониженная температура тела, однако в последующем стеноз будет проявлять себя с точностью до наоборот.
Кроме общей симптоматики, существует еще и специфическая, которая наиболее характерна данному заболеванию:
- вздутие одной половины живота, при этом в другой половине образуется характерная впадина;
- живот при пальпации очень мягкий, а его левая часть очень болезненна при любых манипуляциях;
- когда пациент сотрясает брюшную стенку, можно услышать характерное бульканье;
- из-за того, что пищеварительный тракт частично парализован, при осмотре можно услышать различные посторонние звуки, например, выдохи, вдохи и сердцебиение, это обусловлено большим скоплением газов;
- если заболевание уже развилось до стадии некроза, пациент может жаловаться на кровянистые выделения из заднего прохода.
В самых сложных случаях возможно развитие некроза тканей из-за пережатия кровеносных сосудов. Некроз практически не встречается в сигмовидной кишке. Отмирание тканей более характерно для тонкого кишечника.
Образование узлов
Иногда на УЗИ можно заметить узловидные образования, что также является признаком стеноза кишечника. Симптомы при этом выражены особенно ярко, а боль становится мучительной.
Застой газов, продуктов жизнедеятельности человека, пережатие мягких тканей приводят к панике и беспокойству пациентов. Больные жалуются на крайне неприятные ощущения в области брюшины, постоянно стонут и не могут занять комфортное для себя положение. Вполне возможна частая рвота и выраженная слабость. Если человек плохо переносит болевые ощущения, тогда возможна даже кратковременная потеря сознания.

Стоит отметить, что при узлообразовании внешние симптомы выражены не так сильно, как при обычном стенозе кишечника. Например, врач не может зафиксировать сильное вздутие живота, и асимметрия также выражена слабо.
Инвагинация
Инвагинация еще один тяжелейший симптом стеноза кишечника. Лечение при этом необходимо начинать незамедлительно, так как велика вероятность развития некроза тканей и большой потери крови.
Инвагинация – это наслоение одного отдела кишечника на другой. Как правило, отдел, где произошло сужение, внедряется в отдел с нормальным просветом. Обычно встречается инвагинация из двух слоев, однако при тяжелых состояниях количество слоев может доходить и до семи.
Стоит отметить, что инвагинация может развиться абсолютно в любом возрасте, но чаще всего такое состояние характерно для детей в возрасте до 5 лет.

Стеноз на фоне развития опухоли
Если у больного существует новообразование в кишечном тракте, то стеноз кишечника образуется именно в том отделе, где развивается опухоль. При этом очень часто болезнь долгое время протекает вяло и никаким образом не проявляется. Симптомы либо отсутствуют вообще, либо очень слабые.
Чаще всего злокачественный процесс начинают подозревать при неспецифических симптомах, в том числе:
- длительное повышение температуры до небольших показателей;
- анемия;
- похудание.
Самой опасной считается опухоль, которая располагается в правом отделе кишечника. Она плохо диагностируется, но быстро прорастает в другие ткани. Опухоль в левой части дает выраженную симптоматику и сильные болевые ощущения.
Стеноз на фоне развития опухоли характеризуется:
- частыми болями в животе;
- сильными болями после приема пищи;
- вздутием из-за скопления газов;
- запорами;
- частыми поносами из-за раздраженного кишечника, который поражен воспалением.

Копростаз
Копростаз – один из симптомов стеноза кишечника, который характерен для людей пожилого возраста. Как правило, он развивается на фоне хронических запоров, старческой атонии, слабых мышц брюшной области и т. д. Также копростаз часто встречается у пациентов, которые злоупотребляют слабительными препаратами.
Когда копростаз и стеноз кишечника объединяются, то у больного развивается следующая симптоматика:
- длительная задержка опорожнения кишечника;
- выраженные боли в брюшной области;
- распирание в области живота;
- частое вздутие и метеоризм;
- кал в виде тонкой ленты;
- дефекация возможна только при сильном натуживании.
Врачи особенно осторожно относятся к подобному диагнозу, однако современная медицина и высокая квалификация персонала клиники могут помочь больному вылечить копростаз и без хирургического вмешательства.
Камни желчного пузыря и стеноз
Стеноз кишечника, который вызван камнями желчного пузыря, – очень редкая патология. Дело в том, что просвет кишечника могут перекрыть лишь очень крупные камни с диаметром не менее 5 см.
Если это и произошло, то, как правило, стеноз отмечается в тонком кишечнике. Обнаружить данную патологию относительно тяжело. Ее выдает повышенное газообразование в желчном пузыре и его протоках.
Если все-таки врачи диагностировали стеноз на фоне передвижения камней из желчного пузыря, то необходимо как можно скорее приступать к лечению. Дело в том, что инородное тело очень сильно травмирует поверхность кишечника. В результате могут развиться гангренозные изменения, которые крайне тяжело поддаются лечению.
Лечение заболевания
Когда человек сталкивается с подобным заболеванием, чаще всего его интересует вопрос, обязательна ли при стенозе кишечника операция? К сожалению, консервативное лечение при такой патологии, как правило, не приносит положительных результатов.
Проведение операции зависит от нескольких факторов:
- где располагается сужение;
- причины, по которым и образовался стеноз;
- существуют ли осложнения, которые возникли на фоне стеноза.

Стоит помнить, что назначение операции возможно только после полного обследования пациента. Если стеноз возник на фоне развития злокачественной опухоли, то назначается резекция отдела кишечного тракта. Кроме этого, удаление части кишечника показано и в том случае, если уже начались необратимые процессы в мягких тканях, например, их некроз.
К сожалению, у любого оперативного вмешательства есть и свои недостатки. Например, при операции, которая направлена на лечение стеноза, могут в восстановительном периоде образовываться спайки в кишечнике. Для того чтобы свести риски к минимуму, врачи активно используют эндоскопический метод лечения, однако использовать его не всегда можно. Эндоскопическое лечение стеноза нельзя проводить при злокачественных поражениях или при больших очагах поражения.
В итоге нужно отметить, что вылечить стеноз возможно, однако исход во многом зависит от качественной диагностики, квалификации специалиста и хирурга. Также важно соблюдать все рекомендации в восстановительный период, так как именно в это время возможно развитие различных осложнений.
Стеноз кишечника: симптомы, лечение и прогноз для жизни
Стеноз кишечника – это сужение его просвета из-за патологических изменений кишечной стенки или близлежащих органов. Нарушается продвижение содержимого по кишечнику, ухудшается переваривание пищи, страдает самочувствие. Без лечения заболевание прогрессирует и приводит к тяжёлым осложнениям.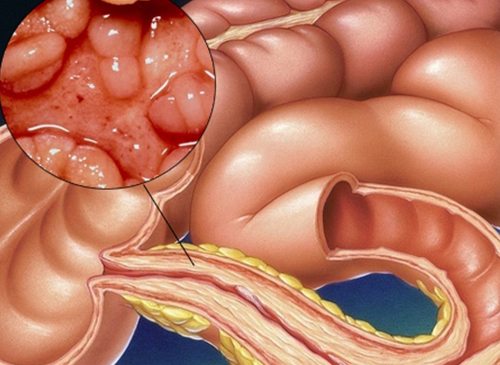
Симптомы
Клиника стеноза кишечника зависит от локализации патологического процесса.
Стеноз пилородуоденальной зоны
При сужении привратника и начального отдела 12-перстной кишки нарушается эвакуация содержимого желудка в кишечник. Это приводит к дефициту питательных веществ.
 чувство тяжести и распирания в желудке после еды;
чувство тяжести и распирания в желудке после еды;- рвота, приносящая облегчение (характерный признак – наличие в рвотных массах частиц пищи, съеденной накануне, отсутствие примеси желчи);
- отрыжка тухлым, связанная с застоем и разложением пищи в желудке;
- отсутствие аппетита;
- снижение веса вплоть до тяжёлого истощения;
- признаки дефицита витаминов и микроэлементов: анемия, ломкость ногтей, выпадение волос;
- жажда из-за постоянной рвоты;
- электролитные нарушения: судороги в мышцах, парезы и параличи, аритмичный пульс.
Стеноз тонкой кишки и верхних отделов толстой кишки
Признаки ухудшения переваривания пищи сочетаются с нарушением проходимости кишечника.
- неинтенсивные боли в животе;
- снижение частоты дефекации;
- рвота рефлекторного характера – чем выше локализация стеноза, тем чаще возникают эпизоды рвоты;
- снижение веса;
- слабость, головокружение.
Стеноз нижних отделов толстой кишки
Каловые массы скапливаются выше участка сужения, нарушается проходимость толстой кишки.
 ноющие или схваткообразные боли в зоне поражения;
ноющие или схваткообразные боли в зоне поражения;- постоянные запоры;
- кал приобретает форму карандаша;
- анальные трещины и геморрой из-за постоянного натуживания при дефекации;
- вздутие живота из-за гнилостных процессов в кишечнике и нарушения отхождения газов.
Выраженность симптомов зависит от тяжести стеноза.
Причины
Стеноз кишечника осложняет течение многих заболеваний органов брюшной полости.
- Язвенная болезнь 12-перстной кишки – основная причина стеноза пилородуоденальной зоны. На фоне язвенного поражения развивается рубцовая деформация кишки, сужается ее просвет. Состояние ухудшается при обострении язвенной болезни.
- Опухоли кишечника и окружающих тканей – растущее новообразование уменьшает просвет кишечника изнутри или сдавливает его снаружи.
 Дивертикулёз кишечника – заболевание, при котором образуются выпячивания стенок кишечника – дивертикулы. Основная локализация патологических изменений – ободочная кишка. Хроническое воспаление дивертикулов способствует развитию стеноза.
Дивертикулёз кишечника – заболевание, при котором образуются выпячивания стенок кишечника – дивертикулы. Основная локализация патологических изменений – ободочная кишка. Хроническое воспаление дивертикулов способствует развитию стеноза.- Воспаление кишечника. При неспецифическом язвенном колите поражается толстая кишка, при болезни Крона – весь кишечник. Хроническое воспаление и множественные дефекты слизистой оболочки приводят к разрастанию соединительной ткани и стенозу.
- Травмы и операции на органах брюшной полости и промежности. В зоне повреждения формируются рубцовые изменения, сужается просвет кишки.
- Амилоидоз кишечника – обменное нарушение, при котором в тканях откладывается особый белок – амилоид. При поражении кишечника нарушается сократительная способность гладких мышц, постепенно развивается стеноз.
Диагностика
Пациенты с подозрением на стеноз кишечника проходят обследование у гастроэнтеролога.
Клинические методы
 Сбор анамнеза – врач отмечает характерные жалобы, их длительность, выявляет заболевания, приводящие к сужению кишечника. Особого внимания заслуживают пациенты старше 50 лет с жалобами на недавно возникшие запоры и снижение веса.
Сбор анамнеза – врач отмечает характерные жалобы, их длительность, выявляет заболевания, приводящие к сужению кишечника. Особого внимания заслуживают пациенты старше 50 лет с жалобами на недавно возникшие запоры и снижение веса.- Осмотр – врач оценивает вес, состояние кожи и слизистых оболочек, тургор кожных покровов; при пальпации выявляет объёмные образования в животе (опухоли или инфильтраты), шум плеска в эпигастральной области.
- Общий анализ крови – при воспалительном процессе повышается уровень лейкоцитов и СОЭ, при анемии снижается количество эритроцитов и гемоглобин.
- Биохимия крови – определяют маркеры воспаления, показатели обмена веществ, содержание электролитов.
Инструментальные методы
- Фиброгастродуоденоскопия – обследование желудка и дуоденальной зоны с помощью эндоскопа. Выявляют язвенные дефекты, опухоли, воспаление, атрофию слизистой оболочки, рубцовые изменения. При стенозе пилородуоденальной зоны оценивают степень сужения просвета.
 Ректоскопия – осмотр прямой кишки с помощью ректоскопа. Исследование назначают при подозрении на ректальный стеноз.
Ректоскопия – осмотр прямой кишки с помощью ректоскопа. Исследование назначают при подозрении на ректальный стеноз.- Колоноскопия – эндоскопическое обследование толстой кишки, позволяет обнаружить очаг поражения, взять биопсию.
- Рентгенография брюшной полости – выполняют серию рентгеновских снимков, на которых определяют пассаж контрастного вещества (бария) по кишечнику. При стенозе скорость продвижения бария снижается.
- Рентгеновская компьютерная томография – современный информативный метод диагностики объёмных образований.
- УЗИ органов брюшной полости – с помощью ультразвука выявляют опухоли, свободную жидкость в полости брюшины. При исследовании кишечника определяют толщину его стенки, диаметр просвета. Метод малоинформативен при выраженном метеоризме.
Гастроэнтеролог направляет пациентов с диагнозом «стеноз кишечника» на консультацию к хирургу или онкологу.
Лечение
Полностью устранить сужение кишечника можно только хирургическим путём.
Консервативная терапия
Цель консервативного лечения – подготовка к операции, стабилизация состояния пациента.
Диета
 Цели и принципы лечебного питания зависят от причины стеноза. При язвенной болезни исключают механические и химические раздражители, готовят полужидкие протёртые блюда. При тяжёлом пилородуоденальном стенозе пациентов кормят через зонд, проведенный за участок сужения.
Цели и принципы лечебного питания зависят от причины стеноза. При язвенной болезни исключают механические и химические раздражители, готовят полужидкие протёртые блюда. При тяжёлом пилородуоденальном стенозе пациентов кормят через зонд, проведенный за участок сужения.
При поражении толстой кишки питание направлено на профилактику запоров. В рационе увеличивают количество овощей и фруктов, богатых растительной клетчаткой, корректируют питьевой режим.
Инфузионная терапия
- коррекция водно-электролитного дисбаланса: растворы натрия хлорида, калия хлорида, раствор Рингера;
- нормализация белкового обмена: комплексные растворы для парентерального питания, Альбумин, Инфезол (смесь аминокислот), глюкоза с витаминами.
Медикаменты
Назначают препараты для лечения основного заболевания и облегчения симптомов стеноза:
 противоязвенные средства: Де-нол, Омепразол, антибиотики;
противоязвенные средства: Де-нол, Омепразол, антибиотики;- спазмолитики (Но-шпа, Бускопан) – уменьшают спазмы кишечника, купируют болевые ощущения;
- слабительные (Дюфалак) – назначают для размягчения кишечного содержимого и облегчения продвижения кала;
- средства для борьбы с метеоризмом (Эспумизан) – уменьшают вздутие кишечника, тяжесть и боли в животе.
Эвакуация содержимого кишечника и желудка
- промывание желудка при сужении пилородуоденальной зоны;
- сифонная клизма при поражении толстой кишки.
Хирургическая терапия
Вид и объём хирургического вмешательства зависит от локализации стеноза, его причины, общего состояния пациента.
Основные виды операций
 Резекция (удаление) 2/3 желудка – операция выбора при пилородуоденальном стенозе, вызванном язвенной болезнью.
Резекция (удаление) 2/3 желудка – операция выбора при пилородуоденальном стенозе, вызванном язвенной болезнью.- Гастрэктомия – полное удаление желудка при стенозе, вызванном опухолью.
- Резекция кишки – иссекают пораженный участок тонкой или толстой кишки, накладывают анастомоз (соединяют два отрезка кишки).
- Двухэтапная операция – выполняют при тяжёлом состоянии пациента. На первом этапе удаляют деформированный участок кишки, делают колостому – выводят кишку на брюшную стенку. Второй этап – реконструктивная операция. Ушивают колостому и накладывают анастомоз.
- Удаление опухоли другого органа.
- Частичное разрушение опухоли с помощью эндоскопа – паллиативная мера при противопоказаниях к радикальной операции.
Восстановительный период
 После удаления части кишечника пациенту на неделю назначают внутривенное питание. Затем дают жидкие пероральные смеси, в течение 2-х недель увеличивают их дневной объём до 2 литров. После этого разрешают протёртые блюда, кисели, компоты. При хорошей переносимости диетического питания пероральные смеси постепенно отменяют и осторожно расширяют рацион.
После удаления части кишечника пациенту на неделю назначают внутривенное питание. Затем дают жидкие пероральные смеси, в течение 2-х недель увеличивают их дневной объём до 2 литров. После этого разрешают протёртые блюда, кисели, компоты. При хорошей переносимости диетического питания пероральные смеси постепенно отменяют и осторожно расширяют рацион.
При резекции кишечника нарушается переваривание пищи, усвоение питательных веществ и витаминов, поэтому соблюдать диету придется пожизненно. Каждому пациенту подбирают оптимальный рацион с учётом объёма перенесенной операции. Кишечник привыкает к новым условиям работы в среднем через 1,5 года.
При двухэтапной операции пациента обучают уходу за колостомой, объясняют, как пользоваться калоприёмником.
Осложнения и прогноз
Главное осложнение стеноза кишечника – острая кишечная непроходимость. Полностью прекращается отхождение стула и газов. Возникают интенсивные схваткообразные боли в животе, затем развивается интоксикация, обменные нарушения. Состояние требуют срочной хирургической помощи, и без оперативного лечения приводит к летальному исходу.
Профилактика
Для профилактики стеноза кишечника пациенты с заболеваниями пищеварительного тракта должны наблюдаться у гастроэнтеролога, проходить регулярное обследование, а при ухудшении самочувствия своевременно обращаться за медицинской помощью.
В продолжение темы обязательно читайте:
К сожалению мы не можем предложить вам подходящих статей.
MedGlav.com
Медицинский справочник болезней
Главное меню
Запоры, причины и лечение запоров.
ЗАПОРЫ.
Запор – это хроническая задержка опорожнения кишечника более чем на 48 часов, неполное опорожнение кишечника с отхождением малого количества и повышенной твердости кала.
Причины запоров.
1. «Функциональные запоры».
К основным причинам «функционального» запора относят диету с низким содержанием пищевых волокон, а иногда и лекарства (опиаты, антациды с алюминием, холиноблокаторы, антидепрессанты и др.).
2. Запоры, связанные с нарушением аноректального транзита.
К первичным нарушениям этой зоны относят: анизмус, расстройства аноректальной чуствительности и болезнь Гиршспрунга (врожденное наследственное заболевание).
3. Первичные моторные нарушения толстой кишки.
К ним относят: синдром раздраженной толстой кишки, гипомоторную дискинезию толстой кишки («инертная» толстая кишка), хроническую идиопатическую интестинальную псевдообструкцию.
4. Вторичные моторные расстройства толстой кишки.
Возникают вследствие различных заболеваний. Вследствие различных заболеваний возникают или гипомоторная, или спастическая дискинезия толстой кишки.
Важно определить причину запора, чтобы провести правильное лечение!
ПЕРВИЧНЫЕ МОТОРНЫЕ НАРУШЕНИЯ ТОЛСТОЙ КИШКИ.
При них не выявляются этиологические факторы и органические изменения кишечной стенки.
К ним относят:
- Синдром раздраженной толстой кишки,
- Гипомоторную дискинезию толстой кишки,
- Хроническую идиопатическую интестинальную псевдообструкцию.
Значительно реже запоры могут быть связаны с хронической идиопатической интестинальной псевдообструкцией. Для данного заболевания характерно отсутствие дефекационных позывов.
ГИПОМОТОРНАЯ ДИСКИНЕЗИЯ ТОЛСТОЙ КИШКИ («инертная» толстая кишка).
В основе лежит снижение пропульсивной активности кишечной стенки.
При «инертной» толстой кишке резко уменьшаются число дефекационных позывов с выделением сухого карандашеподобного кала. Боли в животе и метеоризм слабо выражены или отсуствуют. При длительной задержке стула могут появиться легкие симптомы интоксикации.
Патофизиология.
- Происходит Дисбаланс в системе гастроинтестинальных гормонов:
Гормоны, стимулирующие моторику кишечника — гастрин, холецистокинин, субстанция-2, энкефалины,
Гормоны, замедляющие моторику кишечника — глюкагон, вазоактивный интестинальный полипептид, серотонин. - В результате изменяется Чувствительность рецепторного аппарата толстой кишки к различным стимулам.
- Нарушается нервно–рецепторный аппараткишечной стенки, ответственного за ее моторную активность. Симптомы болезни в результате лечения могут быть ослаблены, но полностью избавиться от них трудно.
ВТОРИЧНЫЕ МОТОРНЫЕ РАССТРОЙСТВА ТОЛСТОЙ КИШКИ.
Сопровождается развитием запоров, часто возникают при карциноме, сахарном диабете, гипотиреозе, гиперкальциемии, гипокалиемии, порфирии, системной склеродермии, полимиопатиях, поражениях спинного мозга, аномалиях нервных сплетений и ганглиев, сосудистых заболеваниях, от некоторых лекарств (спазмолитики, М-холиноблокаторы, опиаты, блокаторы кальциевых каналов и др.), а также при дисбактериозе, от злоупотребления слабительными. Все эти причины приводят к развитию или гипомоторной, или спастической дискинезии толстой кишки.
ЗАПОРЫ, СВЯЗАННЫЕ С НАРУШЕНИЕМ АНОРЕКТАЛЬНОГО ТРАНЗИТА.
В основе их лежат или первичные расстройства моторики прямой кишки и мышц тазового дна, или их структурные изменения.
Бывает в следующих случаях:
- Анизмус,
- Расстройства аноректальной чувствительности,
- Болезнь Гиршспрунга (врожденное наследственное заболевание, характеризующееся отсутствием нервных ганглиев в прямой кишке и наружном анальном сфинктере).
Эти анатомические нарушения не всегда являются причинами запоров, они могут быть их следствием или сопутствующими забелеваниями запоров.
Клинические симптомы.
Происходит неполное опорожнение прямой кишки, боли в нижней части живота, в анальной и перианальной области, недержание кала.
У больных могут образоваться большие каловые пробки, но происходит разжижение кала в вышележащих отделах, который обтекает плотные каловые массы и обильно выделяется из ануса — парадоксальная диарея.
1. Местные (абдоминальные) симптомы: ощущения давления, распирания в прямой кишке, ее неполного опорожнения после дефекации (при ректальном запоре), мигрирующие боли, переливание, урчание в животе и его вздутие (в случае коллагеного запора), геморрой, криптит, папиллит, трещины, язвы заднего прохода.
2. Рефлекторные симптомы: боли в области крестца, ягодиц, бедра.
3. Общие проявления: слабость, недомогание, снижение аппетита, неприятный вкус во рту, налет на языке, тошнота, головная боль, головокружение, субфебрильная температура. Это связано с токсическим действием крезола, индола и других метаболитов.
Диагностика.
1 этап исследования — исключение органической патологии толстой кишки и аноректальной зоны (опухоль, Болезнь Крона, дивертикулы, анатомические аномалии и др.), которая четко выявляется при рентгенологическом исследовании толстой и прямой кишок и требует соответствующего лечения.
2 этап исследования на выявление уровня стаза (толстая или прямая кишка), установление типа моторных расстройств (гипер- и гипомоторные дискинезии)., а также являются ли они первичными или системными проявлениями, что позволяет сформулировать диагноз и провести правильное лечение.
Сбором анамнеза выявляем частоту запора, диету больного, лекарств.
Рентген исследование, ректороманоскопия, сигмоскопия.
Инструментальные исследования ясвляются обьязательными, если запор возникает в последнее время (в течение менее 6 месяцев), особенно если больной старше 40 лет и имеются ректальные кровотечения и снижения веса.
ЛЕЧЕНИЕ ЗАПОРОВ.
Лечение запоров включает в себя обязательную диету и медикаментозное лечение.
Лекарственная терапия зависит от типа функциональных расстройств.
Необходимо определить с какими отделами кишки связаны запоры (ободочной, прямой или аноректальной зоны).
Цель лечения состоит в том, чтобы у больного появился мягкий стул каждые 1-2 дня.
Медикаментозное Лечение.
1. При запорах с Гипомоторной Дискинезией, применяются препараты, усиливающие перистальтику кишки:
- Прокинетики, которые действуют непосредственно на мышечные сплетения кишок:
Домперидон или Мотилиум (внутрь по 10 мг 3 раза в день),
Дебридат (по 1 таб. 3 раза в день),
Церукал. - Желчегонные препараты:
Аллохол,
Лиобил или - Препараты хенодезоксихолевой кислоты:
Хенохол,
Хенофальк — в максимальных дозах в течение 10-14 дней в сочетании с прокинетиками.
2. При Спастической Дискинезии толстой кишки, в том числе и при Раздраженной Толстой Кишке, показаны:
- М-холиноблокаторы:
Гастроцепин (по 25 мг 4 раза в день или в/м по10 мг 2 раза в день),
Метацин (по 0,002г 3 раза в день или в/м 1,0 мл 0,1% разтвора 2 раза в день) - Миогенные спазмолитики:
Но-шпа,
Папаверин,
Дюспаталин.
3. Обязательно должны быть устранены: Избыточный Бактериальный рост в тонкой кишке, Дисбактериоз толстой кишки, Гемморой.
- Слабительные.
Есть несколько групп слабительных:
1) Масла, солевые слабительные действуют на уровне тонкой кишки, поэтому слабительный эффект наступает через 4-5 часов.
2) Производные дифенила, осмотические и др. – на уровне толстой кишки, их действие проявляется через 8-12 часов;
3) Контактные средства (Глицериновые свечи, Масляные клизмы) действуют в прямой кишке, поэтому их действие наступает через 10-20 минут.
Длительно можно принимать препараты, не вызывающие привыкания и болей в животе: Лактулозу (до 1-2 месяцев, можно также при любых дисбактериозах), Дульколакс, Гутталакс.
Можно использовать: Магнезий, Миндальное масло, Фенхелевое масло, Сенну (нельзя принимать длительно).
Комбинированные препараты: Кафиол, Калифиг, Мил-пар, Регулакс.
Лекарства и дозы нужно подбирать индивидуально, в зависимости от доз и действия. Начинать с малых доз.
Длительный прием слабительных средств ведет к привыканию, поражаются межмышечные нервные сплетения.
Нельзя безконтрольно принимать слабительные и в больших дозах.
При приеме некоторых слабительных могут быть кишечная непроходимость, так как образуются завалы в кишечнике (при приеме большого количества клетчатки).
4. При Синдроме Раздраженной Толстой Кишки (СРК) можно использовать также:
- Рудотель (0,005 г),
- Феназепам ( 0,0005г),
- Нозепам,
- Триоксазин(0,3 г),
- Амитриптилин (0,025 г),
- Азафен (0,025г).
Назначается один из перечисленных препаратов 1-2 раза в день. При отсутствии эффекта от одного препарата периодически рекомендуется одно лекарство заменить другим. Можно использовать также растительные успокаивающие средства — препараты валерианы, пустырника и др.
5. После наступления ремиссии необходимо заниматься Лечебной гимнастикой, Физкультурой. Любой вид спорта активизирует деятельность кишечника.
Диета при запорах.
Приемов пищи должно быть не менее 4-х раз в сутки.
НЕ РЕКОМЕНДУЕТСЯ!
Бобовые, капуста, щавель, шпинат, яблочный и виноградный соки, молоко, зеленые яблоки, сырые, консервированные овощи, приправы, хлеб из муки высших сортов, сдобное тесто, жирные сорта мяса, копчености, острые блюда, шоколад, крепкий кофе,чай, чеснок, репа, редька.
Ограничить каши из манной крупы, риса, вермишель, картофель.
Кофе, чай, алкоголь могут спровоцировать диарею при Синдроме Раздраженного Кишечика (СРК).
При СРК чередуются запоры и поносы, характерно урчание, переливание в животе, вздутие, метеоризм.
РЕКОМЕНДУЕТСЯ:
При гипомоторной дискинезии толстой кишки используются Продукты, богатые растительной клетчаткой:
Морковь, свекла, кабачки, тыква, хлеб из ржаной и пшеничной муки грубого помола, диетические сорта хлеба с добавлением отрубей, каши из пшеничной, гречневой, перловой, овсяной крупы, овощные и фруктовые соки, а также инжир, финики, чернослив, курага, некислые яблоки.
ОБЯЗАТЕЛЬНО:
Молочнокислые продукты: свежий кефир, простоквашу, ацидофилин.
Общее количество свободной жидкости должно быть не менее 1,5 л в сутки.
ОСОБЫЕ РЕКОМЕНДАЦИИ:
- Утромнатощак пить можно холодную Медовую воду (если нет гастрита).
- На завтрак можно есть Салат из вареного бурака.
- К пище добавлять Пшеничные отруби, если не возникает непереносимости. Начинать надо с 1-2 чайных ложек, затем постепенно довести до 2-3 стол.ложек, чтобы не было вздутия. Можно добавить в каши, супы, простоквашу, кефир, салаты.
- Растительные масла (подсолнечное, оливковое, кукурузное и др). Можно принимать до 2-4 стол. ложек в день.
- Cпециальные смеси:
Овсяные хлопья с молоком;
Сливки с фруктами и орехами;
1-2 ч.л льняного семени в стакане фруктового сока. - СтаканМацуни или Кефира с 1-2 стол. ложками нерафинированного оливкового масла.
- Минеральные воды. Больным с запорами показаны «Ессентуки» # 4, 17, «Балтийская», «Джермук», «Славянская», «Баталинская».
При запорах с гипомоторной дискинезией назначают более минерализированную воду («Ессентуки» #17 и др.) по 150-200мл в холодном виде 2-3 раза в день без газа.
При гипермоторной дискинезии п оказаны менее минерализованные воды («Ессентуки» #4 и др) по 150-200мл в теплом виде.
Расширить диету можно только на фоне ремиссии заболевания, продолжающейся не менее 12 месяцев.


 чувство тяжести и распирания в желудке после еды;
чувство тяжести и распирания в желудке после еды; ноющие или схваткообразные боли в зоне поражения;
ноющие или схваткообразные боли в зоне поражения;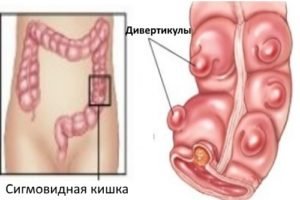 Дивертикулёз кишечника – заболевание, при котором образуются выпячивания стенок кишечника – дивертикулы. Основная локализация патологических изменений – ободочная кишка. Хроническое воспаление дивертикулов способствует развитию стеноза.
Дивертикулёз кишечника – заболевание, при котором образуются выпячивания стенок кишечника – дивертикулы. Основная локализация патологических изменений – ободочная кишка. Хроническое воспаление дивертикулов способствует развитию стеноза. Сбор анамнеза – врач отмечает характерные жалобы, их длительность, выявляет заболевания, приводящие к сужению кишечника. Особого внимания заслуживают пациенты старше 50 лет с жалобами на недавно возникшие запоры и снижение веса.
Сбор анамнеза – врач отмечает характерные жалобы, их длительность, выявляет заболевания, приводящие к сужению кишечника. Особого внимания заслуживают пациенты старше 50 лет с жалобами на недавно возникшие запоры и снижение веса.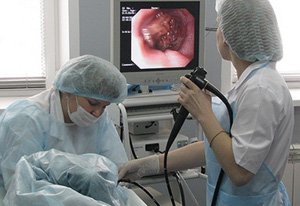 Ректоскопия – осмотр прямой кишки с помощью ректоскопа. Исследование назначают при подозрении на ректальный стеноз.
Ректоскопия – осмотр прямой кишки с помощью ректоскопа. Исследование назначают при подозрении на ректальный стеноз. противоязвенные средства: Де-нол, Омепразол, антибиотики;
противоязвенные средства: Де-нол, Омепразол, антибиотики;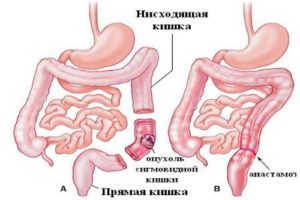 Резекция (удаление) 2/3 желудка – операция выбора при пилородуоденальном стенозе, вызванном язвенной болезнью.
Резекция (удаление) 2/3 желудка – операция выбора при пилородуоденальном стенозе, вызванном язвенной болезнью.