Тромбофлебит скорая помощь. Неотложная помощь при тромбоэмболии легочной артерии. Лечение острого тромбофлебита
Неотложная помощь при тромбоэмболии легочной артерии. Лечение тромбоза глубоких вен
Лечение тромбоза глубоких вен
Основой медикаментозного лечения ТГВ является применение антикоагулянтов.
Лечение ТГВ нефракционированным гепарином проводить трудно. Это связано с тем, что нефракционированный гепарин мало влияет на фактор Ха и фактор На, если они уже связаны с фибрином, поэтому лечебные дозы гепарина должны быть значительно выше профилактических и подбираться индивидуально.
Лечение нефракционированным или низкомолекулярным гепарином осуществляют в течение 7-10 дней, за 3-5 дней до его окончания назначают непрямые антикоагулянты (синкумар).
Нефракционированный гепарин для лечения ТГВ вводят внутривенно струйно в дозе 5000 ЕД, а далее капельно со скоростью около 1000 ЕД/ч, регулируя темп введения препарата так, чтобы добиться увеличения АЧТВ в 1,5-2,5 раза по сравнению с его нормальным значением (табл. 4.2). Предложена и другая методика лечения, согласно которой после внутривенного введения 5000 ЕД гепарина, препарат назначают подкожно через 12 ч, при этом суммарная суточная доза составляет 500 ЕД/кг [KakkarV V., 1994].
Низкомолекулярные гепарины для лечения ТГВ вводят подкожно 2 раза в сутки. Клексан назначают в дозе 1 мг/кг, фрагмин – в дозе 100 МЕ/кг, дозу фраксипарина также подбирают в зависимости от массы тела пациента. При массе тела до 45 кг фраксипарин вводят по 0,4 мл; до 55 кг — по 0,5 мл; до 70 кг — по 0,6 мл; до 80 кг — по 0,7 мл; до 90 кг — по 0,8 мл; 100 кг и больше — по 0,9 мл.
Среди непрямых антикоагулянтов предпочтительно использовать производные кумарина (синкумар).
Аценокумарол (синкумар) — антикоагулянт непрямого действия. В 1-й день лечения обычно назначают 4-6 мг синкумара, со 2-3-го дня дозу препарата снижают до поддерживающей (около 2 мг/сут). Препарат принимают 1 раз в сутки утром. Дозу синкумара подбирают таким образом, чтобы поддерживать INR в пределах 2-2,5. INR определяют перед началом лечения, на 2-й и 3-й день терапии, а затем (при отсутствии его значительных колебаний) 1 раз в неделю.
При существенном варьировании INR или протромбинового времени эти показатели контролируют чаще.
При передозировке синкумара, как правило, достаточно отменить препарат. В тяжелых случаях назначают витамин К — от 5 до 10 мг внутривенно или подкожно. Обычно этого хватает для того, чтобы в течение суток нормализовать INR. При выраженном кровотечении внутривенно вводят свежезамороженную плазму.
В целях профилактики развития геморрагических осложнений при лечении антикоагулянтами следует обращать внимание на признаки увеличения кровоточивости: геморрагии на коже, кровоточивость десен, цвет мочи и стула. Не следует оставлять без внимания продолжительное кровотечение из мест инъекций и появление гематом.
Несимметричные кровоизлияния на коже обычно свидетельствуют о нарушении свертывания крови, точечные кровоизлияния (петехии) — о нарушении сосудистой проницаемости либо изменении количества или состояния тромбоцитов. При передозировке непрямых антикоагулянтов чаще всего развиваются гематурия, кожные кровоизлияния, носовое кровотечение.
Неотложная помощь при тромбоэмболии легочной артерии
Объем и содержание неотложной помощи при развившейся ТЭЛА определяются остротой и тяжестью течения заболевания, которые зависят от степени поражения сосудистого русла легких. При очень тяжелой массивной ТЭЛА показана тромболитическая терапия, а в катастрофических ситуациях и эмболэктомия, при немассивной ТЭЛА назначают прямые (гепарин или низкомолекулярные гепарины) антикоагулянты Во всех случаях неотложная помощь должна быть оказана незамедлительно, так как большинство пациентов с массивной ТЭЛА погибают в течение ближайших часов после ее развития а у больных с немассивной ТЭЛА высока опасность рецидива тромбоэмболии.
Тромболитическая терапия показана при массивной ТЭЛА протекающей с артериальной гипотензией, не корригируемой с помощью инфузионной терапии. При решении вопроса о проведении тромболитической терапии следует обращать внимании на такие признаки массивной ТЭЛА, как тяжелый ангинозноподобный болевой синдром, набухшие шейные вены, выраженны: одышка и тахикардия, акцент II тона на легочной артерии, при знаки острого “легочного сердца” на ЭКГ.
Основным препаратом для проведения тромболитической терапии остается стрептокиназа. При повышенном риске возникновения аллергических реакций и с учетом исходной артериальной гипотензии перед применением стрептокиназы внутривенно струйно вводят 30 мг преднизолона. Затем 250 000 МЕ стрептокиназы (стрептазы, авелизина), растворенной в 100 мл изотонического раствора натрия хлорида, вводят внутривенна в течение 20-30 мин, после чего инфузию препарата продолжают со скоростью 100 000 МЕ/ч на протяжении 12 часов (суммарно 1 500 000 ME). В последующие 6-7 суток осуществляют подкожные инъекции гепарина для увеличения АЧТВ в 1,5-2,5 раза по сравнению с его нормальным значением.
Применение антикоагулянгов — нефракционированного или низкомолекулярного гепарина в острой стадии ТЭЛА и непрямых антикоагулянтов (синкумара) в последующем — является основным направлением влечении ТЭЛА.
Лечение нефракционированным или низкомолекулярным гепарином осуществляют в течение 7-10 дней, за 3-5 дней до его окончания назначают непрямые антикоагулянты (синкумар).
Нефракционироеанный гепарин является основным препаратом для лечения большинства больных с ТЭЛА. Помимо антикоагулянтного препарат оказывает противовоспалительное, ангиогенное и болеутоляющее действие.
При ТЭЛА 10 000 ЕД гепарина вводят внутривенно струйно, а затем капельно со скоростью около 1000 ЕД/ч. Скорость введения гепарина подбирают таким образом, чтобы увеличить АЧТВ в 1,5-2,5 раза по сравнению с его нормальным значением. За первые сутки обычно вводят 30 000-35 000 ЕД гепарина. Используют и введение гепарина подкожно. Для этого сначала 5000 ЕД гепарина вводят внутривенно струйно, а далее гепарин назначают подкожно через 12 ч из расчета 500 ЕД/кг в сутки.
Для лечения ТГВ низкомолекулярные гепарины назначают подкожно 2 раза в сутки, клексан назначают по 1 мг/кг, фрагмин — по 120 ЕД/кг.
Непрямые антикоагулянты (синкумар) у больных с ТЭЛА применяют не менее 3 месяцев, дозу препарата подбирают таким образом, чтобы поддерживать INR на уровне 2-2,5.
При оказании экстренной помощи больным с ТЭЛА по возможности следует придерживаться соответствующих рекомендаций.
Рекомендации по неотложной помощи при тромбоэмболии легочной артерии
Диагностика. Массивная ТЭЛА проявляется внезапной остановкой кровообращения (электромеханической диссоциацией) либо шоком с выраженными одышкой, тахикардией, бледностью или резким цианозом кожи верхней половины тела, набуханием шейных вен, ангинозноподобной болью, электрокардиографическими проявлениями острого “легочного сердца”.
Немассивная ТЭЛА проявляется одышкой, тахикардией, артериальной гипотензией, признаками инфаркта легкого (легочно-плевральной болью; кашлем, у части больных — с мокротой, окрашенной кровью; повышением температуры тела; крепитирующими хрипами в легких).
Для диагностики ТЭЛА важно учитывать наличие таких факторов риска развития тромбоэмболии, как тромбоэмболические осложнения в анамнезе, пожилой возраст, длительная иммобилизация, недавнее хирургическое вмешательство, порок сердца, сердечная недостаточность, мерцательная аритмия, онкологические заболевания, ТГВ.
Дифференциальная диагностика. В большинстве случаев — с инфарктом миокарда, острой сердечной недостаточностью (сердечной астмой, отеком легких, кардиогенным шоком), бронхиальной астмой, пневмонией, спонтанным пневмотораксом.
Неотложная помощь
1. При прекращении кровообращения — СЛР.
2. При массивной ТЭЛА с артериальной гипотензией:
— оксигенотерапия;
— катетеризация центральной или периферической вены;
— гепарин 10 ООО ЕД внутривенно струйно;
— инфузионная терапия (реополиглюкин, 5 % раствор глюкозы, гемодез и др.).
2.1. При стабилизации артериального давления:
— гепарин внутривенно капельно со скоростью 1000 ЕД/ч.
2.2. При сохраняющейся артериальной гипотензии:
— добутамин, или допамин, или адреналин внутривенно капельно, повышая скорость введения до стабилизации артериального давления;
— стрептокиназа (250 000 ME внутривенно капельно в течение 30 мин, далее внутривенно капельно со скоростью 100 000 МЕ/ч до суммарной дозы 1 500 000 ME).
3. При стабильном артериальном давлении:
— оксигенотерапия;
— катетеризация периферической вены;
— гепарин 10 000 ЕД внутривенно струйно, затем капельно со скоростью 1000 ЕД/ч или подкожно по 5000 ЕД через 8 ч;
— эуфиллин 240 мг внутривенно.
4. При рецидивирующем течении ТЭЛА дополнительно назначить внутрь 0,25 г ацетилсалициловой кислоты.
5. Мониторировать жизненно важные функции (кардиомонитор, пульсоксиметр).
6. Госпитализировать после возможной стабилизации состояния.
Основные опасности и осложнения:
— злектгюмеханическая диссоциация;
— невозможность стабилизировать артериальное давление; — нарастающая дыхательная недостаточность;
— рецидив ТЭЛА.
Примечание. При отягощенном аллергическом анамнезе перед назначением стрептокиназы внутривенно струйно вводят 30 мг преднизолона.
Неотложная помощь при тромбофлебите
Статья на тему: “неотложная помощь при тромбофлебите” в качестве важнейшей информации о болезни.
Симптомы тромбоза и тромбоэмболии. Первая помощь.
Симптомы
Распознать тромбоэмболию нетрудно: внезапно, очень резко, возникает сильная боль во всей конечности, затем она постепенно снижается и практически сходит на нет, зато в конечности появляется чувство онемения, она становится как бы «чужая», «не своя», кожа конечности становится очень бледной, «мраморной», с синеватым оттенком, а её температура очень быстро снижается — конечность становится холодной на ощупь.
При тромбозе симптомы менее выражены: боль нарастает постепенно, одновременно с ней так же постепенно пропадает чувствительность, сначала исчезают болевые ощущения от покалывания острыми предметами, потом утрачиваются ощущения от простого прикосновения, и в конце концов постепенно утрачивается двигательная функция. Температура конечности также снижается, она становится холодной на ощупь.
Тромбоэмболия лёгочной артерии. сосудов почек, печени и других внутренних органов проявляется в резкой и сильной боли в области поражённого органа и полном выключении его функции. При тромбоэмболии мозговых артерий развивается инфаркт головного мозга.
Первая помощь при тромбозе и тромбоэмболии
Первое, что нужно сделать при тромбозе и тромбоэмболии — принять обезболивающие препараты (анальгин, пенталгин, парацетамол — то, что найдётся под рукой) и спазмолитики (папаверин, но-шпа, тримедат и другие).
Согревать пострадавшую конечность ни в коем случае не следует: этим можно только ухудшить положение. Можно даже, наоборот, приложить к ней лёд.
И самое важное — нужно немедленно вызвать «скорую помощь», по возможности — специализированную кардиологическую бригаду. Либо, если есть возможность, отправиться самостоятельно в ближайшую больницу, в которой есть сосудистое отделение.
Время играет решающую роль: при эмболии необратимые повреждения в тканях наступают в течение примерно 6 часов с момента развития эмболии; при тромбозе оперативное вмешательство крайне желательно провести в первые сутки-двое с момента начала заболевания.
Тромбоз глубоких вен. Первая помощь при тромбозе глубоких вен.
Хотя тромбоз глубоких вен (ТГВ) встречается часто (1 случай на 1000 населения в год), отек нижних конечностей обычно является следствием других причин.
Анамнез и клинические признаки помогают оценить вероятность тромбоза глубоких вен. Необходимо обратить особое внимание на следующие моменты:
Факторы риска тромбоза глубоких вен.
• Двусторонний или односторонний отек?
— Двусторонний отек предполагает системную патологию, например, сердечную недостаточность, гипоальбуминемию или обструкцию нижней полой вены.
• Какова степень и распространенность отека?
— Односторонний отек, распространяющийся выше колена, характерен для ТГВ.
— Покраснение только по ходу вены характерно для ТГВ, но при распространении за пределы вен и болезненности при пальпации более вероятен целлюлит.
• Признаки сердечной или печеночной недостаточности?
• Травма как причина отека?
— Ограниченный отек с кровоподтеком.
— Имеются ли признаки ТЭЛА?

При клинически вероятном тромбозе глубоких вен необходимо подтвердить данный диагноз.
• Наиболее широко используются УЗИ и флебография.
Лечение тромбоза глубоких вен
Если диагноз тромбоза глубоких вен подтвержден, начальная терапия включает:
• Постельный режим с возвышенным положением нижней конечности в течение 24—48 ч или до спадения отека.
• Компрессионные чулки для уменьшения риска посттромбофлебитического синдрома.
• Обезболивание с использованием НПВС при необходимости.
• Назначьте гепарин внутривенно в виде инфузии или низкомолекулярный гепарин подкожно.
При рецидивирующей тромбоэмболии может быть показана пожизненная терапия (необходимо поддерживать MHO на уровне 3,0—4,5).
Почему у данного пациента возник тромбоз глубоких вен?
• Оцените факторы риска.
• У женщин с необъяснимым ТГВ или ТЭЛА необходимо обследовать молочные железы и органы малого таза, при наличии патологии дополнительно проводят УЗИ органов малого таза.
• У мужчин следует выполнить пальцевое исследование простаты и определить содержание специфического простатического антигена.
• Пациенты моложе 50 лет или с ТГВ/ТЭЛА у ближайших родственников должны быть обследованы на тромбоцитопатию: проконсультируйтесь с гематологом.
Причины отека нижней конечности:
• Тромбоз глубоких вен.
• Тромбофлебит поверхностных вен.
• Обструкция нижней полой вены (например, опухолью).
Доврачебная помощь при остром тромбофлебите
Под острым тромбофлебитом понимают воспаление вены с последующим образованием тромба в ней. В подавляющем большинстве случаев причиной возникновения тромбофлебита является инфекция.
Факторами, способствующими развитию тромбофлебита, являются:
— замедление тока крови,
— повышение ее свертываемости после операции (послеоперационный тромбофлебит ),
— наличие варикозно-расширенных вен,
— наличие нарушения обмена веществ при некоторых заболеваниях.
Тромбофлебит может протекать остро и хронически. В зависимости от места расположения различают тромбофлебит поверхностных и глубоких вен. Встречается также мигрирующий тромбофлебит .
Клиническая картина и симптомы тромбофлебита. Тромбированная вена может прощупываться в виде плотного болезненного тяжа. При поверхностном тромбофлебите появляются боли по ходу ее, а нередко и во всей конечности. Эти боли в легких случаях возникают при движениях конечностями, а в тяжелых случаях отмечаются и в покое. Постоянным признаком тромбофлебита глубоких вен является отек конечности вследствие затруднения оттока венозной крови.
Кроме этих основных симптомов, при остром тромбофлебите часто отмечаются повышение температуры тела и учащение пульса.
Острый тромбофлебит длится около трех недель и может переходить в подострый. который при поражении глубоких вен длится до двух, а иногда затягивается до 4-6 мес. В дальнейшем тромбофлебит может полностью пройти или же перейти в хроническую форму. При этом остается плотная, болезненная на ощупь тромбированная вена.
Продолжительность хронического тромбофлебита может исчисляться годами. Образовавшийся в вене тромб со временем может организоваться (прорасти соединительнотканными элементами), реканализироваться (в толще тромба могут образоваться каналы, проходимые для крови), отвердеть (пропитаться минеральными солями), размягчиться и рассосаться — это наиболее благоприятный исход.
Первая помощь. При появлении первых симптомов острого тромбофлебита больному необходимо создать максимальный покой, придать возвышенное положение больной конечности, произвести ее иммобилизацию и госпитализировать больного в хирургическое отделение.
Транспортировка должна быть осторожной (опасность эмболии вследствие отрыва тромба при тряске).
Использованы материалы книги М.С. Брукмана «Доврачебная помощь при острых хирургических заболеваниях и несчастных случаях».
Артроз коленного сустава.Часть1.
Острый венозный тромбоз— заболевание, характеризующееся формированием тромботических масс в просветах вен. Наиболее часто наблюдают тромбофлебит подкожных и тромбоз глубоких вен нижних конечностей и таза, значительно реже — тромбоз нижней либо верхней полых вен. Значимых различий патогенеза «флеботромбоза» и «тромбофлебита» нет. Традиционно под «тромбофлебитом» подразумевают локализацию тромботического процесса в подкожных венах, поскольку в этом случае отчётливо видны признаки локального воспалительного процесса. Термин «флеботромбоз» используют для обозначения поражения глубоких вен, диагноз который ставят на основании косвенных признаков острой окклюзии основных путей венозного оттока. В обоих случаях процесс носит асептический характер.
Основные факторы риска флеботромбоза:
■ операция и травма; ■ онкологическое заболевание; ■ беременность и роды; ■ длительная иммобилизация; ■ приём эстрогенов; ■ врождённые и приобретённые тромбофилии; ■ хроническая венозная недостаточность; ■ сердечная недостаточность в стадии декомпенсации; ■ парезы и параличи; ■ возраст старше 45 лет; ■ преждевременное прекращение курса непрямых антикоагулянтов либо нарушение его регламента.
В основе механизма тромбообразования в венозном русле лежит нарушение баланса между тромбогенными факторами и защитными реакциями вследствие описанных ранее этиологических моментов. Активация прокоагулянтных факторов при недостаточной эффективности механизмов защиты приводит к развитию острого венозного тромбоза. К числу таких тромбогенных факторов относятся: ■ активация факторов коагуляции и стимуляция агрегации тромбоцитов (состояние гиперкоагуляции); ■ повреждение стенки сосуда; ■ замедление или нарушение тока крови. Защитные механизмы включают: ■ атромбогенные свойства интактного эндотелия; ■ нейтрализацию активированных факторов коагуляции естественными ингибиторами; ■ вымывание и разведение активированных факторов коагуляции или прерывание агрегации тромбоцитов током крови; ■ инактивация активированных факторов коагуляции печенью; ■ функцию фибринолитической системы. По степени фиксации проксимальной части тромба к венозной стенке выделены следующие формы: ■ эмболоопасная (флотирующий тромб); ■ неэмболоопасная (пристеночный и окклюзивный тромбы). В зависимости от протяжённости различают сегментарную либо распространённую тромботическую окклюзию венозных магистралей. Локализация процесса может быть как одно-, так и двусторонней. Наиболее часто тромб формируется в венах голени и носит восходящий характер. При остром тромбофлебите выявляют плотный, резко болезненный тяж в проекции поражённой варикозно расширенной вены, гиперемию кожи над ним. Также определяют местное повышение температуры, гиперестезию кожных покровов. Для острого венозного тромбоза характерны распирающая боль в конечности, внезапно развившийся и быстро нарастающий отёк голени либо бедра (всей конечности), цианозкожных покровов. Патогномонично наличие болезненности в икроножной мышце при её пальпации в переднезаднем направлении или тыльном сгибании стопы (симптомы Мозеса иХоманса). Обязательно следует осмотреть обе нижние конечности, так как возможно двустороннее сочетанное поражение как поверхностных, так и глубоких венозных бассейнов. ■ Больному необходимо соблюдать строгий постельный режим. ■ Нужно приподнять поражённые конечности больного над телом.
■ Следует проводить местную гипотермию голени либо непосредственно места тромбофлебита льдом.
■ Следует предостеречь позвонившего от использования компрессов. ■ Наложить на повреждённую конечность компрессионную повязку от основания пальцев стопы до паха с помощью эластичного бинта. ■ Больному нужно принять из домашней аптечки препарат из группы дезагрегантов (уточнить наличие и дозу). ■ При наличии у больного признаков лёгочной эмболии дать инструкции по проведению реанимационных мероприятий; поддерживать связь при необходимости их проведения. ■ Когда впервые возникли клинические признаки острого венозного тромбоза/тромбофлебита и какие? ■ С чем связывает пациент их появление? ■ Динамика клинических проявлений (например, первоначальная локализация отёка либо место возникновения тромбофлебита, его выраженность, распространение на другие отделы конечности, характер и интенсивность болевого синдрома)? ■ Какие препараты принимал больной (антикоагулянты, дезагреганты, флеботоники, НПВС) и какова была их эффективность? ■ Были ли раньше тромботические осложнения? ■ Уточнить наличие одышки, болей в грудной клетке, кровохаркания. ■ Были ли эпизоды потери сознания? ОСМОТР И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ ■ Визуально оценить цвет кожных покровов симметричных отделов нижних конечностей,исследовать венозный рисунок (наличие цианоза) на голени, бедре, в паховой области,передней брюшной стенке, указать локализацию и распространённость участков гиперемии, гиперпигментации, зон болезненности при пальпации.
■ Оценить температуру кожных покровов (тёплая, прохладная), наличие отёка конечностей, его выраженность и распространённость (определить периметр на голени и бедре).
■ Исследовать артериальную пульсацию на всех уровнях, наличие глубокой и поверхностной чувствительности, объём активных и пассивных движений в суставах. Определить симптомы Хоманса, Мозеса. ■ Провести общеклинический осмотр для исключения лёгочной эмболии. ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ При подозрении на острый тромбоз в системе нижней полой вены всех пациентов нужно госпитализировать.
Пациенты, у которых поражён ствол большой подкожной вены либо её притоки на голени, в экстренной госпитализации в стационар не нуждаются.
Госпитализацию проводят при неэффективности догоспитального лечения и распространении уровня тромбофлебита на бедро. РЕКОМЕНДАЦИИ ПАЦИЕНТАМ, ОСТАВЛЕННЫМ ДОМА
Следует обратиться в поликлинику к хирургу и проконсультироваться у флеболога.
Типовая схема консервативного лечения варикотромбофлебита
Тромбоэмболия легочной артерии. Причины, симптомы, признаки, диагностика и лечение патологии.
Тромбоэмболия легочной артерии (ТЭЛА) – угрожающее для жизни состояние, при котором происходит закупорка легочной артерии или ее ветвей эмболом – кусочком тромба, который, как правило, образуется в венах таза или нижних конечностей.
Некоторые факты о тромбоэмболии легочной артерии:
- ТЭЛА не является самостоятельным заболеванием – она представляет собой осложнение тромбоза вен (чаще всего нижней конечности, но вообще фрагмент тромба может попадать в легочную артерию из любой вены).
- ТЭЛА занимает по распространенности третье место среди всех причин смерти (уступает только инсульту и ишемической болезни сердца).
- На территории США каждый год регистрируется около 650 000 случаев тромбоэмболии легочной артерии и 350 000 связанных с ней смертей.
- Эта патология занимает 1-2 место среди всех причин смерти у людей пожилого возраста.
- Распространенность тромбоэмболии легочной артерии в мире – 1 случай на 1000 человек в год.
- 70% больным, погибшим от ТЭЛА, не был вовремя установлен диагноз.
- Около 32% пациентов с тромбоэмболией легочной артерии погибают.
- 10% пациентов погибают в первый час после развития этого состояния.
- При своевременном лечении смертность от тромбоэмболии легочной артерии сильно снижается – до 8%.
Особенности строения системы кровообращения
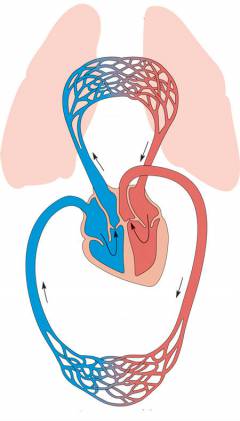 В организме человека есть два круга кровообращения – большой и малый:
В организме человека есть два круга кровообращения – большой и малый:
- Большой круг кровообращения начинается с самой крупной артерии в организме – аорты. Она несет артериальную, насыщенную кислородом, кровь из левого желудочка сердца к органам. На всем протяжении аорта отдает ветви, а в нижней части разделяется на две подвздошные артерии, кровоснабжающие область таза и ноги. Кровь, бедная кислородом и насыщенная углекислым газом (венозная кровь), собирается от органов в венозные сосуды, которые, постепенно соединяясь, образуют верхнюю (собирает кровь от верхней части тела) и нижнюю (собирает кровь от нижней части тела) полые вены. Они впадают в правое предсердие.
- Малый круг кровообращения начинается из правого желудочка, в который поступает кровь из правого предсердия. От него отходит легочная артерия – она несет венозную кровь в легкие. В легочных альвеолах венозная кровь отдает углекислый газ, насыщается кислородом и превращается в артериальную. Она возвращается в левое предсердие по четырем впадающим в него легочным венам. Затем из предсердия кровь поступает в левый желудочек и в большой круг кровообращения.
В норме в венах постоянно образуются микротромбы, но они быстро разрушаются. Имеется хрупкое динамическое равновесие. При его нарушении на венозной стенке начинает расти тромб. Со временем он становится более рыхлым, подвижным. Его фрагмент отрывается и начинает мигрировать с током крови.
При тромбоэмболии легочной артерии оторвавшийся фрагмент тромба сначала достигает по нижней полой вене правого предсердия, затем попадает из него в правый желудочек, а оттуда – в легочную артерию. В зависимости от диаметра, эмбол закупоривает либо саму артерию, либо одну из ее ветвей (более крупную или мелкую).
Причины тромбоэмболии легочной артерии
Существует много причин тромбоэмболии легочной артерии, но все они приводят к одному из трех нарушений (или ко всем сразу):
- застой крови в венах – чем медленнее она течет, тем выше вероятность образования тромба;
- повышение свертываемости крови;
- воспаление венозной стенки – это также способствует формированию тромбов.
Единой причины, которая бы со 100%-й вероятностью приводила к тромбоэмболии легочной артерии, не существует.
Но есть много факторов, каждый из которых повышает вероятность этого состояния:
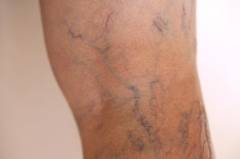
 Варикозное расширение вен (чаще всего – варикозная болезнь нижних конечностей).
Варикозное расширение вен (чаще всего – варикозная болезнь нижних конечностей).- Ожирение. Жировая ткань оказывает дополнительные нагрузки на сердце (она тоже нуждается в кислороде, и сердцу становится сложнее прокачивать кровь через весь массив жировой клетчатки). Кроме того, развивается атеросклероз, повышается артериальное давление. Все это создает условия для венозного застоя.
- Сердечная недостаточность – нарушение насосной функции сердца при различных заболеваниях.
- Нарушение оттока крови в результате сдавления сосудов опухолью, кистой, увеличенной маткой.
- Сдавление сосудов отломками костей при переломах.
- Курение. Под действием никотина происходит спазм сосудов, повышение артериального давления, со временем это приводит к развитию венозного застоя и усилению тромбообразования.
- Сахарный диабет. Заболевание приводит к нарушению жирового обмена, в результате чего в организме образуется больше холестерина, который поступает в кровь и откладывается на стенках сосудов в виде атеросклеротических бляшек.
 Постельный режим в течение 1 недели и более при любых заболеваниях.
Постельный режим в течение 1 недели и более при любых заболеваниях.- Пребывание в палате интенсивной терапии.
- Постельный режим в течение 3-х дней и более у пациентов с заболеваниями легких.
- Больные, находящиеся в кардиореанимационных палатах после перенесенного инфаркта миокарда (при этом причиной венозного застоя является не только обездвиженность больного, но и нарушение работы сердца).
- Обезвоживание при различных заболеваниях.
- Прием большого количества мочегонных средств, которые выводят жидкость из организма.
 Эритроцитоз – повышение количества эритроцитов в крови, которое может быть вызвано врожденными и приобретенными заболеваниями. При этом происходит переполнение сосудов кровью, повышаются нагрузки на сердце, вязкость крови. Кроме того, эритроциты вырабатывают вещества, которые принимают участие в процессе свертывания крови.
Эритроцитоз – повышение количества эритроцитов в крови, которое может быть вызвано врожденными и приобретенными заболеваниями. При этом происходит переполнение сосудов кровью, повышаются нагрузки на сердце, вязкость крови. Кроме того, эритроциты вырабатывают вещества, которые принимают участие в процессе свертывания крови.
 Эндоваскулярные хирургические вмешательства – выполняются без разрезов, обычно для этого в сосуд вводят через прокол специальный катетер, который и повреждает его стенку.
Эндоваскулярные хирургические вмешательства – выполняются без разрезов, обычно для этого в сосуд вводят через прокол специальный катетер, который и повреждает его стенку.- Стентирование, протезирование вен, установка венозных катетеров.
- Кислородное голодание.
- Вирусные инфекции.
- Бактериальные инфекции.
- Системные воспалительные реакции.
Что происходит в организме при тромбоэмболии легочной артерии?
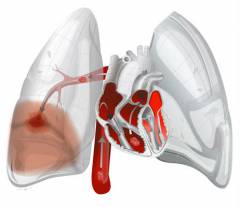 За счет возникновения препятствия для тока крови повышается давление в легочной артерии. Иногда оно может возрастать очень сильно – в итоге резко повышается нагрузка на правый желудочек сердца, развивается острая сердечная недостаточность. Она может привести к гибели больного.
За счет возникновения препятствия для тока крови повышается давление в легочной артерии. Иногда оно может возрастать очень сильно – в итоге резко повышается нагрузка на правый желудочек сердца, развивается острая сердечная недостаточность. Она может привести к гибели больного.
Правый желудочек расширяется, а в левый поступает недостаточное количество крови. Из-за этого падает артериальное давление. Высока вероятность тяжелых осложнений. Чем более крупный сосуд перекрыт эмболом, тем сильнее выражены эти нарушения.
При ТЭЛА нарушается поступление крови в легкие, поэтому весь организм начинает испытывать кислородное голодание. Рефлекторно увеличивается частота и глубина дыхания, происходит сужение просвета бронхов.
Симптомы тромбоэмболии легочной артерии
Врачи часто называют тромбоэмболию легочной артерии «великой маскировщицей». Не существует симптомов, которые бы однозначно указывали на это состояние. Все проявления ТЭЛА, которые можно обнаружить во время осмотра больного, часто встречаются при других заболеваниях. Не всегда тяжесть симптомов соответствует тяжести поражения. Например, при закупорке крупной ветви легочной артерии больного может беспокоить лишь небольшая одышка, а при попадании эмбола в мелкий сосуд – сильная боль в груди.
Основные симптомы ТЭЛА:
- одышка;
- боли в грудной клетке, которые усиливаются во время глубокого вдоха;
- кашель, во время которого может отходить мокрота с кровью (если произошло кровоизлияние в легкое);
- снижение артериального давления (в тяжелых случаях – ниже 90 и 40 мм. рт. ст.);
- частый (100 ударов в минуту) слабый пульс;
- холодный липкий пот;
- бледность, серый оттенок кожи;
- повышение температуры тела до 38°C;
- потеря сознания;
- синюшность кожи.
В легких случаях симптомы отсутствуют вообще, либо возникает небольшое повышение температуры, кашель, легкая одышка.
Если больному с тромбоэмболией легочной артерии не оказана экстренная медицинская помощь, то может наступить гибель.
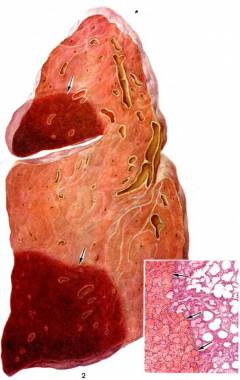 Симптомы ТЭЛА могут сильно напоминать инфаркт миокарда, воспаление легких. В ряде случаев, если тромбоэмболия так и не была выявлена, развивается хроническая тромбоэмболическая легочная гипертензия (повышение давления в легочной артерии). Она проявляется в виде одышки во время физических нагрузок, слабости, быстрой утомляемости.
Симптомы ТЭЛА могут сильно напоминать инфаркт миокарда, воспаление легких. В ряде случаев, если тромбоэмболия так и не была выявлена, развивается хроническая тромбоэмболическая легочная гипертензия (повышение давления в легочной артерии). Она проявляется в виде одышки во время физических нагрузок, слабости, быстрой утомляемости.
Возможные осложнения ТЭЛА:
- остановка сердца и внезапная смерть;
- инфаркт легкого с последующим развитием воспалительного процесса (пневмонии);
- плеврит (воспаление плевры – пленки из соединительной ткани, которая покрывает легкие и выстилает изнутри грудную клетку);
- рецидив – тромбоэмболия может возникнуть повторно, и при этом так же высок риск гибели больного.
Как определить вероятность тромбоэмболии легочной артерии до проведения обследования?
У тромбоэмболии обычно отсутствует четкая видимая причина. Симптомы, которые имеют место при ТЭЛА, могут возникать и при многих других заболеваниях. Поэтому больным далеко не всегда вовремя устанавливают диагноз и начинают лечение.
На данный момент разработаны специальные шкалы для оценки вероятности ТЭЛА у пациента.
Женевская шкала (пересмотренная):
Неотложная помощь при тромбоэмболии легочной артерии
К сожалению, медицинская статистика подтверждает, что за последние несколько лет увеличилась частота случаев тромбоэмболии легочной артерии, по сути данная патология не относится к обособленным заболеваниям, соответственно, не имеет отдельных признаков, стадий и исходов развития, зачастую ТЭЛА протекает в следствие осложнения других заболеваний, связанных с образованием тромбов. Тромбоэмболия — крайне опасное состояние, часто приводящее к смерти пациентов, большинство людей с закупоркой артерии в легких погибают в считанные часы, поэтому так важно оказание первой помощи, ведь счет идет буквально на минуты. Если была обнаружена тромбоэмболия легочной артерии неотложная помощь должны быть оказана оперативно, на кону жизнь человека.
Понятие ТЭЛА
Так какую патологию несет в себе понятие легочная тромбоэмболия? Одно из 2-х слов, составляющих понятие — «эмболия», означает закупорку артерии, соответственно, в данном случае происходит блокирование легочных артерий тромбом. Специалисты рассматривают указанную патологию, как осложнение при некоторых видах соматических болезней, а также при ухудшении состояния пациентов после операции или осложнения после родов.
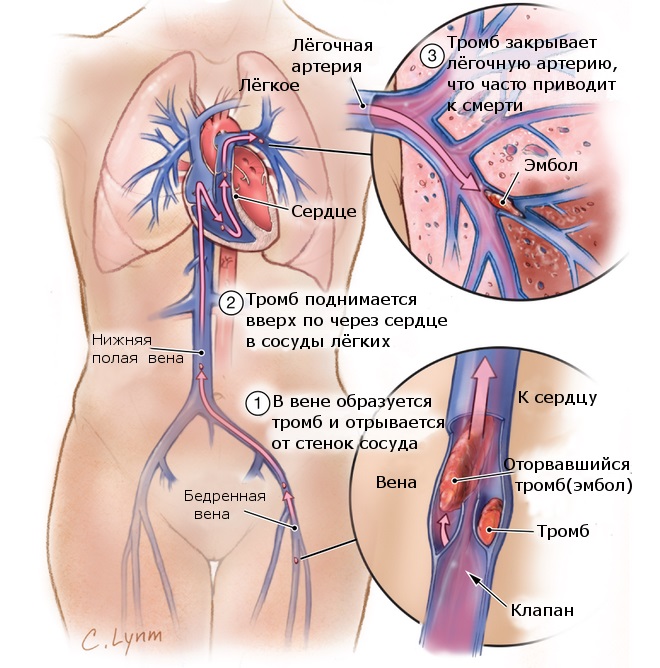
Тромбоэмболию ставят на третье место по частоте летальных исходов, патологическое состояние развивается крайне стремительно и сложно поддается лечению. При отсутствии правильной диагностики в первые несколько часов после ТЭЛА смертность составляет до 50%, при оказании неотложной помощи и назначении соответствующего лечения зарегистрировано только 10% смертельных случаев.
Причины ТЭЛА
Чаще всего специалисты выделяют три основные причины проявления тромбоэмболии легочной артерии:
- осложнение течения сложной патологии;
- следствие перенесенной операции;
- посттравматическое состояние.
Как говорилось выше, указанная патология связана с образованием тромбов разного размера и скопления их в кровеносных сосудах. Со временем тромб может оторваться попасть в легочную артерию и прекратить кровоснабжение дальше закупоренного участка.
К самым частым заболеваниям, которые грозят таким осложнением, относят тромбоз глубоких вен нижних конечностей. В современном мире данное заболевание все больше набирает обороты, во многом тромбоз провоцирует образ жизни человека: отсутствие двигательной активности, неправильное питание, лишний вес.
По статистике у пациентов с тромбозом бедренных вен при отсутствии должного лечения в 50% развивается тромбоэмболия.
Существует несколько внутренних и внешних факторов, которые напрямую влияют на развитие ТЭЛА:
- возраст после 50-55 лет;
- малоподвижный образ жизни;
- операции;
- онкология;
- развитие сердечной недостаточности;
- варикоз;
- сложные роды;
- травмы;
- бесконтрольный прием гормональных контрацептивов;
- лишний вес;
- различные аутоиммунные заболевания;
- наследственные патологии;
- курение;
- бесконтрольный прием мочегонных препаратов.
Если подробно говорить об оперативном вмешательстве, то зачастую ТЭЛА может развиться у больных перенесших:
- установку катетеров;
- операцию на сердце;
- протезирование вен;
- стентирование;
- шунтирование.
Симптоматика тромбоэмболии
В зависимости от того, какое заболевание вызвало ТЭЛА, зависят и признаки развития патологии. К основным симптомам при ТЭЛА специалисты обычно относят следующие:
- резкое снижение артериального давления;
- сильная одышка;
- на фоне одышки развиваются тахикардия;
- аритмия;
- посинение кожных покровов, цианоз появляется из-за недостаточного поступления кислорода;
- локализация болевых ощущений в области грудной клетки;
- сбои в работе ЖКТ;
- «напряженный живот»;
- резкое набухание шейных вен;
- перебои в работе сердца.
Чтобы оказать неотложную помощь при легочной тромбоэмболии необходимо внимательно разобраться в специфических симптомах патологии, они не обязательны. К указанным признакам ТЭЛА относятся нижеперечисленные симптомы, однако они могут и вовсе не проявляться:
- кровохарканье;
- лихорадочное состояние;
- скапливание жидкости в области грудной клетки;
- обмороки;
- рвота;
- реже коматозные состояния.
При неоднократной закупорке легочных артерий патология переходит в хроническую форму, в этой стадии ТЭЛА симптомы характеризуются:
- постоянной нехваткой воздуха, сильной одышкой;
- цианозом кожи;
- навязчивым кашлем;
- болевыми ощущениями грудины.
Формы ТЭЛА
Сейчас в медицине выделают три формы легочной тромбоэмболии, соответственно, по типам различаются симптомы ТЭЛА:
- Массивная форма. В этом случае наблюдается резкое падение артериального давления, чаще ниже 90 мм рт.ст., сильная одышка, обморочные состояния. В большинстве случае в короткие сроки развивается сердечная недостаточность, вены на шее вздуты. При указанной форме отмечается до 60% летальных исходов.
- Субмассивная форма. Из-за перекрытия сосуда возникает поражение миокарда, сердце начинает работать с перебоями.
- Наиболее трудно диагностируемая форма — немассивная. У пациентов с данной тромбоэмболией одышка не проходит даже в состоянии покоя. При прослушивании сердца слышны шумы в области легких.
Осложнения ТЭЛА
Поздняя диагностика и не вовремя оказанная первая помощь грозят развитием осложнений данной патологии, тяжесть течения которых определяют дальнейшее развитие тромбоэмболии и продолжительность жизни пациента. К самому серьезному осложнению относят инфаркт легкого, данное заболевание развивается в течение первых двух суток с момента блокирования легочного сосуда.
Также ТЭЛА может вызвать ряд других патологий, таких как:
- пневмония;
- абсцесс легких;
- плеврит;
- пневмоторекс;
- развитие почечной и сердечной недостаточности.
Вот почему так важна неотложная помощь при тромбоэмболии легочной артерии, ведь часто жизнь человек идет на часы, и от экстренных действий зависит дальнейшее течение заболевания.
Первые действия при тромбоэмболии
Первое, что необходимо сделать при подозрении на тромбоэмболию — вызвать скорую помощь, а до прибытия бригады медиков нужно уложить больного на твердую ровную поверхность. Пациенту должен быть обеспечен полный покой, близкие люди должны следить за состоянием больного с ТЭЛА.
Для начала медицинские работники проводят реанимационные действия, которые заключаются ИВЛ и кислородной терапии, обычно до госпитализации пациенту с ТЭЛА вводят внутривенно нефракционированный Гепарин в дозе 10 тыс. единиц, вместе с данным препаратом вводят 20 мл реополиглюкина.
Также первая помощь заключается в ведении следующих медикаментов:
- 2,4% раствор Эуфиллина — 10 мл;
- 2% раствор Но-шпы — 1 мл;
- 0,02% раствор Платифилина — 1 мл.
При 1 введении инъекции Эуфиллина у пациента необходимо спросить, страдает ли он эпилепсией, тахикардией, артериальной гипотензией, и нет ли у него симптомов инфаркт миокарда.
В первый час больного обезболивают Промедолом, также разрешен Анальгин. В случае выраженной тахикардии в срочном порядке проводят соответствующую терапию, при остановке дыхания проводят реанимационные действия.
При сильных болевых ощущениях показаны инъекции наркотического 1-процентного раствора Морфина в объеме 1 мл. Однако перед внутривенным введением препарата необходимо уточнить, нет ли у больного судорожного синдрома.
После стабилизации состояния больного скорая помощь в кратчайшие сроки отводят в кардиохирургию, где в условиях стационара пациенту назначают соответствующее лечение.
Терапия ТЭЛА
Госпитализация и назначение лечения направлены на нормализацию состояния в легочном кровотоке. Зачастую больному проводят оперативное вмешательство по удалению тромба из артерии.
В случае противопоказаний к операции пациенту назначают консервативное лечение, которое обычно состоит из введения препаратов фибринолитического действия, эффект от медикаментозной терапии ощутим уже через несколько часов от начала терапии.
Для предотвращения дальнейшего тромбообразования больному производят инъекции Гепарина, который действует, как антикоагулянт, оказывает противовоспалительное и обезболивающее действие, также всем пациентам с ТЭЛА показана кислородная терапия.
Больным назначают непрямые антикоагулянты, которые применяются в течение нескольких месяцев.
Важно помнить, что при тромбоэмболии легочной артерии неотложная помощь является важнейшим аспектом для благополучного исхода патологии. Для предотвращения дальнейшего тромбообразования пациентам рекомендуется придерживаться профилактических мер.
Профилактика ТЭЛА
Существует группа людей, которые должны осуществлять профилактические действия в обязательном порядке:
- возраст после 45 лет;
- инфаркт или инсульт в анамнезе;
- лишний вес, особенно выраженное ожирение;
- перенесенное оперативное вмешательство, особенно на органах малого таза, нижних конечностей и легких;
- тромбоз глубоких вен.
Также профилактика должна включать:
- периодически делать УЗИ вен нижних конечностей;
- бинтование вен эластичным бинтом (особенно это касается при подготовке к оперативному вмешательству);
- регулярные инъекции Гепарина для профилактики тромбоза.
К профилактическим мерам нельзя относится поверхностно, особенно если пациент уже перенес тромбоэмболию. Ведь ТЭЛА — крайне опасное заболевание, которое часто ведет к смерти или инвалидности больного. При первых же симптомах патологии необходимо в кратчайшие сроки обратиться за медицинской консультацией, в случае явных признаков или резкого ухудшения состояния нужно вызвать скорую помощь, которая проведет неотложные мероприятия до госпитализации с заболеванием. Если пациент перенес ТЭЛА, то нельзя оставлять без внимания состояние здоровья, строго соблюдение назначений врача — залог долгой жизни без рецидивов тромбоэмболии.


 Варикозное расширение вен (чаще всего – варикозная болезнь нижних конечностей).
Варикозное расширение вен (чаще всего – варикозная болезнь нижних конечностей). Постельный режим в течение 1 недели и более при любых заболеваниях.
Постельный режим в течение 1 недели и более при любых заболеваниях. Эритроцитоз – повышение количества эритроцитов в крови, которое может быть вызвано врожденными и приобретенными заболеваниями. При этом происходит переполнение сосудов кровью, повышаются нагрузки на сердце, вязкость крови. Кроме того, эритроциты вырабатывают вещества, которые принимают участие в процессе свертывания крови.
Эритроцитоз – повышение количества эритроцитов в крови, которое может быть вызвано врожденными и приобретенными заболеваниями. При этом происходит переполнение сосудов кровью, повышаются нагрузки на сердце, вязкость крови. Кроме того, эритроциты вырабатывают вещества, которые принимают участие в процессе свертывания крови.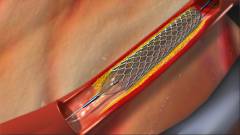 Эндоваскулярные хирургические вмешательства – выполняются без разрезов, обычно для этого в сосуд вводят через прокол специальный катетер, который и повреждает его стенку.
Эндоваскулярные хирургические вмешательства – выполняются без разрезов, обычно для этого в сосуд вводят через прокол специальный катетер, который и повреждает его стенку.
