Вертеброгенная радикулопатия, формы заболевания, методы лечения. Пояснично-крестцовая радикулопатия Радикулопатия код по мкб 10 у взрослых
Радикулопатия
Рубрика МКБ-10: M54.1
Содержание
Определение и общие сведения [ править ]
Радикулопатия – это комплекс симптомов, возникающих в результате поражения спинномозгового корешка.
Частота радикулопатии зависит от возраста. Ее редко диагностируют у лиц моложе 20 лет. Относительный ее риск увеличивается на 1,4 каждые 10 лет до достижения 64 лет.
Регулярная ходьба повышает риск ее развития почти в 2 раза. Бег трусцой имеет двоякий эффект: у тех, кто не страдал от боли в спине на время начала занятий бегом, риск развития радикулопатии ниже, чем в здоровой популяции, а у тех, кто начал заниматься бегом после эпизода боли в спине, – выше. Она выше у операторов станков, плотников, водителей, фермеров, при работе в неудобном положении, особенно при сгибании и поворотах туловища или при подъеме рук выше плечевого пояса.
Этиология и патогенез [ править ]
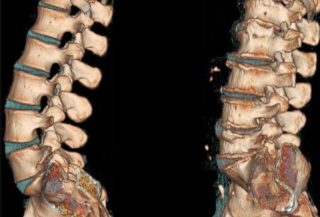
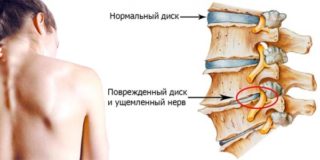
В подавляющем большинстве случаев повреждение корешков и спинномозговых нервов обусловлено вертебральными причинами – наличием грыжи межпозвоночного диска, дегенеративными изменениями в межпозвоночных суставах, узким позвоночным каналом.
Основная функция межпозвоночных дисков – распределение нагрузки, связанной с массой тела и мышечной активностью, по позвоночному столбу. Межпозвоночные диски при этом обеспечивают наклоны вбок, вперед и вращение. Высота диска составляет примерно 7-10 мм, диаметр – около 40 мм. Диск состоит из толстого наружного фиброзного кольца, окружающего желатинозное содержимое – пульпозное ядро, сверху и снизу ограниченное хрящевыми концевыми пластинками.
При дегенеративных изменениях диска пульпозное ядро повреждается под воздействием не механических нагрузок, а скорее биохимических изменений, происходящих в нем самом. Поскольку вещество пульпозного ядра может выполнять функцию антигена, нарушение барьера между ним и микроциркуляторным руслом тела позвонка при механическом повреждении хрящевой концевой пластинки запускает каскад аутоиммунных реакций. С возрастом пульпозное ядро становится более фиброзированным и менее гелеобразным. В целом диск меняет свою морфологию и становится менее структурированным. Пластинки фиброзного кольца утрачивают свою строгую направленность, раздваиваются и переплетаются. Также теряют свою строгую упорядоченность коллагеновые и эластиновые волокна. В диске начинают формироваться трещины и щели, обычно в области пульпозного ядра. При этом в диске, как правило, обнаруживают нервные окончания и кровеносные сосуды. Отмечается усиление пролиферации клеток, которые образуют кластеры, особенно в области пульпозного ядра. Часть клеток гибнет, что морфологически подтверждают обнаружением в них признаков некрозов и апоптоза. Считают, что более 50% клеток диска взрослого человека некротизированы. Однако крайне трудно отличить признаки «нормального старения» диска от его патологических изменений.
Одной из основных причин формирования дегенеративных изменений в диске считают нарушение питания его клеток.
Наиболее важным в патогенезе патологии межпозвоночного диска считают повреждение фиброзного кольца.
В патогенезе развития радикулопатии пока не ясно значение цитокинов. В межпозвоночных дисках пациентов, оперированных по поводу радикулопатии, отмечено повышение уровня ИЛ-1α, ИЛ-β, ИЛ-6, ИЛ-8, простагландина Е2 и ФНО-α
Клинические проявления [ править ]
Поражение корешков с уровня ТII по LI в основном проявляется опоясывающей болью в области туловища. Боль, связанная с поражением грудных корешков грыжей диска, как правило, провоцируется кашлем, чиханием и натуживанием. Часто она отличается ноющим, жгучим или стягивающим характером.
Радикулопатия: Диагностика [ править ]
Данные визуализации (КТ, МРТ) позвоночника необходимо анализировать в совокупности с клиническими проявлениями радикулопатии.
Игольчатая ЭМГ (электромиография) – достаточно чувствительный метод для диагностики радикулопатии. Для правильной интерпретации данных необходимо выявить патологические изменения неврального характера в двух или более мышцах, иннервирующихся одним корешком, но разными периферическими нервами. Выявление поражения всех мышц в пределах одного миотома не обязательно, но мышцы прилежащих сегментов должны быть интактны.
Дифференциальный диагноз [ править ]
Радикулопатия: Лечение [ править ]
В каждом из случаев компрессионной радикулопатии следует определиться, какую тактику лечения предпочесть: оперативные или консервативные методы воздействия. Цель оперативного лечения – быстрое устранение сдавления корешка спинномозгового нерва или его раздражения веществом диска, подвергшегося экструзии. Абсолютными показаниями к оперативному лечению поясничнокрестцовой радикулопатии следует считать сдавление корешков конского хвоста с парезом стоп, анестезией аногенитальной области, нарушением функций тазовых органов, нарастание пареза в соответствующем иннервации пораженного корешка миотоме.
Относительными показаниями к хирургическому вмешательству как при шейной, так и при пояснично-крестцовой радикулопатии считают выраженный корешковый (невропатический) болевой синдром, не поддающийся адекватному консервативному лечению в течение 6 нед, а также нарастание неврологических нарушений. Пациентам этой группы необходимо проведение нейровизуализации (КТ, МРТ), а при выявлении клинически значимых изменений – решение вопроса об оперативном лечении.
В остром периоде в большинстве случаев предпочтение отдают разгрузке шейного и пояснично-крестцового отделов позвоночника. Это достигается кратковременным назначением постельного режима. Необходимо отметить, что у пациентов с острой радикулопатией пояснично-крестцовых корешков постельный режим и сохранение повседневной активности одинаково влияют на исход заболевания с высокой степенью доказательности.
Консервативное лечение включает в себя назначение вазоактивных препаратов -пентоксифиллин по 100 мг внутривенно (5 мл 2% раствора) или 400 мг/сут внутрь, аминофиллин по 240 мг внутривенно (10 мл 2,4% раствора), детралекс 2 раза в сутки для уменьшения отека и улучшения микроциркуляции. При интенсивных, не купирующихся другими средствами болях возможно кратковременное назначение наркотических анальгетиков (трамадол по 100 мг/сут). С позиции доказательной медицины при радикулопатии пояснично-крестцовых корешков назначение НПВС неэффективно. Учитывая роль невропатического механизма в формировании болевого синдрома, можно предполагать потенциальный эффект от применения противосудорожных препаратов, но данные об их эффективности остаются скудными. Применение топирамата в дозе около 200 мг/сут при хроническом течении пояснично-крестцовой радикулопатии выявило его эффективность в отношении снижения интенсивности боли, но побочные эффекты ограничивают широкое назначение этого препарата при лечении корешковых болей. Открытое несравнительное исследование свидетельствует о потенциальной эффективности ламотриджина при лечении болевого синдрома, связанного с компрессионной радикулопатией [E. Eisenberg и др., 2007]. Для лечения невропатической боли у пациентов с компрессионной радикулопатией можно назначать габапентин (средняя эффективная доза – 1,8 г/сут) и прегабалин (средняя доза – 150-300 мг/сут).
При улучшении самочувствия пациента к лечению добавляют физиопроцедуры, направленные на уменьшение рефлекторного мышечного спазма (вакуумный массаж, фонофорез с местными анестетиками, массаж). В зависимости от состояния пациента уже на 3-5-е сутки от начала лечения можно подключать методы щадящей мануальной терапии (приемы мобилизации, релаксация мышц), что ведет к уменьшению анталгического сколиоза и увеличению объема движений в позвоночнике. Мануальная терапия эффективна по сравнению с плацебо и тракционной терапией у пациентов с компрессионной радикулопатией пояснично-крестцовых корешков. Однако эти манипуляции могут приводить и к ухудшению состояния пациентов с шейной и пояснично-крестцовой радикулопатией, особенно в случаях, когда имеются относительные показания к оперативному лечению.
Подавляющее большинство пациентов с шейной или пояснично-крестцовой радикулопатией выздоравливает в течение 3 мес. Состояние некоторых пациентов улучшается дольше (3-6 мес), и, наконец, если обострение длится более 6 мес (примерно 14% пациентов), выраженность клинических проявлений заболевания, вероятно, останется на прежнем уровне в течение ближайших 2 лет, без ухудшения или улучшения.
В настоящее время все больше внимания уделяют так называемым минимально инвазивным вмешательствам при грыжах межпозвоночных дисков. Несмотря на длительную историю применения данных методов воздействия, научно обоснованных доказательств их эффективности пока нет. Проведенные многочисленные несравнительные исследования отличаются небольшими выборками, разными техническими характеристиками оборудования, применяющегося для вмешательства, критериями включения пациентов в исследование, оценками исходов и периодами наблюдения.
Вертеброгенная радикулопатия, формы заболевания, методы лечения
Из-за дегенеративных и дистрофических процессов на уровне межпозвонковых дисков развивается патология, которая носит название радикулопатия. Различают дискогенную и вертеброгенную форму заболевания. Вертеброгенная радикулопатия является заболеванием вторичного типа, при котором корешок спинного мозга оказывается сдавленным в своеобразном туннеле, образованным различными патологическими процессами. Это может быть отек мягких тканей, опухоль, остеофиты, грыжа диска.
По мере развития дегенеративного воспалительного процесса туннель сужается, появляется вдавливание и сильная боль. Чаще всего проблема возникает на уровне 6-7 шейного позвонка, первого поясничного и пятого грудного. Болевые ощущения появляются не только в месте сдавливания нервного корешка, но и отдает в конечности. Следует отметить, что снижение сухожильных рефлексов, нарушение чувствительности, парезы могут появиться не в начале заболевания. За счет спазма мышц происходит ограничение двигательной активности — это важный признак поражения корешков спинного мозга. Длительность заболевания от 2 месяцев до полугода.
Классификация
В зависимости от локализации различают следующие формы радикулопатии:
Заболевание может возникнуть у взрослых людей любого возраста, если запустить болезнь, она может привести к инвалидности. Другое название этого заболевания — корешковый синдром. В народе сложные названия не прижились, поэтому чаще можно услышать, что человек страдает от радикулита. Хотя это название не совсем верное.
Чаще других встречается пояснично-крестцовая радикулопатия. Она затрагивает позвонки L5, L4, S1. Чтобы понять, какие именно позвонки вовлечены в процесс воспаления, необходимо запомнить, что все отделы позвоночника обозначаются латинскими названиями. Крестцовый отдел — Os Sacrum, следовательно, позвонки обозначаются буквой S c 1 по 5. Поясничный отдел — Pars Lumbalis (L1-L5). Шейный отдел — Pars Cervicalis (C1-C7). Грудной отдел позвоночника — Pars Thoracalis (Th1-12).
Ознакомившись с этой классификацией, легко понять, что Th3 означает повреждение третьего позвонка в грудном отделе, а C2 — повреждение второго шейного позвонка. Уровень поражения определяется при помощи рентгенограммы.
Существует международная классификация заболеваний — МКБ 10. Она является общепринятой для кодирования всех медицинских диагнозов. По МКБ радикулотерапии присваивается код М 54.1.
Этиология
К этиологическим факторам, по которым развивается радикулопатия, относятся:
- Рахит.
- Остеохондроз.
- Грыжа межпозвоночного диска.
- Остеопороз.
- Эндокринные нарушения.
- Смещение позвонков или дисков.
- Протрузия межпозвоночного диска.
- Онкологические процессы.
Самой частой причиной возникновения заболевания является остеохондроз, при котором в ходе дегенеративно-дистрофических процессов происходит усыхание межпозвонковых дисков. Они теряют свою эластичность, на них появляются костные наросты (остеофиты), давящие на нервные окончания спинного мозга, вызывая сильную боль. На втором месте по популярности — грыжа межпозвоночного диска. Если причинами первичной радикулопатии может стать неправильной образ жизни, физические нагрузки, нарушение осанки и эндокринные нарушения. То вторичная радикулопатия возникает только в результате серьезных изменений в области позвоночного столба.
Симптомы и диагностика
Независимо от классификации радикулопатии главным симптомом заболевания является боль. Она настигает человека, не утихая ни в покое, ни в движении. Боль чувствуется в спине, отдает в конечности, сердце, голову. Может наблюдаться тошнота, головокружение, ухудшение слуха, нарушение координации, изменение походки, болезненность в ногах.
Диагностические мероприятия, которые назначает врач, включают рентгенографию в боковой и передней проекции. Это исследование очень важное, но, к сожалению, не может показать, насколько поражены нервные корешки спинного мозга. Поэтому, многим пациентам обязательно нужно пройти МРТ. Томография покажет, насколько задеты окружающие ткани, выявит истинную причину вторичного заболевания, поможет быстрее и правильнее поставить верный диагноз.

Вертеброгенная шейная радикулопатия
От болей в шее страдает почти 30% взрослого населения. Боль может появиться внезапно, быть острой и подострой, возникать утром и продолжаться весь день. Она усиливается при кашле, натяжении мышц, может отдавать в руку. В месте сдавливания нервных корешков возможно онемение. Ощущается скованность в мышцах шеи, слабость.
Чаще всего при этой форме заболевания страдает шейный корешок C7, чуть реже C6. Это связано с высокой нагрузкой на нижние суставы шейного отдела позвоночного столба. Причиной боли могут быть два фактора:
- повреждение нервных волокон корешка из-за компрессии, отека или воспаления, нарушения питания в тканях, окружающих его;
- раздражение болевых рецепторов в наружных слоях поврежденного межпозвонкового диска.
Симптоматика может различаться в зависимости от локализации места ущемления. Врач назначает лечение после того, как будет выявлено место поражения нервных корешков. Для большинства пациентов, при своевременном обращении к врачу и лечении, прогноз благоприятный.
Вертеброгенная грудная радикулопатия
Радикулопатия грудного отдела встречается реже всего. Это объясняется тем, что этот отдел позвоночного столба наиболее защищен и менее уязвим. Но из-за имеющегося остеохондроза или развивающейся опухоли спинного мозга, может возникнуть вторичная радикулопатия. Одно неловкое движение может спровоцировать сильную боль. Часто она похожа на боль в сердце, маскируется болезнь и под заболевания внутренних органов.
Поставить правильный диагноз в этом случае может только врач на основании проведенных исследований и снимков. Поэтому, при появлении острой боли в области грудной клетки, легких, подреберной части стоит обратиться к специалисту. Сдавление или раздражение нервных корешков трудно убрать самостоятельно, потребуется комплексное квалифицированное лечение, чтобы справиться с болезнью.
Вертеброгенная пояснично-крестцовая радикулопатия (ПКР)
Что это такое? Это наиболее тяжелый вариант вторично возникающих болевых синдромов, характеризующийся стойкой болью и ограничением подвижности. Возникает примерно у 5% населения, чаще встречается у мужчин после 40 лет, у женщин после 50. Те, кто занимаются тяжелым физическим трудом, находятся в зоне риска.
Самой частой причиной заболевания служит грыжа межпозвонкового диска. Клиническая картина такова: пациент жалуется на постоянную интенсивную боль или прострелы. Возникает боль в пояснице и/или ноге. В анамнезе — случаи люмбоишиалгии и люмбалгии. Сначала боль может быть тупой, потом нарастать, достигая максимальной интенсивности.
Грыжа чаще всего формируется на уровне позвонков L4 — L5. По клиническим данным в 60% случаев выявляется радикулопатия L5, а в 30% случаев — S1. У пожилых людей грыжа может возникнуть на высоком уровне, следовательно, нередко встречается радикулопатия L3 и L4. Диагноз может быть установлен только после прохождения МРТ или КТ. Дополнительно проводят комплексное обследование, для женщин обязательна консультация гинеколога, для мужчин — тест на простат-специфический антиген.
В международной системе всем формам радикулопатии присвоен один код — М 54.1.
Общие принципы лечения
В остром периоде не обойтись без постельного режима. Активность должна быть сведена к минимуму. Первичной задачей врача является купирование боли, снятие воспаления. Доктор подберет комплексное лечение, которое в большинстве случаев оказывает положительное влияние на течение болезни, быстро устраняет болезненный синдром. При запущенной форме заболевания, если лечение не оказывает должного эффекта, может быть принято решение об оперативном вмешательстве.
Консервативная терапия
Медикаментозное лечение включает применение противовоспалительных и обезболивающих препаратов. В начале заболевания врач предложит инъекции, они помогут быстрее и эффективнее купировать боль. После курса уколов может быть назначен курс таблеток. Чаще всего применение мазей, гелей на данном этапе недуга не приносит результата. Препараты назначает врач, чаще всего это Баралгин, Ибупрофен, Диклофенак. Но они имеют много побочных эффектов, поэтому самостоятельное их использование может причинить вред.
Лечение может проводиться в условиях стационара. В этом случае оно может быть расширено. Для улучшения микроциркуляции крови в позвоночнике может быть назначен Трентал, а для снятия мышечных спазмов — Мидокалм. Препараты имеют противопоказания, побочные эффекты, лечение проводится под строгим контролем лечащего врача.
Один из методов консервативного лечения — высокая доза витаминов группы B. Хотя результаты исследований в данной области противоречивы, они показывают, что такие препараты, как Мильгамма, могут способствовать быстрому регрессу боли при вертеброгенной радикулопатии, повышению эффективности терапии.
Лечебная блокада может быть применена при острой и не проходящей боли. При помощи инъекций блокируются импульсы, исходящие от поврежденного корешка. Эта мера эффективна только для временного снятия боли, но не лечения причины заболевания.

Оперативное вмешательство
Показаниями к операции могут стать:
- нарастание неврологических симптомов;
- сдавление корешков с парезом стопы;
- нарушение функций тазовых органов;
- ухудшение самочувствия пациента, несмотря на получаемое лечение.
Перед хирургическим вмешательством обязательна консервативная терапия, ее длительность не менее 6 недель. Основной операцией остается дискэктомия. Но последнее время активно применяются более щадящие методы: высокочастотная аблация диска, лазерная декомпрессия межпозвонкового диска, микродискэктомия.
Например, при радикулопатии (код М 54.1), вызванной грыжей межпозвонкового диска, без повреждения фиброзного кольца и отсутствии у пациента двигательных расстройств, успешно применяется лазерная вапоризация. Применение щадящих оперативных мер расширяет круг показаний к нему.
Такие меры лечения и восстановления, как лечебная физкультура, массаж, физиотерапевтические процедуры, мануальная терапия, направленные на релаксацию и мобилизацию мышц, и увеличение подвижности позвоночника врач может назначить только при стойкой ремиссии. Тракция поясничного отдела, которая активно применялась ранее, признана неэффективной, способной спровоцировать ухудшение.
Что такое вертеброгенная радикулопатия поясничного отдела
Дегенеративные и дистрофические процессы в позвоночнике могут развиваться независимо от возраста. Хронический вертеброгенный радикулит – патология, при которой вследствие отека мягких тканей, разрастания остеофитов или грыжевого образования сдавливается нервный корешок спинного мозга. С развитием дегенеративных процессов состояние пациента только ухудшается.
Общее описание радикулопатии

Чаще всего болезнь развивается в области 6-7 шейного позвонка, затрагивает пятый грудной и первый поясничный. Она имеет свой код по МКБ-10 – М 54,1. Встречается у людей разных возрастных категорий, но чаще в пожилом возрасте, а также у пациентов, которые ведут малоподвижный образ жизни или активно занимаются силовыми тренировками.
Вследствие поражения спинномозговых корешков у человека ограничивается двигательная активность, а также появляется ряд неврологических симптомов. Если межпозвоночные диски длительное время разрушаются, фиброзное кольцо начинает сжиматься, уменьшается его высота. Оно начинает сдавливать нервные корешки, которые при отсутствии лечения отмирают. Если не принять меры вовремя, человек останется инвалидом.
Разновидности болезни и ее симптомы
Вертеброгенный корешковый синдром – вторичное заболевание, вызванное остеохондрозом. Болевые ощущения возникают во время движения и в состоянии покоя. У взрослых симптомы патологии зависят от ее типа и локализации.
- В грудном отделе. Этот тип заболевания встречается реже всего. При поражении отдела у пациента наблюдается межреберная невралгия, слабость в мышцах, боль, распространяющаяся на руки плечи – человек не может сделать вдох. Присутствует онемение кожи, утрата чувствительности, появляется стойкое ощущение кома в горле. Эти симптомы можно спутать с проявлениями такой патологии, как гастрит, инфаркт, пневмония, аппендицит. При кашле или резких движениях, поворотах боль усиливается.
- Шейная. Болезнь характеризуется ограничением движений головой, болевым синдромом, распространяющимся на лицо, затылок и плечи. У пациента часто кружится голова, появляются проблемы с подвижностью рук, онемение конечностей. Мышцы начинают подергиваться. Степень выраженности симптоматики зависит от локализации повреждения.
- В поясничном отделе. Боль в этом случае может быть слабовыраженной или иметь приступообразный характер, простреливать. Есть и другие симптомы радикулопатии: проблемы с двигательной активностью нижних конечностей, ухудшение рефлексов, недержание кала и мочи, нарушение менструального цикла у женщин.
С течением времени появляются проблемы с функционированием сердечно-сосудистой и других систем организма.
Выделяется компрессионная и ишемическая форма болезни. Первый вариант развивается на фоне заболеваний опорно-двигательной системы. Второй тип возникает из-за системного поражения кровеносной системы, большой кровопотери.
Причины заболевания
Вертебральная радикулопатия может возникать и в молодом возрасте, поэтому первые симптомы появляются в 30-35 лет. При воздействии негативных факторов корешковый синдром развивается быстрее. Ускорению патологического процесса способствуют такие факторы:
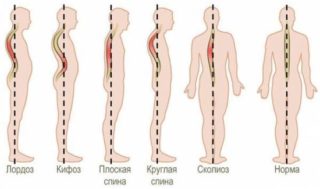
- искривление позвоночника;
- нарушение метаболизма, вследствие чего развивается ожирение;
- постоянная статическая нагрузка на позвоночный столб;
- плоскостопие или косолапость у взрослых;
- гонартроз, коксартроз или другие поражения крупных суставов;
- кальцификация костной ткани вследствие нарушения обмена веществ;
- травматическое поражение спины.
К развитию вторичного радикулита приводит такое заболевание, как спондилоартроз – нестабильность позвонков. Защемлению способствует инфекционный процесс, новообразование.
Методы диагностики
Диагностику патологии осуществляет вертебролог или невролог. Специалист изучает историю болезни пациента, составляет его анамнез, проводит внешний осмотр, проверку сухожильных рефлексов. Обследование должно установить точную причину и локализацию патологического процесса, степень его интенсивности. Комплекс диагностики вертеброгенной радикулопатии включает такие процедуры:
- Рентгенография для оценки расположения межпозвоночных дисков, локализации патологического процесса.
- МРТ – визуализируются сосуды, нервные окончания, мягкие ткани.
- Компьютерная томография для оценки состояния костной ткани, а также размеров фораминарных отверстий, в которых сдавливаются корешки.
- Электромиография. Исследование биологического потенциала мышечной ткани.
- УЗИ. Ультразвук используется для определения области спазмирования мышц (они становятся плотными).
- Люмбальная пункция. Образец спинномозговой жидкости берется при помощи тонкой иглы, вводимой в поясничную область.
Необходимой процедурой является анализ крови, в котором исследуется количество лейкоцитов и эритроцитов для обнаружения воспалительного процесса.
Лечение и профилактика
Лечение патологии должно быть комплексным. Для избавления от корешкового синдрома пациенту назначается консервативная терапия, лечебная гимнастика, а также массаж. Физические упражнения выполняются после устранения обострения. Используется выгибание и прогибание спины, подтягивание колен к груди, повороты туловища в стороны. Если упражнение доставляет сильную боль, от него лучше отказаться.
Массаж необходим для устранения спазма, улучшения кровообращения мягких тканей, лимфотока. Процедура приводит в тонус конечности. После стабилизации состояния пациенту назначаются физиотерапевтические процедуры. Они улучшают подвижность позвоночного столба. Самыми распространенными процедурами являются: магнитная и ударно-волновая терапия, иглоукалывание, электрофорез, облучение ультрафиолетом.
Для снижения интенсивности симптоматики применяются лекарственные препараты:
- НПВС: Ибупрофен, Диклофенак. Убирают отек, снижают интенсивность воспалительного процесса.
- Обезболивающие средства: Новокаин, Димексид. При сильном болевом синдроме проводятся блокады лекарственными средствами прямо в пораженные части позвоночника.
- Хондропротекторы: Дона, Артра, Терафлекс. Способствуют восстановлению хрящевой ткани, но эффект наступает только после дополнительного употребления этих средств.
- Витамины группы В. Благоприятно воздействуют на нервы и мышечную ткань.

Если клиника заболевания ухудшается и при консервативном лечении вертеброгенной радикулопатии поясничного отдела или других частей позвоночника нет положительной динамики, требуется оперативное вмешательство. Выделяются такие виды процедур:
- Дискэктомия. Удаляется часть межпозвоночного диска. Процедура позволяет снизить компрессию нервного корешка.
- Ламинэктомия. Осуществляется устранение части костной ткани, закрывающей нерв. Так как его сдавливание уходит, исчезает симптоматика вертебральной радикулопатии.
- Установка протеза межпозвоночного диска. Операция проводится, если он нежизнеспособен.
При наличии грыжи пациенту назначается хемонуклеолиз. Выпячивание растворяется после введения в диск специальных препаратов.
Чтобы избежать развития вертеброгенного поражения, нужно носить удобную обувь, выполнять простые физические упражнения при ведении малоподвижного образа жизни. Женщинам не стоит постоянно носить обувь на высоких каблуках.
Предупредить развитие болезни позволит сон на ортопедическом матрасе, который поддерживает позвоночник в правильном естественном положении. Рекомендуется заниматься плаваньем или йогой. При травмах позвоночника следует полностью пройти курс реабилитации, при занятиях спортом носить бандажи и другие ортопедические приспособления.
Возможные осложнения
Несвоевременная терапия приводит к нарушению функциональности внутренних органов. Болевой синдром распространяется по телу. При нарушении кровообращения у пациента появляются мигрени, тошнота и рвота. В сложных случаях мышцы атрофируются, пациент становится инвалидом.
Вертеброгенная радикулопатия не возникает самостоятельно. Она является лишь следствием остеохондроза или других поражений позвоночного столба. Отсутствие лечения приводит к инвалидности, поэтому терапию нужно проводить своевременно.
Радикулопатия
Медицинский эксперт статьи

Радикулопатия, или поражение нервных корешков проявляется появлением сегментарных корешковых симптомов (боль или парестезии с распределением по дерматому и слабость мышц, иннервируемых данным корешком). Для постановки диагноза может потребоваться нейровизуализация, ЭМГ или соматическое исследование. Лечение радикулопатии зависит от причины, но включает симптоматическую терапию НПВП и другими анальгетиками).
 [1], [2], [3], [4], [5], [6]
[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Причины радикулопатии
Хроническое давление на корешок внутри позвоночного канала или рядом с ним вызывает поражение нервного корешка (радикулопатию). Наиболее распространенная причина радикулопатии – грыжа межпозвоночного диска. Костные изменения при ревматоидном артрите или остеоартрозе, особенно в шейной и поясничной областях, также могут оказывать давление на нервные корешки. Реже к множественной мозаичной корешковой дисфункции приводит карциноматозный процесс.
Поражения спинного мозга (например, эпидуральные абсцессы и опухоли, спинномозговые менингиомы, нейрофибромы) могут проявляться не обычной дисфункцией спинного мозга, а корешковыми симптомами. Возможна радикулопатия при диабете. Поражение нервных корешков бывает при грибковых (например, гистоплазмоз) и спирохетозных (например, лаймская болезнь, сифилис) инфекциях. Обычно герпетическая инфекция вызывает болезненную радикулопатию с дерматомной потерей чувствительности и характерную сыпь, но возможна и моторная радикулопатия со слабостью мышц миотома и выпадением рефлексов.
 [7], [8], [9], [10], [11], [12]
[7], [8], [9], [10], [11], [12]
Симптомы радикулопатии
Поражения нервных корешков вызывают характерные корешковые синдромы боли и сегментарные неврологические выпадения в зависимости от уровня.
Характерные симптомы радикулопатий на разных уровнях спинного мозга
Мышцы, иннервируемые пораженным корешком, становятся слабыми и атрофируются; в них возможны фасцикуляции. Поражение чувствительных нервных корешков вызывает нарушение чувствительности по дерматомам. Соответствующие сегментарные глубокие сухожильные рефлексы могут быть ослабленными или отсутствовать.
Боль усиливается при движениях, приводящих к давлению на корешок через субарахноидальное пространство (например, при движении позвоночника, кашле, чихании, пробе Вальсальвы). Поражение конского хвоста, вовлекающее множество поясничных и крестцовых корешков, вызывает корешковые симптомы в обеих ногах, может приводить к нарушению сексуальной функции и работы сфинктеров.
Признаками компрессии спинного мозга могут являться уровень нарушения чувствительности (резкое изменение чувствительности ниже уровня компрессии), вялый пара или тетрапарез, изменение рефлексов ниже уровня компрессии, гипорефлексия в начальных стадиях, потом гиперрефлексия и дисфункция сфинктеров.



