Железисто плоскоклеточный рак шейки матки. Плоскоклеточная карцинома: виды, признаки, стадии, диагностика и лечение. Плоскоклеточный рак губы
Плоскоклеточный рак шейки матки
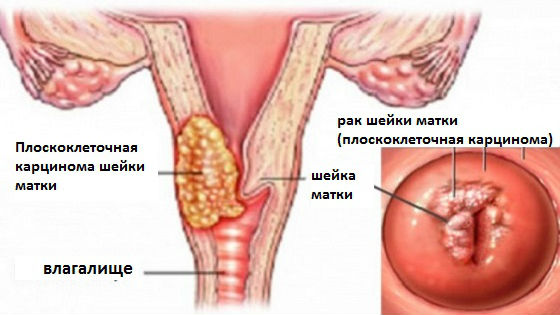
Плоскоклеточный рак шейки матки – злокачественная неоплазия, формирующаяся из клеток плоского эпителия, приобретающих различную степень атипии. Плоскоклеточный рак шейки матки может носить «немое» течение. В клинически выраженных случаях проявляется кровянистыми выделениями, белями разного характера, при запущенном онкопроцессе – болями в области таза, нарушением функции мочевого пузыря и прямой кишки. Патология диагностируется по данным вагинального осмотра, ПАП-теста, кольпоскопии, биопсии, определения уровня онкомаркера SCС в крови. Методы лечения плоскоклеточного РШМ – хирургические вмешательства (конизация шейки матки, трахелэктомия, гистерэктомия), химиолучевая терапия.
Общие сведения
Плоскоклеточный рак шейки матки – гистологическая разновидность цервикального рака, происходящего из многослойного плоского эпителия, выстилающего влагалищную часть шейки матки. В структуре инвазивного РШМ данный гистологический тип диагностируется в 70-80% случаев, в 10-20% встречается аденокарцинома шейки матки, в 10% – низкодифференцированный рак, прочие злокачественные опухоли шейки матки составляют менее 1%. Максимальная заболеваемость плоскоклеточным раком шейки матки приходится на женщин в возрасте 40-60 лет. Длительный период «немого» течения приводит к тому, что свыше 35% случаев плоскоклеточного рака шейки матки диагностируется уже в запущенной стадии, что оказывает негативное влияние на прогноз и исход заболевания. Разработка стратегии профилактики и проведение массового скрининга женского населения на РШМ являются приоритетными задачами практической гинекологии и онкологии.

Причины плоскоклеточного рака шейки матки
Однозначные причины возникновения плоскоклеточного рака шейки матки не определены, однако на современном этапе достаточно хорошо изучены факторы, запускающие процесс малигнизации многослойного плоского эпителия. В первую очередь, к таким факторам принадлежит вирус папилломы человека (HPV), главным образом 16 и 18 типов, реже – 31 и 33 типов. В большинстве случаев при плоскоклеточном раке шейки матки идентифицируется HPV-16. Среди других вирусных агентов, передаваемых половым путем, роль онкогенов могут играть вирус простого герпеса II типа, цитомегаловирус и др. Фоновыми процессами, при которых в дальнейшем может развиваться плоскоклеточный рак шейки матки, служат эрозия, эктропион, полип цервикального канала, лейкоплакия, цервицит и др.
Кроме этого, клеточному перерождению способствуют и другие факторы: гормональные расстройства, курение, прием иммуносупрессоров (глюкокортикостероидов, цитостатиков), иммунодефицит. Определенную негативную роль играет травматизация шейки матки при многократных родах, установке ВМС, проведении оперативных вмешательств: абортов, диагностических выскабливаний, диатермокоагуляции и диатермоконизации и пр. В группу риска по возникновению плоскоклеточного рака шейки матки входят женщины, рано начавшие сексуальную жизнь, часто меняющие половых партнеров, пренебрегающие методами барьерной контрацепции, перенесшие ЗППП.
Классификация плоскоклеточного рака шейки матки
Внутри рассматриваемого гистологического типа выделяют плоскоклеточный с ороговением и плоскоклеточный без ороговения РШМ. В микроскопическом отношении плоскоклеточный ороговевающий рак шейки матки отличается наличием признаков кератинизации клеток – «раковых жемчужин» и кератогиалиновых гранул. Эпителиальные клетки аномально крупные, плеоморфные, с неровными контурами. Митотические фигуры представлены скудно. В препаратах неороговевающего плоскоклеточного рака шейки матки отсутствуют кератиновые «перлы». Раковые клетки преимущественно крупные, полигональной или овальной формы. Отмечается их высокая митотическая активность. Степень дифференцировки РШМ может быть высокой, умеренной или низкой.
С учетом направления опухолевого роста различают экзофитную, эндофитную и смешанную формы плоскоклеточного рака шейки матки. Язвенно-инфильтративная форма характерна для запущенных стадий РШМ; обычно она формируется при распаде и некрозе эндофитно растущей опухоли.
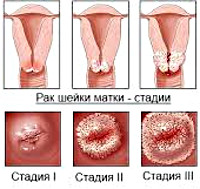
В своем развитии РШМ проходит четыре клинических стадии. Также выделяют нулевую, или начальную стадию (внутриэпителиальный рак), при которой поражаются только клетки покровного эпителия без инвазии в базальную пластинку. Первая стадия подразделяется на два периода: микроинвазивный рак с глубиной проникновения в строму до 3 мм (стадия 1А) и инвазивный рак с инвазией более 3 мм (стадия 1В). Признаком второй стадии служит распространение опухолевого процесса на тело матки. Третью стадию РШМ характеризует прорастание опухоли в малый таз; при сдавлении или обтурации мочеточника развивается гидронефроз. В течение четвертой стадии отмечается инвазия в прямую кишку и крестец, распад опухоли, появление отдаленных метастазов.
Симптомы плоскоклеточного рака шейки матки
В нулевой и 1А стадии клинические проявления РШМ, как правило, отсутствуют. В этот период диагностика плоскоклеточного рака шейки матки возможна во время планового обследования у врача-гинеколога. В дальнейшем, по мере углубления инвазии и экспансивного роста опухоли появляется характерная патологическая триада: бели, кровотечения и болевой синдром. Выделения из половых путей могут иметь различный характер: быть серозными прозрачными или с примесью крови (в виде «мясных помоев»). В случае присоединения инфекции или распада опухолевого узла бели могут приобретать мутный, гноевидный характер и зловонный запах.
Кровотечение из половых путей при плоскоклеточном раке шейки матки различаются своей интенсивностью – от мажущих выделений до ациклических или менопаузальных кровотечений. Чаще кровотечения имеют контактное происхождение и провоцируются гинекологическим осмотром, половым актом, спринцеванием, натуживанием при дефекации.
Болевой синдром при плоскоклеточном раке шейки матки также может носить различную выраженность и локализацию (в области поясницы, крестца, промежности). Как правило, он свидетельствует о запущенности онкопроцесса, прорастании параметральной клетчатки и поражении поясничных, крестцовых или копчиковых нервных сплетений. При прорастании рака в соседние органы могут отмечаться дизурические расстройства, запоры, образование мочеполовых свищей. В терминальной стадии развивается раковая интоксикация и кахексия.
Диагностика плоскоклеточного рака шейки матки
Клинически «немые» формы плоскоклеточного рака шейки матки можно обнаружить при проведении кольпоскопии или по результатам цитологического ПАП-мазка. Важную роль в диагностике играет тщательно собранный гинекологический анамнез (количество сексуальных партнеров, родов, абортов, перенесенные ЗППП), а также обнаружение высокоонкогенных штаммов ВПЧ в исследуемом соскобе методом ПЦР.
При осмотре в зеркалах плоскоклеточный рак шейки матки определяется в виде папилломатозного или полиповидного разрастания либо язвенного образования. Эдофитные опухоли деформируют шейку матки, придавая ей бочкообразную форму. При контакте новообразование кровоточит. Для определения стадии онкозаболевания и исключения метастазов в органы малого таза проводится двуручное влагалищное и влагалищно-прямокишечное исследование. Во всех случаях обнаружения патологически измененной шейки матки в обязательном порядке проводится расширенная кольпоскопия, забор мазка на онкоцитологию, прицельная биопсия и выскабливание цервикального канала. Для морфологического подтверждения диагноза биоптат и соскоб направляются на гистологическое исследование.
Определенную информативность имеет определение уровня SCC (маркера плоскоклеточного рака) в сыворотке крови. Методами уточняющей диагностики плоскоклеточного рака шейки матки, призванными оценить степень распространенности неоплазии и помочь в выборе оптимального метода лечения пациентки, служат трансвагинальное УЗИ, КТ или МРТ малого таза, экскреторная урография, рентгенография легких, цистоскопия, ректороманоскопия.
Лечение плоскоклеточного рака шейки матки
При плоскоклеточном раке шейки матки может использоваться хирургическое, лучевое, химиотерапевтическое и комбинированное лечение. Выбор того или иного метода либо их сочетаний определяется распространенностью и морфологическим типом опухоли, а также возрастом и репродуктивными планами пациентки.
При стадиях 0 – IA у пациенток детородного возраста выполняется конизация или ампутация шейки матки. На стадиях IB-II оптимальный объем вмешательства – гистерэктомия с верхней третью влагалища, иногда требуется проведение неоадъювантной химиотерапии; в постменопаузе показана пангистерэктомия – удаление матки с аднексэктомией. При III–IV стадиях плоскоклеточного рака шейки матки стандартом является химиолучевая терапия (лучевое лечение + цисплатин), однако некоторые авторы допускают потенциальную возможность оперативного лечения. При поражении мочеотводящих путей может потребоваться проведение стентирования мочеточника.
В функционально неоперабельных случаях, обусловленных сопутствующими заболеваниями, назначается внутриполостная лучевая терапия. При рецидивах РШМ показано выполнение экзентерации малого таза, проведение паллиативной химиолучевой и симптоматической терапии.
Прогноз и профилактика
По окончании лечения динамическое наблюдение за пациенткой производится ежеквартально в течение первых 2-х лет, а затем раз в полгода до 5-летнего срока. Если плоскоклеточный рак шейки матки обнаружен на нулевой стадии, то своевременно проведенное лечение дает шансы на практически 100% выздоровление. Процент безрецидивной пятилетней выживаемости при РШМ I стадии составляет 85%, II стадии – 75%, III – менее 40%. При IV стадии заболевания можно говорить лишь о продлении жизни, но не излечении. Рак культи шейки матки развивается менее чем у 5% пациенток.
Профилактика плоскоклеточного рака шейки матки заключается в проведении массового и регулярного цитологического скрининга женского населения, диспансеризации женщин, имеющих фоновые и предраковые заболевания шейки матки. Большую превентивную роль играет отказ от курения, предупреждение ЗППП и проведение профилактический вакцинации против РШМ в подростковом возрасте.
Плоскоклеточный неороговевающий, орогевающий рак шейки матки — причины, симптомы, лечение
Плоскоклеточным раком шейки матки именуют онкологическое заболевание, это новообразование которое начинает формироваться из плоских клеток эпителия данного органа. Патология может длительное время протекать без каких-либо признаков, что часто делает постановку диагноза запоздалой, если женщина не проходит профилактический осмотр у гинеколога. Образование опухоли шейки матки начинается со стороны влагалища, ведь именно эту часть шейки выстилает многослойный плоский эпителий.
Есть несколько видов данного заболевания. Наиболее часто онкология плоских клеток слизистого слоя шейки начинает развитие у женщин возрастной категории сорок — шестьдесят лет. В это же время есть немало случаев диагностирования плоскоклеточной карциномы у пациенток после двадцати лет. Часто симптоматику можно заметить лишь на последнем этапе развития онкопатологии, потому нередки случаи запоздалого выявления болезни. Этот факт сильно ухудшает прогностические данные плоскоклеточной карциномы.
Причины развития
Раковое поражение ШМ очень распространено, оно занимает шестую позицию по частоте после карциномы груди, ЖКТ и маточного тела. Особенно часто онкологи сталкиваются с плоскоклеточной формой карциномы, у женщин с онкологией шейки матки данная разновидность рака диагностируется в девяноста пяти процентов случаев. Если своевременно проходить плановые осмотры на гинекологическом кресле, то плоскоклеточную опухоль чаще всего удается предупредить, так как ей предшествуют процессы, которые вполне успешно поддаются терапии.
Основной причиной, из-за которой может начать развиваться плоскоклеточный рак ШМ, доктора считают ВПЧ. Наиболее опасными являются подтипы 16 и 18. Этот же вирус часто приводит к такой болезни, как цервикальная интраэпителиальная неоплазия (в простонародье – дисплазия шейки матки). Помимо неоплазии, предраковыми состояниями являются эрозии, полипоз, гормональные сбои, эктопии.
Среди основных причин возникновения плоскоклеточной карциномы ШМ также находятся хламидиоз, цитомегаловирус, а так же второй тип герпетического вируса.
Есть и другие причины развития данной онкопатологии, а вернее, факторы, из-за которых часто начинает развиваться болезнь:
- раннее начало половых контактов (до семнадцати лет);
- родовая деятельность до восемнадцатилетия;
- большое количество мужчин или их частая смена;
- ведение аморального образа жизни;
- воспаления половой системы и другие гинекологические заболевания;
- наличие ВМС (внутриматочной спирали);
- травматические повреждения шейки во время родовой деятельности, при искуственном прерывании беременности, выскабливаниях, неоднократной конизации или прижигании эрозии током.
В пожилом возрасте опухоль шейки иногда формируется по причине дегенеративных изменений слизистой. Важную роль в формировании новообразования играет генетическая предрасположенность.
Формы
Лечебные мероприятия, а также прогностические данные в основном зависимы от формы плоскоклеточного рака. Онкопатология шейки детородного органа может протекать с ороговением или без ороговения.
По этой классификации доктора определяют, насколько зрелые клетки карциномы:
- При плоскоклеточном ороговевающем раке шейки матки строение клеточных комплексов опухоли очень похоже на строение плоского эпителия. Ороговевшие новообразования отличаются медленным ростом. В центре опухоли происходит обильное скопление кератина, а вокруг располагаются недозрелые клетки, имеющие круглую форму. Такую форму плоскоклеточной карциномы доктора диагностируют в двадцати пяти процентах случаев.
- С неороговевающим плоскоклеточным раком шейки матки врачи сталкиваются гораздо чаще. Гистологически определяются клеточные элементы, имеющие разное строение. У них могут быть отличия в ядрах и степени зрелости. Неороговевающая форма рака отличается стремительным прогрессированием, она является более неблагоприятной в прогностическом плане.
Также данное заболевание классифицируется по степени инвазии онкологических клеток:
- Во время преинвазивной формы рака лечение очень простое, так как эта разновидность относится к нулевой стадии патологии. Новообразование является внутриэпителиальным, и по классификации полностью совпадает с третьей степенью цервикальной неоплазии. Риск появления метастатических опухолей или инвазии образования в строму пока отсутствует.
- При микроинвазивном плоскоклеточном раке шейки матки патологические элементы внедряются в строму не больше, чем на половину сантиметра, а то и меньше. Микроинвазивная форма не агрессивна, она переходит в следующую разновидность не ранее, чем через два года. Прогностические данные при таком плоскоклеточном раке очень высоки. Риск метастатических новообразований еще очень невысокий, а окружающие органы и лимфатическая система полностью нормально функционируют.
- Об инвазивном плоскоклеточном раке шейки матки можно говорить, когда внедрение онкоклеток в строму происходит на глубину больше трех миллиметров. В этот момент опухоль начинает активно расти, а лимфатическая система перестает выполнять свою работу. При инвазивной форме сильно возрастает риск образования метастазов и выхода карциномы за пределы шейки.
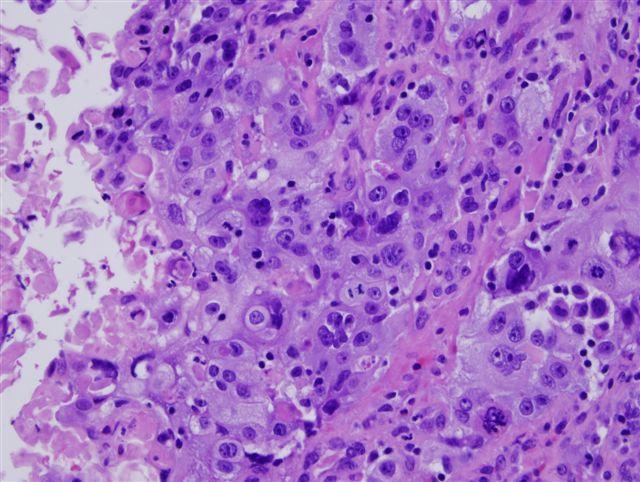
Степень дифференцировки играет в вопросе прогноза существенную роль, поскольку данной классификацией онкологи обозначают агрессивность клеток новообразования:
- Диагностирование низкодифференцированного плоскоклеточного рака шейки матки происходит реже всего. Прогноз при такой форме опухоли неблагоприятный, рак агрессивен, быстро развивается, рано метастазирует. Злокачественные клетки полностью отличаются от здоровых, и не функционируют.
- Высокодифференцированный плоскоклеточный рак имеет хороший прогноз. Опухоль растет очень медленно и не является агрессивной. Клетки новообразования максимально похожи на здоровые и выполняют свою работу.
- Умеренно дифференцированный вид плоскоклеточного образования возникает наиболее часто. Опухоль имеет среднюю скорость прогрессирования, а метастазы образуются на завершающем этапе онкопатологии шейки матки. Прогноз бывает разным, он зависит от стадии на момент постановки диагноза.
Степень инвазии можно определить при осмотре через кольпоскоп, а дифференцировака и ороговение определяются посредством гистологического исследования биоматериала после проведения биопсии.
Стадии развития

Плоскоклеточная карцинома имеет четыре стадии развития, если не считать нулевую:
- 1 стадия – диагностика возможна только путем инструментального обследования, поскольку симптоматики рак еще не дает. Опухоль может прорастать в эпителиальные ткани до четырех сантиметров.
- 2 стадия плоскоклеточного рака проходит с прорастанием серозного слоя, но пока поражена только шейка матки. Метастазы отсутствуют, симптоматика также отсутствует или проявляется в очень незначительной мере.
- 3 стадия – происходит поражение тканей, находящихся рядом с маткой. Онкопатология охватывает не только ткани шейки матки, но и тазовую стенку или нижнюю треть влагалища.
- Достигая четвертой стадии, происходит разрастание опухоли в таз, а также идет распространение опухоли в ближайшие и отдаленные органы.
Плоскоклеточная разновидность карциномы метастазирует лимфогенным и гематогенным путями.
Симптомы
На первых этапах симптомы плоскоклеточного рака шейки матки не проявляются, с этим связана поздняя диагностика, если женщина пренебрегает плановым осмотром у врача. Когда новообразование прорастает в лежащие глубже слои ШМ, возникают такие признаки рака, как болезненные ощущения, патологические влагалищные выделения и кровотечения. Бели бывают прозрачными, серозными или кровянистыми. Если пошел распад опухоли или инфицирование, то они мутнеют или приобретают гнойный характер и зловонный запах.

Болезненные ощущения могут быть от слабо выраженных до очень сильных, и локализоваться в копчике, в области половых органов, пояснице, низу живота. Боль свидетельствует о том, что опухоль уже проросла параметральную клетчатку и поразила нервные сплетения. Когда онкопатология распространяется на соседние органы, такие как мочевой пузырь и кишечник, начинается нарушение функционирования данных органов, возникают мочеполовые свищи. На терминальной стадии происходит резкое истощение организма и раковая интоксикация.
Диагностика
Для постановки диагноза проводятся различные инструментальные исследования, забор материала в гинекологии, а также лабораторные анализы. Диагностика начинается с осмотра гинекологом на кресле. Для лучшей визуализации влагалища и шейки используются расширяющие зеркала. Если доктор заподозрит наличие патологии, женщина отправляется на кольпоскопию. Этот метод диагностики позволяет рассмотреть слизистую оболочку под многократным увеличением и выявить патологию еще на предраковом этапе.

Обязательным ежегодным исследованием для женщины является цитологическое. Забор материала проводится посредством взятия мазка из шейки и цервикального канала. Если обнаруживаются патологически измененные ткани, проводится прицельная биопсия или диагностическая конизация шейки матки, а биопат подвергается гистологическому исследованию. Для определения поражения окружающих органов и лимфатических узлов проводится ультразвуковое исследование. С помощью него доктор также узнает размер новообразования. При метастазировании проводят компьютерную томографию.
Методы лечения
Терапия плоскоклеточной карциномы шейки матки подбирается индивидуально и зависти от нескольких факторов:
- Тип опухоли и степень ее инвазии;
- Стадия заболевания;
- Наличие или отсутствие сопутствующих патологий;
- Возраст пациентки.
Как правило, онкологи комбинируют терапевтические мероприятия для улучшения прогноза после проведения лечения.
Хирургическое вмешательство
Операция покажет хороший эффект, если плоскоклеточная карцинома имеет неороговевающий тип и диагностирована на начальных стадиях. В некоторых случаях доктор дополняет хирургический метод облучением. Неинвазивная и микроинвазивная формы онкопатологии лечатся путем конизиции шейки матки. В процессе операции удаляется пораженный участок конусовидной формы. Удаление может проводиться скальпелем, посредством электрокоагуляции, лазерного луча или радиоволнами.
Лучевая терапия
Облучение убивает злокачественные клетки, что приводит к уменьшению новообразования. Радиотерапия может быть внутриполостной или дистанционной. Часто доктора совмещают эти две тактики облучения. Этот вид лечения может проводиться до хирургического вмешательства, чтобы уменьшить объем операции, а также после, чтобы убить остаточные злокачественные клетки.
В ряде случаев лучевая терапия приводит к таким последствиям, как атрофия слизистой оболочки влагалища и прекращение функциональности яичников, но это гораздо безопаснее, чем плоскоклеточный рак.
Химиотерапия
Химические препараты при плоскоклеточной онкологии ШМ никогда не назначаются в качестве основного метода терапии. Химиотерапия, как и облучение, может проводиться до оперативного вмешательства и после него. Перед приемом препаратов пациентку подготавливают, назначая ей травяные сборы, чтобы уменьшить выраженность будущих побочных эффектов.

В большинстве случаев требуется проведение полиохимиотерапии, которая включает прием сразу нескольких препаратов. Лечение проводится в несколько курсов, интервал между которыми может составлять от нескольких недель до нескольких месяцев, в зависимости от реакции организма. На четвертой стадии онкопатологии химические препараты назначаются в качестве паллиативного лечения.
Прогноз и профилактика
Прогноз плоскоклеточного рака шейки матки в первую очередь зависит от стадии, на которой была обнаружена патология. На нулевой стадии плоскоклеточной карциномы (третья степень дисплазии) благоприятный прогноз после лечения наблюдается у ста процентов женщин. Первая стадия болезни успешно излечивается у девяноста пациенток из ста. При постановке диагноза на второй стадии развития процент пятилетней выживаемости составляет семьдесят пять процентов. На третьей стадии прогностические данные резко падают, и на выздоровление могут рассчитывать только сорок процентов больных.
Если плоскоклеточный рак развился до терминальной (четвертой) стадии, то только в шестнадцати процентах случаев докторам удается добиться полного выздоровления. Если пустить заболевание на самотек и не лечить, смерть пациентки наступает менее, чем за пять лет после обнаружения злокачественного новообразования в шейке матки. Ороговевающий плоскоклеточный рак ШМ имеет более благоприятные прогнозы и лучше поддается терапии, чем опухоль без ороговения.
Профилактика плоскоклеточного новообразования маточной шейки заключается в ежегодном посещении гинеколога.
Предотвратить рак поможет своевременное лечение предраковых заболеваний, наличие одного постоянного полового партнера. Начало половой жизни после семнадцати лет, а также предотвращение хирургических манипуляций в половых путях сокращают риск онкологии.
Плоскоклеточная карцинома: виды, признаки, стадии, диагностика и лечение
Карцинома – это один из видов злокачественного поражения различных органов. Чем раньше удается ее диагностировать, тем больше у человека шансов вылечиться или, по крайней мере, продлить срок жизни, повысить ее качество. Распространенным женским недугом является плоскоклеточный рак шейки матки. Особенность большинства подобных онкологических заболеваний состоит в том, что признаки болезни появляются на поздних стадиях, когда лечение уже малоэффективно. Важно внимательно относиться к появлению любых необычных симптомов, чаще проходить профилактические осмотры.
Содержание:
- Особенности и разновидности заболевания
- Стадии заболевания
- Виды опухолей
- Признаки плоскоклеточного рака
- Причины возникновения карциномы
- Диагностика карциномы
- Методы лечения
Особенности и разновидности заболевания
Карциномой называют злокачественную опухоль, которая образуется из эпителиальных клеток атипичного строения. Эпителий (так называемый покровный слой) представляет собой наслоение клеток, из которых состоит эпидермис, а также слизистые оболочки, покрывающие внутреннюю поверхность различных органов. По форме клеток различают несколько видов эпителия (плоский, цилиндрический, кубический, призматический и другие). Плоскоклеточная карцинома – это опухоль, возникшая в многослойном плоском эпителии. Рак подобного типа поражает кожу, внутренние органы. У женщин такое название имеет злокачественная опухоль шейки матки.
Болезнь развивается постепенно. Сначала возникает предраковое состояние (так называемая 0 стадия), когда клетки атипичного строения (с 2 ядрами, увеличенные по размеру) появляются в самом верхнем слое эпителия. Затем опухоль распространяется в более глубокие слои.
Стадии заболевания
Различают 4 стадии развития.
1 стадия. Диаметр участка поражения не больше 4 см. Раковые клетки не распространяются за пределы новообразования, не обнаруживаются в лимфатических узлах. Лечение карциномы на этой стадии в большинстве случаев является успешным.
2 стадия. Опухоль начинает расти, ее размеры могут достигать 50 мм. Раковые клетки попадают в лимфоузлы. Более чем в половине случаев происходит излечение (процент выживаемости зависит от места локализации рака и сложности лечения).
3 стадия. Происходит быстрое увеличение размеров карциномы, раковые клетки проникают в различные органы, появляются многочисленные метастазы. 5-летняя выживаемость больного с такой стадией рака обычно составляет 25%.
4 стадия. Происходит поражение многих внутренних органов, а также лимфатических узлов, при котором человек быстро умирает.
Видео: Стадии карциномы шейки матки. Методы диагностики
Виды опухолей
В зависимости от внешней картины, которую можно наблюдать на пораженной опухолью поверхности, плоскоклеточная карцинома делится на следующие виды:
- Карцинома с участками ороговения. Рост опухоли сопровождается изменением структуры тканей. При этом появляются ороговевшие участки («раковые жемчужины»). Опухоль такого вида легче всего обнаружить, и шансов на излечение больше всего.
- Карцинома без признаков ороговения. Новообразование не имеет четких границ, наблюдаются участки некроза тканей. Данная форма заболевания по степени злокачественности подразделяется на низкодифференцированную, умеренно дифференцированную и высоко дифференцированную. Наиболее благоприятным является прогноз при высокой степени дифференцированности.
- Недифференцированная плоскоклеточная опухоль. Этот вид карциномы поддается лечению хуже всех остальных.
Карциному диагностируют по отсутствию «раковых жемчужин», появлению очагов некроза, нетипичному делению клеток с нарушением хромосомного состава, образованию клеток нехарактерной формы с ядрами, значительно отличающимися по размеру.
Признаки плоскоклеточного рака
При возникновении плоскоклеточного рака шейки матки или других внутренних органов симптомы на ранней стадии не проявляются или не привлекают особого внимания. О неблагополучии можно судить по некоторым косвенным признакам. Например, человек быстро утомляется, испытывает слабость. Анализ крови показывает, что уровень гемоглобина понижен, зато такой показатель, как СОЭ (скорость оседания эритроцитов), значительно выше нормы.
Если карциномой поражена шейка матки, то появляются необычные слегка желтоватые жидкие выделения (они могут быть достаточно обильными) с запахом или без. Иногда в них появляются примеси крови, особенно после полового контакта или гинекологического осмотра. При этом половой акт является болезненным, появляются постоянные ноющие боли внизу живота. На поздних стадиях они являются очень сильными.
Карцинома, расположенная в области органов малого таза, давит на соседние органы, нарушая их работу. При этом может наблюдаться учащенное или редкое болезненное мочеиспускание, появляются запоры или частые кишечные расстройства. Одним из показательных признаков развития карциномы является резкое похудение человека, непереносимость некоторых запахов и продуктов.
Причины возникновения карциномы
Факторами, провоцирующими появление плоскоклеточной карциномы, являются:
- Гормональные нарушения. Причиной их возникновения может быть длительное лечение или контрацепция с помощью гормональных препаратов, заболевания эндокринных органов, а также старение организма.
- Раннее начало половой жизни, частная смена партнеров, многократные аборты способствуют возникновению заболеваний репродуктивных органов, в частности рака шейки матки.
- Наличие инфекционных, в том числе венерических, заболеваний, приводящих к воспалению и рубцеванию тканей шейки матки.
- Заражение вирусом папилломы человека (ВПЧ). У большинства женщин, которым поставлен диагноз «карцинома шейки матки» в крови обнаруживается этот вирус. Под его воздействием нарушается генный механизм деления клеток, в результате чего образуется раковая опухоль.
- Проживание в условиях неблагоприятной экологии, контакт с некоторыми химикатами, вредными веществами, содержащимися в производственных отходах, радиоактивное облучение.
- Воздействие ультрафиолетового излучения является частой причиной возникновения рака кожи. Длительное пребывание под прямыми лучами солнца, посещение солярия может спровоцировать ускоренное развитие злокачественной опухоли других органов.
- Пристрастие к курению, алкоголизм, употребление наркотиков.
Большое значение имеет наследственный фактор.
Диагностика карциномы
Для распознавания плоскоклеточной карциномы используются лабораторные и инструментальные методы диагностики.
Проводятся анализы крови и другие исследования:
- Общий. Позволяет установить содержание гемоглобина, обнаружить характерные изменения СОЭ, уровня лейкоцитов и других показателей.
- Биохимический. Определяется содержание белков, жиров, глюкозы, креатинина и других компонентов. По полученным результатам можно судить о состоянии обмена веществ, функционировании почек, печени и других органов, а также о наличии авитаминоза.
- Анализ на гормоны. Он проводится для подтверждения того факта, что опухоль развивается в результате гормонального сбоя в организме.
- Анализ на наличие антигенов – белковых веществ, повышенное содержание которых чаще всего наблюдается при появлении плоскоклеточных опухолей шейки матки, легкого, пищевода и других органов.
- Микроскопический анализ соскобов с поверхности опухолей, образцов слизистых оболочек (мазков), содержимого опухолей (биопсия). Например, плоскоклеточная карцинома шейки матки нередко обнаруживается с помощью ПАП-теста (анализа мазка, взятого из шейки матки).
- Эндоскопия внутренних органов (бронхоскопия, эхоскопия матки, мочевого пузыря, колоноскопия).
- Рентген различных органов, компьютерная томография, УЗИ органов малого таза, МРТ.
Следует заметить: Обнаружение антигена в крови не является 100% подтверждением наличия карциномы, так как он образуется также и при других патологиях: почечной недостаточности, заболеваниях печени, псориазе, экземе, туберкулезе. Поэтому такой метод исследования применяется в основном для контролирования процесса лечения путем сравнения исходных и последующих данных.
Инструментальное обследование позволяет оценить размеры карцином, выявить образование метастаз.
Методы лечения
Основным методом лечения является хирургическое удаление плоскоклеточной опухоли. При этом учитывается ее расположение, общее состояние здоровья больного, возраст.
При лечении поверхностных опухолей используются такие методы, как лазерная хирургия, выжигание опухоли электрическим током (электрохирургия), замораживание жидким азотом (криохирургия). Применяется также фотодинамическая терапия (ФДТ). В карциному вводится специальное вещество, которое под воздействием света в течение нескольких минут убивает опухоль.
Принимая решение о способе лечения рака шейки матки, врач учитывает возраст пациентки. Если женщина находится в репродуктивном возрасте, то на ранней стадии заболевания удаляется только шейка. Тело матки и придатки сохраняются. Яичники удаляют в самых крайних случаях. При этом обязательно назначается последующая гормональная терапия для поддержания нормального уровня половых гормонов.
Женщинам старше 45-50 лет, как правило, проводят гистеровариоэктомию (удаление матки вместе с шейкой, придатками и близлежащими лимфатическими узлами). Операцию проводят методом лапароскопии или лапаротомии.

После удаления карциномы назначается комплексное лечение методами лучевой и химиотерапии.
Плоскоклеточный рак шейки матки
Всё, что вам нужно знать о плоскоклеточном раке шейки матки – классификация стадий заболевания, симптомы болезни и когда стоит обращаться к врачу, причины, формы рака, диагностирование на ранних и поздних стадиях, действенные и популярные способы лечения рака.

Обычно рак воспринимается человеком, как злокачественная опухоль, которая часто образуется на тканях какого-либо органа. Это правильное утверждение и одним из этих органов, может быть матка. В данной статье мы рассмотрим рак именно в этом органе, а в частности, плоскоклеточный рак шейки матки. Этот вид онкологии можно отнести к злокачественным образованиям, которые возникают в определённых эпителиальных маточных тканях.
Шейка матки является главным органом, который отвечает за зачатие, а позже за рождение младенца. Вся часть шейки матки покрыта специальной защитной оболочкой, так называемой неороговевающей плоской структурой. Именно эта оболочка служит защитой от возможных неблагоприятных и агрессивных воздействий. При онкологической мутации, эта оболочка начинает разрушаться и в результате образуется злокачественная опухоль.
Стадии плоскоклеточного рака шейки матки
Любое онкологическое заболевание развивается поэтапно. Определение этапа нужно для того, чтобы врач смог определить состояние пациента. На начальном этапе у болезни можно обнаружить прединвазивные признаки, свойственные начальному этапу возникновения плоскоклеточного рака матки. Выявление точной классификации плоскоклеточного рака, помогает врачу выстроить эффективный курс лечения.
- Самой простой и наиболее поддающейся лечению, является нулевая стадия плоскоклеточного рака. На данной стадии рак можно преодолеть при помощи электронной хирургии, лазерной терапии, облучения.
- Плоскоклеточный рак первой стадии поражает соединительную ткань матки. Лечение болезни на данном этапе предусматривает проведение минимальных мероприятий для удаления поражённых тканей. Если операция была проведена успешно, организм может полностью восстановиться.
- Плоскоклеточный рак второй стадии имеет более опасные последствия. На второй стадии раковые клетки могут поразить всю матку, параметральную клетчатку или влагалище.
- Плоскоклеточный рак третей стадии зависит от участков, поражённых на предыдущем этапе. На этом этапе может произойти поражение тканей влагалища, параметральной клетчатки по всей глубине таза и распространение метастазов.
- На четвёртом этапе плоскоклеточного рака начинает разрастаться опухоль, метастазы разрастаются во всём теле (в печени, лёгких, почках), поражаются ближайшие органы.
Симптомы
Некоторые общие признаки и симптомы, связанные с плоскоклеточным раком, включают:
- Усталость.
- Опухоль, которую можно нащупать.
- Изменение веса.
- Изменения кожи, такие как пожелтение, потемнение или покраснение кожи.
- Изменения в работе кишечника или мочевого пузыря.
- Постоянный кашель.
- Постоянное расстройство желудка или неудобство после еды.
- Постоянная, необъяснимая боль в мышцах или суставах.
- Боль при мочеиспускании.
- Боль при занятии сексом.
Когда нужно обратиться к врачу?

Стоит записаться на приём к врачу, если у вас есть какие-либо постоянные признаки или симптомы, которые вас беспокоят.
Если у вас нет признаков или симптомов, но вы беспокоитесь о риске развития рака, обсудите свои проблемы с вашим врачом. Спросите, какие тесты и процедуры скрининга рака нужно пройти.
Фактически, примерно 90 процентов женщин с диагнозом этого рака сообщают об аномальных вагинальных кровотечениях. Аномальное кровотечение включает кровотечение, которое возникает после менопаузы, или кровотечение, которое происходит между периодами. О любом аномальном кровотечении следует немедленно сообщить вашему врачу.
Причины
Спровоцировать любое онкозаболевание в цервикальном канальце способны множество разных факторов:
- Папилломавирусы (передаётся через половую систему, чаще при незащищенном половом акте).
- Зависимость от никотина.
- Слабая иммунная система. Незащищенность иммунитета является основным фактором для возникновения онкологического заболевания.
- Вич-инфекция.
Кроме основных перечисленных факторов, также есть второстепенные факторы:
- ранняя половая жизнь (любая сексуальная жизнь до полного совершеннолетия, является важнейшей причиной возникновения риска любого онкологического заболевания);
- большое количество партнёров;
- папилломавирус (16 – 18 типа);
- несоблюдение интимной гигиены;
- хронические патологии шейки матки;
- прерванная беременность;
- возраст (по статистике, чаще всего плоскоклеточный рак шейки матки встречается у женщин старше 40 лет);
- неправильное питание (лишний вес или нехватка витаминов, ретинола, аскорбиновой кислоты).

Рак вызван изменениями (мутациями) ДНК в клетках. ДНК внутри клетки упакована в большое количество отдельных генов, каждая из которых содержит набор инструкций, рассказывающих ячейке, какие функции выполнять. Ошибки в инструкциях могут привести к тому, что клетка перестанет нормально функционировать.
Что делают генные мутации?
Мутация гена может вызвать:
- Быстрый рост. Мутация гена может вызвать быстрый рост клетки, следовательно, и ускоренное деление клетки. Этот процесс создаёт много новых ячеек, которые имеют ту же самую мутацию. Нормальные клетки знают, когда нужно перестать расти, из-за этого у здорового человека правильное количество каждого типа ячейки.
- Ошибки при исправлении ошибок ДНК. Гены ДНК-восстановления ищут ошибки в ДНК клетки, и вносят поправки. Мутация в генах репарации ДНК может означать, что ошибки не корректируются, это приводит к раковым образованиям.
Что вызывает генные мутации?
Генетические мутации могут возникать по нескольким причинам, например:
- Генетические мутации, возникшие сразу при рождении. Вы можете родиться с генетической мутацией, которую вы унаследовали от своих родителей.
- Генетические мутации, возникающие после рождения. Большинство мутаций гена происходят после того, как вы родились. Ряд причин может вызывать генные мутации, таких как курение, радиация, вирусы, ожирение, гормоны, хроническое воспаление и отсутствие физических упражнений.
- Мутации гена часто происходят при нормальном росте клеток. Тем не менее ячейки содержат механизм, который распознаёт, когда происходит ошибка, и исправляет ошибку. Иногда ошибка пропускается. Это может привести к раковой опухоли.
Как мутации гена взаимодействуют друг с другом?

Генетические мутации, с которыми вы рождаетесь, и те, что вы приобрели на протяжении вашей жизни, работают вместе, чтобы вызвать рак.
Например, если вы унаследовали генетическую мутацию, которая предрасполагает вас к раку, это не значит, что вы наверняка заболели раком. Вместо этого, вам может понадобиться одна или несколько других мутаций гена, чтобы вызвать рак. Ваша наследственная мутация гена может сделать вас более уязвимым к раку.
Неясно, сколько мутаций должно произойти для образования рака. Вероятно, это зависит от типов рака.
Диагностирование плоскоклеточного рака шейки матки
При диагностировании важно выявить форму рассматриваемой онкологии. При подозрении онкологии, связанной с плоскоклеточным раком шейки матки, выделяют две формы:
- Микроинвазивная форма – эта форма ракового заболевания шейки матки способна оказать воздействие на кровеносную систему человека.
- Инвазивная форма — чаще выявляется у пациентов старше сорока лет. Подобная опухоль обычно отличается полиповидным и инфильтративным характером.
По основному уровню дифференцирования клеточных структур могут выявиться:
- Недифференцированный рак;
- Низкодифференцированный рак;
- Неороговевающий рак;
- Ороговевающий рак цервика.
После тщательного изучения истории ваш врач может заказать ряд тестов, в том числе:
- Тазовый экзамен. Врач, скорее всего, проведёт осмотр области таза. Во время осмотра врач проверит вашу внешнюю область гениталий, а затем вставит два пальца во влагалище, нажимая другой рукой на область живота. Таким образом, врач может почувствовать аномалии в матке и яичниках.
- Трансвагинальное УЗИ: этот тест использует звуковые волны для создания картины вашей матки.
- Гистероскопия: во время этого теста ваш врач вставляет трубку (гистероскоп) во влагалище для осмотра матки и подкладки матки.
- Биопсия эндометрия: Выполняется в кабинете врача, как правило, без анестезии, ваш врач удалит кусочек ткани из подкладки матки, чтобы её можно было отправить в лабораторию и проанализировать.
Формы плоскоклеточного рака шейки матки
Плоскоклеточное онкологическое заболевание может возникнуть сразу в нескольких формах. Очень часто раковые клетки сформировываются в небольшие раковые жемчужины (новообразования круглой формы).
Неороговевающая карцинома
Плоскоклеточное неороговевающее раковое заболевание маточной шейки может отличаться многогранным или овальным строением, в котором имеется цитоплазма с небольшими частицами. Подобная онкологическая форма обычно может подразделяться на несколько видов:
а) высокодифференцированный;
б) низкодифференцированный;
в) умеренно-дифференцированное раковое заболевание.
В основном, плоскоклеточный неороговевающий вариант ракового заболевания считается промежуточным процессом развития болезни «цервикальной карциномы».
Ороговевающая карцинома
Плоскоклеточный вариант ороговевающей шейки матки обычно встречается реже, в основном, он составляет примерно пять процентов от всех клинических случаев. Важным аспектом подобного онкологического формирования, считается способность к преобразованию некоторых ороговевших частей, называемых жемчужинами.
Лечение плоскоклеточного рака шейки матки
Основным методом лечения плоскоклеточного рака является гистерэктомия, удаление как матки, так и шейки матки (нижний конец матки, около влагалища). В этой операции хирург может также удалить яичники и фаллопиевы трубы (двусторонняя сальпингоофоректомия). Удаление яичников может вызвать преждевременную менопаузу.

Гистерэктомии выполняются по-разному. В некоторых случаях матка удаляется через абдоминальный разрез (абдоминальная гистерэктомия). Иногда матку удаляют через влагалище.
Время восстановления зависит от типа операции и наличия каких-либо осложнений. В целом, однако, для восстановления может потребоваться от двух до шести недель.
Продолжительность пребывания в больнице также варьируется от трёх дней до недели.
Гормональная терапия
При данном методе лечения, вам назначают гормональные препараты, которые уменьшают уровни гормонов, которые вырабатывает ваш организм. Целью гормонотерапии является прекращение роста раковых клеток.
Химиотерапия

Целью химиотерапии является назначение лекарств, для сокращения или уничтожения раковых клеток. Химиотерапия может назначаться в виде приема таблеток или внутривенно.
Радиационная терапия
Высокоэнергетические лучи, похожие на рентгеновские лучи, используются для уничтожения раковых клеток.
Внутреннее излучение, также называемое брахитерапией, проводится в радиологическом отделении больницы или в центре лечения рака. Это предполагает введение цилиндра с источником излучения (гранулы) во влагалище.
В заключение, можно сказать, что главным фактором в лечении данного заболевания, является раннее диагностирование. В современной медицине плоскоклеточный рак шейки матки может лечиться как препаратными, так и хирургическими методами.