Диафрагмальная грыжа по мкб 10. Грыжа пищеводного отверстия диафрагмы мкбДиагностика][
Симптомы грыжи пищеводного отверстия диафрагмы
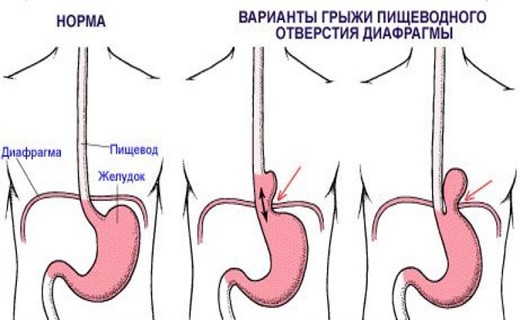
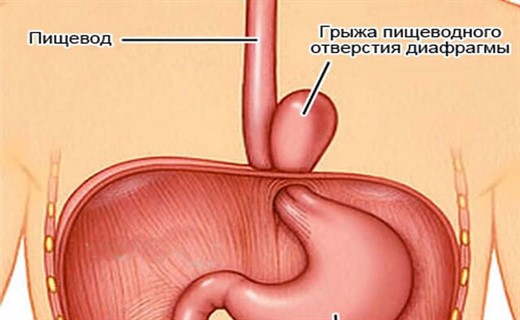
Смещение желудка в грудную полость через расширенное пищеводное отверстие – это грыжа пищеводного отверстия диафрагмы. В последнее время значительно участились случаи проявления такого недуга у детей. Из этой статьи вы узнаете основные симптомы болезни, а также о том, как проводится диагностика заболевания у маленького у ребенка.
Код по МКБ-10
Грыжа пищеводного отверстия диафрагмы – К44.9
Симптомы грыжи
В основном симптоматика данного заболевания обусловлена наличием желудочно-пищеводного рефлюкса, возникающего в результате нарушения функции кардиального отдела пищевода. Симптомы грыжи пищеводного отверстия диафрагмы появляются рано, почти у половины – в возрасте до года. Если у взрослых основными жалобами считаются боль и изжога, то у детей ведущими признаками грыжи являются рвота и геморрагический синдром.
Такой симптом, как рвота, отмечается почти у 90% больных. Рвота связана с приемом пищи и, как правило, не поддается консервативным методам лечения. Геморрагический синдром в виде кровавой рвоты, мелены или примеси скрытой крови в кале и анемии наблюдается у детей почти в 50%. Ведущей причиной нарушений является пептический эзофагит, возникающий в результате постоянного забрасывания в пищевод кислого желудочного содержимого. На такой симптомом грыжи, как боли в эпигастрии, жалуются преимущественно дети старшего возраста. Как правило, если у ребенка грыжа пищеводного отверстия диафрагмы, то боли у него возникают после еды в положении лежа или при наклоне туловища, что способствует затеканию желудочного содержимого в пищевод.
У половины больных они протекают без признаков и симптомов. В остальных случаях симптомы грыжи обусловлены либо наличием желудочно-пищеводного рефлюкса, либо связаны с давлением перемещенного желудка на органы средостения (боли, респираторные нарушения, цианоз). Иногда параэзофагеальные грыжи выявляются случайно при рентгенологическом исследовании по поводу других заболеваний.
Травматические диафрагмальные грыжи
У детей они встречаются крайне редко. Причиной бывают или тяжелые транспортные повреждения, или падение с высоты. Как правило, эти грыжи ложные. Механизм разрыва – сочетание резкого напряжения и значительного повышения внутрибрюшного давления. При повреждении таза во время падения в результате противоудара также возможен разрыв диафрагмы. Симптомы грыжи пищеводного отверстия диафрагмы связаны с шоком, дыхательной и сердечной недостаточностью. Окончательно поставить диагноз позволяют рентгенологические исследования. При этом на рентгенограмме выявляются участки просветления и затемнения, особенно в нижних отделах легочного поля. При затруднениях диагностики показано рентгенологическое исследование желудочно-кишечного тракта с контрастным веществом.
Диагностика
Ведущее значение следует придавать рентгенологическому исследованию.
- Для диафрагмально-плевральных грыж характерны кольцевидные просветления над всей левой половиной грудной клетки, которые обычно имеют пятнистый рисунок, прозрачность этих полостей более выражена к периферии. Смещение органов средостения и сердца зависит от количества кишечных петель, пролабировавших в грудную полость.
- При истинных грыжах удается рентгенологически проследить верхний контур грыжевого мешка, отграничивающий пролабированные петли кишечника в грудной полости.
Если состояние больного позволяет, и имеются трудности в дифференциальной диагностике грыжи пищеводного отверстия диафрагмы с такими заболеваниями, как поликистоз легкого или ограниченный пневмоторакс, следует провести контрастирование желудочно-кишечного тракта бариевой взвесью. При этом четко устанавливают, какой отдел кишечника находится в грудной полости. Иногда бывает достаточно катетеризации желудка. Подобная манипуляция может в некоторой степени облегчить состояние больного, т.к. при этом происходит декомпрессия желудка. При расположении истинной грыжи справа, ее содержимым является часть печени, поэтому рентгенологически тень грыжевого выпячивания будет иметь плотную интенсивность, сливающуюся в нижних отделах с основной тенью печени, а верхний контур грыжи будет сферическим, т. е. создается впечатление наличия плотной округлой опухоли легкого, примыкающей к диафрагме.
Дифференциальная диагностика грыжи
Чтобы диагностировать заболевание могут быть использованы компьютерная томография и диагностический пневмоперитонеум, при котором воздух скапливается в грыжевом мешке, что позволяет отличить грыжу от других образований. При парастернальной грыже диафрагмы выявляется тень полуовальной или грушевидной формы с крупноячеистыми кольцевидными просветлениями, проецирующимися на тень сердца в прямой проекции. В боковой проекции тень грыжи как бы вклинивается между тенью сердца и передней грудной стенкой. Для установления содержимого парастернальных грыж проводят рентгеноконтрастное исследование желудочно-кишечного тракта с бариевой взвесью.
Диагностику грыжи лучше начинать с ирригографии, т.к. чаще всего содержимым грыжи является поперечная ободочная кишка. Рентгенографическая картина грыж пищеводного отверстия диафрагмы зависит от их формы. При параэзофагеальных грыжах в грудной полости справа или слева от срединной линии выявляется полость с уровнем жидкости, при этом газовый пузырь желудка, находящийся в брюшной полости, уменьшен или отсутствует. Контрастное исследование с бариевой взвесью выявляет желудок типа “песочных часов”, верхний отдел которого располагается в грудной полости, а нижний – в брюшной, причем бариевая взвесь может переливаться из одного отдела желудка в другой. Как правило, эзофагеальную грыжу удается обнаружить лишь при контрастирование желудочно-кишечного тракта.
Теперь вы знаете основные признаки и симптомы заболевания и о том, как проводится диагностика грыжи пищеводного отверстия диафрагмы у ребенка. Здоровья вашим детям!
Грыжи пищеводного отверстия диафрагмы
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК – 2015

27-я международная выставка “Здравоохранение”
13-15 мая, Алматы, Атакент
Получить бесплатный билет

Выставка “Здравоохранение”
13-15 мая, Алматы, Атакент
Получить бесплатный билет
Общая информация
Краткое описание
Название протокола: Грыжи пищеводного отверстия диафрагмы
Грыжа пищеводного отверстия диафрагмы – смещение содержимого брюшной полости через пищеводное отверстие диафрагмы вследствие его расширения [1].
Код протокола:
Код(ы) МКБ-10:
К 44 Диафрагмальная грыжа
К 44.0 Диафрагмальная грыжа с непроходимость без гангрены
К 44.1 Диафрагмальная грыжа с гангреной
К 44.9 Диафрагмальная грыжа без непроходимости и гангрены
Сокращения, используемые в протоколе:
АлАТ – аланинаминотрансфераза
АсАТ – аспартатаминотрансфераза
ГПОД – грыжа пищеводного отверстия диафрагмы
ГЭРБ – гастроэзофагеальная рефлюксная болезнь
ГЭР – гастроэзофагеальный рефлюкс
ГДЗ – гепатодуоденальная зона
ЭКГ – электрокардиограмма
ИФА – иммуноферментный анализ
РКИ – рандомизированные клинические испытания
ЭФГС – эндоскопическая фиброгастроскопия
КТ – компьютерная томография
ВИЧ – вирус иммунодефицита человека
ПТИ – протромбиновый индекс
МНО – международное нормализационное отношение
ИБС – ишемическая болезнь сердца
КФК – КВ креатин-фосфокиназа
ЛПНП – липопротеиды низкой плотности
ЛПВП – липопротеиды высокой плотности
ИМ – инфаркт миокарда
МЕ – международные единицы
ИПП – ингибиторы протонной помпы
РГП – республиканское государственное предприятие
АО – акционерное общество
в/в – внутривенно
в/м – внутримышечно
Дата разработки/пересмотра протокола: 2015 год.
Категория пациентов: взрослые.
Пользователи протокола: терапевты, врачи общей практики, гастроэнтерологи, врачи хирурги, врачи эндоскописты;
Оценка на степень доказательности приводимых рекомендаций.
Таблица – 1. Шкала уровня доказательности [15]:

– Профессиональные медицинские справочники. Стандарты лечения
– Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID

– Профессиональные медицинские справочники
– Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
Клиническая классификация [2]:
Выделяют три основные типа ГПОД:
1. Скользящая (аксиальная), встречается почти в 90% случаях, в этом случае кардия лежит выше пищеводного отверстия диафрагмы, в связи с чем изменяется соотношение между пищеводом и желудком, и резко нарушается замыкательная функция кардии;
2. Параэзофагеальная грыжа, встречается приблизительно в 5% случаях, характеризуется тем, что кардия не изменяет своего положения, а через расширенный хиатус выходят дно и большая кривизна желудка;
3. Короткий пищевод, как самостоятельное заболевание встречается редко и представляет собой или аномалию развития, или встречается в сочетании со скользящей грыжей и является следствием спазма, воспалительных изменений и рубцовых процессов в стенке пищевода;
Клиническая картина
Cимптомы, течение
Диагностические критерии:
Жалобы и анамнез [5,6]:
Жалобы:
· изжога (упорная, мучительная) как после еды, так и натощак;
· боль в грудной клетке (жгучего характера) усиливающаяся при физической нагрузке и наклонах;
· чувство дискомфорта загрудиной;
· чувство нехватки воздуха;
· потеря веса;
· снижение аппетита;
· приступы кашля и удушья в ночное время;
· осиплость голоса к утру;
· отрыжка;
· икота.
Анамнез [6]:
· больной длительно находиться на учете у гастроэнтеролога с гастроэзофагеально-рефлюксной болезнью (ГЭРБ);
· возможно наличие у больного пищевода Баррета;
· постоянный прием кислотоснижающих препаратов и антацидов.
Физикальное обследование [7,8,9,10]: нет.
Диагностика
Перечень основных и дополнительных диагностических мероприятий.
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне [3,6]:
· сбор жалоб, анамнеза заболевания и жизни;
· физикальное обследование;
· ЭКГ (для исключения сердечной патологии);
· рентгенография (рентгеноскопия) пищевода и желудка с барием (стоя и в горизонтальном положении, когда нижние конечности выше головного конца);
· эндоскопическая эзофагогастроскопия (ЭФГС) с биопсией слизистой нижней трети пищевода;
Дополнительные диагностические обследования, проводимые на амбулаторном уровне [4,6]:
· общий анализ крови;
· общий анализ мочи;
· биохимический анализ крови (общий белок и его фракции, мочевина, креатинин, билирубин, АЛТ, АСТ, глюкоза крови);
· анализ крови на онкомаркеры (при подозрении на онкопроцесс);
· эзофагоманометрия (для оценки состояния нижнего пищеводного сфинктера);
· суточная рН- метрия пищевода и желудка (для суточного мониторирования кислотности в пищеводе и желудке);
· ультразвуковая диагностика (печень, желчный пузырь, поджелудочная железа, селезенка, почек);
· КТ органов грудной клетки и средостения (для уточнения размеров и распространения ГПОД);
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· сбор жалоб, анамнеза заболевания и жизни;
· антропометрия (измерение роста и веса);
· физикальное обследование;
· рентгенография (рентгеноскопия) пищевода и желудка с барием (стоя и в горизонтальном положении);
· эндоскопическая эзофагогастроскопия (ЭФГС) с биопсией слизистой нижней трети пищевода;
Для проведения оперативного вмешательства:
· общий анализ крови;
· общий анализ мочи;
· биохимический анализ крови (общий белок и его фракции, мочевина, креатинин, билирубин, АЛТ, АСТ, тимоловая проба, глюкоза крови);
· микрореакция на сифилис;
· определение группы крови по системе АВО;
· определение резус-фактора крови;
· анализ крови на ВИЧ методом ИФА;
· определение HBsAg в сыворотке крови ИФА-методом;
· определение суммарных антител к вирусу гепатита C в сыворотке крови ИФА-методом;
· коагулограмма (ПТИ, фибриноген, ФА, время свертываемости, МНО);
· кровь на электролиты;
· ЭКГ (для исключения сердечной патологии);
Дополнительные диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· суточная рН- метрия пищевода и желудка;
· анализ крови на онкомаркеры(при подозрении на онкопроцесс);
· ультразвуковая диагностика (печень, желчный пузырь, поджелудочная железа, селезенка, почек);
· КТ органов грудной клетки и средостения (для уточнения размеров и распространения ГПОД);
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
· сбор жалоб, анамнеза заболевания и жизни;
· физикальное обследование.
Инструментальные исследования [6,11,12]:
Таблица – 2. Характерные инструментальные признаки ГПОД.
Грыжа пищеводного отверстия диафрагмы – описание, диагностика, лечение.
Краткое описание
Грыжи пищеводного отверстия диафрагмы могут быть врожденными или приобретенными, выделяют также скользящие и параэзофагеальные грыжи. При скользящей грыже кардиальный отдел желудка свободно перемещается в заднее средостение через расширенное пищеводное отверстие диафрагмы. Такие грыжи не дают ущемления. При параэзофагеальных грыжах, встречающихся значительно реже, кардиальный отдел желудка фиксирован, а свод его или антральный отдел, а иногда и другие органы брюшной полости (тонкая, толстая кишка, сальник) смещаются в заднее средостение. При этом может возникнуть ущемление сместившегося органа, что проявляется резкой болью за грудиной, напоминающей стенокардию, внезапно возникшей дисфагией или рвотой с примесью крови, симптомами непроходимости кишечника. При рентгенологическом исследовании обнаруживают газовый пузырь желудка в заднем средостении, при контрастном исследовании – оттеснение нижней трети пищевода, отсутствие поступления контрастного вещества в желудок или эвакуации из него. При поздней диагностике возникает некроз ущемленного органа с развитием медиастикита, эмпиемы плевры, перитонита.
Скользящие грыжи пищеводного отверстия диафрагмы клинически проявляются рефлюксэзофагитом, так жа как и недостаточность кардиального жома. Принципиального различия между этими заболеваниями как с клинической, так и с лечебной точки зрения практически нет. Недостаточность кардии с рефлюксом желудочного содержимого в пищевод чаще носит вторичный характер и может быть обусловлена склеродермией, неврологическими заболеваниями (псевдобульбарный паралич, диабетическая нейропатия), хроническим алкоголизмом, ожирением, асцитом, запором, длительным постельным режимом, стрессом. Ряд медикаментов способствует развитию рефлюксной болезни пищевода: антихолинергические препараты, бета – адренергетики, глюкагон, спазмолитики и коронаролитики, никотин.
Симптомы, течение. Жгучая и тупая боль за грудиной, мечевидным отростком и в эпигастрии. Нередко больным в течение длительного времени ставят диагноз стенокардии и проводят лечение коронаролитиками. Боль усиливается в горизонтальном положении больного, при наклонах тела (“симптом шнурования ботинка”). Боль сопровождается отрыжкой, изжогой. При прогрессировании заболевания боль становится практически постоянной, не снимается лекарственными препаратами. Рефлюкс – эзофагит может закончиться развитием язвы с последующим её рубцеванием, приводящим к стенозированию пищевода и появлению дисфагии.
Диагностика
Диагноз устанавливают на основании клинической картины заболевания, рентгенологического исследования в положении Тренделенбурга (горизонтальное положение с приподнятым ножным концом рентгеновского стола), при котором отмечается затекание контрастного вещества из желудка в пищевод. Уточнение диагноза возможно при использовании манометрии, рН – метрии, эзофагоскопии. Несмотря на выраженные клинические проявления рефлюкса, иногда при эндоскопическом исследовании патологии выявить не удается. В этом случае клиническая картина обусловлена спазмом пищевода при забросе содержимого желудка в пищевод. По эндоскопической картине выделяют следующие стадии эзофагита: I – единичные эрозии на фоне инфильтрации слизистой оболочки; II – сливающиеся эрозии в нижней трети пищевода; III – циркулярные поверхностные изъязвления; IV – глубокие язвы или пептический стеноз пищевода.
Осложнения рефлкюсной болезни пищевода. Длительный заброс желудочного содержимого приводит к желудочной трансформации слизистой оболочки пищевода, возникновению на фоне эктопированной слизитой оболочки язв Баррета, обладающих очень большой склонностью к малигнизации. Язва Баррета обычно сопровождается укорочением пищевода. Другими осложнениями являются перфорации, кровотечение, рубцовая стриктура.
Лечение
Лечение в подавляющем большинстве случаев консервативное. Частое дробное питание; не ложиться после еды в течение 3 – 4 ч (последний прием пищи должен быть за 3 – 4 ч до сна), спать с приподнятым головным концом постели. Перед приемом пищи назначают растительное масло – 1 чайную ложку до еды, альмагель. Необходимо исключить курение и употребление алкоголя, следить за регулярным опорожнением кишечника. При неэффективности консервативного лечения, повторных кровотечениях, стенозе пищевода показано оперативное лечение. Чаще применяют эзофагофундопликацию по Ниссену. При рубцовом стенозе пищевода может возникнуть необходимость в его резекции.
Прогноз обычно благоприятный.
Диафрагмальная грыжа
Диафрагмальная грыжа — это транспозиция брюшных органов в полость грудной клетки через отверстие в диафрагме. У некоторых пациентов протекает бессимптомно. Проявляется болью, урчанием в грудной клетке, диспепсией, дисфагией, при больших дефектах — нарушением сердечной деятельности и дыхания. Диагностируется с помощью рентгенографии грудной клетки, эзофагогастроскопии, внутрипищеводной pH-метрии. Для устранения диафрагмальных дефектов используют лапароскопическую фундопликацию, лапаротомную или торакотомную гастропексию, операции Ниссена, Белси, ушивание, пластику, аллопротезирование грыжевого отверстия.
МКБ-10
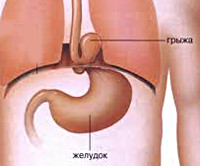

Общие сведения
Диафрагмальные грыжи были впервые описаны французским хирургом Амбруазом Паре в 1579 году, принадлежат к категории часто встречающихся болезней пищеварительного тракта, составляют до 2% всех видов грыжевых образований. Распространенность патологии возрастает от 10% в молодом возрасте до 50% у 50-60-летних пациентов. Заболевание диагностируют у 7-10% больных, предъявляющих жалобы на боли в груди и нарушения сердечной деятельности.
Врожденные грыжевые дефекты диафрагмы являются одной из распространенных причин мертворождения, выявляются у 1 из 2 000-4 000 живорожденных младенцев, часто сочетаются с другими пороками развития, составляют до 8% всех наследственных и дизэмбриогенетических аномалий.

Причины
Заболевание является полиэтиологическим. Во взрослом возрасте патология зачастую развивается при сочетании нескольких эндогенных или экзогенных провоцирующих факторов, врожденное грыжевое выпячивание формируется в результате генетических мутаций. Специалисты в сфере хирургии и гастроэнтерологии называют следующие группы причин и предпосылок возникновения грыж диафрагмы:
- Аномалии диафрагмальных мышц и пищевода. Недоразвитие отдельных участков и аплазия части диафрагмы может иметь как наследственное, так и дизэмбриогенетическое происхождение. Семейные формы пороков развития, в том числе укорочение пищевода, вероятнее всего наследуются по мультифакторному или аутосомно-рецессивному типу. Грыжи диафрагмальной локализации в сочетании с гипоплазией пальцев, расщеплением неба и верхней губы выявляются у пациентов с синдромом Фринса. Возможной причиной дефекта является воздействие вирусных и токсических мутагенов на 8 неделе гестации.
- Дисплазия соединительной ткани. Наследуемое нарушение синтеза и пространственной организации коллагена, эластина, белково-углеводных комплексов проявляется снижением прочности и повышением эластичности соединительнотканных волокон. При повышении нагрузок на диафрагмальные участки с ослабленными волоконными структурами возможно их растяжение, формирование дефектов. Подтверждением диспластического происхождения части грыж диафрагмы считается сочетание патологии с варикозной болезнью, геморроем, миопией, сколиозом, другими врожденными коллагенопатиями.
- Травматические повреждения диафрагмы. Нарушение целостности диафрагмальных волокон наблюдается при резких ударах в область ребер и живота со значительным смещением пищевода, верхней части желудка, проникающих колотых, режущих, огнестрельных ранах грудной и брюшной полости. У части пациентов грыжа развивается после выполнения операций на диафрагме — чресплевральной, сагиттальной, срединной чрезбрюшинной диафрагмотомии, проводимой для ревизии органов верхнего этажа брюшной полости, при раке желудка, пищевода, резекции печени, дренировании заднего средостения и др.
- Повышение давления в брюшной полости. Играет ключевую роль при наследственной дисплазии соединительной ткани. Вероятность образования грыжи возрастает при тяжелых физических нагрузках, запорах, ожирении, крупных неоплазиях брюшных органов, асцита. Наличие диафрагмальных грыжевых образований подтверждается почти у половины пациентов, страдающих рецидивирующей бронхолегочной патологией с сухим надсадным кашлем (хроническим бронхитом, бронхиальной астмой). В группу риска входят женщины, выносившие многоплодную беременность или родившие нескольких детей.
- Хронические заболевания ЖКТ. Язва желудка, двенадцатиперстной кишки, хронический холецистит, панкреатит могут осложняться гипермоторной дискинезией. В результате продольных сокращений мускулатуры пищевода происходит вертикальная тракция органов ЖКТ, увеличивается нагрузка на фасциальные связки, диафрагмальные сухожилия, растягивается пищеводное отверстие диафрагмы. Аналогичная ситуация возникает при хронических эзофагитах со стойким воспалительным спазмом мышечных волокон или рубцовом укорочении органа после химических, термических, лучевых ожогов.
По мнению ряда авторов, образованию грыж способствует возрастное снижение тонуса диафрагмальных мускульных волокон, мышечная дистрофия после осложненных родов, тяжелых интоксикаций, сепсиса, других неотложных состояний. При нарушениях иннервации происходит локальная релаксация мышцы с образованием так называемых диафрагмальных невропатических грыж.
Патогенез
В основе механизма диафрагмального грыжеобразования лежит расширение естественных отверстий, наличие или возникновение патологических дефектов в диафрагме с перемещением через них в торакальную полость пищеварительных органов. Из трех анатомических отверстий в формировании грыжевых выпячиваний участвует только пищеводное, через которое внутрь грудной полости втягивается гастроэзофагеальный переход с кардиальной частью желудка (скользящая диафрагмальная грыжа) либо желудочное дно, тело, реже — другие отделы органа, петли тонкого кишечника (параэзофагеальная грыжа).
При аплазии мышечных волокон, врожденном расщеплении соединительной ткани в так называемых слабых зонах (люмбокостальная грыжа Бохдалека, ретрокостостернальная грыжа Ларрея-Морганьи, ретростернальные грыжи) дефект диафрагмы существует изначально. Травматические воздействия, высокое абдоминальное давление, локальное мускульное расслабление провоцируют образование патологических диафрагмальных отверстий.
Нетравматические приобретенные грыжевые выпячивания чаще возникают при врожденных коллагенопатиях, способствующих растяжению сухожильных волокон и фасциальных связок. Смещение брюшных органов, их сдавление краями диафрагмальных отверстий, компрессия легких и сердца приводят к формированию характерной клинической картины заболевания.
Классификация
Систематизация форм диафрагмальных грыж учитывает время их возникновения, структуру грыжевого выпячивания, этиологию, локализацию. Такой подход обоснован различием клинической симптоматики, прогноза, врачебной тактики при разных видах заболевания. С учетом основных критериев классификации гастроэнтерологи и общие хирурги различают следующие варианты патологии:
- По времени возникновения: врожденные и приобретенные грыжи. Наследственные и дизонтогенетические грыжевые образования встречаются реже, однако отличаются более тяжелой клиникой и серьезным прогнозом. Грыжи, сформировавшиеся постнатально, зачастую протекают с менее выраженными клиническими симптомами или латентно.
- По структуре грыжевого выпячивания: истинные и ложные грыжи. У истинных грыж есть грыжевой мешок, образованный пристеночными брюшиной и плеврой. У ложных грыжевой мешок отсутствует, а смещенные брюшные органы свободно двигаются внутри грудной клетки. Прогностически более благоприятными считаются истинные грыжевые образования.
- По происхождению и локализации: травматические и нетравматические грыжи. Нетравматические выпячивания бывают ложными врожденными, истинными слабых зон, истинными атипичной локализации, скользящими и параэзофагеальными пищеводного отверстия диафрагмы. В 90% случаев патология представлена грыжами в области отверстия пищевода.
Симптомы диафрагмальных грыж
Клинические проявления заболевания связаны с нарушением работы ЖКТ, дыхательной и сердечно-сосудистой систем. Возможные диспепсические расстройства при грыже представлены отрыжкой воздухом или кислым, постоянной изжогой, которая может усиливаться после еды или при наклонах туловища, метеоризмом, рвотой, не приносящей облегчения.
Характерный симптом — «бульканье» или урчание в груди. Вследствие раздражения диафрагмальных нервов пациентов беспокоят интенсивные загрудинные боли, иррадиирующие в плечо. Также наблюдается тахикардия после приема пищи, одышка, трудности при проглатывании жидкой пищи, ощущение «комка». При небольшом размере грыжи симптоматика болезни может отсутствовать или быть очень скудной.
Для врожденной патологии характерно развитие клинической картины уже в период новорожденности. Клиника зависит от размеров дефекта диафрагмальных тканей. При тяжелом течении симптоматика возникает в первые часы после родов и включает такие проявления, как цианоз кожных покровов, асимметрия грудной клетки, срыгивания, отказ от кормления, дефицит массы тела, нарушения сна, постоянный плач.
У части младенцев из-за смещения брюшных органов формируется ладьевидный живот. При небольших грыжевых отверстиях симптомы грыжи развиваются позже, иногда в позднем детстве после перенесенного инфекционного энтерита, напоминают клинику заболевания у взрослых.
Осложнения
Вследствие расширения пищеводных вен могут возникать острые кровотечения, проявляющиеся кровавой рвотой или меленой. У 50% больных из-за постоянного попадания агрессивного содержимого желудка на слизистую нижней трети пищевода диафрагмальная грыжа эзофагеального отверстия осложняется рефлюкс-эзофагитом (ГЭРБ). Длительное течение ГЭРБ сопровождается метаплазией эпителия с последующей возможной малигнизацией клеток.
Сдавление грыжевого мешка в диафрагмальном отверстии провоцирует ущемление грыжи, при котором наблюдаются процессы ишемии и некроза тканей смещенных органов, возрастает риск вовлечения в деструктивно-воспалительный процесс брюшины с развитием перитонита. В редких случаях грыжа осложняется аспирационной пневмонией. При длительном сдавлении легких, сердца нарастает дыхательная и сердечная недостаточность.
Диагностика
Постановка диагноза диафрагмальной грыжи зачастую затруднена, что обусловлено многообразием и неспецифичностью клинических проявлений, которые могут наблюдаться при других патологических состояниях. Диагностический поиск направлен на подтверждение наличия выпячивания, оценку содержимого грыжевого образования. План обследования пациента включает такие методы, как:
- Рентгенография грудной клетки. Проведение рентгенологического исследования ОГК с контрастным веществом в положении больного по Тренделенбургу считается «золотым стандартом» для диагностики грыжи. Рентгенограмма позволяет оценить локализацию и размеры диафрагмального дефекта, визуализировать интраторакальное проникновение органа или его части.
- Эзофагогастроскопия. Гастроскопия обеспечивает осмотр слизистой оболочки верхних отделов пищеварительного тракта, оценку степени ее повреждения. О наличии грыжи косвенно свидетельствует укорочение расстояния до нижнего пищеводного сфинктера, неполное смыкание кардии желудка, сглаженность складок слизистой клапана Губарева.
- Определение кислотности. Внутрипищеводная рН-метрия помогает верифицировать диагноз рефлюкс-эзофагита, который является самым распространенным осложнением грыжи диафрагмы. Дополнительно проводится кислотно-перфузионный тест Бернштейна с введением в пищевод слабого раствора соляной кислоты, что вызывает усиление симптомов у больных с ГЭРБ.
Лабораторные исследования при грыже диафрагмы недостаточно информативны, поскольку отклонения показателей от нормы обусловлены присоединившимися осложнениями. Для комплексной оценки состояния пищеварительной системы рекомендованы УЗИ, КТ, МСКТ брюшной полости. С целью исключения сердечной патологии выполняется ЭКГ с велоэргометрической пробой, эхокардиография.
Грыжи диафрагмы необходимо дифференцировать с язвой желудка, пилоростенозом, кишечной непроходимостью, рубцовыми эзофагеальными стриктурами, злокачественными новообразованиями пищевода, кардии, ишемической болезнью сердца, абсцессами и кистами легких, экссудативным плевритом, легочной формой туберкулеза, опухолями средостения, повреждениями диафрагмального нерва.

Лечение диафрагмальных грыж
Радикальным методом, позволяющим излечить заболевание, является герниопластика. От операции можно воздержаться при выявлении бессимптомной скользящей грыжи эзофагеального отверстия диафрагмы, обеспечив пациенту диспансерное наблюдение. В остальных случаях смещенные органы в ходе хирургического вмешательства низводятся в брюшную полость, после чего устраняется диафрагмальный дефект при ложных грыжевых образованиях или выполняется пластика при истинных. Новорожденным с выраженной компрессией органов грудной полости операция осуществляется в экстренном порядке. У взрослых герниопластику обычно проводят планово.
При длительно существующих грыжах, осложненных хроническими заболеваниями органов ЖКТ, рекомендовано комбинированное лечение с коррекцией диеты, назначением противоязвенной, противовоспалительной, заместительной энзимной, антибактериальной, прокинетической, спазмолитической, другой этиопатогенетической и симптоматической медикаментозной терапии. Рекомендованными видами вмешательств являются:
- Эндоскопические методики. Лапароскопическая фундопликация применим при грыжевом выпячивании через эзофагеальное отверстие диафрагмы. Формирование околопищеводной муфты из дна желудка с фиксацией к диафрагме и сужением диафрагмального отверстия позволяет устранить грыжевой дефект и восстановить запирательную функцию кардиального сфинктера. Преимуществами лапароскопического вмешательства являются низкая травматичность, сокращение длительности операции, более быстрое послеоперационное восстановление пациента.
- Лапаротомная и торакотомная герниопластика. При параэзофагеальных и скользящих грыжах выполняют гастрокардиопексию, операцию Белси, фундопликацию по Ниссену, Тупе. У остальных пациентов при небольших диафрагмальных отверстиях целостность ткани восстанавливают методом создания дупликатуры. Для устранения больших дефектов проводят аллопластику с установкой нейлонового, тефлонового, капронового протеза. Грыжесечение ущемленной грыжи предполагает ревизию содержимого грыжевого мешка с резекцией нежизнеспособных тканей.
Прогноз и профилактика
При ранней диагностике и адекватной терапии выздоровление наступает у большинства больных. Прогноз относительно благоприятный. В дальнейшем повышается риск развития рецидивов грыжи, особенно после оперативного вмешательства по укреплению диафрагмальных отверстий аллотрансплантатом.
Меры профилактики врожденной формы заболевания не разработаны, однако благодаря УЗИ-скринингу и дородовому выявлению патологии удается снизить риск перинатальной смертности. Для предупреждения развития приобретенной диафрагмальной грыжи необходимо проводить своевременное лечение хронических болезней органов пищеварения и состояний, сопровождающихся повышением внутрибрюшного давления, избегать травм живота и грудной клетки.


![Диафрагмальная грыжа по мкб 10. Грыжа пищеводного отверстия диафрагмы мкбДиагностика][](https://mymets.ru/wp-content/cache/thumb/6e/60304d82989566e_320x200.jpg)