В плевральной полости содержится жидкость. Жидкость в плевральной полости. Плевральная жидкость и плевральный выпот. Как лечить плеврит народными средствами
Скопление жидкости в плевральной полости
Появление выпота в плевральной области – несамостоятельное симптоматическое явление. Оно имеет разнообразную этиологию. Множество факторов могут привести к развитию патологии: от функциональных нарушений в организме до врачебной ошибки. Тем не менее прогноз протекания нарушения, в общем, благоприятный, но требует оперативного вмешательства.
Плевральная жидкость
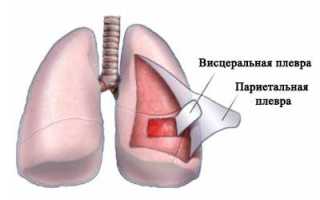
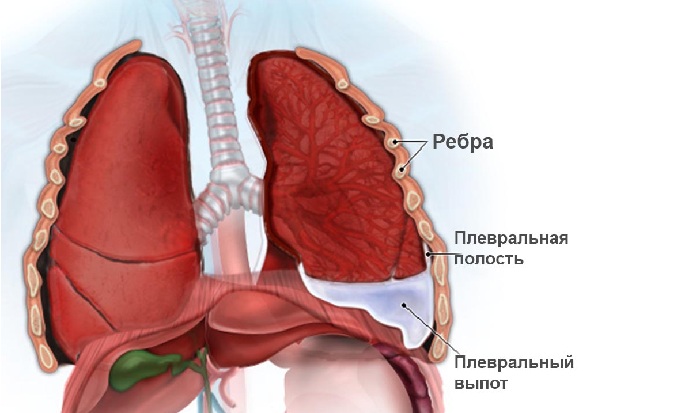
Левое и правое легкое помещены одновременно в два «мешка», которые как бы вдеты друг в друга, между ними имеется узкое пространство. Оно получило название плевральной полости или плевры.
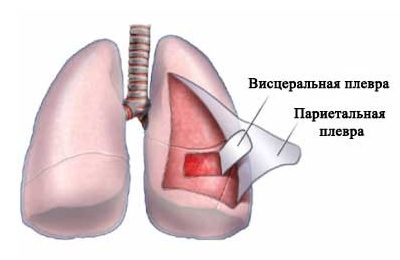 «Мешки» по-научному называются листками плевры и представляют собой серозные оболочки:
«Мешки» по-научному называются листками плевры и представляют собой серозные оболочки:
- внешнюю париетальную (прилегающую к внутренней поверхности грудной клетки),
- внутреннюю висцеральную (тонкая мембрана, обволакивающая само легкое).
Париетальная оболочка имеет болевые рецепторы, что объясняет неприятную симптоматику, сопровождающую плевральный выпот.
Таким образом, между легкими и другими тканями имеется надежный барьер в виде не сообщающихся друг с другом полостей. В них поддерживается давление ниже атмосферного. Это способствует протеканию дыхательного акта. Плевральная полость – это герметичный отсек, в норме заполненный небольшим количеством жидкости.
Жидкость в плевральной полости – это норма. По составу она схожа с кровью и представляет собой серозное вещество. В нормальных условиях ее количество не превышает 1-2 чайные ложки (15-20 мл). Это вещество продуцируется клетками париетальной оболочки и капиллярами близлежащих артерий. Периодически оно всасывается через лимфатическую систему для фильтрации (происходит реабсорбция). Плевральная жидкость активно откачивается из плевры – это естественный процесс. Благодаря этому не происходит ее скапливания.
 Не стоит путать ее с жидкостью в легких – это уже отдельное патологическое явление
Не стоит путать ее с жидкостью в легких – это уже отдельное патологическое явление
Жидкость в плевральной области выступает в качестве лубриканта – смазывающего вещества. Это облегчает лепесткам плевры свободное скольжение друг о друга во время вдоха и выдоха. Другая ее функция – поддерживать легкие в расправленном состоянии во время движения грудной клетки при дыхании.
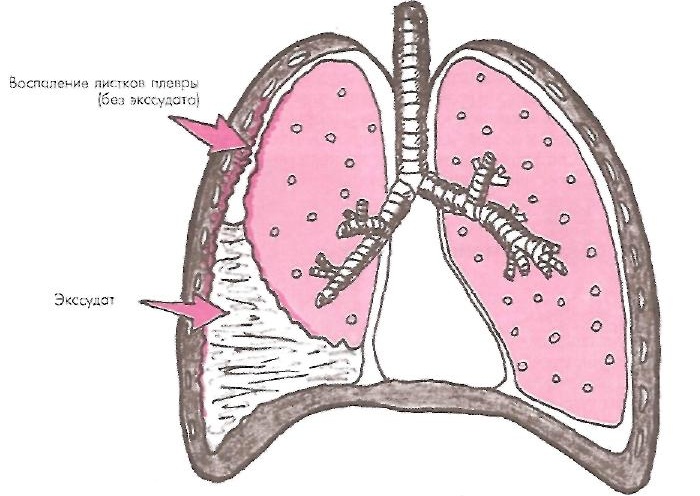
Выпот – это патологически большой объем скопившейся биологической жидкости в той или иной полости организма без возможности ее естественного выведения. Соответственно, плевральный выпот – это увеличение объема жидкости внутри плевры.
Процесс ее накопления может различаться этиологически и симптоматически в зависимости от характера выделяемого вещества. Плевральную щель могут заполнить следующие типы выпотов:
Плевральный выпот может формироваться в результате нарушения работы кровеносной и лимфатической систем, а также воспаления.
Скопление отечной жидкости в полости плевры
Жидкость между плевральными листками может увеличиваться в объемах вне зависимости от воспалительных процессов. В этом случае ее накопление обусловлено сбоем естественного процесса ее продуцирования или реабсорбции.
Для таких случаев применяется термин «транссудат» (невоспалительный выпот) и диагностируется гидроторакс (отек в плевральной полости). Скопившийся объем жидкости не в состоянии самостоятельно покинуть плевру.
Транссудат имеет вид желтоватый прозрачной жидкости без запаха.
Причины
Наличие жидкости в плевральной полости вызвано двумя основными физиологическими нарушениями, связанными с ее выработкой и эвакуацией:
- повышенная секреция,
- угнетение процесса всасывания.
Плевральный выпот транссудативного характера также может образоваться вследствие следующих факторов:
- Сердечная недостаточность. В малом и большом кругах кровообращения ухудшается гемодинамика, происходит застой крови, повышается кровяное давление. Начинает формироваться местный отечный выпот.
- Почечная недостаточность. Снижается онкотическое давление, отвечающее за поступление жидкостей организма из тканей в кровь. В результате стенки капилляров пропускают ее в обратном направлении, и возникает отек.
- Перитонеальный диализ. Повышается внутрибрюшное давление. За счет этого местная тканевая жидкость поднимается и через поры в диафрагме выталкивается в плевральную полость, увеличивая тем самым объемы плеврального вещества.
- Опухоли. В случае с возникновением новообразований может быть нарушен отток лимфы или крови из плевры. Формируется скапливающийся транссудат.
Симптомы
Синдром скопления жидкости в плевральной полости сочетает в себе местную симптоматику и клинические проявления того заболевания, которое его вызвало. Чем объемнее выпот, тем тяжелее протекает заболевание. Обычно речь идет о двухсторонней патологии.
Объем выпота может достигать нескольких литров.
 Масштабные скопления жидкости оказывают давление на органы грудной клетки.
Масштабные скопления жидкости оказывают давление на органы грудной клетки.
Тем самым происходит продавливание легкого. Это может привести к следующему:
- одышка,
- возможны редкие боли в груди,
- сухой повторяющийся кашель,
- дополнительные отеки вокруг скопления.
Диагностика
Синдром жидкости в плевральной полости предполагает определенные диагностические процедуры, самая популярная из которых – УЗИ. Специалисты проводят ряд мероприятий по выявлению выпота:
- Перкуссионное простукивание. В месте скопления жидкости обнаруживается тупой звук, меняющий локацию с изменением положения тела больного.
 Рентгенологическое исследование. Снимок позволяет увидеть область скапливающегося транссудата.
Рентгенологическое исследование. Снимок позволяет увидеть область скапливающегося транссудата.- УЗИ. При ультразвуковом обследовании обнаруживается увеличенное в объеме количество жидкости.
- Плевральная пункция. Производится прокол полости, что позволяет забрать выпот на дифференциальный анализ.
- КТ. Компьютерная томография помогает исключить риск опухолей.
Важно! При лечении показана откачка транссудата из плевры с помощью пункции.
Синдром скопления плевральной жидкости при воспалении
Скопление жидкости в плевральной полости может быть запущено воспалительным процессом. В таком случае врачи говорят об экссудации (выделение выпота в виде экссудата). Механизм протекания этой патологии обусловлен инфекционным поражением и включает следующие изменения в организме:
 проницаемость стенок сосудов увеличена,
проницаемость стенок сосудов увеличена,- переполнение кровью тканей в области воспаления,
- повышение онкотического давления,
- дают о себе знать симптомы первичного воспалительного заболевания.
Плевральная полость может заполняться следующими типами воспалительного выпота:
- Серозный. Прозрачная жидкость. Выделяется при воспалении серозных листков плевры. Прогноз благоприятный. Источники воспаления – ожоги, аллергии, вирусы. К примеру, плеврит сопровождается выпотом серозного экссудата.
Фиброзный. Боле плотный, ворсинчатый экссудат, с повышенным содержанием фибрина. Плевральная оболочка под воздействием этой жидкости разрушается: появляются рубцы, спайки, язвы.
 Может выделяться вследствие туберкулеза.
Может выделяться вследствие туберкулеза.
Лечение делает упор на антибактериальной медикаментозной методике и направлено на уничтожение инфекционного агента. Для удаления экссудата прибегают к хирургической операции.
Жидкость в плевральной полости после операции
В случае травмы или неудачного хирургического вмешательства между плевральными оболочками легких может образоваться выпот в виде скопления крови (гемоторакс).
Чаще всего к этому могут привести обильные внутренние кровотечения , образуется уплотнение, которое оказывает сдавливающий эффект как на само легкое, так и на грудную клетку.
В результате нарушается газообмен и гемодинамика, что приводит к легочной недостаточности. Симптоматику определяет количество жидкости в плевральной полости.
 При этом больной испытывает на себе признаки потери крови:
При этом больной испытывает на себе признаки потери крови:
При обследовании врачи обнаруживают глухой звук в области груди при простукивании. Аускультация диагностирует нарушение работы органа и отсутствие дыхательных шумов. Для более точного диагноза применяются УЗИ и рентген.
Важно! Терапия гемоторакса предполагает введение в плевру дренажа и откачку выпота с последующим наложением швов.
Следствием осложнения после операции может стать и хилоторакс. Выпот в этом случае формируется за счет скопления лимфы. Неудачное хирургическое вмешательство зачастую приводит к повреждению париетального листка плевры и проходящего в нем лимфатического протока. Таким образом, патология с наличием жидкости в плевральной полости обусловлена причинами, связанными с хирургическим вмешательством:
 операция на шее,
операция на шее,- удаление опухоли,
- операции на аорте,
- оперативное вмешательство при аневризме,
- хирургическое лечение легкого,
- диагностическая пункция.
При повреждении лимфатического канала жидкость изначально будет скапливаться в клетчатке средостения. После набора критической массы, она прорывает плевральный лепесток и изливается в полость. Уплотнение хилоторакса до перемещения его в плевру может занимать длительный промежуток времени – до нескольких лет.
Симптомы заболевания схожи с признаками указанных выше патологий и представляют собой компрессию органов дыхания, пережатие вен, отказ легкого. К этому добавляются признаки истощения, т. к. потеря лимфы – это потеря полезных для организма веществ: белков, жиров, углеводов и микроэлементов.
 Диагностические мероприятия те же, что и при гемотораксе (перкуссия, аускультация, УЗИ, рентген), с применением лимфографии и добавлением контрастирующего вещества. Эта процедура позволяет уточнить уровень повреждения лимфатического протока.
Диагностические мероприятия те же, что и при гемотораксе (перкуссия, аускультация, УЗИ, рентген), с применением лимфографии и добавлением контрастирующего вещества. Эта процедура позволяет уточнить уровень повреждения лимфатического протока.
Лечение хилоторакса проводится путем пункции, дренажа или через перекрытие лимфатического канала хирургическим путем.
Эффективное народное лечение плеврита легких
Патологии легких распространены в наше время. Данные недуги, согласно статистическим данным, атакуют каждого третьего жителя планеты. Одна из часто диагностирующихся болезней – плеврит легких. Данное заболевание характеризуется развитием в серозной оболочке, покрывающей полость легких, воспалительного процесса.

Плеврит в редких случаях возникает в качестве самостоятельной болезни, зачастую недуг является осложнением болезней легких и прочих воспалительных процессов в организме. Плеврит – весьма опасный недуг, требующий незамедлительного лечения. Игнорирование проявлений, так же как и отсутствие терапии чревато развитием осложнений. Лечение плеврита народными средствами станет отличным дополнением к традиционной назначенной врачом терапии.
Что провоцирует развитие патологии?
От возникновения заболевания не застрахован ни один человек – ни взрослый, ни ребенок. Причины развития плеврита у людей преклонного возраста, детей и взрослых самые разные, однако медицина разделяет их на две большие группы. Заболевание может быть инфекционным и неинфекционным.
Появление инфекционного плеврита может быть обусловлено:
- поражением легких неспецифической микрофлорой: протеем, стафилококком, пневмококком, микоплазмой;
- поражением легких специфической микрофлорой: возбудителем сифилиса, туляремии, туберкулеза;
- проникновением в организм вирусов, грибков и паразитов.
Что касательно неинфекционного плеврита, то его возникновение может быть спровоцировано:
- инфарктом миокарда;
- патологиями соединительной ткани легких;
- инфарктом легкого (отмиранием участка органа);
- метастазами;
- панкреатитом;
- почечной недостаточностью;
- нарушением свертываемости крови;
- частыми переохлаждениями;
- переутомлениями;
- травмами грудной клетки;
- непереносимостью медикаментозных препаратов;
- осложнениями после хирургического вмешательства.
Различают сухой плеврит, экссудативный и эмпиему (скопление в полости плевры гнойного содержимого). Наиболее опасным и неприятным является экссудативный плеврит, сопровождающийся просачиванием воспалительной жидкости в плевральной полости под сильным воздействием токсических веществ, микробов и ферментов.
Симптоматика недуга

Сопровождается заболевание выраженными симптомами. Каждая из форм имеет свои проявления. Сухой плеврит характеризуется:
- болезненными ощущениями в пораженной половине грудной клетки при поворотах, чихании или наклоне;
- увеличением температуры до 38 градусов;
- сильной потливостью по ночам;
- недомоганием и быстрой утомляемостью.
Что касательно экссудативного плеврита, то он характеризуется:
- тяжелой одышкой;
- синюшностью дермы;
- кашлем;
- головными болями;
- болезненностью при глотании.
Что относительно эмпиемы, то этот вид недуга сопровождается: увеличением температуры до 39 градусов, ознобом, посинением кожных покровов, сильной одышкой и мышечными болями.
Народные средства помогут в лечении заболевания
Наряду с методами традиционной медицины хорошо зарекомендовали себя в лечении патологического процесса составы из лекарственных растений. Однако, каждому человеку, столкнувшемуся с плевритом, следует понимать, что основной способ терапии – применение медикаментозных препаратов, назначенных лечащим врачом. Только квалифицированный специалист может подобрать тактику, схему и курс лечения, а также медикаменты. Не стоит заниматься самолечением или отказываться от приема препаратов в пользу народных средств.
Лекарства из натуральных компонентов, безусловно, эффективны. Но вот результата удастся достичь только в случае применения составов из растений в качестве вспомогательного способа терапии. Более того, важно строго соблюдать указанные в рецептах пропорции и дозировки. Прежде чем применить определенное снадобье проконсультируйтесь с лечащим врачом относительно его целесообразности.
В копилке народной медицины имеется множество средств для наружного и внутреннего применения, способствующих излечению патологии. К самым популярным и действенным относят следующие лекарства.
1. Лук в борьбе с недугом. Возьмите одну луковицу, очистите ее от шелухи, промойте и измельчите. Отожмите сок и смешайте его в равных соотношениях с натуральным медом. Употребляйте по столовой ложке снадобья, дважды в сутки – после обеденной и вечерней трапезы.
2. Применение целебного сбора. Смешайте в равных пропорциях анисовые семена с измельченным корневищем солодки и алтея, травой шалфея и сосновыми почками. Засыпьте сырье в стеклянную литровую бутыль, после чего залейте только что вскипевшей водой. Уберите плотно закрытую тару в тепло на два часа. Профильтруйте и употребляйте по столовой ложке снадобья пять раз на день. Длительность терапевтического курса – полторы недели.
 3. Лечение плеврита муколитическим сбором. Смешайте в одинаковых соотношениях корневище солодки с мать-и-мачехой, мятой, цветками липы и корневищем девясила. Запарьте 20 граммов сырья в двухстах миллилитрах вскипяченной воды. Оставьте состав настояться на пару часов. После того, как профильтруете средство, разделите весь объем на три равные порции и употребите в течение дня – после каждой трапезы.
3. Лечение плеврита муколитическим сбором. Смешайте в одинаковых соотношениях корневище солодки с мать-и-мачехой, мятой, цветками липы и корневищем девясила. Запарьте 20 граммов сырья в двухстах миллилитрах вскипяченной воды. Оставьте состав настояться на пару часов. После того, как профильтруете средство, разделите весь объем на три равные порции и употребите в течение дня – после каждой трапезы.
4. Хвощ полевой поможет избавиться от недуга. Заварите 20 грамм измельченного высушенного растения в половине литра кипятка. Уберите тару в теплое место на четыре часа. Употребляйте по четверти стакана профильтрованного напитка четырежды на день. Продолжительность лечебного курса – полторы недели.
5. Ивовая кора против патологии. Это средство обладает выраженными противомикробными и бактерицидными свойствами. Измельчите сухую кору, после чего запарьте 50 граммов сырья в 300 мл вскипяченной воды. Отставьте средство настояться на шесть часов. Профильтруйте и принимайте по следующей схеме: в первые сутки – по 30 мл трижды на день, на вторые – 40 мл, на третьи – 50 мл. Максимальной дозировкой является 70 мл лекарства. Длительность курса – неделя.
6. Сбор, способствующий нормализации дыхательных функций. Соедините ложку высушенных цветков календулы с черемухой, бессмертником, пижмой и листами смородины – таким же количеством. Заварите 20 грамм смеси в двухстах миллилитрах кипятка. Настаивайте на протяжении двух часов. Употребляйте по 50 мл напитка трижды на день.
7. Старинный надежный рецепт — мед с редькой против плеврита. Соедините в равных пропорциях свежеотжатый сок редьки с натуральным медом. Принимайте по 10 мл снадобья трижды на день.
8. Средство для растирок. Смешайте барсучий жир, в количестве 300 граммов с таким же количеством мелко порезанных листков алое и медом – стаканом. Протомите состав в слабо разогретой духовке в течение четверти часа. Остудите средство и используйте для растирания грудной клетки и спины.
9. Масла в борьбе с воспалительным процессом. Смешайте масло камфоры — 30 мл с тремя миллилитрами масла лаванды и эвкалипта. Втирайте средство в грудную клетку дважды на день.
Применение массажа и дыхательной гимнастики
Наряду с приемом медикаментозных препаратов и средств нетрадиционной медицины хорошего эффекта можно достичь, применяя дыхательную гимнастику и массаж.
Подобные мероприятия поспособствуют:
- быстрому рассасыванию инфильтратов и удалению скопившейся жидкости;
- активации крово- и лимфоснабжения легких;
- стимуляции подвижности грудной клетки;
- повышению защитных свойств организма.
Последовательность массажа в домашних условиях следующая.
- Сначала необходимо провести разминку паравертебральных участков.
- Далее нужно приступить в растирке широчайших мышц спины.
- Следующий этап – разминка и поглаживание под- и надключичных участков.
- Последний этап – массаж в области и грудной клетки и диафрагмы.
После массажа специалисты советуют провести легкую дыхательную гимнастику. Эффективное упражнение – надувание шариков. Поначалу процесс будет даваться сложно, возможно даже появление болезненных ощущений. Со временем гимнастика будет выполняться все легче и легче.
Общий курс массажа – 15 процедур, продолжительностью в двадцать минут. Делать его можно хоть каждодневно, хоть через день.
Правильное питание – залог отличного самочувствия
 Полноценное и рациональное питание при плеврите играет важную роль в комплексной терапии. Употреблять пищу советуют небольшими порциями не менее пяти раз на день. Еда должна быть витаминизированной и высококалорийной.
Полноценное и рациональное питание при плеврите играет важную роль в комплексной терапии. Употреблять пищу советуют небольшими порциями не менее пяти раз на день. Еда должна быть витаминизированной и высококалорийной.
Основной целью эффективного питания при данном недуге является устранение воспаления в легких, а также минимизация объема экссудата в плевральной полости.
В первую очередь рекомендуется уменьшение употребления солей и углеводов, негативно влияющих на работу легких. Немаловажно минимизировать объем употребляемой жидкости. Людям, страдающим данной болезнью можно пить не более 600 мл жидкости в день. Максимальная калорийность употребляемых яств — 2500 тыс. ккал.
Рацион необходимо обогатить следующей продукцией и блюдами:
- отварными яйцами;
- сливочным маслом;
- шиповником;
- кисломолочной продукцией: сметаной, кефиром, творогом;
- морской рыбой;
- сыром;
- грецкими орехами;
- молочными кашами (овсяной, рисовой, гречневой);
- отварной или приготовленной на пару говядиной и свининой;
- пшеничным хлебом;
- свежими салатами и овощами (редисом, петрушкой, картофелем, морковью, луком, капустой, морковью);
- фруктами (виноградом, яблоками, вишнями, абрикосами, смородиной, бананами);
- овощными супами и борщами.
Не рекомендуется употребление: жареных блюд, соли, различных копченых яств, кондитерских изделий, консервации, спиртных напитков, сильно-газированных напитков, томатных соусов.
Диета, вместе с приемом медикаментов и средств из натуральных компонентов, а также применением массажа и дыхательной гимнастики поспособствует скорейшему выздоровлению, повышению защитных свойств организма, нормализации состояния и самочувствия.
Прогноз и профилактика
Игнорирование проявлений недуга, так же как и отсутствие лечения, чревато утолщением листов плевры, сосудистой и дыхательной недостаточностью, образованием спаек в полости легких. Правильное и целесообразное лечение способствует быстрому устранению малоприятной симптоматики и улучшению самочувствия.
С целью предупреждения развития плеврита рекомендуется избегать переохлаждений и переутомлений, отказаться от пагубных привычек, вовремя и до конца лечить сопутствующие патологии, укреплять иммунную систему.
Что делать, если в плевральной полости жидкость: причины и лечение
Если в плевральной области начинает скапливаться жидкость (выпот), то такое серьезное патологическое состояние может свидетельствовать о том, что в организме развивается какое-то заболевание, причем достаточно опасное. Диагностируется патология различными способами, после чего врач назначает соответствующее лечение.
В отдельных случаях копление такой жидкости способно спровоцировать декомпенсацию дыхательной недостаточности, часто приводящую к летальному исходу. Кроме того, этот недуг сопровождается очень серьезными осложнениями. Поэтому лечение такой патологии необходимо начинать как можно скорее.
Общая информация
Легкие человека окружены двумя мембранами, называемыми плеврами. Внешняя присоединяется к стенке грудной клетки, а внутренняя – к легкому и другим тканям. Между ними образуется промежуток, называемый плевральной полостью или впадиной.
Свободная жидкость в плевральной полости выступает в качестве смазывающего компонента плевральных поверхностей, позволяя слоям во время дыхания беспрепятственно скользить друг против друга. Это также способствует поверхностному натяжению, которое позволяет держать поверхность легкого совместно со стенкой грудной клетки. Количество жидкости в плевральной полости должно составлять 4 чайные ложки. Если она в результате развития какого-либо заболевания начинает скапливаться, то ее объем может достигать 5-6 литров.
Скопившаяся в плевральной полости жидкость может быть различной:
- кровь, если повреждены сосуды плевры;
- жидкость невоспалительного характера (транссудат);
- гной или жидкость, возникшие при воспалении плевры (экссудат).
Скопление крови обычно происходит в результате повреждения кровеносных сосудов, что случается при травмах. Лимфа проникает в полость плевры при травмировании грудного протока, являющегося основным лимфатическим сосудом.
Транссудат может скапливаться в любой полости в том случае, если организм систематически подвергается какому-либо системному процессу. Например, это может быть снижение давления крови из-за массивной кровопотери или ожога. Также наличие транссудата в плевральной полости наблюдается в том случае, если в сосудах повышается гидростатическое давление, что бывает при сердечной недостаточности.
Жидкость в плевральной полости, в частности экссудат, скапливается при воспалительном процессе. Это может быть пневмония, онкологические заболевания, плевриты.
Причины
Жидкость, скопившаяся в плевральной полости, – нарушение, которое носит вторичный характер. Это означает, что развитие патологии происходит на фоне протекающего в организме другого заболевания.

Какого именно? На что грешить, если скопилась жидкость в плевральной полости? Причины могут быть следующими:
- Травма грудной клетки, в результате чего разрываются кровеносные сосуды, расположенные между ребрами. Также может случиться разрыв грудного протока.
- Заболевания органов брюшной полости, носящие воспалительный характер. Экссудат начинает скапливаться в ответ на абсцесс печени, панкреатит, поддиафрагмальный абсцесс, перитонит.
- Онкологические заболевания поражают плевру не только как первичный очаг, но и при образовании метастазов. Первичные опухоли возникают из клеток мезотелия и встречаются у людей, работающих на асбестовых предприятиях. Прогноз в этом случае неблагоприятный. Если такое новообразование является доброкачественным, прогноз, как правило, может обнадеживать.
- Сердечная недостаточность, которая способствует повышению давления крови.
- Пневмония. Воспалительный процесс может протекать как в глубине паренхимы легких, так и достаточно близко от плевры, что провоцирует скопление воспалительной жидкости.
- Инфекционные и аллергические заболевания.
- Туберкулез.
- Микседема (слизистый отек), возникающий из-за недостаточного функционирования щитовидной железы.
- Синдром эмболии артерий легких, когда происходит формирование инфаркта легкого с последующим скоплением транссудата.
- Уремия, возникающая при почечной недостаточности. Такое состояние характерно для полиорганной недостаточности, гломерулонефрита, сепсиса, массивного гемолиза эритроцитов, лучевой болезни.
- Системные заболевания соединительной ткани: узелковый периартериит, системная красная волчанка, которые являются причиной скопления экссудата.
Симптомы
Независимо от того, почему произошло накопление жидкости в плевральной полости, может возникнуть дыхательная недостаточность. Проявляется она следующим образом:
- боль с левой или правой стороны;
- одышка, нехватка воздуха;
- сухой кашель, который возникает из-за сдавливания бронхов большим объемом жидкости;
- конечности приобретают синеватый оттенок из-за недостатка кислорода;
- повышение температуры тела из-за воспалительного процесса.

Рассмотрим более подробно симптомы, которые указывают на скопление жидкости в плевральной полости при некоторых заболеваниях.
Травма
Травма грудной клетки или легких приводит к быстрому развитию дыхательной недостаточности. При этом возникает кровохарканье, изо рта появляется пенистая мокрота алого цвета. Имеет место нарушение сознания, кожа приобретает синюшный оттенок, человек может впасть в кому.
При разрыве грудной части аорты кровь начинает поступать в полость плевры, что приводит к большой кровопотере и геморрагическому шоку. Спасти человека практически невозможно.
Онкологические заболевания

При возникновении мезотелиомы наличие жидкости в плевральной полости является завершающим этапом в развитии новообразования. Можно с большой уверенностью утверждать, что летальный исход наступит через 7-10 месяцев. Жидкость при таком заболевании характеризуется резким снижением уровня глюкозы в ней, вязкостью из-за гиалуроновой кислоты, и чаще всего она кровянистая.
Пневмония
Следующие симптомы пневмонии будут указывать на то, что в паренхиме легких протекает патологический процесс:
- повышение температуры тела;
- мокрый кашель;
- периодические боли в боку;
- одышка;
- влажные хрипы;
- сильная интоксикация организма.
Сердечная недостаточность
Скопившаяся в плевральной полости жидкость при сердечной недостаточности проявляет себя следующим образом:
- слабость;
- быстрая утомляемость;
- сердце начинает работать с перебоями;
- отсутствие желания к физическим нагрузкам;
- загрудинные боли.
Диагностика
Наиболее информативным диагностическим методом считается рентгенография грудной клетки, помогающая подтвердить наличие такой патологии, как синдром жидкости в плевральной полости, или её отсутствие. Это во многом облегчает задачу врачу при назначении правильного лечения. Рентгенограмма точно устанавливает уровень жидкости и ее примерный объем, наличие и отсутствие воздуха.

Также необходимо определить характер выпота, и с этой целью проводят пункцию. Для этого берется содержимое жидкости из плевральной полости, чтобы выявить отношение количества белка, удельный вес, активность лактатдегидрогеназа. Осуществляют посев на грибки, микроорганизмы, кислотоустойчивые микробы. Жидкость может быть кровяной, гнойной, серозной. Накопление кровяного экссудата наблюдается при травмах, инфаркте легкого, онкологических заболеваниях с поражением плевры. Гнойный экссудат скапливается при сердечной недостаточности, а серозный – после перенесенного инфекционного заболевания.
Также хорошим методом визуализации легких и грудной клетки считается компьютерная томография. Ее преимущество заключается в том, что процедура позволяет достаточно точно определить количество выделяемой жидкости и причину такого состояния. Пульмонологи рекомендуют проводить компьютерную томографию один раз в полгода. Это позволяет идентифицировать синдром скопления жидкости в плевральной полости.
Лечение
При незначительном скоплении жидкости проводится лечение только основного заболевания. Большое количество выпота, особенно если он провоцирует одышку, требует проведение дренирования для устранения этого недуга. Часто жидкость выводится с помощью пункции, когда в плевральную полость вводят катетер или маленькую иглу. Обычно пункция проводится в диагностических целях, но во время такой процедуры возможно откачать до 1,5 л выпота. Больше удалять не рекомендуется, так как возникает риск развития отека легких.
Для удаления скопившейся в большом количестве жидкости в грудную клетку через ее стенку вводят трубку. Проводится такая процедура следующим образом: после обезболивания врач осуществляет надрез и вводит пластиковую трубку между двумя ребрами грудной клетки. После этого он подключает ее к дренажной системе, которая не дает попасть воздуху в плевральную полость. С помощью рентгенологического контроля специалист уточняет правильность установки трубки, так как в противном случае дренаж невозможен.
Если жидкость в плевральной полости скопилась из-за туберкулеза или кокцидиоидомикоза, то в этом случае требуется длительное лечение антибиотиками. Дренирование проводить сложнее при сильно вязком гное или когда он находится в фиброзном «кармане», поэтому ситуацию можно исправить, только удалив часть ребра для введения большого дренажного катетера. Редко требуется операция для того, чтобы удалить внешний слой плевры.
Опухоль плевры также приводит к тому, что начинает скапливаться жидкость в плевральной полости. Лечение в этом случае будет довольно продолжительным, так как устранить выпот бывает затруднительно из-за его быстрого накапливания. На помощь приходит дренирование и прием противоопухолевых препаратов. Но если такие методы не приносят результата, и жидкость продолжает накапливаться, осуществляют изолирование плевральной полости. Весь объем выпота удаляется через трубку, после чего в плевральную полость через нее вводят раздражающее вещество, например, тальк или раствор доксициклина. С помощью такого раздражителя происходит сращивание двух слоев плевры, и для скопления жидкости не остается свободного места.
Если плевральная полость наполняется кровью, то пока кровотечение не прекратилось, осуществляют дренирование через трубку, которая используется также для введения лекарственных препаратов, расщепляющих тромбы. Непрекращающееся кровотечение или невозможность удаления жидкости через катетер – показания к оперативному вмешательству.
Осложнения
Скопившаяся в плевральной полости жидкость, особенно в большом количестве, способна привести к множеству осложнений. Это может быть острая легочная недостаточность, воспаление и заражение легкого генеза, проблемы с функцией печени, сердца и других внутренних органов.

Так как жидкость и гной обладают высокой вероятностью распространения в брюшной полости, то следует ожидать развития осложнений со стороны ЖКТ. Такой вид выпота, скопившегося в области плевры, является фактором, часто приводящим к летальному исходу или получению человеком инвалидности. Это касается необходимости резекции части поджелудочной железы или селезенки.
Такие осложнения могут возникнуть как у мужчин, так и у женщин любого возраста, поэтому лечение необходимо начинать как можно раньше и использовать профилактические меры.
Профилактика
Чтобы избежать возникновения заболеваний, способных вызвать скопление жидкости в плевральной полости, необходимо их своевременно лечить. Если антибиотическая терапия или операция прошли успешно, переходят к дополнительным действиям. Это может быть отказ от вредных привычек, ведение здорового образа жизни, прием витаминных комплексов, а также насыщенных полезными компонентами препаратов.

Профилактические меры обязательно должны включать в себя соблюдение физической активности и специальной диеты. Необходимо употреблять ежедневно как можно больше сезонных фруктов и овощей, натуральные белки, углеводы, жиры, мясо. Врачи рекомендуют делать каждый день зарядку, закаливаться и ходить много пешком. Такой подход к профилактике заболевания эффективен на 100 %.
Вывод
Так что делать, если выявлена в плевральной полости жидкость? Причиной такого патологического состояния является развитие заболевания, чаще всего довольно серьезного. В некоторых случаях возникшая болезнь способна привести к летальному исходу. Обязательно следует обратиться к специалисту, который после проведения диагностических мероприятий назначит соответствующее и грамотное лечение. В целях предотвращения развития патологии необходимо придерживаться мер профилактики.
Симптомы и лечение плеврита легких

Плеврит — одно из самых распространенных легочных заболеваний. На его долю приходится до 15% патологий легких. Плеврит опасен сам по себе, кроме того, он ухудшает течение многих заболеваний, в частности онкологических. Впрочем, плеврит как отдельная болезнь встречается редко. Гораздо чаще он развивается на фоне более серьезных заболеваний.
Что такое плеврит и когда он возникает
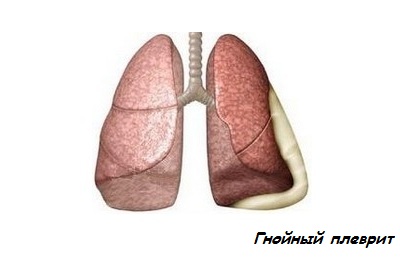
Плеврит — это воспаление плевральных лепестков (оболочек, окружающих каждое легкое). Он может протекать по-разному: при экссудативном плеврите между листками плевры скапливается жидкость, при сухом — на плевральной поверхности происходит отложение белка (фибрина). Встречается и гнойный плеврит, при котором в плевральной полости (полости между лепестками) скапливается гной.
Плеврит часто сопровождает другие заболевания, казалось бы, никак не связанные с легкими. Очень часто плеврит возникает на фоне опухолевых процессов, особенно рака молочных желез и матки, хотя опухоли в легких и самой плевре также провоцируют это заболевание. Плеврит легких при онкологии значительно усугубляет состояние больного.
Плеврит также развивается как осложнение волчанки, панкреатита (особенно на фоне неумеренного потребления алкоголя), тромбоэмболии легочной артерии, инфаркта миокарда и ревматоидного артрита.
Впрочем, плеврит может иметь и инфекционную природу. Его нередко вызывают вирусы и бактерии, а также грибки. Плеврит очень часто развивается как осложнение пневмонии, особенно у лежачих больных.
Как определить плеврит: первые симптомы заболевания
Пациенты часто пропускают начало плеврита, поскольку его симптомы сходны с обычной простудой. Однако признаки этой патологии все же отличаются от других респираторных заболеваний. Следует знать, что признаки разных типов плеврита также различны.
К самым типичным признакам сухого плеврита относятся:
- боль в груди, которая становится сильнее при кашле, попытке наклонить корпус в сторону или глубоком вдохе. Это наиболее характерный симптом сухого плеврита;
- повышенная, но не слишком высокая температура (до 38 °С). Утром температура может быть нормальной, но к вечеру она, как правило, повышается;
- слабость, снижение работоспособности;
- потливость, особенно в ночные часы.
При экссудативном плеврите проявляются следующие симптомы:
- кашель и ощущение тяжести и стесненности в груди;
- одышка, поверхностное дыхание;
- бледность кожи, появление синюшного треугольника вокруг губ и носа;
- при вдохе можно заметить, что одна половина грудной клетки немного «запаздывает»;
- повышенная температура, слабость и сонливость.
Гнойный плеврит, или эмпиема плевры, проявляет себя:
- высокой температурой (до 40 °С), которую трудно сбить;
- бледностью кожных покровов, кожа на ощупь холодная и влажная;
- затрудненным дыханием: человеку сложно дышать, он почти все время проводит в одном положении — том, при котором дышать немного легче;
- сильным кашлем и одышкой;
- слабостью, головной болью, ломотой в мышцах и суставах.
Особенности течения болезни
Течение плеврита включает в себя три фазы:
Первая фаза. Кровеносные сосуды плевры расширяются, начинается повышенное выделение плевральной жидкости, однако лимфатическая система пока может выполнять свои функции и лишняя жидкость вовремя отводится из плевры.
Вторая фаза. Воспаление приводит к тому, что в плевре формируются спайки, отток жидкости нарушается, и, если лечение не назначено или не работает, в плевральной области начинает скапливаться плевральная жидкость и гной.
Третья фаза. Выздоровление, во время которого очаги воспаления рассасываются. Иногда вокруг них образуется фиброзная ткань, которая словно бы отделяет «опасную зону» от здоровых тканей — последний случай чреват переходом плеврита в хроническую форму.
Диагностика
Начинается с визуального осмотра, прослушивания и простукивания грудной клетки и сбора анамнеза, однако поставить точный диагноз только на основании жалоб пациента невозможно. Для уточнения потребуются лабораторные и инструментальные исследования. Обычно для диагностики плеврита назначают компьютерную томографию, рентгенографию и ультразвуковое обследование органов грудной клетки.
Нередко требуется взять жидкость из плевральной области на анализ, чтобы определить ее характер. Для этого проводят пункцию под местным наркозом.
Если есть подозрение на то, что плеврит был вызван опухолью плевры, проводят биопсию — специальным щупом отделяют маленький кусочек плевры, который затем отправляют на анализ. Биопсия также проводится под местной анестезией.
Методы лечения плеврита легких
В основном лечение плеврита — консервативное. Хирургическое вмешательство требуется лишь в тяжелых случаях.
Основа медикаментозного лечения плеврита — антибактериальные препараты. Сначала назначают антибиотики широкого спектра действия, а после получения результата анализов подбирают препараты «точечного воздействия». Параллельно с антибиотиками нужно принимать противовоспалительные и обезболивающие препараты.
Если плеврит является следствием опухолевого процесса, в опухоль вводят глюкокортикоидные гормоны и препараты, замедляющие рост новообразования.
Иногда также назначают мочегонные средства, лекарства от кашля и лекарства для поддержки нормальной работы сосудов.
Медикаментозную терапию дополняют физиопроцедуры, в частности различные прогревания.
Однако консервативная терапия не всегда дает результат. Иногда жидкости скапливается так много, что она сдавливает другие органы. В таком случае проводят дренаж. Иногда операцию приходится проводить несколько раз, поскольку единовременно можно откачать не более 1 литра жидкости, иначе есть риск резкого смещения внутренних органов.
Нередко больному требуется регулярно проводить дренаж, а частое повторение такой операции небезопасно. В этом случае целесообразна установка плевральной порт-системы, которая снимает необходимость в повторных операциях. Пациенту под кожу имплантируется специальный порт, соединенный с дренажной трубкой, которая вводится в плевральную полость. При появлении плеврального выпота достаточно проколоть мембрану порта и откачать жидкость.
Еще одно преимущество плеврального порта — возможность проводить лекарственную и химиотерапию, вводя препараты в пораженную область прямо через это устройство.
Сегодня интраплевральная порт-система — один из самых современных, безопасных и малотравматичных методов решения проблемы скопления плевральной жидкости.


 Рентгенологическое исследование. Снимок позволяет увидеть область скапливающегося транссудата.
Рентгенологическое исследование. Снимок позволяет увидеть область скапливающегося транссудата.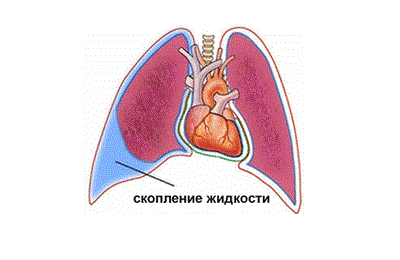 проницаемость стенок сосудов увеличена,
проницаемость стенок сосудов увеличена, операция на шее,
операция на шее,