Кубовидная кость стопы: фото, где находится? Кубовидная кость стопы перелом фото Краевой перелом кубовидной кости последствия.На растения][
Перелом кубовидной кости
Перелом кубовидной кости — явление достаточно редкое. Данная кость находится со внешней стороны стопы. Несмотря на то, что травматологи достаточно редко наблюдают у своих пациентов переломы в этом отделе (если сравнивать с другими травмами костей ног), необходимо вовремя распознать травму и получить медицинскую помощь
Согласно статистическим данным, кубовидная кость ломается лишь в одном проценте случаев. При этом травмы костей ног среди общих костных повреждений человеческого скелета составляют 2,5 процента.
Анатомия перелома кубовидной кости
Кубовидная кость представляет собой составляющую предплюсневых костей стопы. Поверхность ее суставов образуется из ткани хрящей, соединенной с пяточной костью и плюсневыми костями.

Эта кость находится около внешней границы стопы, непосредственно в центре между вышеперечисленными участками.
Причины и симптомы перелома
Из-за чего может случиться перелом кубовидной стопы? Как правило, причиной становится прямой удар в область, где она находится. Также это может произойти, если на ногу упадет что-либо тяжелое.

Если говорить о симптомах, то они будут характерными для всех переломов: болевой синдром, нарушение движения; если человек двигается – боль становится сильнее; кровоизлияние, опухание.
Однако после того, как пациент будет внимательно обследован, обнаружатся признаки, свидетельствующие о травме именно этого участка:
- острые болевые ощущения при ощупывании соответствуют локализации данной кости;
- можно отметить, что ее контуры деформированы;
- боль становится сильнее, если надавливать на 4-5 плюсневые кости, если пробовать отводить переднюю часть ступни, если поворачивать стопу.
В ситуациях, при которых кубовидная кость ломается вместе с ладьевидной, происходит деформация. На нее влияет то, насколько сильно сместятся отломки и отклонится передняя часть ступни во внутреннюю или наружную сторону
Если ощупывать травмированный участок, болевой синдром будет обостряться, то давление будет оказываться на все пальцы конечности. Осложненные травмы приводят к нарушениям контуров костей.
Первая помощь, что можно и что нельзя делать до приезда скорой
- Первая мера, которую надо выполнить после того, как вызвана неотложная помощь, – это обезболивание травмированного участка. Простые обезболивающие препараты, которые обычно используют в домашних условиях, могут не помочь, чтобы купировать подобный болевой синдром. Однако сделать это необходимо в обязательном порядке, чтобы избежать травматического шока.

Чтобы купировать болевые ощущения, можно принять: Парацетамол, Дексалгин, Анальгин. Надо не забывать, что действие таких препаратов начинается приблизительно спустя 20-30 минут. По этой причине, если болевой синдром ярко выраженный, желательно лекарство вводить в виде инъекций.

Прикладывания льда необходимо осуществлять через ткань, сложенную в несколько слоев, либо использовать медицинский пакет со льдом. Поскольку, если делать это к обнаженному кожному покрову, может произойти обморожение.
Врачебная помощь и хирургическое лечение
Когда при травме кубовидной кости отломки не смещаются, травматолог должен наложить гипсовую повязку. Нужно смоделировать нижний свод ступни. Если накладывание осуществляется в форме «сапожка», то потребуется дополнительная установка металлического супинатора, необходимого для того, чтобы исключить уплощение свода стопы.
При смещении костных отломков необходима репозиция, которая проводится под внутрикостной или внутривенной анестезией.
В осложненных случаях прибегают к хирургическому лечению. После него требуется носить гипсовую повязку как минимум 30 дней. Чтобы контролировать состояние кости в динамике делается рентген.
Следует знать, что все структуры кости в стопе связаны между собой, по этой причине необходимо полное восстановление участка перелома.
Если произошел многооскольчатый перелом, в некоторых случаях может быть невозможным полный сбор и фиксация всех фрагментов, из-за чего может быть потребуется частично удалить кость и впоследствии заполнить участок костным трансплантатом. Это может быть часть большеберцовой кости либо искусственные материалы. Нежелательно полностью удалять кость, даже если травма очень тяжелая. Из-за этого могут возникнуть необратимые осложнения: стопа деформируется или искривится.
Лечение
При умеренной степени тяжести перелома требуется наложение на травмированную ногу гипсовой повязки. Пациент должен будет носить ее 1-1,5 месяца. Такая мера необходима для того, чтобы нога была крепко зафиксирована, тогда впоследствии кости будут правильно срастаться, не деформируясь. При наличии обломков кости, открытых ран, смещений, прежде чем наложить повязку, потребуется зафиксировать травмированную конечность спицами.
При обнаружении трещин в кости либо разрыва связок, наложение гипсовой повязки может и не понадобиться. Однако без фиксации все-таки не обойдешься. Как правило, травматологи рекомендуют пациентами носить специальный бандаж для стопы. Во избежание чрезмерных нагрузок на травмированную ногу больному советуют пользоваться костылями.

Если говорить о лекарственных препаратах, то для того, чтобы купировать болевой синдром и снять воспаление в пораженных тканях, принимаются средства, которые оказывают противовоспалительное и обезболивающее действие.
Чтобы устранить отечность, кровоподтеки, гематомы, назначаются рассасывающие препараты в виде гелей. Дополнить медикаментозную терапию рекомендуется витаминами и мумие, чтобы кости быстрее срослись.
После завершения лечения и снятия гипса пациент должен будет пройти достаточно долгий период реабилитации. Ему будут назначены массаж, ЛФК, физиотерапевтические процедуры. Также потребуется носить специальную ортопедическую обувь.
Долгое время после травмы могут беспокоить боль и отек конечности. Для устранения неприятной симптоматики и скорейшего выздоровления, рекомендуется соблюдать некоторые рекомендации:
- разминание ступни и голени;
- постепенное увеличение двигательной активности, ежедневное выполнение специальных упражнений;
- ношение супинаторов – ортопедических приспособлений, которые в обязательном порядке надо носить на протяжении года после перелома.
Весь реабилитационный период надо наблюдаться у врача, который будет контролировать процесс восстановления.
Кубовидная кость стопы: фото, где находится?
Согласно терминологии, используемой в медицине, стопа – это отдел ноги, расположенный дистально (удаленно) от центра тела. Анатомия стопы человека довольно сложная и идеально осуществляет задачи, возлагаемые на ступни.
Анатомия стопы
Основную часть функций выполняют своды, благодаря которым происходит амортизация, требуемая для защиты других суставов, в том числе позвоночника от чрезмерных нагрузок. Большую роль играет здесь и кубовидная кость.
Главными элементами стопы являются кости скелета, соединенные между собой суставами, связками, сухожилиями и мышцами.
Роль амортизатора играют своды стоп – продольный и поперечный. Их образуют кости, суставы, мышцы, сухожилия, делая ногу гибкой. Благодаря такому строению нагрузка распределяется равномерно между первой, пятой плюсневыми костями и пяткой.
Костный скелет стопы образуется из 3 отделов:
- предплюсна (7 костей, расположенных в два ряда);
- плюсна (5 коротких трубчатых костей);
- фаланги – самые маленькие кости пальцев.
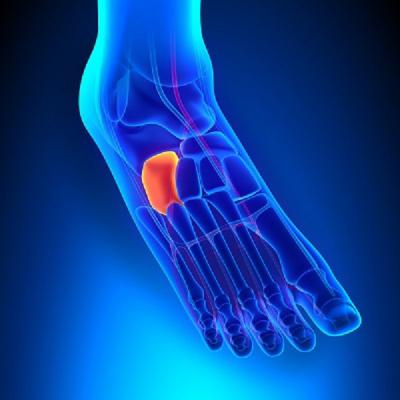
Можно самостоятельно нащупать, где находится кубовидная кость, говоря простым языком – с внешней стороны стопы от пятки она будет первой по направлению к фалангам пальцев. Это довольно плотный костный массив, и сломать его крайне сложно.
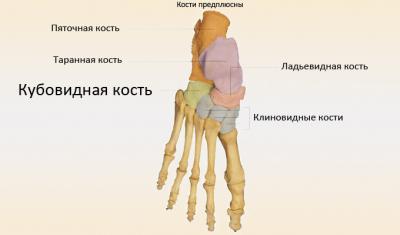
Предплюсневые кости
Предплюсна – самая широкая часть ступни, состоящая из таранной, пяточной, ладьевидной, латеральной, промежуточной, медиальной клиновидной и кубовидной костей.
- Таранная кость, другими словами, надпяточная. Соединение с ладьевидной костью происходит посредством головки. Задний отросток состоит из двух бугорков с сухожилием.
- Пяточная кость играет роль смягчителя, своеобразного трамплина при движении. Несмотря на то что это самое массивное образование, оно уязвимо и нередко повреждается. Согласно анатомии пятки, располагается она под таранной костью, с которой они соединены коротким отростком. Через бугор, расположенный сзади пяточной кости, отходят латеральный и медиальный отростки от поверхности ступни.
- Ладьевидная кость. Структурный элемент предплюсны, расположенный во внутреннем крае стопы. В медиальном отделе вогнутая нижняя поверхность бугристая, прощупывается через кожу. Суставами сводится с таранной и кубовидной костями, формируя свод стопы.
- Латеральная кость расположена в верхней внешней части стопы, помогает человеку совершать маневренные движения во время выполнения поворотов наружу. С латерально-лодыжковой поверхностью таранной кости соединяется сустав малоберцовой кости.
- Кубовидная кость расположена снаружи латеральной клиновидной кости, позади основания IV и V плюсневых костей и впереди пяточной.
- Клиновидные кости стопы находятся перед ладьевидной костью.
Связь с плюсневыми костями осуществляется за счет суставной поверхности. Несмотря на то что кубовидная кость находится в области наружного отдела стопы, ее переломы отдельно от сустава встречаются достаточно редко. Среди травм скелета они составляют 0,14 %, костей стопы – 2,5 %.
Особенности суставов
Стопа имеет непростую анатомическую структуру с большим количеством суставов, которые образуют две и более кости. Основной сустав – голеностопный, состоящий из большой и малой берцовой кости, с боковыми выростами и таранной костью.

Данный сустав отвечает за главную функцию стопы – ее подвижность, остальные обеспечивают необходимую упругость и эластичность.
Межпредплюсневые суставы
- Голеностопный сустав за счет боковых отростков (лодыжек) вместе с таранной костью образует своеобразный блок. Защиту обеспечивает суставная сумка и связки, благодаря чему голеностопный сустав может производить движения заднего и переднего сгибания.
- Подтаранный сустав – это менее подвижное сочленение между пяточной и таранной костью.
- Таранно-пяточно-ладьевидный сустав сформирован костями предплюсны. Через полости данных суставов проходит связка, соединяющая пяточную и таранную кости.
- Пяточно-кубовидный сустав образуют суставные поверхности кубовидной и пяточной кости. Укрепляется сустав общей раздвоенной связкой, начинающейся на пяточной кости.
- Клиноладьевидный сустав сформирован суставными поверхностями клиновидной и ладьевидной костей.
Судя даже по предлагаемым интернетом фото, кубовидная кость хорошо расположилась в суставе и повредить ее непросто. Однако это возможно, если меры не будут приняты вовремя по оказанию хирургической помощи, человек может начать хромать на одну ногу и даже остаться инвалидом.

Серьезные статические и динамические нагрузки стопа выдерживает за счет анатомической особенности строения и наличия большого количества эластичных элементов.
Пяточно-кубовидный сустав
Находится между суставными поверхностями кубовидной и пяточной костей. Движения осуществляются только в одну сторону, несмотря на то что сочленение седловидное. Капсула крепится по краям суставных хрящей и натянута туго. Сочленение принимает участие в движениях предыдущих суставов и увеличивает их амплитуду. Укрепляется оно подошвенной, пяточно-кубовидной и длинной подошвенной связкой.
Вместе с таранно-пяточно-ладьевидным сочленение образует один поперечный сустав предплюсны.
Перелом кости
Обязательно требуются рентгеновские снимки и другие фото кубовидной кости стопы при переломе, чтобы не оставалось сомнения в диагнозе.
При переломе возникает боль во время поворотов стопы внутрь и наружу. Прощупывание места локализации травмы приносит сильный дискомфорт. Лечение подразумевает циркулярную гипсовую повязку в течение 5 недель. Для полного восстановления работоспособности требуется носить супинатор в течение года после перелома.

Травма возникает из-за падения на ногу тяжелых предметов или прямого удара. Если при этом имеется перелом ладьевидной кости с подвывихом, дефект становится сильно заметным, который зависит от обломков и степени смещения. Свод стопы уплотняется, передний отдел отклоняется внутрь или наружу.
После травмы нельзя первую неделю наступать на ногу и ходить, позже разрешается дозировать нагрузку. Для полного восстановления двигательных функций в течение года носится ортопедическая обувь.
Лечение, реабилитация и последствия перелома кубовидной кости
Перелом кубовидной кости стопы бывает очень редко. Эта кость расположена в наружном отделе стопы, но, как правило, ломается в сочетании с другими, или после прямой серьезной травмы, например, от того, что сверху упал тяжелый предмет. Основная же доля переломов кости приходится на падение с высоты и неудачное приземление на ноги. Среди всех травм всех костей скелета на ее долю приходится только 0,14%.

Кубовидная кость расположена между костями плюсны и пяточной.
Обычно перелом бывает без осколков, но в редких случаях встречаются и оскольчатые. Такой тип чаще всего сопровождает сопутствующими переломами окружающих косточек. В этом случае лечение намного тяжелее и дольше.
Как распознать?
Первые симптомы этого перелома:
- нарушения работы стопы (больно шевелить, поворачивать, иногда человек может опираться, но только на пятку);
- сильная боль;
- опухоль;
- кровотечение.
В дальнейшем появляются более явные признаки, которые указывают именно на эту травму:
- боль в определенном месте при пальпации;
- деформация ноги;
- выступления ступенчатые;
- усиление боли при попытке двигаться (отведение стопы, вращение и т.п.)
Если перелому сопутствуют подвывих, вывих, смещение – с тыльной стороны выступает ступенчатая деформация.
Точный диагноз можно поставить только после рентгеновского снимка и обследования специалиста.
Как лечить?
При нанесении травмы нужно сразу зафиксировать коленный и голеностопный суставы. Используйте для этого все подручные средства (палки, веревки…) Это важно, чтобы осколки не сместились, и восстановление прошло быстрее.
Если кость сломалась без осколков, лечение довольно простое. Больному накладывают гипс в форме сапога, полностью фиксируя стопу. На подошве вкладывается супинатор из металла. Повязка начинается от кончиков пальцев до второй трети голени. Носить гипс нужно два – три месяца.
Важное значение имеет правильная моделяция стопы.
Реабилитация занимает больше времени. Первое время пациенту вообще запрещено ходить, со временем понемногу можно нагружать поврежденную ногу.
После того, как снимают гипс, человек должен пройти физиотерапию и механотерапию.
Они включают в себя воздействие интерференционными токами. Это отличное средство для снятия отека и гематомы, к тому же снимает болевые ощущения, и нормализуют трофические процессы в тканях. Как бактерицидное средство используют ультрафиолетовое облучение. Если стопа болит очень сильно, применяют электрофорез бромом. Специальными упражнениями разрабатывается голеностопный сустав.
Для улучшения кровотока стимуляции иммунитета и регенерации тканей применяют УВЧ терапию. Хорошо работает лечебный массаж.
Полное восстановление занимает три месяца.
Весь следующий год пациент должен носить ортопедическую обувь исключительно на плоской подошве.
Последствия
 У здорового человека редко возникают осложнения. И все же, стоит помнить, что стопа очень сложный механизм, в котором каждая косточка и мышца взаимосвязаны. Поэтому малейшее нарушение может привести к патогенезу.
У здорового человека редко возникают осложнения. И все же, стоит помнить, что стопа очень сложный механизм, в котором каждая косточка и мышца взаимосвязаны. Поэтому малейшее нарушение может привести к патогенезу.
Нарушается двигательная функция – человеку сложно отводить стопу, ограничивается супинация и пронация. Так же на долгое время может затянуться хромота. Иногда пациенты (в основном в зрелом возрасте) могут потерять трудоспособность и возможность нормально передвигаться.
Некоторое время после перелома кубовидной кости могут сохраняться боли. Если они не проходят, нужно хирургически удалить оставшиеся осколки.
Если перелом долгое время не заживает, это свидетельствует о нарушениях работы организма. Недостаток кальция, витаминов, процессов питания тканей и т.п. Поэтому важно правильно питаться во время лечения. Исключите все вредные привычки, и выбирайте полезные продукты. Ваш рацион должен включать шпинат, молочные продукты, мясо, морепродукты, бананы и т.п. старайтесь есть поменьше соли, чтобы не было серьезных отеков.
Так же это возможно при неправильном ли недостаточном лечении.
В большинстве случаев перелом кубовидной кости довольно быстро и окончательно заживает.
Перелом стопы
Переломы стопы встречаются довольно часто. Перелом костей стопы, как правило, происходит при подворачивании стопы наружу, внутрь, кзади и кпереди, а также в случае падения с высоты с упором на ноги и при падении на стопу тяжелых предметов.

При переломе стопы возникает отек, болезненность при нагрузке и пальпации. Диагностика таких видов переломов основывается на применении рентгенографии.
Лечение перелома стопы заключается в обезболивании места перелома и наложении гипса. При необходимости выполняется репозиция отломков.
Причины и виды перелома стопы
Перелом стопы происходит при большом давлении, ударе, чрезмерном скручивании или сгибании стопы. Пальцы могут быть также повреждены при ударах о твердые предметы.
Также перелом стопы может возникнуть при необычной и длительной нагрузке на кость, которая повторяется многократно. Это так называемые стрессовые переломы костей. Они случаются у спортсменов при высоких беговых нагрузках или у недостаточно подготовленных военных при долгих пеших переходах в полном снаряжении.
Чаще всего перелом стопы наблюдается в детском возрасте, поскольку у взрослых в силу более интенсивной минерализации, кости становятся крепче. У детей прочность кости меньше, чем прочность сухожилий и связок – это ведет к тому, что высокая нагрузка, передаваемая на кость от связочного аппарата, вызывает ее разрыв.
Скелет стопы человека состоит из трех отделов: заднего, среднего и переднего. Задний составляют две кости – таранная и пяточная; средний – кубовидная, ладьевидная и три клиновидные; передний – 14 костей, образующих фаланги пальцев, и 5 плюсневых костей стопы.
Переломам чаще всего подвергаются пяточная и плюсневая кости, реже – таранная, ладьевидная, кубовидная и клиновидная кости.
Перелом плюсневой кости возникает обычно при непосредственном воздействии травмирующей силы (падение тяжести на стопу, ее сдавление или переезде колесом). Выделяют переломы шейки, тела и головки плюсневых костей. При одиночных переломах плюсневых костей довольно редко наблюдаются смещения фрагментов, так как неповрежденные кости плюсны являются естественной шиной, которая удерживает отломки от смещения.
Чаще всего подвергается перелому 5 плюсневая кость стопы (перелом Джонса), что связано с ее расположением вдоль наружного края стопы. Обычно это происходит при подворачивании стопы.
Причиной перелома пяточной кости может быть падение с высоты непосредственно на пятку. При этом таранная кость вклинивается в пяточную и раскалывает ее.
Переломы таранной кости представляют собой тяжелые повреждения костей стопы и зачастую сопровождают другие повреждения (например, перелом лодыжки, вывих стопы). Перелом таранной кости происходят при непрямых травмах (прыжке, подворачивании стопы, падении с высоты). В более редких случаях причиной является удар тяжелым предметом или сдавление стопы.
Перелом ладьевидной кости происходит чаще при прямых травмах (например, при падении на тыльную часть стопы тяжелого предмета). Реже перелом возникает в результате сдавления клиновидной и таранной кости.
Переломы клиновидных и кубовидной костей возникают в случае травм, связанных с падением тяжелых предметов на тыльную часть стопы.
Также могут возникать и переломы фаланг пальцев. Их причиной является чаще всего падение на пальцы тяжелых предметов или сильный удар по ним.
Симптомы перелома стопы
Клиническая картина перелома стопы определяется локализацией поврежденной кости.
При переломе таранной кости пациент чувствует резкую боль в поврежденной области. Голеностопный сустав и стопа отекают. На коже в области внутренней лодыжки, заметны кровоизлияния. Движения в голеностопе невозможны из-за резкой боли, которая так же возникает при прощупывании на уровне суставной щели.
При переломе ладьевидной кости вследствие острой боли ограничена опора на ногу. На тыльной стороне стопы обнаруживаются кровоизлияния и припухлость. Поворот стопы кнаружи и кнутри, прощупывание ладьевидной кости, отведение и приведение стопы у пациента – все эти движения вызывают болевые ощущения.
При переломе кубовидной и клиновидных костей стопы при надавливании, прощупывании и поворотах стопы возникают болезненные ощущения, ткани в месте повреждения отечные.
При одиночных переломах плюсневых костей стопы наблюдается локальный отек на подошве и тыльной стороне стопы, болезненность при прощупывании и опоре. В случае множественных переломов плюсневых костей стопы отек возникает по всей стопе, заметны кровоизлияния, больной ощущает боль при пальпации. Вследствие этого опора на стопу невозможна или затруднена. Может наблюдаться деформация стопы.
Переломы фаланг пальцев проявляется синюшностью, отечностью травмированных пальцев, резкой болью при движениях, осевой нагрузке и ощупывании. Под ногтем, как правило, образуется гематома.
При переломе пяточной кости больной чувствует боль в области пятки, ее основание расширяется, возникает отек, захватывающий область ахиллова сухожилия. Боли при данном виде перелома стопы выраженные, усиливающиеся при прощупывании, поэтому пациент не может наступить на пятку при сохранности движений в голеностопном суставе.

Лечение перелома стопы
В случае перелома пяточной кости стопы сначала выполняется обезболивание места перелома. При отсутствии смещения кости, на ногу накладывается гипсовая повязка от колена до пальцев с формированием продольного свода стопы. Гипс оставляют на ноге на период до трех месяцев. Если перелом со смещением, то выполняется одномоментная репозиция с наложением гипсовой повязки. Довольно часто при таких переломах стопы применяют внутренний остеосинтез. Раздробленные переломы пяточной кости с многочисленными осколками лечат с помощью аппарата Илизарова.
При переломе таранной кости на ногу накладывают гипсовую повязку от верхней трети голени до кончиков пальцев («гипсовый сапожок»). Период иммобилизации составляет 4-8 недель. При раздробленном переломе время ношения гипса увеличивается до 12 недель. Если перелом со смещением, то выполняют сопоставление отломков закрытым способом.
При переломах плюсневых костей накладывают гипс до колена на 2-3 недели (при отсутствии смещения) либо выполняется репозиция отломков.
При переломах фаланг пальцев без смещения показано наложение задней гипсовой шины. Если сломаны ногтевые фаланги пальцев, то на стопу накладывается повязка из лейкопластыря на период до двух недель. При наличии смещения отломков выполняется скелетное вытяжение за концевую фалангу.
В случае переломов клиновидных и кубовидной костей накладывается циркулярная гипсовая повязка до коленного сустава с супинатором и стременем на срок до 4-6 недель.
Таким образом, перелом стопы – довольно распространенный вид травмы, значимость которой определяется взаимозависимостью различных элементов этой части скелета человека. Изменение формы хотя бы одной кости в результате перелома приводит к нарушению функционирования и изменению формы стопы. Поэтому переломы стопы могут в дальнейшем приводить к плоскостопию, вторичному артрозу, нарушению нормальной опоры на стопу.


![Кубовидная кость стопы: фото, где находится? Кубовидная кость стопы перелом фото Краевой перелом кубовидной кости последствия.На растения][](https://mymets.ru/wp-content/cache/thumb/stub_88568e76dcefd0e_320x200.jpg)