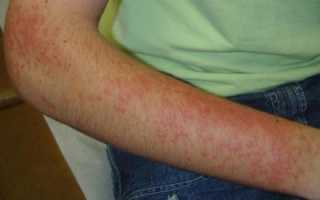
Фотодерматиты. Как снизить контакт кожи с прямыми солнечными лучами
Фотодерматит: лечение патологии, симптомы. Отзывы о способах лечения
Сегодня мы расскажем вам о том, что представляет собой такое отклонение, как фотодерматит. Лечение этого заболевания лекарственными препаратами и народными средствами также будет описано в данной статье. Кроме того, мы расскажем вам о том, какие симптомы имеет упомянутое отклонение, и какие меры предпринять, чтобы от него избавиться.

Общие сведения
Солнечный дерматит или так называемый фотодерматит, лечение которого описано далее, представляет собой болезненное состояние кожных покровов. Данное отклонение является разновидностью фотодерматоза. Другими словами, это раздражение, которое образуется под влиянием прямых солнечных лучей.
Существует еще одно определение этого медицинского термина. Согласно ему, фотодерматитом называют болезнь, возникающую при интенсивном воздействии на кожу отраженных или же прямых ультрафиолетовых лучей. Следует отметить, что они могут исходить как от искусственных источников излучения УФ, так и от солнца.
Подробнее о заболевании
Теперь вы знаете, что представляет собой фотодерматит. Лечение этого заболевания должен проводить только узкий специалист, а точнее — дерматолог.
Как говорилось выше, солнечный дерматит образуется в результате воздействия на кожу солнечных лучей. Согласно специалистам, это лучи коротковолнового спектра: голубые, фиолетовые и ультрафиолетовые.
Степень развития упомянутого заболевания зависит от продолжительности воздействия лучей, а также от индивидуальной чувствительности того или иного участка кожи и организма в целом.

Как показывает медицинская практика, наибольшей чувствительностью обладает поверхность спины, живота и груди. Что касается менее чувствительных участков, то к ним относят кожу плеч, шеи, лба и бедер. Реже всего фотодерматиту подвергаются ладони, голени и ступни.
Нельзя не сказать и о том, что белокожие люди, альбиносы и блондины больше подвержены данному заболеванию, нежели другие люди.
Фотодерматит: симптомы
Лечение этого заболевания проходит безболезненно. Но прежде приступить к терапии фотодерматита, его необходимо диагностировать.
Понять, что у вас развивается именно это заболевание, можно по ярко выраженным симптомам. Как правило, к ним относят следующие признаки: кожный зуд, покраснение кожных покровов, их припухание, а также болезненность пораженного участка.
Если лучевое воздействие было длительным, а чувствительность кожи к ультрафиолету большая, то на ней могут появляться маленькие пузырьки, которые при вскрытии представляют собой мокнущую поверхность.
Признаки сильного фотодерматита
В отличие от солнечных ожогов такое заболевание наблюдается только по прошествии некоторого времени после облучения. Поэтому так нелегко порой выявить фотодерматит. Лечение народными средствами зачастую помогает избавиться от заболевания.

Распространенные и сильные фотодерматиты имеют общие признаки солнечного дерматита: головные боли, повышение температуры тела, тошнота, головокружение, а также резкая слабость.
Примерно через день-два у больного может наблюдаться обратное развитие процесса. При этом субъективные ощущения исчезают, а воспаления уменьшаются. Кстати, именно в это время появляются кожное шелушение и пигментация.
Специалисты утверждают, что отсутствие солнечных ожогов, а также увеличение на загорелой коже пигмента, свидетельствуют о высокой защитной реакции человеческого организма.
Считается, что люди, которые легко загорают, более крепки и выносливы, нежели слабо загорающие.
Фотодерматит: лечение
Препараты для лечения такого заболевания должен назначать только дерматолог. Как правило, это происходит лишь в особых случаях, когда симптомы лучевого воздействия ярко выражены и очень сильно беспокоят пациента.
Так какие меры предпринять, если у вас проявился фотодерматит? Лечение (таблетки будут представлены чуть ниже) такого отклонения сводится к ограничению чрезмерного пребывания под прямыми солнечными лучами.
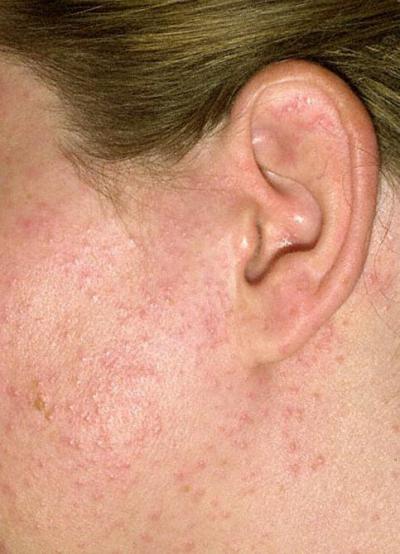
Тем пациентам, у которых чувствительность кожи очень высокая, а работа связана с действием ультрафиолета, необходимо сменить условия труда или профессию. Также следует защитить лицо, используя головные уборы или зонты.
Местные средства
Что делать, если у вас проявился фотодерматит на лице? Лечение этого заболевания осуществляют при помощи антиаллергенных защитных фотокремов и мазей. Как правило, их наносят сразу же после появления первых признаков болезни. Если этот момент был упущен, то местную терапию проводят комплексно.
Как избавиться от такого заболевания, как фотодерматит? Лечение (мазь можно приобрести в любой аптеке) осуществляют только после консультации с врачом. Как правило, узкие специалисты рекомендуют наносить на пораженные участки кожи местные средства, которые содержат в себе ланолин, метилурацил и цинк. Такие мази довольно быстро снимают характерный для фотодерматита зуд и предотвращают последующее шелушение. Стоят эти средства недорого. Поэтому запастись ими следует обязательно всем тем, кто регулярно страдает от лучевого воздействия.
Что делать, если крема с ланолином, метилурацилом и цинком никак не воздействуют на фотодерматит? Лечение (мазь в этом случае не поможет) при очень тяжелых поражениях может быть осуществлено при помощи наружных гормональных средств. Однако их назначают в очень редких случаях, когда другие препараты неэффективны.

Лекарство против фотодерматита
О том, какой перечень гомеопатических препаратов для лечения фотодерматита существует, знают немногие пациенты. Поэтому для их назначения следует обязательно обратиться к узкому специалисту.
Наиболее популярным гомеопатическим средством для лечения упомянутого заболевания является препарат «Алис». Он основан на экстракте медоносной пчелы, а его действие во многом схоже с укусом этого насекомого. Данное лекарство довольно быстро проникает во внутренние органы и ткани, способствуя устранению всех признаков заболевания.
Нельзя не сказать и о том, что гомеопатическое лечение фотодерматита предусматривает применение и таких препаратов, как «Уртика», «Купрум Сульфат», «Арника», «Сульфур», «Гепатика» и прочее. Как и любое другое лекарственное средство, такие медикаменты необходимо принимать в малых дозировках и только по назначению врача.
Другие способы лечения
Какими еще средствами можно устранить фотодерматит? Лечение этой патологии нередко осуществляют при помощи препаратов, которые нормализуют функцию печени, а также улучшают обмен веществ и способствуют регенерации кожных покровов. Как правило, к таким лекарствам относят антиоксиданты, витамины Е, С и группы В, никотиновую кислоту.
Также следует отметить, что довольно хорошо снимают кожные воспаления НПВС, в том числе аспирин и индометацин. При сильном зуде и шелушении пациенту могут быть рекомендованы антигистаминные препараты, которые не вызывают аллергическую реакцию на солнце. Лечение этими средствами обычно длится несколько дней или недель.

Народные средства
Знаете ли вы о том, как раньше избавлялись от такого отклонения, как фотодерматит? Лечение, отзывы о результатах которого обычно положительные, без применения аптечных препаратов очень популярно среди тех, кто является сторонником народной медицины.
Очень часто люди охлаждают кожу, а также снимают зуд при помощи листьев капусты, тонких кружочков сырого картофеля или огурца. В некоторой степени от интенсивного загара кожные покровы способен защищать такой натуральный крем, как взбитый яичный желток. Чтобы улучшить эффект от такой народной мази, в дальнейшем пораженные покровы обмывают кислым молоком.
Лечение солнечного дерматита, который сопровождается появлением пузырьков, нередко осуществляют при помощи перекиси водорода, спирта или розового раствора марганцовки. Данными средствами обмывают пораженные участки несколько раз в день.
Отзывы пациентов
После первого использования народных или традиционных медицинских средств довольно сложно определить, насколько они эффективны. Чтобы сказать наверняка, помогает данный препарат или нет, его необходимо применять, как минимум, несколько раз в день.

Большинство пациентов, которые периодически страдают от фотодерматита, предпочитают использовать аптечные средства. Согласно их мнению, эти препараты более действенны и эффективны. Хотя существует и такая категория пациентов, которая считает, что лучшие средства от солнечного воздействия – народные.
Фотодерматоз

- Высыпания на коже
- Гиперпигментация кожи
- Головная боль
- Головокружение
- Жжение кожи
- Заложенность носа
- Кожный зуд
- Отечность губ
- Повышенная температура
- Повышенная чувствительность кожи
- Покраснение лица
- Появление узелков на коже
- Появление язв
- Пузырьки на коже
- Слезоточивость
- Сосудистые звездочки
- Тошнота
- Утолщение кожи
- Ухудшение общего состояния
- Шелушение кожи
Фотодерматоз — воспалительный процесс на коже в результате повышенной чувствительности как к прямым, так и к отраженным солнечным лучам. Отсутствие терапии может привести к серьезному повреждению эпидермиса.
Спровоцировать развитие дерматологической аномалии могут самые разные предрасполагающие факторы, начиная от протекания аутоиммунных процессов и заканчивая использованием некачественных косметических средств.
Фотодерматозы обладают неспецифическими признаками, характерными для других кожных заболеваний. Основными симптомами принято считать покраснение, зуд кожи, отечность, шелушение, появление множественных высыпаний по типу крапивницы.
Для подтверждения диагноза следует обратиться за помощью к дерматологу или аллергологу. Процесс диагностирования носит комплексный подход и включает тщательный физикальный осмотр, ряд лабораторных и инструментальных процедур.
Лечение фотодерматоза проводится только консервативными способами. Терапия заключается в пероральном приеме и местном использовании лекарственных препаратов. Не исключается применение нетрадиционных методов.
Этиология
Фотодерматоз — аллергия на солнечные и ультрафиолетовые лучи, но сам солнечный свет не содержит аллергены. Повышенную чувствительность кожного покрова стимулируют вещества, расположенные на коже — фотосенсибилизаторы.
Патогенез заключается в том, что под влиянием солнечных лучей освобождаются и активируются свободные радикалы — нестабильные частички в организме, которые вступают в реакцию с белками. На этом фоне формируются новые комбинации — антигены, способные выступать в качестве пускового механизма для аллергического процесса.
Реакция человеческого организма может быть следующей:
- Фототравматический эффект. Развивается из-за длительного нахождения под прямым солнечным излучением, особенно с 10 до 16 часов. На кожном покрове возникают ожоги.
- Фототоксический. Обусловлен бесконтрольным применением лекарственных препаратов как перорально, так и в виде инъекций. Отмечают появление волдырей, отечность и покраснение.
- Фотоаллергический. Возникает, когда иммунная система человека воспринимает ультрафиолет как чужеродное и опасное влияние. Кожа становится шершавой, покрывается мелкими высыпаниями.
Фотосенсибилизаторами могут выступать много неблагоприятных факторов, которые принято разделять на внешние и внутренние.
Первая группа объединяет вещества, которые попадают непосредственно на поверхность кожного покрова:
- порошки, моющие вещества и иные средства бытовой химии;
- медикаменты;
- косметические средства, особенно те, в составе которых сандаловое масло, бензокаин, масло бергамота, амбра, мускус, бензофенон;
- сок, который выделяется при контакте с некоторыми растениями.
- отягощенная наследственность;
- присутствие в истории болезни какой-либо аллергической реакции;
- сахарный диабет;
- повышенные показатели индекса массы тела;
- нерациональное применение лекарственных препаратов — при несоблюдении суточной нормы и продолжительности приема, предписанных врачом;
- протекание патологий органов пищеварительной системы, поскольку нарушается процесс обезвреживания и вывода токсинов — гепатит в хронической форме, цирроз печени и почечная недостаточность;
- нарушение функционирования эндокринной системы;
- недостаточное поступление в человеческий организм витаминов и питательных веществ;
- любые заболевания, которые приводят к снижению сопротивляемости иммунитета;
- влияние психосоматики.
Необходимо отметить, что на развитие болезни оказывает влияние совершенно безобидный фактор — потребление в пищу некоторых продуктов питания:
- морковь;
- петрушка;
- болгарский перец;
- инжир;
- сельдерей;
- цитрусовые;
- спиртные напитки;
- натуральный кофе;
- морепродукты;
- сухофрукты;
- орехи.
Довольно редко в качестве фотосенсибилизаторов выступают определенные растения, после случайного или преднамеренного контакта с которыми формируется повышенная восприимчивость к солнечному свету. Эта категория провокаторов включает такие травы:
Одним из предрасполагающих факторов может стать передозировка лекарствами:
- антибактериальными веществами;
- противогрибковыми средствами;
- гормонами;
- антидепрессантами и транквилизаторами;
- кортикостероидами;
- препаратами для нормализации функционирования сердца.
Не только беспорядочный прием медикаментов может вызвать воспалительное поражение кожного покрова, но и их одноразовое применение при условии дальнейшего длительного влияния солнечных или УФ-лучей. Если человек знает, что проведет много времени на солнце, лучше отказаться от использования препаратов.
Все источники патологии приводят к поражению кожи как у взрослых, так и у детей.
Классификация
Фотодерматозы — не одно заболевание, а целая группа, заболевания которой имеют одинаковые причины возникновения и практически идентичную симптоматическую картину.
Болезнь имеет такие формы протекания:
- Порфирия. Поражается кожа верхних конечностей и лица. Эпидермис приобретает ярко-красный оттенок, покрывается мелкими пузырьками, трещинками и эрозиями.
- Полиморфный фотодерматоз (солнечная почесуха). В патологию вовлекаются открытые участки тела — шея, голова, кисти и плечи. Основным отличием от предыдущего варианта выступает склонность пузырьков и узелков к слиянию в большие пятна или бляшки.
- Пигментная ксеродерма — достаточно редкое наследственное заболевание. Характерны очаги шелушения и гиперпигментации кожи, после чего происходит их атрофия.
- Солнечная крапивница. На открытых участках кожи образуются пятна и узелки, пузыри различных размеров. Такие новообразования могут сливаться друг с другом и формировать бляшки или мокнущие эрозии.
Симптоматика

Проявление первых клинических признаков наблюдается даже после кратковременного пребывания человека под прямыми солнечными лучами или иными источниками УФ-излучения. В одних случаях достаточно не более 20 секунд, в других — симптоматика развивается спустя 1–2 часа после влияния провоцирующего фактора.
У детей фотодерматоз представлен такими внешними проявлениями:
- повышенная слезоточивость;
- заложенность носа;
- высыпания на коже, вызывающие сильнейший зуд;
- опухание губ;
- покраснение лица.
Подобная симптоматика очень похожа на обычную аллергию.
У взрослого человека симптомы фотодерматоза будут более обширны и ярко выражены:
- утолщение и шелушение рогового слоя кожи;
- сильнейший зуд и жжение;
- общее недомогание;
- повышение температурных показателей;
- формирование узлов, волдырей, пузырьков, трещин и эрозий на поверхности кожного покрова;
- чрезмерное оволосение вовлеченного в патологию участка кожи;
- конъюнктивит;
- повышенная чувствительность кожи к механическому раздражению;
- гиперпигментация или, наоборот, депигментация;
- непереносимость света;
- расширение капилляров и появление сосудистых «звездочек»;
- приступы головокружения и головной боли;
- образование рубцов и язв на месте лопнувших пузырей;
- постоянная тошнота;
- снижение трудоспособности.
Интенсивность проявления клинических признаков определяется несколькими факторами — провокатором и временем, проведенным под солнечными лучами или ультрафиолетовым излучением.
Диагностика
Чтобы подтвердить диагноз «фотодерматоз», аллергологу или дерматологу недостаточно лишь информации о симптомах. Процесс диагностирования в обязательном порядке должен носить комплексный подход.
Диагностика включает следующие мероприятия:
- ознакомление с историей болезни — для выявления внутренних причин развития недомогания;
- сбор и анализ жизненного анамнеза — для констатации внешнего провоцирующего фактора;
- тщательное изучение состояния кожного покрова;
- пальпация пораженного участка кожи;
- детальный опрос;
- общеклинический и биохимический анализы крови;
- общий анализ урины, проба по Зимницкому;
- гормональные тесты;
- биопсия кожи;
- специфические фотопробы;
- рентгенография;
- ультрасонография;
- КТ;
- МРТ.

Полиморфный фотодерматоз, как и другие разновидности патологии, стоит дифференцировать со следующими заболеваниями:
Лечение
Фотодерматоз легко поддается консервативной терапии. Клиницист выписывает пациенту прием таких лекарственных препаратов:
- противовоспалительные вещества;
- антигистаминные средства;
- кортикостероиды;
- витаминно-минеральные комплексы;
- иммуномодуляторы
Для местного применения часто используют мазь с гормональными веществами и кортикостероидами в составе. Среди медикаментов для местного применения стоит выделить:
Не запрещается использование нетрадиционных методов. Разрешается использование народных средств. Такое лечение направлено на приготовление целебных отваров и настоев для приема внутрь, использования в качестве примочек или как добавки в ванную.
Наиболее эффективные компоненты:
- майоран;
- пихта;
- сок алоэ;
- корень солодки;
- пассифлора;
- герань;
- чистотел;
- ноготки;
- корень лопуха;
- веточки сосны;
- овсяные хлопья;
- еловые шишки.
В крайне тяжелых случаях обращаются к малоинвазивным процедурам — криодеструкции, лазерной вапоризации и дозированному УФ-излучению.
Профилактика и прогноз
Для предупреждения появления проблемы следует лишь соблюдать несколько несложных профилактических правил:
- полностью исключить влияние провоцирующих фотосенсибилизаторов;
- отказаться от пребывания под прямыми солнечными лучами без предварительного нанесения на кожу защитных средств;
- носить защитную одежду;
- правильно и сбалансировано питаться;
- употреблять достаточное количество жидкости в сутки — не менее 2 литров;
- принимать медикаменты согласно рекомендациям лечащего врача;
- своевременно лечить патологии, которые могут вызвать воспалительное поражение кожи;
- регулярно проходить полный профилактический осмотр в медицинском учреждении.
Прогноз фотодерматоза в большинстве случаев благоприятный. При комплексном лечении и добросовестном соблюдении правил профилактики можно достичь полного выздоровления. Стоит отметить, что наиболее частое последствие болезни — рецидив.
Фотодерматозы
Фотодерматозы: следствие воздействия солнечных лучей.
Заболевания кожи, обусловленные повышенной чувствительностью к солнечному излучению.
Кто же находится в «группе риска?». Фотодерматозами могут страдать все расы. Светочувствительности подвержены преимущественно I-IV типы кожи. Женщины болеют этим заболеванием намного чаще мужчин. Фотодерматозы редко встречаются у коренного населения областей с постоянно высокой интенсивностью солнечного излучения, гораздо чаще заболевают жители северных широт, приезжающие на короткий зимний отпуск в тропические страны. Североамериканские и южноамериканские индейцы подвержены наследственной форме фотодерматоза, называемой солнечной почесухой. Для большинства фотодерматозов характерна четкая сезонность – с мая по октябрь. Повышенная чувствительность к действию солнечных лучей нередко наблюдается при беременности, заболеваниях внутренних органов, особенно печени, обменных и эндокринных нарушениях, гиповитаминов, диосбиозе кишечника.
Общепризнанного определения заболевания нет. Дерматологи расценивают фоточувствительность как развитие или обострение дерматозов, сформировавшихся вследствие воздействия солнечных лучей. В некоторых случаях пациенты не могут четко связать высыпания с влиянием солнечного света- в связи с западыванием развития клинических симптонов. Таким образом, если поражение кожи локализуется на открытых ее участках ( даже без указаний больного на четкую связь с воздействием солнечного излучения), тогда заболевание классифицируют как фотодерматоз.
Возможно распределение фотодерматозов на острые фотодерматозы развиваются в результате солнечного воздействия в течение минут или часов (солнечный ожог.), хронические развиваются и протекают упорно (наиболее распространенный тип хронической кожной хронической кожной красной волчанки – дискоидная красная волчанка), индуцированы солнечными лучами, имеют длительное лечение.
Некоторые фоточувствительные реакции (например, фототоксические медикаментозные реакции) клинически очень похожи на солнечные ожоги, однако развиваются в ответ на значительно меньшую дозу солнечных лучей (чем таковые у здоровых людей). Между тем, фототаксические реакции, напоминающие солнечный ожог, могут развиваться после приема медикаментозного средства остро при первом контакте с солнечными лучами (покраснение по типу солнечного ожога).
Многочисленные средства (мыла, парфюмерия) способны вызвать фотоалергический дерматит. При этом зуд – типичная жалоба пациентов. Ряд других заболеваний (как эритропоэтическая протопорфирия) характеризуется болезненностью или чувством жжения.
Фотоаллергические медикаментозные реакции встречаются реже, развиваются, вероятно, при участии специфических иммунных механизмов и не наблюдаются после первого контакта с солнечным излучением. Следует учесть, что список препаратов, потенциально способных вызывать фотодерматиты, постоянно расширяется, в связи с чем любой из них должен рассматриваться у больных с фоточувствительными реакциями как потенциальный причинный агент. Некоторые препараты, в частности производные фенотиазина, приводят к развитию и фототоксических, и фотоаллергических реакций. Это дериваты дегтя, псорален, галогенизированные салициланилиды, солнцезащитные (ПАБК и бензофеноны) и ароматизирующие 96-метилкумарин) средства.
Фитодерматиты могут вызвать растения, содержащие фурокумарины (смоковница, сельдерей, пастернак, луговые травы¸ фенхель, шиповник, клевер, лимон и другие цитрусовые).
В основе развития фотодерматозов лежат фотодинамические реакции. Фотосенсибилизацию обусловливают различные воспалительные поражения кожи, возникающие даже после кратковременного воздействия на нее солнечных лучей (например¸ ряд вирусных дерматозов и т.д.)
Некоторые фоточувствительные реакции являются наследственными (эритропоэтическая протопорфирия) или встречаются чаще в определенных расовых группах (например, полиморфная солнечная реакция у североамериканских индейцев). При ряде фоточувствительных дерматозов поражается только кожа, при других, как например, системная красная волчанка – внутренние органы.
Обычно высыпания встречаются на участках кожи, наиболее интенсивно подверженных инсоляции: лицо, шея, v-образная область груди, тыльная поверхность кистей, верхние конечности. Участки, защищенные от солнечных лучей волосистая часть головы, верхние веки, области, закрытые одеждой и др) остаются интактными. То есть при фотоконтактных дерматитах поражаются облученные солнцем участки, на которые был нанесен фотоаллерген.
Кроме того, фотодерматоз – одно из неприятных последствий искусственного загара. В холодное время годя солярий – любимое место для тех, кто хотел бы придать своей коже красивый золотистый оттенок. Вопрос о пользе и вреде соляриев для здоровья человека всегда остается открытым. Симптомы «искусственного» дерматита такие же, как и у солнечного.
При первых же признаках проявления заболевания клиенту необходима своевременная консультация у дерматолога. Лечение комплексное, направленное на снижение чувствительности кожи к воздействию солнечного излучения.
Комплексную терапию фотодерматозов необходимо начать с гипоалергенной диеты: молочнокислые продукты, вегетарианские или на сцеженном вторичном говяжьем бульоне супы, каши, свежие овощи, белый (несдобный) хлеб, отварной картофель, чай, компот из яблок, слив, смородины, вишни). Желательно отказаться от употребления в пищу растений и фруктов, содержащих фурукумарины (крапива, щавель, розовое варенье, инжир, борщевик, клевер, лебеда, лютиковые и т.д.) – при контакте сок или пыльца этих растений, попадая на кожу, способны усилить пагубное действие солнечных лучей. Аналогичным образом могут повлиять на организм травяные отвары и настои, принимаемые внутрь. В нашем центре Вы также можете сдать тест на пищевую непереносимость.
Немаловажно быть осторожным с использованием декоративной косметики, кремов, гелей в летнее время, так как содержащиеся в них эфирные масла и отдушки (например, амбровый муксус) могут вызвать ожоги, пигментные пятна. Таким же действием обладает деготь, зозин, входящие в состав некоторых губных помад, а также борная и салициловая кислоты, фенол, ртутные препараты, которые используются в косметических средствах. Нежелательно использовать совместно парфюмерию и солнцезащитные кремы с вышеперечисленными веществами – их компоненты могут повысить чувствительность кожи и спровоцировать фотодерматит. То же самое относится и к медикаментам – перед их приемом необходимо посоветоваться с врачом дерматологом.
Профилактика развития и рецидивов фотодерматозов предусматривает предохранение от инсоляций:
- использование соответствующей одежды, зонтов;
- использование местных фотозащитных средств с высокой степенью защиты (SPF 40-60);
- применение солнцезащитных средств, снабженных надписью Sunblok за 15-20 минут до выхода на улицу.
Указанные способы профилактики полностью блокируют действие ультрафиолетовых лучей и надежно защищают кожу. Фототерапия в постепенно нарастающих дозах также является эффективным средством профилактики.
Мы можем оказать помощь также при возникновении других проблем с кожей, в частности провести удаление различных новообразований и лазерное лечение купероза в Крыму.
Аллергия на солнце – фотодерматит

Заболевания, которые характеризуются повышенной чувствительностью к ультрафиолетовым лучам и сопровождаются сложными высыпаниями, в медицине классифицируются как фотодерматиты. В народе подобная проблема именуется как аллергия на солнце – у человека появляется неадекватная реакция, когда он находится под лучами солнца. Интересно, что при фотодерматите даже кратковременное нахождение под солнцем заканчивается появлением пузырей и развитием воспалительного процесса.
Рассматриваемое состояние отмечается очень часто среди населения – по статистике фотодерматиты диагностируются у 20% пациентов. В последние годы случаи выявления аллергии на солнце становятся более частыми, причиной этому служит и общее повышение медицинской образованности людей (они замечают у себя на коже первые признаки фотодерматита и обращаются к врачам), и повышение активности Солнца, и глобальное потепление.
Причины фотодерматита
Главной причиной подобной неадекватной реакции кожного покрова на солнечные лучи – повышение сенсибилизации кожи. Попадание прямых солнечных лучей на кожу провоцирует фотохимическую реакцию – она изменяет структуру веществ. Результатом этих сложных химических процессов станет гиперчувствительность кожных покровов на фоне воздействия солнечных лучей.
Фотодерматиты могут быть двух видов:
- эндогенный – возникает на фоне нарушений обменных процессов в организме и/или патологиями иммунной системы;
- экзогенный – провоцируется веществами, которые попадают на кожу и под воздействием ультрафиолетовых лучей начинают изменяться.
В группу риска по развитию фотодерматита входят следующие категории граждан:
 со светлой и тонкой кожей;
со светлой и тонкой кожей;- беременные;
- дети;
- те люди, у которых в семье (у прямых родственников) имелись случаи диагностирования аллергии на солнце;
- больные атопическим или любым другим видом дерматита;
- слишком часто пользующиеся парфюмерией и декоративной косметикой;
- злоупотребляющие загаром и солярием;
- вынужденно принимающие определенные лекарственные препараты;
- лица, недавно проведшие татуаж и/или пилинг.
Особенности эндогенного фотодерматита
Вообще, именно такой вид фотодерматита встречается крайне редко, поэтому и диагностика, и обследования, и лечение его должны осуществляться строго под контролем врача. К эндогенным фотодерматитам относят:
- пигментную ксеродерму;
- порфирию;
- солнечную экзему;
- солнечную почесуху;
- световую оспу Базена.
Особенности экзогенного фотодерматита
Здесь все гораздо проще – любые вещества, которые попадают на кожу, могут стать толчком к развитию фотодерматита. Список подобных провокаторов достаточно обширный, вот только некоторые из них:
- масло зверобоя;
- ретинолы;
- облепиховое масло;
- мускус;
- фенол;
- сок петрушки;
- сандаловое масло;
- эозин;
- розовое масло;
- масло бергамота;
- сок укропа.
Все эти вещества содержатся в продуктах парфюмерной и косметической промышленности, а еще причиной развития экзогенного фотодерматита может стать пыльца растений.
Очень часто причиной развития рассматриваемого заболевания является прием определенных лекарственных препаратов. Вот группы средств, которые чаще всего становятся провоцирующими факторами:
- Лекарственные средства, которые активно используются для лечения дерматологических заболеваний – например, Аммифурин, Оксорален, Метвикс.
- Определенные антибактериальные препараты (антибиотики) – Абактал, Тетрациклин, Доксициклин.
- Противодиабетические средства, гормональные препараты, цитостатики, сульфаниламиды.
- Группы лекарственных средств, которые используются для лечения заболеваний сердечно-сосудистой системы.
- Нестероидные противовоспалительные средства – например, Ибупрофен, Ацетилсалициловая кислота.
- Контрацептивы оральные, нейролептики, барбитураты, антигистаминные средства.
Причиной фотодерматита может стать агрессивный пилинг – при этой процедуре повреждается верхний слой кожи, она становится гиперчувствительной.
Симптомы фотодерматита
Признаки рассматриваемого заболевания неуникальны, поэтому легко их спутать с аллергией, например, на продукты питания. Но первые симптомы рассматриваемого заболевания появляются практически сразу после воздействия на кожу солнечных лучей – это покраснение очагов поражения и мелкая сыпь.
Обратите внимание: у некоторых людей симптомы аллергии на солнце могут появиться не сразу, а через 8-12 часов после прямого воздействия солнечных лучей на кожу.
Вообще, все признаки фотодерматита делятся на две группы:
- Местные симптомы:
- покраснение кожного покрова в тех местах, где было непосредственное воздействие солнечных лучей;
- припухлость очагов поражения;
- зуд – он может быть интенсивным и слабым;
- ощущение жжения в очагах поражения;
- на месте «ожога» появляются волдыри, которые наполнены серозной или гнойной жидкостью;
- кожа в очагах поверхности начинает активно шелушиться.
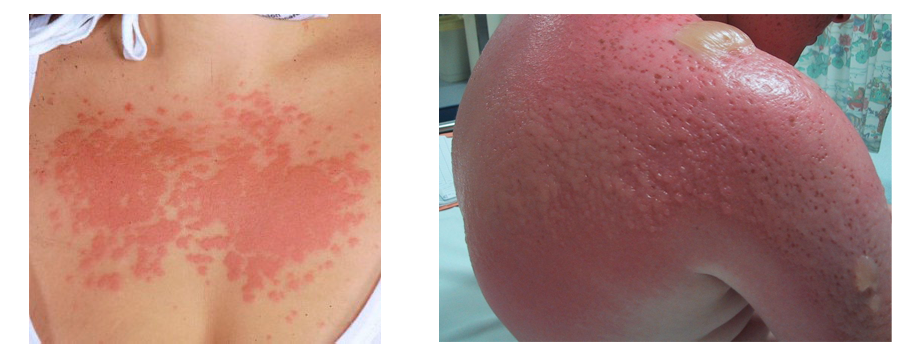
- Общие симптомы:
- слабость и недомогание;
- повышение температуры тела;
- головная боль и головокружение.
Обратите внимание: интенсивность указанных признаков может быть вариативной, так как многое зависит от типа кожи, общего состояния здоровья человека, наличия аллергии на различные раздражители. В некоторых случаях у людей при фотодерматите отмечаются обмороки, снижение артериального давления, бронхоспазмы.
Лечение аллергии на солнце
Какой-то единой, конкретной схемы лечения рассматриваемого заболевания нет – и препараты, и процедуры подбираются в строго индивидуальном порядке. Для снятия местных симптомов фотодерматита обычно используют:
- Метилурациловую мазь;
- Синафлан;
- спрей Пантенол;
- мазь Гидрокортизоновую;
- Локоид мазь.
Если в очаге поражения развивается воспалительный процесс, то целесообразно применять мази с антибактериальным эффектом – например, Левомиколь или линимент Синтомицина.
Если состояние человека ухудшается, фотодерматит протекает тяжело, то кроме препаратов местного действия врачи назначают пациенту и некоторые лекарственные препараты для приема внутрь. К таковым относятся:
 нестероидные противовоспалительные средства;
нестероидные противовоспалительные средства;- антигистаминные препараты;
- общеукрепляющие средства;
- витамины С и Е;
- витамины группы В;
- лекарственные препараты для нормализации функционирования печени.
На весь период лечения фотодерматита категорически запрещено находиться под прямыми лучами и солнца. А еще врачи дают следующие рекомендации:
- После стирки всю одежду нужно тщательно полоскать – стиральный порошок и кондиционеры для белья могут стать дополнительными провокаторами фотодерматита.
- Исключить контакт кожи с растениями – не выезжайте на природу, не гуляйте по лугам и полям.
- Ограничить использование декоративной косметики, парфюмерных изделий и дезодорантов.
- Употребление лекарственных препаратов только после консультации с лечащим врачом.
Курс лечения рассматриваемого заболевания устанавливается также в индивидуальном порядке – его длительность может составлять 5 дней и более.
Профилактические меры
Если у человека уже имеется диагностированный фотодерматит, то ему нужно строго соблюдать некоторые правила поведения, чтобы предотвратить обострения заболевания. К таким профилактическим мерам относятся:
 Прежде чем выйти на улицу в солнечную погоду, на кожу необходимо нанести солнцезащитный крем с высоким уровнем защиты (не менее 50).
Прежде чем выйти на улицу в солнечную погоду, на кожу необходимо нанести солнцезащитный крем с высоким уровнем защиты (не менее 50).- Будучи на пляже пользоваться зонтом или навесом – от солнечных ванн нужно полностью отказаться.
- Скорректировать рацион питания – в нем должны преобладать продукты, богатые витамином В: какао, черная и красная смородина, зеленый чай, рыба, куриные яйца, печень птичья и говяжья.
- В солнечную погоду обязательно нужно носить широкополую шляпу и солнцезащитные очки.
- В весенне-летний период использовать минимальное количество парфюмерных продуктов, дезодорантов и декоративной косметики.
- Одежда летом должна быть из натуральных тканей и светлого цвета.
- После консультации с врачом можно в качестве профилактики пропить курсом препараты для улучшения работы печени и повышения иммунитета.
- Любые лекарственные средства можно принимать только после консультации с лечащим врачом и внимательного изучения инструкции – нужно исключить фотосенсибилизирующие свойства медикамента.
Но даже если человек абсолютно здоровый, то ему нужно предпринимать некоторые профилактические меры для того, чтобы аллергия на солнце не проявилась вдруг на коже. Что советуют специалисты:
- Обязательно пользоваться всеми возможными солнцезащитными средствами.
- Отдать предпочтение солнечным ваннам в утренний период до 10 часов и в вечерний после 18 часов.
- Если предстоит прием лекарственных препаратов, то нужно обязательно изучить инструкцию и при указанных высоких фотосенсибилизирующих свойствах медикамента отказаться от приема в летний период года.
- Перед поездкой на курорт ни в коем случае нельзя проводить агрессивные процедуры в салонах красоты – откажитесь от пирсинга, татуажа, пилинга.
- Не злоупотреблять загаром, не посещать без надобности солярий.
Стоит запомнить, что наличие фотодерматита вовсе не указывает на то, что человеку нужно всячески избегать солнечных деньков. Чаще всего рассматриваемое заболевание протекает в острой форме, крайне редко оно переходит в хроническую форму течения. Но даже в этом случае врачи могут предложить больным процедуры, лекарственные препараты и стабилизировать состояние пациента.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории
21,840 просмотров всего, 1 просмотров сегодня


 со светлой и тонкой кожей;
со светлой и тонкой кожей;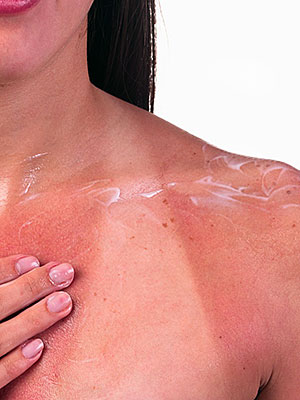 нестероидные противовоспалительные средства;
нестероидные противовоспалительные средства; Прежде чем выйти на улицу в солнечную погоду, на кожу необходимо нанести солнцезащитный крем с высоким уровнем защиты (не менее 50).
Прежде чем выйти на улицу в солнечную погоду, на кожу необходимо нанести солнцезащитный крем с высоким уровнем защиты (не менее 50).