Гистология щитовидной железы: как проходит, расшифровка результатов. Строение и функции щитовидной железы. Околощитовидные железы. Развитие околощитовидных желез. Строение околощитовидных желез. Гормоны околощитовидных желез Источник развития главных клет
Околощитовидная железа. Развитие, строение, функции. Роль щитовидной и околощитовидной желез в регуляции кальциевого обмена;
Щитовидная железа. Развитие, строение, функции. Секреторный цикл тироцитов. Особенности строения фолликулов при гипо- и гиперфункции железы.
Щитовидная железа – самая крупная железа. Развивается на 3-4 недели из эпителия вентральной стенки глоточной кишки. выпячивания образуются в области корня языка, затем тяжи клеток растут вниз, достигнув места локализации образует доли. на 3 месяце вырабатывается J-содержащий гормон.
Снаружи покрыта соединительнотканной капсулой, от которой отходят соединительнотканные перегородки, делящие железу на дольки. Строма – рыхлая соединительная ткань. СФЕ – фолликулы. М/у фолликулами большое количество кровеносных капилляров, а т.ж. интерфолликулярные островки. Из этих островков могут формироваться новые фолликулы.
Фолликул – шаровидное образование, в центре имеется полость, заполненная коллоидами. В состав коллоида входит тириоглобулин (неактивный гормон). Стенку образуют расположенные на базальной мембране тироциты.
Тироциты – форма и размер клетки зависит от активности. При норме клетки имеют кубическую форму, при гиперфункции – призматические, при гипофункции – уплощаются. Здесь хорошо развиты все органеллы, особенно белок-синтезирующий аппарат. На апикальной поверхности имеются микроворсинки. В базальной части – складчатость (при гипофункции складки сглаживаются). Базальная складчатость и микроворсинкиувеличивают поверхность. Тироциты вырабатывают трийодтринин (Т3), тетрайодтиронин (Т4). М/у тироцитами имеются плотные контакты, поэтому тиреоглобулины никогда не поступают в кровь.
Гиперфункция – фолликулы увеличиваются в размерах, количество фолликулов увеличивается, тироциты уплощаются, микроворсинок мало, базальной исчерченности нет, полость большая, коллоид плотный.
Гипофункция – фоллкулы уменьшаются в размере, коллоид жидкий, пенистый, тироциты высокие, микроворсинок много, базальная складчатость усиленна.
Вырабатывает кальцийтонин, снижающий уровень кальция в крови, стимулирует минерализацию костной ткани, снижает реабсорбцию кальция в почках, снижает всасывание кальция в ЖКТ.
Околощитовидная железа (ПЩЖ) – 4 шт., находятся на задней поверхности и под капсулой щитовидной железы. Жизненно важные. Каждая ПЩЖ имеют свою капсулу, от которой отходят трабекулы. В строме много жировых клеток. Паренхиму образуют островки и тяжи. Выделяют главные клетки (светлые и темные) и оксифильные паратироциты (вырабатывают паратгормон).
Паратгормон является антогонистом кальцитонина. Увеличивает уровень кальция в крови, стимулирует резорбцию костной ткани, увеличивает обратное всасывание в почках и кишечнике. Регулятором являетются ионы кальция.
Гипофункция – проблемы и нарушения с проведение нервных импульсов; при полном удалении – смерть.
Гиперфункция – кости становятся хрупкими, развивается остеопороз.
Щитовидная и околощитовидная железы и их развитие.
Щитовидная железа вырабатывает тиреоидные гормоны тироксин и трийодтиронин, а также тирокальцитонин (кальцитонин). Тироксин и трийодтиронин усиливают обмен веществ, синтез белков, газообмен, обмен углеводов и жиров. Тиреоидные гормоны оказывают значительное влияние на развитие, рост и дифференцировку клеток и тканей. Они ускоряют развитие костной ткани. Особенно большое влияние гормоны щитовидной железы оказывают на гистогенез нервной ткани. При недостаточности щитовидной железы тормозится дифференцировка клеток и тканей головного мозга, нарушается психическое развитие человека. Тиреоидные гормоны оказывают стимулирующее действие на регенерационные процессы в тканях. В состав тироксина и трийодтиронина в качестве обязательного ингредиента входит йод, поэтому поступление йода необходимо для нормальной деятельности щитовидной железы.третий гормон щитовидной железы — тирокальцитонин участвует в регуляции кальциевого и фосфорного обмена.
Развитие щитовидной железы. Зачаток щитовидной железы появляется на 4-й неделе эмбриогенеза в виде выпячивания вентральной стенки глоточной кишки между 1-й и 2-й парами жаберных карманов. Выпячивание это превращается в эпителиальный тяж с утолщением на конце. Эпителиальный тяж раздваивается на конце. В течение 3-го месяца по ходу эпителиальных тяжей образуются перетяжки, затем эпителиальные тяжи распадаются на отдельные фолликулы и клеточные островки.
В конце 3-го месяца эпителий фолликулов дифференцируется. Клетки его — фолликулярные эндокриноциты (тироциты) — начинают вырабатывать гормоны, которые накапливаются в полости фолликула. Образование новых фолликулов и их развитие происходят гетерохронно. Между фолликулами встречаются межфолликулярные островки клеток. В процессе развития железы наряду с дифференцировкой эпителия происходит разрастание мезенхимы, преобразующейся в соединительную ткань. Формируется строма железы, содержащая густую сеть капилляров. В строму проникают нервные волокна. В зачаток железы врастают также производные 5-й пары жаберных карманов — клетки ультимобранхиальных телец. С-клетки, вырабатывающие кальцитонин. Это клетки нейроэктодермальной природы, и в закладку щитовидной железы они внедряются через ультимобранхиальные зачатки.; кальцитониноциты, или С-клетки, продуцирующие кальцитонин и другие пептиды (соматостатин, тиролиберин, серотонин и др.).
Строение щитовидной железы. Железа, состоящая из двух долей, снаружи покрыта соединительнотканной капсулой, от которой отходят перегородки, подразделяющие паренхиму на дольки. Структурно-функциональной единицей щитовидной железы является фолликул. Форма их преимущественно округлая. Фолликулы представляют собой замкнутые пузырьки. Стенка их образована однослойным эпителием, состоящим из фолликулярных эндокриноцитов (тироцитов). Среди этих клеток в виде небольших скоплений находятся С-клетки. Полость фолликула заполнена продуктом секреции тироцитов — коллоидом, содержащим белки — тироглобулины. Снаружи фолликулы оплетают сети кровеносных и лимфатических капилляров. Фолликулярные эндокриноциты имеют кубическую форму и округлое ядро. На апикальной поверхности их имеются микроворсинки. В цитоплазме хорошо развиты органеллы, обеспечивающие синтез белков. Соседние эндокриноциты в стенке фолликула соединяются при помощи плотных контактов, десмосом и интердигитаций. Особенностью гистофизиологии щитовидной железы является различно направленное движение секреторных продуктов: вначале в полость фолликула, а затем в противоположном направлении — в кровь. Происходит это благодаря активной деятельности фолликулярных эндокриноцитов. Секреторный цикл этих клеток состоит из следующих фаз: поглощение исходных веществ, синтез секрета, выделение его в полость фолликула в виде коллоида, иодирование коллоида, эндоци-тоз иодированного коллоида и его модификация и выведение гормона через ба-зальную часть клетки в окружающие ткани и кровеносные и лимфатические капилляры. Парафолликулярные эндокриноциты (С-клетки, или кальцитониноциты) вырабатывают белковый гормон кальцитонин. Он понижает уровень кальция в крови и является антагонистом паратирина. Кальцитонин действует на остеокласты костной ткани, уменьшая их резорбтивную активность. С-клетки — это более светлые и более крупные, чем фолликулярные эндокриноциты, и доля их составляет 0,1%. Интоксикации, травмы, аутоиммунные процессы, наследственные факторы и др. могут приводить к тиреотоксикозу или к гипотиреозу. Следует иметь в виду, что для нормального функционирования щитовидной железы необходимо достаточное поступление в организм йода. Щитовидная железа обладает высокой способностью к регенерации после травм. Примером аутоиммунного заболевания щитовидной железы является болезнь Хашимото. Она возникает вследствие того, что тироглобулин проникает в строму щитовидной железы и, являясь антигеном, вызывает иммунную реакцию организма. При этом сильно разрастается строма железы, она инфильтрируется лимфоцитами и плазмоцитами, а фолликулы щитовидной железы содержат мало коллоида и постепенно атрофируются.
Функция околощитовидных желез состоит в выработке — паратирина (паратгормона), который участвует в регуляции обмена кальция и фосфора в организме. Паратирин повышает содержание кальция в крови. Гиперкальциемический эффект паратирина обусловлен активацией остеокластов и подавлением остеоцитов, что приводит к резорбции кости и выходу кальция в кровь, усилению всасывания кальция в кишечнике и ускорению реабсорбции кальция в почках. Кроме паратирина на содержание кальция в организме влияет кальцитонин щитовидной железы. Взаимодействие этих гормонов с противоположным действием обеспечивает кальциевый и фосфорный гомеостаз в организме.
Развитие околощитовидных желез. Околощитовидные железы — производные 3-й и IV-й пар жаберных карманов, эпителиальная выстилка которых имеет прехордальный генез. На 5-6-й неделе эмбриогенеза образуются четыре зачатка желез в виде эпителиальных почек. На 7-8-й неделе эти почки отшнуровываются от стенок жаберных карманов, присоединяясь к задней поверхности щитовидной железы. В процессе гистогенеза эпителия околощитовидных желез составляющие его клетки становятся все более дифференцированными, их размеры увеличиваются, количество гликогена в них уменьшается, цитоплазма приобретает светлую окраску. Они называются главными паратироцитами. У 5-месячного плода главные паратироциты дифференцируются на светлые и темные паратироциты. На десятом году жизни появляется следующий вид эпителиальных клеток желез — ацидофильные, или оксифильные, паратироциты. В виде единичных включений в паренхиме околощитовидных желез могут находиться С-клетки, вырабатывающие кальцитонин.
Строение околощитовидных желез. Паренхима железы образована эпителиальными трабекулами, клеточными тяжами и реже — комплексами в виде фолликулов с оксифильным содержимым. Нежные прослойки соединительной ткани, содержащие густые сети кровеносных капилляров, делят железу на мелкие дольки. Ведущим клеточным диффероном среди железистых клеток составляют главные паратироциты. Это клетки полигональной формы, в светлой цитоплазме которых определяются включения гликогена и ли-пидов. Размеры клеток колеблются от 4 до 10 мкм. Среди главных паратироцитов различают активные (темные) и неактивные (светлые) формы. В активных клетках сильнее развиты органеллы, в неактивных — больше липидных капель и гликогена. По соотношению двух видов паратироцитов можно судить о функциональной активности железы. Обычно на один темный приходится 3-5 светлых паратироцитов. Среди главных паратироцитов в паренхиме околощитовидной железы встречаются скопления оксифильных (ацидофильных) паратироцитов. Эти клетки крупнее главных, в цитоплазме их содержится большое количество оксифильных зерен. Последние при электронной микроскопии являются митохондриями, которые занимают большую часть цитоплазмы. При этом секреторные гранулы не выявляются. Предполагают, что ацидофильные паратироциты — это стареющие, дегенеративно измененные формы главных паратироцитов. В железах у лиц пожилого возраста обнаруживаются фолликулы с коллоидоподобным содержимым. Гормон в фолликуле не обнаружен. Секреторные гранулы выводятся из клетки экзоцитозом. Уменьшение концентрации кальция и фосфора приводит к активации синтеза паратгормона. Рецепторно-трансдукторная система клетки воспринимает уровень внеклеточного кальция, и происходит активация секреторного цикла клетки и секреция гормона в кровь. Реактивность. Разрастание эпителия околощитовидной железы, приводящее к ее гиперфункции, вызывает нарушение процесса обызвествления костной ткани (остеопороз, остеомаляция) и выведение кальция и фосфора из костей в кровь. При этом происходят резорбция костной ткани, нарастание количества остеокластов, разрастание фиброзной ткани. Кости становятся хрупкими, что приводит к повторным их переломам. Гипофункция околощитовидной железы (травмы, удаление во время операции, инфекции) вызывает повышение нервно-мышечной возбудимости, ухудшение сократительной способности миокарда, судороги в связи с недостатком кальция в крови.
Вилочковая железа.
Тимус — центральный орган лимфоидного кроветворения и иммунной защиты организма. В тимусе происходит антигеннезависимая дифференцировка костномозговых предшественников Т-лимфоцитов в иммунокомпетентные клетки — Т-лимфоциты. Последние осуществляют реакции клеточного иммунитета и участвуют в регуляции гуморального иммунитета, что происходит, однако, не в тимусе, а в периферических органах кроветворения и иммунной защиты. Кроме того, в экстрактах тимуса обнаружено более 20 биологически активных веществ, в том числе дистантного действия, что позволяет отнести тимус к железам эндокринной системы. Развитие тимуса. Тимус закладывается на 2-м месяце эмбриогенеза в виде небольших выпячиваний стенок 3-й и 4-й пар жаберных карманов. На 6-й неделе зачаток железы имеет отчетливо выраженный эпителиальный характер. На 7-й неделе он утрачивает связь со стенкой головной кишки. Эпителий закладки железы, образуя выросты в мезенхиму, приобретает сетевидное строение. Вначале плотная эпителиальная закладка железы разрыхляется благодаря заселению ее лимфоцитами. Число их быстро нарастает, и железа приобретает структуру лимфоэпителиалъного органа. Врастающая мезенхима с кровеносными сосудами подразделяет тимус на дольки. В каждой дольке различают корковое и мозговое вещество. В гистогенезе тимуса в мозговом веществе долек образуются слоистые эпителиальные образования — эпителиальные жемчужины, или тельца Гассаля. В их составе определяются плотные эпителиальные клетки, концентрически наслаивающиеся друг на друга. Строение тимуса. Снаружи вилочковая железа покрыта соединительнотканной капсулой. Отходящие от нее перегородки — септы — подразделяют тимус на дольки. Основу дольки составляют отростчатые эпителиальные клетки — эпителиоретикулоциты, в сетевидном остове которых находятся тимические лимфоциты (тимоциты). Источником развития Т-лимфоцитов являются костномозговые стволовые кроветворные клетки. Далее предшественники Т-лимфоцитов (претимоциты) поступают с кровью в тимус и превращаются здесь в лимфобласты.
В корковом веществе тимуса одни из них под действием выделяемых эпителиальными клетками пептидных гормонов — тимозина, тимопоэтина и др., а также макрофагов превращаются в антиген-реактивные Т-лимфоциты — приобретают рецепторы к строго определенным антигенам. Они выходят из тимуса, не попадая в мозговое вещество, и заселяют тимусзависимые зоны лимфатических узлов и селезенки. Здесь в периферических органах иммуногенеза происходит их дальнейшее созревание в Т-киллеры (цитотоксические), Т-хелперы, после чего они способны к рециркуляции, клонированию (пролиферации), образованию клеток-памяти. Другие Т-лимфобласты превращаются в аутоиммунокомпетентные клетки, реактивные к аутоантигенам. Они подвергаются разрушению путем апоптоза (примерно 95% клеток) и фагоцитируются макрофагами. Процесс специализации Т-лимфоцитов в корковом веществе долек тимуса происходит в условиях, предохраняющих от избыточного действия на них антигенов. Это достигается за счет образования гематотимического гистиона (барьера), состоящего из эндотелия гемокапилляров с отчетливо выраженной непрерывной базальной мембраной, перикапиллярного пространства с межклеточным веществом и макрофагами, а также из эпителиоретикулоцитов с их базальной мембраной. Корковое вещество тимуса имеет самостоятельное микроциркуляторное русло. Напротив, в мозговом веществе тимуса капиллярная сеть не выполняет барьерной роли, и через эндотелий этих капилляров зрелые лимфоциты могут уходить и возвращаться в тимус, т. е. рециркулировать. В тимусе эти лимфоциты находятся в мозговом веществе. Зрелые лимфоциты покидают тимус через стенку посткапиллярной венулы. Мозговое вещество тимуса имеет более светлую окраску, так как лимфоцитов здесь меньше, чем в корковом веществе. Эпителиальный остов выступает более отчетливо, а эпителиоретикулоциты здесь более крупные и многочисленные. В средней части мозгового вещества встречаются слоистые эпителиальные тельца Гассаля. С возрастом количество и размеры их увеличиваются. В строме тимуса кроме эпителиоретикулоцитов находятся макрофаги, дендритные клетки костномозгового происхождения, нейроэндокринные клетки — производные нервного гребня, а также миоидные клетки. Возрастные изменения и реактивность тимуса. После 20 лет происходит возрастная инволюция тимуса. Это сопровождается уменьшением количества лимфоцитов и развитием жировой ткани. В тех случаях, когда вилочковая железа не подвергается обратному развитию, возникает пониженная сопротивляемость организма к инфекциям и интоксикациям. Ткани тимуса являются высокореактивными структурами. При действии повреждающих факторов (интоксикации, травмы и др.) наблюдаются выброс Т-лимфоцитов в кровь и массовая их гибель преимущественно в корковом веществе. Возникающая при таких стресс-воздействиях инволюция тимуса называется временной, быстропроходящей, или акцидентальной. Наблюдаемые при этом явления лимфоцитолиза и фагоцитоза макрофагами гибнущих лимфоцитов рассматриваются как возможные способы высвобождения факторов роста и ДНК, необходимых для восстановительных процессов в тканях. С гибелью лимфоцитов в этих условиях связывают также селекцию Т-лимфобластов. Реактивные изменения вилочковой железы находятся в тесной корреляции с функциональными изменениями коры надпочечников и уровнем глюкокортикоидов в крови. В тимусе выявлены адренергические и холинергические нервные волокна, входящие в орган вместе с сосудами.
Особенности строения щитовидной железы

Щитовидная железа относится к эндокринной системе. Для понимания особенностей функционирования и роли в организме нужно знать ее расположение и внутреннее строение.
Локализация этого небольшого органа – передняя сторона шеи под щитовидным хрящом. У детей она доходит до его нижнего края, а с возрастом постепенно опускается книзу, может даже дойти до грудной клетки. Вес ее составляет от 25 до 42 граммов, а объем – около 20 см3.
Форма похожа на бабочку или букву Н с хорошо выраженными верхними отростками и небольшими нижними. Важная особенность – это активное кровообращение. Контактирует с такими обвалованиями: трахея, пищевод, гортань, сонная артерия, яремная вена, гортанные нервы,паращитовидные железы.
Основные элементы ткани представлены тремя типами клеток – А (тироциты, образуют главную структурную единицу – круглые пузырьки, называемые фолликулами), В-клеткии Гюртле (внефолликулярные островки, могут синтезировать серотонин, норадреналин и другие биологически активные соединения, принимают участие в восстановлении органа), С-клетки (предназначенные для образования кальцитонина).
Железа имеет две оболочки из соединительной ткани: внешняя образует связочный аппарат, он прикрепляет орган к трахее и гортани, от внутренней капсулы вглубь уходят перегородки., формируют основу (каркас) железы и содержат в себе нервные волокна и сосуды.

Основной элемент органа – это круглый или немного сплюснутый фолликул. Он полностью замкнутый, а его внутренняя поверхность выстлана секретирующими клетками – тироцитами. Внутри пузырьков находится коллоид. Он состоит из гормона тиреоглобулина.
Новорожденный ребенок имеет железу с мелкими пузырьками, практически не содержащими коллоида. Основная масса органа представлена соединительной тканью, которая усиленно снабжается кровью. Этот тип строения называется эмбриональным, его обнаруживают на протяжении первых месяцев жизни. Относительная масса щитовидной железы (по отношению к весу тела) у детей больше, чем у взрослых.
К школьному возрасту уже имеется однотипность тироцитов, они увеличиваются в размерах, железа постепенно приобретет черты взрослого человека. У подростков происходит активное увеличение функционирующей ткани, а коллоидное содержимое нестабильно.

Нарушение строения и функционирования щитовидной железы у детей гораздо опаснее, чем у взрослых. Чем младше ребенок, тем тяжелее протекает недостаточность гормональной активности – снижается интеллект, рост, половое созревание и все виды обменных процессов.
Функции щитовидной железы: основная – образование тиреоидных гормонов, главными биологическими эффектами тироксина и трийодтиронина являются регуляция таких процессов в организме: образование тепла, выведение лишней воды, обмен углеводов, белков и жиров, возбуждение и торможение в ЦНС, сердцебиение, артериальное давление, аппетит и пищеварение, физическое и психическое развития ребенка, рост и формирование костей и многие другие.
Доказана роль щитовидной железы в активизации иммунитета, развитии вторичных половых признаков, защите от преждевременного старения организма.
Читайте подробнее об особенностях щитовидной железы, ее строении и функциях в нашей статье.
Особенности строения органа
Щитовидная железа относится к эндокринной системе. Для понимания особенностей функционирования и роли в организме нужно знать ее расположение и внутреннее строение.
Топография
Локализация этого небольшого органа – передняя сторона шеи под щитовидным хрящом. У детей она доходит до его нижнего края, а с возрастом постепенно опускается книзу, может даже дойти до грудной клетки. Вес ее составляет от 25 до 42 граммов, а объем – около 20 см3.
Форма похожа на бабочку или букву Н с хорошо выраженными верхними отростками и небольшими нижними. Важная особенность щитовидной железы – это активное кровообращение, оно превышает в десятки раз циркуляцию крови в мышечной ткани. Питание осуществляется верхней и нижней артерией, а отток по одноименным венам и боковой ветви.
Непосредственная близость жизненно важных структур вызывает сложности при оперативном лечении болезней железы. Она контактирует с такими обвалованиями:
- трахея,
- пищевод,
- гортань,
- сонная артерия,
- яремная вена,
- гортанные нервы,
- паращитовидные железы.
 Щитовидная железа вид сзади
Щитовидная железа вид сзади
Гистологическое
Основные элементы ткани представлены тремя типами клеток. Тип А (тироциты) является главным, они преобладают по численности и вырабатывает гормоны щитовидной железы. Эти клети образуют главную структурную единицу – круглые пузырьки, называемые фолликулами.
Второй тип – это внефолликулярные островки. Их клеточный состав представлен В-клетками Гюртле, которые могут синтезировать серотонин (гормон хорошего настроения), норадреналин (гормон стресса) и другие биологически активные соединения. При больших разрушениях ткани железы принимают участие в ее восстановлении.

Третий тип – это С-клетки, предназначенные для образования кальцитонина, снижающего содержание кальция в крови.
Внутреннее
Железа имеет две оболочки из соединительной ткани. Внешняя образует связочный аппарат, он прикрепляет орган к трахее и гортани. От внутренней капсулы вглубь уходят перегородки. Они формируют основу (каркас) железы и содержат в себе нервные волокна и сосуды.
Интересно, что между содой перегородки не соединяются, поэтому настоящие дольки не образуются. Как и все органы эндокринной системы, щитовидная железа не имеет протоков, а гормоны поступают непосредственно в кровеносное русло.
А здесь подробнее об узловом зобе щитовидной железы.
Строение фолликула щитовидной железы
Основной элемент органа – это круглый или немного сплюснутый фолликул. Он полностью замкнутый, а его внутренняя поверхность выстлана секретирующими клетками – тироцитами. Если щитовидная железа работает активно, то они имеют кубическую форму, показателем низкой функции являются плоские клетки, а избыточное образование гормонов осуществляют цилиндрические.
Внутри пузырьков находится коллоид. Он состоит из гормона тиреоглобулина. Это своеобразный гормональный резерв. Если необходимо, то тироциты захватывают из крови йод, а из просвета пузырька тиреоглобулин и превращают их в тироксин и трийодтиронин – основные тиреоидные гормоны. Затем они поступают в кровь, а остатки используются клетками для образования новых соединений.

Отличия у детей
Новорожденный ребенок имеет железу с мелкими пузырьками, практически не содержащими коллоида. Основная масса органа представлена соединительной тканью, которая усиленно снабжается кровью. Этот тип строения называется эмбриональным и его обнаруживают у детей на протяжении первых месяцев жизни. Относительная масса щитовидной железы (по отношению к весу тела) у детей больше, чем у взрослых
По мере роста структура начинает меняться, но рост фолликулов до года происходит неравномерно, поэтому центр и периферические отделы являются неоднородными. К школьному возрасту у детей уже имеется однотипность тироцитов, они увеличиваются в размерах и железа постепенно приобретет черты взрослого человека. У подростков происходит активное увеличение функционирующей ткани, а коллоидное содержимое нестабильно – есть участки повышенной и пониженной плотности.
Нарушение строения и функционирования щитовидной железы у детей гораздо опаснее, чем у взрослых. Чем младше ребенок, тем тяжелее протекает недостаточность гормональной активности – снижается интеллект, рост, половое созревание и все виды обменных процессов.
Функции щитовидной железы
Основная роль этого органа – это образование тиреоидных гормонов. Они в первую очередь влияют на поглощение клетками кислорода из крови и скорость обмена. Главными биологическими эффектами тироксина и трийодтиронина является регуляция таких процессов в организме:
- образование тепла;
- выведение лишней воды из организма;
- обмен углеводов, белков и жиров;
- возбуждение и торможение в центральной нервной системе;
- сердцебиение, сократимость, возбудимость и проводимость миокарда, артериальное давление;
- аппетит и пищеварение;
- физическое и психическое развития ребенка;
- чувствительность клеток к действию гормонов стресса;
- рост и формирование костей;
- выведение кальция и фосфора;
- восстановление тканей при их разрушении;
- активность половых гормонов, соматотропина (гормона роста);
- образование витамина А;
- выведение холестерина и триглицеридов;
- уровень влажности кожи;
- засыпание и качество сна.
Доказана роль щитовидной железы в активизации иммунитета, развитии вторичных половых признаков, защите от преждевременного старения организма.
А здесь подробнее о профилактике эндемического зоба.
Щитовидная железа – это непарный орган эндокринной системы организма. Расположена на передней поверхности шеи вблизи гортани, трахеи, сонных артерий и яремных вен. Ткань содержит клетки трех типов. Главные – это тироциты, они могут захватывать йод из крови и образовывать тиреоидные гормоны. Тироксин и трийодтиронин отвечают за скорость обменных процессов, рост и развитие организма, работу центральной нервной системы.
Полезное видео
Смотрите на видео о строении и функциях щитовидной железы:

Больные до конца не осознают, чем опасен может быть узловой зоб щитовидной железы. А ведь он имеет множество проявлений – диффузный, коллоидный, токсический, нетоксический. На первых стадиях симптомы могут быть скрыты. Лечение подбирает врач, иногда это полное удаление органа.

Развивается коллоидный зоб от нехватки йода как наследственная патология. Цитологическая картина поражения щитовидной железы зависит от вида: бывает диффузный, многоузловой, с кистозной дегенерацией, пролиферирующий, нетоксический, фолликулярный, регрессивный, с иммунной реакцией. Чаще нужна операция, но лечение начинают народными средствами.

Довольно распространенным становится гипотиреоз у детей. Разновидностей очень много – врожденный, субклинический, первичный и т.д. Признаки и симптомы не всегда удается сразу распознать. Диагностика начинается с гормон, особенно до года. Важнее проводить профилактику, чтобы не было проблем с психомоторным развитием.

Проводится УЗИ щитовидной железы как при наличии жалоб, по направлению эндокринолога, так и при наличии факторов риска. Исследование проходит быстро, подготовка не нужна. Делают процедуру лежа. В норме орган также может быть увеличен. Расшифровкой результатов займется врач.

Формируется щитовидная железа у детей во внутриутробном развитии. В норме она без изменений контуров, узлов. Размеры (увеличение, уменьшение), а также другие симптомы могут свидетельствовать о наличии заболеваний (гипофункции, гиперфункции) и необходимости начать лечение.
Щитовидная и околощитовидные железы
Щитовидная железа расположена в переднем отделе шеи, прилегает к гортани и трахее, состоит из двух боковых долей и перешейка, покрыта капсулой и состоит из множества пузырьков, которые собираются в дольки (рис. 7.5). Характерной особенностью железы является способность накапливать йод, концентрация которого внутри ее клеток в 300 раз выше, чем в плазме крови.
В щитовидной железе образуются йодсодержащие гормоны (тироксин и трийодтиронин), которые усиливают окислительные процессы, повышают обмен веществ, особенно жировой, увеличивают расщепление гликогена в печени, влияют на рост и развитие организма и оказывают стимулирующее воздействие на центральную нервную систему, деятельность сердца и кровообращение. Гиперфункция щитовидной железы приводит к болезни Базедова или тиреотоксикозу, симптомами которого являются, как правило: увеличение щитовидной железы (зоб), пучеглазие, тахикардия, повышение возбудимости нервной системы, дрожание рук, повышение артериального давления, повышение обмена веществ, исхудание. В 80 % случаев болезнь развивается после психических травм. Это указывает на тесную связь между железами внутренней секреции и нервной системой.
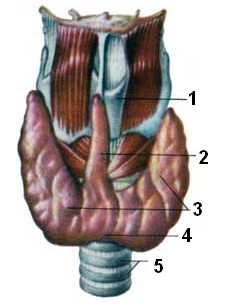
В молодом возрасте гормоны имеют значение для роста, физического и психического развития. У взрослого человека гормоны регулируют интенсивность окислительных процессов, особенно усиливает их тироксин, количество которого в организме всего 20 мг. Йод, который попадает с питанием, накапливается в железе и тормозит выработку тироксина. Контролируется выработка гормонов нервной системой, а также другими железами – гипофизом и половыми железами.
В результате гипофункции щитовидной железы, проявившейся в раннем детском возрасте, возникает кретинизм (отмечается задержка роста и полового развития, глубокая умственная отсталость). Гипофункция щитовидной железы у взрослого человека вызывает болезнь – микседему (слизистый отек). Симптомы заболевания: понижение основного обмена, отечность, одутловатость лица, понижение температуры тела, замедленность мышления и речи, апатия, нарушение половых функций (у женщин прекращаются менструации).
При недостаточном поступлении йода в организм (с пищей и водой), возникает заболевание, называемое эндемическим зобом. При этом значительное увеличение щитовидной железы сочетается со снижением ее гормональной функции. Для профилактики зоба в ряде районов к поваренной соли добавляют йодид кальция.
Околощитовидные, или паращитовидные железы – это округлые тельца (две пары), расположенные на задней поверхности долей щитовидной железы (по одному сверху и снизу каждой доли) и массой около 200–300 мг каждое.
Околощитовидные железы состоят из соединительнотканной стромы и групп эпителиальных клеток. Железы хорошо кровоснабжаются. Имеют симпатическую и парасимпатическую иннервацию.
Гормоном околощитовидных желез является паратгормон. Он обеспечивает гомеостаз кальция и фосфатов в организме. Основными органами-мишенями гормона являются кости, почки, кишечник. Паратгормон повышает декальцинацию костей (вследствие активации остеокластов и торможения активности остеобластов), всасывание ионов кальция в кишечнике, увеличивает реабсорбцию Са 2+ и снижает реабсорбцию фосфатов в почках. Все это ведет к повышению уровня ионов кальция и снижению концентрации фосфатов в крови.
Секреция паратгормона регулируется главным образом содержанием ионов кальция в крови. Между продукцией гормона и уровнем кальция в крови существует обратная зависимость.
При гипофункции желез – вследствие падения уровня кальция в крови – резко повышается возбудимость ЦНС, возникают приступы судорог мышц тела (тетания). При гиперфункции увеличивается содержание кальция в крови вследствие разрушения костной ткани с выходом из нее ионов кальция. Заболевание сопровождается мышечной слабостью, апатией, болями в спине и конечностях.
Поджелудочная железа
Поджелудочная железа – это железа смешанной секреции, состоящая из экзокринной и эндокринной частей. Внутренней секрецией обладают эпителиальные клетки, образующие своеобразной формы панкреатические островки (островки Лангерганса) (см. рис. 1.8). Размеры островков колеблются от 0,1 до 0,3 мм, а общая масса их не превышает одной сотой массы всей железы. Они имеются во всех отделах поджелудочной железы, но больше всего их в области хвоста железы. Различают несколько видов островковых клеток: α (25 %), β (60 %), ∆ (10 %) и др.
Поджелудочная железа продуцирует такие гормоны, как:
1) инсулин (секретируется β-клетками островков Лангерганса, повышает синтез гликогена (гликогенез) в тканях (особенно в печени), синтез жиров, белков (особенно в присутствии СТГ); снижает содержание глюкозы в крови (вызывает гипогликемию), повышая проницаемость мембран клеток для глюкозы и ее потребление тканями; ингибирует секреторную активность α-клеток поджелудочной железы). Секреция инсулина повышается под влиянием глюкозы, маннозы, аминокислот пищи, СТГ, глюкагона, ацетилхолина и понижается под влиянием адреналина, норадреналина;
2) глюкагон (продуцируется α-клетками островков Лангерганса, активирует распад гликогена (гликогенолиз) в тканях (особенно в печени), синтез глюкозы из аминокислот (гликонеогенез), распад липидов (липолиз) в печени и жировой ткани; снижает синтез жиров (липогенез) в печени, белка в организме в целом; повышает уровень глюкозы (вызывает гипергликемию), жирных кислот в крови; стимулирует сократительную функцию миокарда; активирует секреторную активность β- и ∆-клеток островков Лангерганса). Секреция глюкагона повышается под влиянием белков и аминокислот пищи, ацетилхолина, адреналина, норадреналина и снижается под влиянием глюкозы и жирных кислот;
3) соматостатин (вырабатывается ∆-клетками островков Лангерганса, снижает секрецию СТГ, инсулина, глюкагона и всасывание глюкозы в пищеварительном тракте). Секреция соматостатина возрастает под влиянием веществ пищи, СТГ, глюкагона.
Кроме того, эндокринные клетки поджелудочной железы секретируют ваготонин, который стимулирует парасимпатический отдел вегетатативной нервной системы, липокаин, который повышает утилизацию жирных кислот тканями организма, и центроптеин, увеличивающий активность дыхательного центра и кислородсвязывающую способность гемоглобина.
Надпочечники
Надпочечники – парный орган, расположенный в забрюшинном пространстве над верхним полюсом каждой почки (рис. 7.6). Правый надпочечник имеет форму треугольника, левый – полумесяца. Масса каждого надпочечника у взрослого человека в норме составляет 8–12 г. Надпочечник состоит из коркового и мозгового вещества.
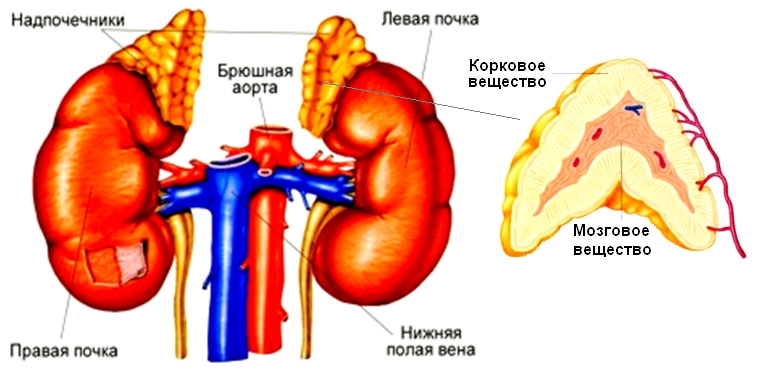
Рис. 7.5. Надпочечники
В мозговом (внутреннем) слое вырабатываются гормоны: адреналин и норадреналин. Оба гормона действуют подобно симпатическим нервам. Под влиянием адреналина происходит усиление и учащение сердечных сокращений, сужение кровеносных сосудов (за исключением сосудов мозга, сердца и работающих мышц), расслабление мускулатуры бронхов, сокращение мышц, расширяющих зрачки, угнетение перистальтики кишечника. Адреналин увеличивает содержание сахара в крови, вызывая расщепление гликогена в печени, повышает работоспособность скелетных мышц, возбудимость рецепторов сетчатки глаза, слухового и вестибулярного аппаратов. Поэтому адреналин может вызывать экстренную перестройку функций организма, направленную на усиление его работоспособности в чрезвычайных условиях. Адреналин получают искусственным путем и широко применяют в медицинской практике (при приступах бронхиальной астмы, при сосудистой недостаточности, для повышения артериального давления).
В корковом (наружном) слое надпочечников образуются гормоны, носящие название кортикостероидов (кортизон, кортикостерон и др.). Они оказывают разностороннее действие: усиливают расщепление углеводов, белков, жиров, регулируют водно-солевой обмен, повышают работоспособность скелетных мышц, сопротивляемость организма к различным вредным воздействиям, влияют на выработку антител и на течение воспалительных процессов. Особые, половые гормоны коры надпочечников играют значительную роль в развитии половых органов в детском возрасте, когда внутрисекреторная функция половых желез еще незначительна.
Гипофункция коркового слоя ведет к развитию бронзовой болезни (болезнь Аддисона), основными симптомами которой являются: бронзовая окраска кожи, прогрессирующая мышечная слабость и утомляемость, ослабление сердечной мышцы и падение артериального давления, желудочно-кишечные расстройства, снижение устойчивости к инфекциям, исхудание, доходящее до истощения.
Гиперфункция коркового слоя приводит к нарушениям в половой системе: у детей наблюдается раннее половое созревание; у женщин – появление мужских вторичных половых признаков (грубый голос, появление бороды), прекращение менструаций.
Несмотря на различия в действии гормонов коркового и мозгового слоев надпочечников, общим для них является то, что они способствуют усилению защитных реакций организма при действии повреждающих факторов (травма, кровопотеря, перегревание, переохлаждение, инфекции, тяжелые психические переживания и др.). При этом адреналин способствует усилению активных двигательных реакций организма, а кортикостероиды усиливают сопротивляемость вредным воздействиям.
В клинической практике широко применяются такие гормональные препараты, как гидрокортизон, преднизон, преднизолон, метилпреднизолон и др. при воспалительных процессах, аллергических заболеваниях, некоторых заболеваниях крови и др.
Половые железы
Половые железы – яичко, или семенник, у мужчин и яичник у женщин – это парные органы, продуцирующие не только половые клетки (сперматозоиды и яйцеклетки), но и половые гормоны (см. рис. 4.6, 4.8, 4.10, 4.12).
Эндокринную функцию в яичке выполняют железистые клетки – интерстициальные эндокриноциты (клетки Лейдига), расположенные в рыхлой соединительной ткани между извитыми семенными канальцами рядом с кровеносными и лимфатическими сосудами. Местом образования половых гормонов в яичнике являются зернистый слой созревающих фолликулов, интерстициальные клетки и желтое тело.
Половые гормоны разделяются на мужские – андрогены (от греч. «andros» – «мужчина») и женские – эстрогены (от греч. «oestrus» – «течка»), прогестерон. И те, и другие образуются как в мужских, так и в женских половых железах, но в разных количествах. Для яичника характерна циклическая продукция половых гормонов.
Физиологическая роль половых гормонов заключается в эмбриональной дифференцировке организма по полу, последующем его половом созревании, в формировании полового поведения, а также в обеспечении нормального протекания беременности, в частности:
1) андрогены (тестостерон и др.) стимулируют формирование первичных (наружные и внутренние половые органы) и вторичных мужских половых признаков;
2) эстрогены (эстрон, эстрадиол, эстриол) отвечают за развитие первичных и вторичных женских половых признаков;
3) прогестерон (образуется в желтом теле) подготавливает эндометрий матки к имплантации оплодотворенной яйцеклетки, задерживает рост новых фолликулов, стимулирует развитие молочных желез у женщин.
Секреция половых гормонов стимулируется ФСГ, ЛГ, ЛТГ. Мелатонин оказывает противоположное тропинам аденогипофиза действие на продукцию половых гомон.
НЕРВНАЯ СИСТЕМА
Нервная система обеспечивает индивидуальное приспособление организма к внешней среде и объединяет деятельность всех систем, органов и тканей, являясь интегративной системой, которая связывает в одно целое чувствительность, двигательную активность и работу других регуляторных систем (эндокринной и иммунной), координирует процессы, протекающие в организме в зависимости от состояния внешней и внутренней среды. Она осуществляет координирование кровообращения, лимфооттока, метаболических процессов, которые, в свою очередь, влияют на состояние и деятельность нервной системы, определяет психическую деятельность человека как основы его социального существования.
Стимулы внешней среды (свет, звук, запах, прикосновение и т.п.) преобразуются специальными чувствительными клетками (рецепторами) в нервные импульсы серию электрических и химических изменений в нервном волокне. Нервные импульсы передаются по чувствительным (афферентным, центростремительным) нервным волокнам в спинной и головной мозг. Здесь вырабатываются соответствующие командные импульсы, которые передаются по моторным (эфферентным, центробежным) нервным волокнам к исполнительным органам (мышцам, железам). Эти исполнительные органы называются эффекторами.
Функциями нервной системы являются восприятие афферентных импульсов от рецепторов, расположенных во всех органах и тканях организма, синтез этих раздражений и формирование ответных эфферентных команд, вызывающих или прекращающих деятельность периферических органов или поддерживающих их тонус.
Нервную систему человека подразделяют на центральную, периферическую и вегетативную. К центральной нервной системе (ЦНС) относят спинной и головной мозг, к периферической – образования, лежащие за пределами ЦНС, а именно: отходящие от ЦНС нервы, узлы (ганглии), нервные сплетения и рецепторные аппараты.
В зависимости от структурных и функциональных особенностей иннервируемых органов выделяют соматический и вегетативный отделы нервной системы. Соматическая нервная система – часть нервной системы, регулирующая деятельность скелетной (произвольной) мускулатуры. Вегетативная нервная система – часть нервной системы, регулирующая деятельность гладкой (непроизвольной) мускулатуры внутренних органов, сосудов, кожи, мышцы сердца и желез. В свою очередь, в зависимости от анатомических и функциональных особенностей вегетативная нервная система подразделяется на два отдела: симпатический и парасимпатический.