Лапароцентез показания методика проведения. Прогноз и последствия асцита брюшной полости. Возможные осложнения и послеоперационный период
Лапароцентез при асците: показания, противопоказания, техника выполнения и осложнения
Асцит также называют водянкой, поскольку он характеризуется скоплением жидкости в брюшной полости. Заболевание прогрессирует и создает угрозу для здоровья и даже жизни. Для диагностики пациентам проводится лапароцентез при асците, который позволяет откачать содержимое и отправить его на исследование. Результаты анализа важны для назначения правильного лечения.
О чем я узнаю? Содержание статьи.
Показания и противопоказания
Лапароцентез проводят для уточнения диагноза при неясной клинической картине асцита. Он бывает и лечебным – к нему прибегают специально для откачивания лишней жидкости при асците либо врач удаляет аномальное содержимое живота при его обнаружении. Можно проводить процедуру амбулаторно. В условиях стационара ее применяют при травмах неясного генеза и для введения углекислоты перед лапароскопией брюшной полости.
Врач всегда оценивает показания и противопоказания к лапароцентезу перед его проведением.
Прибегают к процедуре при:
- накоплении в животе жидкости (асците);
- тупых травмах живота, когда пациент в коме, сильном опьянении и не способен четко описать симптомы;
- подозрении на кровоизлияния в брюшной полости, перитонит;
- подозрении на кисты, прободение язвы желудка или 12-перстной кишки при нечеткой симптоматике;
- множественных травмах, если больной потерял сознание или у него посттравматический шок, но есть подозрение на разрыв внутренних органов;
- риске перфорации кишечника в случае закрытой травмы;
- смазанных симптомах острого живота, если перед госпитализацией пациенту ввели наркотические анальгетики, которые затрудняют постановку точного диагноза;
- проникающих ранениях грудной клетки, если имеется риск повреждения диафрагмы, но отсутствуют показания для срочного проведения операции.
Нередко рентген, УЗИ и другие способы не позволяют исключить повреждения органов с вытеканием содержимого в брюшную полость. В таких случаях лапароцентез становится единственным методом диагностики.
Асцитическую жидкость, гной, кровь передают на анализы. Экссудат неясного состава исследуют на наличие содержимого ЖКТ, желчи, мочи, сока поджелудочной.
Противопоказания к лапароцентезу брюшной полости при асците следующие:
- проблемы со свертываемостью крови (в связи с риском кровотечения);
- сильное вздутие живота;
- тяжелая спаечная болезнь брюшной полости;
- вентральная послеоперационная грыжа;
- риск травмирования кишечника;
- наличие больших опухолей;
- беременность.
Спаечная болезнь создает повышенный риск повредить сосуды и органы брюшной полости, но все же это относительное противопоказание. Врач выносит решение о назначении процедуры в зависимости от конкретного случая.
Лапароцентез не рекомендуется проводить вблизи мочевого пузыря и при увеличении его объемов, при пальпируемой опухоли.
 Современный безопасный троакар для лапароцентеза
Современный безопасный троакар для лапароцентеза
Подготовка
При травмах и острых хирургических патологиях проводят только анализ крови на свертываемость, ее группу и резус-фактор. По возможности делают УЗИ или рентген.
Прямо перед процедурой больной асцитом опорожняет мочевой пузырь и желудок. Если больной без сознания, мочевой пузырь ему опустошают с помощью катетера, для выведения содержимого желудка применяют назогастральный зонд.
Если пациент получил тяжелые травмы, находится без сознания или в шоковом состоянии перед лапароцентезом проводят противошоковую терапию, чтобы поддержать гемодинамику. При наличии показаний делают искусственную вентиляцию легких. Для проведения лапароцентеза больного асцитом перевозят в операционную, где можно оперативно перейти к лапароскопии.
Техника проведения лапароцентеза
 [info-box type=”italic”]Выполнение лапароцентеза[/info-box] Когда выполняют прокол брюшной стенки при асците, пациент сидит. Техника выполнения лапароцентеза следующая:
[info-box type=”italic”]Выполнение лапароцентеза[/info-box] Когда выполняют прокол брюшной стенки при асците, пациент сидит. Техника выполнения лапароцентеза следующая:
- Место будущего прокола смазывается антисептиком, выполняется разрез на животе на расстоянии 1-2 см ниже пупка.
- Выполняется послойная инфильтрация тканей вблизи прокола лидокаином 2% и новокаином 1%.
- Проводится обезболивание, затем скальпелем рассекается кожа, подкожная клетчатка и брюшные мышцы. При этом разрез-прокол должен затронуть лишь верхние кожные слои. Для предотвращения травмирования кишечника катетером используют УЗИ или специальные насадки для создания безопасного канала, свободного от кишечных петель.
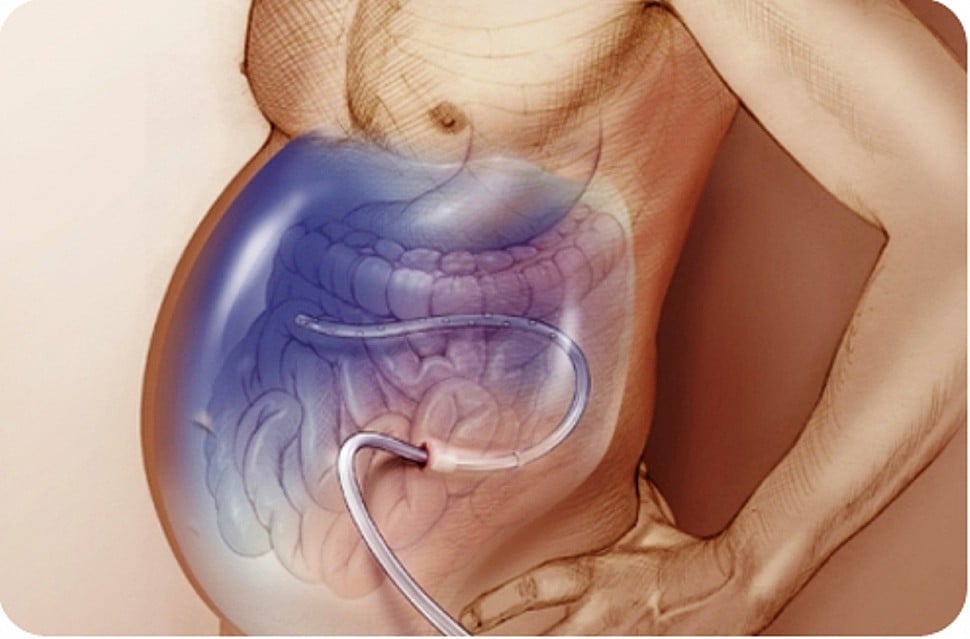
- При помощи троакара вращательными движениями делается окончательный прокол. Внутри инструмента есть пространство, в которое вставляется трубка из полихлорвинила для выполнения пункции.
- Когда вытекает струя жидкости, трубку проталкивают еще на 2-3 см. Это предотвратит ее смещение в сторону мягких тканей при длительной откачке содержимого.
- Используя трубку, выполняют пункцию, а потом удаляют выпот. За раз в ходе лапароцентеза удаляют до 10 литров асцитической жидкости.
- Чтобы предотвратить падение внутрибрюшного давления, живот больного постоянно утягивают полотенцем.
После завершения лапароцентеза рана закрывается тугой повязкой. Пациента кладут на правый бок, он должен провести в таком положении какое-то время. Живот затягивают повязкой, чтобы поддержать нормальное внутрибрюшное давление.
Оценка полученного материала
После проведения лапароцентеза исследуют содержимое живота, чтобы определить меры по будущему лечению. Если обнаруживаются примеси крови и мочи, каловые массы либо жидкость желтая или серо-зеленая, проводится экстренная операция. Такое содержимое указывает на внутрибрюшное кровотечение, перитонит или перфорацию стенок пищеварительных органов.
На точность диагностики при асците влияет количество выделенной жидкости. Минимально необходимый объем – 300-500 мл. Если лапароцентез дает неубедительные результаты, а у больного острая хирургическая патология, проводят диагностическую лапароскопию или лапаротомию.
Послеоперационный период
Пункция брюшной полости при асците – малотравматичная процедура, которая не требует общего наркоза, поэтому длительная реабилитация не требуется. Швы снимают спустя 7-10 дней, хотя постельный режим и некоторые другие ограничения соблюдают до исчезновения симптомов асцита.
Чтобы предотвратить повторное накопление выпота после лапароцентеза, пациента переводят на бессолевую диету с ограничением потребления жидкости до 1 л в день. В рационе должны быть животные белки, включая белое мясо, яйца, и кисломолочную продукцию. От жирного, острого, маринадов и сладостей нужно отказаться.
Физические нагрузки после лапароцентеза, особенно вызывающие напряжение передней брюшной стенки, запрещаются.
Если катетер ставится надолго, каждые 2 часа пациент изменяет положение, чтобы улучшался отток содержимого.
Осложнения
Осложнения после лапароцентеза появляются в 8-10% случаев. Обычно они обуславливаются пренебрежением нормами асептики и проникновением инфекции в место прокола.
При проведении процедуры из-за резкого перераспределения крови в сосудах может развиться обморок, а после удаления троакара есть риск кровотечения.
Также лапароцентез может привести к:  Каловый перитонит
Каловый перитонит
- развитию калового перитонита вследствие повреждения кишечных петель;
- флегмоне передней брюшной стенки;
- травмированию сосудов с появлением гематом или обширного кровоизлияния в брюшную полость;
- длительному вытеканию жидкости через прокол (при напряженном асците);
- проникновению воздуха сквозь прокол и развитию подкожной эмфиземы;
- активизации онкологического процесса и метастазированию (при пункции злокачественных опухолей).
Риски осложнений минимальны, поэтому лапароцентез признается эффективной и безопасной процедурой. Однако они повышаются при неудовлетворительном питании, неопорожненном мочевом пузыре, беременности. Пациент с жидкостью теряет альбумины, что провоцирует дефицит белков. Поэтому нужно учитывать природу выпота и самочувствие больного асцитом.
Часто лапароцентез оказывается единственно возможным способом облегчения состояния при асците, устранения тяжелых нарушений дыхания и работы сердца, а иногда – и продления жизни. При своевременном начале лечения водянки есть шансы купировать симптомы и восстановить функциональность пораженного органа.
Лапароцентез
Асцит – это болезнь, при которой происходит скопление жидкости в брюшной полости. По классификации МКБ-10 болезнь имеет код R18. В активной фазе патологический процесс представляет угрозу для жизни человека. Чтобы иметь возможность отправить биологический материал на диагностику, а также снять болевой синдром у пациента, применяется хирургия – лапароцентез. Код операции – а16.30.006.002. При проведении данного вида манипуляций становится доступной к пониманию топографическая анатомия асцита.
Лапароцентез – это удаление жидкости из брюшной полости. Хирургическая манипуляция выполняется посредством прокола брюшной стенки и введением троакара в абдоминальный отдел. Если откачка жидкости необходима постоянно, пациенту устанавливают перитонеальный катетер.
Данный вид оперативной помощи человеку при асците делают только в стационаре, так как при проведении процедуры необходимо соблюдать строгий асептический режим. Врач, собирающийся откачать патогенную жидкость, должен уметь делать абдоминальную пункцию.
Стоимость операции в разных регионах и клиниках по ценам колеблется от 2000 до 5000 рублей.
Показания к проведению процедуры и противопоказания
При асците пункцию делают в терапевтических целях. Она облегчает состояние больного, уменьшая размеры живота, но на причины возникновения асцита не влияет. Это диагностический метод, а не лечение. Отведение жидкости из брюшной полости позволяет снизить внутрибрюшное давление. Если же её не откачать, у больного начнётся кислородное голодание, обусловленное нарушениями в работе сердечно-сосудистой системы.

Показания для лапароцентеза
Показания для данного вида медицинского оперативного вмешательства:
- напряженный асцит;
- умеренно выраженный асцит, сопровождающийся отёком;
- рефрактерный асцит;
- неясная клиническая картина заболевания (после проведения хирургического вмешательства появляется возможность забора биологического патогенного материала для углубленной лабораторной диагностики, которая позволит уточнить характер болезни и выбрать правильную тактику её лечения);
- необходимость введения углекислоты, если пациенту предстоит лапароскопия брюшной полости;
- в качестве меры уточнения диагноза при необходимости экстренного проведения операции;
- отсутствие положительной динамики у пациента после курса медикаментозной терапии.

Противопоказания
Лапароцентез брюшной полости не применим в отношении пациентов с указанными симптомами:
- метеоризм и вздутие живота;
- гипотония;
- в анамнезе склонность к гемофилии (грозит большой кровопотерей во время лапароцентеза);
- воспаление в передней и боковой стенках брюшной полости;
- в анамнезе пиодермия, флегмона, фурункулёз;
- непроходимость кишечника (повышается риск повреждения кишечных стенок и попадания кала в брюшину);
- большие опухоли в органах брюшной полости;
- при циррозе печени;
- после оперативного вмешательства возникла вентральная грыжа.
Не рекомендуется выполнять процедуру при наличии спаек. Если в проведении пункции нуждается беременная женщина, выполнить её лучше в первой половине беременности. При этом необходимо соблюдать дополнительные меры предосторожности: лапароцентез делается с использованием аппарата УЗИ, что позволяет контролировать глубину введения троакара и его направление.
Подготовка к лапароцентезу
При асците необходимы подготовительные мероприятия перед проведением пункции. Перед процедурой больному посредством клизмы чистят желудок и кишечник. Мочевой пузырь на момент хирургического вмешательства должен быть пустой.

Операция проводится под местной анестезией, рекомендуется предварительно сделать тест на чувствительность пациента к анестетикам.
Обязательным этапом подготовительного периода является сдача пациентом анализов и лабораторная диагностика. На основании результатов диагностики составляется протокол клинической картины заболевания. Алгоритм диагностики:
- общий анализ крови;
- общий анализ мочи;
- коагулограмма;
- УЗИ органов брюшной полости;
- рентгенография.
Техника проведения операции
Методика проведения лапароцентеза предполагает усаживание или укладывание пациента на кушетку. При асците врач для прокола выбирает любой участок брюшной стенки. Оптимальное место – точки, в которых нет мышечных волокон.
Если жидкость сочится быстро, у пациента стремительно снижается кровяное давление. Это опасно наступлением коллапса. Поэтому откачивать возможно не более 1 литра за 5-10 мин. Контроль состояния пациента ведётся медицинским персоналом на протяжении процедуры.
Во время отхождения выпота врач медленно стягивает живот больного простыней, предотвращая нарушение гемодинамики.
При показаниях к оставлению катетера на длительное время пациент должен стимулировать отход выпота, каждые 2 часа меняя положение тела.

Методика пункции при асците
В набор для лапароцентеза входят скальпель, крючки, корнцанг (иногда этих инструментов бывает 2), ножницы, хирургические пинцеты, бельевые цапки, кровоостанавливающие зажимы, зонды, набор игл.
Техника выполнения пункции при асците:
- Место будущего прокола обрабатывают антисептическим средством.
- Делают послойную инфильтрацию тканей 2% раствором лидокаина и 1% раствором новокаина.
- Врач находит белую линию живота, располагающуюся на 3 пальца ниже пупка. В этом месте делается рассечение кожи на глубину 1-1,5 см.
- Необходимо оттянуть стенку брюшины при помощи однозубого крючка, вскрывая таким образом сухожильную пластинку.
- Выполняется парацентез. Троакар вводится в брюшную полость вращательным движением под углом 45 градусов к разрезу до ощущения пустоты. Когда вытекает первая порция содержимого брюшной полости, прибор продвигают внутрь ещё на 2-3 см, чтобы избежать отклонения в сторону мягких тканей. Чтобы не повредить внутренние органы, иногда врачу приходится сделать шунтирование.
- Стилет извлекается, на его место устанавливается катетер для отвода жидкости из брюшной полости. Если часть патогенного выпота находится в нижнем отделе брюшины и в боковых отделах, врач вращает троакар по часовой стрелке и убирает жидкость шприцем. Минимальный объём сцеженного содержимого брюшной полости должен составлять не менее 500 мл. За 1 откачивание сливают до 10 литров асцитического содержимого.
- Когда выпот устранен, троакар и катетер убирают, края разреза заклеивают пластырем либо соединяют специальной нитью. На живот накладывают стерильную повязку. Человека укладывают на некоторое время на правый бок.

Возможные осложнения
Проведение лапароцентеза при асците редко сопровождается осложнениями, ведь процедура выполняется при местном обезболивании. Прокол не предполагает серьёзных повреждений тканей. Риск того, что наступят нежелательные последствия, возрастает в случае неправильного питания пациента, а также при необходимости сделать операцию беременной женщине.
Пункция может повлечь нежелательные осложнения, если не соблюдались асептические правила, и произошло инфицирование места прокола.
В ряде случаев хирургическое вмешательство может осложняться обмороком пациента, сильным кровотечением. Кроме того, медицинская статистика свидетельствует, что в исключительных случаях после лапароцентеза возникают осложнения:
- затяжной процесс отхода выпота (при напряженном асците);
- передняя стенка брюшной полости поражена флегмоной;
- каловый перитонит, обусловленный повреждением кишечной стенки;
- гематомы и обширные кровоизлияния в брюшной полости как следствие рассечения сосудов;
- подкожная эмфизема, образующаяся в результате попадания воздуха в прокол;
- активный рост раковых клеток (при онкологии в анамнезе).
Возможности современной медицины позволяют так организовать процедуру лапароцентеза, что риск наступления осложнений будет минимальным.
Реабилитация пациента
Лапароцентез не связан с глобальным травмированием тканей, реабилитация после него непродолжительная. Через 7-10 дней после проведения операции пациенту снимают швы. Для устранения симптоматики основного диагноза ему необходимо ещё несколько дней соблюдать постельный режим. В послеоперационный период больному противопоказаны физические нагрузки.
Для предупреждения рецидива пациенту необходимо отказаться от употребления соли и стараться пить меньше жидкости. В сутки разрешено выпивать не более 1 литра воды. Ежедневный рацион должен включать массу белка, курицу, яйца, кисломолочные продукты. Необходимо отказаться от употребления острой, маринованной пищи и сладостей.
Как показывает практика, проведение лапароцентеза для большинства пациентов является эффективным способом облегчить течение асцита, предотвратить развитие сопутствующих отклонений, продлить жизнь человека. Отказ от процедуры разумен только при наличии противопоказаний у пациента.
Лапароцентез при асците: понятие, определение, классификация, характеристика и методы проведения процедуры, показания и противопоказания
Одним из способов диагностики при водянке брюшной полости является лапароцентез. При асците эта процедура является наиболее информативной. Сама процедура представляет собой несложную хирургическую манипуляцию по проколу живота и забору содержимого с целью лабораторного исследования.
Что такое лапароцентез брюшной полости
При асците этот вид диагностического хирургического вмешательства необходим для уточнения характера содержимого в брюшине. Первые попытки осуществить процедуру были предприняты в позапрошлом веке. Тогда лекари пытались проколоть живот при патологическом увеличении его объема. Лапароцентез при асците помог установить разрыв желчного пузыря после травмирования брюшной полости. В середине прошлого века методика активно осваивалась хирургами в разных странах. Сегодня манипуляция является не только одной из самых информативных и эффективных, но и безопасных для человека.
В наши дни такая хирургическая операция проводится не только при асците. К лапароцентезу брюшной полости часто прибегают при необходимости точного обследования пациентов после травм, при подозрении на кровотечение, прободение стенок кишечника. Благодаря малой инвазивности и минимальной травматичности, после лапароцентеза не развиваются осложнения. Главное – это соблюдение правил асептики и точной техники выполнения манипуляции врачом-хирургом.

Кому рекомендована манипуляция
Пункция брюшной полости назначается исключительно в целях диагностики и постановки точного достоверного диагноза при смазанной клинической картине. Отдельные техники лапароцентеза при асците позволяют использовать данную процедуру для лечения патологии путем эвакуации жидкости. Исследовательскую пункцию можно назвать лечебной в том случае, если, помимо обнаружения аномального образования, хирург сразу же удалит его.
Лапароцентез проводится амбулаторно, в стационарном отделении к нему прибегают в случае травматических повреждений и невыясненного диагноза. Процедуру проводят не только при асците. Показаниями для лапароцентеза могут служить и другие патологические состояния:
- подозрение на внутреннее кровотечение в животе;
- перитонит;
- перфорация кишечных стенок в результате закрытых травм;
- прободение язвы желудка или 12-перстной кишки;
- разрыв кисты;
- тупые травмы брюшной полости у пациента, находящегося в коме, тяжелом алкогольном или наркотическом опьянении и не способного указать конкретные симптомы;
- многочисленные травмы у человека без сознания в случае, если имели место серьезные повреждения и разрыв внутренних органов;
- раны с проникновением в область грудины из-за риска повреждения диафрагмы.
Жидкий материал, полученный через прокол брюшной полости, направляется на лабораторное исследование. Асцитический экссудат должен быть детально изучен на предмет примесей крови, гноя, фекалий, мочи, желчи и желудочного сока.
Противопоказания
В некоторых случаях хирургическое вмешательство в брюшную полость является недопустимым из большой вероятности неблагоприятных последствий при асците. Лапароцентез зачастую служит единственным вариантом исследования, особенно тогда, когда другие способы диагностики оказываются недостаточно информативными по поводу содержимого брюшной полости.

Прокол живота противопоказан при:
- заболеваниях свертываемости крови из-за высоких рисков развития кровотечения;
- осложненной спаечной болезни;
- сильном вздутии живота;
- рецидивирующей пупочной или эпигастральной грыже;
- кишечная непроходимость;
- вероятности травматизации кишечника или опухоли;
- беременности.
Лапароцентез нужно крайне осторожно проводить на участке, близко расположенном к мочевому пузырю, а также органах, увеличенных в размере. Стоит отметить, что наличие спаек — это не абсолютное противопоказание для осуществления манипуляции. Все дело в том, что сама по себе патология обуславливает высокую вероятность повреждения кровеносных сосудов и соседних органов. Показания к лапароцентезу при асците должны оцениваться врачом в индивидуальном порядке.
Можно ли проколоть живот дома
В ходе подготовки к запланированному вмешательству в брюшную полость при асците, техника лапароцентеза подбирается индивидуально. Пациенту назначают предварительные стандартные обследования. Больной должен сдать общие анализы мочи и крови, коагулограмму, пройти УЗИ внутренних органов и, если врач посчитает нужным и необходимым, рентгенографию с контрастным веществом.
Лапароцентез брюшной полости при асците на дому не выполняется. Степень подготовки к проведению лапароцентеза приближена к такой, какая требуется перед любым другим хирургическим вмешательством. К тому же, хирург, выполняющий манипуляцию, всегда должен быть готов к переходу от диагностического лапароцентеза к лечебной лапаротомии.
Как готовиться пациенту
За сутки до хирургического вмешательства больной должен отказаться от еды, а непосредственно перед манипуляцией опорожнить мочевой пузырь, кишечник и желудок. При серьезных повреждениях и тупых травмах живота, сопровождающихся шоком или коматозным состоянием, осуществляется искусственная вентиляция легких. Лапароцентез при асците проводят в операционной, где всегда имеется возможность экстренно перейти открытому хирургическому вмешательству.

Прокол живота осуществляется при местной анестезии, а в общем наркозе, как считают врачи, нет никакой необходимости. Перед лапароцентезом при асците, по отзывам некоторых пациентов, проводят премедикацию, которая показана людям с психическими отклонениями, а также особо впечатлительным и нервным лицам. Суть премедикации заключается в предварительном введении подкожной инъекции «Атропина сульфата», «Промедола», «Лидокаина» или «Новокаина».
Перед пункцией больному следует пройти тест на чувствительность к анестетикам, так как большинство обезболивающих препаратов вызывает аллергические реакции. Чтобы убедиться в безопасности выбранного средства, на коже предплечья пациенту делают легкую царапину стерильной иглой и наносят пару капель лекарства. Если спустя 20-30 минут никакой реакции не последовало, в том числе остался прежним цвет кожных покровов, отсутствует зуд и отечность, пробу считают удачной. При положительной реакции, сопровождающейся покраснением кожи, анестетик меняют.
О технике лапароцентеза
Для осуществления данной процедуру потребуются специальные медицинские инструменты. Прокол брюшной стенки проводится с помощью специального троакара, трубки для отвода жидкости, шприцев и зажимов. Асцитическую жидкость, извлеченную из живота, собирают в стерильную емкость, которую впоследствии отправят на бактериологическое исследование. Хирург в обязательном порядке должен использовать стерильные перчатки.

Техника лапароцентеза при асците подразумевает сидячее положение пациента, но в некоторых случаях допускается проведение операции лежа на спине. Под его ягодицы кладут клеенчатый материал, одноразовую пеленку. Для хирурга такая манипуляция не представляет особой сложности. Перед проколом место предполагаемого доступа обрабатывают антисептическим раствором.
Пункцию делают посередине живота, отступив 2-3 см вниз от пупка, иногда немного левее. Намного реже иглу запускают в срединную точку между пупком и лобковой областью. Перед тем как проникнуть троакаром внутрь брюшной полости, врач делает незначительный надрез скальпелем, чтобы рассечь кожу, слой подкожно-жировой клетчатки и мышц. Хирург должен действовать максимально осторожно, чтобы случайно соскользнувший скальпель не повредил внутренности. Сегодня хирурги все чаще начинают операцию с раздвижения тканей тупым методом, без использования ножа.
По мере продвижения троакара вглубь полости задачей хирурга является своевременная остановка кровотечения из сосудов кожи и клетчатки. В противном случае не исключаются погрешности в результатах исследования асцитической жидкости. Троакар направляют в отверстие брюшины под острым углом в 45° по отношению к мечевидному отростку грудины. Врач должен обеспечить пространство для проникновения иглы, захватив пупочное кольцо и слегка приподняв брюшную стенку. Правильная техника выполнения лапароцентеза при асците позволит совершить пункцию безопасно для пациента. Часто в процессе хирурги используют специальную нить, которую вводят в область прокола живота через апоневроз прямой мышцы брюшного пресса. Прикрепив хирургическую нить к этому мускулу, появляется возможность приподнять мягкие ткани живота.

Особенности процедуры
Техника выполнения лапароцентеза при асците брюшной полости не мешает проводить манипуляцию в амбулаторных условиях. Введение иглы осуществляется по описанному ранее принципу. Как только их полости троакара появится жидкость, инструмент наклоняют к емкости, приготовленной заранее. Во процессе оттока жидкости важно удерживать пальцами дистальный конец, чтобы он не соскочил.
При асците нельзя извлекать брюшную жидкость слишком быстро. Стремительная потеря асцитической воды может привести к резкому снижению артериального давления, в тяжелых случаях вплоть до коллапса. Это происходит из-за резкого перенаправления крови по сосудам брюшной полости, которые до этого были сдавлены жидкостью. Чтобы не допустить подобного осложнения, жидкость извлекают медленно – каждый час по 400 мл. При этом пациента не оставляют без внимания. Рядом с ним должен постоянно находиться персонал медучреждения. Ассистент хирурга в ходе процедуры, по мере уменьшения объемов живота, стягивает брюшную полость полотенцем с целью предотвращения гемодинамических расстройств.
После окончательного удаления асцитической жидкости, иглу осторожно извлекают, а разрез зашивают и накладывают стерильную повязку. Сжимающее полотенце нежелательно снимать, так как в первое время оно поможет создать правильное внутрибрюшное давление и помочь больному привыкнуть к новым условиям кровоснабжения. В случае оставления трубки для поэтапной эвакуации жидкости, больному следует периодически менять положение тела для улучшения оттока жидкости.
Чем отличается диагностический лапароцентез?
Если решение о проведении данной манипуляции принималось с целью полного обследования пациента, процедура будет проходить немного иначе. Для того чтобы обнаружить патологическое содержимое в брюшной полости, хирург использует так называемый шарящий катетер. Он соединяется со шприцем, который отсасывает асцитический экссудат. Если шприц остается пустым, то в живот вводится физраствор (приблизительно 300 мл), затем его извлекают и отправляют на исследование.

Если в ходе осуществления манипуляции потребуется осмотреть внутренние органы, то в трубку троакара помещают лапароскоп. Врач, обнаруживая тяжелые повреждения, может принять решение об оперативном лечении прямо в процессе лапароцентеза. В этом случае диагностическая процедура принимает масштабы серьезного полостного вмешательства.
Лабораторный анализ жидкости из живота
По завершении лапароцентеза полученное содержимое отправляют на исследование в лабораторию. Там оценивается не только внешний вид жидкой массы, но и составляется заключение о ее биохимических показателях. Если в биоматериале обнаруживается кровь, присутствуют элементы фекалий или примеси мочи, пациента необходимо срочно оперировать. Вызывать серьезные опасения может и характерный для перитонита гнойный серо-зеленый или желтоватый цвет. Такой внешний вид брюшной жидкости, полученной в ходе лапароцентеза, может свидетельствовать о внутрибрюшном кровотечении, прободении стенки кишечника или желудка, гнойно-воспалительном или некротическом процессе, что означает лишь одно: нельзя терять ни минуты.
Распознать кровотечение при исследовании жидкой массы из живота пациента можно по примеси эритроцитов и лейкоцитов. Кстати, с помощью лапароцентеза могут проводиться пробы для уточнения, удалось ли остановить кровотечение или нет. При этом присутствие кровяных частиц в незначительном объеме может являться ложноположительным признаком активного кровотечения.
Если в асцитическом экссудате обнаружилась моча, скорее всего, имеет место разрыв стенки мочевого пузыря. Присутствие фекалий – прямое подтверждение прободения кишечной стенки. Мутный вид жидкости и большой процент фибрина (белка) в ней указывает на перитонит, который является показанием к экстренному хирургическому лечению.

Прокол живота чаще всего делают при асците. Лапароцентез может быть показан даже при стабильном состоянии больного и отсутствии патологического содержимого в животе, если факт тупой травмы живота не исключает вероятность повреждения органа или кровотечения. Так, например, при разрыве селезенки или гематоме печени возможно их увеличение в размере и излитие крови в полость. В подобных случаях хирург устанавливает силиконовый дренаж после лапароцентеза на двое суток, обеспечивая нормальный отток жидкости.
Осложнения после лапароцентеза
Негативные последствия манипуляции развиваются в исключительных случаях. С наибольшей вероятностью может развиться инфекционный процесс в месте пункции при игнорировании правил асептики. У больных с тяжелыми заболеваниями печени и желудочно-кишечного имеется риск появления флегмоны брюшной стенки. Если врач повредит крупные сосуды, не исключено внутреннее кровотечение. Причиной повреждения внутренних органов после лапароцентеза также может стать неосторожность хирурга.
Неблагоприятным последствием лапароцентеза брюшной полости при асците может стать коллапс и кровотечение на фоне длительного истечения асцитической жидкости после пункции. При этом послеоперационный период всегда протекает без осложнений, так как данное вмешательство не требует применения общего наркоза и значительного повреждения тканей. Швы после лапароцентеза снимают спустя неделю после операции. После прокола живота больному рекомендуют воздерживаться от физических нагрузок, придерживаться ограничений в питании и соблюдать постельный режим.
Асцит при онкологической патологии
Асцит (скопление жидкости в брюшной полости) определяют у 50% больных на ранних стадиях онкологических заболеваний и почти у всех пациентов, у которых раковый процесс находится на последней стадии.
Клиника онкологии Юсуповской больницы оснащена новейшей диагностической аппаратурой ведущих мировых производителей, с помощью которой онкологи выявляют ранние стадии онкологической патологии. Химиотерапевты, радиологи, онкологи проводят лечение пациентов с асцитом в соответствии с международными стандартами оказания медицинской помощи. В то же время врачи индивидуально подходят к выбору метода лечения каждого пациента.
Причины асцита у онкологических больных
Асцит является грозным осложнением рака желудка и толстой кишки, колоректального рака, злокачественных опухолей поджелудочной железы, онкологической патологии молочных желез, яичников и матки. При накоплении в брюшной полости большого объёма жидкости повышается внутрибрюшное давление, диафрагма смещается в грудную полость. Это приводит к нарушению работы сердца, лёгких. Происходит нарушение кровообращения по сосудам.
При наличии асцита организм пациента теряет большое количество белка. Нарушается обмен веществ, развивается сердечная недостаточность и другие расстройства равновесия внутренней среды организма, которые ухудшают течение основного заболевания.
В брюшной полости здорового человека всегда есть небольшое количество жидкости. Она предотвращает склеивание между собой листков брюшины. Выработанная внутрибрюшная жидкость обратно всасывается брюшиной.
При развитии онкологических заболеваний происходит нарушение нормального функционирования организма. Происходит сбой секреторной, резорбтивной и барьерной функции листков брюшины. При этом может наблюдаться либо избыточная продукция жидкости, либо нарушение процессов ее всасывания. В результате в брюшной полости накапливается большой объём экссудата. Он может достигать двадцати литров.
Основная причина поражения брюшины злокачественными клетками – её тесное соприкосновение с органами, которые поражены раковой опухолью. Асцит при наличии онкологической патологии развивается под воздействием следующих факторов:
- Большого скопления в брюшине кровеносных и лимфатических сосудов, по которым распространяются раковые клетки;
- Плотного прилегания складок брюшины друг к другу, которое способствует стремительному распространению злокачественных клеток на прилегающие ткани;
- Прорастания раковой опухоли сквозь ткани брюшины;
- Переноса атипичных клеток на ткани брюшины в ходе выполнения оперативного вмешательства.
Причиной асцита может быть химиотерапия. Скопление жидкости в брюшине происходит вследствие раковой интоксикации. Если печень поражается первичной раковой опухолью, метастазами злокачественных клеток из новообразований иной локализации, нарушается отток крови по её венозной системе, развивается портальная гипертензия – повышение давления внутри воротной вены. Просвет венозных сосудов увеличивается, из них пропотевает плазма и накапливается в брюшной полости.
Причиной асцита может быть канцероматоз брюшины. При наличии раковой опухоли органов брюшной полости на париетальном и висцеральном листах брюшины оседают атипичные клетки. Они блокируют резорбтивную функцию, в результате чего лимфатические сосуды плохо справляются с предназначенной нагрузкой, происходит нарушение оттока лимфы. Свободная жидкость постепенно накапливается в брюшной полости. Таков механизм развития канцероматозного асцита.
Степени тяжести и клинические проявления асцита
Различают 3 степени тяжести асцита:
- Начальная стадия – в брюшной полости скапливается до полутора литров жидкости;
- Умеренный асцит – проявляется увеличением размеров живота, отёками нижних конечностей. Пациента беспокоит выраженная одышка, тяжесть в животе, изжога, запоры;
- Тяжёлая водянка – в брюшной полости скапливается от 5 до 20 литров жидкости. Кожа на животе натягивается, становится гладкой. У пациентов возникают перебои в работе сердца, развивается дыхательная недостаточность. При инфицировании жидкости развивается асцит-перитонит (воспаление листков брюшины).
Основное проявление асцита – значительное увеличение размеров и патологическое вздутие живота. Признаки водянки брюшной полости могут нарастать стремительно или в течение нескольких месяцев. Асцит проявляется следующими клиническими симптомами:
- Чувством распирания в брюшной полости;
- Болевыми ощущениями в области живота и таза;
- Повышенным газообразованием (метеоризмом);
- Отрыжкой;
- Изжогой;
- Нарушением пищеварения;
- Увеличением размеров живота;
- Выпячиванием пупка.
Врачи клиники онкологии проводят оценку клинических проявлений заболевания и проводят дифференциальную диагностику рака с другими болезнями, проявлением которых является асцит.
Диагностика асцита у онкобольных
Асцит врачи выявляют во время осмотра пациента. Онкологи Юсуповской больницы проводят комплексное обследование пациентов, которое позволяет выявить причину скопления жидкости в брюшной полости. Один из наиболее достоверных методов диагностики – ультразвуковое исследование. Во время процедуры врач не только чётко видит жидкость, но и высчитывает её объем.
При асците онкологи обязательно выполняют лапароцентез. После прокола передней брюшной стенки врач аспирирует жидкость из брюшной полости и отправляет в лабораторию для исследования. С помощью компьютерной томографии рентгенологии определяют наличие злокачественных новообразований в печени, которые вызывают портальную гипертензию.
Лечение асцита у онкобольных
Медикаментозная терапия асцита не проводится из-за низкой эффективности. Антагонисты альдостерона и диуретики нормализуют водно-солевой обмен и предотвращают избыточную секрецию перитонеальной жидкости. Онкологи Юсуповской больницы на поздних стадиях онкологического заболевания пациентам с асцитом предлагают выполнить паллиативную операцию:
- Оментогепатофренопексию;
- Деперитонизацию;
- Установку перитонеовенозного шунта.
Врачи клиники онкологии при асците проводят традиционную или внутриполостную химиотерапию – после удаления жидкости в брюшную полость вводят химиопрепарат. Для удаления жидкости выполняют лапароцентез. Процедуру не проводят при наличии следующих противопоказаний:
- Спаечного процесса внутри брюшной полости;
- Выраженного метеоризма;
- Перфорации стенок кишечника;
- Гнойных инфекционных процессов.
Пациентам после удаления жидкости из брюшной полости обеспечивают сбалансированное и калорийное питание. Это позволяет обеспечить потребности организма в белках, углеводах, витаминах и минералах. Потребление жиров сокращают. Строго контролируется потребление пациентом соли. Объём употребляемой жидкости ограничивают одним литром в сутки (без учёта первых блюд).
Асцит неракового происхождения
Асцит – следствие различных нарушений, которые происходят в организме. Тактика лечения зависит от патологического процесса, который вызвал скопление жидкости в брюшной полости:
- Для лечения острой сердечной недостаточности кардиологи Юсуповской больницы назначают пациентам метаболики, бета-блокаторы, ингибиторы АПФ;
- При инфекционных и токсических поражениях печени проводят терапию гепатопротекторами;
- Если асцит развился по причине низкого уровня белка в крови, проводят инфузии альбумина;
- Асцит, развившийся вследствие туберкулёза брюшины, лечат противотуберкулёзными препаратами.
Для выведения жидкости из организма пациентам с асцитом назначают мочегонные препараты. Основной метод устранения асцита – удаление скопившейся жидкости посредством прокола брюшной стенки с последующей установкой дренажа. При устойчивом асците проводят реинфузию перитонеальной жидкости после её фильтрации. Перитонеовенозный шунт при асците брюшной полости обеспечивает поступление жидкости в общий кровоток. Для этого хирурги формируют конструкцию с клапаном, при помощи которой жидкость из брюшной полости во время вдоха поступает в систему верхней полой вены.
Оментогепатофренопексию при асците брюшной полости выполняют с целью снижения давления в венозной системе. Хирург подшивает сальник к диафрагме и печени. После чего во время дыхательных движений вены разгружаются от крови. В итоге уменьшается выход жидкости через стенку сосудов в брюшную полость. В результате деперитонизации (иссечения участков брюшины) создаются дополнительные пути оттока для перитонеальной жидкости.
Прогноз при асците
Продолжительность жизни при асците зависит от следующих факторов:
- Функционирования почек и печени;
- Деятельности сердечно-сосудистой системы;
- Эффективности проводимой терапии основного заболевания.
Для того чтобы увеличить продолжительность и улучшить качество жизни пациента с асцитом, который развился вследствие онкологической патологии, обращайтесь к онкологам Юсуповской больницы. Врачи клиники онкологии проводят терапию, направленную на устранение причины накопления избыточного количества жидкости в брюшной полости, проводят симптоматическое лечение.



