Острый аппендицит (ар pendicitis ас uta) – это острое воспалительное заболевание червеобразного отростка, возбудителем которого, как правило, является. Презентация “Острый аппендицит” по медицине – проект, доклад Острый аппендицит презентация
Острый аппендицит (ар pendicitis ас uta) – это острое воспалительное заболевание червеобразного отростка, возбудителем которого, как правило, является. Презентация “Острый аппендицит” по медицине – проект, доклад Острый аппендицит презентация

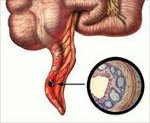
Аппендикс, lat. appendix vermiformis – червеобразный отросток, 5-7 см в длину (иногда 20 см), 1 см в диаметре, слепо заканчивающейся, трубкообразной формы.
Аппендицит – термин с окончанием на (-ит). В медицине такое окончание используется для обозначения воспаления, в данном случае воспаление аппендикса.
Диагноз острый аппендицит является клиническим. Определяется типичной историей заболевания (анамнез) и другими диагностическими признаками. Причина болезни достоверно не установлена и имеет многофакторный характер. Аппендицит может быть вызван обтурацией (перекрытие просвета), погрешностями в питании, наследственностью. Метод выбора (главный метод) в лечении – аппендэктомия (хирургическое удаление аппендикса), которая, все чаще, производится лапароскопическим методом.
Острый аппендицит является ведущей причиной состояний под общим названием «острый живот», которые расцениваются как неотложные ситуации. Частота колеблется в пределах 4-5 человек на 1000 населения в год. Может возникать в любом возрасте, но преимущественно в периоде 11-20 лет. По статистике, имеется некоторое различие в частоте возникновения по половому признаку, в соотношении 1.4 мужчины : 1 женщины. С 1940-х годов в клиниках ученые наблюдают снижение заболеваемости, хотя причина этой тенденции не установлена.
Диагностика острого аппендицита опирается на тщательный анамнез и клинико-лабораторные методы.
Симптомы острого аппендицита

Базовый и самый главный признак аппендицита – боль в животе. Патогномоничной (характерной именно для этого заболевания) особенностью является перемещение болезненных ощущений из околопупочной области в подвздошную. Пациент говорит, что вначале боль усиливалась в районе пупка в первые сутки, а потом переместилась в правый бок. Эту особенность впервые заметил и описал в своей практике американский хирург Дж.Б. Мерфи. Перемещение локализации боли характерно для 50% случаев острого аппендицита. Это связанно с особенностями иннервации кишечника. В начале процесса болевые сигналы поступают по висцеральным нервным путям, а затем, в результате прогрессирования воспаления и вовлечения париетальной (пристеночной) брюшины, боль перемещается в правую подвздошную область.
Другими характерными симптомами, которые часто сопровождают острый аппендицит, могут быть потеря аппетита, тошнота, понос, запор.
Обильная, неукротимая рвота свидетельствует о том, что произошел разрыв аппендикулярного отростка и развивается воспаление брюшной полости (перитонит). Для простого аппендицита данный симптом нехарактерен.
Мета-анализ данных симптомов и признаков данного заболевания не позволил сделать какой-то один диагностический вывод, но определил, что миграция боли из околопупочной зоны в правую подвздошную, чаще всего, связана с острым аппендицитом.
Картина болезни у пациентов с крайностями возрастного спектра, таких как младенцы, дети и старики, а также при неспецифичном расположении червеобразного отростка – может сильно отличаться от классического симптоматического представления болезни. Что приводит к сложностям в постановке верного диагноза, поэтому таких пациентов наблюдают с особой настороженностью.
Объективные признаки
Незначительная эритема (покраснение) кожи, сухость языка, зловонное дыхание и лихорадка до 38ᵒС – общие симптомы, которые объективно наблюдаются при осмотре пациентов с острым аппендицитом.
При обследовании живота определяется напряженность мышц брюшной стенки и повышенная чувствительность в подвздошной области справа. Пациенты сообщают о том, что боль усиливается при движениях или при покашливании. Если провести линию от пупка к передней верхней ости подвздошной кости (наиболее выступающее место костей таза спереди), можно определить точку наибольшей чувствительности (точка Мак-Берни), которая располагается на 2/3 книзу по этой линии.
При ректальном, либо вагинальном осмотре пациента, иногда не выявляется никаких особенностей, хотя может проявляться повышенная чувствительность в правом боку. Ректальный осмотр является дополнительным методом обследования и не может быть определяющим в постановке диагноза.
Существует большое количество приемов, которые используют в диагностике острого аппендицита, все они направлены на выявление признаков раздражения брюшины (именно вовлечение брюшины в воспалительный процесс дает характерные болезненные признаки). Вот некоторые из них:
- Симптом Аарона – при надавливании в правом боку возникает болезненность в области желудка.
- Симптом Бартоломью-Михельсона – при пальпации (надавливании) в правом боку болезненность больше, когда пациент лежит на левом боку.
- Симптом Бриттена – при надавливании в болезненной точке в правом боку правое яичко подтягивается вверх.
- Симптом Воскресенского – натягивается рубашка пациента и резким движением сверху вниз к правой подвздошной области по ней проводят двумя пальцами, при этом в конце движения наблюдается резкая болезненность в правом боку.
- Симптом Иванова – расстояние от пупка к наиболее выступающей части таза справа меньше чем слева.
- Симптом Коупа – боль усиливается, если больной лежит на левом боку и разгибает бедро.
- Симптом Затлера – если пациент сидит и поднимает правую ногу, боль усиливается.
- Симптом Островского – боль усиливается, когда больной лежит и поднимает правую ногу, затем доктор резко опускает ее в горизонтальное положение.
Специальные методы диагностики аппендицита

Диагностика аппендицита, в большинстве случаев, не требует каких-либо дополнительных методов обследования и является клинической. Не существует специфичного теста на определение данной патологии, который мог бы точно определить, в конкретном случае, наличие аппендицита. Разумное использование общих анализов мочи, крови, тестов на воспалительные реакции позволяют подтвердить диагноз, полученный при клиническом обследовании, отдифференцировать воспаление аппендикса от других заболеваний. Были предложены определенные схемы и алгоритмы дополнительных методов обследования, но они не получили широкого распространения.
Применение радиоволновой диагностики в определении аппендицита при системном анализе показало, что такие методы должны быть использованы у тех больных, у которых есть определенные сложности в клинико-лабораторном обследовании. Метод УЗИ требует высокого профессионализма от исследователя и имеет более низкую достоверность, чем компьютерная томография (КТ). Но в отличие от КТ, УЗИ не подвергает пациента ионизирующему облучению. Статистические данные показывают, что использование этих технологий достоверно снижают частоту госпитализаций с острым аппендицитом и риск диагностической ошибки.
С какими заболеваниями можно спутать острый аппендицит?
Острый аппендицит необходимо отличить от всех заболеваний, которым характерна боль в правом боку.
- кишечная непроходимость;
- инвагинация кишечника;
- острый холецистит;
- перфорация при язвенной болезни;
- мезоденит;
- дивертикул Меккеля;
- панкреатит;
- грыжа.
- почечная колика;
- пиелонефрит справа;
- инфекции мочевыводящих путей.
- внематочная беременность;
- апоплексия яичника;
- сальпингоофорит.
- гастроэнтерит;
- нижнедолевая пневмония;
- диабетический кетоацидоз;
- порфирия.
При этом, дифференциальная диагностика не должна выходить за определенные временные рамки, так как «острый живот» – симптомокомплекс, угрожающий жизни пациента.
Лечение острого аппендицита

Герберт Фитц является первым автором, в публикациях которого говорится о необходимости ранней диагностики и оперативного лечения острого аппендицита. Эта тактика лечения актуальна и сегодня, оперативное вмешательство – метод выбора при воспалении аппендикса. Нет достоверных доказательств, подтверждающих идею, что обезболивание при «остром животе» противопоказано на основании возможного риска смазать клиническую картину. Так же пациентам назначают превентивное (предупреждающее) антибактериальное лечение средствами с широким спектром действия, которое необходимо для снижения риска возникновения послеоперационной раневой инфекции.
Сроки оперативного лечения
Недавнее ретроспективное исследование не обнаружило существенных различий между ранней (до 12 часов после подтверждения диагноза) или поздней (12-24 часа после подтверждения диагноза) аппендэктомией. После 36 часов с момента появления первых симптомов вероятность перфорации (разрыва) аппендикса составляет 16-36% и увеличивается на 5% каждые последующие 12 часов. Поэтому, после подтверждения диагноза, операция должна быть выполнена без лишнего промедления.
Операция
Традиционно аппендэктомия проводится открытым способом, когда делается разрез в точке Мак-Берни перпендикулярно линии, соединяющей пупок и переднюю подвздошную ость. Однако, доля открытых оперативных вмешательств существенно снизилась после появления лапароскопических методик.
Преимущества лапароскопической аппендэктомии:
- Снижается риск раневых инфекций.
- Низкий уровень послеоперационных болей.
- Сокращается время пребывания в стационаре.
- Уменьшается длительность периода нетрудоспособности.
Еще одним преимуществом этой методики является возможность предварительно провести лапороскопическую диагностику и выявить альтернативную причину «острого живота».
При том, что лапароскопическая аппендэктомия набирает все большую популярность, этот метод остается более требовательным к техническому оснащению операционной и квалификации хирурга. Выбор оперативной методики определяется уровнем знаний оперирующего хирурга и наличием специального оборудования.
Также, возможно позитивное разрешение аппендицита без хирургического вмешательства, на фоне раннего применения внутривенных антибиотиков. Но высокая частота рецидивов (повторного заболевания) при консервативном лечении и более низкий риск смертности при хирургическом лечении – определяют использование антибактериальной терапии аппендицита только у тех пациентов, которым, по тем или иным причинам, противопоказано оперативное вмешательство.
Возможные осложнения аппендицита

Аппендэктомия относительно безопасная операция, показатель смертности при простом аппендиците в пределах 0,8 на 1000 случаев, а при перфорации аппендикса 5,1 на 1000. Вероятность перфорации, указанная выше, составляет 16-30%, однако, у пациентов старческого возраста и детей этот показатель может достигать 97%, что связано со сложностями в диагностике. Высокий уровень смертности и осложнений в случаях перфорации аппендикса определяет отрицательные эффекты при аппендэктомии на уровне 20-25%. Различные осложнения не исключены при хирургическом лечении и простого аппендицита, несмотря на позитивные тенденции к снижению их общего числа.
Раневые инфекции
Раневые инфекции возникают в результате интраоперационного обсеменения патогенными микроорганизмами. Вероятность развития данного осложнения колеблется от 5%, при простом аппендиците, до 20%, в случаях гангрены или перфорации аппендикса. Использование в предоперационном периоде антибиотиков значительно снижает количество случаев раневых инфекций.
Интраабдоминальный абсцесс
Интраабдоминальный абсцесс, или абсцесс полости таза, развивается из-за тотального инфицирования, например, при перфорации аппендикса. Для данного осложнения характерны лихорадка и наличие диагностических признаков на УЗИ или КТ исследовании. При абсцессах может возникнуть необходимость в лечении посредством дренажных методик. Количество случаев данного осложнения так же снижается при использовании превентивной антибактериальной терапии.
Аппендикулярный инфильтрат
Аппендикулярный инфильтрат (уплотнение) обычно возникает на 3 сутки от начала заболевания. Это уплотнение, которое хорошо прощупывается, образуется в результате обволакивания воспаленного червеобразного отростка брюшиной либо петлями кишечника. При этом яркая симптоматика, свойственная обычному аппендициту, смазывается. Болезненность слабо выражена, температура либо в пределах нормы, либо субфебрильная. Хорошо поддается диагностике с помощью УЗИ и КТ. Но, необходимо проводить тщательный дифференциальный анализ с опухолевыми процессами, особенно улиц старческого возраста. Аппендикулярный инфильтрат при адекватной антибактериальной терапии может разрешаться без оперативного вмешательства, при этом сохраняется высокий риск повторного заболевания.
Аппендикулярный абсцесс
Аппендикулярный абсцесс (нагноение) сопровождается ярко выраженной лихорадкой, тахикардией и лейкоцитозом. Чаще всего, абсцесс локализуется в подвздошной области, реже в полости малого таза. Ректальное обследование при этой патологии имеет высокую информативность. Диагноз подтверждается на УЗИ и КТ. Хирургическое лечение только открытым методом с установкой дренажной системы.
Хронический аппендицит
Общее количество случаев хронического аппендицита составляет не более 1%. Обычно, это заболевание развивается после приступа острого аппендицита. Причиной могут быть спайки и рубцы, которые сужают просвет отростка, а также оставшаяся инфекция. В периоды ремиссии (временного выздоровления) клинических признаков не наблюдается. С целью предотвратить риск развития острого воспалительного процесса показана плановая аппендэктомия.
Аппендицит и беременность

Наиболее частым не акушерским оперативным вмешательством при беременности является аппендэктомия, с частотой от 0,15 до 2,1 на 1000 беременных. Недавнее крупномасштабное исследование со случайной выборкой показало, что у беременных женщин риск развития аппендицита ниже чем у небеременных, особенно в 3-ем триместре. Смещение аппендикулярного отростка, из-за роста беременной матки, существенно осложняет диагностику, аппендицит часто путают с началом родовой деятельности. Возможна нехарактерная картина клинических проявлений. Тошнота и рвота ассоциирована с болью в любых отделах брюшной полости справа. В случаях простого аппендицита материнская смертность незначительна, но увеличивается до 4% при перфорации аппендикса. Смертность плода на уровне 0-1,5% при простом аппендиците, и 20-35% при перфорации.
Острый аппендицит
Острый аппендицит – острый неспецифический процесс воспаления червеобразного отростка – придаточного образования слепой кишки. Клиника острого аппендицита манифестирует с появления тупой боли в надчревной области, которая затем смещается в правую подвздошную область; отмечаются тошнота, рвота, субфебрилитет. Диагностика острого аппендицита основывается на выявлении характерных симптомов при исследовании живота, изменений в периферической крови, УЗИ; при этом исключаются другие заболевания брюшной полости и малого таза. При остром аппендиците выполняется аппендэктомия – удаление измененного червеобразного отростка.
МКБ-10
Общие сведения
Острый аппендицит является наиболее частым хирургическим заболеванием, на долю которого в оперативной гастроэнтерологии приходится более 80%. Острый аппендицит чаще встречается у лиц в возрасте 20-40 лет, хотя также может возникнуть в детском или пожилом возрасте. Несмотря на достижения в области диагностики и совершенствование хирургических методов лечения, послеоперационные осложнения при остром аппендиците составляют 5-9%, а летальность – 0,1-0,3%.
Причины острого аппендицита
В вопросе о причинах развития острого аппендицита до сих пор не существует единого мнения. Среди этиологических теорий острого аппендицита обсуждаются механическая, инфекционная, ангионевротическая, аллергическая, иммунологическая и др. Считается, что ведущим фактором воспаления аппендикса (аппендицита) выступает механическая блокада просвета червеобразного отростка, вызванная каловым камнем, инородным телом, паразитами, гиперплазией лимфоидной ткани. Это приводит к скоплению в отростке слизи, активизации бактериальной флоры, воспалению стенок аппендикса, сосудистому тромбозу.
Согласно инфекционной теории, инициировать развитие острого аппендицита могут различные инфекционные заболевания – амебиаз, паразитарные инфекции, туберкулез, иерсиниоз, брюшной тиф и др. Сторонники ангионевротической теории придерживаются мнения о первостепенности трофических нарушений в стенке червеобразного отростка, связанных с нарушением его иннервации.
В определенной степени способствовать развитию острого аппендицита может алиментарный фактор. Известно, что употребление преимущественно мясной пищи способствует нарушению моторно-эвакуаторной функции кишечника, склонности к запорам, что, в свою очередь, предрасполагает к развитию острого аппендицита. Также к неблагоприятным фоновым факторам относят дисбактериоз кишечника, снижение резистентности организма, некоторые виды расположения аппендикса по отношению к слепой кишке.
Острый аппендицит вызывается неспецифической микробной флорой: анаэробными неспорообразующими микроорганизмами (бактероидами и анаэробными кокками – в 90% случаев), аэробными возбудителями (кишечной палочкой, энтерококками, клебсиеллой и др. – 6-8 %), реже – вирусами, простейшими, присутствующими в отростке. Основной механизм инфицирования червеобразного отростка – энтерогенный; лимфогенный и гематогенный пути проникновения инфекции не играют ведущей роли в патогенезе острого аппендицита.
Классификация острого аппендицита
Острый аппендицит может протекать в простой (катаральной) или деструктивной форме (флегмонозной, апостематозной, флегмонозно-язвенной, гангренозной).
Катаральная форма острого аппендицита (катаральный аппендицит) характеризуется расстройствами лимфо- и кровообращения в стенке отростка, его отеком, развитием конусовидных фокусов экссудативного воспаления (первичных аффектов). Макроскопически аппендикс выглядит набухшим и полнокровным, серозная оболочка – тусклой. Катаральные изменения могут носить обратимый характер; в противном случае, при их прогрессировании, простой острый аппендицит переходит в деструктивный.
К исходу первых суток от начала острого катарального воспаления лейкоцитарная инфильтрация распространяется на все слои стенки аппендикса, что соответствует флегмонозной стадии острого аппендицита. Стенки отростка утолщаются, в его просвете образуется гной, брыжейка становится отечной и гиперемированной, в брюшной полости появляется серозно-фибринозный или серозно-гнойный выпот. Диффузное гнойное воспаление аппендикса с множественными микроабсцессами расценивается как апостематозный острый аппендицит. При изъязвлениях стенок червеобразного отростка развивается флегмонозно-язвенный аппендицит, который при нарастании гнойно-деструктивных изменений переходит в гангренозный.
Симптомы острого аппендицита
В развитии острого аппендицита выделяют раннюю стадию (до 12 часов), стадию деструктивных изменений (от 12 часов до 2-х суток) и стадию осложнений (от 48 часов). Клинические проявления острого аппендицита манифестируют внезапно, без каких-либо предвестников или продромальных признаков. В отдельных случаях за несколько часов до развития клиники острого аппендицита могут отмечаться неспецифические явления – слабость, ухудшение самочувствия, потеря аппетита. Для стадии развернутых клинических проявлений острого аппендицита типичны болевой синдром и диспепсические нарушения (тошнота, рвота, задержка газов и стула).
Боль в животе при остром аппендиците – наиболее ранний и непреходящий симптом. В начальной стадии боль локализуется в эпигастрии или околопупочной области, носит неинтенсивный, тупой характер. При кашле, резкой перемене положения туловища боль усиливается. Через несколько часов от появления боль смещается в правую подвздошную область и может характеризоваться пациентами как дергающая, колющая, жгущая, режущая, острая, тупая. В зависимости от расположения червеобразного отростка боли могут иррадиировать в пупок, поясницу, пах, подложечную область.
При остром аппендиците, как правило, отмечаются симптомы нарушения пищеварения: тошнота, однократная рвота, метеоризм, запор, иногда – жидкий стул. Температура тела обычно повышается до субфебрильных значений.
В стадии деструктивных изменений болевой синдром усиливается, что заметно отражается на состоянии больных. Температура тела увеличивается до 38,5-390С, нарастает интоксикации, отмечается тахикардия до 130-140 уд. в мин. В некоторых случаях может наблюдаться парадоксальная реакция, когда боли, напротив, уменьшаются или исчезают. Это довольно грозный признак, свидетельствующий о гангрене отростка.
Деструктивные формы острого аппендицита часто сопровождаются осложнениями – развитием аппендикулярного абсцесса, периаппендицита, мезентериолита, абсцесса брюшной полости, перфорацией стенки отростка и перитонитом, сепсисом.
Диагностика острого аппендицита
Для острого аппендицита характерен ряд абдоминальных симптомов: отставание правых отделов живота при дыхании (симптом Иванова), напряжение мышц передней брюшной стенки, симптом раздражения брюшины (Щеткина-Блюмберга), болезненность в правой подвздошной области при перкуссии (симптом Раздольского), усиление боли в положении на левом боку (симптом Ситковского, Бартомье-Михельсона) и др. Изменения в лейкоцитарной формуле крови нарастают в соответствии со стадиями острого аппендицита – от 10-12х10 9 /л при катаральном воспалении до 14-18х10 9 /л и выше – при гнойно-деструктивных формах.
С целью дифференциальной диагностики проводится ректальное или вагинальное исследование. Для исключения другой острой патологии живота выполняется УЗИ органов брюшной полости, которое также обнаруживает увеличение и утолщение отростка, наличие выпота в брюшной полости. При неясной клинико-лабораторной картине прибегают к проведению диагностической лапароскопии.
Лечение острого аппендицита
При остром аппендиците показано как можно более раннее удаление воспаленного червеобразного отростка – аппендэктомия. В типичных случаях острого аппендицита используется доступ к червеобразному отростку по Волковичу-Дьяконову – косой разрез в правой подвздошной ямке.
В диагностически неясных ситуациях используется параректальный доступ по Ленандеру, при котором операционный разрез проходит параллельно наружному краю правой прямой мышцы выше и ниже пупка. К средне-срединной или нижне-срединной лапаротомии прибегают в тех случаях, если течение острого аппендицита осложнилось перитонитом.
В последние годы, с развитием малоинвазивной хирургии, операция нередко выполняется через лапароскопический доступ (лапароскопическая аппендэктомия).
Прогноз при остром аппендиците
Своевременное обращение за медицинской помощью и раннее хирургическое вмешательство являются залогом благоприятного исхода острого аппендицита. Возвращение к обычной физической и трудовой активности обычно разрешается через 3 недели после аппендэктомии.
В случае развития осложнений острого аппендицита (аппендикулярного инфильтрата, локальных абсцессов в брюшной полости – тазового, межкишечного, поддиафрагмалъного, разлитого перитонита, пилефлебита, спаечной кишечной непроходимости и др.) прогноз серьезный.
Презентация по биологии на тему “аппендицит” (8 класс)


























Описание презентации по отдельным слайдам:
Аппендицит Выполнила учитель биологии МБОУ СОШ №43 г. Хабаровска Абрамова Елена Александровна
Понятие Аппендицит – это воспаление червеобразного отростка слепой кишки
Из истории… О червеобразном отростке людям было известно еще с давних времен. Впервые строение червеобразного отростка описал великий Леонардо да Винчи.
Первый раз аппендицит успешно вырезал Claudius Amyand в 1735 году в Англии мальчику в возрасте 10 лет. До изобретения операции аппендицит более чем в 90% заканчивался смертью больного. При остром аппендиците, осложненном перитонитом червеобразный отросток был удален в 1884 году в Англии Мохамедом, в Германии – Кронлейном, в России в 1890 году – Трояновым.
В начале 19 века в Англии были подробно описаны симптомы и признаки аппендицита. Термин аппендицит впервые был введен в 1886 году. В России впервые операцию по удалению червеобразного отростка осуществил хирург Домбровский. Сегодня основным методом лечения острого аппендицита также остается аппендэктомия (удаление аппендицита хирургическим путем).
Причины возникновения аппендицита: Наличие бактерий в кишечнике (в норме кишечник взрослого человека содержит до 3 кг. бактериальной массы, поэтому в червеобразном отростке бактерии присутствуют всегда) Закупорка просвета червеобразного отростка (когда просвет червеобразного отростка не сообщается с просветом кишечника). Закупорка червеобразного отростка может возникнуть из-за его спазма (сильное сжатие его стенок) или из-за проникшего в него из кишечника инородного тела. К основным причинам закупорки просвета червеобразного отростка, а следовательно возникновения аппендицита относятся: Каловые массы, которые попадают в просвет червеобразного отростка. Попав в аппендикс, каловые массы становятся твердыми как камень («камни из кала») и способствуют развитию инфекции. Употребление в пищу различных косточек от фруктов, семечек. Попав в кишечник, косточки и твердые семена могут привести к закупорке просвета червеобразного отростка. Инородные тела. Чаще всего инородные тела являются причиной развития аппендицита у детей, из за проглатывания ими мелких деталей игрушек.
Острый аппендицит Острый аппендицит— воспалительное заболевание червеобразного отростка слепой кишки, вызываемое различной гноеродной микрофлорой.
Симптомы болезни: Вначале боль ощущается во всем животе, но спустя 5-6 часов она концентрируется в правой подвздошной области
Кроме боли больного еще может беспокоить рвота, иногда понос. Язык часто покрыт белым налетом В правой нижней части живота заметно напряжены мышцы, а больной будет чувствовать боль при пальпации. Анализ крови показывает увеличенное количество лейкоцитов и ускоренное СОЭ ( скорость оседания эритроцитов)
3 способа определения аппендицита: Симптом Щеткина – Блюмберга. Симптом Ровзинга. Симптом Ситковского.
Симптом Щеткина – Блюмберга Осторожное постепенное надавливание на брюшную стенку в области правой подвздошной ямки больной переносит легко, а внезапное, быстрое прекращение давление ( отнятие руки), вызывает острую боль.
Симптом Ровзенга Легкое постепенное надавливание на брюшную стенку слева в области нисходящей толстой кишки и постепенное продвижение при давлении по ходу толстой кишки в направлении слепой кишки вызывает боль в правой подвздошной области.
Симптом Ситковского Боль усиливается при поворачивании больного на левый бок.
Хронический аппендицит Рецидивирующий аппендицит развивается, когда при первом приступе острого аппендицита не была произведена операция аппендэктомии. При обследовании живота у больных может быть положительным симптом Волковича (дряблость мышц правой половины живота, по сравнению с левой).
Аппендицит у детей У детей лишь 30% случаев болезни протекают типично,70% – не типичные. У детей до 3-х лет боль не сосредоточена в каком-то одном месте. Ребенок становится плаксивым, теряет аппетит, может появиться рвота, повышение температуры до 39 градусов. Не дает прикоснуться к животу. Слизистые оболочки рта и языка сухие, быстро наступает обезвоживание.
Аппендицит у детей У детей в возрасте от 3-х до 7-ми лет картина иная: они жалуются на боль в области пупка, которая затем перемещается в правую подвздошную область. Температура может быть нормальной или повысится до 37,5 градусов.
Аппендицит у беременных У беременных вследствие оттеснения слепой кишки увеличенной маткой отросток располагается далеко от брюшины, что приводит к смещению локализации боли и отсутствию напряжения мышц, нечетко выражены симптомы раздражения брюшины.
Аппендицит у людей пожилого возраста Заболевание развивается медленно, клиническая картина стертая. Живот мягкий, болезненность в правой нижней части. Температура и пульс в пределах нормы или слегка повышены. Лейкоцитоз незначителен. Часто больных госпитализируют уже с осложнениями.
При подозрении на приступ аппендицита необходимо срочно вызвать скорую помощь и госпитализировать больного
Лечение. Операция по удалению аппендицита проводится двумя способами: Традиционно и эндоскопически.
Традиционный способ: При традиционной операции над воспаленным отростком делается надрез длиной 8-10 см. Хирург разрезает мышцы, осматривает отросток, и, если окружающие его ткани не воспалены, аппендикс удаляют, а отверстие в месте прикрепления аппендикса зашивают.
Эндоскопия: В живот пациента вводят тонкую трубку с камерой. Инструменты вводят через специальные отверстия и удаляют отросток под постоянным визуальным контролем. Разрезы небольшие, послеоперационный период проходит намного легче и быстрее.
Период реабилитации. Первые несколько суток после операции следует придерживаться диеты под номером «0». Меню при этой диете составлено исключительно из жидких блюд или желе. При этом кушать нужно с равными промежутками даже в темное время суток, но порции должны быть небольшими. Категорически запрещено использовать молоко, а также любую твердую пищу, даже измельченную и превращенную в кашу. Продолжительность диеты не дольше трех суток.
Презентация на тему: Острый аппендицит
Острый аппендицит – воспаление червеобразного отростка слепой кишки, одно из самых распространенных хирургических заболеваний. Заболеваемость острым аппендицитом составляет 4-5 человек на 1000 населения. Наиболее часто острый аппендицит встречается в возрасте от 20 до 40 лет, женщины болеют в 2 раза чаще, чем мужчины. Летальность составляет 0,1-0,3 %, послеоперационные осложнения – 5-9 %. Острый аппендицит – воспаление червеобразного отростка слепой кишки, одно из самых распространенных хирургических заболеваний. Заболеваемость острым аппендицитом составляет 4-5 человек на 1000 населения. Наиболее часто острый аппендицит встречается в возрасте от 20 до 40 лет, женщины болеют в 2 раза чаще, чем мужчины. Летальность составляет 0,1-0,3 %, послеоперационные осложнения – 5-9 %.
Червеобразный отросток — непосредственное продолжение слепой кишки. Он располагается у места слияния трех продольных лент (тений). Длина его колеблется в очень широких пределах. В среднем она составляет 7-10 см, но может варьировать от 0,5 до 30 см и более. В большинстве случаев аппендикс имеет брыжеечку — дупликатуру брюшины. Периваскулярно по ходу артерии червеобразного отростка в него проникают нервы — производные верхнего мезентериального сплетения. Червеобразный отросток — непосредственное продолжение слепой кишки. Он располагается у места слияния трех продольных лент (тений). Длина его колеблется в очень широких пределах. В среднем она составляет 7-10 см, но может варьировать от 0,5 до 30 см и более. В большинстве случаев аппендикс имеет брыжеечку — дупликатуру брюшины. Периваскулярно по ходу артерии червеобразного отростка в него проникают нервы — производные верхнего мезентериального сплетения.
Большинство исследователей считает его своеобразной миндалиной желудочно-кишечного тракта, поскольку он содержит в слизистой оболочке большое количество лимфоидной ткани. Лимфоидная ткань наиболее развита в детском возрасте, особенно в 12-16 лет. Начиная с 30 лет количество фолликулов значительно уменьшается, а к 60 годам они полностью исчезают. Большинство исследователей считает его своеобразной миндалиной желудочно-кишечного тракта, поскольку он содержит в слизистой оболочке большое количество лимфоидной ткани. Лимфоидная ткань наиболее развита в детском возрасте, особенно в 12-16 лет. Начиная с 30 лет количество фолликулов значительно уменьшается, а к 60 годам они полностью исчезают.
Чаще всего червеобразный отросток расположен внутри брюшины и верхушкой направлен вниз. Чаще всего червеобразный отросток расположен внутри брюшины и верхушкой направлен вниз. Однако встречаются различные варианты его расположения как по отношению к слепой кишке, так и в зависимости от местоположения самой кишки.
Различают (по Аллену ): Различают (по Аллену ):
Различают (по Аллену): Различают (по Аллену):
Кроме того, различают: Кроме того, различают: Подпеченочное (наиболее часто у беременных в III триместре, но также встречается у другой категории больных) Левостороннее (situs viscerum inversus )
Причины возникновения острого аппендицита до настоящего времени изучены далеко не полностью. Для объяснения механизмов развития воспаления в червеобразном отростке предложено множество теорий. Причины возникновения острого аппендицита до настоящего времени изучены далеко не полностью. Для объяснения механизмов развития воспаления в червеобразном отростке предложено множество теорий. Основные теории: Инфекционная; Нейрососудистая; Способствующие факторы: Обтурация (камень, глисты и др.) Заболевания ЖКТ
Инфекционная теория: Инфекционная теория: Сторонники инфекционной теории считают основной причиной острого воспаления червеобразного отростка полимикробную инфекцию, обитающую в здоровом кишечнике (кишечная палочка, стафилококк, стрептококк). При этом значительное место отводится предрасполагающим моментам, из которых бесспорными являются травмы слизистой оболочки отростка инородными телами, каловыми камнями, кусочками твердой пищи, кишечными паразитами, а также атония кишечника, изменение реактивности организма и др. Все это, бесспорно, приводит к нарушениям барьерной функции эпителия слизистой оболочки червеобразного отростка и проникновению в него микроорганизмов.
Нейрососудистая теория: Нейрососудистая теория: Сторонники нейрососудистой теории считают, что вначале наступит рефлекторное нарушения регионарного кровотока в отростке (спазм сосудов, ишемия), а затем тромбоз питающих сосудов, приводящие к трофическим расстройствам в стенке отростка, вплоть до некроза. Некоторые исследователи придают важное значение аллергическому фактору. В пользу этой теории свидетельствует значительное количество слизи и кристаллов Шарко – Лейдена в просвете червеобразного отростка.
Современные представления: Современные представления: Процесс начинается с функциональных расстройств со стороны илеоцекального угла (баугиноспазм), слепой кишки и червеобразного отростка. К возникновению спастических явлений ведут нарушения пищеварения (усиление гнилостных процессов в кишечнике, атония и др.), в результате чего плохо опорожняется толстая кишка и червеобразный отросток. Провоцировать спазм могут находящиеся в отростке инородные тела, каловые камни, глисты. Спазм гладкой мускулатуры отростка приводит также к регионарному сосудистому спазму и локальному нарушению трофики слизистой оболочки (первичный аффект Ашоффа).
Современные представления: Современные представления: Нарушение эвакуации, застой кишечного содержимого способствуют повышению вирулентности кишечной микрофлоры, которая при наличии первичного аффекта легко проникает в стенку отростка и вызывает в нем типичный воспалительный процесс. Вначале наступает лейкоцитарное пропитывание только слизистой оболочки и подслизистого слоя, а затем всех слоев червеобразного отростка. Инфильтрация сопровождается также перестройкой лимфоидной ткани (гиперплазия). Возникновение зон ишемии и некроза способствует образованию патологических ферментов (цитокиназы, калликреина и др.), обладающих высокой протеолитической активностью, что приводит к дальнейшей деструкции стенки отростка, вплоть до ее перфорации и развития гнойного перитонита.
Выделяют следующие формы острого аппендицита: Выделяют следующие формы острого аппендицита: 1) слабо выраженный (аппендикулярная колика); 2) простой (поверхностный); 3) деструктивный: а) флегмонозный, б) гангренозный, в) перфоративный; 4) осложненный: а) аппендикулярный инфильтрат (хорошо отграниченный, прогрессирующий), б) аппендикулярный абсцесс, в) гнойный перитонит, г) прочие осложнения острого аппендицита (сепсис, пилефлебит и др.).
Острый простой аппендицит Острый простой аппендицит Острый флегмонозный Острый гангренозный Перфоративный
Острый аппендицит характеризуется определенным симптомокомплексом, который зависит от целого ряда причин: времени, прошедшего от момента заболевания, локализации отростка, характера патоморфологических изменений как в самом отростке, так и в брюшной полости, возраста больного, наличия сопутствующей патологии и физиологического состояния организма. Острый аппендицит характеризуется определенным симптомокомплексом, который зависит от целого ряда причин: времени, прошедшего от момента заболевания, локализации отростка, характера патоморфологических изменений как в самом отростке, так и в брюшной полости, возраста больного, наличия сопутствующей патологии и физиологического состояния организма.
Заболевание начинается внезапно, среди полного благополучия, без продромального периода. Наиболее постоянный симптом — боль в животе, которая, как правило, носит постоянный характер. Локализация боли в начале заболевания непостоянна. Чаще всего она появляется сразу в правой подвздошной области, но может возникнуть в эпигастрии (симптом Кохера) или в околопупочной области (симптом Кюммеля) и только спустя несколько часов переместиться в правую подвздошную область. В отдельных случаях клиническая картина острого аппендицита развивается очень бурно, боль при этом не локализуется, а возникает сразу по всему животу. Заболевание начинается внезапно, среди полного благополучия, без продромального периода. Наиболее постоянный симптом — боль в животе, которая, как правило, носит постоянный характер. Локализация боли в начале заболевания непостоянна. Чаще всего она появляется сразу в правой подвздошной области, но может возникнуть в эпигастрии (симптом Кохера) или в околопупочной области (симптом Кюммеля) и только спустя несколько часов переместиться в правую подвздошную область. В отдельных случаях клиническая картина острого аппендицита развивается очень бурно, боль при этом не локализуется, а возникает сразу по всему животу.
Другой важный симптом — рвота. Она наблюдается примерно у 40 % больных и носит в начальных стадиях заболевания рефлекторный характер. Рвота чаще однократная. Тошнота, как правило, возникает после боли и носит волнообразный характер. Иногда наблюдается задержка стула, снижение аппетита, но может быть однократный понос, который учащается при ретроцекальном или тазовом расположении воспаленного отростка и может служить патогномоничным симптомом атипичных форм заболевания. Нарушения мочеиспускания наблюдаются редко и могут быть связаны с необычной локализацией отростка (прилежит к почке, мочеточнику, мочевому пузырю). Другой важный симптом — рвота. Она наблюдается примерно у 40 % больных и носит в начальных стадиях заболевания рефлекторный характер. Рвота чаще однократная. Тошнота, как правило, возникает после боли и носит волнообразный характер. Иногда наблюдается задержка стула, снижение аппетита, но может быть однократный понос, который учащается при ретроцекальном или тазовом расположении воспаленного отростка и может служить патогномоничным симптомом атипичных форм заболевания. Нарушения мочеиспускания наблюдаются редко и могут быть связаны с необычной локализацией отростка (прилежит к почке, мочеточнику, мочевому пузырю). Температурная реакция зависит от формы заболевания и наличия осложнений (от субфебрильной, фебрильной, редко – гектической)
Основные симптомы: Основные симптомы: Симптом Раздольского – при поверхностной пальпации удается выявить зону гиперестезии в правой подвздошной области Симптом Ровзинга – исследующий врач левой рукой надавливает на брюшную стенку в левой подвздошной области соответственно расположению нисходящего отдела ободочной кишки; не отнимая левой руки, правой производит короткий толчок на переднюю брюшную стенку на вышележащий участок толстой кишки. При положительном симптоме больной ощущает боль в правой подвздошной области.
Основные симптомы: Основные симптомы: Симптом Воскресенского – врач, располагаясь справа от больного, левой рукой натягивает его рубашку, а правой производит по ней скольжение кончиками пальцев от подложечной области по направлению к правой подвздошной. В конце скольжения больной ощущает резкую боль (симптом считается положительным). Симптом Ситковского – Больного укладывают на левый бок. Усиление или возникновение боли в правой подвздошной области характерно для острого аппендицита.
Основные симптомы: Основные симптомы: Симптом Бартомье – Михельсона – усиление болезненности при пальпации правой подвздошной области при положении больного на левом боку. Симптом Крымова – болезненность при исследовании брюшины кончиком пальца через наружное отверстие правого пахового кольца.
Основные симптомы: Основные симптомы: Симптом Думбадзе – появление болезненности при исследовании брюшины кончиком пальца через пупок. Симптом Яуре-Розанова применяется для диагностики аппендицита при ретроцекальном расположении отростка: при надавливании пальцем в области поясничного треугольника Пти появляется болезненность.
Основные симптомы: Основные симптомы: Симптом Коупа – при расположении аппендикса вблизи внутренней запирательной мышцы появление боли в илеоцекальной области при разгибании правого бедра в тазобедренном суставе