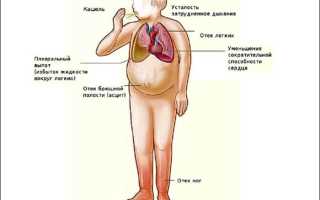
Причины возникновения сердечно-легочной недостаточности. Что такое сердечно-легочная недостаточность Признаки острой легочной недостаточности
Клиническая картина и лечение синдрома легочно-сердечной недостаточности
Синдром легочно-сердечной недостаточности – патология, сопровождающаяся развитием тяжелых расстройств кровообращения и нарушением работы дыхательной системы. Причины возникновения заболевания различны, и они во многом определяют характер его течения. Симптомы поражения включают в себя изменение уровня артериального давления, возникновение одышки, головокружения, обморочные состояния. Лечение основано на использовании различных групп медикаментов. При отсутствии эффекта от консервативной терапии прибегают к хирургическому вмешательству.
Причины развития сердечно-легочной недостаточности
В патогенезе болезни принято выделять несколько групп факторов, способных привести к формированию проблемы:
- Бронхолегочная этиология ЛСН. К числу причин возникновения расстройства относят поражения респираторной системы. Эта группа включает в себя множество недугов: бронхит, пневмонию, астму, туберкулез. Все эти заболевания сопровождаются сбоем нормальной функции органов дыхания, что приводит к развитию гемодинамических нарушений, способных негативно сказываться на работе малого круга кровообращения. Изменения, происходящие при данных патологиях, провоцируют формирование «легочного сердца». Именно декомпенсация подобного процесса и приводит к возникновению угрожающего жизни пациента состояния.
- Васкулярные поражения – вторая группа факторов, способных привести к развитию синдрома ЛСН. К числу этих заболеваний относятся патологии, поражающие сосудистое русло респираторного тракта. Самой распространенной причиной формирования легочно-сердечной недостаточности является тромбоэмболия крупных артерий малого круга кровообращения. Происходит резкое нарушение питания и поступления кислорода к тканям, что и ведет к возникновению характерных симптомов поражения. Сходные изменения развиваются на фоне опухолевых процессов, а также при серповидно-клеточной анемии.
- Торакодиафрагмальная группа причин представлена патологиями, поражающими грудную клетку. Процесс дыхания нарушается вследствие переломов ребер, воспаления серозных листков и других повреждений. Подобные изменения приводят к тому, что происходит развитие гемодинамических нарушений из-за отсутствия нормальной подвижности дыхательных мышц. Сходный патогенез и у легочной недостаточности, спровоцированной миастенией и параличом диафрагмы. Подобные сбои также приводят к нарушению кровообращения.

Еще одной причиной возникновения острого состояния является расстройство дыхания во время сна. Подобная проблема широко распространена среди населения, однако ей не уделяется должное внимание. Самым частым проявлением этой дисфункции является апноэ. Это состояние сопряжено с полным отсутствием дыхания у спящего человека на короткий промежуток времени. Врачи отмечают, что нарушение способно провоцировать усугубление имеющихся у пациента хронических заболеваний.
На фоне сходных расстройств отмечается усиление симптоматики обструктивной болезни легких, амиотрофического склероза и кардиологических проблем.
Подобные сбои в работе респираторной системы способны приводить к развитию дисфункции сердца и головного мозга. Существует предположение, что нарушения дыхания во сне способны приводить к тяжелым гемодинамическим расстройствам, в том числе и сердечно-легочной недостаточности. Проблема заключается в том, что подобное состояние трудно диагностировать. Даже у пациентов, попадающих в отделение реанимации и интенсивной терапии, не всегда удается выявить апноэ во сне.
Для диагностики нарушения требуется проведение полисомнографии – метода, аналога которому на сегодняшний момент нет. Эта процедура позволяет регистрировать основные физиологические параметры жизнедеятельности человеческого организма в течение ночи. С ее помощью удается определить не только вид расстройства сна, но и его причину.
Классификация и основные признаки
В медицине используется несколько принципов разделения патологии на типы. Они применяются при диагностике заболевания и определении тактики лечения. Первая классификация подразумевает характеристику расстройства по течению:
- Острая сердечно-легочная недостаточность возникает внезапно. Ухудшение самочувствия резкое, формируется в течение нескольких минут или часов. Причиной подобного состояния может являться тромбоэмболия, травматическое повреждение грудной клетки с развитием пневмоторакса, формирование эмфиземы. Происходит растяжение правого желудочка сердца, что приводит к несостоятельности миокарда и гемодинамическим расстройствам.
- Подострая форма течения заболевания характеризуется меньшей интенсивностью клинических проявлений. Пациенты жалуются на постепенное ухудшение самочувствия. Тяжелые нарушения формируются только на этапе декомпенсации патологических процессов. Как правило, развитию сердечной недостаточности предшествуют другие расстройства, которые носят острый или хронический характер. К числу таких заболеваний относят пневмонии, плевриты и туберкулез. При этом интенсивность симптомов зачастую зависит от общего состояния здоровья пациента.
- Синдром хронической легочно-сердечной недостаточности – опасная проблема, которая может длительное время никак не проявлять себя. Клиническая картина формируется постепенно. Пациенты жалуются сначала на общую слабость и быструю утомляемость, которые со временем сменяются выраженной одышкой в покое и полной непереносимостью физических нагрузок.
Вторая классификация основана на преобладающих симптомах ЛСН:
- Респираторный вариант недуга сопровождается клиническими признаками нарушения работы легких – одышкой, кашлем, характерными хрипами.
- Ангинозный тип заболевания сопряжен с возникновением стенокардии. Пациенты жалуются на выраженную давящую боль в груди.
- Абдоминальный вариант патологии характеризуется формированием симптомов со стороны желудочно-кишечного тракта. Подобная клиническая картина связана с нарушением нормального кровоснабжения органов брюшной полости. Пациенты жалуются на боль в животе, тошноту, рвоту, изменение характера стула.
- Церебральный вид поражения сопровождается развитием клинических признаков дисфункции нервной системы – изменениями со стороны психики, головокружением, обморочными состояниями.
- Коллаптоидный тип заболевания связан с эпизодическим внезапным падением артериального давления. Пациенты страдают от тахикардии, слабости и ощущения холода в конечностях.
Классические симптомы синдрома легочно-сердечной недостаточности включают в себя:
- Частое и поверхностное дыхание. При хронической и подострой форме заболевания оно формируется при физических нагрузках. По мере нарастания патологических нарушений одышка диагностируется и в покое.
- Отмечается изменение цвета слизистых оболочек. Они приобретают бледный, а затем и синюшный оттенок.
- Выделение большого количества холодного и липкого пота.
- Из-за резкого падения артериального давления пациенты жалуются на бессилие, головокружение. Некоторые теряют сознание, что опасно травмами.
- Болевые ощущения в области сердца, связанные как с нехваткой кислорода, так и с изменением размеров и структуры органа.
Диагностика
Для подтверждения наличия заболевания потребуется проведение комплексного обследования. Во время осмотра обращают внимание на характер дыхания, цвет слизистых оболочек. Проводится аускультация и перкуссия области сердца, в ходе которых выявляют характерные хрипы и смещение границ органа, соответственно. Визуальные методы применяются как с целью оценки кардиальных структур, так и для выявления изменений в респираторном тракте. Важной в диагностическом отношении является и тонометрия.
Рентгенография
На снимках отмечается увеличение размеров сердца, что связано с расширением его правых отделов. В ряде случаев при помощи данного метода удается определить и изменение нормального строения крупных сосудов грудной полости. На рентгене также хорошо видны признаки интерстициального и альвеолярного отека легких.
Эхокардиография
УЗИ проводится для оценки характера патологических изменений миокарда, клапанов и коронарных сосудов. На ЭХО выявляются признаки увеличения правых камер сердца, а также симптомы застойных явлений и регургитации крови.
Электрокардиография
Данный метод позволяет выявить сбои в работе проводящей системы, которые сопровождаются развитием аритмии. Как правило, изменения на ЭКГ свидетельствуют о наличии хронической проблемы.
Катетеризация полостей сердца
Эта процедура относится к числу инвазивных. Она позволяет точно определить уровень давления в камерах, а также крупных сосудах. Данная методика не используется рутинно, поскольку сопряжена с риском развития осложнений.
Компьютерная томография
Этот визуальный метод применяется в тех случаях, когда при помощи рентгена не удается поставить точного диагноза. КТ позволяет углубленно оценить структуру сердца, его размеры, а также получить визуализацию аномалии развития сосудов и опухоли.

Лечение
Борьба с синдромом легочно-сердечной недостаточности должна быть направлена на причину его развития. Первая помощь пациенту должна быть оказана еще до приезда в больницу, поскольку заболевание угрожает жизни человека. Лечение подразумевает как использование консервативных методов, так и хирургических техник. В редких случаях уместно применение народных средств.
Первая помощь при отеке легких
Важным моментом является обеспечение полноценного дыхания пострадавшего. Для этого с него необходимо снять тесную одежду, а также открыть все окна в помещении. Пациента усаживают так, чтобы ноги были опущены. Чтобы обеспечить отток крови от легких, можно поместить стопы в теплую воду.
При выраженном болевом синдроме человеку дают таблетку «Нитроглицерина».
Используемые препараты
Для борьбы с синдромом используются следующие лекарства:
- «Атропин», относящийся к числу антихолинергических средств, применяется с целью расширения просвета бронхов. Он также помогает предотвратить развитие брадикардии. Бронхолитическим действием обладает и «Эуфиллин».
- Для снижения нагрузки на сердце используются мочегонные средства, такие как «Фуросемид». Он способствует выведению излишка жидкости из организма пациента.
- Для того чтобы снизить артериальное давление в малом круге кровообращения применяются бета-блокаторы, такие как «Бисопролол» и «Метопролол».
- При тромбоэмболии обязательно использование «Стрептокиназы» и ее аналогов. Эти средства способствуют рассасыванию сгустков. Для предотвращения их дальнейшего формирования применяют «Гепарин».
Медикаменты требуется сочетать с ингаляциями кислорода.
Хирургическое вмешательство
К радикальным методам лечения прибегают при отсутствии результата от консервативной терапии. При выявлении тромба проводится операция по его удалению, как малоинвазивная, так и открытая. Если возникновение ЛСН связано с повреждением участков респираторного тракта, осуществляется их резекция. В тяжелых случаях прибегают к трансплантации пораженных органов. При этом требуется одновременная пересадка комплекса «сердце – легкие».
Народные методы
Хорошие отзывы при патологии имеют следующие средства:
- Улучшить работу дыхательной системы помогает тыквенный сок. Его можно пить постоянно. Суточная норма составляет 250 мл, которые делятся на два приема: утренний и вечерний.
- Полынь способствует нормализации кровообращения. Потребуется столовая ложка сухого ингредиента, которую заливают 300 мл воды и настаивают в течение ночи. С утра жидкость доводят до кипения и процеживают. Готовое средство принимают по 100 мл 3 раза в день перед едой.
- Марена помогает справиться с заболеванием. Потребуется измельчить корни растения и смешать их с равным количеством меда и грецких орехов. Лекарство принимают каждое утро по десертной ложке.
Прогноз и профилактика
Исход заболевания определяется причиной его возникновения, характером течения, а также своевременностью лечения. Синдром сердечно-легочной недостаточности относится к числу угрожающих жизни состояний. Прогноз при патологии от осторожного до неблагоприятного.
Профилактика ЛСН основана на своевременной терапии заболеваний, которые способны привести к возникновению поражения. Важно также принимать все назначенные врачом препараты и не заниматься самолечением.
Отзывы
Екатерина, 42 года, г. Новосибирск
У отца из-за постоянного курения развилась хроническая обструктивная болезнь легких. Со временем состояние его здоровья ухудшалось. Папе становилось трудно дышать. Врачи диагностировали синдром легочно-сердечной недостаточности. Отца поместили в стационар, где доктора долго пытались поставить его на ноги. К сожалению, лечение не дало результатов, и папа умер.
Григорий, 53 года, г. Нижний Новгород
После перенесенного тяжелого бронхита развились осложнения. Врачи сказали, что у меня синдром легочно-сердечной недостаточности. Было трудно дышать, постоянно кашлял, холодели ноги и руки. Пришлось лечь в больницу. Мне делали капельницы, уколы, дышал кислородом. Через две недели выписали домой. Самочувствие уже намного лучше, хотя лечиться придется длительно.
Сердечно-легочная недостаточность симптомы и терапия
Основные признаки заболевания
Понять, что развивается легочная недостаточность, получится, если знать что это такое за заболевание и как оно проявляется.
К основным симптомам болезни относят:
- Отдышку (вне зависимости от ее интенсивности);
- Головные боли, беспокоящие пациентов преимущественно в утренние часы;
- Повышенную частоту сокращений сердечной мышцы;
- Бессонницу;
- Снижение уровня давления;
- Рвоту, тошноту;
- Синюшность кожи;
- Проблемы с памятью;
- Изменение дыхания (меняется глубина и частота вдохов/выдохов);
- Участие вспомогательной мускулатуры в процессе дыхания.
Пациенты жалуются на удушье, сильную отдышку.
К проблемам с сознанием, памятью приводит нехватка кислорода в кровяном русле и скопление углекислого газа в чрезмерных количествах. В тяжелых случаях это становится причиной утраты сознания или появления коматозного состояния.
При появлении таких признаков следует разобраться, как производится диагностика заболевания и лечение.
Чтобы определить причину появления вышеуказанных симптомов, требуется:

При появлении признаков легочной недостаточности пациента отправляют в медицинское учреждение на стационарное лечение.
Диагностика
 Диагностика данного состояния начинается с осмотра пациента и расспроса о его самочувствии и жалобах. Для более детальной оценки проводят инструментальное обследование:
Диагностика данного состояния начинается с осмотра пациента и расспроса о его самочувствии и жалобах. Для более детальной оценки проводят инструментальное обследование:
- рентген легких, при котором выявляют как заболевания дыхательной системы, так и изменения размера сердца;
- КТ груди выполняют в случае необходимости, если после рентгенографии диагноз остается сомнительным;
- УЗИ сердца позволяет установить степень нарушения работы этого органа;
- катетеризация и инвазивная манометрия с высокой точностью определяет давление в легочной артерии и полостях сердца;
- ЭКГ отражает вторичные изменения в далеко зашедших случаях.
О хронической форме недостаточности
В отличие от острой формы недостаточности, сократительная способность сердца при хроническом течении падает очень медленно. Поэтому все вышеперечисленные симптомы выражены не резко, часто манифестирует один признак, например, одышка при физической нагрузке.
Важным признаком хронической легочно-сердечной недостаточности является повышение давления в малом круге кровообращения, а затем и в большом. Вследствие этого возникают выраженные отеки, прежде всего, на ногах. Отеки симметричные, тестообразной консистенции, расположенные на лодыжках и тыльной части стоп. При начальных стадиях недостаточности они полностью исчезают по ночам, так как сердцу легче прокачивать кровь, когда тело находится в горизонтальном положении. Затем отеки становятся постоянными, набухает печень. В малом круге кровообращения также возникает гипертензия, так как поступающая туда кровь задерживается там. Это происходит вследствие слабой сократимой способности главной мышцы – миокарда левого желудочка, а также слабости левого предсердия. Результатом этого является влажный кашель, который может доходить до отека легких или приступа сердечной астмы.
Сердечная астма появляется одышкой, в легких появляются обильные влажные хрипы, дыхание затрудняется на вдохе, становится клокочущим. При развитии отека легких появляется розовая пена, возникает прогрессирующее удушье. Один из самых старых способов лечения отека легких и сердечной астмы – принятие сидячего положения, опускание ног в таз с горячей водой, а также накладывание жгутов на руки и на ноги на короткое время. Все эти мероприятия ставили своей целью уменьшить приток венозной крови к сердцу и снизить проявления сердечной астмы.
В заключении стоит сказать о причинах развития хронической легочно-сердечной недостаточности. Их перечень обширен: со стороны сердца – это врожденные и приобретенные пороки, клапанные дефекты, бактериальные эндокардиты. Со стороны легких – это хронические обструктивные заболевания, выраженный пневмосклероз, выпотной плеврит и другие состояния. При появлении таких симптомов как одышка при нагрузке, боли в области сердца, кашель и отеки на ногах нужно срочно обратиться к терапевту или кардиологу для выяснения причин. Ведь несвоевременное лечение приводит к появлению хронической тканевой гипоксии, что существенно ухудшает прогноз.
Лечение заболевания
При острой форме недостаточности терапию проводят в условиях реанимации, так как тяжелое состояние больного несет угрозу его жизни. Применяют вдыхание кислородной смеси через маску или при помощи установки носового катетера. Это помогает насыщать кровь молекулами кислорода и смягчать проявления гипоксии на ткани организма. В тяжелых случаях пациента переводят на искусственную вентиляцию легких.
 Проведение реанимационных мероприятий при острой форме несостоятельности сердца
Проведение реанимационных мероприятий при острой форме несостоятельности сердца
Внутривенно вводят следующие лекарственные средства:
- препараты тромболизиса (стрептоканиаза, актилиза) – при тромбоэмболии ствола легочной артерии и его ветвей для растворения тромба и возобновления кровотока;
- атропин расслабляет гладкомышечную мускулатуру бронхов, тем самым улучшает дыхательную функция;
- папаверин снижает тонус сосудов, расширяет их просвет, нормализует показатели давления в малом кругу кровообращения;
- антикоагулянты (варфарин, гепарин) препятствуют тромбозу сосудов и полостей сердца, разжижают кровь;
- эуфиллин нормализует сократительную функцию миокарда, снижает проявления дыхательных нарушений.
При хронической форме несостоятельности проводят лечение основного недуга. Назначают противовоспалительные средства, бронходилататоры для расширения бронхов, гормональные препараты. Для терапии патологии сердца и легких используют лечение, которое применяется при сердечной недостаточности:
- калийсберегающие диуретики (верошпирон, триампур) выводят застойную жидкость из организма;
- сердечные гликозиды (дигиталис) улучшают работу миокарда;
- селективные бета-блокаторы (бисапролол, атенолол) нормализуют повышенное давление;
- средства, стимулирующие сосудодвигательный центр (кофеин, камфора) назначают при угнетении дыхания;
- кардиопротекторы (милдронат) защищают клетки миокарда и сосудов от разрушения в результате гипоксии;
- препараты калия и магния (панангин) улучшают обменные реакции в клетках поврежденных тканей.
При выраженном эритроцитозе проводят кровопускание в количестве 280-400 мл с последующим замещением объема крови растворами с низкой плотностью (физраствор, реополиглюкин). Рекомендуют отказ от вредных привычек, назначают бессолевую диету с низким количеством жиров. Для поддержания нормальной работы сердца снижают количество потребляемой жидкости, ограничивают активную физическую деятельность и стрессовые ситуации.
Сердечная недостаточность с выраженными признаками легочной гипертензии требует своевременной диагностики и лечения. Постоянное наблюдение и поддерживающие курсы терапии позволяют избежать тяжелых осложнений и увеличивают продолжительность жизни пациентов.
Выбор тактики лечения
В 30% случаев пациенты попадают в больницу с острой легочной недостаточностью.
Она должна быть направлена на нормализацию проходимости дыхательных путей, устранение нарушений гемодинамики и восстановление перфузии, вентиляции легких.
Сведения о методах экстренной помощи приведены в таблице.
Сердечно-легочная недостаточность: симптомы и лечение
Нередко мы слышим выражение «сердечно-легочная недостаточность», но мало кто может определенно сказать, что собой представляет эта патология. Что же это за болезнь, каковы ее признаки и причины – будем разбираться.
Сердечно-легочная недостаточность – что это?
В современной медицине под сердечно-легочной недостаточностью понимают состояние, при котором сердечная недостаточность, то есть неспособность сердца обеспечить нормальное кровоснабжение в организме, сочетается с легочной, которая возникает вследствие избыточного давления крови в сосудах легких, где происходит газообмен. Все это приводит к снижению уровня кислорода в крови.
На практике чаще сначала развивается легочная недостаточность, симптомы сердечной присоединяются к ней через некоторое время. Строго говоря, этот симптомокомплекс можно наблюдать как при многих заболеваниях сердечно-сосудистой системы, так и при болезнях легких. По своему течению патология может проявляться в острой форме, когда симптомы нарастают за короткий временной период, а может иметь и хроническую разновидность, когда ухудшение состояния происходит в течение нескольких лет или даже десятилетий.
Причины острой сердечно-легочной недостаточности

Острая легочная недостаточность представляет собой осложнение, возникающее при некоторых состояниях, несущих угрозу жизни больного. При этом необходимо срочное медицинское вмешательство. Как правило, она может развиться при следующих состояниях:
- как следствие тромбоза или спазма легочной артерии;
- при тромбоэмболии;
- при пневмо- или гидроторексе;
- при обострении бронхиальной астмы, астматическом статусе.
Однако причиной повышения давления в легочной артерии могут стать и патологии сердца. Чаще всего подобное происходит при внезапно возникшей недостаточности митрального клапана. Также причиной развития легочной недостаточности может стать недостаточность легочного клапана, острый инфаркт, миокардит, пороки сердца в стадии декомпенсации, кардиомиопатии. При этом полость левого желудочка расширяется, и сокращение его стенки уже не способно вытолкнуть в просвет сосуда весь объем крови. Какая-то ее часть застаивается и повышает давление в легочных венах. Так как правый желудочек продолжает перекачивать кровь в полном объеме, давление продолжает расти, что может привести к отеку легких или сердечной астме.
Причины хронической сердечно-легочной недостаточности

Хроническая легочная недостаточность, в отличие от острой формы, нарастает медленно. Процесс нарастания патологических изменений идет в течение нескольких лет. В этом случае развитие гипертензии в легочных сосудах происходит в связи со следующими патологиями:
- наследственная идиопатическая гипертензия;
- атеросклероз;
- недостаточность легочной артерии, которая может быть вызвана эндартериитом либо повторной эмболией мелких ветвей;
- хронические болезни легких – эмфизема, плевриты, пневмосклероз, обструктивный бронхит;
- медленно прогрессирующие врожденные пороки сердца;
- приобретенные клапанные нарушения.
Легочная недостаточность: степени тяжести
В связи с тем, что для хронической формы этого заболевания характерно медленное и часто практически незаметное нарастание патологических симптомов, определяют четыре степени тяжести болезни:
- I степень – признаки заболевания отсутствуют, при привычной физической нагрузке проявлений заболевания не наблюдается, при увеличении нагрузки появляется небольшая одышка.
- II степень – в покое симптомы не проявляются, но при привычной физической нагрузке появляются одышка и частое сердцебиение.
- III степень – симптомы недостаточности появляются при минимальной физической нагрузке, но в покое отсутствуют.
- IV степень – человек не может осуществлять минимальную физическую нагрузку, признаки заболевания проявляются в покое.
Острый приступ легочной недостаточности может развиться по одному из двух вариантов – право- и левожелудочковой недостаточности. Левожелудочковая недостаточность может проявиться отеком легких или сердечной астмой.
Сердечная астма
Это легочная недостаточность, симптомы которой нарастают постепенно. На ранних стадиях она проявляется одышкой, которая появляется сначала после физических нагрузок, со временем она усиливается, появляясь даже в покое. При одышке затруднен акт вдоха (инспираторого характера). В дальнейшем она сменяется приступами удушья, чаще всего случающимися во время сна. Для этой стадии показательной является вынужденная поза – высокое изголовье, во время приступов пациент вынужден садиться, спустив ноги с кровати и опираясь на руки, кроме одышки появляются сердцебиение, потливость, страх смерти. Кашель при сердечной астме сухой, со скудно отделяющейся мокротой. Кожные покровы бледные, выраженная синюшность носогубного треугольника, пальцев. Пульс неритмичный, слабый, давление снижено.
Рассмотрим, какие имеет сердечная и бронхиальная астма особенности:
Шумное, клокочущее, хорошо слышное на расстоянии
Инспираторная (затруднен вдох)
Экспираторная (затруднен выдох)
Скудная, при отеке легких – розовая пена
Много прозрачной мокроты, отделение которой затрудненно
Сухое, свистящее, ослабленное дыхание
Применение мочегонных препаратов приносит облегчение
При введении мочегонных состояние ухудшается
Отек легкого

Острая легочная недостаточность может осложниться развитием отека легкого. Это выход значительного объема крови в легочную ткань. Приступ развивается внезапно, независимо от времени суток. Начало характеризуется резким удушьем, при этом наблюдается стремительное ухудшение состояния больного:
- одышка усиливается, больному не хватает воздуха, отмечается цианоз кожных покровов лица и конечностей, холодный пот;
- сознание нарушено – это может быть как двигательное возбуждение, так и ступор вплоть до полной потери сознания;
- дыхание шумное, клокочущее, выделяется розовая пена;
- если приступ произошел на фоне инфаркта миокарда или миокардита, может развиться кардиогенный шок.
Правожелудочковая недостаточность

Тоже может возникнуть как осложнение инфаркта миокарда или миокардита. Ее проявлениями, кроме одышки и нарастающего удушья, становятся:
- цианоз лица и пальцев рук;
- хорошо видны, особенно на вдохе, вздутые шейные вены;
- отек голеней, лица, брюшной стенки вплоть до асцита;
- увеличение печени, наблюдается пульсация в надчревье.
Хроническая сердечно-легочная недостаточность
В связи с тем, что хроническая форма этой патологии развивается в течение многих лет, ее клинические проявления менее выражены. Так как в основе заболевания чаще всего лежат патологии дыхательной системы, то и проявляется оно в первую очередь одышкой. К ней могут присоединяться следующие симптомы:
- боли в груди;
- аритмия;
- тахикардия;
- цианоз;
- отеки на ногах;
- набухание вен шеи;
- энцефалопатия.
По мере того как болезнь прогрессирует, симптомы начинают усиливаться, и если вначале они появлялись после определенных нагрузок, то на заключительных стадиях (в стадии декомпенсации) это происходит в полном покое.
Сердечно-легочная недостаточность: лечение
Развитие острой недостаточности обычно требует быстрого и профессионального вмешательства. Как правило, лечение проводится в условиях стационара, а чаще – в палате интенсивной терапии. В случае если приступ развился дома, нужно как можно скорее доставить человека в медицинское учреждение. Терапия хронической формы болезни заключается в комплексном подходе к лечению заболевания. Это не только медикаментозная коррекция, но и оптимизация уровня физической нагрузки, питания. Лекарственная терапия при этой патологии заключается в назначении следующих групп лекарственных препаратов:
- бета-блокаторы;
- мочегонные средства;
- сердечные гликозиды.

Схему терапии и дозировку в каждом отдельном случае определяет врач. Заниматься самолечением в подобных случаях недопустимо. В случае неэффективности консервативного лечения проблему решают хирургическим путем.
Легочная недостаточность
Что такое легочная недостаточность?
Легочная недостаточность (респираторная или дыхательная недостаточность) — это состояние, при котором дыхательная система не может гарантировать газообмен и, следовательно, поддерживать адекватный уровень кислорода и/или углекислого газа в крови.
Когда концентрация кислорода низкая, врачи говорят о гипоксической дыхательной недостаточности (тип I или частичный).
С другой стороны, когда уровни углекислого газа в крови высоки, врачи говорят о гиперкапнической дыхательной недостаточности (тип II или общая).
В этом случае, особенно в тяжелых и быстро развивающихся формах, избыток углекислого газа делает кровь кислой (то есть pH артериальной крови понижается ниже 7,30).
На первом этапе почки пытаются нейтрализовать этот избыток кислотности путем циркуляции бикарбонатов (двууглекислые соли). Когда этот компенсаторный механизм также становится недостаточным, появляется респираторный ацидоз, состояние, которое представляет собой неотложную медицинскую помощь.
Легочная недостаточность типа I является наиболее распространенной формой, ее можно обнаружить практически при всех патологических состояниях, связанных с легкими. Некоторыми из наиболее частых являются отек легких или пневмония. Легочная недостаточность типа II может быть обнаружена, например, при тяжелых формах хронической обструктивной болезни легких и астмы.
Врачи также делят данное состояние на острую форму дыхательной недостаточности (то есть быстрого и внезапного начала) и хроническую легочную недостаточность (которая длится в течение нескольких месяцев или лет). Последние может выпадать в осадок из-за интеркуррентного события (например, инфекции дыхательных путей) и становиться острым (обострения, острая хроническая легочная недостаточность).
Формы хронической дыхательной недостаточности могут характеризоваться увеличением циркулирующих эритроцитов (красных кровяных телец), системой компенсации, которую организм вводит в попытке транспортировать как можно больше кислорода.
Пациенты с хронической легочной недостаточностью часто также имеют заболевание сердца, известное как хроническое легочное сердце, которое характеризуется изменением структуры и функций правых отделов сердца (правый желудочек имеет утолщенные и/или расширенные стенки), которые, как находят, прокачивают кровь в малом круге кровообращения, которая из-за изменений в архитектуре легких представляет повышенное давление (легочная гипертензия).
Причины легочной недостаточности
Дыхательная недостаточность может возникнуть в результате изменения одного из различных компонентов, которые отвечают за функционирование дыхательной системы:
- дыхательные пути и легочные альвеолы;
- грудная клетка и дыхательные мышцы;
- дыхательные центры на уровне мозга;
- периферическая нервная система.
Для правильного обмена дыхательными газами также необходимо, чтобы должным образом функционировало сердце и было достаточное количество циркулирующих эритроцитов (и, более конкретно, гемоглобина, белка в эритроцитах, ответственного за транспортировку кислорода в крови).
Существует несколько заболеваний и состояний, которые могут привести к повреждению организма и вызвать легочную недостаточность:
- заболевания центральной нервной системы: опухоль, инсульт или кровоизлияние в мозг, затрагивающие ствол головного мозга, а также передозировка наркотиков могут нанести вред дыхательным центрам и вызвать дыхательную недостаточность;
- изменения позвоночника (например, тяжелый кифосколиоз) и грудной клетки (например, сдавливание после травмы) или тяжелое ожирение могут нарушить вентиляцию легких;
- изменения дыхательной мускулатуры и периферической нервной системы: они могут нарушить способность вентиляции (это может произойти в случае мышечной дистрофии, миастении, синдрома Гийена-Барре, бокового амиотрофического склероза, полиомиелита);
- изменения дыхательных путей: они могут нарушить правильное прохождение воздушного потока (например, в случае опухолей гортани, отека голосовой щели из-за тяжелых аллергических реакций, астматического криза);
- изменения в легочной архитектуре и легочных альвеолах: могут нарушать способность обмениваться дыхательными газами (например, хроническая обструктивная болезнь легких, эмфизема легких, пневмония, муковисцидоз, острый отек легких).
Распространенными причинами легочной недостаточности I типа (гипоксемия) являются:
Распространенными причинами легочной недостаточности типа II (гиперкапника) являются:
- хроническая обструктивная болезнь легких (ХОБЛ);
- астма;
- миастения;
- отравление/передозировка наркотическими средствами или лекарствами (например, барбитуратов) с угнетением дыхательных центров;
- столбняк;
- ожирение;
- тяжелый гипотиреоз (вплоть до смешанной гематомы);
- повреждение (травмы головы, энцефалит, кровотечение, опухоли) мозга.
Симптомы дыхательной недостаточности
Симптомы легочной недостаточности варьируются в зависимости от причины, вызвавшей заболевание.
Общими признаками и симптомами для всех условий являются:
- одышка и кислородное голодание;
- тахипноэ (т.е. увеличение количества вдохов:> 30/мин);
- парадоксальные дыхательные движения (стенка грудной клетки движется противоположно физиологической: легкие или их часть наполняются воздухом вместо опорожнения при выдохе и наоборот);
- использование вспомогательных дыхательных мышц в покое;
- цианоз (синеватое изменение цвета кожи, губ, ногтей);
- тахикардия (ускорение сердечного ритма) и аритмия;
- спутанность сознания, снижение уровня реакции на раздражители (гипореактивность), сонливость вплоть до летаргии и потеря чувств при наличии острой легочной недостаточности, то есть быстрое и внезапное начало или ухудшение хронического состояния, например, вследствие инфекций.
Диагностика
Диагноз дыхательной недостаточности основывается как на оценке врача, так и на проведении инструментальных исследований и лабораторных анализов, которые назначает врач, исходя из особенностей пациента и патологии, из-за которой возникла легочная недостаточность.
В зависимости от случая диагностический путь может включать:
- Анализ газов артериальной крови: анализ, который позволяет оценить концентрацию газов (кислорода и углекислого газа) в крови, степень кислотности одного и тот же (рН), уровень циркулирующих бикарбонатов и их возможный дефицит;
- Анализ крови: он используется для оценки количества эритроцитов и концентрации гемоглобина для оценки состояния анемии или, наоборот, полицитемии, то есть чрезмерного количества эритроцитов, циркулирующих в крови,
- а также анализ крови для оценки параметров функции печени и почек, уровня электролитов (натрия, калия, кальция, фосфатов, магния), а также для проверки наличия ишемической болезни сердца или воспаления мышечной ткани (миозит);
- Рентгенография грудной клетки: позволяет оценить некоторые причины дыхательной недостаточности (например, пневмония, отек легких, плевральный выпот, новообразования легких, пневмоторакс);
- Анализ гормонов щитовидной железы (в частности, ТТГ) для диагностики наличия гипотиреоза;
- Компьютерная томография грудной клетки: позволяет оценить изменения в легочной архитектуре;
- Исследования дыхательной функции (спирометрия): позволяют провести различие между различными причинами легочной недостаточности и оценить степень тяжести заболевания;
- Электрокардиограмма и эхокардиограмма: позволяет выделить или исключить тот факт, что острая дыхательная недостаточность имеет сердечные причины (например, сердечный приступ, пароксизмальная мерцательная аритмия, другие аритмии)
Лечение легочной недостаточности
Лечение дыхательной недостаточности зависит от состояния, вызвавшего заболевание. В целом, целью терапии является улучшение оксигенации и воздухообмена на уровне легочных альвеол (так называемая альвеолярная вентиляция).
В зависимости от случая терапия легочной недостаточности может включать:
- Кислородную терапию: первая цель в лечении пациентов с дыхательной недостаточностью заключается в исправлении дефицита оксигенации крови, который ставит все органы и ткани организма в критическое состояние. Существуют различные способы введения кислорода, которые выбираются в зависимости от состояния пациента.
- Использование вспомогательных вентиляторов: цель состоит в том, чтобы исправить ацидоз, то есть чрезмерную кислотность крови из-за слишком высокого уровня углекислого газа
В некоторых случаях врач может посчитать целесообразным также вводить другие лекарства. Наиболее распространенными являются диуретики, антихолинергические препараты бромида ипратропия, бета-агонисты, кортизон, антибиотики и нитраты.
Профилактика и рекомендации
Легочная недостаточность — это состояние, которое имеет несколько причин (хроническая обструктивная болезнь легких (ХОБЛ), пневмония, острый отек легких, астма, ожирение, кифосколиоз, передозировка лекарствами или наркотиками, которые угнетают дыхательные центры, столбняк, тяжелый гипотиреоз).
Поэтому профилактика этих заболеваний или состояний является эффективным средством для снижения вероятности развития легочной недостаточности.
Особенно важно:
- не курить;
- принять здоровый образ жизни и питания;
- выполнять регулярные физические нагрузки;
- выполнить вакцинацию от столбняка;
- не употребляйте наркотики.