Синдром иценко кушинга у детей. Диагностика и лечение болезни иценко-кушинга у детей. Прогноз болезни Иценко-Кушинга
Болезнь Иценко – Кушинга
Болезнь Иценко-Кушинга – нейроэндокринное расстройство, развивающееся вследствие поражения гипоталамо-гипофизарной системы, гиперсекреции АКТГ и вторичной гиперфункции коры надпочечников. Симптомокомплекс, характеризующий болезнь Иценко-Кушинга, включает ожирение, гипертонию, сахарный диабет, остеопороз, снижение функции половых желез, сухость кожных покровов, стрии на теле, гирсутизм и др. С диагностической целью проводится определение ряда биохимических показателей крови, гормонов (АКТГ, кортизола, 17-ОКС и др.), краниограмма, КТ гипофиза и надпочечников, сцинтиграфия надпочечников, проба Лиддла. В лечении болезни Иценко-Кушинга применяется медикаментозная терапия, рентгенотерпия, хирургические методы (адреналэктомия, удаление опухоли гипофиза).
Общие сведения
В эндокринологии различают болезнь и синдром Иценко-Кушинга (первичный гиперкортицизм). Оба заболевания проявляются общим симптомокомплексом, однако имеют различную этиологию. В основе синдрома Иценко-Кушинга лежит гиперпродукция глюкокортикоидов гиперпластическими опухолями коры надпочечников (кортикостеромой, глюкостеромой, аденокарциномой) либо гиперкортицизм, обусловленный длительным введением экзогенных глюкокортикоидных гормонов. В некоторых случаях, при эктопированных кортикотропиномах, исходящих из клеток АПУД-системы (липидоклеточной опухоли яичника, раке легкого, раке поджелудочной железы, кишечника, тимуса, щитовидной железы и др.), развивается, так называемый эктопированный АКТГ-синдром с аналогичными клиническими проявлениями.
При болезни Иценко-Кушинга первичное поражение локализуется на уровне гипоталамо-гипофизарной системы, а периферические эндокринные железы вовлекаются в патогенез заболевания вторично. Болезнь Иценко-Кушинга развивается у женщин в 3-8 раз чаще, чем у мужчин; болеют преимущественно женщины детородного возраста (25-40 лет). Течение болезни Иценко-Кушинга характеризуется тяжелыми нейроэндокринными нарушениями: расстройством углеводного и минерального обмена, симптомокомплексом неврологических, сердечно-сосудистых, пищеварительных, почечных расстройств.

Причины болезни Иценко-Кушинга
Развитие болезни Иценко-Кушинга в большинстве случаев связано с наличием базофильной или хромофобной аденомы гипофиза, секретирующей адренокортикотропный гормон. При опухолевом поражении гипофиза у пациентов выявляется микроаденома, макроаденома, аденокарцинома. В некоторых случаях отмечается связь начала заболевания с предшествующими инфекционными поражениями ЦНС (энцефалитом, арахноидитом, менингитом), черепно-мозговыми травмами, интоксикациями. У женщин болезнь Иценко-Кушинга может развиваться на фоне гормональной перестройки, обусловленной беременностью, родами, климаксом.
Основу патогенеза болезни Иценко-Кушинга составляет нарушение гипоталамо-гипофизарно-надпочечниковых взаимоотношений. Снижение тормозящего влияния дофаминовых медиаторов на секрецию КРГ (кортикотропного рилизинг-гормона) приводит к гиперпродукции АКТГ (адренокортикотропного гормона).
Повышенный синтез АКТГ вызывает каскад надпочечниковых и вненадпочечниковых эффектов. В надпочечниках увеличивается синтез глюкокортикоидов, андрогенов, в меньшей степени – минералокортикоидов. Повышение уровня глюкокортикоидов оказывает катаболический эффект на белково-углеводный обмен, что сопровождается атрофией мышечной и соединительной ткани, гипергликемией, относительной недостаточностью инсулина и инсулинорезистентностью с последующим развитием стероидного сахарного диабета. Нарушение жирового обмена вызывает развитие ожирения.
Усиление минералокортикоидной активности при болезни Иценко-Кушинга активизирует ренин-ангиотензин-альдостероновую систему, способствуя тем самым развитию гипокалиемии и артериальной гипертензии. Катаболическое влияние на костную ткань сопровождается вымыванием и снижением реабсорбции кальция в желудочно-кишечном тракте и развитием остеопороза. Андрогенные свойства стероидов вызывают нарушение функции яичников.
Формы клинического течения болезни Иценко-Кушинга
Тяжесть течения болезни Иценко-Кушинга может быть легкой, средней или тяжелой. Легкая степень заболевания сопровождается умеренно-выраженными симптомами: менструальная функция может быть сохранена, остеопороз иногда отсутствует. При средней степени тяжести болезни Иценко-Кушинга симптоматика выражена ярко, однако осложнения не развиваются. Тяжелая форма заболевания характеризуется развитием осложнений: атрофии мышц, гипокалиемии, гипертонической почки, тяжелых психических расстройств и т. д.
По скорости развития патологических изменений различают прогрессирующее и торпидное течение болезни Иценко-Кушинга. Прогрессирующее течение характеризуется быстрым (в течение 6-12 месяцев) нарастанием симптомов и осложнений заболевания; при торпидном течении патологические изменения формируются постепенно, на протяжении 3-10 лет.
Симптомы болезни Иценко-Кушинга
При болезни Иценко-Кушинга развиваются нарушения жирового обмена, изменения со стороны костной, нервно-мышечной, сердечно-сосудистой, дыхательной, половой, пищеварительной системы, психики.
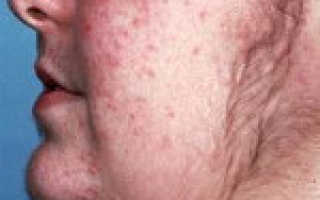
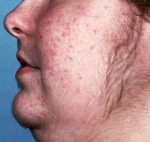
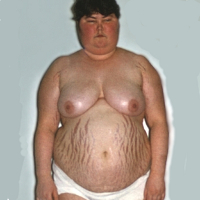
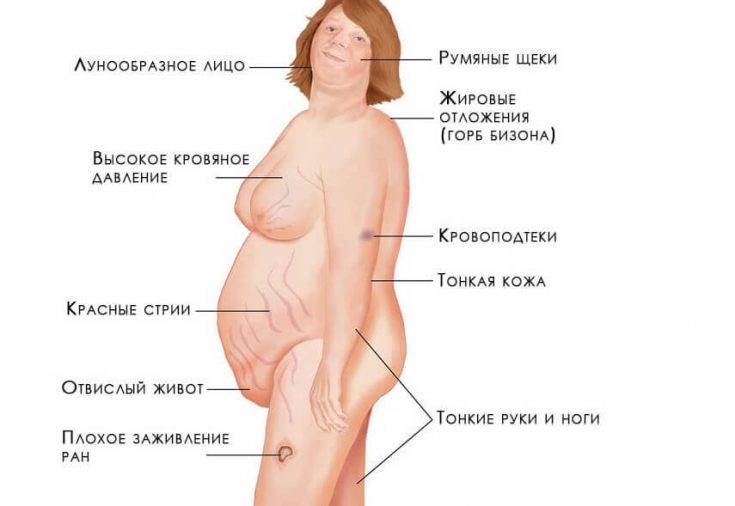
Пациенты с болезнью Иценко-Кушинга отличаются кушингоидной внешностью, обусловленной отложением жировой ткани в типичных местах: на лице, шее, плечах, молочных железах, спине, животе. Лицо имеет лунообразную форму, образуется жировой «климактерический горбик» в области VII шейного позвонка, увеличивается объем грудной клетки и живота; при этом конечности остаются относительно худыми. Кожа становится сухой, шелушащейся, с выраженным багрово-мраморным рисунком, стриями в области молочных желез, плеч, живота, внутрикожными кровоизлияниями. Нередко отмечается возникновение акне или фурункулов.
Эндокринные нарушения у женщин с болезнью Иценко-Кушинга выражаются нарушением менструального цикла, иногда – аменореей. Отмечается избыточное оволосение тела (гирсутизм), рост волос на лице и выпадение волос на голове. У мужчин наблюдается уменьшение и выпадение волос на лице и на теле; снижение полового влечения, импотенция. Начало болезни Иценко-Кушинга в детском возрасте, может приводить к задержке полового развития вследствие снижения секреции гонадотропных гормонов.
Изменения со стороны костной системы, являющиеся следствием остеопороза, проявляются болями, деформацией и переломами костей, у детей – задержкой роста и дифференцировки скелета. Сердечно-сосудистые нарушения при болезни Иценко-Кушинга могут включать артериальную гипертензию, тахикардию, электролитно-стероидную кардиопатию, развитие хронической сердечной недостаточности. Пациенты с болезнью Иценко-Кушинга подвержены частой заболеваемости бронхитом, пневмонией, туберкулезом.
Поражение пищеварительной системы сопровождается появлением изжоги, болей в эпигастрии, развитием хронического гиперацидного гастрита, стероидного сахарного диабета, «стероидных» язв желудка и 12-перстной кишки, желудочно-кишечными кровотечениями. Вследствие поражения почек и мочевыводящих путей могут возникать хронический пиелонефрит, мочекаменная болезнь, нефросклероз, почечная недостаточность вплоть до уремии.
Неврологические нарушения при болезни Иценко-Кушинга могут выражаться в развитии болевого, амиотрофического, стволово-мозжечкового и пирамидного синдромов. Если болевой и амиотрофический синдромы потенциально обратимы под воздействием адекватной терапии болезни Иценко-Кушинга, то стволово-мозжечковый и пирамидный синдромы являются необратимыми. При стволово-мозжечковом синдроме развиваются атаксия, нистагм, патологические рефлексы. Пирамидный синдром характеризуется сухожильной гиперрефлексией, центральным поражением лицевого и подъязычного нервов с соответствующей симптоматикой.
При болезни Иценко-Кушинга могут иметь место психические расстройства по типу неврастенического, астеноадинамического, эпилептиформного, депрессивного, ипохондрического синдромов. Характерно снижение памяти и интеллекта, вялость, уменьшение величины эмоциональных колебаний; пациентов могут посещать навязчивые суицидальные мысли.
Диагностика болезни Иценко-Кушинга
Разработка диагностической и лечебной тактики при болезни Иценко-Кушинга требует тесного сотрудничества эндокринолога, невролога, кардиолога, гастроэнтеролога, уролога, гинеколога.
При болезни Иценко-Кушинга отмечаются типичные изменения биохимических показателей крови: гиперхолестеринемия, гиперглобулинемия, гиперхлоремия, гипернатриемия, гипокалиемия, гипофосфатемия, гипоальбуминемия, снижение активности щелочной фосфатазы. При развитии стероидного сахарного диабета регистрируются глюкозурия и гипергликемия. Исследование гормонов крови выявляет повышение уровня кортизола, АКТГ, ренина; в моче обнаруживаются эритроциты, белок, зернистые и гиалиновые цилиндры, увеличивается выделение 17-КС, 17-ОКС, кортизола.
С целью дифференциальной диагностики болезни и синдрома Иценко-Кушинга выполняются диагностические пробы с дексаметазоном и метопироном (проба Лиддла). Повышение экскреции 17-ОКС с мочой после приема метопирона или снижение экскреции 17-ОКС более чем на 50% после введения дексаметазона указывает на болезнь Иценко-Кушинга, тогда как отсутствие изменений экскреции 17-ОКС свидетельствует в пользу синдрома Иценко-Кушинга.
С помощью рентгенографии черепа (турецкого седла) выявляются макроаденомы гипофиза; при КТ и МРТ головного мозга с введением контраста – микроаденомы (в 50-75% случаев). При рентгенографии позвоночника обнаруживаются выраженные признаки остеопороза.
Исследование надпочечников (УЗИ надпочечников, МРТ надпочечников, КТ, сцинтиграфия) при болезни Иценко-Кушинга выявляет двустороннюю гиперплазию надпочечников. В то же время, несимметричное одностороннее увеличение надпочечника указывает на глюкостерому. Дифференциальная диагностика болезни Иценко-Кушинга проводится с аналогичным синдромом, гипоталамическим синдромом пубертатного периода, ожирением.
Лечение болезни Иценко-Кушинга
При болезни Иценко-Кушинга требуется устранить гипоталамические сдвиги, нормализовать секрецию АКТГ и кортикостероидов, восстановить нарушенный обмен веществ. Для лечения заболевания может применяться медикаментозная терапия, гамма-, рентгенотерапия, протонотерапия гипоталамо-гипофизарной области, хирургическое лечение, а также сочетание различных методов.
Медикаментозная терапия применяется в начальных стадиях болезни Иценко-Кушинга. С целью блокады функции гипофиза назначается резерпин, бромокриптин. Кроме препаратов центрального действия, подавляющих секрецию АКТГ, в терапии болезни Иценко-Кушинга могут применяться блокаторы синтеза стероидных гормонов в надпочечниках. Проводится симптоматическая терапия, направленная на коррекцию белкового, минерального, углеводного, электролитного обмена.
Гамма-, рентгено- и протонотерапия обычно проводятся пациентам, у которых отсутствуют рентгенологические данные за опухоль гипофиза. Одним из методов лучевой терапии является стереотаксическая имплантация в гипофиз радиоактивных изотопов. Обычно через несколько месяцев после лучевой терапии наступает клиническая ремиссия, которая сопровождается снижением массы тела, АД, нормализаций менструального цикла, уменьшением поражения костной и мышечной систем. Облучение области гипофиза может сочетаться с односторонней адреналэктомией или направленной деструкцией гиперплазированного вещества надпочечника.
При тяжелой форме болезни Иценко-Кушинга может быть показано двустороннее удаление надпочечников (двусторонняя адреналэктомия), требующее в дальнейшем пожизненной ЗТ глюкокортикоидами и минералокортикоидами. В случае выявления аденомы гипофиза производится эндоскопическое трансназальное или транскраниальное удаление опухоли, транссфеноидальная криодеструкция. После аденомэктомии ремиссия наступает в 70-80% случаев, примерно у 20% может возникать рецидив опухоли гипофиза.
Прогноз и профилактика болезни Иценко-Кушинга
Прогноз болезни Иценко-Кушинга определяется длительностью, тяжестью заболевания, возрастом больного. При раннем лечении и легкой форме заболевания у молодых пациентов возможно полное выздоровление. Длительное течение болезни Иценко-Кушинга, даже при устранении первопричины, приводит к стойким изменениям в костной, сердечно-сосудистой, мочевыводящей системах, что нарушает трудоспособность и отягощает прогноз. Запущенные формы болезни Иценко — Кушинга заканчиваются летальным исходом в связи с присоединением септических осложнений, почечной недостаточности.
Пациенты с болезни Иценко-Кушинга должны наблюдаться эндокринологом, кардиологом, неврологом, гинекологом-эндокринологом; избегать чрезмерных физических и психо-эмоциональных нагрузок, работы в ночную смену. Предупреждение развития болезни Иценко-Кушинга сводится к общепрофилактическим мерам – профилактике ЧМТ, интоксикаций, нейроинфекций и т. д.
Болезнь и синдром Иценко-Кушинга

Общие сведения
Болезнь и синдром Иценко-Кушинга (кушингоид, гиперкортицизм) – это тяжелое состояние, для которого характерно нарушение регуляторных механизмов, контролирующих гипоталамо-гипофизарно-надпочечниковую систему. Впервые признаки этого заболевания описал в 1924 году невропатолог из СССР Николай Иценко. Он высказал предположение, что причиной болезни являются изменения гипоталамуса. Именно гипоталамус определяет взаимодействие нервной и эндокринной систем.
Американский нейрохирург Харвей Кушинг определил наличие связи этого заболевания с опухолью гипофиза. В настоящее время ученые доказали правоту обоих медиков. Они подтвердили, что болезнь Кушинга является следствием сбоев в функционировании гипоталамо-гипофизарной системы. Это заболевание является достаточно редким и чаще всего диагностируется у женщин в возрасте 25-40 лет. Представительниц прекрасного пола болеют этим недугом в пять раз чаще, чем мужчины.
Болезнь и синдром Кушинга не отличаются по своим клиническим проявлениям. Синдром Кушинга (или синдром гиперкортицизма) диагностируется при опухоли надпочечника либо эктопированной опухоли ряда органов, продуцирующих глюкокортикоиды. При этом синдроме на организм длительное время влияет чрезмерное количество гормонов коры надпочечников.
Патогенез
Развитие болезни связано с нарушением гипоталамо-гипофизарно-надпочечниковых связей — в процессе ее прогрессирования нарушается обратная связь между этими органами. Нервные импульсы поступают в гипоталамус и провоцируют его клетки вырабатывать чрезмерное количество тех веществ, которые активизируют высвобождение адренокортикотропного гормона (АКТГ) в гипофизе. Вследствие такой стимуляции гипофизом выбрасывается в кровь большое количество адренокортикотропного гормона. Далее этот гормон воздействует на надпочечники, провоцируя их вырабатывать гормоны — кортикостероиды. Слишком большое количество кортикостероидов приводит к нарушению обменных процессов. Это явление называется «гиперкортицизм».
У людей с болезнью Иценко-Кушинга размеры гипофиза увеличены – развивается аденома или опухоль. Если болезнь развивается, со временем надпочечники также увеличиваются.
Чрезмерная выработка кортизола приводит к тем патологическим изменениям, которые характерны для этого заболевания. Если кортизола в организме продуцируется слишком много, это приводит к катаболическому влиянию на белковые структуры и матрицы тканей и структур. Речь идет о костной и мышечной ткани (оказывается влияние на миокард, а также гладкие мышцы), внутренние органы. Постепенно появляются выраженные атрофические и дистрофические изменения.
В таком состоянии в организме нарушен и углеводный обмен. Так как происходит стойкая стимуляция глюконеогенеза и гликогенолиза в печени и мышцах, развивается гипергликемия (стероидный диабет).
Гиперкортицизм приводит к изменениям жирового обмена. В одних местах тела происходит чрезмерное накопление жировых отложений, а в других – жировая клетчатка атрофируется. Объясняется этот тем, что разные жировые участки имеют разную чувствительность к глюкокортикоидам.
Еще одна важная составляющая патогенеза синдрома Кушинга – это электролитные расстройства (гипернатриемия, гипокалиемия). Их развитие связано с воздействием чрезмерного количества альдостерона на почки. Такие электролитные нарушения приводят к развитию артериальной гипертензии и кардиомиопатии, что, в свою очередь, ведет к сердечной недостаточности и аритмии.
Глюкокортикоиды негативно воздействуют на иммунный статус, что приводит к склонности к инфекциям.
Гиперкортицизм может развиваться и в процессе лечения разных заболеваний, когда человек принимает глюкокортикоиды – гормоны коры надпочечников — при условии передозировки.
Нередко чрезмерная продукция кортизола отмечается в случае ожирения, алкогольной интоксикации хронического типа, беременности и ряде психических и неврологических заболеваний. В таком случае диагностируется «функциональный гиперкортицизм» или «Псевдо-Кушинга синдром». В таком случае опухоли отсутствуют, но симптоматика такая же, как и при истинном заболевании.
Классификация
В процессе диагностики определяется эндогенный и экзогенный гиперкортицизм.
- Эндогенный синдром Кушинга– следствие слишком активной выработки надпочечниками глюкокортикоидов.
- Экзогенный синдром Кушинга – следствие приема глюкокортикостероидных лекарств в слишком больших дозах с целью заместительной терапии. Эта форма болезни может развиваться вне зависимости от формы лекарств: это могут быть как таблетки или растворы для инъекций, так и местные средства.
В свою очередь выделяются следующие формы эндогенного гиперкортицизма:
- АКТГ-независимый, то есть первичный. Его также подразделяют на несколько разных типов.
- АКТГ-зависимый, то есть вторичный. В таком случае чрезмерное количество АКТГ синтезирует гипофиз либо, в более редких случаях, опухоль, которая располагается вне гипофиза. Реже всего речь идет об эктопической секреции КРГ.
АКТГ-независимый гиперкортицизм связан с такими явлениями:
- Автономные опухоли надпочечников— это аденомы, как правило, одиночные, реже – множественные. Те опухоли, которые происходят из пучковой зоны, продуцируют только гормон кортизол. Другие типы опухолей – смешанные или опухоли из сетчатой зоны – кроме кортизола, синтезируют и андрогены. При избытке в организме кортизола вследствие ингибирования секреции КРГ и АКТГ атрофируются ткани коры надпочечников – как пораженной, так и здоровой железы . Иногда также появляются множественные узлы коры надпочечника.
- Макронодулярная гиперплазия надпочечников – эта форма связана с эктопическими рецепторами в коре надпочечников, которые реагируют на стимуляцию нетипичными раздражителями. Чаще всего это желудочный ингибиторный пептид, который выделяется после приема пищи в пищеварительном тракте. Но стимулирующие факторы могут быть и другими — вазопрессин, катехоламины, ТТГ, ЛГ, ХГЧ, ФСГ, большие концентрации эстрогенов, пролактина.
- Микронодулярная гиперплазия надпочечников – семейная форма и спорадическая форма, когда гиперплазию коры надпочечников провоцируют иммуноглобулины. Как и при других формах независимого гиперкортицизма может происходить атрофия ткани надпочечника между узелками.
Причины
Чаще всего кушингоидный синдром развивается при наличии базофильной или хромофобной аденомы гипофиза, которая выделяет адренокортикотропный гормон. Если развивается опухоль гипофиза, у больного появляется аденокарцинома или микроаденома.
В некоторых случаях развитие болезни Иценко-Кушинга связано с недавним инфекционным поражением ЦНС вследствие перенесенного энцефалита, арахноидита, ЧМТ, менингита, интоксикации.
Синдром Кушинга у женщин может быть связан с резкими гормональными скачками и перестройками. Иногда у женщин симптомы заболевания проявляются после беременности, родов, в период менструальной паузы.
Но в целом эксперты до сих пор ведут работу над тем, чтобы четко определить причины, вызывающие кушингоидный синдром.
Симптомы Иценко-Кушинга
И кортизол, и другие глюкокортикоиды являются в организме физиологическими регуляторами. Они снижают синтез белков и способствуют их распаду, увеличивают выработку глюкозы и стимулируют липолиз, оказывают влияние на иммунную систему.
Поэтому симптомы болезни Иценко-Кушинга связаны с чрезмерной продукций кортикостероидов, в частности ГКС. Происходит поражение большинства систем и органов, и при этом развивается характерный для болезни Иценко-Кушинга комплекс симптомов.
Определяются следующие характерные симптомы болезни Кушинга у человека:
- Диспластическое ожирение – этот признак появляется раньше всего и встречается наиболее часто. Жировые отложения под кожей перераспределяются так, что жир откладывается в плечах, над шейными позвонками, над ключицами, на животе. При этом конечности остаются сравнительно тонкими. Кушингоидное лицо округляется и приобретает багровый цвет (матронизм). Это – так называемый кушингоидный тип ожирения.
- Трофические изменения кожных покровов– кожа становится тонкой, очень сухой, имеет багрово-цианотичный оттенок. В тех местах, где откладывается чрезмерное количество жира, появляются растяжки фиолетового цвета. Появление стрий связано с тем, что кожа истончается и при этом активизируется катаболизм белков. Если человек получает незначительную травму, у него сразу появляются гематомы ввиду усиленной ломкости капилляров. В местах, где возникает сильное трение – на шее, локтях, подмышками – появляется гиперпигментация. У женщин часто появляются признаки гирсутизма – рост волос по мужскому признаку, а также гипертрихоз груди.
- Вторичный гипогонадизм – это ранний признак болезни. Симптомы синдрома Иценко-Кушинга проявляются нарушениями месячного цикла (развивается аменорея и опсоменорея). Эти симптомы у женщин могут в итоге привести к бесплодию. У мужчин ухудшается потенция, развивается гинекомастия. Если заболевание развивается в детстве, то у мальчиков в подростковом возрасте половой член и яички остаются недоразвитыми. У девочек же проявляется первичная аменорея и нормально не развиваются молочные железы. При этом в плазме крови больного понижается уровень гонадотропинов, эстрогенов, тестостерона.
- Миопатия– мышцы гипотрофируются, этот процесс затрагивает верхние и нижние конечности, переднюю брюшную стенку. Соответственно, ноги и руки становятся тонкими, а живот – увеличивается за счет отвисания и жировых отложений.
- Артериальная гипертензия– это проявление характерно для большинства таких больных. Вследствие регулярных проблем с артериальным давлением нарушается метаболизм миокарда, развивается сердечная недостаточность. В ходе электрокардиографии могут определяться признаки гипертрофии левого желудочка.
- Вторичный иммунодефицит – выражается в появлении акне и грибковых поражений на коже, а также поражений ногтей. У таких больных долго заживают раны, появляются трофические язвына голенях, развивается хронический пиелонефрит. Проявляются и многочисленные изменения вегетативной нервной системы, что приводит к развитию синдрома вегетативной дистонии с многочисленными и разнообразными проявлениями, в том числе и выраженными психозами.
- Нарушение обмена углеводов – нарушается толерантность к глюкозе, проявляется диабет второго типа с гиперинсулинемией, инсулинорезистентностью, отсутствием склонности к кетоацидозу и благоприятным течением.
- Изменения костей – если болезнь проявляется в детском возрасте, темпы роста малыша замедляются, либо он останавливается полностью. Задерживается и развитие скелета. Между реальным возрастом ребенка и возрастом его костей может отмечаться разница до 5 лет. Одним из самых тяжелых проявлений гиперкортицизма считается стероидный остеопороз, при котором происходит деминерализация костей и подавляется синтез белкового матрикса. В таком случае часто проявляются боли в позвоночнике, происходят переломы позвонков и ребер.
Симптомы синдрома Иценко-Кушинга
Итак, основные симптомы этого заболевания являются следующими:
- ожирение особого типа;
- истончение кожных покровов;
- слабость и атрофия мышц;
- гипертензия, проблемы с сердцем, отеки;
- нарушение месячного цикла, дисфункция половых желез;
- нервные расстройства;
- высокая частота инфекционных болезней;
- плохо заживающие раны;
- остеопороз, переломы.
Анализы и диагностика
Если человек отмечает у себя проявления части из описанных выше признаков, ему необходимо незамедлительно обращаться к эндокринологу.
Чтобы установить диагноз, врач изначально проводит осмотр, после чего назначает пациенту проведение необходимого комплекса исследований:
- Лабораторное исследование крови и мочи на содержание гормонов. Обязательно необходимо определить уровень кортикостероидов и АКТГ.
- Проводятся также гормональные пробы. Для этого изначально пациент сдает кровь для определения уровня гормонов, после чего принимает препарат (Синактен, Дексаметазони др.) и спустя определенное время снова сдает кровь.
- Биохимический анализ крови – позволяет определить наличие нарушений в организме, а также выявить сахарный диабет.
- Проводится рентген черепа и области турецкого седла, чтобы определить размеры гипофиза пациента.
- Компьютерная и магнитно-резонансная томография – проводят с целью подробного изучения особенностей гипофиза и структур мозга.
- Рентген костей скелета – проводят, чтобы определить наличие остеопороза и патологических переломов.
Лечение синдрома Иценко-Кушинга
 После установления диагноза врач назначает комплексное лечение синдрома Кушинга. Лечение, в зависимости от индивидуальных особенностей течения заболевания, может быть следующим:
После установления диагноза врач назначает комплексное лечение синдрома Кушинга. Лечение, в зависимости от индивидуальных особенностей течения заболевания, может быть следующим:
- Медикаментозное– назначают препараты, которые блокируют чрезмерную продукцию АКТГ или кортикостероидов.
- Лучевая терапия– ее проведение дает возможность снизить активность гипофиза.
- Хирургическое – врач принимает решение об удалении опухоли гипофиза. Проводят традиционную операцию либо используют криохирургию – разрушение опухоли влиянием низких температур (используют жидкий азот). Если болезнь развивается очень активно, проводят удаление одного или обоих надпочечников.
Как правило, в процессе терапии заболевания сочетается несколько разных методов.
Синдром Иценко-Кушинга у детей
Синдром Иценко-Кушинга у детей – механизм, объединяющий группу заболеваний, которые появляются в организме из-за увеличенной выработки гормона гидрокордизона. Гидрокордизон вырабатывает кора надпочечников. Данный синдром также называют гиперкортицизмом.

При гиперкортицизме разные патологические процессы способствуют выработке большого количества гормонов. К таким процессам относят гиперплазию, аденому, раковую опухоль коры надпочечников.
Симптомы синдрома Иценко-Кушинга у детей встречается редко, хотя по тяжести течения не уступают ни одному эндокринному заболеванию. Обычно болезнь поражает детей старшего возраста.
Причины
Причины и этиология развития заболевания у детей:
- Длительный прием медикаментов, которые содержат глюкокортикоидные гормоны;
- Чрезмерная выработка кортизола в коре надпочечников;
- Причины 15-19% случаев синдрома – первоначальная травма коры надпочечников в результате гиперпластических опухолевых образований – аденомы, аденоматоза, аденокарциномы;
- Причины заболевания кроются в АКТГ-эктопированном синдроме – вздутии секретирующего кортикотропного гормона;
- Редко встречающаяся этиология – наследственность;
- Характерные причины развития болезни – электролитные расстройства.
Симптомы
Основные симптомы синдрома: диспластическое ожирение, гипертония, поражение кожи, остеопороз, энцефалопатия, миопатия, нарушение обмена веществ.
Симптомы синдрома Иценко-Кушинга у детей включают гиперпродукцию кортизола. Данное вещество осуществляет воздействие на белковые структуры большинства тканей в организме (кости, мышцы, кожа и т.д.). Патогенез имеет такие симптомы: на одних участках тела жир откладывается в избыточном количестве (зачастую поражает лицо), а на других – вообще жира нет. Исследуя симптомы патогенеза, медики выявляют, каким именно образом происходит развитие данного синдрома у детей.

Диспластическое ожирение – увеличивается лицо по сравнению с другими частями тела.
Симптомы трофического изменения кожи: гирсутизм – появление избыточного роста терминальных волос по всему телу, стрии – растяжки, имеющие форму полос. Стрии считаются одной из форм атрофии кожи, имеют окрас в диапазоне от белого до красно-фиолетового, располагаются на тех участках, которые наиболее подвержены растяжению. Они не причиняют физических неудобств и со временем становятся незаметными.
Механизм поражения сердечно-сосудистой системы: артериальная гипертензия, гипертрофия левого желудочка, гипертония.
Симптомы, характерные для системного остеопороза: вторичный гипогонадизм и иммунодефицит, энцефалопатия, миопатия, нарушения электролитного и углеводного обменов.
Энцефалопатия – не воспалительное заболевание головного мозга.
Энцефалопатия может быть врождённой и приобретённой (разрушения головного мозга, которые относятся к ботулизму, инфекциям, алкоголизмом, увечьям, гиповитаминозам, сосудистым заболеваниям). При энцефалопатии полностью деформируются ткани и нарушаются функции головного мозга.

Миопатия – врожденная развивающаяся наследственная нервно-мышечная болезнь, обычно характеризуется первичным поражением мышц.
Диагностика
Чтобы диагностировать заболевание применяется:
- Дневная экскреция свободного кортизола с мочой;
- Диагностика основывается на пошаговом рассчитывании количества медикамента в крови до употребления дексаметазона (обладает противовоспалительным и антиаллергическим свойством) и после. Если количество кортизола уменьшается больше, чем вдвое – считается допустимым явлением;
- Дифференциальная диагностика между патогенетическими видами синдрома и кортикостеромой позвоночника;
- МРТ – диагностика выявляет аденомы гипофиза;
- Компьютерная томография и МРТ надпочечников;
- Рентгенография позвоночника – диагностика применяется для выявления обострений заболевания;
- Биохимический анализ – выявление сбоев в работе организма и определения наличия сахарного диабета.
Лечение
Лечение ускоряет регенерацию допустимого количества гормонов коры надпочечников в организме. Лечение проводят несколькими способами: патогенетическое лечение, симптоматическая терапия гиперкортицизма.
Лучевая терапия
Чтобы провести лечение заболевания, используют механизм, соединяющий составляющие лучевой терапии, а именно гамма-терапию и протонное облучение гипофиза.
Гамма-терапия – заболевание легкой и средней степени лечат маленькими сгустками тяжелых заряженных частиц. Не уступает по эффективности лечения болезни и протонное облучение гипофиза. Отличие протонного облучения гипофиза от гамма-терапии:
- Большая доза облучения;
- Близлежащие органы не повреждаются;
- Проводится только одна процедура;
- Последующее облучение гипофиза возможно проводить после полу года;
- Протонотерапия.
Хирургическое
Хирургическое лечение соединяет в себе транссфеноидолъную аденомэктомию, разложение надпочечников и адреналэктомию. Ввиду стремительного развития микрохирургической техники, врачи разработали самый подходящий способ, чтобы лечить болезнь Иценко-Кушинга, который основывается на применении транссфеноидальной аденомэктомии.
Адреналэктомия во время болезни проводится как односторонняя, так и двусторонняя. Объединение лучевой терапии и односторонней адреналэктомии используется при средней стадии заболевания. Двусторонняя адреналэктомия применяется для последней стадии или развитии обострений гиперкортицизма.
Медикаментозное лечение
Чтобы излечить болезнь Иценко-Кушинга применяют медикаменты, способные подавлять выделение гипофизом кортикотропина. Запрещается лечить заболевание данными медикаментами до применения лучевой терапии, в противном случае понижается ее эффективность.
Медикаменты, которые подавляют секрецию кортикотропина – вещества данного типа, уменьшают его выделение и облегчают протекание заболевания.
Проводят лечение парлоделом – препарат притормаживает выделение гормонов аденогипофиза. Данным лекарством осуществляют лечение синдрома Иценко-Кушинга, но только по истечению лучевой терапии. Желательно употреблять парлодел когда увеличена доза пролактина в организме.
Перитол – антисеротониновое лекарство, уменьшает выделение кортикотропина влияя на серотонинергическую систему.
Многие пациенты жалуются на синдром Нельсона, частого спутника болезни Иценко-Кушинга. Чтобы излечить синдром применяются медикаменты, препятствующие секреции кортикотропина.
Деструкция надпочечников состоит в поражении гиперплазированного органа методом проникновения в него специальной жидкости или этанола. Метод используется исключительно для общего лечения.
ГАМК-ергические медикаменты
ГАМК-ергические медикаменты занимают ведущее место среди останавливающих нейромедиаторов, оказывают благоприятное воздействие во время энцефалопатии. ГАМК-ергические препараты используют, если выявлен синдром Нельсона после проведения лучевой терапии. К ним относятся: миналон, фенибут, конвулекс.
Блокаторы стероидогенеза
Блокаторы, находящиеся в надпочечниках, можно разделить на: медикаменты, убирающие биосинтез кортикостероидов и провоцирующие распад частичек коры надпочечников, и медикаменты, убирающие биосинтез стероидов.
Хлодитан – необходимо принимать для улучшения работы коры надпочечников во время подготовки тяжелобольных к односторонней и двусторонней адреналэктомии.

Аминоглютетимид
Лечение Аминоглютетимидом необходимо проводить одновременно с искусственным контролем работы печени и наличия тромбоцитов в крови. Чтобы лечить болезнь блокаторами стероидогенеза, одновременно назначают гепатопротекторы (эссенциале или карсил).
Гипотепзивпая терапия
Симптоматическое лечение гиперкортицизма и артериальной гипертензии, лучше использовать адельфан, адельфан-эзидрекс и калия хлорид. Одновременно проводится лечение стероидной кардиопатии, гапокалиемпи, стероидного сахарного диабета.
Симптоматическая терапия гипертонии направлена на нормализацию АД, коррекцию белкового, электролитного, углеводного обменов. Без лечения гипертонии нарушаются процессы во всех системах организма. Существуют такие виды гипертонии, как: почечная, центральная, гемодинамическая, пульмоногенная, эндокринная.

Лечение симптоматической гипертонии — это лечение заболевания, ее спровоцировавшего. В некоторых случаях лечение гипертонии проводят после избавления от основного заболевания. Чтобы выявить наличие и степень гипертонии используется регулярное измерение артериального давления в течение нескольких дней в разное время суток.
Чтоб лечить остеопороз, необходимо использовать медикаменты, содержащие кальций и кальцитонин. Лечение остеопороза требуется проводить на протяжении 12-18 месяцев. Лечение синдрома Иценко-Кушинга откладывать нежелательно, в 15% случаев заболевание приводит к летальному исходу.
Синдром Иценко-Кушинга – что это такое, симптомы, диагностика и лечение
Синдром Иценко-Кушинга является редким заболеванием, которое является результатом слишком большого количества гормона кортизола в организме. Кортизол – это гормон, обычно вырабатываемый надпочечниками, и он необходим для жизни. Он позволяет людям реагировать на стрессовые ситуации, такие как болезнь, и оказывает влияние практически на все ткани организма.
Болезнь и синдром Иценко-Кушинга
Кортизол производится во время всплесков, чаще всего ранним утром, с очень небольшим количеством ночью. Синдром Иценко-Кушинга – это такое состояние, когда производится слишком много кортизола самим телом, независимо от причины.
У некоторых пациентов есть это состояние, потому что надпочечники имеют опухоль, производящую слишком много кортизола. Другие узнают про болезнь Иценко-Кушинга и что это такое, потому что они производят слишком много гормона АКТГ, что заставляет надпочечников производить кортизол. Когда АКТГ происходит из гипофиза, это называется болезнью Иценко-Кушинга.
В целом, это состояние довольно редко. Оно чаще бывает у женщин, чем у мужчин, а самый распространенный возраст таких нарушений в организме – 20-40 лет.
У мужчин причины синдрома Иценко-Кушинга могут включать долгий прием стероидных препаратов, особенно стероидных таблеток. Стероиды содержат искусственную версию кортизола.
Симптомы болезни Иценко-Кушинга
Основные признаки и симптомы синдрома Иценко-Кушинга показаны в таблице ниже. Не все люди с этим состоянием имеют все эти признаки и симптомы. У некоторых людей мало или «мягкие» симптомы, возможно, только увеличение веса и нерегулярные менструации.
Другие люди с более «тяжелой» формой заболевания могут иметь почти все симптомы. Наиболее распространенными симптомами у взрослых являются увеличение веса (особенно в туловище и часто не сопровождаемое увеличением веса в руках и ногах), высокое кровяное давление и изменения в памяти, настроении и концентрации. Дополнительные проблемы, такие как мышечная слабость, возникают из-за потери белка в тканях организма.
У детей синдром Иценко-Кушинга проявляется ожирением с замедленными темпами роста.
Распространенные симптомы: увеличение веса, гипертония, плохая кратковременная память, раздражительность, избыточный рост волос (женщины), красное, румяное лицо, дополнительный жир на шее, круглое лицо, плохая концентрация, обмороки.
Редкие проявления: бессонница, рекуррентная инфекция, тонкая кожа и стрии при синдроме Иценко-Кушинга, легкие кровоподтеки, депрессия, слабые кости, акне, облысение (женщины), слабость в бедрах и плечах, опухание ног, диабет.
Диагностика синдрома Иценко-Кушинга
В результате врачи используют лабораторные анализы, чтобы помочь диагностировать заболевание. Эти анализы определяют, почему производится слишком много кортизола или почему нормальный контроль над гормонами не работает должным образом.
Наиболее часто используемые тесты измеряют количество кортизола в слюне или моче. Также можно проверить, есть ли слишком много производства кортизола, давая небольшую таблетку, называемую дексаметазоном, которая имитирует кортизол. Это называется испытанием на подавление дексаметазона. Если организм правильно регулирует кортизол, уровень кортизола будет уменьшаться, но это не произойдет у человека с синдромом Кушинга. Эти тесты не всегда способны окончательно диагностировать состояние, потому что другие болезни или проблемы могут вызвать избыточный кортизол или аномальный контроль производства кортизола.
Эти условия называются «состояния псевдосушинга». Из-за сходства симптомов и результатов лабораторных испытаний между синдромом Кушинга и состояниями псевдосушинга врачам, возможно, придется сделать ряд анализов и, возможно, придется лечить состояния, которые могут привести к состояниям псевдо-Кушинга, таким как депрессия, чтобы убедиться, что высокий уровень кортизола становится нормальным во время лечения. Если они этого не делают, и особенно, если физические особенности ухудшаются, более вероятно, что у человека есть истинное заболевание Иценко-Кушинга.
- физическая нагрузка;
- апноэ сна;
- депрессия и другие психические расстройства;
- беременность;
- боль;
- стресс;
- неконтролируемый диабет;
- алкоголизм;
- экстремальное ожирение.
Лечение синдрома Иценко-Кушинга
Единственным эффективным средством лечения болезни Иценко-Кушинга является удаление опухоли, уменьшение ее способности производить АКТГ или удаление надпочечников.
Существуют и другие дополнительные подходы, которые могут быть использованы для лечения некоторых симптомов. Например, диабет, депрессия и высокое давление будут лечиться обычными лекарствами, используемыми для этих состояний. Кроме того, врачи могут назначать дополнительный кальций или витамин D или другое лекарство, чтобы предотвратить истончение кости.
Удаление гипофизарной опухоли хирургическим путем
Удаление опухоли гипофиза хирургическим путем – лучший способ избавления от болезни Иценко-Кушинга. Операция рекомендуется тем, у кого есть опухоль, которая не распространяется в области за пределами гипофиза, и которые достаточно хорошо видны, чтобы провести анестезию. Обычно это осуществляется путем прохождения через нос или верхнюю губу и через синусовую мышцу, чтобы достичь опухоли. Это известно как транссфеноидальная хирургия, которая позволяет избежать попадания в гипофиз через верхний череп. Этот маршрут менее опасен для пациента и позволяет быстрее восстанавливаться.
Удаление только опухоли оставляет оставшуюся часть гипофиза неповрежденной, чтобы он в конечном итоге функционировал нормально. Это успешно для 70-90% людей, когда их выполняют лучшие хирурги гипофиза. Показатели успеха отражают опыт хирурга, выполняющего операцию. Однако опухоль может вернуться к 15% пациентов, вероятно, из-за неполного удаления опухоли при более ранней операции.
Радиохирургия
Другие варианты лечения включают лучевую терапию для всего гипофиза или целевую лучевую терапию (так называемую радиохирургию), когда опухоль видна на МРТ. Это может быть использовано как единственное лечение, если хирургия гипофиза не полностью успешна. Эти подходы могут занять до 10 лет, чтобы иметь полный эффект. Тем временем пациенты принимают лекарство для сокращения производства кортизола надпочечников. Одним из важных побочных эффектов лучевой терапии является то, что она может влиять на другие клетки гипофиза, которые образуют другие гормоны. В результате до 50% пациентов необходимо принимать другую гормональную замену в течение 10 лет после лечения.
Удаление адреналовой железы хирургическим вмешательством
Удаление обоих надпочечников также устраняет способность организма производить кортизол. Так как гормоны надпочечников необходимы для жизни, пациенты должны затем принимать кортизолоподобный гормон и гормон флоринеф, который контролирует баланс соли и воды, каждый день всю оставшуюся жизнь.
Лекарственные препараты
В то время как некоторые многообещающие препараты проходят тестирование в клинических исследованиях, имеющиеся в настоящее время лекарства для снижения уровня кортизола, если они даны отдельно, не работают хорошо, как долгосрочное лечение. Эти лекарства чаще всего используются в сочетании с лучевой терапией.