Лапароскопия как метод исследования брюшной полости. Лапароскопия в гинекологии. Восстановление после операции
Последствия лапароскопии

Лапароскопия – это хирургическая операция по резекции пораженного органа или его части, выполняемая через небольшие разрезы посредством троакаров и лапароскопа. Кроме того, лапароскопический метод применяют для диагностики заболеваний, как предельно точный.
Одним из прерогативных аспектов является укороченный послеоперационный период лапароскопии. Реабилитация проходит в ускоренном режиме, поскольку ткани и кожные покровы не травмируются, как при полостной операции. По этой же причине, возможность инфицирования разрезов и образования спаечных процессов сводится к минимуму.
О технике проведения и видах лапароскопии
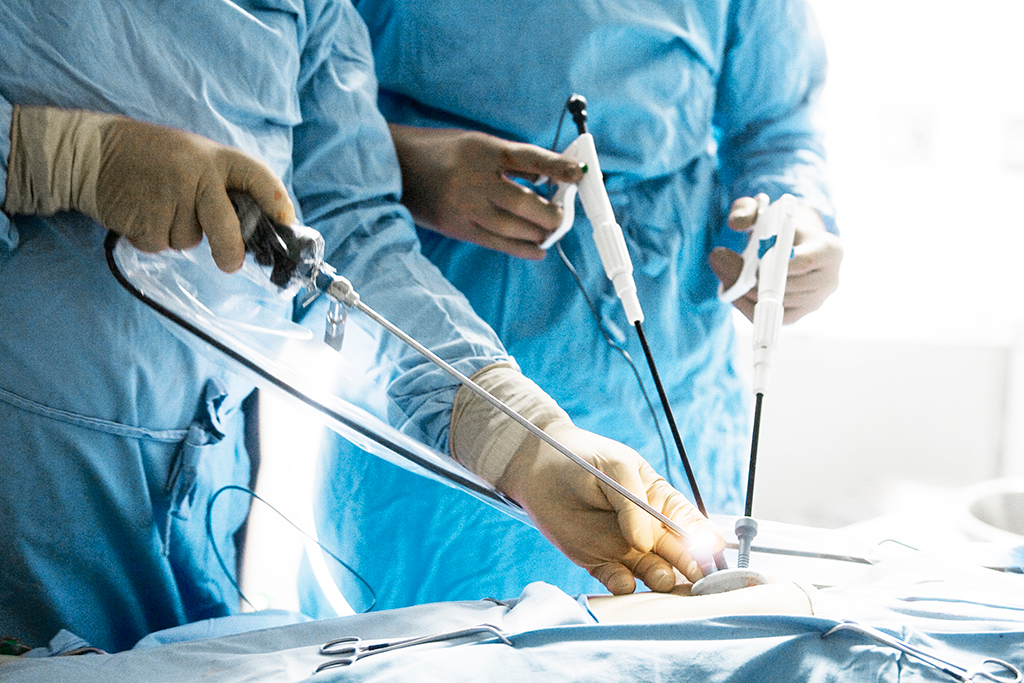
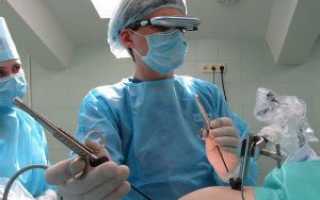
Лапароскопию проводят под действием анестезии. В области оперируемых органов делается несколько надрезов, через которые вводятся хирургические инструменты и лапароскоп – прибор, оснащенный осветительной составляющей и видеокамерой. Изображение, увеличенное в разы, проецируется на монитор.
Для лучшей визуализации внутреннего пространства, и доступа к органам, в оперируемую область подается углекислый газ. Под его воздействием расправляются складки брюшной полости, что позволяет хирургу полноценно работать. По окончании процесса, инструментарий извлекается, а на места надрезов накладываются хирургические швы. Наиболее часто лапароскопическая хирургия проводится на органах пищеварительной и мочеполовой системы, реже на грудной клетке (торакальная хирургия).
К самым востребованным операциям относятся:
- аппендэктомия (аппендицит);
- колэктомия (удаление отдела ободочной кишки);
- холецистэктомия (иссечение желчного пузыря при опухолевом процессе и желчнокаменной болезни);
- герниопластика (удаление пупочной грыжи);
- кистэктомия (резекция киста яичника, почки, печени)
- дистальная резекция поджелудочной железы;
- гастрэктомия (полное удаление желудка).
Кроме этого, широко практикуется лапароскопическое иссечение семенной вены у мужчин при варикоцеле (варикоз вен мошонки и семенного канатика), гинекологические операции при эндометриозе (разрастание клеток матки), миоме (доброкачественной опухоли) матки, многочисленных воспалительных процессах в органах малого таза. Лапароскопию, по экстренным показаниям, допускается производить во время беременности.
Последствия лапароскопической хирургии
Лапароскопический метод проведения резекции переносится пациентами легче, чем обычная полостная операция. Однако, как любое постороннее вмешательство в организм, хирургия или диагностика не проходят бесследно для больного. Последствия лапароскопии, как правило, проявляются во время пребывания пациента в стационаре после операции, но иногда могут возникнуть уже после выписки. К основным побочным эффектам относятся:
- Болевой синдром . На протяжении первых двенадцати часов после операции интенсивные боли не считаются анормальным явлением. Повреждение мягких тканей, кожного покрова и внутренних органов вызывают боли, которые локализуются в области прооперированного органа, а также может иррадиировать (отдавать) в верхнюю часть корпуса. Для ликвидации болезненных ощущений в больнице применяют анальгетики, нестероидные и противовоспалительные препараты. Реже используются наркотические алкалоиды опиума (опиаты).
- Ощущения распирания в брюшной полости . Данный симптом спровоцирован введением углекислого газа во время операции. Интенсивное скопление газов в брюшной полости не является послеоперационной патологией. Если симптом не покидает пациента в первые послеоперационные сутки, назначаются ветрогонные лекарственные средства.
- Тяжесть в эпигастральной (подложечной) области, тошнота . Возникают после операции лапароскопии, как следствие введения анестезии. Такие ощущения не нуждаются в специальном лечении, и проходят сами по себе.
- Головные боли . Могут быть вызваны перенесенным наркозом и волнением, которое испытывает пациент. Как правило, купируются анальгетиками вместе с болевым синдромом в области проведенной операции. При чрезмерно возбужденном состоянии больного, назначаются успокоительные медикаменты.
- Дискомфорт в области горла и пищевода . Причиной возникновения является использование эндотрахеального наркоза (введение анестезии через дыхательные пути посредством трубки). Данные симптомы кратковременны, лечения не требуют.
Возможные негативные проявления
Осложнения после лапароскопии – явление редкое, но встречающееся. Возникновение осложнений обусловлено тремя основными причинами: непредвиденная реакция пациента на наркоз или введение углекислого газа, несоблюдение пациентом врачебных рекомендаций в период восстановления, некачественно проведенная операция (врачебное невнимание, ошибки).
Осложнения анестезии
Перед лапароскопией пациент проходит обследование, что помогает анестезиологу подобрать какая лучше анестезия (препарат и дозировка) подойдут конкретному человеку с учетом его индивидуальных особенностей. Неадекватная реакция возникает редко, самой крайней формой проявления может быть острая аллергическая реакция – анафилактический шок. Сбой в работе бронхолегочной и сердечной деятельности может произойти под воздействием углекислого газа. Осложнение редкое, зависит от индивидуальных особенностей (хронических болезней сердца и бронхов), или ненормативного введения газа.
Патологические проявления по вине больного
Каждый врач в обязательном порядке дает рекомендации после лапароскопии, которые пациент должен выполнять в реабилитационный период. Существуют ограничения в питании, а также запреты на серьезную физическую нагрузку после операции по удалению пораженного органа или его участка. При несоблюдении рекомендаций возникает нагноение и инфицирование швов, кровотечения, воспалительные процессы в желчном пузыре, матке, мочевыделительной системе и других органах брюшной полости и малого таза.
Осложнения, зависящие от медицинского персонала
Неграмотно проведенная операция или неисправность оборудования могут грозить определенными негативными последствиями. Пациентам с хроническими нарушениями сердечной деятельности, атеросклерозом, варикозом перед операцией вводятся препараты, разжижающие кровь. Если врач игнорировал данную манипуляцию, возникает опасность формирования тромбов. При сбоях в работе лапароскопа или несоответствующей квалификации врача, возникает риск ранения смежных органов и сосудов. К примеру, извлекая камни из желчного пузыря, неопытный доктор может повредить его стенки.
Особую опасность представляет первичный прокол, производимый иглой Вереша, когда лапароскоп еще не функционирует. Манипуляция вслепую может привести к кровотечению. Возникновение спаечного процесса наиболее характерно после резекции аппендицита. Для остановки стандартных кровотечений после иссечения части органа, применяется метод коагуляции (прижигание электротоком). Некорректное применение метода вызывает сильные ожоги внутренних органов. Отсекая пораженный участок, врач, может обжечь смежный орган, что повлечет развитие некроза (отмирание) тканей органа.
Нарушение соблюдения стерильности медицинским персоналом является причиной инфицирования надреза, и как следствие возникновение гнойно-воспалительного процесса в области шва. Некорректное удаление органа, пораженного онкологией, может стать причиной поражения раком кожных покровов при его извлечении из брюшной полости. Возникновение послеоперационных грыж обусловлено неправильным ушиванием троакальных отверстий после удаления больших фрагментов органов. Данное осложнение может заявить о себе не сразу после лапароскопии, а через несколько недель или месяцев.
Ошибки при операциях по резекции желчного пузыря приводят к нарушению желчегонного процесса, следствием чего могут стать серьезные заболевания печени. Особого внимания требует беременность в период операции. При неосторожных действиях врача возникает угроза прерывания (выкидыш) либо развития у плода кислородной недостаточности (гипоксии), как реакция на введение углекислого газа. При возникновении непредвиденных ситуаций во время лапароскопии, доктор должен перейти к открытой лапаротомии, чтобы избежать более серьезных негативных последствий.
Основные симптомы осложнений
Незамедлительного обращения за врачебной помощью требует появление следующей симптоматики:
- сильные болевые ощущения в прооперированной области после выписки из стационара;
- стабильная гипертермия (повышенная температура);
- изменение цвета эпидермиса (кожных покровов) вокруг шрама на ярко-красный;
- выделение гнойно-кровяной субстанции в области надрезов;
- постоянная головная боль, кратковременные приступы потери сознания.
Больного в обязательном порядке должны госпитализировать, провести ультразвуковую диагностику, взять анализы крови.
Постоперационные рекомендации
Послеоперационный период после лапароскопии в стационарных условиях длится от 3 до 6 дней, в зависимости от сложности проведенной операции. В дальнейшем, пациента отправляется на амбулаторное лечение. Реабилитация после лапароскопической операции, как правило, проходит в ускоренном режиме. Швы, в зависимости от использованного хирургического материала, снимают на 7–10 день либо они рассасываются в организме самостоятельно.
Через месяц работоспособность восстанавливается полностью. В обязанности пациента входит выполнение всех рекомендаций по соблюдению режима и рациона. На протяжении месяца прооперированный человек не должен прибегать к тяжелым физическим нагрузкам. Нельзя делать силовые упражнения и поднимать тяжести. Тем не менее рациональная физическая активность показана уже со второго дня после операции, чтобы избежать развития спаечного процесса.
Одним из важнейших факторов является правильное питание в постоперационный период. В первые дни рацион должен состоять из некрепких бульонов, овсяного киселя. Находясь на амбулаторном лечении, пациент должен придерживаться облегченного питания. Диета основана на употреблении следующих продуктов:
- пюреобразные супы;
- речная и морская рыба, содержащая менее 8% жира;
- мяса индейки, курицы;
- белковый омлет и яйца, сваренные всмятку.
- обезжиренный творог, несоленый сыр;
- каши, макаронные изделия;
- картофельное, фруктово-ягодное пюре.
Устранить из рациона необходимо:
- жирное мясо;
- жирные соусы на майонезной основе;
- блюда из чечевицы, гороха, фасоли;
- выпечка из сдобного теста;
- острые и копченые продукты.
Категорически запрещается употребление алкогольных напитков. Грубая пища может вызвать затруднения и боли при ее переработке органами пищеварительного тракта. Обстипация (запор) негативно сказывается на самочувствии и состоянии послеоперационных швов. При проявлении данных симптомов рекомендуются слабительные препараты либо клизма.
Кроме укороченного восстановительного периода, прерогативами лапароскопии перед полостной операцией считаются: мизерная вероятность образования спаек (при условии выполнения пациентом рекомендаций врача), эстетичный вид шрамов (меньше чем через год последствия операции перестают быть заметными). При отсутствии противопоказаний лапароскопический способ хирургического вмешательства является предпочтительным.
Что можно и что нельзя делать после операции «Лапароскопия» и как проходит реабилитация


Восстановление после лапароскопии занимает от 2 до 4 недель – в зависимости от тяжести проводимой манипуляции и развития каких-либо осложнений. Главное — в раннем послеоперационном периоде создать условия для предупреждения образования спаек в малом тазу, особенно, если они были до процедуры.
Особенности восстановления после лапароскопии
Перевязки после операции
Через сколько дней выписывают из больницы?
Особенности питания в восстановительный период
Можно ли принимать душ и через сколько?
Когда можно заниматься спортом или фитнесом?
Упражнения после лапароскопии
Что нельзя делать после проведения лапароскопии?
Электрофорез и физиотерапия в восстановительный период
Зачем ставят дренаж после операции
Месячные после лапароскопии
Планирование беременности после лапароскопии
Комментарии и Отзывы
Особенности восстановления после лапароскопии
После лапароскопии пациенты восстанавливаются быстрее, чем после полостной операции. Малоинвазивная хирургия позволяет отказаться от наркотического обезболивания в постоперационный период и уменьшает риск осложнений.
Пациент должен придерживаться следующих правил:
- не есть до вечера;
- пить только негазированную воду;
- не лежать на животе;
- носить бандаж, если его назначили;
Возможные неприятные ощущения после операции:
- тошнота и рвота:
- головокружение;
- боль в месте проколов;
- тянущие боли в животе наподобие менструальных;
- сильные боли под ребрами и в ключицах;
- чувство вздутия живота;
- мнимое переполнение мочевого пузыря.
Эти симптомы связаны с общей анестезией и введением газа в брюшную полость и проходят в течение 1-2 дней.
Вставать с постели разрешается спустя 2-3 часа после операции. В дальнейшем больному рекомендуют неспешно ходить, чтобы стимулировать отток газа из брюшины. Но после операции преимущественно следует сидеть или лежать в течение 1-2 дня, поднятие с кровати должно осуществляться аккуратно.
Перевязки после операции
После лапароскопии на проколы накладывают швы и повязки. В больнице каждое утро делают перевязку и смазывают швы «зеленкой». Их снимают на 7-8 день, если их накладывали не саморассасывающимся шовным материалом.
Чтобы сделать постоперационную перевязку в домашних условиях потребуются:
- стерильные перчатки;
- стерильные марлевые салфетки;
- «зеленка»;
- перекись водорода;
- стерильный пинцет;
- пластырь;
- спирт.
Места проколов обрабатывают в таком порядке:
- Надевают стерильные перчатки.
- Аккуратно отклеивают старую повязку.
- Пинцетом берут салфетку.
- Смачивают ее в спирте и бережно протирают ранки, чтобы не травмировать заживающую поверхность.
- Дают высохнуть.
- Если во время обработки есть боль, то на ранки накладывают салфетку с насыщенным солевым раствором и заклеивают пластырем.
- Если боли нет, то ранку мажут «зеленкой».
- Накладывают салфетку.
- Заклеивают пластырем.
О своих ощущениях на второй день после операции рассказывает пациентка российской клиники на канале Kris Tina.
Через сколько дней выписывают из больницы?
Выписываться из стационара можно, как только позволяет самочувствие:
- в некоторых случаях пациент уходит домой сразу после наркоза;
- в среднем в больнице лежат от 1 до 5 суток;
- если операция прошла с осложнениями, то находиться в клинике придется долго — до 10 дней.
После больницы пациент переводится на амбулаторное лечение. Выходить на работу можно через 3-4 дня после выписки из стационара, но больничный лист не закрывают до снятия швов.
Особенности питания в восстановительный период
На следующий день после операции больному можно принимать теплую жидкую пищу:
- постные бульоны (куриный или рыбный);
- морсы из кислых ягод;
- кисели;
- питьевые йогурты и т. д.
Через день после оперативного вмешательства пациенту позволяют более густую еду:
- каши;
- кефир и другие кисломолочные продукты;
- сыр;
- овощи, приготовленные на пару;
- паровые мясные или рыбные котлеты;
- вареные всмятку яйца;
- детское питание в баночках (овощное или мясное);
- нежирные супы.
Через неделю ограничения минимизируются.
Подходит такая постоперационная диета:
- каши на воде;
- супы без пассеровки;
- мясные и рыбные блюда на пару;
- вареные и приготовленные на пару овощи;
- очищенные от кожуры фрукты;
- цельнозерновой подсушенный хлеб;
- травяной чай;
- натуральные фруктовые напитки.
Можно ли принимать душ и через сколько?
До снятия швов мыться под душем врачи не рекомендуют. Если душ необходим, то места проколов закрывают водонепроницаемой повязкой или полиэтиленовой пленкой.
В течение двух месяцев нельзя помыться в ванне и бане. Купаться в открытых водоемах можно не раньше чем через полтора месяца после операции.
Когда можно заниматься спортом или фитнесом?
После операции физические нагрузки следует ограничить ходьбой. К занятиям в спортзале можно приступить через месяц, при этом нужен щадящий режим.
Увеличение нагрузок должно быть плавным: для возвращения к обычному ритму тренировок потребуется 4-5 месяцев.
Рост спортивной активности согласовывается с лечащим врачом и персональным тренером.
Упражнения после лапароскопии
Восстанавливать организм после операции помогает лечебная физкультура. В первые 2-3 дня после процедуры тренироваться нужно лежа.
- дыхательную гимнастику;
- повороты набок;
- переставление ног на кровати (имитация ходьбы).
Интенсивность занятий увеличивается постепенно, при этом:
- главным упражнением после операции является ходьба по ровной поверхности;
- спустя 4-5 дней к ней можно добавить подъемы по лестнице;
- через месяц можно купаться в бассейне;
- в это же время начинают делать зарядку по утрам: разрешены плавные движения без нагрузки на мышцы живота.
Что нельзя делать после проведения лапароскопии?
После проведения лапароскопии для пациента существует ряд ограничений, однако они носят лишь временный характер. Врачи дают пациентам определенные рекомендации, как нужно себя вести в реабилитационном периоде и чем питаться.
Нельзя употреблять в пищу:
- острое;
- соленое;
- копченое;
- жареное;
- бобовые;
- свежий хлеб и сдобу;
- газированные напитки;
- кофе;
- алкоголь.
В течение нескольких недель в зависимости от того, как прошла операция и в каком состоянии находится пациент, недопустимо:
- делать резкие движения;
- бегать;
- ездить на велосипеде (мотоцикле);
- поднимать тяжести.
Нельзя запрещать курить после лапароскопии: из-за отказа от привычки наступает очищение организма от смол и никотина, человек кашляет. При кашле напрягаются мышцы живота и диафрагма, это мешает быстро восстановиться.
О том, что можно делать после лапароскопии, какие действия и почему запрещены, можно узнать из видео от канала «Лайфхаки. Полезные советы».
Электрофорез и физиотерапия в восстановительный период
Физиолечение требуется вследствие гинекологических операций на таких органах:
После лечения непроходимости фаллопиевых труб делают следующие физиопроцедуры:
- компрессы из озокерита или парафина;
- лекарственный электрофорез.
По результатам лечения яичников, удаления миоматозных узлов и разросшегося эндометрия, кроме электрофореза применяют магнитотерапию.
Физиотерапевтические методы используют, чтобы после лапароскопии не образовывались спайки.
После диагностической лапароскопии физио не требуется.
Возможные осложнения
Самое распространенное осложнение — занесение инфекции в место прокола. Тогда назначается терапия антибиотиками, рекомендуют курс иммуностимуляторов.
К негативным последствиям для здоровья приводят следующие осложнения:
- развитие некроза и перитонита при повреждении крупных сосудов в ходе операции;
- внутреннее кровотечение при недостаточном прижигании сосудов;
- занесение инфекции и развитие сепсиса при несоблюдении стерильности;
- образование тромбов;
- развитие сердечной недостаточности;
- аллергия на анестетики или заполняющий брюшную полость диоксид углерода.
В современных клиниках осложнения при операции лапароскопии не превышают 2%.
Зачем ставят дренаж после операции
После операции дренаж нужен для отвода экссудата (сукровицы) и облегчения антисептической обработки. Его снимают через 1-2 дня после операции.
При диагностической лапароскопии дренаж не устанавливают.
Рекомендации специалистов
Рекомендации врачей касаются:
Для успешной реабилитации после лапароскопии медики советуют:
- не сдирать коросты на швах;
- не использовать мази и кремы на местах проколов;
- отказаться от интимной жизни (особенно от незащищенных контактов);
- употреблять простую и здоровую пищу с пониженным содержанием жиров;
- исключить продукты, вызывающие вздутие кишечника;
- принимать витамины;
- соблюдать режим труда и отдыха, не перенапрягаться;
- быть осторожными при купании;
- носить комфортную не сдавливающую одежду;
- отказаться от поездок.
Все изменения режима в период восстановления после лапароскопии согласовывать с лечащим врачом.
Фотогалерея
Месячные после лапароскопии
После лечебной или диагностической лапароскопии бывают мажущие выделения коричневого цвета с кровью или слизью из влагалища. Они могут длиться до двух недель и с медицинской точки зрения считаются нормальным явлением.
Сами месячные наступают в срок, но иногда менструация задерживается на два месяца или сбивается цикл. Доктора не считают это патологией.
Если менструальное кровотечение длительное и сильное, женщине надо обратиться к врачу.
Планирование беременности после лапароскопии
Планировать беременность после лапароскопии можно, как правило, через несколько недель. Срок зависит от того, с какой целью проводилась операция.
Если операцию проводили для диагностики, то зачатие возможно в следующем цикле.
При лапароскопическом лечении ряда заболеваний беременеть рекомендуют в такие сроки:
- после удаления миоматозных узлов — через год;
- после лечения бесплодия — в следующий цикл;
- после цистэктомии кисты яичника — через 2 месяца.
Видео
Подробно о реабилитации после лапароскопии рассказывает врач-гинеколог на канале MedPort. ru
Показания к проведению лапароскопии брюшной полости
Для досконального обследования органов брюшной полости, забрюшинного пространства, малого таза применяют инвазивные и малоинвазивные манипуляции. Важную роль для экстренной постановки диагноза в данных полостях занимает лапароскопия.
 Для экстренной постановки диагноза заболеваний брюшины используют лапароскопический метод.
Для экстренной постановки диагноза заболеваний брюшины используют лапароскопический метод.
Что такое лапароскопия?
Лапароскопия – это эндоскопическое обследование брюшного органа, малого таза. Относится к малоинвазивным методам лечения, позволяет визуализировать все органы брюшной полости, забрюшинного пространства, а также провести хирургическое вмешательство.
 Позволяет визуализировать все органы брюшины.
Позволяет визуализировать все органы брюшины.
Применяется в тех ситуациях, когда с помощью иных диагностических методик не удается точно установить характер болезни. Незначительное травмирование, условная техническая легкость метода обусловили его широкое использование в клинической диагностике, в том числе в детском, пожилом возрасте.
Также с диагностической лапароскопией широко применяется хирургическая, в частности для дренирования брюшины, спаечной болезни. Часто используется и для иссечения части органа, например при различных кистах почек, печени, поджелудочной железы, а также для проведения некоторых операций по гинекологии.
Виды лапароскопических операций и показания к ним
Лапароскопия брюшной полости бывает 2 видов: диагностическая и лечебная, а также может быть плановой и экстренной.
Плановая манипуляция проводится при:
 Новообразования на почке также удаляются лапараскопическим методом.
Новообразования на почке также удаляются лапараскопическим методом.
- трубном, перитонеальном бесплодии;
- кистозных новообразованиях;
- аденомиоз;
- неправильное формирование половых органов;
- болезненность внизу эпигастральной области неясной этиологии;
- для создания искусственной непроходимости маточных труб.
Экстренная имеет следующие показания:
- эктопическая беременность;
- кровоизлияние или инфаркт яичника;
- перекрут или разрыв ножки опухолевого процесса;
- дифференциальная диагностика между острым хирургическим или гинекологическим заболеванием;
- воспаления органов брюшины, малого таза.
Роль диагностической лапароскопии
Диагностическая лапароскопия используется для осмотра органов и тканей брюшной полости. Она обеспечивает наилучший обзор органов по сравнению с резекцией стенки брюшины, так как эндоскоп увеличивает в разы осматриваемые полости.
 Обеспечивает наилучший обзор брюшного органа.
Обеспечивает наилучший обзор брюшного органа.
Также позволяет внимательно рассмотреть все пространство брюшной полости, выполнить ревизию труднодоступных мест. При срочной необходимости провести хирургическое вмешательство (например, остановить кровотечение, выполнить резекцию кистозного образования или иссечение тканей).
Показания
Достаточно часто проводится гинекологическая лапароскопия брюшного органа из-за пониженной травматизации тканей, меньшего возможного развития нежелательных последствий. Чаще всего применяется у нерожавших или страдающих бесплодием девушек.
Показания с целью диагностики:
- болезни печени, желчевыводящих путей;
- подозрение на острое хирургическое заболевание, травмы органов, особенно в бессознательном состоянии у пациента;
- острый живот;
- спаечный процесс;
- заболевания органов малого таза (например, бесплодие);
- патологическое скопление жидкости в брюшной полости;
- при подозрении на опухоли брюшины и малого таза.
Показания с лечебной целью:
- при желтушности механического генеза;
- острое воспаление стенки желчного пузыря и поджелудочной железы;
- состояния, для которых необходимо наложение свищей на отделы ЖКТ (непроходимость кишечника);
- травмы челюстно-лицевые;
- тяжелое поражение головного мозга;
- кистозные новообразования привратника;
- ожоговые состояния отделов пищеварительной системы.
Подготовка к операции и методы обезболивания
Подготовительный этап к плановому проведению исследования брюшного органа включает в себя:
 Перед операцией обязательно проводится обширный анализ крови.
Перед операцией обязательно проводится обширный анализ крови.
- общий и биохимический анализ крови;
- ОАМ;
- анализ крови на свертываемость;
- рентгенологическое обследование органов грудной клетки;
- ЭКГ;
- анализы крови на ВИЧ, сифилис и гепатит;
- УЗИ брюшины и малого таза;
- для лапароскопии по гинекологии: мазок из влагалища, цитологическое исследование шейки матки.
Также для более ясной картины могут быть назначены: КТ, МРТ, колоноскопия и другие обследования.
При экстренной лапароскопии количество обследований сокращается до минимума. Проводятся электрокардиограмма, ОАК, ОАМ, берется кровь на свертываемость, группу, резус-фактор.
Если по результатам обследований анализов не обнаружены изменения, то врачом назначается день проведения вмешательства. Однако, при наличии сопутствующих патологий врач определяет степень их течения и прописывает соответствующую терапию или направляет на консультацию к узким специалистам.
Также терапевту нужно исключить противопоказания:
- критические состояния;
- обильные кровотечения;
- ДН;
- ССН;
- нарушения свертывания крови;
- печеночная, почечная недостаточность;
- онкологические заболевания.
Не рекомендуется проведение вмешательства, если имеется:
 При выраженном ожирении операция не рекомендуется.
При выраженном ожирении операция не рекомендуется.
- аллергонастроенность организма к определенным медикаментам;
- воспаление лепестков брюшной полости;
- обширные спаечные процессы;
- последний триместр беременности;
- выраженное ожирение;
- внутренние и наружные грыжи;
- онкология.
Также с большой осторожностью назначают проведение манипуляции, если пациент перенес ОРВИ или вирусное заболевание в течение предыдущего месяца.
Точная дата о проведении манипуляции назначается терапевтом. Он же отменяет или разрешает прием лекарственных препаратов, так, например, кроворазжижающие средства отменяются за 14 суток до вмешательства, а понижающие давление или содержание сахара в крови, мочегонные медикаменты и другие могут приниматься в обычном режиме (но по согласованию со специалистом).
После того, как все предусмотрено перед операцией, пациента направляют на консультацию к хирургу. Во время беседы вы можете выяснить все волнующие вас вопросы, как о самой операции, так и о послеоперационном периоде.
Накануне вмешательства проходит консультация с врачом-анестезиологом для определения вида наркоза.
За 8 часов до проведения лапароскопии пациенту запрещается употребление пищи, а за 5 дней пить алкоголь. Для дополнительного очищения кишечника прописывают специализированные средства или назначается клизма. За 60 минут до операции опорожнить мочевой пузырь.
Для проведения лапароскопии чаще применяют интубационную анестезию. Это зависит от продолжительности операции (до 1,5 часов).
 Для проведения лапароскопии чаще применяют интубационную анестезию.
Для проведения лапароскопии чаще применяют интубационную анестезию.
В редких случаях (аллергия на общий наркоз) показана местная анестезия. Препараты преимущественно вводят внутривенно. Но предпочтение все же остается за комбинированным наркозом, при котором к введению препарата через вену добавляют еще анестезию через органы дыхания.
Техника лапароскопического вмешательства
Алгоритм выполнения лапароскопии имеет несколько важных этапов.
- Обработка операционного поля.
- Прокол передней стенки брюшной полости.
- Нагнетание углекислого газа.
- Извлечение иглы Вереша.
- Введение тубуса с троакаром.
- Введение лапароскопа.
 Расположение инструментов.
Расположение инструментов.
После проведения диагностики хирурги выбирают дальнейшую стратегию действий. К ним могут относиться:
- экстренная операция;
- забор материала для гистологии;
- лапароскопическое дренирование брюшной полости для удаления скопления гноя;
- стандартное завершение операции (извлечение инструментария, удаление газа из брюшины).
По завершении всего процесса накладываются косметические швы.
Послеоперационный период и возможные осложнения
Послеоперационный период, как правило, продолжается до 2 недель. В первые часы после вмешательства разрешается пить воду без газов. Через сутки рацион расширяется. Можно употреблять нежирную легкую пищу (паровую рыбу, бульон, кисломолочные продукты и другое).
Швы после лапароскопии снимают через 14 дней. Рубцовые изменения, которые остаются на месте швов, через какое-то время полностью рассасываются.
 Рубцы через какое-то время полностью рассасываются.
Рубцы через какое-то время полностью рассасываются.
Категорически запрещается любая физическая нагрузка, поднятие тяжелых вещей в течение 3 недель после операции.
Основными нежелательными последствиями являются:
- болезненность в брюшине;
- обмороки;
- нагноение швов;
- отечность;
- кровотечения.
А также возможно скопление жидкости в брюшной полости после лапароскопии. Однако, при проведении лапароскопии осложнения наблюдаются крайне редко.
Целесообразность метода определяется только специалистом. Вмешательство хорошо справляется с поставленной задачей, обеспечивает отличный осмотр брюшной полости и малого таза, который может сочетать в себе проведение лечебных действий. Лапароскопия увеличивает точность действий хирурга, имеет минимальный риск осложнений и значительное снижение продолжительности восстановительного периода после операции.
Лапароскопия: показания, противопоказания, как подготовиться к операции, преимущества и недостатки
Лапароскопическая операция – малоинвазивная манипуляция, используемая в терапии гинекологических заболеваний и внутренних органов брюшной полости. Проводится для диагностики и лечения. Операция лапароскопии легче переносится, нежели хирургическое вмешательство, поэтому пользуется доверием среди врачей и пациентов. Подробнее читайте на экспертном сайте https://puzyr.info/osobennosti-provedeniya-laparoskopii/
Суть лапароскопической операции
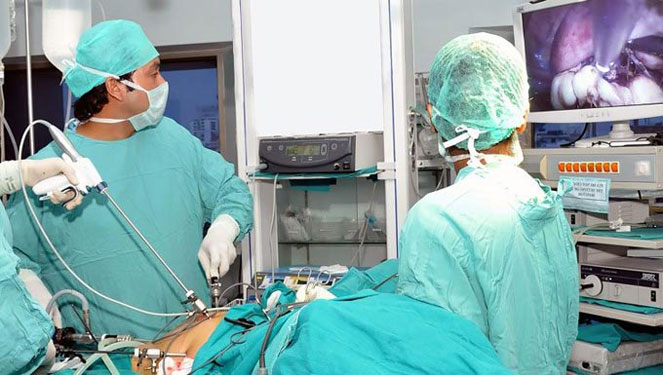
Лапароскопия — это прогрессивный метод в современной хирургии. Вмешательство от процедуры в организм минимальное. Во время полостной операции используются скальпели и делаются полостные разрезы. Лапароскопия ограничивается несколькими небольшими надрезами на брюшной стенке с применением лапароскопа и троакаров.
Через отверстие на животе вставляется трубка с прибором, оснащенным осветителем, передающим сигнал с вмонтированной видеокамеры. Изображение в точности транслируется на экран компьютера, где хирург наблюдает происходящие изменения в ходе манипуляции. Брюшная полость наполняется углекислым газом, чтобы во время лапароскопии было легче обследовать внутренние органы.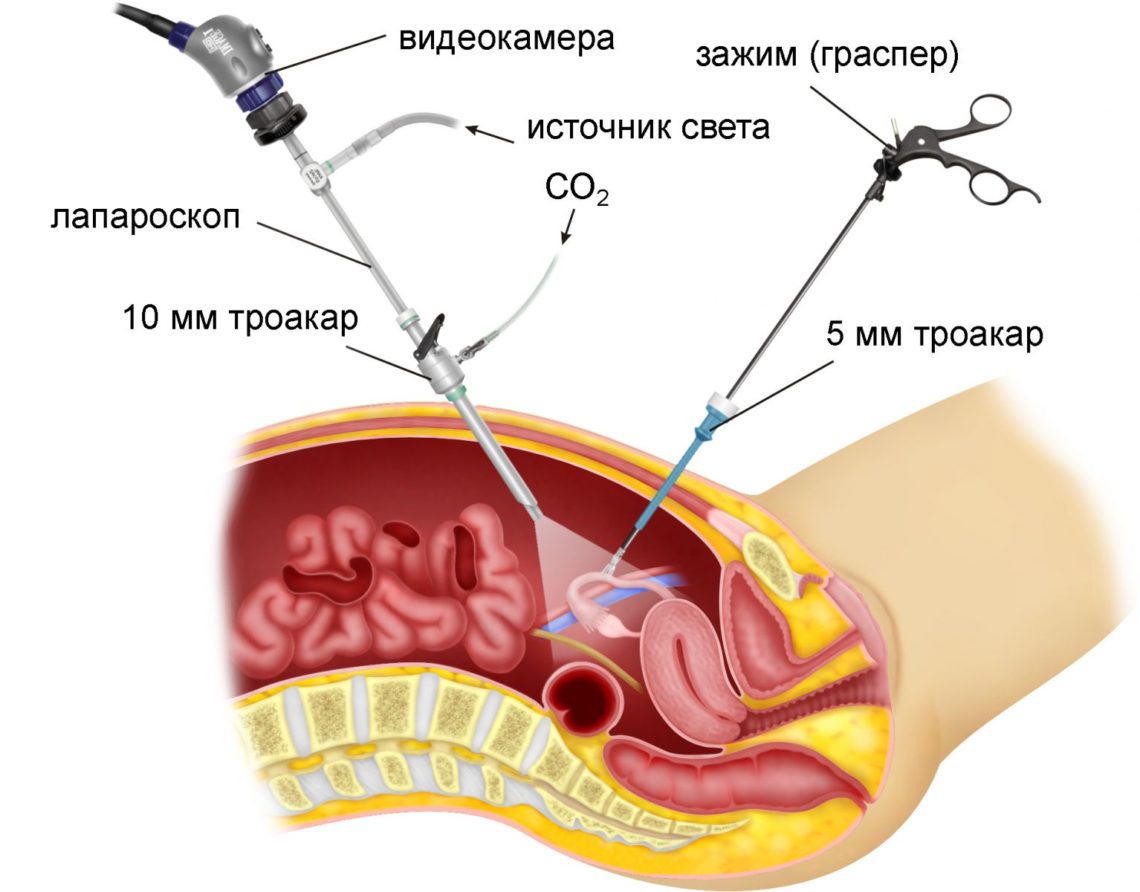
Современные модели аппаратов оснащены камерами с цифровыми матрицами, позволяющими передавать мельчайшие детали изображения, что исключает риск оперативной ошибки. Это значительно облегчает диагностику и лечение пациентов. Вспомогательные приспособления – манипуляторы, которые заменяют обычные хирургические инструменты.
Лапароскопию делают под общим наркозом, так как удаляют новообразования, кисты. Отверстия быстро зашивают с накладыванием нескольких швов. Если у больного состояние здоровья удовлетворительное, его выписывают после манипуляции в течение нескольких часов.
Для чего делают лапароскопию
Лапароскопия в гинекологии назначается с диагностической целью или для терапии органов малого таза. Реже метод используется для лечения и обследования других органов, располагающихся в эпигастральной области. Подходит для проведения диагностики и удаления новообразований в сфере онкологии.
В каких случаях может назначаться лапароскопическое исследование и терапия:
- Женское бесплодие неясной этиологии.
- Неэффективность гормональной терапии с целью зачатия плода.
- Подозрение на внематочную беременность.
- Если требуется провести операцию яичников.
- Осмотр с целью определения причины боли в нижней части брюшной полости.
- Эндометриоз шейки матки и спайки.
- Подозрение на миому или фибромиому матки.
- Перевязывание, пластика маточных труб.
- Когда необходимо сделать экстренное вмешательство – при разрыве маточных труб, прорывных внутренних кровотечениях.
- Тяжелое течение дисменореи.
- Перекручивание ножки кисты яичника.
- Гнойные инфекции органов малого таза.
- Разрыв яичника.
Лапароскопия хорошо подходит для забора биоматериала из органов малого таза, если требуется узнать клеточное содержание тканей. Операция успешно применяется для лечения поликистоза яичников, удаления злокачественной или доброкачественной опухоли. С помощью лапароскопии иссекают спайки, матку, яичники, лечат анатомические аномалии внутренних репродуктивных органов.
Лапароскопия используется для лечения других заболеваний:
- асцит (скопление жидкости в брюшной полости);
- перитонит (разрыв гнойного содержимого воспаленного аппендикса);
- развитие онкологии;
- острые воспалительные болезни желудочно-кишечного тракта, печени и желчевыводящих путей;
- ранение живота, разрывы, травмы тканей;
- хронический или острый аппендицит;
- пупочная грыжа;
- язвы, спаечный процесс, непроходимость кишечника.
Вмешательство проводится в экстренной ситуации, когда причина болезни не выявлена, а состояние критическое. В процессе манипуляции сразу обнаруживают источник патологии и проводят быстрое лечение с иссечением тканей, устранением кровотечений.
Противопоказания к лапароскопии
Лапароскопическое удаление имеет абсолютные и относительные ограничения к проведению. В первом случае лапароскопия запрещена полностью, а во втором можно пойти на компромисс.
Нельзя проводить лапароскопию:
- в коматозном состоянии;
- после перенесенной клинической смерти;
- при наличии сепсиса;
- при сильных нарушениях свертываемости крови;
- при тяжелых поражениях сердечно-сосудистой и дыхательной систем.
 Лапароскопия проводится с осторожностью при факторах:
Лапароскопия проводится с осторожностью при факторах:
- Старческий возраст. Здоровье у таких пациентов нестабильное, практически всегда присутствуют серьезные хронические болезни, включая нарушения со стороны сердца и сосудов. Во время процедуры проводится общий наркоз, и ослабленный организм может тяжело его перенести. Возможны серьезные последствия в виде инфаркта, аритмии или ИБС.
- Морбидное ожирение (начиная с 3-4-й стадии). Таким больным обычно назначают плановые манипуляции, до начала которых нужно сбросить вес. Избыточные жировые отложения затрудняют доступ к внутренним органам. Лапароскоп и прочие инструменты вводятся тяжело, а проколы кожи и жировой ткани вызывают кровотечения.
- Наличие спаек. Относится к тем пациентам, которые недавно перенесли стандартное хирургическое вмешательство.
- Любые болезни дыхательной или сердечно-сосудистой системы, даже несерьезные, могут обостриться после операции в любой момент.
Если требуется экстренное вмешательство, без которого возникает риск летального исхода, все имеющиеся противопоказания на момент операции не учитываются.
Как подготовиться к лапароскопической операции
Перед плановым проведением нужно сдать необходимый пакет обследований, включающий:
- общий и биохимический анализы крови;
- анализ мочи;
- флюорографию;
- ЭКГ;
- коагулограмму;
- проверку на ВИЧ, сифилис, вирусный гепатит.
Делают рентген и УЗИ пораженного органа. Все анализы сдают за 2 недели до даты операции.
За неделю до лапароскопии из рациона убирают продукты, провоцирующие избыточное газообразование. К ним относятся: бобовые, капуста, зерновые, газированная вода, молочные продукты. Иногда назначают пищеварительные ферменты по усмотрению врача. За несколько дней отменяют антикоагулянты и дезагреганты (варфарин, курантил, аспирин). Обо всех принимаемых препаратах должны знать анестезиолог и хирург.
За 12 часов до операции прекращают употребление пищи и жидкости. При сильной жажде позволяется прополоскать рот водой. Вечером и утром проводят очищающую клизму. Если пациент не в состоянии ее сделать, он принимает специальные медикаменты. Перед манипуляцией удаляют волосы с живота, а душ принимают с обеззараживающим мылом. Нельзя идти на операцию в линзах и украшениях.
Как проводится лапароскопия
Операцию проводят специалисты гинекологического, урологического и хирургического профилей. Сама работа проходит в несколько этапов:
- В предоперационный период анестезиолог планирует проведение наркоза в соответствии с особенностями конкретного пациента. Важно провести премедикацию, которая эффективно успокаивает нервную систему больного. Избыточная тревожность перед манипуляцией создает дополнительную нагрузку на сердце, повышает давление, что недопустимо.
- Далее уснувший под наркозом пациент подключается к аппарату, контролирующему работу сердечной мышцы. Помимо наркоза используют медикаменты, обладающие миотропным действием. Эти средства необходимы для мышечного расслабления.
- Интубационную трубку подключают к аппарату ИВЛ.

- Для детального рассмотрения внутренних органов в брюшную полость закачивают инертный газ в большом количестве. Для этого делают небольшой прокол недалеко от пупка, затем инсуффлятором вводят углекислый газ.
- После увеличения живота до требуемых размеров и стабилизации внутрибрюшного давления иглу достают, а на ее место устанавливают троакар. Тубус из прибора необходим для установки лапараскопа.
- Далее вводят троакары, чтобы можно было использовать другие хирургические приспособления.
- Если требуется удалить и измельчить внутренний орган (матку или трубы), применяют морцеллятор.
- Титановые клипсы необходимы для прижимания крупных сосудов, включая аорту. Порезы зашивают хирургическими иглами с использованием рассасывающегося материала.
- По окончанию лапароскопии удаляют инструменты, проводят антисептическую обработку, убирают тубусы, а кожные проколы зашивают.
Для предупреждения перитонита устанавливают дренаж, чтобы остатки гноя или крови вышли наружу.
Как проводится лапароскопия у женщин
Женщинам назначают операцию по дате менструального цикла. Этим правилом нельзя пренебрегать, иначе могут возникнуть осложнения. Эффективность лечения напрямую зависит от фазы цикла. Нельзя проводить операцию во время менструации, иначе можно занести инфекцию в матку и спровоцировать сильное кровотечение.
По мнению большинства гинекологов, лапароскопию лучше проводить сразу после овуляции. Примерная ее дата – середина менструального цикла. При стандартном 28-дневном цикле овуляция приходится на 14-й день. Это условное обозначение, возможны индивидуальные отличия. Если у женщины выявилось бесплодие неясной этиологии, то проведенная лапароскопия в период после овуляции поможет установить причины.
Плюсы и минусы лапароскопии
При использовании такого метода лечения восстановление организма проходит в короткие сроки. Период госпитализации обычно не превышает 3 дня с момента проведенной манипуляции. Количество разрезов минимальное, поэтому они быстро заживают, не вызывая сильную боль или недомогание.
После лапароскопии редко развиваются кровотечения и прочие осложнения, вызванные механическими повреждениями. Не появляются рубцы или шрамы, поэтому реабилитация после выполнения лапароскопии проходит намного быстрее, чем после полостной операции.
 Среди минусов отмечают:
Среди минусов отмечают:
- ограниченное рабочее пространство для работы хирурга, поэтому могут возникать трудности в ходе выполнения операции;
- использование острых предметов в ходе исследования или лечения, которые требуют опыта и сноровки, в противном случае неаккуратное обращение чревато повреждением жизненно важных органов;
- введение инструментов происходит без помощи рук, поэтому тяжело оценить приложенные усилия к органу;
- в редких случаях происходит искажение изображения на экране монитора, поэтому восприятие картинки может отличаться.
Но не стоит переживать о возможных недостатках лапароскопической манипуляции. Инструменты совершенствуются, а опытные специалисты часто работают с малоинвазивными операционными техниками, поэтому обладают развитыми навыками в области хирургии.
Многие пациенты нервничают, когда назначается операционная диагностика. Но опасения напрасны – этим способом наиболее точно устанавливают диагноз, если остальных данных недостаточно. Существенный плюс – при обнаружении патологии во время исследования хирург может сразу провести удаление новообразования или пораженного органа.
Возможные осложнения после операции
Несмотря на низкую вероятность серьезных осложнений, не стоит забывать, что это разновидность хирургического вмешательства, а значит, определенные риски для здоровья могут быть.
В ходе проведения лапароскопии возможны следующие последствия:
- Когда вводят инертный газ в брюшную полость, возможно раздувание подкожно-жирового слоя. Это состояние является следствием возникшей подкожной эмфиземы. Оно не требует отдельного лечения и обычно проходит спустя несколько суток.
- В результате ошибочных действий хирурга может быть случайно поврежден орган или сосуд. Это чревато сильным кровотечением, поэтому проводятся срочные меры для устранения проблемы.
- Возможно кровоизлияние из троакарного отверстия, если у больного есть склонность к кровотечениям.
- Неаккуратное извлечение инфицированного органа часто дает нагноение раны, что усугубляется на фоне снижения защитных сил организма. При обнаружении подобных признаков срочно требуется лечение антибиотиками.
- Общий наркоз негативно сказывается на работе сердца, угнетает активность дыхательной системы, поэтому в ходе подготовки к лапароскопии требуется тщательное обследование всего организма.
По статистическим данным, процент осложнений после лапароскопии не превышает 5% в сравнении с полостной операцией.
Как проходит послеоперационный период
Как только манипуляция завершается, пациент просыпается в операционной. Врачам необходимо оценить общее состояние больного, проверить рефлекторную активность. Затем его переводят в общую палату. Встать на ноги разрешают один раз и не ранее чем через 5-6 часов с момента пробуждения. В первые сутки употребление пищи запрещено, можно пить только негазированную воду.
В течение недели шовный материал обрабатывают антисептическим средством. Нити снимают через 7-10 дней. Если пациента мучают боли в области желудка или спины, врач назначает симптоматическое лечение – кратковременный приём НПВС. При нормализации общего состояния больной выписывается домой. Обычно нахождение в стационаре длится не более 5 дней, если не проявились какие-либо ухудшения.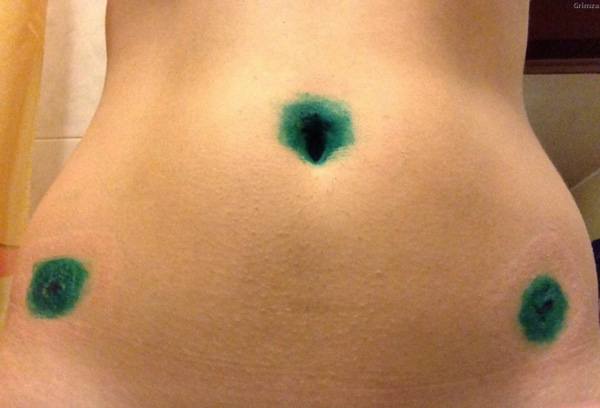
На протяжении месяца после выписки назначают специальную диету, исключающую употребление очень жирного мяса, жареных блюд, молочных продуктов и яиц. В это же время запрещено интенсивно тренироваться в спортзале и изнурять себя физическим трудом.
Лапароскопию делают с диагностической и терапевтической целями. Малоинвазивный метод для многих является более приемлемым, так как реже вызывает осложнения в сравнении с полостной операцией. Новейшие технические разработки минимизируют риски для жизни пациента, поэтому процедуру делают все чаще. Чтобы детальнее ознакомиться с методом лечения, рекомендуется изучить другие тематические статьи на сайте.