Мкб 10 коды болезней обструктивный бронхит. Классификация, симптомы, диагностика и лечение хронического бронхита
Острый обструктивный бронхит (код по МКБ 10 – J20)
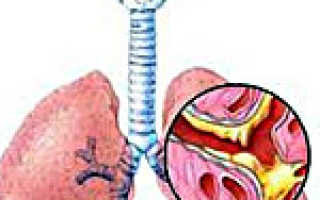
Острый обструктивный бронхит – остро протекающее воспалительное заболевание дыхательных путей, поражающее бронхи среднего и мелкого калибра. Оно протекает c синдромом бронхиальной обструкции, связанной с бронхоспазмом, отеком слизистой бронхов и гиперсекрецией слизи.
Острый обструктивный бронхит (код по МКБ 10 острого бронхита – J20) чаще диагностируется у детей раннего возраста.
Причины и факторы риска
К развитию острого обструктивного бронхита у взрослых и детей приводит инфицирование следующими микроорганизмами:
- риновирусы;
- аденовирусы;
- вирус парагриппа 3-го типа;
- вирусы гриппа;
- респираторно-синцитиальные вирусы;
- вирусно-бактериальные ассоциации.
При проведении бактериологического исследования в смывных водах с бронхов нередко выделяют хламидии, микоплазмы, вирус герпеса.
Прогноз благоприятный. При адекватном лечении заболевание заканчивается выздоровлением в течение 7–21 дня.
Если посмотреть истории болезней людей, страдающих обструктивным бронхитом, то можно заметить, что у многих из них в анамнезе имеются указания на ослабленный иммунитет, частые респираторные заболевания, повышенный аллергический фон.
Сочетание неблагоприятных факторов окружающей среды и наследственной предрасположенности провоцирует развитие воспалительного процесса, поражающие мелкие и средние бронхи, а также окружающие их ткани. Этот приводит к нарушению движения ресничек клеток мерцательного эпителия. В дальнейшем происходит постепенное замещение мерцательных клеток бокаловидными. Морфологические изменения слизистой оболочки бронхов сопровождаются и изменением состава бронхиальной слизи, что приводит развитию мукостаза и обструкции (блокады) бронхов мелкого калибра. Это, в свою очередь, провоцирует нарушения вентиляционно-перфузионного соотношения.
В бронхиальной слизи снижается содержание лизоцима, интерферона, лактоферона и других факторов неспецифического местного иммунитета, которые в норме обеспечивают антибактериальную и противовирусную защиту. В результате в вязком и густом секрете начинают активно размножаться патогенные микроорганизмы (бактерии, грибы, вирусы), что поддерживает активность воспаления.
В патологическом механизме развития обструкции бронхов немаловажное значение имеет активация холинергических рецепторов вегетативного отдела нервной системы, что и приводит к возникновению бронхоспастической реакции.
Все описанные выше процессы и приводят к спазму гладкой мускулатуры бронхов и отечности их слизистой оболочки, гиперсекреции слизи.
При высокой аллергизации организма бронхит может принять рецидивирующее или хроническое течение и со временем трансформироваться в астматический, а затем в бронхиальную астму.
Симптомы
Заболевание начинается остро и характеризуется развитием бронхиальной обструкции и инфекционного токсикоза, признаками которого являются:
- общая слабость;
- головная боль;
- субфебрильная температура (т. е. не превышающая 38 °С);
- диспепсические расстройства.
В клинической картине острого бронхита с признаками обструкции ведущее значение принадлежит респираторным нарушениям. Больных беспокоит навязчивый кашель, который усиливается в ночное время. Он может быть сухим или влажным, с отхождением слизистой мокроты. У взрослых людей, страдающих гипертонической болезнью, в мокроте могут присутствовать прожилки крови.
Возникает и усиливается одышка. Во время вдоха происходит раздувание крыльев носа, а в акте дыхания принимает участие вспомогательная мускулатура (мышцы брюшного пресса, плечевого пояса, шеи).
При аускультации легких обращают внимание на свистящий удлиненный выдох и хорошо слышимые (нередко даже на расстоянии) сухие хрипы.
Диагностика
Диагностика острого бронхита с обструкцией строится на данных клинической картины и физикального обследования пациента, результатов инструментальных и лабораторных методов исследования:
- Аускультация легких. У пациентов выявляют жесткое дыхание, свистящие сухие хрипы. После откашливания количество и тональность хрипов изменяется.
- Рентгенография легких. На рентгенограмме отмечают усиление корней легких и бронхиального рисунка, эмфизему легочных полей.
- Лечебно-диагностическая бронхоскопия. В ходе процедуры врач осматривает слизистую оболочку бронхов, производит забор мокроты для лабораторного исследования и при необходимости может выполнить бронхоальвеолярный лаваж.
- Бронхография. Данная диагностическая процедура показана при подозрении на наличие бронхоэктазов.
- Исследование функции внешнего дыхания (ФВД). Наибольшее значение в диагностике имеют пневмотахометрия, пикфлоуметрия, спирометрия. На основании полученных результатов определяется обратимость и степень обструкции бронхов, степень нарушения легочной вентиляции.
- Лабораторные исследования. Пациенту выполняют общие анализы мочи и крови, биохимическое исследование крови (исследуются фибриноген, общий белок и белковые фракции, глюкоза, креатинин, аминотрансферазы, билирубин). Для оценки степени дыхательной недостаточности показано определение кислотно-основного состояния крови.
Острый бронхит с обструкцией требует проведения дифференциальной диагностики с рядом других заболеваний органов дыхания:
Лечение острого обструктивного бронхита
В педиатрии диагностика и лечение заболевания осуществляются на основании клинических рекомендаций «Острый обструктивный бронхит у детей». Больному ребенку назначают полупостельный режим. В помещении следует проводить регулярную влажную уборку и проветривание. Пища должна быть легкоусвояемой, ее подают в теплом виде. Обязательно обильное теплое питье, что способствует разжижению мокроты и лучшему ее откашливанию.
Медикаментозная терапия обструктивного воспаления бронхов проводится только по назначению врача и может включать в себя:
Антибиотики назначают только при присоединении вторичной бактериальной инфекции. Чаще всего применяют цефалоспорины, бета-лактамы, тетрациклины, фторхинолоны, макролиды.
С целью улучшения отхождения мокроты проводят вибрационный, перкуторный или общий массаж спины, рекомендуют занятия дыхательной гимнастикой.
Прогноз и профилактика
Прогноз благоприятный. При адекватном лечении заболевание заканчивается выздоровлением в течение 7–21 дня. При высокой аллергизации организма бронхит может принять рецидивирующее или хроническое течение и со временем трансформироваться в астматический, а затем в бронхиальную астму.
Заболевание начинается остро и характеризуется развитием бронхиальной обструкции и инфекционного токсикоза.
Профилактика строится на проведении мероприятий, направленных на повышение общих защитных сил организма (правильное питание, занятия спортом, прогулки на свежем воздухе, отказ от вредных привычек).
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Бронхит
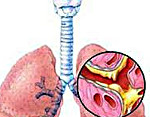
Бронхит – это диффузно-воспалительное заболевание бронхов, затрагивающее слизистую оболочку или всю толщу стенки бронхов. Повреждение и воспаление бронхиального дерева может возникать как самостоятельный, изолированный процесс (первичный бронхит) или развиваться как осложнение на фоне имеющихся хронических заболеваний и перенесенных инфекций (вторичный бронхит). Повреждение слизистого эпителия бронхов нарушает выработку секрета, двигательную активность ресничек и процесс очищения бронхов. Разделяют острый и хронический бронхит, различающиеся по этиологии, патогенезу и лечению.
МКБ-10
Общие сведения
Бронхит – диффузно-воспалительное заболевание бронхов, затрагивающее слизистую оболочку или всю толщу стенки бронхов. Повреждение и воспаление бронхиального дерева может возникать как самостоятельный, изолированный процесс (первичный бронхит) или развиваться как осложнение на фоне имеющихся хронических заболеваний и перенесенных инфекций (вторичный бронхит). Повреждение слизистого эпителия бронхов нарушает выработку секрета, двигательную активность ресничек и процесс очищения бронхов. Разделяют острый и хронический бронхит, различающиеся по этиологии, патогенезу и лечению.

Острый бронхит
Острое течение бронхита характерно для многих острых респираторных инфекций (ОРВИ, ОРЗ). Чаще всего причиной острого бронхита являются вирусы парагриппа, респираторно-синцитиальный вирус, аденовирусы, реже – вирус гриппа, кори, энтеровирусы, риновирусы, микоплазмы, хламидии и смешанные вирусно-бактериальные инфекции. Острый бронхит редко имеет бактериальную природу (пневмококки, стафилококки, стрептококки, гемофильная палочка, возбудитель коклюша). Воспалительный процесс сначала затрагивает носоглотку, миндалины, трахею, постепенно распространяясь на нижние дыхательные пути – бронхи.
Вирусная инфекция может провоцировать размножение условно-патогенной микрофлоры, усугубляя катаральные и инфильтративные изменения слизистой. Поражаются верхние слои стенки бронхов: возникает гиперемия и отек слизистой оболочки, выраженная инфильтрация подслизистого слоя, происходят дистрофические изменения и отторжение эпителиальных клеток. При правильном лечении острый бронхит имеет благоприятный прогноз, структура и функции бронхов полностью восстанавливаются и через 3 – 4 недели. Острый бронхит очень часто наблюдается в детском возрасте: этот факт объясняется высокой восприимчивостью детей к респираторным инфекциям. Регулярно повторяющиеся бронхиты способствуют переходу заболевания в хроническую форму.
Хронический бронхит
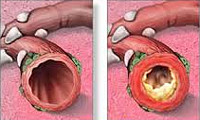
Хронический бронхит – это длительно протекающее воспалительное заболевание бронхов, прогрессирующее со временем и вызывающее структурные изменения и нарушение функций бронхиального дерева. Хронический бронхит протекает с периодами обострений и ремиссий, часто имеет скрытое течение. В последнее время наблюдается рост заболеваемости хроническим бронхитом в связи с ухудшением экологии (загрязнением воздуха вредными примесями), широким распространением вредных привычек (курение), высоким уровнем аллергизации населения. При длительном воздействии неблагоприятных факторов на слизистую дыхательного тракта развиваются постепенные изменения в строении слизистой оболочки, повышенное выделение мокроты, нарушение дренажной способности бронхов, снижение местного иммунитета. При хроническом бронхите возникает гипертрофия желез бронхов, утолщение слизистой оболочки. Прогрессирование склеротических изменений стенки бронхов ведет к развитию бронхоэктазов, деформирующего бронхита. Изменение воздухопроводящей способности бронхов значительно нарушает вентиляцию легких.
Классификация бронхитов
Бронхиты классифицируют по ряду признаков:
По тяжести течения:
- легкой степени
- средней степени
- тяжелой степени
По клиническому течению:
Острый бронхит
Острые бронхиты в зависимости от этиологического фактора бывают:
- инфекционного происхождения (вирусного, бактериального, вирусно-бактериального)
- неинфекционного происхождения (химические и физические вредные факторы, аллергены)
- смешанного происхождения (сочетание инфекции и действия физико-химических факторов)
- неуточненной этиологии
По области воспалительного поражения различают:
- трахеобронхиты
- бронхиты с преимущественным поражением бронхов среднего и мелкого калибра
- бронхиолиты
По механизму возникновения выделяют первичные и вторичные острые бронхиты. По характеру воспалительного экссудата различают бронхиты: катаральные, гнойные, катарально-гнойные и атрофические.
Хронический бронхит
В зависимости от характера воспаления различают катаральный хронический бронхит и гнойный хронический бронхит. По изменению функции внешнего дыхания выделяют обструктивный бронхит и необструктивную форму заболевания. По фазам процесса в течении хронического бронхита чередуются обострения и ремиссии.
Основными факторами, способствующими развитию острого бронхита являются:
- физические факторы (сырой, холодный воздух, резкий перепад температур, воздействие радиации, пыль, дым);
- химические факторы (присутствие поллютантов в атмосферном воздухе – оксида углерода, сероводорода, аммиака, паров хлора, кислот и щелочей, табачного дыма и др.);
- вредные привычки (курение, злоупотребление алкоголем);
- застойные процессы в малом круге кровообращения (сердечно-сосудистые патологии, нарушение механизма мукоцилиарного клиренса);
- присутствие очагов хронической инфекции в полости рта и носа – синуситы, тонзиллиты, аденоидиты;
- наследственный фактор (аллергическая предрасположенность, врожденные нарушения бронхолегочной системы).
Установлено, что курение является основным провоцирующим фактором в развитии различных бронхолегочных патологий, в т. ч. хронического бронхита. Курильщики болеют хроническим бронхитом в 2-5 раз чаще, чем некурящие. Вредное влияние табачного дыма наблюдается и при активном, и при пассивном курении.
Предрасполагает к возникновению хронического бронхита длительное воздействие на человека вредных условий производства: пыли – цементной, угольной, мучной, древесной; паров кислот, щелочей, газов; некомфортный режим температуры и влажности. Загрязнение атмосферного воздуха выбросами промышленных предприятий и транспорта, продуктами сгорания топлива оказывает агрессивное воздействие в первую очередь на дыхательную систему человека, вызывая повреждение и раздражение бронхов. Высокая концентрация вредных примесей в воздухе крупных городов, особенно в безветренную погоду, приводит к тяжелым обострениям хронического бронхита.
Повторно перенесенные ОРВИ, острые бронхиты и пневмонии, хронические заболевания носоглотки, почек могут в дальнейшем вызвать развитие хронического бронхита. Как правило, инфекция наслаивается на уже имеющееся поражение слизистой органов дыхания другими повреждающими факторами. Сырой и холодный климат способствует развитию и обострению хронических заболеваний, в том числе бронхита. Важная роль принадлежит наследственности, которая при определенных условиях повышает риск возникновения хронического бронхита.
Симптомы бронхита
Острый бронхит
Основной клинический симптом острого бронхита – низкий грудной кашель – появляется обычно на фоне уже имеющихся проявлений острой респираторной инфекции или одновременно с ними. У пациента отмечаются повышение температуры (до умеренно высокой), слабость, недомогание, заложенность носа, насморк. В начале заболевания кашель сухой, со скудной, трудно отделяемой мокротой, усиливающийся по ночам. Частые приступы кашля вызывают болезненные ощущения в мышцах брюшного пресса и грудной клетки. Через 2-3 дня начинает обильно отходить мокрота (слизистая, слизисто-гнойная), и кашель становится влажным и мягким. В легких выслушиваются сухие и влажные хрипы. В неосложненных случаях острого бронхита одышки не наблюдается, а ее появление свидетельствует о поражении мелких бронхов и развитии обструктивного синдрома. Состояние больного нормализуется в течение нескольких дней, кашель может еще продолжаться несколько недель. Длительная высокая температура говорит о присоединении бактериальной инфекции и развитии осложнений.
Хронический бронхит
Хронический бронхит возникает, как правило, у взрослых, после неоднократно перенесенных острых бронхитов, или при длительном раздражении бронхов (сигаретный дым, пыль, выхлопные газы, пары химических веществ). Симптомы хронического бронхита определяются активностью заболевания (обострение, ремиссия), характером (обструктивный, необструктивный), наличием осложнений.
Основное проявление хронического бронхита – это длительный кашель в течение нескольких месяцев более 2 лет подряд. Кашель обычно влажный, появляется в утренние часы, сопровождается выделением незначительного количества мокроты. Усиление кашля наблюдается в холодную, сырую погоду, а затихание – в сухое теплое время года. Общее самочувствие пациентов при этом почти не изменяется, кашель для курильщиков становится привычным явлением. Хронический бронхит со временем прогрессирует, кашель усиливается, приобретает характер приступов, становится надсадным, непродуктивным. Появляется жалобы на гнойную мокроту, недомогание, слабость, утомляемость, потливость по ночам. Присоединяется одышка при нагрузках, даже незначительных. У пациентов с предрасположенностью к аллергии возникают явления бронхоспазма, свидетельствующие о развитии обструктивного синдрома, астматических проявлений.
Осложнения
Бронхопневмония является частым осложнением при остром бронхите, развивается в результате снижения местного иммунитета и наслоения бактериальной инфекции. Многократно перенесенные острые бронхиты (3 и более раз в год), приводят к переходу воспалительного процесса в хроническую форму. Исчезновение провоцирующих факторов (отказ от курения, перемена климата, смена места работы) может полностью избавить пациента от хронического бронхита. При прогрессировании хронического бронхита возникают повторные острые пневмонии, а при длительном течении заболевание может перейти в хроническую обструктивную болезнь легких. Обструктивные изменения бронхиального дерева рассматриваются как предастменное состояние (астматический бронхит) и повышают риск возникновения бронхиальной астмы. Появляются осложнения в виде эмфиземы легких, легочной гипертензии, бронхоэктатической болезни, сердечно-легочной недостаточности.
Диагностика
Диагностика различных форм бронхита основывается на изучении клинической картины заболевания и результатах исследований и лабораторных анализов:
- Общего анализа крови и мочи;
- Иммунологического и биохимического анализов крови;
- Рентгенографии легких;
- Спирометрии, пикфлоуметрии;
- Бронхоскопии, бронхографии;
- ЭКГ, эхокардиографии;
- Микробиологического анализа мокроты.
Лечение бронхитов
В случае бронхита с тяжелой сопутствующей формой ОРВИ показано лечение в отделении пульмонологии, при неосложненном бронхите лечение – амбулаторное. Терапия бронхита должна быть комплексной: борьба с инфекцией, восстановление проходимости бронхов, устранение вредных провоцирующих факторов. Важно пройти полный курс лечения острого бронхита, чтобы исключить его переход в хроническую форму. В первые дни болезни показан постельный режим, обильное питье (в 1,5 – 2 раза больше нормы), молочно-растительная диета. На время лечения обязателен отказ от курения. Необходимо повышать влажность воздуха в помещении, где находится больной бронхитом, так как в сухом воздухе кашель усиливается.
Терапия острого бронхита может включать противовирусные препараты: интерферон (интраназально), при гриппе – ремантадин, рибавирин, при аденовирусной инфекции – РНК-азу. В большинстве случаев антибиотики не применяют, за исключением случаев присоединения бактериальной инфекции, при затяжном течении острого бронхита, при выраженной воспалительной реакции по результатам лабораторных анализов. Для улучшения выведения мокроты назначают муколитические и отхаркивающие средства (бромгексин, амброксол, отхаркивающий травяной сбор, ингаляции с содовым и солевым растворами). В лечении бронхита применяют вибрационный массаж, лечебную гимнастику, физиотерапию. При сухом непродуктивном болезненном кашле врач может назначить прием препаратов, подавляющих кашлевой рефлекс – окселадин, преноксдиазин и др.
Хронический бронхит требует длительного лечения, как в период обострения, так и в период ремиссии. При обострении бронхита, при гнойной мокроте назначаются антибиотики (после определения чувствительности к ним выделенной микрофлоры), разжижающие мокроту и отхаркивающие препараты. В случае аллергической природы хронического бронхита необходим прием антигистаминных препаратов. Режим – полупостельный, обязательно теплое обильное питье (щелочная минеральная вода, чай с малиной, медом). Иногда проводят лечебную бронхоскопию, с промыванием бронхов различными лекарственными растворами (бронхиальный лаваж). Показана дыхательная гимнастика и физиолечение (ингаляции, УВЧ, электрофорез). В домашних условиях можно использовать горчичники, медицинские банки, согревающие компрессы. Для усиления сопротивляемости организма принимают витамины и иммуностимуляторы. Вне обострения бронхита желательно санаторно-курортное лечение. Очень полезны прогулки на свежем воздухе, нормализующие дыхательную функцию, сон и общее состояние. Если в течение 2 лет не наблюдается обострений хронического бронхита, больного снимают с диспансерного наблюдения у пульмонолога.
Прогноз
Острый бронхит в неосложненной форме длится около двух недель и заканчивается полным выздоровлением. В случае сопутствующих хронических заболеваний сердечно-сосудистой системы наблюдается затяжное течение заболевания (месяц и более). Хроническая форма бронхита имеет длительное течение, смену периодов обострений и ремиссий.
Профилактика
Профилактические меры по предупреждению многих бронхолегочных заболеваний, в том числе острого и хронического бронхитов, включают в себя: ликвидацию или ослабление воздействия на органы дыхания вредных факторов (запыленности, загрязненности воздуха, курения), своевременное лечение хронических инфекций, профилактику аллергических проявлений, повышение иммунитета, здоровый образ жизни.
Хронические болезни нижних дыхательных путей (J40-J47)
Исключены:
- кистозный фиброз (E84.-)
- респираторная инфекция БДУ (J98.7)
Примечание. Бронхит, не уточненный как острый или хронический, у лиц моложе 15 лет может рассматриваться как острый по своему характеру и его следует относить к рубрике J20.-.
Включено:
- Бронхит:
- БДУ
- катаральный
- трахеитом БДУ
- Трахеобронхит БДУ
Исключены: бронхит:
- аллергический БДУ (J45.0)
- астматический БДУ (J45.9)
- вызванный химическими веществами (острый) (J68.0)
Исключены: хронический бронхит:
- БДУ (J42)
- обструктивный (J44.-)
Включено: Хронический:
- бронхит БДУ
- трахеит
- трахеобронхит
Исключены: хронический(ая):
- астматический бронхит (J44.-)
- бронхит:
- простой и слизисто-гнойный (J41.-)
- с закупоркой дыхательных путей (J44.-)
- эмфизематозный бронхит (J44.-)
- обструктивная легочная болезнь БДУ (J44.9)
Исключены:
- эмфизема:
- компенсаторная (J98.3)
- вызванная химическими веществами, газами, дымами и парами (J68.4)
- интерстициальная (J98.2)
- новорожденного (P25.0)
- медиастинальная (J98.2)
- хирургическая (подкожная) (T81.8)
- травматическая подкожная (T79.7)
- с хроническим (обструктивным) бронхитом (J44.-)
- эмфизематозный (обструктивный) бронхит (J44.-)
Включены: хронический(ая):
- бронхит:
- астматический (обструктивный)
- эмфизематозный
- с:
- закупоркой дыхательных путей
- эмфиземой
- обструктивная(ый):
- астма
- бронхит
- трахеобронхит
Исключены:
- астма (J45.-)
- астматический бронхит БДУ (J45.9)
- бронхоэктазия (J47)
- хронический:
- трахеит (J42)
- трахеобронхит (J42)
- эмфизема (J43.-)
- болезни легкого, вызванные внешними агентами (J60-J70)
Исключены:
- острая тяжелая астма (J46)
- хронический астматический (обструктивный) бронхит (J44.-)
- хроническая обструктивная астма (J44.-)
- эозинофильная астма (J82)
- болезни легкого, вызванные внешними агентами (J60-J70)
- астматический статус (J46)
Острая тяжелая астма
Исключены:
- врожденные бронхоэктазы (Q33.4)
- туберкулезные бронхоэктазы (текущее заболевание) (A15-A16)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Хронический бронхит
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК – 2013

27-я международная выставка “Здравоохранение”
13-15 мая, Алматы, Атакент
Получить бесплатный билет

Выставка “Здравоохранение”
13-15 мая, Алматы, Атакент
Получить бесплатный билет
Общая информация
Краткое описание
Определение:
Хронический бронхит – хроническое диффузное прогрессирующее воспаление бронхов, проявляющееся продуктивным кашлем, продолжающемся не менее 3 месяцев в году в течение 2 лет подряд, при исключении других заболеваний верхних дыхательных путей, бронхов и легких, которые могли бы вызвать эти симптомы.
Название протокола: Хронический бронхит
Код протокола:
Код(ы) МКБ-10
J41 Простой и слизисто-гнойный хронический бронхит
J42 Хронический бронхит неуточненный
Сокращения
IgE – иммуноглобулинт Е
БК – бациллы Коха
ВДП – верхние дыхательные пути
ГКС – глюкокортикостероиды
ГЭРБ – гастро-эзофагеально рефлюксная болезнь
СОЭ – скорость оседания эритроцитов
ХБ – хронический бронхит
ХОБЛ – хроническая обструктивная болезнь легких
Дата разработки протокола: 2013 год.
Категория пациентов: взрослые
Пользователи протокола: врачи общей практики, терапевты, пульмонологи

– Профессиональные медицинские справочники. Стандарты лечения
– Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID

– Профессиональные медицинские справочники
– Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
Диагностика
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий ( в период обострения):
Общий анализ крови по показаниям:
· кашель более 3-х недель;
· возраст старше 75 лет;
· подозрение на наличие пневмонии;
· фебрильная лихорадка более 38,0 С;
· с целью дифференциальной диагностики.
Флюорография по показаниям:
· кашель более 3-х недель;
· возраст старше 75 лет;
· подозрение на наличие пневмонии;
· с целью дифференциальной диагностики.
Перечень дополнительных диагностических мероприятий:
· общий анализ мокроты (при наличии);
· микроскопия мокроты с окраской по грамму;
· бактериологическое исследование мокроты;
· микроскопия мокроты на БК;
· спирография;
· рентгенография органов грудной клетки;
· электрокардиография;
· компьютерная томография грудной клетки;
· фибробронхоскопия.
Диагностические критерии
Жалобы и анамнез:
В анамнезе факторами риска развития и обострения хронического бронхита могут быть:
· наличие вредных привычек (курение),
· воздействие физических и химических факторов (вдыхание пыли, дыма, окиси углерода, сернистого ангидрида, окислов азота и других химических соединений),
· климатические факторы (сырой и холодный климат)
· сезонность (осень, зима, ранняя весна)
· аллергические заболевания и иммунодефицитные состояния,
· вирусная инфекция (обычно имеет значение как причина обострения)
· генетические факторы, конституциональная предрасположенность
Основные жалобы:
· начало хронического бронхита постепенное: утренний кашель с отделением слизистой мокроты, который постепенно начинает беспокоить в течение суток, усиливаясь в холодную и сырую погоду, с годами становится постоянным;
· мокрота слизистая, в периоды обострения – слизисто-гнойная или гнойная;
· в периоды обострения появляется и прогрессирует одышка;
· в периоды обострения могут возникать озноб, субфебрильная температура;
· общая слабость, недомогание.
Физикальное обследование:
· при обострении температура тела субфебрильная или нормальная;
· при аускультации – жесткое дыхание, рассеянные сухие хрипы (в период обострения).
Лабораторные исследования
· в общем анализе крови – лейкоцитоз, ускоренное СОЭ;
· при наличии мокроты обязательно 3-х кратное исследование на БК для исключения туберкулеза легких.
Инструментальные исследования
· рекомендовано проведение рентгенографии органов грудной клетки при наличии кашля более 3-х недель, отсутствии эффекта от проводимой терапии обострения, у лиц пожилого возраста;
· спирография;
· по показаниям бронхоскопия.
Показания для консультации специалистов:
· пульмонолог (при необходимости дифференциальной диагностики и неэффективности проводимой терапии);
· оториноларинголог (для исключения патологии ВДП);
· гастроэнтеролог (для исключения гастроэзофагеального рефлюкса у пациентов с гастродуоденальной патологией);
· фтизиатра (согласно диагностического алгоритма обследования больных на туберкулез).
Дифференциальный диагноз
Дифференциальный диагноз:
Лечение
Цели лечения:
· ликвидация воспалительного процесса в бронхах;
· купирование симптомов дыхательной недостаточности;
· облегчение тяжести и снижение продолжительности кашля;
· устранение симптомов интоксикации, улучшение самочувствия, нормализация температуры тела, выздоровление и профилактика осложнении;
· восстановление трудоспособности.
Тактика лечения:
Немедикаментозное лечение
· лечение неосложненного бронхита обычно проводится в домашних условиях;
· устранить внешние причинные факторы (курение, вдыхание вредных веществ и другое);
· для облегчения выделения мокроты – поддержание адекватной гидратации (обильное питье воды, морсов до 2-3 л/сутки);
· увлажнение воздуха в помещении, особенно в условиях засушливого климата и зимой (поддержание температурного режима в помещении 20- 22 градуса);
· устранение воздействия на больного факторов окружающей среды, вызывающих кашель (дыма, пыли, резких запахов, холодного воздуха);
· лечебная физкультура (далее – ЛФК), массаж грудной клетки, физиотерапия.
Медикаментозное лечение
Восстановление бронхиальной проходимости достигается путем нормализации тонуса бронхиальной мускулатуры, уменьшения отека слизистой оболочки бронхов, устранения мокроты из бронхиального дерева.
При бронхиальной обструкции показаны бронходилататоры. Наилучшим эффектом обладают короткодействующие бета-2-агонисты (сальбутамол, фенотерол) и холинолитики (ипратропия бромид), а также комбинированные препараты (фенотерол+ипратропия бромид) в виде раствора для ингаляций через небулайзер или аэрозоля до 4-6 раз/сутки.
Могут быть использованы производные метилксантинов в виде пероральных пролонгированных форм.
При наличии вязкой мокроты показаны мукоактивные препараты различного механизма действия (амброксол, бизолвон, ацетилцистеин, карбоцистеин, эрдостеин) внутрь, инъекционно или в виде ингаляций через небулайзер (при наличии соответствующей формы выпуска). Возможно назначение препаратов рефлекторного действия, экспекторантов (обычно, отхаркивающие травы) внутрь.
Могут применяться внутрь комбинированные препараты, содержащие в своем составе экспекторанты, муколитики, бронхолитики.
При сохранении затяжного кашля и появлении признаков гиперреактивности дыхательных путей возможно применение противовоспалительных нестероидных препаратов (фенспирид), при неэффективности их – ингаляционные глюкокортикостероидные препараты (будесонид, беклометазон, флютиказон, циклесонид и др.), в том числе через небулайзер (суспензия будесонида). Допустимо применение фиксированных комбинированных ингаляционных препаратов (будесонид/формотерол или флютиказон/сальметерол).
При наличии бактериального обострения хронического бронхита назначаются антибактериальные препараты. Признаками бактериального обострения являются такие симптомы, как: усиление одышки, увеличение объема мокроты и усиление гнойного характера мокроты, повышения температуры более 3 дней, выраженные воспалительные изменения в анализе крови.
Выбор антибиотика при обострении ХБ, как правило, проводится эмпирически. Среди возбудителей, вызывающих обострение ХБ, основными являются Haemophilus influenzae, Streptococcus pneumoniae и Moraxella catarrhalis, на долю которых приходится 60-80% бактериальных обострений
При выборе антибиотика необходимо учитывать факторы риска: возраст пациента, выраженность синдрома бронхиальной обструкции, частоту обострений, наличие сопутствующих заболеваний, применение глюкокортикоидов.
В связи с тем, что обострение ХБ в большинстве случае имеет нетяжелое течение, предпочтение следует отдавать антибиотикам для приема внутрь. В случае тяжелого обострения и у пациентов, находящихся в стационаре может потребоваться парентеральное введение антибактериальных препаратов. Среди антибактериальных препаратов используют амоксициллины (в том числе «защищенные» амоксициллин/клавуланат, амоксициллин/сульбактам) макролиды (спирамицин, азитромицин, кларитромицин, джозамицин), «респираторные» фторхинолоны (левофлоксацин, моксифлоксацин), цефалоспорины 3 генерации. Выбор антибиотика в зависимости от особенностей течения ХБ приведены в таблице.