Сифилис молочной железы. Диагностика сифилиса молочной железы
Проявления и лечение третичного сифилиса
Третичный сифилис (поздний) характеризуется тяжелыми проявлениями заболевания и их злополучным течением. В тканях больного в этот период бледные трепонемы уже значительно утратили свои антигенные свойства и ведущую роль начинает играть клеточный иммунитет.
Появляются инфекционные гранулемы (гуммы и бугорковый сифилид), причиной которых является пролиферация и трансформация клеток, способных к фагоцитозу. В участках поражения отмечается выраженное изменение кровеносных сосудов. На этом фоне количество специфических антител уменьшается, у 30% больных классические серологические тесты отрицательные. В этом случае ведущую роль в диагностике заболевания играют трепонемные тесты — РИФ и РИБТ.
Местная активация возбудителей сифилиса является главной причиной развития специфических инфекционных гранулем (третичных сифилидов).
У больных, не лечившихся от сифилиса, третичный период развивается сразу после вторичного. В 95% случаев в случае недостаточного лечения между двумя формами заболевания наблюдается латентный (скрытый) период, длительность которого составляет годы и десятилетия. В среднем третичный сифилис развивается у 40% больных через 3 — 5 лет.
При заболевании поражаются кожные покровы, слизистые оболочки и костная система. Зачастую в инфекционный процесс вовлекается нервная система, поражаются внутренние органы. Инфекционные гранулемы сдавливают и разрушают органы в местах их локализации. При заболевании обезображивается внешний вид больного, развиваются тяжелые нарушения в работе внутренних органов и систем, приводящие к инвалидности больного и часто летальному исходу.
Гумма и бугорковый сифилид являются специфическими элементами третичного периода сифилиса. Они всегда немногочисленны и практически незаразны, так как содержат единичные бледные трепонемы, локализующиеся в глубине гранулем. При распаде инфильтратов бледные трепонемы быстро погибают. Очаги поражения склонны к распаду с последующим развитием рубцевидной атрофии, часто изъязвляются с формированием рубцов звездчатой формы. Субъективные ощущения и островоспалительная реакция при этом отсутствуют. Без лечения цикл развития гранулем составляет от 4 до 6 месяцев. Под влиянием специфического лечения отмечается их быстрое обратное развитие.
Очень редко встречается поздняя сифилитическая розеола, которая представляет собой пятнистый элемент бледно-розовой окраски, 15 и более сантиметров в диаметре.
Течение заболевания зависит от состояния местного иммунитета больного и может быть самым различным — легким, средней тяжести, неуклонно прогрессирующим, злокачественным.
Рецидивы (активный период) сменяются ремиссиями (латентное течение).
Больные с третичным сифилисом в настоящее время встречаются очень редко.

Рис. 1. Поздний сифилис. Гуммы на лице.

Рис. 2. Проявления позднего сифилиса: гумма молочной железы (фото слева) и обширная гумма на ягодице (фото справа).

Рис. 3. Третичный сифилис. Множественные гуммы лица (гуммозная инфильтрация).
Гумма — типичное проявление третичного сифилиса
В 40 — 60% случаев у больных третичным сифилисом формируется глубокий узловатый сифилид — гумма. Сифилид может быть одиночным, иногда состоит из 1 — 3 гумм, редко больше — до шести. Инфильтраты появляются в третичный период сифилиса в результате местной активации бледных трепонем. Возбудителей в инфильтрате небольшое количество. Они располагаются внутри сифиломы и при ее распаде быстро погибают.
Гуммы образуется в подкожной клетчатке и глубоких слоях дермы.
Локализация
Чаще всего гуммы появляются:
- на слизистых оболочках полости рта, носа, гортани и глотки,
- на коже лица, голеней, предплечий,
- вокруг локтевых и коленных суставов могут появляться фиброзные гуммы (околосуставные узловатости),
- гуммозные сифилиды встречаются в костной ткани черепа.
Гуммы во внутренних органах, в том числе головном и спинном мозге встречаются редко.
Гистология
Причиной появления гумм является пролиферация и трансформация клеток, способных к фагоцитозу. В участках поражения отмечается выраженное изменение кровеносных сосудов — формируются периваскулярные воспалительные муфты. Пролиферация эндотелия может привести к полному перекрытию сосуда. Края гуммы состоят из фибробластов больших размеров. В центре гуммы располагается обширный очаг распада или плотного и сухого коагуляционного некроза.
Развитие
Вначале в подкожной жировой клетчатке появляется плотный подвижный узелок. Постепенно гуммозный инфильтрат увеличивается в размерах и спаивается с кожей, которая истончается и напрягается, становится красно-фиолетового цвета. Величина гуммы становиться размером с грецкий орех и более.
Распад
Под истонченной кожей в центре начинает определяться флюктуация. При вскрытии из гранулемы выделяется тягучая прозрачная жидкость с неприятным запахом. Образованная язва глубокая (около 1 см. в диаметре). На ее дне находится «гуммозный стержень» желто-зеленого цвета. После отторжения некротических масс обнажается округлая безболезненная язва с отвесными краями, четкими границами и плотным дном с сероватого цвета грануляциями.
Заживление
Язва заживает медленно — недели и месяцы. На ее месте остается розовый рубец, со временем теряющий окраску, с пигментной каемкой по краям, втянутый, обезображивающий, звездчатой формы.
Некоторые гуммы не вскрываются, а заживают «сухим» путем с образованием атрофического рубца. Очень редко гуммы фиброзно перерождаются или петрифицируются и долгие годы остаются без изменений.
При слиянии нескольких гумм образуется гуммозная инфильтрация. При разрастании гуммы поражают близь лежащие ткани, в том числе костные структуры и разрушают их. Пораженные участки отторгаются, а рубцовые изменения приводят к обезображиванию и уродствам. Такие гуммы называются мутилирующими.
Дифференциальная диагностика
Гумму следует отличать от скрофулодермы, индуративной эритемы Базена, узловатого васкулита, твердого шанкра, атеромы, липомы, раковой язвы, споротрихоза, хромомикоза, глубокого бластомикоза, кожного лейшманиоза.

Рис. 4. Третичный сифилис. Гумма на передней части голени.

Рис. 5. Гумма голени и гуммозная инфильтрация кисти руки при позднем сифилисе.

Рис. 6. Третичный период сифилиса. Гуммозная инфильтрация кожи спины (фото слева) и гумма лица (фото справа).

Рис. 7. Процесс формирования рубца.

Рис. 8. Гуммозное поражение костей черепа при позднем сифилисе.
Бугорковый сифилид
Наряду с гуммами при третичном сифилисе возникает бугорковый сифилид, который характеризуется появлением на кожных покровах и слизистых оболочках шаровидной формы плотных бугорков в количестве более 10. Бугорки существуют от нескольких недель до нескольких месяцев, затем начинается их обратное развитие. При вспышках заболевания появляются новые элементы, в результате чего у больного одновременно выявляются бугорки, находящиеся на разных стадиях развития, а также пигментированные пятна и рубцы, образованные при заживлении. Сифилид локализуется чаще всего на коже лица в области лба и носа, спины, разгибательных поверхностях конечностей и слизистых оболочках. Не вызывает никаких субъективных ощущений.
Гистология
Инфильтрат при бугорковом сифилиде образуется в подсосочковом и сосочковом слоях дермы и представляет собой скопление плазматических и эпителиоидных клеток, лимфоцитов, эозинофилов, фибробластов и гистиоцитов. Появляются полинуклеары — зрелые нейтрофильные лейкоциты. Стенки сосудов в результате набухания интимы утолщаются, просвет сосудов значительно сужается. Нарушаются процессы ороговения по типу паракератоза. Удлиняются межсосочковые отростки — появляются выросты эпидермиса и эпителия слизистых оболочек.
Внешний вид
Бугорковый сифилид располагается ассиметрично, чаще полушаровидной формы, реже плоской, имеет медно-красный цвет с синюшным оттенком, величиной с вишневую косточку, плотной консистенции и четкими границами. Элементы сыпи располагаются группой, но никогда не сливаются.
Распад
Бугорки подвергаются либо сухому некрозу, либо некрозу с образованием язв. В случае развития сухого некроза образуются атрофические рубчики, при распаде бугорков образуются западающие рубцы. Каждый рубец окружен пигментной каемкой. Язвы, образованные в результате распада имеют округлую форму, ровные края, гладкое чистое дно, вокруг и у основания располагается плотный инфильтрат.
Дифференциальная диагностика
Бугорковый сифилид следует дифференцировать с туберкулезной волчанкой, папулонекротическим туберкулезом, плоскоклеточным раком кожи, красными угрями, мелкоузелковым саркоидом, дискоидной красной волчанкой, кожным лейшманиозом, лепрой, пиодермией и варикозными язвами голеней.

Рис. 9. Третичный период сифилиса. Бугорковый сифилид.
Виды бугоркового сифилида
Сгруппированный бугорковый сифилид
Сифиломы данного вида встречаются чаще всего. Они располагаются на ограниченном участке кожи (фокусно), не сливаются, безболезненные. Отмечается полиморфизм — бугорки находятся на разных стадиях развития. Поверхность бугорков гладкая и блестящая, красно-коричневой окраски, со временем начинает шелушиться. При развитии сухого некроза на месте бугорков остаются атрофические рубчики. При некротическом распаде на поверхности бугорка образуется язва, покрытая коркой, с плотными, крутыми, не подрытыми краями. Ее дно покрыто некротическими массами. Заживление происходит рубцом, вокруг которого образуется пигментированное пятно. При соприкасании рубцов друг с другом на поверхности кожи образуется сетка из уцелевшей пигментированной кожи, в петлях которой просматриваются гипохромный рубцы округлой формы (мозаичные рубцы).

Рис. 10. Мозаичные рубцы на месте бугоркового сифилида.
Серпингирующий (ползучий) сифилид
При данном бугорковом сифилиде отмечается слияние элементов сыпи в небольшой очаг с последующим распространением по периферии и регрессе в центре. В очаге просматривается зона роста (отдельные вновь появившиеся бугорки), распада (покрыта корками), зона рубцевания имеет вид мозаичного рубца или рубцовой атрофии, которая постепенно меняет свой цвет от синюшно-красного до депигментации. Край высыпаний имеет четкие границы, фестончатый.
Отсутствие лечения негативно сказывается на течении заболевания: увеличивается площадь участка поражения («ползет»), болезнь протекает многие месяцы и даже годы.

Рис. 11. Поздний сифилис. Ползучий (серпингирующий) сифилид.

Рис. 12. На фото серпингирующая форма бугоркового сифилида.
Карликовый сифилид
Данный вид сифилида встречается редко, в основном у больных, заразившихся сифилисом более 10 лет назад. Элементы сыпи мелкие, имеют размер просяного зернышка, разной окраску — от бледно-желтой до темно-красной, не вскрываются, а заживают «сухим» путем с образованием атрофического рубца.
Сифилид площадкой
Данный вид сифилида встречается редко. Образуется при слиянии бугорков с образованием единого бляшковидного инфильтрата, плотного, буро-красного цвета, достигающий иногда размеров ладони, края фестончатые, выступающие над поверхностью кожи. При заживлении образуется обширная рубцовая ткань.

Рис. 13. Бугорковый сифилид третичного периода сифилиса.
Вегетирующий сифилид
Вегетирующий сифилид проявляется в виде группы бугорков, после изъязвления которых на дне определяются пышные грануляции.

Рис. 14. На фото серпингирующий бугорковый сифилид.
Третичная розеола
У больных третичным сифилисом иногда появляются поздние розеолы — пятнистые элементы бледно-розовой окраски в количестве 4 — 6 от 2 до 15 см. в диаметре. Они размещаются на коже конечностей, иногда в области крестца. Причиной розеол являются сосудистые нарушения. В расширенных сосудах со временем происходит распад эритроцитов с последующим образованием гемосидерина, что обуславливает желтовато-бурый цвет старых пятен. Розеолы склонны к группировке. При слиянии образуются причудливые узоры — дуги, кольца и гирлянды. Какие либо субъективные ощущения отсутствуют. Без лечения третичные розеолы существуют до одного года, часто рецидивируют. При излечении на месте розеол остаются мягкие рубцы — атрофические пятна.
Третичную розеолу следует дифференцировать с трихофитией, микроспорией, себореидом, розовым и разноцветным лишаем.

Рис. 15. Последствия третичного сифилиса — обезображенное лицо.
Сифилис молочной железы
Сифилис молочных желез — инфекционное, специфическое, редко встречающееся венерическое заболевание, которое относят к группе заболеваний, передающихся половым путем. Болезнь протекает длительно и поражает организм системно. Сифилис вызывается бледной спирохетой (трепонемой), проявляется он тремя стадиями поражения молочных желез. Через малейшие микротрещинки на покрове молочной железы возбудитель с легкостью проникает, множится и расходится по всему организму. На любой стадии болезни больной является заразным, особенно если есть кожные проявления. Мужчины этим видом сифилиса не заражаются.
- Причины сифилиса молочной железы
- Симптомы сифилиса молочной железы
- Диагностика сифилиса молочной железы
- Лечение сифилиса молочной железы
- Профилактика и прогноз при сифилисе молочной железы
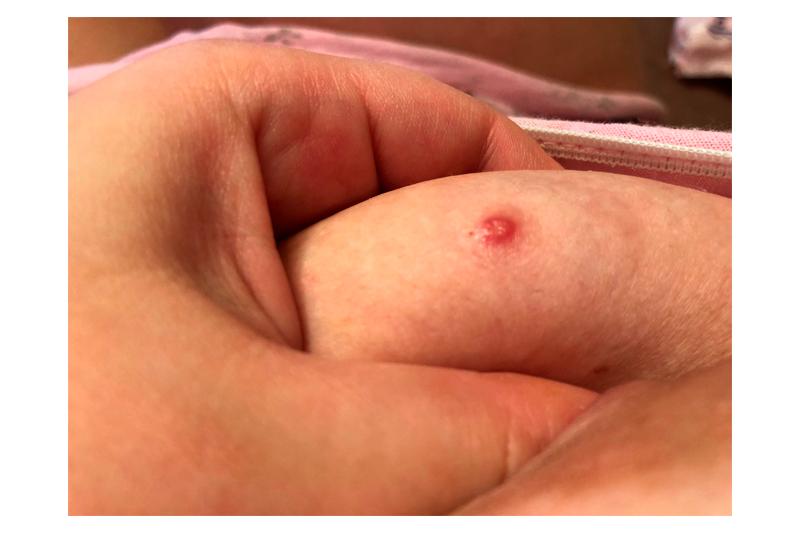
Причины сифилиса молочной железы
Основным способом заражения сифилисом молочной железы является половой контакт с инфицированным, также можно заразиться от зараженного сифилисом ребенка при грудном вскармливании. Надевая чужую невыстиранную одежду или используя предметы личной гигиены, женщина увеличивает риск заражения в несколько раз. Ведь бледная спирохета во влажной теплой среде остается жизнеспособной еще 4 суток, даже если находится вне организма человека, поэтому при повреждении кожи на молочной железе вероятность инфицирования достаточно высокая.
Симптомы сифилиса молочной железы
На каждой стадии развития для сифилиса характерны разные проявления. В инкубационный период, длящийся около месяца, болезнь ведет себя скрыто. На первичной стадии в месте, где получилось внедрение микроорганизма, обычно это сосково-ареолярный комплекс, появляется покраснение, затем образование твердого шанкра в виде язвенной эрозии. Это считается клиническим симптомом первой стадии сифилиса. Шанкр имеет округлую четко очерченную форму, блестящее красно-синюшное дно и безболезненный плотный инфильтрат. Его размеры могут варьироваться от 2мм до 5 см, изъязвлений может быть столько, сколько было ранок на молочной железе. Понемногу увеличиваются лимфатические узлы, особенно приближенные к очагу заражения. Они хоть и увеличенные, но безболезненны, язвы заживают без лечения, болезнь затихает, но не проходит.
На второй стадии сифилиса, длящейся от 2 до 5 лет появляются симптомы простуды или гриппа: часто болит голова, недомогание, повышенная температура тела, пациенты теряют в весе, ухудшается аппетит.
Для этой стадии характерны цикличные розовые полиморфные высыпания (папулы, розеолы, пустулы) на груди и по всему телу, видоизменения кожного покрова, чешуйчатые пятна или изъязвления, могут выпадать волосы по всему телу. Поражается нервная система и внутренние органы. На этом этапе повреждения эпидермиса сильно заразны.
Спустя несколько лет после начала болезни наступает третья, мало заразная стадия сифилиса, во время которой происходит обезображивание, поражение спинного и головного мозга, могут последовать тяжелые психические заболевания, паралич, полная слепота, множественная органная недостаточность. Сама молочная железа в третичной стадии поражается в гуммозной форме или напоминающей хронический мастит, как диффузная инфильтрация железы. Появляется гумма обычно возле соска молочной железы и ощущается как плотный малоболезненный узел, размером с грецкий орех. Если происходит гнойное расплавление гуммы, она прорывается и получается формирование безболезненной сифилитической язвы, которая напоминает поражение при туберкулезе или раке молочной железы. Третичная стадия сифилиса молочной железы наступает, если не лечиться несколько лет после заражения, она является самой тяжелой и необратимой стадией, приводит пациентку до обезображивания и инвалидности.
Диагностика сифилиса молочной железы
Для постановки точного диагноза необходим осмотр маммолога и венеролога, сбор анамнеза и результаты лабораторных исследований. Прежде всего проводится серологическое изучение наличия сифилиса в крови. Если на коже молочной железы есть поражения в виде эрозийных язв, гнойничков, пузырьков, проводят микроскопическое исследование специфических элементов, чтобы идентифицировать возбудителя и исключить туберкулез или актиномикоз груди. Мазок-отпечаток и биопсия с края язвы дают цитологическое и гистологическое заключение с целью исключить рак молочной железы. Проведение исследований с помощью УЗИ, МРТ и маммографии будут неспецифичными при сифилисе молочной железы.
Лечение сифилиса молочной железы
Современная медицина успешно лечит сифилис, в том числе и на молочной железе. Но главное — вовремя обращаться к врачу, поскольку запущенная стадия заболевания не позволит остаться женщине полностью здоровой, так как процессы поражения необратимы. Помимо приема назначаемых препаратов, женщина должна будет прислушиваться к рекомендациям врача: вести определенный образ жизни, на некоторое время исключить половые контакты, употребление алкоголя, кормление грудью ребенка. Необходимо проведение обследования половых партнеров и членов семьи. Женщина считается полностью выздоровевшей, если на протяжении пяти лет после лечения анализы на наличие возбудителя трепонемы в организме были отрицательными.
Сифилис молочных желез является излечимым заболеванием, но длительность терапии зависит от стадии. Комплексное лечение проводится курсом, назначения дерматовенеролога строго индивидуальны, контроль врача и клинико-серологические анализы обязательны до полного выздоровления. Для лечения сифилиса молочной железы назначают антибиотики пенициллиновой группы, эритромицин, тетрациклины, цефалоспорины. В дополнение применяют противосифилитические лекарства с йодом и висмутом, биогенные стимуляторы, иммуномодуляторы.
Профилактика и прогноз при сифилисе молочной железы
С профилактической целью нельзя использовать совместные банные принадлежности, использовать чужую одежду, не выстирав ее предварительно, не допускать случайных половых связей. Если есть необходимость в грудном кормлении чужого ребенка, лучше не кормить грудью, а сцедить молоко, необходимое для кормления, в бутылочку. В том случае, если мать сама проходит лечение, можно ли кормить ребенка грудью — этот вопрос считается очень актуальным. Обычно ребенка изолируют от матери до подтверждения у малыша маминого заболевания. Однако делать этого не стоит, так как трепонема уже передалась ребенку через плацентарный кровоток, значит — он уже заразился от матери и нуждается в лечении. Поэтому не следует лишать его дополнительного иммунитета, который малыш получает через молоко матери.
После контакта с заболевшим сифилисом обязательным является превентивное лечение и обработка бактерицидными средствами участков возможного заражения, в том числе и молочной железы.
Прогноз лечения сифилиса молочной железы будет благоприятным при условии своевременного и правильного лечения. В течении 5 лет после проведенной терапии пациенты состоят на диспансерном учете, регулярно проходят серологическую диагностику и считаются вылеченными окончательно, если признаки заболевания длительно отсутствуют.
Сифилис груди: нестандартный сценарий страшной болезни
Сифилис молочных желез является редкой и специфической болезнью инфекционной природы, которая провоцируется спирохетой бледной. Проявление патологии может быть выражено поражением груди первичного, вторичного либо третичного характера.
Симптоматика такого варианта сифилиса имеет зависимость от этапа болезни, и способны выражаться различными дерматическими симптомами, иначе – сифилидами.
Также, может наблюдаться лимфаденит специфический, поражения внутренних органов и плохое самочувствие общего характера.
Диагноз подтверждается итогами серологических исследований, а также цитологии мазков с границ язвенной полости.

Лечение сифилитического заболевания грудной железы базируется на индивидуальном подборе антибиотических препаратов и их адекватном применении.
Общие сведения и источники заражения заболеванием
Сифилис грудной железы является воспалительным процессом, который характеризуется значительной продолжительностью и системным негативным влиянием на организм.
Возбудителем сифилиса является трепонема, иначе – спирохета бледная. Этот патоген без затруднений проходит через присутствующие малые повреждения покрова кожи груди, активно размножается и распространяется по всем структурам, поражая все его структуры.
Пациент в период заболевания является разносчиком инфекции, вне зависимости от стадии патологии.
Сифилис молочных желез зачастую диагностируется у представительниц женского пола, так как мужчины от него страдают редко.
Сифилис может поразить молочные железы при прямом контакте с инфицированным:
- при половом контакте;
- в ходе вскармливания зараженного младенца;
- бытовым путем – через увлажненные гигиенические предметы;
Патоген проникает в здоровый организм через микротравмы, трещины и прочие нарушения кожных покровов грудной железы.
Особенно легко попасть трепонеме при подобных кожных повреждениях области ареолы и соска.
Влажные выделения зараженного человека позволяют спирохете бледной сохранять жизнеспособность на протяжении 4 суток.
Симптоматические проявления сифилитического поражения груди
Симптоматика сифилитического поражение грудной железы имеет взаимосвязь со стадией патологического процесса:
Далее происходит безболезненное увеличение параметров и постепенное уплотнение лимфатических узлов, с последующим прогрессированием полиаденита специфического.
Шанкр грудной железы изредка заживает до прогрессирования симптоматических проявлений вторичного сифилиса.
На завершающем этапе 1 стадии сифилитического поражения груди, продолжительность которой составляет порядка 6-8 недель, может присутствовать недомогание общего характера.
Симптоматика имеет сходство с простудными признаками либо с гриппозными, с генерализированным безболезненным лимфаденитом и циклом повторяющихся высыпаний полиморфного характера – пустулами, папулами, розеолами, не только в области груди, но и по всему телу.

Присутствует утеря пигментации кожей – лейкодерма. Также, может быть понижение чувства голода, потеря массы, плешивость, расстройства работы ЦНС и внутренних органов.
Гумма железы образуется зачастую близ соска и выявляется в структуре железы в виде уплотненного, с четкими очертаниями и малой болезненностью, узла.
Размеры такого узла приблизительно равны грецкому ореху.
При гнойном расплавлении и прорыве наружу возникает сифилитическая язва, сходная с туберкулезом либо онкологией груди. Она безболезненна.
Шанкр – округлая язвенная эрозия, у которой четкие границы и гладкое, блестящее красновато-синее дно, инфильтрат безболезненный и плотный.
Объемы шанкра способны варьироваться от 2-3 мм до 4-5 см, при множественных травмах кожных покровов грудной железы язвенных поверхностей может быть несколько.
Третичный сифилис является мало заразным, но при этой форме возникают необратимые нарушения функционирования и структуры внутренних органов, головного и спинного мозга.
Также, он характеризуется следующими расстройствами:
Третичный сифилис – наиболее тяжелая стадия патологического процесса, которая ведет к инвалидизации и обезображиванию женщины.
Диагностирование
В ходе постановки окончательного диагноза касательно сифилитического поражения молочной железы врачу требуется предпринять следующие диагностические меры:
- Осмотр пациента специалистом-маммологом и венерологом.
- Подробное рассмотрение и сбор анамнеза, что требуется для выявления специфических симптоматических проявлений патологического состояния.
- Выполнение ряда лабораторных исследований, которые являются характерными в рамках подтверждения диагноза «сифилис».

Производится серологическое диагностирование сифилиса в сыворотке и плазме крови – специфическую и неспецифическую.
Неспецифическая подразумевает RW – реакцию Вассермана и RPR-тест.
Специфическое исследование заключается в следующих типах анализов:
При присутствии симптоматики, выраженной кожными проявлениями в зоне грудных желез – язвенных поражений, эрозий, пузырьков, гнойников, производят исследование специфических объектов под микроскопом с целью обнаружения трепонемы либо для определения возбудителя и в рамках проведения дифференцирования:
Выполнение мазков-отпечатков, а также биопсия с границ язвенной поверхности предоставляют возможность произвести гистологию и цитологию, выполнить заключение и исключить онкологическую природу образования.
Выполнение МРТ, УЗ-исследования и маммографии не являются специфичными для сифилитического поражения грудных желез.
Принципы лечения
Сифилитическое поражение молочной железы является состоянием, поддающимся медицинским манипуляциям, но продолжительность лечения определяется степенью запущенности патологического процесса.
Многоплановая терапия сифилиса груди прописывается специалистом дерматовенерологии в индивидуальном порядке, подразумевает амбулаторное либо стационарное лечение пациента.
При этом в рамках терапии обязательным является клинико-серологический и медицинский контроль.
В терапии сифилитического заболевания груди применяются антибиотические фармакологические средства пенициллиновой группы – Бензилпенициллин и подобные препарат-аналоги.
Также, могут потребоваться препараты из следующих групп:
- эритромецин;
- тетрациклиновые антибиотические медикаменты;
- стимуляторы биогенные;
- цефалоспориновые антибиотические препараты;
- йодсодержащие лекарства;
- препараты с висмутом;
- иммуномодуляторы.

После произошедшего контакта с человеком, инфицированным сифилисом, на протяжении стартовых 2 часов требуется произвести превентивное лечение с бактерицидной обработкой предположительного места заражения, в том числе – грудной железы.
В ходе терапии сифилиса груди требуется предпринять следующие меры:
- полностью отказаться от сексуальных контактов;
- исключить спиртосодержащую продукцию;
- отправить на обследование семьи и половых партнеров.
При адекватной и раннем старте терапии прогноз сифилитического поражения груди носит благоприятный характер.
Тем не менее, пациенты должны состоять на диспансерном учете с регулярным профилактическим выполнением серологических исследований, при условии отсутствия проявлений болезни, на протяжении 5 лет с момента выздоровления.

О чем свидетельствуют выделения из грудных желез при надавливании?
Только по истечению этого периода человек считается полностью излечившимся.
Сифилис молочных желез
Сифилис молочной железы – специфическая заразная болезнь. Её возбудитель – бледная трепонема (спирохета), поражающая молочные железы.
Причины
- банными губками;
- полотенцами;
- одеждой;
- средствами личной гигиены.
Симптомы
Проявление недуга напрямую зависит от стадии болезни. Инкубационный период продолжается около месяца. Клинические признаки поражения при текущих обстоятельствах отсутствуют. На начальном этапе первым признаком, который свидетельствует о заражении, является твердый шанкр, появляющийся на железе. При первых симптомах необходима консультация врача-венеролога и маммолога, которые смогут определить степень поражения и назначить соответствующую терапию. В дальнейшем у пациента наблюдается уплотнение лимфатических узлов в области подмышек. Первый период длится около 7 недель, и образование может исчезнуть, но у больного данный этап сопровождается слабостью и общим недомоганием. Второй этап развития недуга может затянуться на несколько лет и проявляет себя в виде постоянной простуды. У человека отмечаются кожные высыпания, может появиться плешивость, пропадает аппетит, происходит поражение нервной системы. В третичный период сифилис поражает внутренние органы и очень сильно напоминает рак. Текущий этап самый тяжелый и приводит к инвалидности человека, при котором требуется хирургическое вмешательство. Чтобы избежать развития заболевания, необходимо записаться на прием к врачу-маммологу.
Диагностика
Диагностирование болезни проводится маммологом, который на основании анамнеза и осмотра может поставить правильный диагноз. Производится серологическая диагностика, которая определяет в крови неспецифическую RW и RPR-тестирование. При кожных проявлениях проводят микроскопию на трепонему для того, чтобы идентифицировать возбудителя. Для гистологического и цитологического заключения выполняется биопсия и мазок.
Лечение
Терапия проводится дерматовенерологом амбулаторно или стационарно. В основе медикаментозного лечения лежат сильнодействующие препараты, такие как пенициллин, эритромицин, тетрациклин и цефалоспорин. Специалист может назначить на свое усмотрение дополнительные препараты, такие как биогенные стимуляторы и лекарственные средства, содержащие йод. Если произошел контакт с больным человеком, то место необходимо обработать бактерицидными препаратами, что позволит избежать заражения.
Профилактика
Для того чтобы исключить риск заражения, необходимо пользоваться предметами гигиены индивидуально и вступать в половую связь только с проверенным партнером. На начальной стадии излечить болезнь не очень сложно. Самое главное – вовремя обратиться к специалисту за помощью, чтобы избежать серьезных последствий и предотвратить развитие недуга.



